Лишай — как выглядит, фото, причины и методы лечения
Как быстро и эффективно вылечить красный плоский лишай?
Многих родителей волнует, чем нужно лечить красный плоский лишай? Но, чтобы знать методы лечения, нужно понимать, что представляет собой заболевание.
Что такое красный плоский лишай?
Данная проблема со здоровьем относится к группе системных дерматозов, важнейшим сопутствующим фактором которого является формирование красных папул на разных частях эпидермиса. Красный плоский лишай может проявляться на кожных покровах, слизистой, ногтях.
Причины возникновения лишая
Красный плоский лишай — очень распространён, особенно у детей. Зачастую появляется на месте:
- Травм.
- Ссадин.
- Порезов.
Обычно формируется за счет:
- Стресса.
- Сильных переживаний.
- На фоне приема лекарственных препаратов.
Симптомы и формы лишая
Первыми признаками развития красного плоского лишая являются пятна:
- На руках и ногах.
- В области суставов.
Они имеют багровый цвет. Затем появляются узелки, которые очень сильно чешутся. Бывает так же и везикулярная форма. В это время на теле образуются пузырьки.
Такая форма возникает даже на языке или слизистой оболочке. Это очень похоже на обычный грибок полости рта. Поэтому требуются специальные анализы и исследования.
К формам течения красного плоского лишая можно отнести:
Типичная (наиболее распространенная):
- Наличие плотных красных папул, диаметром 2-3 мм, округлой, овальной формы.
- Нормальное состояние и самочувствие.
- Папулы обладают алым оттенком.
- Слабо выраженное шелушение.
Гиперторофическая (бородавочная):
- Места локализации в ногах.
- Со временем течения красного плоского лишая бляшки могут сливаться в большие участки.
- Диаметр бляшек 4-7 см.
- Папулы имеют неровную, бородавчатую поверхность, кожа обладает фиолетовым оттенком.
- Наблюдается интенсивный зуд.
- Красный плоский лишай лечится довольно тяжело, может даже несколько лет.
Атрофическая:
- Бляшки на поверхности кожи отличаются от стандартной формы небольшим западением кожных покровов.
- Эпидермис теряет свой цвет, эластичность.
- Красный плоский лишай на голове, половых органах.
- Формируются немногочисленные участки повреждения.
Пигментная:
- Форма возникает и протекает очень быстро.
- Многочисленных высыпаний не наблюдается.
- Бляшки бурого оттенка, часто сливаются в большие участки.
- Красный плоский лишай распространяется на туловище, конечности, лицо.
Эрозивно-язвенная форма:
- Красный плоский лишай распространяется на щеках, губах, слизистой языка.
- Больного глотать, жевать, появляется неприятный запах изо рта.
- Высокая вероятность появления инфекционного стоматита, воспаления полости рта.
- Наблюдается увеличение лимфоузлов.
Пемфигоидная (пузырчатая):
- Зачастую проявляется у тех, кто имеет в анамнезе хронические болезни сердечно-сосудистой системы, ЖКТ, почек, болеет частыми ангинами.
- На травмированных участках появляются пузыри с плотной покрышкой, сыпь имеет разный размер.
- На слизистых рта сыпь обладает светлым, белесым оттенком, имеет размер до 10 мм.
- При длительном течении красного плоского лишая образуются эрозии.
- В сложных ситуациях болезнь может усугубиться грибковой инфекцией, добавляются вирусы и бактерии.
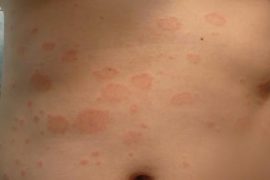
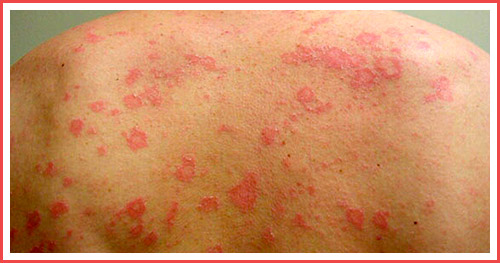
Как выглядит плоский лишай – фото
Эффективное лечение красного плоского лишая
Красный плоский лишай переходит в хроническое состояние, которое почти невозможно излечить, особенно если безответственно к этому подойти.
Эффективные мази
Дезинфицирующие мази «Левомеколь», «Солкосерил», применяемые 2 раза в сутки до исчезновения болезненных симптомов. Они ускоряют процесс восстановления, обеззараживают. Мазь «Левомеколь» стоит от 40 до 80 рублей, «Солкосерил» предлагается по цене от 300 рублей. Разрешено применять в любом возрасте.
Народные средства
Ополаскивания настоями череды и чистотела. Отжать сок свежего растения, смешать с водкой в равных частях. Подойдет при лечении красного плоского лишая. Проводить процедуру 3 раза в неделю, с перерывами в 1 день. Можно использовать пациентам в любом возрасте, противопоказания – аллергия.
Настойка дубовых наростов действует, как бактерицидное средство. Для этого нужно 50 г галлов дуба настоять в 300 мл водки 7 дней, обрабатывать 2-3 раза в день на протяжении 1 недели. Подходит для грудных деток.
Диета при лишае
Обязательно необходимо проводить закаляющие процедуры и те, которые способствуют укреплению иммунитета.
Пациент должен есть много фруктов, овощей в сыром виде, а в зимнее и осеннее время года стоит пить комплексы витаминов, которые назначит врач. В этот период лучше ограничить потребление следующих продуктов:
Все продукты, включающие в состав стабилизаторы, ароматизаторы и красители, которые могут усилить аллергическую реакцию, когда разивается красный плоский лишай:
- Торты, шоколад, выпечку и мучные продукты.
- Острые блюда, пряности, копчености.
- Экзотические блюда, цитрусовые.
- Яйца и мясо птицы.
- Алкоголь, кофе, газированные напитки.
Чем лечить красный плоский лишай?
Терапию красного плоского лишая подбирает лечащий врач, исходя из степени локализации, индивидуальных особенностей каждого человека.
Назначают такие мази, как «Флуцинар», «Дексаметазон», и другие препараты, для лучшего заживления выбирают «Димексид». Поврежденные красным плоским лишем области кожи обязательно обрабатывать антисептическими препаратами.
Антигистаминные средства
Медикаменты антигистаминной группы назначают для устранения зуда, отека. Многие пациенты после применения отмечают эпителизацию и небольшой рост новых клеток.
При развитии красного лишая антигистаминные средства прописывают, если болезнь стала следствием контакта с аллергеном:
- «Тавегил».
- «Супрастин».
- «Эриус».
- «Димедрол».
Курс терапии необходимо проводить не менее 8-10 дней, пить рекомендуют перед сном, препараты обладают легким седативным эффектом.
Лекарства должны назначаться врачом, если они не дали должного эффекта, когда наблюдается красный плоский лишай прописывают гормональную терапию.
Седативные препараты
Седативные лекарственные средства прописываются только в случаях острой необходимости, когда пациент долгое время находится в напряжении. Среди наиболее популярных препаратов выделяют «Медазепам» и «Феназепам», курс лечения проводится приблизительно 10-14 суток.
Антибиотики
Если красный плоский лишай принимает тяжелую форму, прописывают такие антибиотики, как:
- «Метациклин».
- «Тетрациклин».
- «Доксициклин».
Чтобы убрать красный плоский лишай назначают курс антибиотиков в таблетках или «Цефтриаксон», по 3 г «Амоксициллина».
Кортикостероиды
Высокоэффективные кортикостероидные препараты, такие как, «Клобетазол», «Триамцинолон» используемые 2-3 раза в сутки на протяжении 2 недель. Препарат «Клобетазол» можно приобрести за 400 рублей, «Триамцинолон» стоит 250-350 рублей.
Витаминный комплекс
Для поддержания иммунитета, эффективной борьбы с возбудителем красного плоского лишая в организме пациенту назначают инъекции никотиновой кислоты, а также:
- Ретинол.
- Токоферол.
- Витамин «В».
- Витамины «С» и «D».
Возможные осложнения и последствия лишая
При стандартных обстоятельствах, отсутствии сопутствующих болезней красный плоский лишай имеет картину благоприятного течения и хорошо поддается терапии.
Иногда проблема усугубляется развитием бактерицидной инфекции, а также:
- Ухудшение ситуации, тяжелое течение болезни.
- Длительный период выздоровления.
- Развитие стоматита.
Меры профилактики
Существует ряд дополнительных рекомендаций, которые помогут предотвратить появление красного плоского лишая:
- Необходимо избегать контакта с больными.
- Не надевать чужую одежду и обувь.
- Купать детей в ванне с ромашкой.
- Регулярно стирать вещи и нижнее бельё малышей.
- Укреплять иммунитет, и принимать комплексы витаминов.
- Хорошо и полноценно кормит ребёнка, высыпаться.
- Проводить осмотр домашнего животного у ветеринара.
- И не подпускать ребёнка к бездомным кошкам и собакам.
- В бассейне обязательно находиться в шлёпанцах и использовать только своё мыло и полотенце.
Что делать после контакта с человеком, зараженным красным плоским лишаем:
- Тщательно помыться фунгицидным средством.
- Вымыть тело и голову.
- Снять и хорошо простирать одежду, которая была надета в момент встречи с больным.
- Затем тщательно её прогладить.
- Через неделю после контакта обратиться к дерматологу, чтобы исключить заражение.
- Определить на самой ранней стадии.
- Ели кто-то из членов семьи заразился, то нужно выделить ему отдельную комнату, тарелку, чашку, ложку, полотенце, расческу, мочалку.
- Дезинфицировать все предметы и мебель в квартире.
- Обязательно проветривать и проводить влажную уборку.
Пациент должен знать, что где бы он ни находился, обязательно нужно пользоваться только личными предметами гигиены (полотенце, мыло, зубная щетка и т.д. должны быть только свои).
Нельзя касаться бездомных животных, а также тех, которые не проходят периодически профилактику и лечение в ветеринарных клиниках (это в первую очередь касается дворовых собак и кошек в деревнях и городах).
Выполняя несложные правила согласно рекомендациям врача, легко можно исключить красный плоский лишай и предупредить его повторное появление.
Лишай — как выглядит, фото, причины и методы лечения
Лишай — это группа инфекционных, аутоиммунных, аллергических заболеваний кожи человека. В некоторых случаях в патологию вовлекаются и слизистые ткани. Локализация захватывает все поверхности тела. Для каждой формы есть излюбленные места расположения, позволяющие проводить дифференциальную диагностику.
Лишай — характерное явление для всех групп населения. Территориальных особенностей распространения нет. Заразность варьирует в зависимости от формы.
Переносчиком в 80–90% является человек (хотя есть и антропонозы, и антропозоонозы). Путь передачи — контактный либо контактно — бытовой (в случае инфекционного генеза заболевания). В случае аутоиммунных реакций возникает атака собственными антителами организма здоровых клеток кожи (перекрёстные реакции).
Строение кожи
Кожа имеет сложный многоуровневый тип строения (представлен в таблице).
| Слои | Строение слоя | Функции |
| Эпидермис | ||
| 1. Базальный слой | Клетки по форме напоминают цилиндр и выстроены в одну линию. В самих клетках есть одно или 2 ядра и митохондрии с рибосомами (всё необходимое для деления). Клетки постоянно делятся и полностью обновляют все слои эпидермиса за 27–29 дней (+/-). | Регенерация и репродукция нового поколения клеток. |
| 2. Шиповатый слой | Клетки расположены несколькими слоями. На их поверхности есть шипики – отсюда и название – по этой причине клетки плотно соединены друг с другом. Клетки слоя содержат ядра (чем ближе к поверхности, тем меньший размер). Клетки по мере продвижения уплощаются. | Регенерация (слабее, чем в базальном слое). |
| 3. Зернистый слой | Форма клеток – ромб, расположение клеток в два ряда. Ядра несколько вытягиваются и уменьшаются. Важным моментов является наличие специфического белка — кератогиалина — за счёт которого и будет происходить ороговевание клеток. | Защитная функция. |
| 4. Блестящий, или элеидиновый | Клетки вытянуты и лежат в несколько рядов. Хорошо выражен на участках с утолщенным кожным покровом (ладони и подошвы). | Контроль за промежуточным этапом ороговевания. |
| 5. Роговой слой | Клетки шестиугольной формы, ядер не имеют (мёртвые клетки). На ладонях и подошвах слоев не менее 8–10. Самый толстый слой из всех. Расположены друг над другом как черепица (создают барьер). При травматизации восстанавливается за 72 часа. | Защитная функция. |
| Дерма | ||
| 1. Сосочковый слой | Состоит из коллегановых, эластичных волокон (на 80–85%). В этом слое кожи проходит поверхностная капиллярная сеть. Тут же находятся придатки кожи (волосы, сальные, потовые железы). Тут же находятся макрофаги, фибробласты, тучные клетки. Само вещество соя представлено аморфной субстанцией, состоящей из мукополисахаридов. | Защитная, питательная функции. |
| 2. Сетчатый слой | ||
| Подкожная жировая клетчатка | Представлена жировой тканью пронизанной сетью соединительно-тканных прослоек. Таким образом, жировая ткань разделяется на дольки. В редких случаях до этого слоя доходит луковица волосяного фолликула. Не выражен на отдельных участках (веки, ногти, крайняя плоть и малые половые губы). | Защитная функция. |
При развитии любой формы лишая (до 90%), как правило, вовлекаются все слои дермы (исключения есть и встречаются крайне редко – лёгкие формы).
Классификация
Некой общей классификации, объединяющей все виды и варианты лишая на данный момент нет. По МКБ 10 все формы разбросаны по разным разделам.
Условно выделяют:
- Розовый лишай выступает под грифом L.
- Микроспория (стригущий лишай) выступает под грифом В35.0:
- Микоз головы и бороды (В35.0);
- Микоз ногтей (В35.1);
- Микоз туловища (В35,4).
- Красный плоский лишай (L.43):
- Гипертрофический вариант (0);
- Буллезный вариант (1);
- Лишай как реакция на лекарство (L2);
- Активный или подострый вариант (L43,3);
- Другие варианты (8);
- Неуточненный (9).
- Опоясывающий лишай выступает под грифом В02:
- Связанный с поражением нервной системы (B02.2);
- Связанный с глазными проявлениями (3);
- Связанный с другими осложнениями (8).
- Отрубевидный (разноцветный) выступает под грифом В36.0
- Псориаз (чешуйчатый лишай) выступает под грифом L.40:
- Псориаз обыкновенный (L40.0);
- Генерализованный пустулезный псориаз (L40.1);
- Пустулез ладонный и подошвенный (L40.3);
- Псориаз артропатический (5);
- Псориаз неуточненный (L40.9).

Каждая форма имеет свои разделения на более мелкие подклассы (представлены ниже).
Причины
Точная этиологическая причина развития есть только у некоторых форм лишая (стригущий, опоясывающий).
Среди этиологических причин лежат:
- Вирусные заболевания (герпес);
- Грибы (стригущий лишай).
Среди предрасполагающих факторов находятся:
- Наследственность;
- Травматизация тканей;
- Эндокринные заболевания;
- Аутоиммунные процессы;
- Повышенный аллергический статус;
- Нарушение в психоэмоциональном плане (постоянные стрессы).

Зачастую необходимо сразу несколько факторов для развития патологии.
Элементы кожных высыпаний
Первичные элементы, содержащие полость, представлены:
- Пузырёк – возникает на уровне эпидермиса. При вскрытии возникает мокнущая поверхность различного размера, то есть, возникает вторичный элемент – эрозия. Может быть заполнен серозным, гнойным, геморрагическим содержимым.
- Пузырь – больше по диаметру, чем предыдущий элемент. Поражает все слои кожи, а в редких случаях затрагивает и дерму.
- Пустула — исходит из всех слоёв кожи. Как правило, имеет гнойный компонент вследствие присоединения вторичной инфекции. После вскрытия возникают длительно заживающие язвы.
Первичные элементы, не содержащие полость, представлены:
- Папула – возникает за счёт нарушения местного обмена в тканях и формирования инфильтрата (нарушен отток жидкости). Может возникать в любых отделах – эпидермис, дерма – в зависимости от этого и будет классифицироваться (дермальные, эпидермальные). Величина варьирует в широких пределах (милиарные, лентикулярные, нуммулярные).
- Бугорок – возникает за счёт отграничения воспалительного процесса (клеточный вал). Возвышается над поверхностью кожи. Плотный, безболезненный при пальпации.
- Узел – шаровидное не имеющее полости образование. Находится в глубоких слоях дермы и доходит до подкожной жировой клетчатки. Может быть обусловлен воспалением или возникать за счёт опухолевого процесса.
- Волдырь – только воспалительной природы. Полости не имеет. Большое скопление клеток и жидкости в межклеточных пространствах (инфильтрация). Проходит бесследно.

Вторичные элементы сыпи представлены:
- Пятно – диаметр варьирует в широких пределах и, как правило, возникает как исход других элементов (папулы, пузырьки). Могут быть разной окраски в зависимости от концентрации меланина.
- Чешуйка – диаметр определяет вид чешуек (отрубевидные, мелко — и крупнопластинчатые). Возникновение связано с чрезмерным отторжением рогового слоя.
- Корка – возникает на месте других элементов, которые имеют мокнущую поверхность (язвы, эрозии) в тот момент, когда начинают подсыхать. В зависимости от отделяемого корка может быть белесоватой, жёлтой, кровянистой.
- Эрозия – не проникает глубже эпидермиса и является исходом пузырей, пустул. Проходит бесследно.
- Язва – может доходить и до подкожной жировой клетчатки (глубокое поражение). Возникает как результат бугров, узлов. Заживает вторичным натяжение, то есть, оставляет рубец.
- Рубец – выделяют несколько видов (плоские, келоидные, атрофические). Как правило, оставляют после себя рубцовую ткань только глубокие повреждения, доходящие до подкожной жировой клетчатки.
- Лихенификация— это увеличение толщины кожного покрова с изменением её поверхности (борозды, полосы, сухость). Иногда возникает зуд над пораженным местом.

При некоторых формах лишая имеет место полиморфизм, то есть одновременно присутствие на коже множества видов высыпаний.
Симптомы
Симптомы будут проявляться в двух формах:
- Местная реакция присутствует у всех форм. Разница будет лишь в доминирующем элементе.
- Общесоматическая реакция. Возникает в 10% и, как правило, в тяжёлых случаях.
Степень, глубина, локализация зависит от конкретной формы.
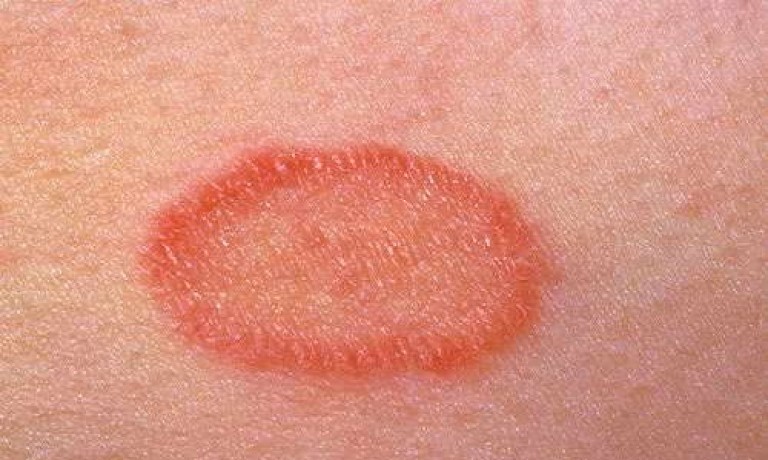
Розовый лишай
Розовый лишай Жибера – это воспалительное заболевание кожи, главным элементом которого является эритематозно-сквамозная сыпь. Особенности данной формы:
- Острое начало;
- Смешанный генез (аллергическая и вирусная природа в основе);
- Сезонность (осень и весна);
- Возраст возникновения от 7 до 30 лет;
- Самопроизвольное разрешение без видимых осложнений.

Классификация:
- Типичная форма.
- Атипичные формы:
- Уртикарная;
- Везикулярная;
- Папулёзная;
- Фолликулярная;
- Милиарная;
- Кольцевидный окаймленный лишай Видаля (гигантский).

Атипичные формы выделяют исходя из доминирующего элемента на коже (везикула, папула).
Клиническая картина:
- Бляшка яркой, овальной формы. Незначительно выступает над поверхностью кожи. Диаметр не превышает 5 см;
- Локализация на туловище;
- В центральной части образования отмечается шелушение (выражено неярко);
- По прошествии 2–3 недель от начала болезни вдоль линий Лангера возникают множественные эритематозно-сквамозные пятна розовой окраски, овальной формы;
- Центр эритематозно-сквамозных пятен шелушится, и имеет шероховатую сморщенную поверхность. Очаги шелушения могут формировать ободок вокруг высыпаний;
- Появление всех этих образований не одномоментное, что приводит к затруднению диагностики;
- Разрешение начинается с центра пятна и постепенно переходит к краям;
- На месте пятен остаются гиперпигментированные участки;
- Зуд незначительно выражен.

В редких случаях на начальном этапе возникает не одна центральная бляшка, а несколько.
Атипичные формы возникают по следующим причинам:
- Повреждение кожных покровов антисептиками;
- Повышенное потоотделение;
- Некорректное местное лечение.
Главный элемент может быть дополнен везикулами, пузырьками и прочими вторичными проявлениями. Расположение строго вдоль линий Лангера.
Дифференциальная диагностика розового лишая необходима в случае:
- Себорейная экзема. Патология не имеет специфичности высыпаний (не имеет отношения к линиям Лангера). Нет центральных бляшек и шелушение значительно сильнее.
- Псориаз. Главный структурный компонент заболевания — папула. Центральной первой бляшки нет. Располагается на волосистой части головы, кистях, локтях и стопах.
- Сифилис. Окраска бледная и имеется плотный очаг инфильтрации в месте повреждения. И положительные серологические реакции.

Самопроизвольное выздоровление может наступить через месяц после начала заболевания (при условии отсутствия вторичной инфекции). Рецидивы крайне редки.
Очаги гиперпигментации остаются на коже до полугода.
Стригущий лишай
Крайне заразная форма грибкового поражения кожи и её производных (ногти). В качестве возбудителей выступают два вида грибов:
- Microsporum (микроспория). Способ передачи — контактный. Переносчики – человек, животные.
- Trichophyton (трихофития). Способ передачи — контактный. Переносчики – человек.
В основе лечения лежит этиотропная противогрибковая терапия. Особенности данной формы:
- Чаще возникает у детей (от 4 до 10);
- Высокозаразный;
- Имеет повсеместное распространение;
- Для заражения требуются определённые условия (микротрещины, ссадины, снижение иммунитета, нарушение барьерной функции кожи).
Излюбленная локализация:
- Кожа туловища;
- Ступни и кисти;
- Конечности;
- Кожные складки (в частности, паховые и подмышечные);
- Волосистая часть головы;
- Ногти.
По локализации высыпаний и специфических клинических проявлений выделяют:
- Поверхностный лишай волосистой части головы. Рискхронизации заболевания до 70% (у девочек риск достигает 90%).
Симптомы включают:
- Округлые очаги с поредением волосяного покрова над ними;
- Могут быть как одиночными таки и множественными;
- Поражённый участок кожи шелушится с образованием белесоватых/серых чешуек на поверхности волос (дифференцировать с перхотью);
- Оставшиеся в месте поражения волосы обламываются (длина не более 2 см от корня);
- Кожные покровы под главным элементом либо остается неизменной, либо незначительно краснеет (лёгкая гиперемия);
- По прошествии 1–2 суток по краям главного элемента появляются пузырьки разного размера и формы, которые самопроизвольно вскрываются и после высыхания возникают корочки бледно-желтого цвета;
- Размеры пятна варьируют (от 5 до 10 см);
- Зуд возникает менее, чем в 5% случаев.
- Лишай на гладкой коже (как правило, не затрагивает глубокие слои тканей).
Клинические особенности:
- Локализация этой формы чаще на лице и шее;
- Главный форменный элемент – пятно;
- Края ровные, чёткие, незначительно возвышение над здоровыми участками кожи;
- Вокруг пятна множественные пузыри и узлы, которые образую вал;
- Поверхность розовая, без изъязвлений;
- В центре главный элемент имеет просветление с шелушением;
- Зуд средней интенсивности.
- Инфильтративно-нагноительная форма (как правило, затрагивает глубокие слои дермы). Самая тяжелая форма из всех (около 2–3 месяцев).
Клинические проявления:
- Поражение регионарных лимфатических узлов;
- Общее недомогание и слабость;
- Аллергические реакции (крапивница);
- Крупные бляшки с неровными нечёткими краями;
- Поверхность бугристая (напоминает опухолевидные образования кожи);
- Гнойный экссудат вокруг волосяных фолликулов (иногда вскрываются самопроизвольно с выделением гноя);
- Местный отёк тканей;
- Болезненность при пальпации;
- В разрешительной фазе заболевания или после вскрытия в центре главного элемента возникают бляшки коричневого цвета.
- Поражение ногтей при микроспории.
Клинические проявления:
- Начинается с проксимальной или проксимально-латеральной части ногтя;
- Главный элемент – пятно с чёткими контурами и венчиком воспаления;
- Поверхность ногтя, вовлечённого в процесс незначительно тускнеет;
- Ноготь теряет прочность, становиться мягким при пальпации (постепенно происходит разрушение ногтевой пластины);
- Постепенно на месте пятна остаются вдавления коричневатого цвета с белесоватыми прослойками.
Клинические проявления у стригущего лишая имеют строго индивидуальные особенности.
Список заболеваний, с которыми необходимо проводить диагностику включают:
- Фавус;
- Экзема;
- Псориаз;
- Красный плоский лишай.
Диагноз выставляют исходя из физикального обследования и лабораторных данных.
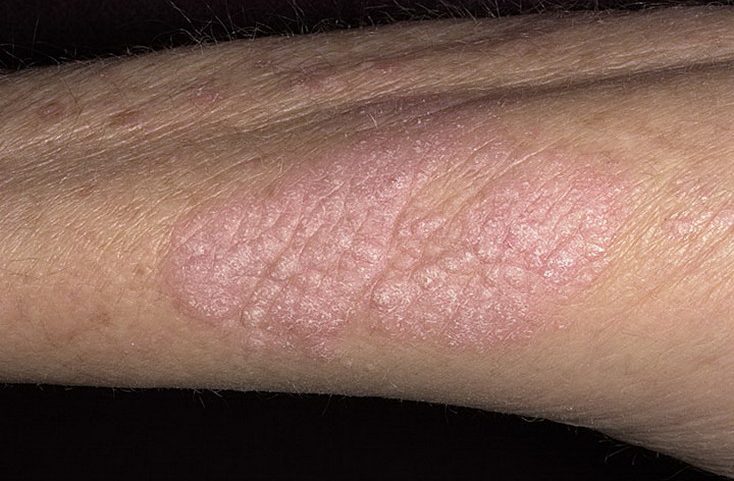
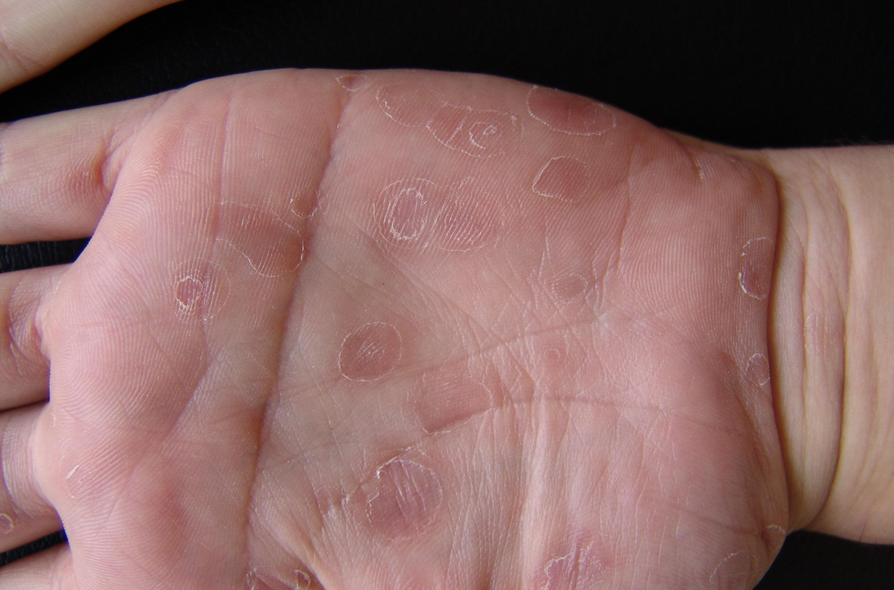
Красный плоский лишай
Красный плоский лишай – поражение кожи и слизистых оболочек воспалительной природы, которое имеет тенденцию к хронизации течения. Особенности заболевания:
- Ногти, волосы и другие придатки кожи участвуют в воспалении крайне редко;
- Имеется полиморфизм высыпаний;
- Патология повсеместная;
- В детском возрасте возникает редко (классический возраст от 30 и старше).
Точной причины заболевания нет. На данный момент рассматривают как аутоиммунный процесс (антитела поражают базальный слой эпидермиса).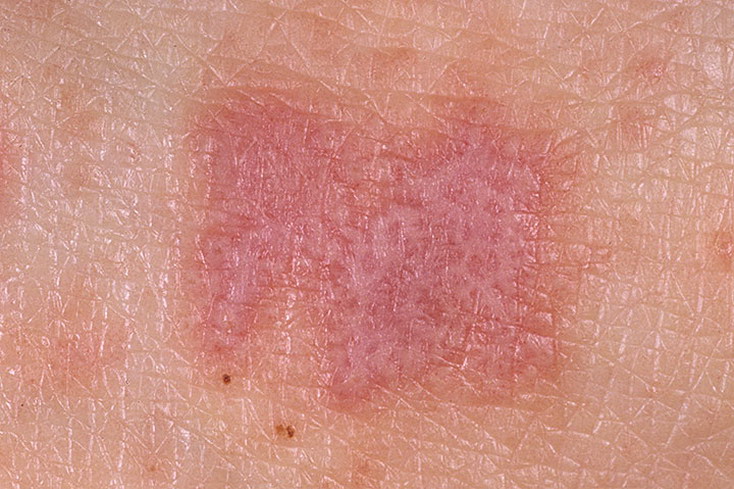
Единой классификации нет. Выделяют несколько форм в зависимости от основного элемента.
Клиническая картина со стороны кожи в зависимости от формы:
- Типичная форма. Главный элемент – папула, узелки. Диаметр редко превышает 5 мм. Границы нечёткие, несимметричные, розоватого цвета. В центре незначительное углубление фиолетового оттенка. Шелушение либо отсутствует, либо выражено незначительно. На поверхности видна капиллярная сеть. Расположение, сгруппированное в виде колец и гирлянд. Зуд выражен умеренно Локализация на сгибательных участках конечностей, туловище и половых органах. Симметричность проявлений. При обострении имеется характерный симптом Кебнера – при незначительном травмировании сразу возникают новые очаги.
- Гипертрофическая форма. Главный элемент – бляшки. Границы чёткие, округлые. Цвет варьирует от красноватого до фиолетового. Диаметр редко превышает 7 см. Поверхность неровная (выступы чередуются с впадинами). По периферии узелки.
- Атрофическая форма. Главные элементы – узелки и пятна. Окраска сливовая или желтовато-бурая. Иногда элементы могут сливаться друг с другом (очаги до 3 см). Локализация чаще на голове, туловище, в подмышечной зоне. Исход патологии – атрофия тканей.
- Пигментная форма. Поражает сразу несколько анатомических областей (туловище, лицо, конечности). Многочисленные бурые пятна. Иногда могут сливаться друг с другом. Пузырьки по периферии.
- Буллезная форма. Главный элемент – пузырьки или пузыри прямо на бляшках и папулах (элемент на элементе). Местно кожа не повреждена. Содержимое пузырей асептическое (примесей гноя или крови нет). Покрышка над пузырями изначально плотная (вскрыть затруднительно), но по истечении времени приобретает мягкость (самопроизвольное вскрытие).
- Эрозивно-язвенная форма. Главный элемент – эрозии. Диаметр до 6 см. Локализация чаще на нижних конечностях. По краям главные структуры неровные, плотные, отёчные. Дно эрозий и язв выстилается грануляциями вперемежку с некротическими тканями.
- Фолликулярная форма. Главный элемент — остроконечная папула. Локализация – туловище, внутренняя поверхность конечностей.
Клиническая картина при возникновении поражений на слизистых:
- Типичная форма. Главная структура – папула. Диаметр не превышает 5 мм. Цвет – серовато-белесоватый. Нередко возникает слияние элементов (сетки, дуги, гирлянды). Иногда возникает ещё один элемент – бляшка с чёткими ровными краями, которая выступает над поверхностью здоровых тканей. Зуда нет.
- Гиперкератотическая форма. Элементы те же, что и у предыдущей формы. Отличительный момент в наличии ороговеваний, которые резко отграничены от здоровых тканей (очаги сливаются). При употреблении пищи возникает боль. Употребление большого количества воды вследствие сухости в ротовой полости.
- Экссудативно-гиперемическая форма. Главный элемент – папула. Цвет серовато-белесоватый. Отёк и инфильтрация местных тканей под главными элементами. При употреблении продуктов питания (особенно горячей) отмечается резкая болезненность.
- Эрозивно-язвенная форма. Главный элемент — эрозия. Диаметр варьирует в широких пределах. Количество варьирует в широких пределах. Иногда возникают язвы неправильной формы, покрытых налётом (после удаления поверхность незначительно кровит). Вокруг признаки воспаления (отёк, покраснения). Длительно заживает.
- Буллезная форма. Главные элементы — это сочетание папул с белесоватыми пузырями (немного перламутровые на свету). Диаметр не более 3 см. Пузыри изначально плотные и напряженные при пальпации, но теряют упругость на 2 сутки от начала болезни. Эрозии, которые возникают из-за самопроизвольного вскрытия пузырей не имеют особенностей и проходят бесследно.
- Атипичная форма. В основном процессе задействована и внутренняя поверхность губ. Характерна симметрия, незначительное покраснение и инфильтрация. Выступает над участками нормальных неизменённых тканей.
При возникновении любых образований на слизистых поверхностях (в частности, ротовой полости) следует расценивать это как условно предраковое состояние.
При необходимости следует взять биопсию из пораженного участка для подтверждения диагноза.
Схожесть клинической картины у красного плоского лишая будет со следующими заболеваниями:
- Сифилис. Главное структурное звено – папула. Очертания чёткие и ровные. Шелушиться с образованием воротничка Биетта. Центрального вдавления нет. Выступает в виде полусферы.
- Атопический дерматит. Не вовлекаются слизистые. Расположены чаще на сгибах верхних и нижних конечностей.
- Красный отрубевидный волосяной лишай. Главный структурный элемент – папула с фолликулами на её поверхности. Окраска желтоватая (при повреждении поверхностной капиллярной сети становится красноватой). Локализация на разгибательных участках. Имеют склонность к объединению в конгломераты. Значительное шелушение.

Лечение учитывает форму, размер и общее состояние (кожа либо слизистые).
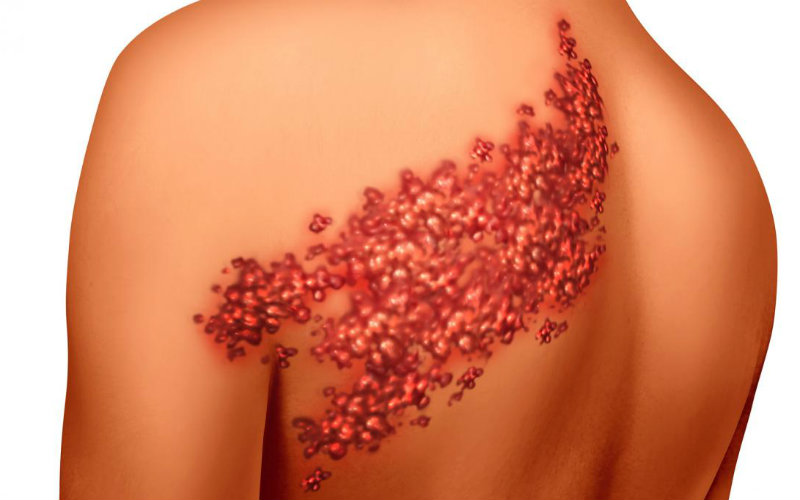
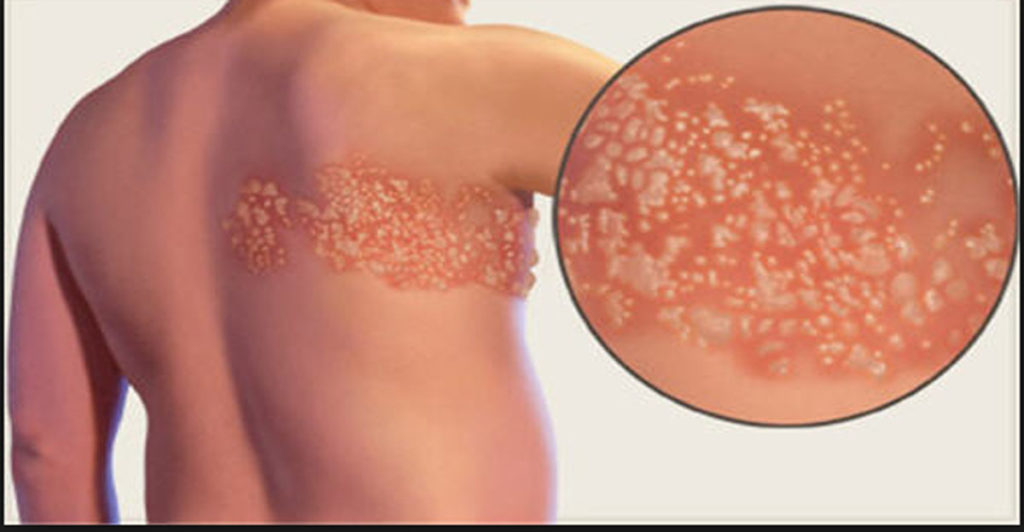
Опоясывающий лишай
Опоясывающий лишай относится к вирусным поражениям кожи (затрагивает и нервные волокна и ганглии). Главная этиологическая причина – вирус герпеса III типа.
Особенности:
- Локализация в области задних корешков спинного мозга и в ганглиях на периферии (объясняет практически пожизненное персистирование вируса в крови);
- Главные элементы пятна и пузырьки на гиперемированной коже;
- Локализация строго в области дерматомов;
- Широкое распространение;
- Чаще возникает у лиц с иммунодефицитом и общим снижением иммунитета.
Поскольку вирус локализуется в нервных окончаниях, периодическое снижение иммунитета приводит к частым рецидивам.
Классификация включает группу заболеваний по МКБ 10 (B02):
- Лишай, осложненный энцефалитом B02.0.
- Лишай, осложненный менингитом B02.1.
- Лишай, осложненный другими заболеваниями нервной кишки B02.2:
- Полинейропатия;
- Невралгия тройничного нерва;
- Поражение лицевого нерва.

- Лишай, осложненный поражение глаз B02.3:
- Блефарит;
- Конъюнктивит;
- Склерит;
- Кератит.
- Распространенный лишай B02.7.
- Лишай с наличием других осложнений B02.8.
- Лишай без осложнений B02.9.
Клиническая картина есть продромальный период. В это время симптомы неспецифические (боль, нарушение чувствительности). Иногда возникает неспецифический болевой синдром, который имитирует другие заболевания (плеврит, язвы, гастриты).
Необходимо помнить при постановке диагноза (дифференциальное различие с другими патологиями).
Есть в клинике 3 основных синдрома:
- Общеинфекционный. Он проявляется повышение температуры, увеличением лимфоузлов, изменениями в лабораторных анализах.
- Местная реакция. Как правило, поражение одностороннее (область, иннервируемая одной нервной веточкой – один дерматом). Чаще вовлечена грудная и передняя брюшная стенка. Высыпания изначально представлены простыми красными пятнами, затем быстро на их месте возникают папулы, а через сутки везикулы. Есть тенденция к слиянию. Высыпанию продолжаются на протяжении недели. Везикулы существуют до момента самопроизвольного вскрытия и образования мокнущих эрозий (быстро покрываются корочкой). Как разрешающий этап выступает шелушение кожных покровов и изменение пигментации участков кожи. В крайне редких и тяжелых проявлениях могут затрагивать глубокие слои дермы, что приводит к поражению поверхностной сосудистой сети. В этом случае пузыри приобретают геморрагическое содержимое, а при вскрытии образуются глубокие эрозии (нередко присоединение вторичной инфекции). В этом случае заживление грозит формированием рубцовой ткани.
- Неврологические проявления. Болевой синдром — это одно из основных проявлений. Связан с локализацией вируса непосредственно в нервных окончаниях и нарушение нервной проводимости, как следствие. Держится на протяжении всей болезни (только меняется интенсивность). Иногда сохраняется до полугода и в этом случае является осложнением опоясывающего лишая. Имеет чёткую взаимосвязь с возрастом (чем старше, тем ярче картина).

Существует несколько форм (зависит от главного элемента):
- Везикулярная форма (классическая);
- Абортивная форма – нет пузырей;
- Геморрагический вариант болезни связан с повреждением сосудистой сети;
- Гангренозная форма обусловлена глубоким некрозом тканей и присоединение вторичной инфекции в 85% случаев;
- Диссеминированная форма – связана с тотальным поражением организма.
В случае генерализации процесса высыпания локализуются по всей поверхности тела, и пациент находится в крайне тяжелом состоянии (только стационарное лечение).
Один из немногих вариантов лишая, имеющих серьёзные осложнения:
- Мменингит/энцефалит;
- Некроз сетчатки;
- Паралич лицевого нерва (ветви этого нерва поражаются значительно чаще других).
Диагностику проводят с пузырчаткой, контактным дерматитом, простым герпесом.
В детском возрасте встречается крайне редко и протекает в облегчённом варианте.
У беременных входит в так называемый TORCH-комплекс. Это 5 инфекционных заболеваний с высоким риском развития выкидыша, полиорганной недостаточности и формирования пороков развития. Клиника будет зависеть от того в каком триместре произошло заражение.
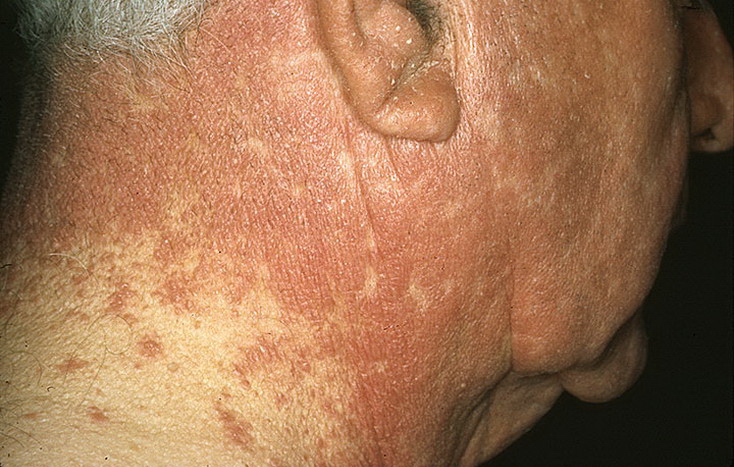
Отрубевидный (разноцветный) лишай
Это форма лишая связана с грибковой инфекцией, которая поражает роговой слой эпителия. Особенности патологии:
- Чёткой зоны распространения нет (все зоны планеты);
- Болезнь характерна для молодой прослойки населения (до 30 лет);
- Есть чёткая этиологическая причина — дрожжи рода Malassezia (большое количество сероваров);
- Носительство у 90% населения (так же как у вируса простого герпеса);
- Заразность невысокая;
- Требуются дополнительные факторы для заражения (снижение иммунитета, сопутствующие заболевания).
В некоторых случаях к возникновению болезни приводит длительный приём лекарственных средств (оральных контрацептивов, глюкокортикостероидов иммуносупрессоров). При учёте этой особенности необходим тщательный сбор анамнеза.
Клиническая картина:
- Высыпания чаще возникают в верхней половине тела (верхние конечности, грудная клетка, волосистая часть головы). Иногда поражает наружные половые органы. При атипичных формах вовлекается лицо, ушные раковины и другие области. Ладони и подошвы никогда не вовлекаются в заболевание.
- Изначально на коже образуются пятна разно диаметра. Воспаления нет. Границы размыты. Расцветка весьма вариабельная: розовой, красный и коричневый. На верхушке пятен ярко выраженное шелушение (легко отделяется от кожи). Располагаются хаотично, имеют тенденцию к объединению.
- Зуд практически отсутствует.
- Как итог заболевания очаги с нарушенной пигментацией (как правило, депигментированные).

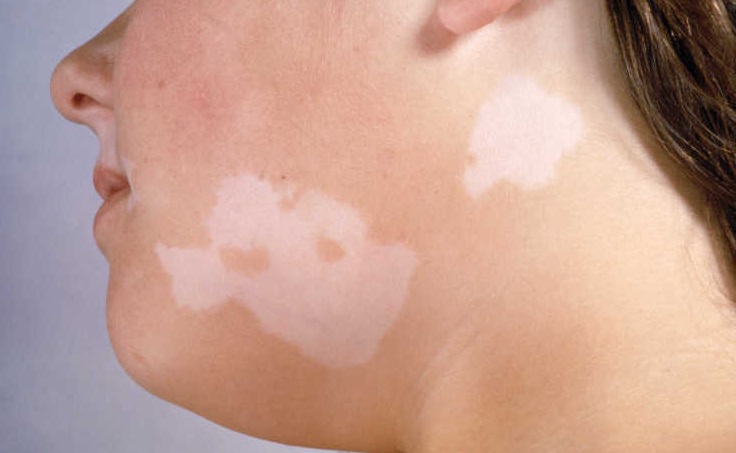
Имеется одна особая форма отрубевидного лишая — белый отрубевидный лишай. В этом случае шелушения нет, депигментация главный симптом.
Диагностику проводят с такими заболеваниями как:
- Розовый лишай;
- Себорейный дерматит;
- Сухой стрептодермией;
- Витилиго.
Симптомы и степень их выраженности будет индивидуальна для каждого пациента.
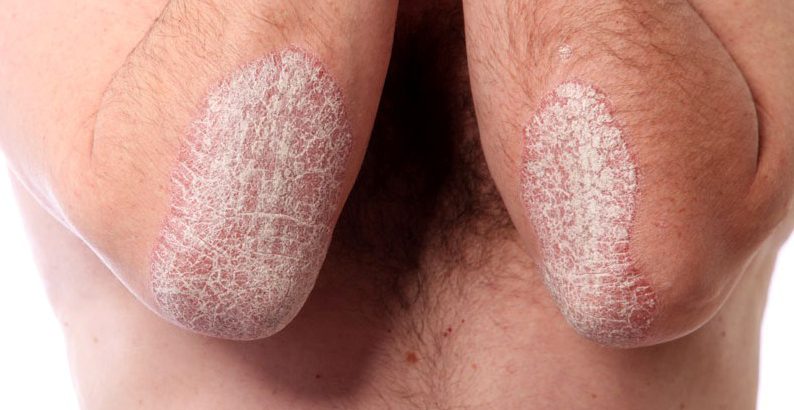
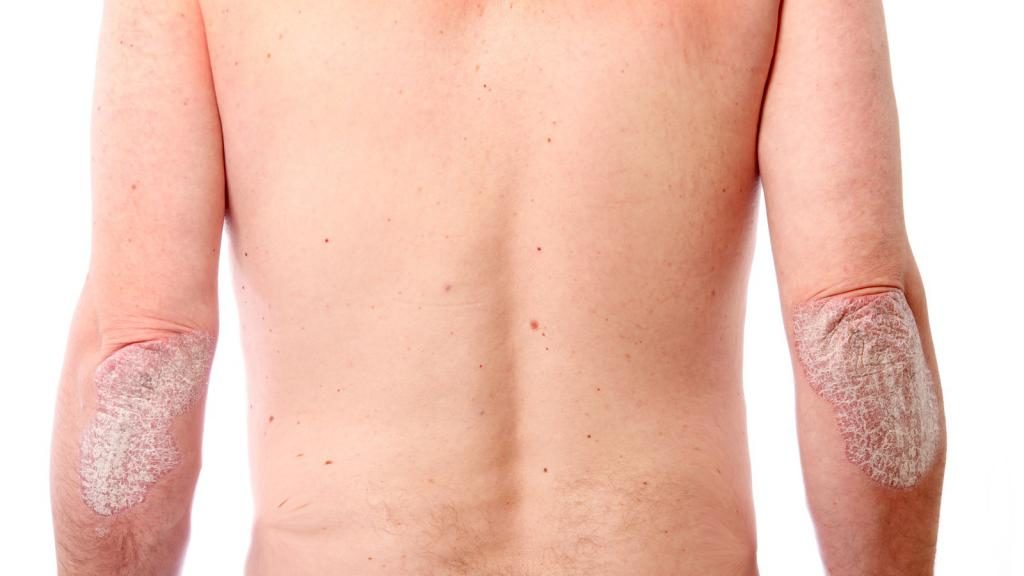
Чешуйчатый лишай (псориаз)
Псориаз — это особая форма лишая (чешуйчатый лишай), которое связано с хроническим поражением кожных покровов, слизистых, ногтей и иногда суставных поверхностей.
Главный элемент – папула. Особенности заболевания:
- Нет чёткой этиологии (есть вирусная, аллергическая, аутоиммунная теория теории происхождения);
- Есть генетическая предрасположенность;
- Распространенность повсеместная;
- Дети редко болеют (классический возраст старше 30).

Клиническая картина наиболее типичной из всех форм псориаза (вульгарной псориаз) представлена в таблице.
| Стадии вульгарного псориаза | Время проявления | Клиническая картина |
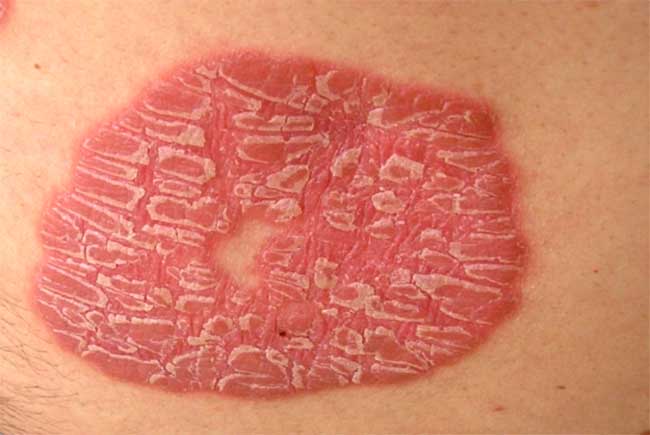
| Прогрессирующая стадия | Первые 7 дней | Изначально на здоровом участке кожи возникает папула розового цвета с чёткими контурами. Она выступает над поверхностью на 0,3-0,4 мм. Сверху покрыты множественными чешуйками, которые легко снимаются. По мере снятия создаётся впечатления увеличения их количества (стеариновая капля). При полном очищении пятна от чешуек образуется сухая блестящая поверхность ярко-красного цвета (феномен терминальной пленки). Если продолжить отскабливание начинают травмироваться поверхностные сосуды и возникает капиллярное микрокровотечение (феномен «кровяной росы»). На этой стадии возникают немногочисленные папулы со всеми характерными феноменами. Также имеется положительный симптом Кебнера – даже при незначительном травмировании на этом месте возникает типичный элемент болезни. |
| Стационарная стадия | От 7 до 14 дней (в среднем) | На этом этапе симптом Кебнера не возникает, элементы начинают тускнеть. Шелушение увеличивается. Вокруг папул возникает воротничок Воронова (шелушение на границе со здоровыми тканями). |
| Стадия регресса | Более 2 недель | Разрешение будет проходить от центра к периферии. Рубцов не остаётся. Изменение в пигментации тканей — гипо- или гиперпигментации. |
Особые формы:
- Артропатический псориаз. Эта форма характерна дополнительным поражением мелких суставов (иногда болезнь затрагивает и крупные). Все элементы, которые есть при классической форме будут присутствовать и в данном случае. Суставы болезненный, отёчные, объём движений снижен. Как исход возможное развитие деформирующих форм артритов и инвалидизация.
- Псориатическая эритродермия. Необходим внешний фактор (высокие температуры окружающей среды, инфекции). Элементы соединяются в одну гигантскую эритему. Местно кожа становится отёчной, инфильтрированной. Цвет кожных покровов ярко-красный. Выраженный зуд и нередкое присоединение вторичной инфекции.
- Экссудативный псориаз. Появляются очаги экссудации (поверхность мокнет). По этой причине добавляются к классическим симптомам такие элементы, как чешуйки, корки.
- Пустулезный псориаз. Присоединяется новый элемент – пустула. Возникает на неизменённой коже, содержимое светлое. Иногда поражаются ладони и подошвы.

Поражение ногтей при псориазе приводит к деформации ногтевых пластин (вдавления, бугристость). Цвет становиться жёлтым (дифференциальная диагностика с грибком). Ногти становятся ломкими, утрачивают форму и функциональность.
Особенности у детей будет наличие мокнущих слившихся друг с другом эритематозных полостей. Локализуются больше в складках (дифференциальная диагностика с опрелостями).
Диагностика
Для каждой формы и типа заболевания в протоколах диагностики лечения находится свой перечень исследования. Схема в общих чертах для всех типов лишая представлена:
- Сбор анамнеза;
- Физикальный осмотр;
- Лабораторная диагностика.

Инструментальные методы используются крайне редко.
В большинстве случаев для дифференциальной диагностики с онкологическими заболеваниями.
Специалисты для консультации:
- Дерматовенеролог;
- Инфекционист;
- Иммунолог;
- Терапевт/ педиатр.
При необходимости список специалистом для выявления причины может быть изменён (онколог, хирург).
Лабораторная
Лабораторная диагностика для розового лишая Жабера включает:
- ОАК – повышение лейкоцитов и СОЭ.
- ОАМ – контроль за уровнем белка.
- Микроскопическое исследование соскоба поверхностного слоя кожных покровов используют в качестве дифференциальной диагностики.
- Гистологическое исследование биоптата кожи используют в затруднительных ситуациях (дифференциальный диагноз с онкологическими заболеваниями кожи).
- Проведение серологических проб (дифференциальный диагноз с сифилисом).

Лабораторная диагностика для стригущего лишая включает:
- Микроскопическое исследование. Материал размельчают при помощи скальпеля и помещают на стекло. Далее, при помощи специальных реагентов (щелочь) и после подогревания над горелкой производят исследования под покровным стеклом под микроскопом. Положительным считается определение мелких спор вокруг волоса и другого нативного материала.
- Культуральный метод. Производится посев нативного материала на плотную питательную среду. Оценка роста колоний через 5–7 дней (макроскопическое и микроскопическое исследование).
В качестве материала используют волосы, корочки, чешуйки в максимально неизменном виде. Если проводилось, какое-либо местное лечение очаг необходимо промыть до взятия образцов (через 2–3 дня).
Лабораторная диагностика для красного плоского лишая включает:
- ОАК — проверка на лейкоцитоз;
- Биохимический анализ крови (проверка показателей АЛТ, АСТ, общего билирубина, холестерина, общего белка);
- ОАМ;
- Гистологическое исследование участка кожных покровов на границе со здоровыми тканями. Позволяет определить глубину повреждения и установить форму;
- Реакция прямой иммунофлюоресценции, как правило, необходим захват поражённого участка и здоровых тканей;
- Цитологического исследования для диагностики с другими патологиями.

Лабораторная диагностика для опоясывающего лишая включает:
- Общие анализы (ОАК, ОАМ, БХ) требуются лишь для дифференциальной диагностики и не представляют 100% подтверждения диагноза.
- ПЦР – для обнаружения ДНК/РНК возбудителя (герпес-вирус 3 типа).
Лабораторная диагностика для отрубевидного лишая включает:
- При обработке нативного материала (чешуек) едким калием (10–30%) под микроскопом можно увидеть элементы гриба.
- При смазывании 5% йодом место повреждения зоны окрашиваются интенсивнее, чем здоровая кожа.
- Гистологическое исследование шик-реакция позволяет увидеть споры и мицелий гриба.
Лабораторная диагностика для чешуйчатого лишая включает:
- Гистологическое исследование биоптата на границе со здоровыми тканями.
При необходимости схемы могут быть дополнены (по усмотрению лечащего врача).
Инструментальная
Варианты инструментальной диагностики:
- При розовом лишае не используется. Диагноз выносится на основании физикального исследования и лабораторной диагностики.
- При стригущем лишае используют лампы Вуда используют в случае вовлечения волосяных фолликулов. Основано исследование на действии УФ-лучей, проходящих через специальное стекло с напылением из окиси никеля. Производить исследование необходимо в тёмном помещении. Положительный результат — ярко-зеленое свечение.
- При красном лишае не используется. Диагноз выносится на основании физикального исследования и лабораторной диагностики.
- При опоясывающем лишае не используется. Диагноз выносится на основании физикального исследования и лабораторной диагностики.
- При отрубевидном лишае используют лампу Вуда. Положительный результат – жёлтое или золотисто-бурое свечение.
- При чешуйчатом лишае может применяться только при условии вовлечения суставов для дифференциальной диагностики.

Не являются первостепенными в диагностике кожных болезней, но иногда используются для подтверждения диагноза.
Лечение
Схема лечения также будет зависеть от формы болезни. Все схемы включают:
- Местное лечение;
- Системное лечение.
Крайне редки случаи, которые требуют хирургического вмешательства. Хирургия включается в следующих случаях:
- Значительные очаги некроза при присоединении вторичной инфекции;
- Выраженные иммунодефициты, которые приводят к длительному не заживлению ран (формирование пролежней, абсцессов, флегмон).
Чаще лечение проходит на амбулаторно-поликлиническом уроне. Стационарный вариант лечения составляет 30–40% (высокая контагиозность и попытка избежать массового инфицирования).
Медикаментозное
Лечение розового лишая включает (используют только при генерализации процесса):
- Топические глюкокортикостероидные препараты – «Гидрокортизон» в креме, « Алклометазона дипропионат » в креме, «Мометазона фуроат» крем/гель.
- Антигистаминные препараты – «Лоратадин», «Хлоропирамин», «Клемастин».
- Системные глюкокортикостероидные препараты — «Преднизолон».
Лечение стригущего лишая включает:
- Системная терапия включает противогрибковые препараты — «Гризеофульвин», «Тербинафин», «Флуконазол».
- Местная терапия включает:
- Спиртовых растворов красителей — «Генцианвиолет», «Метилвиолет».
- Антисептическая обработка кожи — «Йодинол», «Йодонат».
- Препараты на основе фенольных производных — «Фенол».
- Препараты на основе производных имидазола — «Клотримазол», «Бифоназол».
При необходимости схема лечения может быть изменена и дополнена по усмотрению специалиста.
Лечение красного плоского лишая (кожная форма) включает:
- Топические глюкокортикостероидные препараты – «Бетаметазон» крем, «Клобетазол» крем/мазь, «Гидрокортизон» крем/мазь.
- Глюкокортикостероидные препараты системного действия – «Преднизолон», «Триамцинолон».
- Антималярийные препараты — «Гидроксихлорохин», «Хлорохин».
- Антигистаминные препараты — «Мебгидролин», «Клемастин».
Лечение красного плоского лишая (слизистая форма) включает:
- Топические глюкокортикостероидные препараты (те же).
- Ретиноиды для наружного применения – «Изотретиноин».
- Обезболивающие и ранозаживляющие средства – «Холина салицилат + Цеталкония хлорид».
- Системные глюкокортикостероидные препараты (те же).
Лечение опоясывающего лишая включает (терапия этиотропная):
- Противовирусная терапия – «Ацикловир», «Валацикловир».
- Противовоспалительная терапия:
- Глюкокортикоидные препараты – «Преднизолон»;
- Нестероидные противовоспалительные средства – «Диклофенак», «Ибупрофен».
- Наружные антисептики для предупреждения вторичного инфицирования – метиленовый синий, бриллиантовый зеленый.

Лечение отрубевидного лишая включает (терапия этиотропная):
- Противогрибковые препараты местного действия – «Бифоназол», «Кетоконазол», «Тербинафин».
- Противогрибковые препараты системного действия – «Кетоконазол», «Итраконазол».
Лечение чешуйчатого лишая включает (крайне сложная терапия, подбор строго индивидуально):
- Наружная терапия:
- Топические глюкокортикостероидные средства (слабая, высокая, умеренная активность в зависимости от прогрессирования);
- Антисептики (салициловая кислота либо препараты содержащие мочевину);
- Препараты, содержащие витамин D;
- Препараты, содержащие активированный цинк пиритион.
- Системная терапия:
- «Метотрексат» в качестве цитостатика;
- Аналоги ретиноевой кислоты — «Ацитретин»;
- Иммуносупрессивные препараты – «Циклоспорин»;
- «Инфликсимаб» — селективный антагонист фактора некроза опухоли-альфа (биологический препарат);
- Моноклональные антитела — «Адалимумаб»;
- Моноклональные антитела класса IgG1k – «Устекинумаб».
Лечение корригируется в зависимости от индивидуальных проявлений болезни.
Немедикаментозная терапия
Используются не во всех случаях. Варианты лечения:
- Лечение розового лишая включает:
- Ультрафиолетовая средневолновая терапия (длиной волны 280–320 нм).
- Лечение стригущего лишая не медикаментозно не проводится.
- Лечение красного плоского лишая включает:
- Узкополосная средневолновая фототерапия с длиной волны 311 нм;
- ПУВА-терапия.
- Лечение опоясывающего лишая не медикаментозно не проводится;
- Лечение отрубевидного лишая не медикаментозно не проводится;
- Лечение чешуйчатого лишая не медикаментозно включает:
- Средневолновой УФ-терапии (селективная, узкополосная, эксимерная);
- ПУВА-терапия (применение фотосенсибилизаторов).
Терапия выступает в комплексе из всех методов (доминирующую форму лечения выбирает врач).
Народное лечение
Домашние средства против всех форм лишая направлены на лечение местных проявлений (местная терапия). Общеукрепляющая терапия имеет незначительный эффект и может привести к ухудшению сопутствующих заболеваний (язвы, гастрит).
Примеры терапии:
- Косметические средства и маски, основанные на дёгте (мыло, шампунь);
- Серная мазь (несколько обезвреживает и подсушивает кожные покровы).
Использование кислот и других раздражающих средств (лимон, чеснок) категорически запрещено наносить на и так пораженные участки кожи.
Допустимо использовать только по рекомендации специалиста и при лёгких вариантах болезни.
Профилактика
Профилактика для каждой формы лишая имеет особенности:
- Профилактика розового лишая носит неспецифический характер (профилактика инфекций).
- Профилактика стригущего лишая:
- Соблюдение правил личной гигиены;
- Санация переносчиков инфекции;
- Использования личных предметов гигиены (расчёски, полотенце).
- Профилактики красного плоского лишая нет;
- Профилактики опоясывающего лишая нет;
- Профилактика отрубевидного лишая:
- Дезинфекция одежды, белья пациента и рекомендовать проведение санитарных мероприятий всем членам семьи;
- При частых рецидивах применяют кетоконазол по 400 мг, один месяц в году. Либо используют итраконазол по 400 мг по одной таблетке в месяц на протяжении полугода.
Профилактика во всех случаях носит неспецифический характер.
Прогноз
Прогноз относительно благоприятный для всех форм. Осложнения возникают менее, чем у 5% при учёте правильного и с полного курса лечебных мероприятий.