Как выбрать препараты для пожилых от болей в суставах?
6 причин болей в шее и плечах — связь с болезнями внутренних органов
Шейно-плечевой пояс подвергается тяжелой физической и функциональной нагрузке. Здесь аккумулируются важные нервные сплетения, проходят артериальные и венозные магистрали. Постоянный дискомфорт и болевые ощущения в данной области нередко сигнализируют о развитии серьезных патологий, требующих врачебного вмешательства.
Интенсивность и тип болей в шее и плечах напрямую зависят от спровоцировавших их причин, а лечение обычно требует комплексного подхода.
Типы симптомов
Боль как в плече, так и в шее может носить различный характер:
- по времени развития: внезапная или постепенно нарастающая;
- по длительности: острая или хроническая;
- по остроте: тупая, фоновая, режущая, пульсирующая;
- по локализации: имеются определенные триггерные точки либо боль охватывает целые участки, отдельные мышцы, по нервным окончаниям переходит от основного источника на другие области. Вероятны отраженные боли в руке, ключице, спине.
Важно обращать внимание на такие признаки, как покалывание в кистях, онемение отдельных участков кожи и мышц, затруднение дыхания, искажение слуха или зрения.
Дополнительные симптомы помогают врачу диагностировать причину. Если болит шея с правой стороны, сзади отдает под лопатку или в плечо, при этом ощущается дискомфорт в правом подреберье, то вероятен холецистит. Если аналогичные боли локализуются слева, но основной их источник – за грудиной, то можно предположить стенокардию или инфаркт миокарда.
Основные причины
Как у молодых, так и у пожилых людей болеть шея и плечи могут по следующим причинам: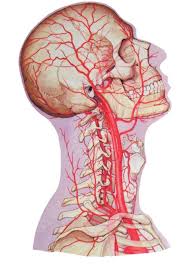
- Дегенеративные изменения в структуре позвоночника (шейного отдела): остеохондроз, остеоартроз.
- Травмы суставов, дисков, связок (нередко застарелые).
- Боль в шее и плечах справа или слева может быть вызвана воспалением или перенапряжением волокон мускулатуры.
- Иммунные нарушения, вызывающие поражение соединительной, хрящевой и костной тканей: ревматоидные и псориатические артриты, синдром Рейтера, болезнь Бехтерева.
- Инфекционные болезни суставов и позвоночника (остеомиелит, малярия, полиомиелит, менингит).
- Опухоли.
Причиной отраженных болей в плечах и шее могут быть патологии внутренних органов (сердца, легких, пищевода, желчного пузыря).
Иногда фиксируются случаи алгопатии − идиопатической боли, вызванной нарушениями психогенного характера. Бывают как четко локализованными, так и мигрирующими. Врачи по снимкам и анализам не в состоянии определить, почему появляется боль, поскольку соматические нарушения отсутствуют.
Болезни внутренних органов
При заболеваниях внутренних органов отраженная боль в шее с левой или правой стороны обычно является сопутствующей симптоматикой. Основные патологии сопровождаются рядом других очевидных признаков. Иррадиирующие болевые ощущения редко аккумулируются только в шее, в основном волнообразно распространяются на плечи, руки, лопатки.
Инфаркт миокарда
При инфаркте миокарда происходит отмирание участка мышечной ткани сердца. Процесс провоцируется нарушением проходимости коронарных сосудов. Причинами являются повышенное давление, ожирение, атеросклероз, системные заболевания (диабет).
Развитие инфаркта может происходить по различным сценариям со специфической симптоматикой. При ангинозном (сосудистом) варианте течения возникают острые («кинжальные») боли за грудиной, в шее и челюсти слева, а также по верхней границе плечевого пояса. Эпицентром является загрудинное пространство в районе солнечного сплетения, оттуда отдающая боль распространяется в шейный отдел, захватывая верхнюю часть правого плеча, левое плечо полностью, лопатку и всю левую руку с нижней стороны вплоть до пальцев. Может чувствоваться онемение кисти, покалывание.
Дополнительные симптомы:
- учащенное сердцебиение;
- холодный пот;
- паника;
- головокружение;
- чувство сдавленности в груди.
При крупноочаговом инфаркте болевые ощущения в плече и шее, а также за грудиной не снимаются нитроглицерином, а при мелкоочаговом их можно купировать обезболивающими. Больному в любом случае требуется госпитализация. 15 минут приступа достаточно для начала некротического процесса.
Стенокардия
Стенокардия – симптомокомплекс, напоминающий состояние при инфаркте миокарда, но в более легкой форме. Приступ возникает при эмоциональной или физической нагрузке, требующей повышенного кровоснабжения сердечной мышцы. Основные симптомы:
- тяжесть, жжение за грудиной;
- боль в шее, которая отдает в левую руку (вдоль верхней части), под лопатку, реже в челюсть. Может охватывать весь плечевой пояс;
- учащенное дыхание.
Приступ продолжается несколько минут, успешно купируется приемом нитроглицерина.
Желчная колика
Болевые ощущения в шее и плечах могут быть вызваны приступом желчной колики. Нерегулярное и несбалансированное питание является основной причиной дисфункции желчного пузыря. В результате происходит его воспаление, образование камней, закупорка протоков, нарушение оттока желчи из-за сильного сгущения ее консистенции. Эпицентр боли находится справа в районе подреберья, оттуда она иррадиирует в спину, шею и плечи.
Дополнительные симптомы:
- тошнота, рвота;
- обострение боли по ночам;
- бледность и желтоватый оттенок кожи;
- вздутие живота;
- потемнение мочи.
Спровоцировать приступ может жирная пища, прием алкоголя. Облегчить боль можно приемом «Но-шпы», «Дротаверина», «Баралгина». При желчекаменной болезни требуется госпитализация.
Синдром Панкоста
Синдром Панкоста развивается на фоне опухолевого поражения верхней части (борозды) легкого, когда онкологическое разрастание достигает плеврального купола и захватывает нервное плечевое сплетение. Ощущается выраженная слабость и боль в плечах, предплечьях, кистях.
Дополнительные симптомы:
- лихорадка;
- потеря веса;
- постоянная слабость.
Впоследствии вероятно присоединение синдрома Горнера: нависание верхнего века, сужение зрачков, энофтальм (ввалившиеся глазные яблоки), охриплость голоса.
Заболевания позвоночника, суставов и мягких тканей
Патологии верхнего отдела позвоночника, плечевых суставов, связок и нервных сплетений являются основными причинами болезненных ощущений в шейно-плечевом поясе.
Артриты
Синхронная боль в плече и в шее нередко возникает вследствие плечелопаточного периартрита – воспаления окружающей плечевой сустав капсулы, а также поддерживающих его связок и сухожилий. На ранних стадиях патологии дистрофии хряща и костной ткани не происходит.
Основные причины развития воспалительного процесса:
- длительные монотонные движения плечевым суставом (например, броски);
- резкое движение, физическая перегрузка;
- травма (удар, падение).
Воспаление плечевых сухожилий и связок чаще всего происходит при непривычной для нетренированного сустава нагрузке. Но возможно развитие патологии как осложнения заболеваний, связанных с сердечной мышцей (например, инфаркт миокарда), тогда периартрит поражает левое плечо.
Воспаление может возникать и как следствие корешкового синдрома шейного отдела позвоночника. Смещение позвонков ведет к защемлению нервных окончаний, образующих шейно-плечевое сплетение (между 4 и 5 шейными позвонками), развивается цепная реакция: питающие руку сосуды спазмируются, нарушается кровообращение конечности, что приводит к воспалительному процессу в суставе, болям в левом или правом плече и шее.
Симптомы:
- простая форма: боль в плече слабая, обостряется только при поднятии руки;
- острая форма: болевые ощущения выраженные, постоянные, усиливающиеся по ночам. Иррадиируют в шею и затылок;
- хронический периартрит: резкая боль пронизывает плечо и отдает в шею при попытках поднять руку через сторону или сделать вращательное движение. По ночам возможна периодическая ломота, ноющие боли.
При артрите (в отличие от периартрита) воспаляются не только мягкие околосуставные ткани. Поражение охватывает хрящи и даже костные элементы. Причиной могут послужить травмы, инфекции, наследственная склонность, физическая перегрузка и гиподинамия – факторы, нарушающие нормальный процесс питания и обновления костно-хрящевых структур.
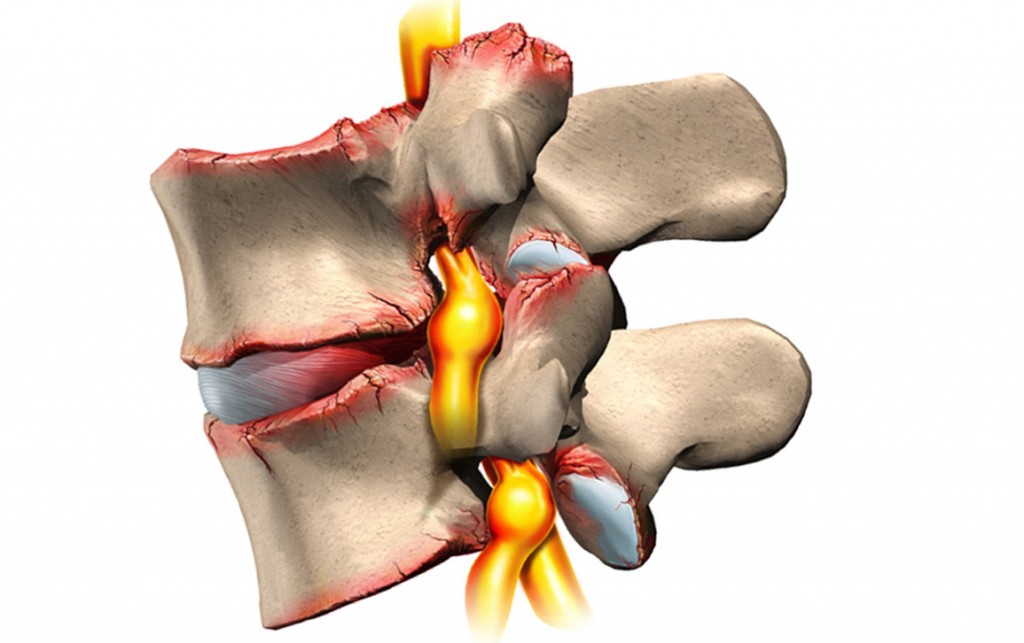
Симптомы:
- постоянная сильная боль;
- отечность, а нередко и покраснение кожи над суставом;
- скованность движений.
Артрит может протекать в острой и хронической формах.
Артроз
Ноющие боли в воротниковой зоне могут возникать вследствие артроза − деструктивных изменений в мелких фасеточных сочленениях, связывающих нижние позвонки шейного отдела с верхними. Болевые симптомы появляются после длительного напряжения шеи в статичном положении, усиливаются при ощупывании шеи. При резких движениях вероятны прострелы.
При артрозе плечевых суставов тупая боль возникает при круговых движениях руками, отведении их через сторону. Периодически дискомфорт может пропадать и проявляться с новой силой, в том числе в виде артритов.
Шейный остеохондроз
Межпозвонковые диски шейной области несут на себе высокую амортизирующую нагрузку. Любые деструктивные изменения в них приведут к ущемлению нервных корешков и нарушению кровотока, что вызывает не только дискомфортные ощущения в самой шее, но также иррадиирующие боли в ключице, предплечьях, затылке, области плечевых суставов.
При остеохондрозе тело диска иссыхает и истончается. При прогрессировании заболевания расстояние между позвонками сокращается, мышцы и связки провисают, что вызывает нестабильность позвоночного столба. Далее возникают грыжи, поражение межпозвонковых суставов. Патологический процесс приводит к ущемлению сразу нескольких нервных корешков, в результате ощущаются сильные боли в шее как с правой, так и с левой стороны, онемение, парезы.
Видео
Видео — боли в шее и плечах
Грыжи
Тело межпозвонкового диска, на которое и возложена функция амортизации, защищено плотным фиброзным кольцом. Вследствие травм, истощения, нарушения обменных процессов фиброзное волокно расщепляется, обнажая часть пульпозной ткани, которая выпячивается наружу. Нередко это является причиной сдавливания находящегося рядом нервного корешка. В зависимости от того, в каком сегменте произошло ущемление, возникают боли в плече, в шее, под лопатками.
Грыжу часто провоцируют протрузии (сдавливание дисков шейного отдела смещенными позвонками). В результате фиброзное кольцо деформируется, часть его выдавливается за пределы анатомического положения диска. Небольшие грыжи могут проявляться периодическими тянущими болями в шее, отдающими в руки и плечи.
При ущемлении нерва развивается корешковый синдром, при котором интенсивные боли сопровождаются онемением отдельных областей.
Синдром позвоночной артерии
Слева и справа вдоль позвоночника пролегают две крупные артерии. Они играют важную роль в жизнеобеспечении головного мозга и расположенных в нем управляющих центров. Сужение просвета кровеносного русла вследствие ущемления стенок артерии или атеросклероза отражается в ряде симптомов:
- головокружения, особенно при подъеме по утрам;
- немеет часть шеи, область вокруг губ, рука или предплечье (обычно со стороны сдавленной артерии);
- периодически появляются «мушки» в глазах, другие зрительные искажения;
- шумы и писк в ушах;
- нарушение дыхательной функции (трудно сделать глубокий вдох);
- тошнота.
Боль при ущемлении артерии называют шейной мигренью, поскольку ее распространение начинается от шеи и до висков, может отдавать в плечи. Локализация и интенсивность зависят от положения головы. Обострения случаются после сна в неудобной позе, при резких движениях шеей.
Плексит
Плексит – воспаление пучков спинномозговых нервов. Причиной могут послужить травмы, инфекции, интоксикация, аллергии, компрессия нервных сплетений. Острые приступообразные боли в шейном отделе позвоночника и плечах являются следствием шейного и плечевого плексита.
Симптомы шейного плексита:
- боли, локализующиеся по бокам шеи;
- сложности с наклонами и поворотами головы из-за ослабления мышц, потери управления ими;
- длительные приступы икоты;
- невозможность глубокого дыхания.
Симптоматика при плечевом плексите включает:
- сильные боли в ключице, иррадиирующие в плечо и руку;
- ослабление мускулатуры руки (конечность может стать полностью безвольной);
- отечность мягких тканей;
- кожные покровы руки и кисти холодные и бледные, ногти слоящиеся, ломкие.
Болевые ощущения наиболее выражены при неврологической форме плексита, вызванной раздражением нервных волокон. При паралитической форме теряется функциональность конечности. Плечевой плексит может проявляться болью в правом плече или в левом (односторонний), а также с двух сторон одновременно.
Миалгия
Болевые ощущения в шее и плечевом поясе могут возникать со стороны мягких тканей без вовлечения костно-хрящевых. Мышечное волокно состоит из особых клеток – миоцитов. Ряд факторов (сосудистые патологии, вирусы, травмы, физические нагрузки) вводят их в состояние длительного гипертонуса, в результате чего возникают боли. Из-за постоянного напряжения нарушается питание тканей, что приводит к усугублению состояния, в процесс начинают вовлекаться суставные структуры, связки, сухожилия (фибромиалгия). Мышечный корсет шеи и плечевой области нередко страдает от данной формы патологии, которая дополняется слабостью и нарушением сна. Может поражаться только одна крупная мышца (трапециевидная миалгия).
Ноющая боль в шейном и плечевом отделах также возникает при воспалении мышечной ткани – миозите. Причиной может быть переохлаждение, травмирование, осложнение после инфекционных болезней. Пораженная область слегка отекает и краснеет. При движении боль приобретает острый характер.
Лечение
Схема лечения болей в шее и плечевом поясе зависит от результатов диагностики. Для этого можно обратиться к терапевту, который на основании предварительного осмотра определит, какой врач нужен в конкретной ситуации. В большинстве случаев требуется специалист, лечащий патологии позвоночника и нервных окончаний, − невролог, вертебролог. По результатам МРТ, КТ, анализов крови картина заболевания проясняется и подбирается соответствующая терапия.
Лечебные мероприятия при поражениях позвоночника и плечевых суставов включают снятие воспаления, меры по декомпрессии нервных окончаний, стабилизации позвонков. Важную роль играет физиотерапия. При неэффективности консервативных методов прибегают к хирургическим вмешательствам.
Самостоятельно купировать боль в районе шеи и плеч возможно, если она вызвана психогенными причинами или напряжением мышц. Регулярные упражнения и гимнастика, сухое тепло, а также массаж помогут облегчить состояние при остеохондрозе.
Осложнения
Длительное игнорирование сильной боли в шее и плече может привести к прогрессированию болезни. Примеры осложнений различных патологий:
- инфаркт миокарда: некроз большого участка мышцы, разрывы стенок желудочков, тромбоэмболия, перикардит, отек легких, сердечная недостаточность;
- плексит: односторонняя атрофия мышц рук, инвалидизация;
- остеохондроз: образование «холки», спондилоартроз, утрата подвижности шейного отдела позвоночника, ухудшение зрения и слуха, разрастания остеофитов, мигрень, нередко возникает парез;
- артриты: деформация суставов, утрата подвижности сочленений.
Синдром позвоночной артерии, начинающийся с дискомфорта при движении шеей, может привести к инсульту и инвалидизации.
Если болевой синдром в районе шеи и плечевого пояса длительно не проходит и даже нарастает, то самолечение может привести к тяжелым осложнениям, устранить которые будет невозможно. Насторожить должны резкие прострелы, симптомы со стороны вестибулярного аппарата и органов зрения, онемение, ограничение подвижности суставов, угнетение общего состояния.
Как выбрать препараты для пожилых от болей в суставах?
Лекарства от болей в суставах для пожилых людей должны не только избавлять от неприятных ощущений, но и устранять причину патологии. После 50 лет часто обнаруживаются хронические заболевания, что также нужно учитывать при назначении препарата.

Причины появления болей в суставах
Боли в суставах у пациентов пожилого возраста возникают при таких нарушениях:
- дегенеративно-деструктивные процессы (остеоартроз);
- воспалительные процессы в суставах (ревматоидный, ревматический и инфекционный артриты);
- бурсит (воспаление суставных оболочек);
- остеомиелит (разрушение костных тканей);
- васкулит (воспалительный процесс в сосудах, питающих суставные ткани);
- посттравматические осложнения;
- остеопороз (снижение плотности костей).
Виды препаратов
Для устранения болей в суставах применяются следующие средства:
- Нестероидные противовоспалительные препараты. Лекарственные средства выпускаются в виде таблеток для приема внутрь, мазей и гелей для наружного применения, растворов для инъекций.
- Гормональные средства. Чаще всего применяются в виде инъекций. Наиболее эффективным считается внутрисуставное введение препаратов.
- Согревающие препараты. Выпускаются в виде мазей и гелей, восстанавливающих кровоснабжение и питание мягких и хрящевых тканей.
- Хондропротекторы. Препараты, способствующие восстановлению хряща, выпускаются как в виде таблеток, так и в форме растворов для инъекций. Последние считаются наиболее эффективными.
- Витаминные комплексы. Эти средства предназначены для приема внутрь.
Нестероидные противовоспалительные средства
НПВС относятся к средствам первой помощи, помогающим быстро устранить болевые ощущения при воспалительных патологиях суставов. Таблетки воздействуют как на симптомы болезней, так и на механизмы появления нарушения.
Механизм действия
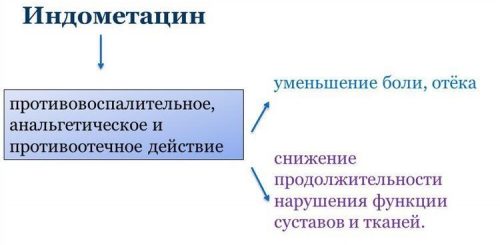
НПВС эффективны в лечении воспалительных и дегенеративно-деструктивных патологий опорно-двигательного аппарата. Они обладают следующими действиями:
- снижают выраженность или полностью устраняют болевой синдром;
- уменьшают интенсивность течения воспалительного процесса, подавляя циклооксигеназу 2 типа (фермент поддерживает течение реакций, сопровождающихся выделением медиаторов воспаления);
- устраняют отечность окружающих сустав тканей (отек способствует сдавливанию нервных окончаний и сосудов, снижая подвижность пораженных областей и приводя к усилению болевых ощущений);
- улучшают реологические свойства крови, обеспечивая поступление большего количества активных веществ в кости и хрящи.
Показания и противопоказания
Показаниями к применению нестероидных противовоспалительных средств являются следующие заболевания:
- ревматические поражения суставов (ревматоидный артрит, ревматизм, анкилозирующий спондилоартрит, псориатический и подагрический артрит, синдром Рейтера);
- неревматические патологии опорно-двигательной системы (тендовагинит, ушибы, миозиты, растяжения, артрозы);
- поражения периферических нервных окончаний (радикулит, люмбаго, миалгии).
Нестероидные противовоспалительные средства не применяются при следующих состояниях:
- эрозивно-язвенные поражения органов пищеварительной системы;
- бронхиальная астма;
- болезнь Паркинсона;
- эпилепсия;
- психические расстройства;
- активные кровотечения;
- геморрагический синдром;
- снижение числа тромбоцитов;
- артериальная гипертония;
- острая сердечная недостаточность;
- непереносимость компонентов препарата.
Перечень препаратов
Наиболее распространенными являются препараты на основе диклофенака и индометацина, выпускаемые в виде таблеток и уколов. Так как они обладают большим количеством побочных действий, предпочтение следует отдавать современным НПВС, обладающим избирательным действием. Препараты выпускаются под такими торговыми названиями:
- , Мовалис, Ревмоксикам;
- Флогоксиб, Целекоксиб, Зицел;
- Денебол, Рефекоксиб;
- Аркоксия;
- Найз, Нимесулид, Нимесил.
Эффективные средства от боли оказывают менее выраженное негативное влияние на ЖКТ.
Стероидные препараты
Гормональные препараты используются при неэффективности других средств для устранения боли. Их применяют кратковременными курсами.
Лечебное действие
Стероидные противовоспалительные средства обладают мощным действием, напоминающим эффект НПВС. Они могут использоваться и в случае длительного бесконтрольного применения негормональных болеутоляющих таблеток. Механизм устранения боли включает следующие действия:
- снижение интенсивности течения воспалительного процесса (стероиды уменьшают скорость деления иммунных клеток, снижая вероятность негативной реакции организма на некоторые факторы);
- устраняют отечность тканей (препараты способствуют выведению лишней жидкости из межклеточного пространства);
- подавляют активность иммунной системы, замедляя разрушение хряща при аутоиммунных заболеваниях (воспаление приводит к нарушению гематосиновиального барьера, в результате которого лейкоциты атакуют хрящевую ткань).
Показания к применению и противопоказания
Стероиды применяются при ревматоидном и ревматическом артритах, остеоартрозе, анкилозирующем спондилоартрите, аутоиммунных патологиях соединительных тканей. Препараты могут использоваться в период восстановления после эндопротезирования суставов. Они повышают вероятность приживления импланта, препятствуя возникновению отторжения. Список противопоказаний к применению глюкокортикостероидов включает следующие патологии:
- декомпенсированный сахарный диабет;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- повышенная активность надпочечников;
- тромбоз и тромбоэмболия;
- артериальная гипертензия любого происхождения;
- острая почечная недостаточность;
- психические расстройства;
- генерализованные герпетические инфекции;
- туберкулез легких;
- нарушение функций печени;
- грибковые поражения кожи и внутренних органов;
- сифилис;
- перенесенная в недавнем времени вакцинация;
- вирусные поражения органов зрения;
- геморрагический синдром;
- гнойные инфекции;
- аллергические реакции на стероидные гормоны.
Список средств
В лечении заболеваний суставов у пожилых пациентов чаще всего применяются следующие препараты:
- Преднизолон;
- Медрол;
- Метипред;
- Метилпреднизолон;
- Дексаметазон.
Хондропротекторы
Хондропротекторы обладают накопительным действием, поэтому применять их нужно не менее полугода.
Оказываемое действие
Хондропротекторы обладают следующими свойствами:
- восполняют дефицит веществ, необходимых для построения структур хрящевых тканей (хондроитина и глюкозамина);
- оказывают слабовыраженное противовоспалительное действие;
- стимулируют выработку коллагена, повышающего эластичность хряща;
- обновляют синовиальную жидкость, уменьшая трение костных поверхностей.
Когда назначаются
Лекарственные средства группы хондропротекторов назначаются после купирования проявлений острой фазы дегенеративно-деструктивных и воспалительных заболеваний опорно-двигательного аппарата (артроза, остеохондроза, артрита). Хондропротекторы не применяются при индивидуальной непереносимости компонентов препарата и при запущенных формах артроза, сопровождающихся сращением костей.
Список препаратов
Наиболее эффективными считаются хондропротекторы, содержащие несколько действующих веществ. К ним относятся следующие препараты:
- Терафлекс;
- Артра;
- Дона;
- Траумель С;
- .
Обезболивающие средства
Эти препараты не влияют на причину возникновения заболеваний, обладая только симптоматическим действием. Для устранения болевого синдрома используются следующие средства:
- Вольтарен;
- Нурофен;
- Кетонал;
- .
Таблетки и уколы применяются при посттравматическом болевом синдроме, ревматоидном артрите, остеоартрозе и остеохондрозе. Противопоказаны они при язвенной болезни желудка и двенадцатиперстной кишки, патологиях кроветворной и сердечно-сосудистой систем, острой почечной недостаточности.
Витаминно–минеральные комплексы
Витамины для суставов и хрящей применяют в сочетании с хондропротекторами. Пищевые добавки улучшают общее состояние организма и восполняют дефицит микроэлементов, часто возникающий в пожилом возрасте. Для нормального функционирования опорно-двигательного аппарата нужны витамины А, В, C, D, K. Они запускают процессы восстановления костных и мягких тканей, улучшают усвоение кальция. Врачи рекомендуют применять следующие препараты:
- Коллаген Ультра;
- Артривит;
- Артро Баланс Плюс;
- Ортомол Артро Плюс.
Положительно влияют на состояние суставов препараты кальция:
- Кальций Д3 Никомед;
- Альфакальдол;
- Кальцемин Адванс;
- Кальций Компливит.
Популярные мази и их действие
Средства местного действия повышают эффективность системной терапии, накапливаясь в очаге воспаления.
Существует несколько групп подобных препаратов:
- Противовоспалительные мази. Обладают выраженным обезболивающим и противоотечным действиями. В состав входят: диклофенак, ибупрофен, кеторолак или нимесулид.
- Согревающие мази. Содержат экстракт красного перца, усиливающий приток крови к пораженным областям. Самыми востребованными среди пациентов являются Финалгон и Капсикам.
- Комбинированные средства. Содержат несколько активных веществ, обладающих разными действиями.
- Охлаждающие гели. Помогают избавиться от выраженного болевого синдрома. Гель быстро проникает в очаг воспаления, способствуя снижению локальной температуры и исчезновению боли в суставе.
Диклофенак
 Эффективное средство борется с болевым синдромом слабой и средней степеней выраженности. Применяется при воспалительных и дегенеративных процессах в суставах и позвоночнике. Список показаний включает следующие заболевания:
Эффективное средство борется с болевым синдромом слабой и средней степеней выраженности. Применяется при воспалительных и дегенеративных процессах в суставах и позвоночнике. Список показаний включает следующие заболевания:
- остеоартроз;
- подагрический и ревматоидный артриты;
- обострение остеохондроза.
Мазь наносится на пораженные участки тонким слоем. Препарат втирают легкими массирующими движениями до полного впитывания. Процедуру проводят 3 раза в сутки. Курс лечения не должен длиться более 3 недель.
Быструмгель
Гель содержит кетопрофен, обладающий выраженным обезболивающим действием. Показаниями к применению препарата являются следующие заболевания:
- ревматоидный, реактивный и инфекционный артриты;
- посттравматические осложнения;
- деформирующий остеоартроз.
Средство наносят на область суставов, втирая до впитывания. Рекомендованная разовая доза — полоска геля длиной 5 см. Процедуру проводят 2–3 раза в день.
Индометациновая мазь
Препарат содержит негормональное противовоспалительное вещество — индометацин. Показаниями к применению средства являются следующие нарушения:
- воспалительные процессы, сопровождающиеся отечностью и болью в суставах;
- остеоартроз;
- псориатический и ревматоидный артриты;
- обострение подагры;
- анкилозирующий спондилоартрит.
Мазь втирают в пораженные области легкими массирующими движениями 3 раза в день. Не рекомендуется использовать более 15 г средства в сутки. Мазь противопоказана при наличии герпетических высыпаний, ожогов и открытых ран.
Долгит крем
1 г крема содержит 50 мг ибупрофена, обладающего обезболивающим и противовоспалительным действиями. Средство имеет следующие свойства:

- снимает отечность;
- снижает интенсивность воспаления;
- восстанавливает подвижность сустава;
- устраняет чувство скованности, возникающее по утрам.
Препарат назначается при артрите, деформирующем артрозе, радикулите, обострении подагры. Крем наносят на воспаленные области тонким слоем 3 раза в день. Курс лечения длится не более месяца. Препарат противопоказан при дерматите и индивидуальной непереносимости компонентов.
Фастум гель
 Препарат эффективен при острых и хронических воспалительных процессах в суставах. Активное вещество (кетопрофен) воздействует на причину появления боли и отечности, снижая выработку медиаторов воспаления. Гель наносится на пораженные участки тонким слоем. Процедуру проводят 3 раза в день в течение 2 недель.
Препарат эффективен при острых и хронических воспалительных процессах в суставах. Активное вещество (кетопрофен) воздействует на причину появления боли и отечности, снижая выработку медиаторов воспаления. Гель наносится на пораженные участки тонким слоем. Процедуру проводят 3 раза в день в течение 2 недель.
Найз гель
 Средство обладает местным противовоспалительным и обезболивающим действиями. Препарат эффективен при артритах и остеоартрозе. Его наносят на пораженные участки 2 раза в день. Рекомендованная доза — полоска геля длиной 3 см. Курс лечения длится 2 недели.
Средство обладает местным противовоспалительным и обезболивающим действиями. Препарат эффективен при артритах и остеоартрозе. Его наносят на пораженные участки 2 раза в день. Рекомендованная доза — полоска геля длиной 3 см. Курс лечения длится 2 недели.
Кетонал гель
Средство устраняет боль и отечность, не влияя на состояние суставного хряща. Показаниями к применению являются следующие заболевания:
- ревматоидный артрит;
- анкилозирующий спондилоартрит;
- псориатические поражения суставов;
- остеоартроз;
- воспаление суставной сумки;
- невралгия.
3–5 г геля наносятся на сухую чистую кожу 1–2 раза в день. Длительность терапевтического курса составляет 2 недели. Препарат противопоказан при наличии открытых ран, при аллергических реакциях на НПВС, мокнущем дерматите.
Отзывы
Мария, 65 лет, Пермь: «Боли в суставах появились после 60 лет. Врач выявил деформирующий остеартроз, который часто возникает у пожилых людей. Были назначены таблетки Мелоксикам и индометациновая мазь. Эти средства применяла в течение 2 недель. Боли в суставах стали менее выраженными, исчезло неприятное чувство скованности, мешающее заниматься привычными делами по утрам. При нанесении мази ощущала незначительное жжение, которое исчезало через несколько секунд. Прием таблеток перенесла хорошо».
Ирина, 58 лет, Ставрополь: «Полученная в молодости травма привела к возникновению деформирующего артроза в зрелом возрасте. Со временем боль в колене стала мешать ходить, беспокоила она и по ночам. Острые проявления врач посоветовал снимать таблетками Найз и Фастум гелем. После затихания болей принимала Артру — хондропротектор, восстанавливающий хрящевую ткань. Такое лечение помогло избавиться от неприятных ощущений и замедлить развитие болезни».
Заключение
Выбирая обезболивающие и противовоспалительные средства для пожилого пациента, нужно учитывать не только эффективность, но и безопасность препарата. Таблетки, уколы и мази должны использоваться по назначению врача.
Стероидные противовоспалительные средства желательно применять в условиях стационара.