Псориаз
Как вылечить псориаз
Чтобы вылечить псориаз в домашних условиях, нужно принимать ряд системных мер для избавления от заболевания. Это позволит быстро и навсегда вылечить псориаз, а в наиболее тяжелых случаях – длительное время контролировать период ремиссии.
Как вылечить псориаз в домашних условиях
В домашних условиях необходимо использовать все возможные методики местной терапии псориаза, которые можно с успехом применять, не прибегая к необходимости посещать лечебное учреждение. Вылечить псориаз в домашних условиях удается не всем пациентам, но при соблюдении рекомендаций врача есть возможность существенно улучшить состояние здоровья пациентов и сделать это достаточно быстро.
Чтобы вылечить псориаз быстро в домашних условиях требуется применять целый ряд лекарственных препаратов различной направленности. Препараты представлены как таблетками для приема внутрь, так и местными препаратами – можно для систематической обработки мест псориатического поражения.
При лечении псориаза в домашних условиях не нужно забывать, что пациенты должны избегать стресс, беречь свою кожу от солнца, но в то же время достаточно гулять на свежем воздухе. Можно быстро вылечить псориаз на начальной стадии, если своевременно обратиться к врачу и начать прием препаратов от псориаза.
Как навсегда вылечить псориаз
Вылечить псориаз навсегда в домашних условиях – основная цель врачей, борющихся с заболеванием. Тем не менее, бороться с аутоиммунными патологиями не так просто, поэтому значительными успехами можно считать достижение длительной ремиссии.
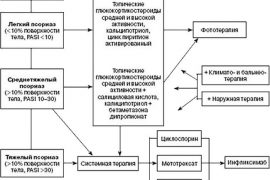
Для терапии псориаза ранее применялись глюкокортикоиды, но последние исследования показали вред таких препаратов для организма. Тем не менее, при прогрессирующей псориатической атаке применение этой группы медикаментов является необходимостью. Лечение псориаза основывается на использовании глюкокортикоидов пролонгированного действия. Вводятся такие препараты внутримышечно. Делать это можно в домашних условиях самостоятельно либо оформить в клинике вызов медсестры на дом. Курсы терапии короткие за счет более длительного действия лекарственного вещества.
Рассмотрим, чем вылечить псориаз быстро и эффективно в домашних условиях:
- Наиболее известным средством являются таблетки и уколы – их используют в терапии уже более сорока лет. Метотрексат действует непосредственно на клеточном уровне. Показан препарат для терапии существенных повреждений, когда псориатические бляшки покрывают более двадцати процентов поверхности кожного покрова. Средство отлично справляется с такими формами заболевания, как псориатический артрит, пустулезный псориаз, эритродермии. Метотрексатом можно вылечить псориаз ногтей на руках, если заболевание поражает не только кожный покров, но и ногтевые пластины.
- Циклоспорин – иммунодепрессивное средство, которое также применяют при лечении псориаза. Препарат выпускается ведущими мировыми производителями фармацевтических препаратов. Благодаря подавлению иммунитета средством Циклоспорин у пациентов гораздо улучшается состояние здоровья при тяжелых формах псориаза. Лекарственное средство выпускается в капсулах, а можно делать с инъекционной формой Циклоспорина. Средство отлично работает против торпидного псориаза и борется с псориатической эритродермией.
- Ацитретин – препарат последних разработок. Применяется на практике сравнительно недавно, но уже получил позитивные отзывы от пациентов и врачей. Вылечить псориаз раз и навсегда при помощи Ацитретина не получится, как и при помощи других препаратов, однако средство существенно подавляется пролиферацию эпидермиса, способствует своевременному ороговению кожного покрова, а также оказывает иммуномодулирующее действие.
Чем вылечить псориаз на теле
В качестве средств для местного лечения на теле необходимо использовать мази, которые могут быть как гормональными, так и не гормональными. Псориаз на грудях лучше лечить негормональными средствами. А вот вылечить ладонно-подошвенный псориаз можно и гормональными препаратами. Ими же можно вылечить псориаз на локтях и других огрубевших частях тела, пораженных псориазом. Для лечения сложных форм используется , активизирующая псоралены под действием ультрафиолетового излучения.
Средства помогают вылечить болезнь псориаз и её симптомы – зуд, жжение – но применять их длительный период нельзя. Эффективными препаратами являются средства на основе:
- гидрокортизона – Сополькорт, Гиоксизон;
- мометазона – Унидерм, Элоком;
- бетаметазона – Редерм, , Дайвобет;
Вылечить псориаз на лице помогут средства на основе пиритиона цинка – , Цинокап, Скин-кап, и на основе дегтя – Пикладол. Эти препараты обладают хорошим отшелушивающим действием, улучшают состояние кожного покрова и способствуют заживлению микротрещин. Если вылечить псориаз на руках навсегда не удалось, и у пациента возник ногтевой псориаз, который распространился с рук, то здесь нужно подбирать местные средства для обработки ногтевых пластин. Вылечить ногти от псориаза поможет специальный лак Клобетазол.
Рекомендовано использовать и другие группы препаратов:
- гидратирующие средства;
- витамин Д3;
- кератолитические средства;
- интерферон;
- антигистаминные средства;
- антибактериальные препараты.
Препараты этих групп помогают не только улучшить действие глюкокортикоидов, но и защищают организм от негативного действия активных веществ.

Чем и как вылечить псориаз на голове
В большинстве случаев, можно вылечить псориаз на голове лёгкой формы либо достичь состояния ремиссии при проведении системной терапии. Основной принцип терапии, чтобы вылечить навсегда псориаз – подавить воспалительный процесс и аутоиммунную реакцию, отторгающие клетки эпидермиса. Для этого применяют местную терапию, при которой , если он не перешёл в тяжелые формы, требующие системного лечения организма.
Для местной терапии рекомендованы кератопластические препараты:
- салициловая мазь;
- препараты с дегтем;
- ихтиоловая мазь;
- нафталановая мазь;
- Солкосерил.
Если заболевание протекает тяжело, псориаз волосистой части головы лечат при помощи глюкокортикоидных средств – Белосалик, Флуцинар, Ксамиол, преднизолоновая мазь. Псориаз на голове навсегда можно вылечить при легкой стадии , Псорилом, Скин-Кап, Сквафан, Кертиоль.
Лечение псориаза в домашних условиях зависит от множества факторов – тяжести заболевания, успехов от назначенной терапии, осложнений, которые сопутствуют при псориазе. Для быстрого лечения необходимо соблюдать все рекомендации врача и своевременно купировать обострения заболевания.
Мои источники:
Плейлист видео про псориаз (выбор видео в правом верхнем углу)
Поделиться с друзьями:
Псориаз
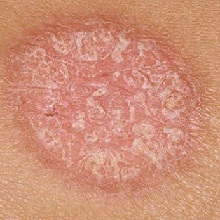 Псориаз – хроническое заболевание кожи, характеризующееся наличием мономорфной сыпи в виде розово-красных узелков, имеющих рыхлую серебристо-белую чешуйчатую поверхность. Болезнь протекает годами, наблюдается чередование периодов рецидивов и ремиссии.
Псориаз – хроническое заболевание кожи, характеризующееся наличием мономорфной сыпи в виде розово-красных узелков, имеющих рыхлую серебристо-белую чешуйчатую поверхность. Болезнь протекает годами, наблюдается чередование периодов рецидивов и ремиссии.
Как правило, данное заболевание вызывает появление суховатых красных пятен, приподнятых над кожной поверхностью, однако у некоторых больных псориазом людей не отмечается видимых поражений кожи. Эти пятна, называемые псориатическими бляшками, в большинстве случаев впервые образуются на местах, которые подвергаются давлению и трению – ягодицы, поверхность коленных и локтевых сгибов.
Однако располагаться и возникать они могут и на иных участках кожи, включая ладонную поверхность кистей, волосистую часть головы, половые наружные органы, а также подошвенную поверхность стоп. Псориаз — это заболевание хроническое, характеризующееся, как правило, волнообразным течением. У больного могут быть как периоды улучшения и ремиссии (вызванные методами лечебного воздействия или неожиданные), так и периоды обострений или рецидивов (чаще всего спровоцированные неблагоприятными внешними факторами – стрессами, употреблением алкоголя).
Тяжесть заболевания у разных больных, или даже у одного пациента в периоды обострения и ремиссии может варьироваться в широких пределах – от локальных небольших повреждений до полного покрытия тела псориатическими бляшками. Нередко с течением времени наблюдается прогрессирование заболевания (особенно в случае отсутствия лечения), увеличение площади поражения с вовлечением новых участков кожи, обострения учащаются и утяжеляются. У отдельных больных может наблюдаться непрерывное течение болезни без неожиданных ремиссий.
Также часто подвергаются поражению ногти на руках или ногах. Поражение ногтей может происходить при отсутствии поражений кожи и быть изолированным.
Статистика
Распространенность псориаза в мире оценивается около 1-3% населения. Согласно сведениям международной организации «Европсо», в 2010 году на планете было зарегистрировано 125 миллионов больных псориазом. В Европе им страдают до 5 миллионов человек, что сопоставимо с частотой ишемической болезни сердца и сахарного диабета.
Наиболее высокие показатели в странах северной Европы (до 4%), наиболее низкие в африканских и латиноамериканских странах, в Японии (менее 0,5%). В России по неуточненным данным 1-2% населения (около 2,8 млн человек).
Классификация
Как мы уже отметили, псориаз выступает в качестве хронического и рецидивирующего заболевания. Любая из существующих его форм может быть отнесена в один из вариант актуальной для псориаза классификации, в которой имеется распределение на пустулезный или непустулезный псориаз. В целом классификация выглядит следующим образом:
- Пустулезный псориаз
- генерализованный псориаз;
- анулярный псориаз (анулярный пустулёз);
- пальмоплантарный псориаз (псориаз конечностей, пальмомлантарный персистирующий хронический пустулёз, псориаз пустулёзный Барбера);
- хроническая форма персистирующего акродерматита (псориаз подошв и ладоней, псориаз ладонно-подошвенный);
- герпетиформное псориатическое импетиго.
- Непустулёзный псориаз
- вульгарный псориаз или псориаз обыкновенный, простой псориаз (бляшковидный, стабильный псориаз в хронической форме);
- псориатическая эритродермия (псориаз эритродерматический).
Ряд авторов придерживается необходимости дополнения этой классификации, за счет чего к ней могут быть добавлены типы или формы псориаза в следующих вариантах:
- себорейноподобный псориаз (псориаз себореиформный);
- псориаз Напкина;
- псориаз лекарственно-индуцированный;
- «обратимый псориаз» (псориаз кожных складок, сгибательных поверхностей).
Причины возникновения
Врачам так и не удалось составить перечень точных причин появления псориаза. Предлагаю рассмотреть причины в зависимости от характера.
- Вирусная. Вирусы, отрицательно влияющие на работу лимфатических узлов. Крайне проблематично идентифицировать эти микроорганизмы и определить их среду обитания. Примечательно, что кровь больного человека после переливания здоровому пациенту не заражает. Поэтому данную причину появления псориаза принято считать недоказанной.
- Иммунная. Общепризнанная причина. Пусковым механизмом считается генный процесс, в рамках которого нарушается иммунное звено. Инфекционное заболевание, ангина или гайморит, может привести к появлению псориаза.
- Инфекционная. Изначально ученые придерживались мнения, что виной спирохеты, стрептококки и даже эпидермофитоны. Результаты исследований не подтвердили эту теорию. Новые гипотезы указывают на то, что развитие псориаза вызывают инфекционные болезни, в числе которых ангина и грипп.
- Генетическая. Речь идет о передаче по наследству предрасположенности к болезни. Клиническая практика показывает, что с проявлениями чешуйчатого лишая сталкиваются многие, однако, проследить связь с наследственной предрасположенностью удается не всегда.
Предрасполагающие и провоцирующие факторы
Ключевым патологическим проявлением псориаза является избыточное разрастание неполноценных клеток эпидермиса. Поэтому основополагающим моментом в выяснении механизма развития болезни и решении вопроса о том, как лечить псориаз, является установление пусковых факторов. Основные из них:
- Психологические — влияние кратковременных сильных стрессов, а также невыраженных, но длительных по времени или часто повторяющихся отрицательных психологических воздействий, моральная неудовлетворенность, нарушения сна, депрессивные состояния.
- Обменные расстройства в организме, нарушения функции пищеварительных органов, особенно печени и внешнесекреторной функции поджелудочной железы.
- Заболевание или дисфункция желез внутренней секреции (гипоталамуса, щитовидной, паращитовидной и вилочковой желез, эндокринной деятельности поджелудочной железы).
- Нарушения в иммунной системе (аллергичекие реакции и иммунные заболевания).
- Наличие в организме хронических очагов инфекции (тонзиллит, риносинуситы, отиты и др.). Патогенные и условно-патогенные микроорганизмы, особенно золотистый стафилококк, стрептококки и дрожжеподобные грибки, их токсины, клетки кожи, поврежденные этими микроорганизмами, являются мощными антигенами, способными спровоцировать иммунную систему на агрессию против них, измененных и здоровых клеток организма.
- Механические и химические повреждения кожи, длительный прием антибиотиков или глюкокортикоидов по поводу каких-либо заболеваний, гиперинсоляция, курение и злоупотребление алкогольными напитками, острые инфекционные заболевания (респираторно-вирусная инфекция, грипп, ангина и др.).
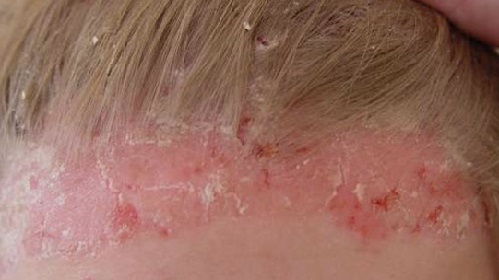
Течение заболевания
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10 до 15 % больных с псориазом страдают также псориатическим артритом.
Каковы наиболее распространенные мифы о заболевании?
- Псориаз заразен. Нет, псориаз – хроническое неинфекционное заболевание кожи, которое не передается от человека человеку и не мигрирует с одной части тела на другую. Пациент, страдающий псориазом, может свободно посещать общественные места – бани, сауны, бассейны, пользоваться общими предметами в быту, проходить лечение по поводу недерматологических заболеваний в общих стационарах.
- Климат влияет на заболеваемость и если переехать в теплые страны псориаза не будет. Нет, климат на распространенность псориаза не влияет. В то же время одним из методов его лечения является гелиобальнеотерапия – лечение солнцем и морской водой, однако проживание в регионах с теплым морским климатом не уберегает больных от обострений. Простым примером служит Израиль: там с успехом лечат псориаз на курортах Мертвого моря, но заболеваемость среди населения не ниже, чем среднемировая.
- Псориаз можно предупредить. Факторы, вызывающие обострение, ни сами по себе, ни в разных сочетаниях не являются причиной болезни. Сегодня неизвестно, что служит изначальным толчком к развитию псориаза, а потому принять меры профилактики невозможно. Никаких рецептов, что надо делать, или, напротив, чего не надо делать, чтобы не заболеть псориазом, нет. Увеличить период ремиссии, когда высыпания на коже отсутствуют, можно, избегая действия провоцирующих или ухудшающих течение псориаза факторов, ведя правильный образ жизни и применяя поддерживающую терапию.
- Псориаз можно лечить методами, так называемой, народной медицины. Отношение к таким методам у пациентов должно быть крайне осторожным. С одной стороны, мы знаем, что не существует «излечивающего» от псориаза средства, однако желание во чтобы то ни стало избавиться от болезни толкает пациентов на разные сомнительные поступки (обращение к целителям, знахарям), а это попусту потраченные деньги. С другой стороны, эти «целители» предлагают пациентам в качестве, например, наружных средств «собственные разработки», в которых, как правило, присутствуют гормоны, но в этом случае режим и тем более их дозировка никак не могут быть проконтролированы.
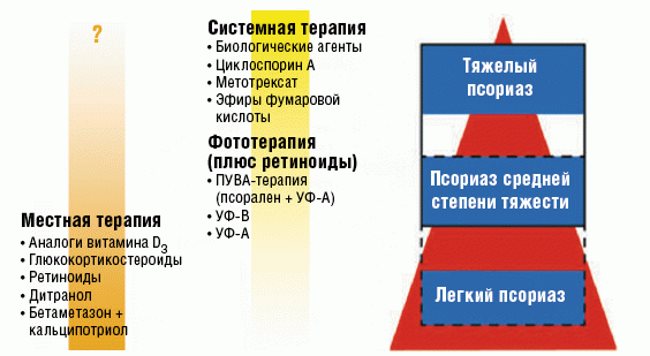
Степень тяжести
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи.
Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отёчности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Индекс тяжести поражения псориазом (PASI) — наиболее часто используемый инструмент измерения тяжести и активности псориатического процесса. Индекс PASI комбинирует оценку степени выраженности поражений (красноты, зуда, утолщения кожи, отёка, гиперемии, шелушения) с оценкой площади поражения в простую линейную шкалу от 0 (нет кожных проявлений болезни) до 72 (максимально выраженные кожные проявления)[18],[19]. Однако PASI довольно трудно использовать в рутинной клинической практике, вне клинических испытаний лекарств и методов лечения. Это привело к многочисленным попыткам упростить шкалу PASI, чтобы сделать её более пригодной для использования в клинической практике и для самостоятельного отслеживания больными изменений в своём состоянии.
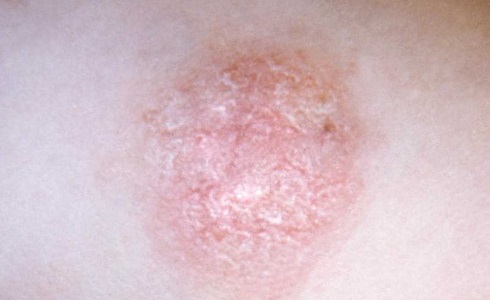
Симптомы псориаза
У больных псориазом вследствие интенсивного роста клеток кожи проявляются плотные участки на кожных покровах, которые имеют белый, красный или серебристый цвет. У здорового человека развитие клеток кожных покровов происходит постепенно, их отшелушивание случается примерно один раз в месяц. Следовательно, новые клетки постепенно передвигаются на место старых клеток в верхний слой кожи.
У больных псориазом развитие новых клеток происходит намного быстрее: они образуются не за несколько недель, а за несколько дней. Соответственно, за это время верхние клетки кожи отмирать не успевают, и в результате имеет место проявление основных симптомов псориаза — наслоения и образования бляшек на коже. Такие бляшки у больных псориазом отличаются по размеру. Их проявление наблюдается на разных частях тела – на коже головы, коленях, кистях рук, локтях, внизу спины. Наиболее часто симптомы псориаза возникают у зрелых людей, однако заболевание может проявиться у детей и подростков.
Первые симптомы псориаза можно отметить в любом возрасте — и у двухмесячного ребенка, и у человека преклонных лет. Однако чаще всего псориаз проявляется у людей в возрасте от двадцати до сорока лет.
Принято выделять три стадии в процессе течения псориаза: прогрессирующую, стационарную, регрессирующую.
На первой, прогрессирующей стадии, папулы имеют более яркий цвет, проявляются их отеки, около папулы заметен выраженный эритематозно-отечный пятнистый бордюр. Папулы могут находиться на грани слияния, объединяясь в большие общие участки либо в бляшки с разными очертаниями. На этой стадии псориаза часто проявляется положительный феномен Кобнера. Для данного состояния характерно появление папул на тех местах, которые ранее были подвержены давлению и трению. В данном случае даже небольшое раздражение коже чревато возникновением папул.
В периоде регресса папулезная инфильтрация исчезает полностью на большом участке поверхности тела больного. Там, где ранее были высыпания, появляются очаги гиперпигментации либо участки вторичной лейкодермы. При этом вокруг псориатических элементов, которые регрессируют, появляется отчетливый бледный бордюр, который называют псевдоатрофическим ободком Воронова.
Раздраженный псориаз
Развивается на фоне активного воздействия на кожный покров при уже имеющемся прогрессирующем псориазе определенных раздражителей, в частности это солнечные лучи или специфические мази, а также другого типа раздражители, воздействующие на бляшки. Бляшки эти, в свою очередь, становятся более выпуклыми по форме, окрас изменяется до вишнево-красного, в рамках окружающей их области формируется гипертермический пояс, за счет которого резкие границы становятся несколько смазанными. Пояс этот вслед за разрешением бляшки приобретает морщинистый вид.
Экссудативный псориаз
Для этой формы псориаза характерна чрезмерная выраженность экссудата при воспалительной реакции, появляется он в рамках прогрессирующего периода течения псориаза. Пробиваясь к поверхности папулы, экссудат обеспечивает насыщение собой скопления чешуек, тем самым, формируя из них образования, внешне напоминающие корки. Эти элементы являются вторичными, определяют их в качестве чешуйко-корок, цвет этих элементов желтоватый. Вслед за их удалением оголению подлежит несколько кровоточащая и мокнущая поверхность. Чешуйко-корки при подсыхании и наслоении нередко образуют массивного типа конгломерат, напоминающий собой устричную раковину (это уже определяется как рупиоидный псориаз).
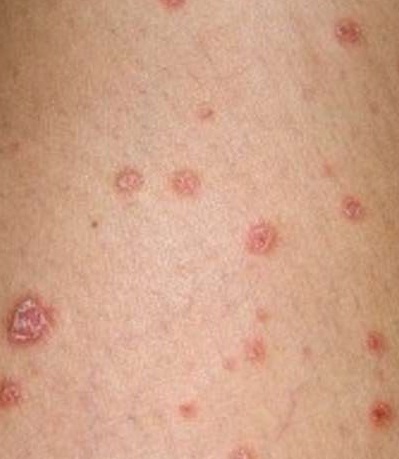
Каплевидный псориаз
Каплевидный псориаз, симптомы которого проявляются внезапным образом, характеризуется формированием в рамках кожного покрова множественных пятнышек. Преимущественно заболевание диагностируется у пациентов в возрасте от 8 до 16 лет. Нередко в качестве предшествующего каплевидному псориазу фактора выступает стрептококковая инфекция.
Пятнистый псориаз
Данная форма заболевания проявляет себя в форме слабовыраженной инфильтрации (в общем определении инфильтрация – это пропитывание тканей тем или иным веществом) со стороны элементов сыпи. Они, в свою очередь, имеют вид пятен (а не папул). Развивается пятнистый псориаз, как правило, остро, также для него характерна схожесть с токсидермией. В качестве основного приема в дифференциации заболевания применяется определение соответствие течения заболевания со свойственной ему псориатической триадой.
Застарелый псориаз
Данная форма заболевания может быть рассмотрена по части симптоматики в виде выраженной инфильтрации со стороны бляшек, общей их синюшностью, с гиперкератотической или бородавчатой поверхностью. Такого типа очаги излечиваются особенно сложно, причем не исключается их трансформация в будущем в злокачественное опухолевое образование (происходит это нечасто, но исключать этот вариант, к сожалению, не приходится).
Себорейный псориаз
Данная форма псориаза, как можно предположить из ее названия, развивается у больных с уже актуальной для них себореей. Проявляется заболевание с волосистой части головы, в области за ушными раковинами, на груди, в области носогубных складок, в рамках подлопаточной и лопаточной части спины. Появляющиеся псориатические чешуйки подлежат интенсивному пропитыванию кожным салом, за счет чего происходит их слипание и удержание в рамках поверхностей бляшек, что, тем самым, позволяет заболеванию симулировать картину, характерную для себорейной экземы.
Ладонно-подошвенный псориаз
Заболевание может проявляться либо в виде обыкновенных псориатических бляшек и папул, либо в виде гиперкератотических образований, симулирующих омозолелости и мозоли. В некоторых случаях псориаз на руках, симптомы которого отмечаются в этом случае на ладонях (или на ногах – соответственно определению, на подошвах) бывает сплошным, что проявляется в виде повышенного утолщения или ороговения. Для границ такого типа поражения характерна четкость, в более редких случаях эта форма псориаза ограничивается появлением крупнокольцевидного шелушения.
Диагностика
Процесс диагностики псориаза не представляет особых трудностей и основан на изучении характерного внешнего вида кожных покровов больного. Обычно лабораторные анализы или специфические исследования при псориазе не проводятся. Однако в некоторых случаях при прогрессирующем тяжелом псориазе анализ крови все же необходим для выявления воспалительных, аутоиммунных, ревматических процессов.
Также иногда назначается проведение биопсии кожи, чтобы дифференцировать псориаз с другими недугами кожи. Еще один признак псориаза, на который специалист обращает внимание в процессе диагностики, это наличие точечных кровоизлияний и быстрое проявление кровотечения после соскабливания бляшки с кожи.
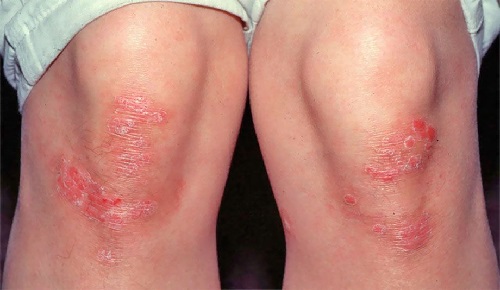
Как выглядит псориаз: фото в начальной стадии
Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
Качество жизни больных псориазом
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Больные псориазом могут также быть (и нередко бывают) чрезмерно озабочены своим внешним видом, придают этому слишком большое значение (иногда до степени навязчивой фиксации на этом, почти дисморфофобии), страдают от пониженной самооценки, которая связана со страхом общественного неприятия и отторжения или с опасениями не найти сексуального партнёра вследствие проблем внешнего вида. Психологический стресс в сочетании с болью, зудом и иммунопатологическими нарушениями (повышенной продукцией воспалительных цитокинов) может привести к развитию выраженной депрессии, тревожного состояния или социофобии, к значительной социальной изоляции и дезадаптации больного. Следует также отметить, что коморбидность (сочетание) псориаза и депрессии, а также псориаза и социофобии, встречается с повышенной частотой даже у тех больных, которые не испытывают субъективного психологического дискомфорта от наличия псориаза. Вероятно, генетические факторы, влияющие на предрасположенность к псориазу и на предрасположенность к депрессиям, тревожным состояниям, социофобии, во многом перекрываются. Не исключено также, что в патогенезе как псориаза, так и депрессий играют роль общие иммунопатологические и/или эндокринные факторы (так, при депрессиях также обнаруживают повышенные уровни воспалительных цитокинов, повышенную цитотоксическую активность нейроглии).
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни.
Существует много инструментов для объективного измерения качества жизни больных псориазом и другими дерматологическими заболеваниями. Клинические исследования показывают, что больные псориазом нередко испытывают субъективное снижение качества жизни[16]. В исследовании 2009 года о влиянии псориаза на качество жизни были использованы интервью с дерматологами и опросы пациентов. В этом исследовании было обнаружено, что и в случаях лёгкого, и в случаях тяжёлого течения псориаза наиболее беспокоящим больных симптомом, в наибольшей степени вызывавшим субъективное ухудшение качества жизни, был кожный зуд, на втором месте была боль в суставах у больных с псориатическим артритом. Менее зудящие высыпания или высыпания в отсутствие зуда меньше влияли на самочувствие больных и их субъективную оценку качества жизни.
Лечение псориаза в домашних условиях
Псориаз — заболевание хроническое. Его лечение предполагает использование вначале более щадящих лекарственные средства и методы, а в дальнейшем, опираясь на наблюдения за развитием болезни у пациента, возможно изменение назначения. Цель лечение — положительные результаты, чтобы исчезли кожные высыпания и не появлялись как можно дольше. В некоторых случаях случаев псориаз не требует никакого лечения.
Вопрос, как лечить псориаз в домашних условиях следует разделить на 3 основных категории: внутреннее применение лекарств, преимущественно медикаментов, наружное употребление (мази и т.п.) и физиотерапия. Второстепенные используются чаще в качестве вспомогательных средств терапии псориаза.
Независимо от того, какие способы лечения псориаза избирает дерматолог, максимальный эффект приносит комплексный подход к решению этой проблемы, который предполагает:
- использование наружных средств;
- применение внутрь медикаментов, витаминов, биологически активных добавок;
- подключение физиотерапевтических процедур;
- лечение в санаториях минеральными водами, грязями, пиявками;
- назначение диеты, лечебного голодания.
Назначая лечение врачу необходимо учитывать множество данных о пациенте:
- сложность развития заболевания,
- функцию органов пищеварения,
- нарушения обмена
- сопутствующие заболевания,
- изучаются функции нервной и эндокринной систем,
- воздействия внешней среды,
- наследственность и т. п.
У многих пациентов псориаз протекает почти незаметно, и поражение колеи наблюдается в виде ограниченных очагов. Это так называемые дежурные бляшки, которые расположены всегда в одних и тех же местах. Такие больные не нуждаются в интенсивном лечении, им достаточно соблюдать режим питания, работы и отдыха, не злоупотреблять алкоголем, набраться терпения. В этом случае высока вероятность, что организм сам победит болезнь.
При назначении лекарственных препаратов учитывается эффективность предыдущего лечения и противопоказания по каким-либо лекарствам и методам лечения. Врач дает рекомендации по выбору диеты, лечению на курорте и соблюдению разумного режима на работе и дома. Неукоснительное выполнение всего этого комплекса лечения, работы и отдыха дает значительное улучшение здоровья пациентов. В настоящее время ни одно из имеющихся средств не дает гарантии от рецидива болезни.
Но вовремя начатое комплексное лечение рецидива псориаза позволяет добиться быстрого очищения кожи от сыпи и длительной профилактики ее появления.
Лекарственные препараты
Существует методика, когда сначала пациенту предлагают более щадящие препараты с наименьшим числом побочных эффектов. Если они окажутся не эффективны, их заменяют на более сильнодействующие, и так далее. Даже в том случае, когда лечение подошло пациенту, через некоторое время его меняют. Дело в том, что постепенно организм привыкает к лекарственному средству и его эффект снижается.
Медикаментозное лечение псориаза включает в себя прием различных средств внутрь, применение мазей и других средств.
Пероральным путём принимают:
- антигистаминные средства (Диазолин, Супрастин);
- гепатопротекторы (Эссенциале, Карсил);
- ферменты (Креон, Фестал);
- энетросорбенты (Энтеросгель, Полисорб);
- антибиотики (ряда пенициллинов, макролидов и цефалоспоринов);
- нестероидные противовоспалительные средства (Нурофен, Найз);
- иммуносупрессоры;
- биопрепараты (Алефацепт).
Гормональные препараты применяют при сложных стадиях заболевания. Используют исключительно по назначению врача. В остальных случаях рекомендуется обходиться без них. Так как они вызывают привыкание хотя и приводят к быстрому эффекту, но не на длительный период. Кроме того, гормональные препараты имеют массу побочных эффектов.
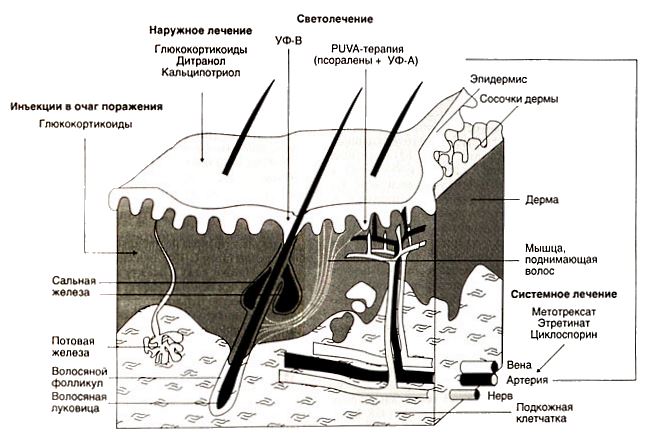
Наружная терапия подразумевает нанесение веществ на кожу, так выделяют:
- Ретиноиды – разновидность группы, которые имеют форму мазей. Активно рекомендуются к использованию Радевит, Ретасол, Видестим;
- Крема с основным действующим веществом – солидолом. Широкое распространение имеют Карталин, Цитопсор, Антипсор;
- Нефтяные смеси. Нафталановая мазь, Лостерин, Нефтесан;
- Дегтяные лекарства. Антипсорин, Коллоидин, Антраминовая мазь;
- Препараты кератолитической основы. Белосалик, Локасален;
- Витаминные комплексы D3 на синтетической основе. Псоркутан, Дайвонекс;
- Кортикостероиды. Существует огромное количество препаратов группы.
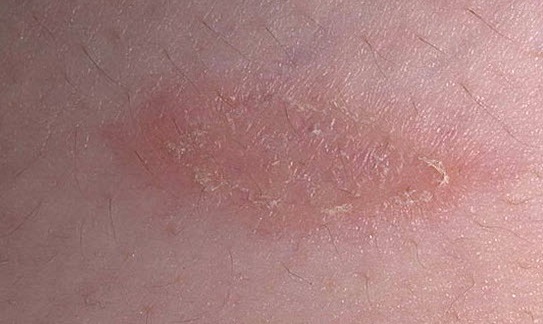
Мази при псориазе
В случае наличия легкой формы данной патологии иногда удается избавиться от ее симптомов посредством одних лишь наружных средств. Фармацевтический рынок просто переполнен такими препаратами. Прямо сейчас Вашему вниманию будут представлены некоторые из них:
- Нафталановая мазь применяется как в стационарной, так и в регрессирующей стадии данной патологии. С ее помощью удается избавиться не только от воспаления кожного покрова, но и от зуда. В борьбе с данным заболеванием назначают пяти либо десяти процентную нафталановую мазь.
- Глюкокортикостероидные средства типа Элокома, Локоида и других дают возможность уменьшить воспалительный процесс, несмотря на это использовать их на протяжении длительного промежутка времени нельзя. Более того, такие средства, а точнее их применение, требует особого внимания со стороны специалистов. Локоид можно приобрести в форме мази, которую необходимо наносить на пораженные участки один – три раза в день.
- Салициловая мазь помогает смягчить роговые чешуйки кожного покрова, а также быстро удалить их. Это дает возможность другим медикаментам лучше и быстрее проникать в эпидермис. Наносится данная мазь очень тонким слоем один — два раза в день. Салициловая кислота входит в состав и таких мазей от псориаза как Акридерм СК и Дипросалик.
- Скин-кап — это шампуни, кремы и аэрозоли, используемые в борьбе с псориазом кожного покрова головы. Шампуни можно использовать трижды в неделю, а вот крема и аэрозоли дважды в сутки.
- Серно-дегтярная мазь пяти и десятипроцентная помогает уменьшить воспалительный процесс кожи, при всем при этом ее ни в коем случае нельзя использовать больным с экссудативной формой данной патологии. Также эту мазь категорически противопоказано наносить на кожный покров лица. В случае псориаза кожи головы можно воспользоваться помощью специального шампуня, в состав которого входит деготь. К примеру, это может быть Фридерм.
- Мази от псориаза с витамином Д, наделены достаточно мощным противовоспалительным действием и помогают сделать терапию данной патологии более эффективной. Одним из таких препаратов является мазь Кальципотриол, которую следует наносить на пораженные участки дважды в сутки.
- Антралин – мазь от псориаза, которой свойственно останавливать деление клеток поверхностных слоев кожного покрова, что в свою очередь уменьшает шелушение. Наносится данная мазь на пораженные участки ровно на шестьдесят минут, после чего ее рекомендуется смыть.
В случае системного лечения необходим постоянный контроль врача-специалиста. Данного рода терапия предусматривает применение различных уколов и таблеток. Вот список некоторых из них:
- Метотракс помогает остановить чрезмерное деление клеток кожного покрова, уменьшает шелушение и воспаление. Данный препарат прописывается пациентам только в очень тяжелых случаях, так как ему свойственно вызывать многочисленные побочные эффекты.
- Ацитретин, Изотретиноин – это медикаменты, используемые при крайне тяжелом патогенезе данной патологии. Их применяют и в случае псориаза ногтей. Продолжительность терапии, а также дозировки устанавливаются лечащим врачом для каждого пациента индивидуально.
- Гомеопатические средства (Псорилом, Псориатен) используются в борьбе с данной патологией, однако не всегда они оказывают должное терапевтическое действие. Псорилом назначают по восемь гранул за тридцать минут до приема пищи трижды в день.
- Циклоспорин – это медикамент, применяемый при тяжелых формах данной патологии, которые не поддаются терапии никакими другими методами.
Фитохимиотерапия
Фитохимиотерапия представляет собой один из методов терапии псориаза, предусматривающий использование ультрафиолетовых лучей. Осуществляется данный метод посредством специальных установок, позволяющих воздействовать ультрафиолетовыми лучами не на всю кожу, а только на ее пораженные участки. Данный метод терапии применяется, как правило, наряду с лекарственным препаратом под названием Метотрексат.
ПУВА-терапия
Это лечебное воздействие длинноволнового ультрафиолетового излучения в сочетании со специальными лекарственными препаратами, которое применяется при наиболее тяжелых формах псориаза, плохо поддающихся другим методам лечения. Эффективность этого метода лечения псориаза усиливается приемом внутрь за 2 часа до облучения лекарственных препаратов: псоралена, аммифурина или метоксипсорагена, является наименее токсичным из этой группы лекарственных средств. Окончательный выбор остается за лечащим врачом. Особенностью ПУВА-терапии как метода лечения заключается в том, что после выздоровления, то есть очищения кожного покрова, необходимо постоянное поддерживающее лечение, чтобы сохранить период ремиссии. Таким образом, период лечения длится от 350 до 700 дней. Этот метод лечения благодаря своей простоте и невысокой вероятности осложнений пользуется популярностью во всем мире и дает хорошие результаты на долгое время.
Назначают в среднем до 25 облучений в щадящем режиме. В такой режим входит летний перерыв, в первый год проводится до двух курсов и т. п. по рекомендации врача. Рецидивы могут возникнуть после заболеваний гриппом, ОРВИ или ангины, а в редких случаях — после нервных потрясений.
Под действием ПУВА-терапии возможно развитие побочных явлений: сухость кожи, тошнота, миозиты, гастрит и др. Больным, имеющим сопутствующие заболевания почек, печени, сахарный диабет, и беременным применение ПУВА-терапии противопоказано. Если пациенты чувствительны к солнечным лучам или раньше принимали препараты мышьяка, врач также не назначит этого лечения, так как при наличии противопоказаний заболевание может перейти из рецидивирующей формы в постоянную и даже летнюю форму псориаза. Это означает, что таким пациентам нельзя ездить даже на курорты в летний период.
В настоящее время для лечения артропатической, наиболее тяжелой формы псориаза стали применять лазерное излучение в сочетании с воздействием постоянного магнитного поля. Такое лечение не дает побочных эффектов, не имеет противопоказаний и является одним из самых перспективных направлений в лечении не только псориаза, но и других кожных заболеваний.
Инновационные методики лечения — новое в лечении псориаза
- Хирургическое лечение псориаза
Давно доказано, что при диагнозе псориаз кожи лечение только наружными препаратами не дает желаемого результата. Российским хирургом В. Мартыновым вот уже несколько лет проводится уникальная операция по хирургическому восстановлению клапана тонкой кишки, защищающего этот отдел кишечника от патогенных бактерий. После проведенной операции усиливаются защитные возможности иммунитета, оздоравливается кожа и наблюдается длительная ремиссия.
- Использование узкополосной УФБ-терапии с длинной волны 311 нм
В последнее время практикуется использование данного метода, как монотерапии. В сравнении с другими УФ-воздействиями, данный метод имеет минимальные побочные эффекты, хорошо переносится и является методикой короткого действия – несколько минут за 1 процедуру, курс лечения – 2,5 месяца. За такой короткий срок наступает видимое клиническое улучшение и длительная ремиссия до 2 лет.
- Применение мази Vectical
Данная лечебная мазь американского производства содержит кальцитриол и может применяться даже на чувствительных областях кожи длительное время. Наилучший результат оказывает при лечении легких форм патологии.
Диета при псориазе
Больные псориазом просто обязаны соблюдать диету и придерживаться основным принципам правильного питания. Главная задача диеты – поддержание в норме кислотно-щелочного баланса. Но важно подметить, что щелочной фон организма должен немного преобладать над кислотным.
Естественно, баланс организма зависит от тех продуктов, которые потребляют ежедневно больные псориазом. Важно знать каждому человеку, страдающему данным недугом, — 70% дневного рациона должно приходиться на продукты, образующие в организме щелочь. На кислотообразующие — не более 30%. Проще сказать можно так: продукты, вырабатывающие щелочь, необходимо употреблять в 4 раза больше, чем кислотообразующих.
Список продуктов образующих щелочь в организме:
- Любые овощи, за исключением ревеня, тыквы и брюссельской капусты. Важно помнить, что картофель, перец, баклажаны и томаты – категорически запрещены.
- Не стоит исключать фрукты. Главное не употреблять чернослив, клюкву, смородину и чернику. Стоит заметить, что бананы, дыню и яблоки нельзя употреблять одновременно с другими продуктами.
- Обязательно нужно пить свежие овощные соки из моркови, свеклы, петрушки, сельдерея и шпината.
- Можно ежедневно употреблять фруктовые соки из винограда, ананаса, груши, апельсина, папайи и грейпфрута, манго, лимона и абрикоса. Важно добавлять в пищу лецитин и сок лимона.
Список продуктов, которые употреблять в пищу больным псориазом запрещено (образуют кислоту):
- Следует исключить полностью или сократить до минимума потребление продуктов, содержащих крахмал, жиры, сахар и масла. Как правило, к ним относятся следующие продукты: картофель, бобы, сливки, сыр, зерновые, мясо, сушеный горох. Несбалансированное ежедневное потребление данных продуктов неизбежно приводит к инициации кислотных реакций в крови. Результат – ухудшение самочувствия.
- Важно правильно сбалансировать пищу. Существует ряд продуктов, употребление которых одновременно, запрещено. Например, мясные провианты с продуктами, которые содержат большое количество сахаров, а также не следует совмещать сладости и крахмал.
- Важно ограничить употребление сахара. Консерванты, уксус, красители и различные пищевые добавки – следует как можно меньше включать в рацион.
- Главный пункт – необходимо полностью исключить потребление алкоголя и алкогольсодержащих напитков.
Каждый больной псориазом должен помнить, что правильно питаться – это важное условие при лечении данного недуга. Обязательно нужно жарение заменить тушением или варением. Необходимо употреблять продукты, которые подвержены щадящей обработке. Про жареную и жирную пищу следует забыть.
Меню на неделю при псориазе
Рассмотрим примерное меню на неделю, которое рекомендуется при обострениях, рецидивах и для профилактики в опасные периоды.
1- й день:
- Завтрак: салат из свежей капусты, кусочек цельнозернового хлеба, зеленый чай.
- Второй завтрак: 2 яйца, сваренных вкрутую, тост, компот из сухофруктов.
- Обед: суп из цветной капусты, цельнозерновой хлеб, на второе — гречневая каша с грибами или овощами, зеленый чай.
- Ужин: немного несладкого творога со сметаной, кефир.
2- й день:
- Завтрак: салат из огурцов и помидоров, яблоко, зеленый чай.
- Второй завтрак: кусочек черного хлеба с маслом, 1
- яйцо, сваренное вкрутую, зеленый чай.
- Обед: щи без мяса, кусочек черного хлеба, зеленый чай. Ужин: яблоко, стакан ряженки.
3- й день:
- Завтрак: фруктовый салат, заправленный йогуртом, компот из крыжовника.
- Второй завтрак: овощной салат, кусочек цельнозернового хлеба, зеленый чай.
- Обед: отварная рыба (судак, сом) с минимальным количеством соли, кусочек цельнозернового хлеба, компот из крыжовника.
- Ужин: вчерашняя булочка, компот из крыжовника.
4- й день:
- Завтрак: салат из огурцов и яиц со сметаной, тост из цельнозернового хлеба, яблочный сок.
- Второй завтрак: 2 банана, 1 стакан ряженки или кефира.
- Обед: чашка бульона, кусочек отварного мяса, салат из огурцов и помидоров.
- Ужин: кусочек цельнозернового хлеба с маслом, стакан кефира.
5- й день:
- Завтрак: салат из моркови, тост из цельнозернового хлеба, зеленый чай.
- Второй завтрак: отварная рыба (не красная).
- Обед: уха из речной рыбы, кусочек цельнозернового хлеба, зеленый чай.
- Ужин: вчерашняя булочка, стакан кефира.
6- й день:
- Завтрак: овсяная каша на воде, кусочек хлеба с отрубями, зеленый чай.
- Второй завтрак: творог с фруктами (бананами, яблоком, абрикосами), кефир.
- Обед: гороховый суп без мяса, кусочек хлеба (любого), яблоко.
- Ужин: стакан кефира.
7- й день:
- Завтрак: гречневая каша с молоком, кефир. Второй завтрак: бутерброд с маслом и кусочком отварного мяса, яблочный сок.
- Обед: суп с фрикадельками, зеленый чай. Ужин: 2 яблока.
Правильное питание поможет избежать частых рецидивов. Для подбора индивидуальной диеты необходимо обратиться к диетологам.
Народные методы лечения заболевания
Очищение организма при псориазе нередко осуществляется с помощью народных средств. С этими целями используют различные продукты природного происхождения, а также травы. Итак, как лечить псориаз, используя народные методы разберемся далее в статье.
Все методы лечения условно можно разделить на лекарства для внутреннего приема, а также средства для наружного нанесения.
Рецепты лекарств для применения перорально
Для очищения кожи и устранения основных симптомов псориаза рекомендуются следующие рецепты:
- Использование семян льна. Для приготовления средства столовую ложку семян заливают стаканом крутого кипятка и тщательно перемешивают. Настоятся средство должно не менее 12 часов. Лучше оставить лекарство на ночь. Принимают настой утром натощак.
- Лавровый отвар. Хорошее действие оказывает отвар лаврового листа. Для этого в литр кипятка добавляют 10-15 средних листочков и дают средству покипеть 15-20 минут на медленном огне. В конце отвар процедить и остудить. Принимать по 1 ст. л. трижды в сутки на протяжении 20-30 дней.
- Семена укропа. Семена растения в количестве 2 ст. л. заливают стаканом кипятка и настаивают 2-3 часа. После лекарство нужно процедить и принимать по половине стакана 2-3 раза в сутки.
- Настойка из травы чистотела. Чистотел можно приобрести в аптеке. Для приготовления средства 2 ст. л. травы заливают 500 г спирта и оставляют в темном помещении на 10-12 суток. После средство необходимо процедить и принимать по 20 г трижды в сутки.
Средства для наружного применения
Для избавления от бляшек и очищения кожи применяют следующие рецепты:
- Обработка очагов поражения льняным маслом. Наносить масло можно 5-6 раз в сутки.
- Мазь на основе дегтя и прополиса. Для приготовления необходимо взять 50 г дегтя и 30 г прополиса. Продукты нужно подогреть на водяной бане и тщательно перемешать. После остывания мазь наносить на бляшки 3-4 раза в сутки.
- Очень хорошо очищает кожу рыбий жир в чистом виде. Его наносят на пораженные участки тонким слоем и оставляют на 30-40 минут.
- Яичная мазь. Для ее приготовления нужно взять 2 куриных яйца и хорошо взбить. После добавить ложку кунжутного или облепихового масла и 40 г уксуса. Мазь наносят на бляшки 3-4 раза на протяжении дня.
Очень важно во время лечения заболевания соблюдать диету и другие необходимые профилактические правила. Профилактика и лечение с помощью правильно подобранных средств поможет вам избавиться от патологии на длительный период.
Лечение псориаза: курортотеропия
В регрессирующих стадиях псориаза назначают курортотерапию.
- Наиболее эффективна гелиотерапия в стационарной и регрессирующей стадиях псориаза. Противопоказан этот вид лечения при летней форме псориаза, когда кожа очень чувствительна к солнечным лучам. Гелиотерапия — это лечение солнечными лучами, среди которых наиболее эффективны ультрафиолетовые лучи.
- Климатотерапия — это использование климатических факторов, естественных биостимуляторов организма в лечебных целях.
- Аэротерапия — это назначаемое и регулируемое врачом пребывание, сон на свежем воздухе, воздушные ванны.
- Талассотерапия — один из самых популярных в последние годы методов лечения, часто используемый в чисто косметических целях. Талассотерапия, в отличие от общепринятого представления, включает целый комплекс процедур — морские купания, обтирания морской водой, обертывания с морскими водорослями.
- Водолечение, или гидротерапия, может включать как собственно гидротерапию (лечение пресной водой), так и бальнеотерапию. Вода при этой методике применяется либо наружно, либо внутрь. Наружное водолечение — это различные ванны, внутреннее — соблюдение особого питьевого режима. Водолечение назначают не всем, противопоказаниями к общим ваннам являются: злокачественные новообразования, туберкулез легких, сердечно-сосудистая недостаточность, атеросклероз, гипертония, тяжелые формы стенокардии, сахарный диабет, эпилепсия, вторая половина беременности и др.
- Бальнеотерапия — это метод курортного лечения с использованием природных или искусственных минеральных вод. Больным псориазом назначают преимущественно газовые: углекислые, кислородные, азотные, жемчужные, и собственно минеральные ванны: сульфидные, радоновые, хлоридные, натриевые, кремнистые, йодо-бромные, рапные и др.
- Рекомендуются минеральные ванны. Углекислые ванны рекомендуются при псориазе в сочетании с заболеваниями сердечно-сосудистой системы. Кислородные ванны, стабилизируют окислительно-восстановительные процессы, нормализуют артериальное давление. Сульфидные (или сероводородные) оказывают выраженное противовоспалительное, рассасывающее, трофическое действие. Противопоказаниями к ним являются болезни почек, гепатиты, циррозы печени. Радоновые ванны оказывают седативное действие, а также дают противовоспалительный эффект. Противопоказания: беременность, доброкачественные опухоли, системные заболевания крови. Рапные ванны — это ванны с использованием рапы — сильно концентрированной минеральной воды озер и лиманов с добавлением биологически активных веществ и микроорганизмов. Эти ванны улучшают состояние нервной системы, кожи, повышают иммунитет.
- Теплолечение — методика курортотерапии, включающая грязе-, парафино-, озокерито — и глинолечение, псаммо— и нафталанотерапию и другие методы.
- Грязелечение (пелоидотерапия) — одна из самых эффективных методик, суть которой заключается в проведении наружных процедур с использованием различных целебных грязей, торфа, сапропелей. Активными веществами грязей являются газы, микроэлементы, кислоты и многое другое. Лечебные грязи способствуют очищению от кислот, щелочей, солей, продуктов обмена веществ. Грязелечение при псориазе оказывает противовоспалительное, рассасывающее, обезболивающее действие; целебные грязи применяются в виде местных теплых или горячих аппликаций на пораженные участки кожи на 10-30 минут.
- При псориатическом артрите особенно рекомендованы озокерито лечение и парафинотерапия, которые также Применимы для лечения застарелых бляшек на коже.
- При псориазе в стационарной стадии без проявлений эритродермии и весенне-летних с сульфидными водами; радоновыми водами; термальными кремнистыми водами; лечением рапой; лечебными грязями.
В последнее время огромной популярностью у больных псориазом пользуются курорты на Мертвом море.
Профилактика
Специфической профилактики псориаза не существует, но после дебюта заболевания, необходимо принимать седативные препараты, проводить курсы витаминотерапии и коррекцию заболеваний, которые провоцируют рецидивы.
Какой прогноз?
Прогноз условно неблагоприятный, так как псориаз является хроническим заболеванием которое нельзя полностью вылечить. Он медленно прогрессирует, при этом своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание.
В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.
Как вывести мочевую кислоту из организма при подагре?
Врач натуротерапевт, фитотерапевт
Мочевая кислота является продуктом распада пурина и белка, которые попадают в организм вместе с пищей. Отклонения в концентрации этого вещества в крови от нормы приводят к развитию у человека подагры и почечной недостаточности.
По данным медицинской статистики, примерно у трети населения планеты отмечается высокое содержание мочевой кислоты в крови. Болезнь получила название «гиперурикемия». Очистить кровь от мочевой кислоты могут помочь некоторые народные средства. В основном для этого используются лекарственные травы.
Эффективность фитотерапии при гиперурикемии
Применять народные средства необходимо параллельно со специальной диетой. При гиперурикемии необходимо строго ограничить потребление алкоголя, соли и продуктов питания с большим содержанием пуринов и щавелевой кислоты.
Выбор трав для выведения из организма мочевой кислоты зависит от индивидуальных особенностей организма. У каждого растения есть свои противопоказания. Целебные сборы можно принимать только после консультации с врачом.
Чем грозит слишком высокий уровень?
- остеохондроза;
- артрита и артроза;
- подагры;
- боли в мышцах;
- ревматизма.
Переизбыток мочевой кислоты приводит к разрушению суставов, образованию камней, развитию подагры и другим патологиям.
Терапевт, кардиолог. Врач высшей категории.
Фитотерапия входит в состав комплексного лечения этих заболеваний. Для очистки организма от мочевой кислоты используются травы, обладающие мочегонным эффектом. Такие растения называют диуретиками.
Некоторые из них не только выводят лишнюю воду из организма, а вместе с ней и вредные для организма вещества, но и обладают дезинфицирующими свойствами.
3 растения для снижения мочевины
Сборы растений можно использовать в виде отваров, чаёв, настоек и травяных ванн. Эффективность в понижении мочевины зависит от вида средства и правильности его использования. Применять фитотерапию без медикаментозных средств можно только на начальной стадии развития болезней.
1. Листья брусники

Приготовленные на их основе отвары, настои и чаи пьют при почечной недостаточности и для нормализации водного баланса. Они устраняют отечность, способствуют растворению камней в организме человека, излечивают цистит у женщин и прекрасно справляются с некоторыми другими заболеваниями. Кроме того, листья брусники очищают сосуды.
Среди противопоказаний растения: индивидуальная непереносимость, гастрит, низкое АД, острая форма почечной недостаточности.
2. Дягиль

Нельзя использовать растение для лечения любых видов болезней при беременности, тахикардии, сильных кровотечениях и головной боли.
3. Лопух

Категорически запрещено их длительное употребление. Курс лечения проводят с перерывами. Нельзя принимать средства на лопухе женщинам при беременности и кормлении грудью.
Рецепты травяных сборов
Приготовленные на основе лекарственных трав средства лучше принимать внутрь. Это позволяет достигнуть максимального целебного эффекта.
1. Травяной отвар

- по 5 г — крушины, синего василька, пиона, плодов можжевельника и цветков календулы;
- по 10 г — листьев крапивы и цветов чёрной бузины;
- по 20 г — хвоща полевого, берёзовых листьев и ивовой коры.
Получившаяся смесь заливается 1 литром воды, доводится до кипения и варится на медленном огне 10 минут.
Целебное средство принимают по 150-200 мл каждые 2 часа, пока оно не закончится.
2. Сиреневый настой
Средство готовится из 50 г листьев сирени. Их заливают 0,5 л воды и настаивают 15 дней. Принимают 3 дня при обострении подагры по 1 ч. ложки.
Читать еще: Болезни суставов подагра лечение
3. Настой ромашки, шалфея и календулы
Для приготовления настоя цветы растений берутся в равных пропорциях. На 200 гр травяного сбора берут 1,5 л кипячёной воды с t 35°C. Приготовленный из цветков растения настой используют для ванночек.
3 аптечных растительных препарата

- Ависан. Препарат изготавливается на основе растения — виснаги. Выпускается в форме таблеток и порошка. Применяется для вывода из организма человека солей мочевины и камней из мочеточников. Приём препарата может вызвать диарею.
- Урисан. В состав препарата входит экстракты: корня имбиря, почечного чая, хвоща полевого и корневища куркумы. Используется для стимулирования в организме пуринового обмена и выведения мочевой кислоты. Среди противопоказаний: беременность и кормление грудью, индивидуальная непереносимость.
- Пролит. В состав препарата входит большое количество трав: осот, куркума, корни солодки и женьшеня. В числе показаний его к применению: уретрит, цистит, печёночная колика и др. Не рекомендуется принимать пролит женщинам в период беременности и кормления грудью.
Противопоказания
В числе противопоказаний применения трав:
- аллергия человека на входящие в их состав компоненты;
- аденома простаты;
- недостаток в организме калия;
- возраст до 6 лет.
Большим недостатком диуретиков является их способность задерживать в организме натриевые соли. Для их вымывания из организма необходимо пить как можно больше воды.
Мочевая кислота при подагре повышена: как вывести из организма и снизить уровень
Мочевая кислота – это вещество, защищающее клетки от свободных радикалов, препятствующее их перерождению, активизирующее действие адреналина и норадреналина, стимулирующих работу головного мозга. Однако рост уровня этого вещества в организме способен привести к серьезнейшим последствиям. Особенный вред человеческому организму наносит мочевая кислота при подагре.
Нарушение обмена веществ при подагре
Нарушение обмена мочевой кислоты может спровоцировать подагру
Причина развития подагры кроется в нарушении обмена мочевой кислоты, сопровождающемся избыточным образованием пуриновых соединений и очень медленным их выведением. Описанное состояние называется гиперурикемией.
Первичная форма гиперурикемии развивается на фоне наследственной предрасположенности, вторичная является следствием частого употребления противовоспалительных средств, диуретиков и т.д. Продолжительное течение болезни приводит к тому, что соли мочевой кислоты откладываются в суставах, почках и подкожной клетчатке.
Подтолкнуть к развитию патологии могут:
- злоупотребление спиртными напитками,
- прием некоторых медикаментозных препаратов,
- болезни инфекционного характера,
- чрезмерно частое употребление продуктов, богатых пуринами,
- частые переохлаждения,
- регулярные физические и психоэмоциональные перенапряжения.
Каков уровень мочевой кислоты при подагре?
Для того, чтобы организм нормально функционировал, уровень мочевой кислоты должен соответствовать определенным цифрам. Нормы содержания указанного вещества в крови зависят от возраста и пола и составляют:
- 120 – 300 мкмоль/литр для детей,
- 160 – 320 мкмоль/литр для женщин,
- 200 – 420 мкмоль/литр для мужчин.

Белковая пища может быть причиной повышения мочевой кислоты в крови
Наиболее часто превышение показателей нормы мочевой кислоты в крови встречается у мужчин (обуславливается это особенностями мочевыводящей системы). Отклонения временного характера могут быть связаны с:
- чрезмерным употреблением белковых продуктов,
- продолжительными голодными диетами, сопровождающимися истощением организма,
- слишком интенсивными физическими нагрузками (как правило, у спортсменов).
Исключение указанных факторов способствует снижению уровня мочевой кислоты в крови.
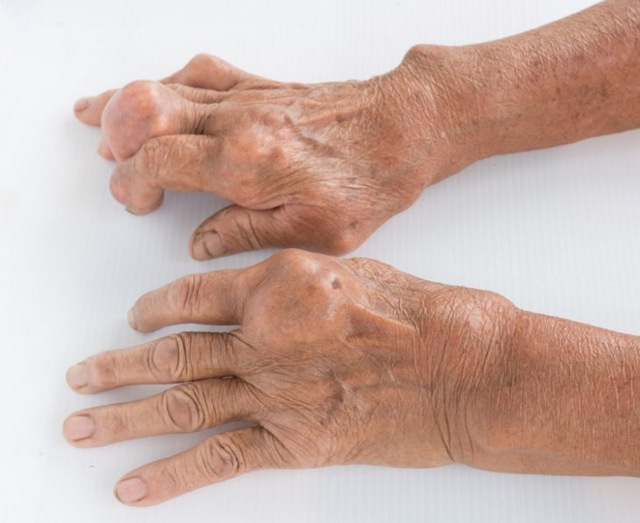
Продолжительное превышение норм мочевой кислоты в крови, как правило, приводит к развитию подагры. В этом случае мочекислые соли (ураты) оседают в тканях сустава. Иммунная система относит их к чужеродным агентам и, в попытке разрушить, изменяет структуру сочленения.
Гиперурикемия
Гиперурикемия – это патологическое состояние, характеризующееся повышением уровня мочевой кислоты в крови выше нормативных значений и носящее как наследственный, так и приобретенный характер.
Причинами развития патологии могут служить:
- избыточный синтез мочевой кислоты (обменная форма заболевания),
- расстройства процесса выведения почками мочевой кислоты (почечная форма болезни),
- сочетание обоих перечисленных факторов (смешанная форма заболевания).
Подагра является наиболее серьезным осложнением гиперурикемии. Развитие первого острого приступа болезни происходит на фоне многолетнего превышения уровня мочевой кислоты в крови. Причем провоцирующими факторами в данном случае могут быть:

Употребление алкоголя или голодание негативно влияют на уровень мочевой кислоты в крови
- злоупотребление спиртными напитками,
- продолжительное голодание,
- прием некоторых медикаментозных средств – Аспирина, Циклоспорина, диуретиков,
- травма, сопровождающаяся изменениями нормального процесса выведения почками мочевой кислоты,
- частое употребление пищи, насыщенной пуринами (веществами, необходимыми для образования мочевой кислоты),
- сахарный диабет,
- ожирение,
- болезни крови,
- ишемическая болезнь сердца,
- отравление свинцом,
- псориаз,
- хроническая почечная недостаточность.
Первые признаки подагры появляются внезапно. Под воздействием одного из провоцирующих факторов развивается острый приступ подагрического артрита – патологии, при которой воспалительные процессы развиваются в суставе. В первую очередь страдают свод стопы и большой палец на ноге. Затем, по мере прогрессирования болезни, воспаляются все суставы.
Обострение (подагрическая атака) сопровождается мучительными болями, носящими острый характер. Сустав увеличивается в размерах и опухает, кожа над ним становится красной, появляется скованность движений. Указанные изменения наблюдаются, как правило, на одной ноге.
Своевременное лечение приводит к исчезновению симптоматики, после чего болезнь переходит в межприступный период, характеризующийся отсутствием патологических проявлений. Дальнейшее течение заболевания напрямую связано с поддерживающей терапией и корректировкой образа жизни.
Если подагру не лечить, то она переходит в хроническую форму, проявляющуюся, помимо основных симптомов, появлением тофусов – узелков, наполненных солями мочевой кислоты. Тофусы могут формироваться как в мягких тканях (в этом случае они представляют собой плотные, округлые желтоватые бугорки), так и внутри суставов.
Чем вывести мочевую кислоту при подагре?
Лечение подагры включает прием препаратов, выводящих мочевую кислоту, и диетотерапию.
Лекарственные препараты

Препараты, выводящие мочевую кислоту из организма, необходимо принимать пожизненно
Выведение мочевой кислоты при подагре является ключевым моментом лечения. Для того, чтобы снизить уровень этого элемента в крови, используют следующие медикаменты:
- средства, уменьшающие выработку мочевой кислоты – Аллопуринол, Тиопуринол, Оротовую кислоту,
- препараты, помогающие выводить мочевую кислоту и ее соединения почками – Сульфазол, Нормурат, Антуран, Уриконорм, Экскурат,
- лекарства, действие которых направлено на растворение мочевой кислоты – Солуран, Блемарен.
Применяют эти препараты на протяжении всей жизни.
Диета
Питание при повышенной мочевой кислоте должно быть диетическим и сбалансированным. Первое, что рекомендуют людям с гиперурикемией, это:
- отказ от мясных и рыбных бульонов: разрешаются только отварные мясо и рыба (не более трех раз в неделю),
- отказ от жирных и жареных блюд, копченостей и маринадов,
- минимизация количества употребляемой соли,
- соблюдение питьевого режима: полтора – два литра жидкости в день.
В число разрешенных продуктов входят:
- морепродукты, мясо кролика, индейки, курицы, нежирная рыба (в отварном виде, бульон следует слить),
- яйца (не более одного в день), молоко и кисломолочная продукция,
- макаронные изделия и крупы (в небольшом количестве),
- овощи, фрукты и ягоды в любом количестве (кроме запрещенных),
- варенье, мед, орехи, сухофрукты (кроме изюма),
- фруктовые и овощные соки, чаи, настои, отвары, компоты, минеральные воды, одобренные врачом,
- растительные масла,
- овощные и сметанные соусы,
- ваниль, корица, лавровый лист,
- укроп, петрушка, кинза.

Зелень при подагре разрешена
В число запрещенных продуктов входят:
- мясные, рыбные и грибные бульоны,
- мясные и рыбные консервы,
- копчености,
- мясные субпродукты,
- соления,
- острые соусы,
- острый и соленый сыр,
- грибы в любом виде,
- щавель,
- цветная капуста,
- малина,
- изюм,
- сдоба и выпечка из слоеного теста,
- спиртные напитки,
- какао, кофе, крепкий чай.
Питание должно быть дробным.
Как снизить мочевую кислоту при подагре народными средствами?
Средства народной медицины используются исключительно в качестве дополнения к основному лечению. Вылечить ими гиперурикемию нельзя. Как правило, с этой целью используют следующие рецепты.
Брусничный отвар
Чайную ложку измельченных брусничных листьев помещают в термос, заливают стаканом кипятка и оставляют на полчаса. Готовое средство употребляют два-три раза в день по несколько глотков.
Березовый отвар

Настой из березовых листьев можно использовать как дополнение к основному лечению
Две столовые ложки березовых листьев заливают полулитром кипятка, кипятят на маленьком огне в течение нескольких минут и оставляют на полчаса. Готовое средство пьют по 150 миллилитров во время еды.
Как узнать свой уровень мочевой кислоты?
При подозрении на гиперурикемию или подагру следует обратиться к врачу-терапевту. Специалист оценивает состояние больного и при необходимости назначает полноценное обследование, включающее в себя:
- общеклинический и биохимический анализы крови, позволяющие выявить воспалительные процессы и определить уровень мочевой кислоты в крови,
- исследование суставной жидкости и анализ содержимого тофусов, дающие представление о наличии или отсутствии солей мочевой кислоты в суставах.
- рентгенографию, демонстрирующую изменения суставных структур,
- УЗИ, определяющее количество суставной жидкости
Внимание! Уровень мочевой кислоты при подагре во время обострения может быть нормальным.
При выявлении подагры больного направляют к врачу-ревматологу, занимающемуся лечением болезней соединительной ткани, суставов и ревматических заболеваний сердца. Подагрики наблюдаются у этого врача пожизненно (только в этом случае можно избежать развития осложнений).
Загрузка…
Как вывести мочевую кислоту из организма при подагре?
Суставные аномалии могут возникнуть из-за проблем с обменом веществ. Особенно важно следить за своим рационом, так как вредные вещества поступают в организм преимущественно с пищей.
Чем опасен избыток мочевой кислоты?
Мочевая кислота (МК) образуется в печени вследствие переработки пурина, далее она попадает в кровь и выводится почками посредством мочи. Уровень уратов в организме постоянно меняется. При избыточном накоплении данных веществ может развиться подагра, которая несет вред суставам и приводит к разрушению суставной капсулы при отсутствии должного внимания к состоянию.
Причины повышения уровня мочевой кислоты
Избыток МК связан со следующими факторами:
- понижение гормона эстрогена, ведущего к проблемам с обменом веществ;
- генетическая предрасположенность;
- травмирование сочленения в прошлом;
- пристрастие к вредным привычкам;
- малоподвижный образ жизни, избыточный вес;
- неправильно составленный рацион или нарушение диеты;
- состояние после пересадки органов;
- длительный прием некоторых лекарственных препаратов;влияние перепада температур.
Препараты, выводящие мочевую кислоту
Для терапии заболевания показано специальное меню с исключением мясных продуктов и некоторых овощей. Лечение подагры также подразумевает прием препаратов, выводящих мочевую кислоту.
Рассмотрим наиболее популярные лекарственные средства из данной группы.
Пробенецид
Достаточно распространенное лекарство, способное повлиять на содержание МК в крови. Оно помогает вывести кислоту за счет воздействия на почечные канальцы.
Разовый прием составляет до 250 мг в сутки. В случае запущенного течения заболевания дозу увеличивают до максимально допустимой (2 г).
Принимать Пробенецид можно длительно, до полугода, с постоянным контролем содержания уратов в крови.
Блемарен
Препарат подходит для восстановления правильного обмена веществ, приводит в норму pH организма и способен понизить уровень мочевой кислоты при лечении подагры.
Лекарство не оказывает токсического действия на функции печени и почек, что делает его доступным для приема беременным и кормящим женщинам.
Выпускается в таблетках, которые предварительно растворяются в воде, чае или соке. Курс терапии – до полугода.
Средства, блокирующие выработку мочевой кислоты
Препараты данной группы имеют принципиальное отличие от рассмотренных в предыдущем разделе, заключающееся в способности не допускать образование уратов в организме.
Аллопуринол
Лекарство в комплексе с другими препаратами имеет положительный эффект благодаря блокировке синтеза МК при гиперурикемии. Вследствие этого средство способно снизить мочевую кислоту при подагре в организме и уменьшить ее накопление в тканях.
Курс и дозировка лекарства подбираются индивидуально у специалиста, так как бесконтрольный прием препарата вызывает тяжелые осложнения: гепатит, лихорадку, угнетение стволовых клеток.
Аллопуринол назначают с небольших дозировок, регулярно наблюдая за общим состоянием больного. 
Алломарон
Рассматриваемый фармакологический продукт имеет схожий с предыдущим препаратом принцип действия.
Он не допускает перехода гипоксантина в ксантин, из которого образуется кислота (мочевая), уменьшая таким образом ее выработку.
Лекарство является сильнодействующим средством, противопоказано при беременности и грудном вскармливании. Еще один существенный недостаток Алломарон – его практически невозможно найти в аптеках.
Что представляет собой латерализация надколенника?
Народные методы
Нетрадиционная медицина широко используется людьми, которые имеют склонность к аллергиям на определенные группы медикаментозных средств. Способы облегчают симптомы недуга до похода к врачу.
Перед тем, как использовать тот или иной метод, следует проконсультироваться с доктором и получить от него назначение, чтобы избежать ухудшения ситуации.
Эффективные рецепты:
- Репу отварить или распарить, размять до кашеобразной консистенции. Добавить несколько ложек растительного масла и приложить к области воспаления. Средство категорически не рекомендуется применять на открытых ранах или гнойных высыпаниях в области сустава.
- При отсутствии чувствительности к продуктам пчеловодства больному прописывают растирания из мазей на основе пчелиного яда или укусы целебных насекомых в зону крупных сочленений. Они способствуют уменьшению болевых ощущений и помогают вывести чрезмерное количество мочевой кислоты.
- Теплые ванночки с добавлением эфирных масел и противовоспалительных трав (ромашки, череды, чистотела). Вода для лечебной ванны не должна быть слишком холодной или горячей. Оптимальная продолжительность процедуры – 15 минут. Рекомендуется проводить после трудового дня.
- Свежую крапиву растереть и процедить через марлю. Принимать по 1 ч. л. с целью вывода уратов из организма.
- Листья березы мелко порезать, проварить и настоять в течение 20 минут. После остывания принимать средство внутрь по 1/4 стакана. Настой способен уменьшить уровень мочевой кислоты в крови.
- Яблоко разрезать и залить кипятком. Пить отвар в течение суток перед приемом пищи.
- Имбирь натереть на терке и залить горячей водой. Применение – внутрь три раза в день.
- Корень сельдерея измельчить и проварить на водяной бане. После дать настояться в течение двух часов, принимать за полчаса до еды.
Гомеопатия
Лекарства при подагре и повышенной мочевой кислоте хорошо сочетаются с гомеопатическими препаратами.
Основные средства:
- Оротовая кислота – витаминоподобное вещество, применяется при приступах подагрического артрита.
- Бриония альба – борется с проявлением воспалительного процесса в сочленении и улучшает его функционирование.
- Кольхикум – устраняет пастозность благодаря входящему в его состав растительному веществу.
- Калия карбонат, литий – помощь при болевом синдроме.
- Муравьиная или янтарная кислоты – обезболивающие и разогревающие лекарства, снижают давление, повышают иммунитет.
- Уреа пура – средство разработано на основе мочевины, может лечить острую симптоматику подагры.

Питание при повышенном уровне мочевой кислоты
Правильно составленный рацион способен не только вывести вредные вещества из организма, но и предупредить развитие рецидива в течение длительного времени.
При подагре нельзя употреблять:
- сдобу и выпечку;
- копченые мясные продукты, консервы, субпродукты, жирные сорта мяса и рыбы;
- сыр;
- сою, бобы, инжир, грибы, виноград;
- алкогольную продукцию, кофеинсодержащие напитки;
- перец, горчицу, майонез, острые специи.
Указанные выше продукты способствуют увеличению уратов в крови. Их нельзя есть ни в коем случае.
Следует ограничить употребление:
- томатов;
- цветной капусты, репы, зеленого лука, шпината;
- сливы.
Можно:
- черный хлеб;
- мясо индейки, кролика, курицы;
- морепродукты, красную рыбу;
- нежирное молоко, кефир, йогурт без добавок;
- крупы;
- чеснок, картофель, свеклу, морковь;
- зеленые яблоки, цитрусовые, сухофрукты;
- зефир, мармелад, пастилу;
- зеленый и фруктовые чаи.
Проявления, факторы риска и терапия остеосклероза суставов
Лфк для снижения мочевой кислоты
Гимнастика полезна в любом возрасте. Проводить тренировку необходимо после снятия обострения, желательно два раза в день. Начинают занятие с небольшой разминки. При неприятных ощущениях следует прекратить упражнение и подождать, пока боль утихнет.
За пожилыми людьми должен осуществляться контроль.
- Комплекс и подбор занятий разрабатывается индивидуально с учетом стадии болезни и возраста пациента.
- Основа тренировок направлена на все группы мышц и включает в себя йогу, аквааэробику, гимнастику, дозированную ходьбу.
- Примерный комплекс упражнений:
- Сесть на стул так, чтобы не касаться ногами пола. Стопу потянуть вверх, пальцы согнуть. Задержаться в этом положении. Повторить 10 раз.
- Встать у ступеньки, кончиками пальцев стараться зацепиться за нее и удержаться в такой позиции.
- Стоя (можно у опоры), выполнять перекатывания с пятки на носок и обратно. Задерживаться в каждом положении на несколько секунд.
- Ходьба по комнате на внешней стороне ступни.
- Сидя на диване или на стуле, перекатывать ногами бутылку с теплой водой. Желательно использовать стеклянную тару.
- Лечь на пол и выполнять подъемы нижних конечностей вверх, после плавно прижимать их поочередно к животу.
- Сидя, разгибать и сгибать колени. Можно использовать эластичную ленту для создания сопротивления и нагрузки.
- Заканчивать комплекс необходимо разминанием ступни и вращением ее в разные стороны для улучшения кровообращения и восстановления функций сустава.
При невозможности делать зарядку рекомендовано совершать длительные прогулки на свежем воздухе или заниматься плаванием. Дозированные физические нагрузки относятся к эффективным методам выведения мочевой кислоты.
Осложнения и прогноз
Исход заболевания благоприятен при вовремя начатой терапии и соблюдении принципов правильного питания.
В случаях несвоевременного обращения к врачу возможны последствия:
- Хронический артрит, подагра.
- Разрушение суставной капсулы с поражением кости, артроз.
- Отложение мочевой кислоты в организме ведет к образованию плотных узелков и солей.
- Деформация сочленений.
- Воспалительные процессы в мягких тканях – целлюлит, флебит.
- Камни в почках, МКБ, почечная недостаточность.
Профилактика
Предупредить приступы подагры и избыток уратов в крови помогут:
- Правильное питание.
- Умеренная физическая нагрузка, частые прогулки, утренняя зарядка, суставная гимнастика.
- Достаточный прием жидкости – до 2-х литров в сутки.
- Контроль за весом.
- Соблюдение техники безопасности в быту и на работе.
- Отказ от слишком узкой обуви или одежды из некачественных материалов.
- После перенесенной химиотерапии – профилактический прием Аллопуринола.
- Самомассаж и теплые суставные ванночки по вечерам.
- Недопущение воздействия на организм резкого перепада температур.
- Исключение вредных привычек.
- При первых признаках болезни – обращение к врачу.
Повышение показателей мочевой кислоты возможно в любом возрасте. Важно своевременно выявить недуг и проходить профилактические обследования в течение нескол
Способы выведения мочевой кислоты из организма при подагре
Такой вопрос рано или поздно возникает у каждого больного, страдающего отложением мочекислых солей (уратов).
Вещество, накапливаясь в суставах, со временем разрушает их и приводит к неподвижности, поэтому затягивать с лечением не стоит.
При появлении первых симптомов гиперурикемии необходимо обратиться к врачу для назначения медикаментозной терапии, а в перерывах между приемом таблеток можно помочь себе народными средствами.
Что такое мочевая кислота?
Мочевая кислота или кристаллы урата натрия — это конечный продукт пуринового обмена. При нормальной работе организма МК не представляет никакой опасности. Более того, являясь натуральным антиокислителем, она захватывает и удаляет из клеток свободные радикалы, тем самым защищая ткани от старения.
При нарушении белкового обмена или ухудшении работы почек и мочевыделительной системы происходит накопление мочекислых солей и развивается гиперурикемия. В норме уровень МК не должен превышать 420 мкмоль на литр крови у мужчин и 360 мкмоль/л — у женщин.
Если в плазме присутствует более 30% синтезированной мочевой кислоты, она начинает откладываться в системах и тканях организма. Излюбленным местом накопления уратов являются суставы, что приводит к развитию подагры.
На ранних стадиях заболевания с проблемой можно справиться медикаментами и народными средствами, на поздних, вероятнее всего, придется обратиться к хирургическим методам.
Причины накопления мочевой кислоты в организме
Повышение уровня МК в плазме чаще всего является следствием неправильного рациона. Особенно это касается людей с наследственной предрасположенностью к накоплению уратов. Такая форма заболевания считается первичной.
Вторичная гиперурикемия развивается под воздействием образа жизни или проистекает из ряда недомоганий:
- почечная недостаточность, уменьшение клубочковой фильтрации, поликистоз почек. В этом случае затрудняется переход МК из плазмы в мочу;
- увеличенный обмен пуриновых нуклеотидов;
- прием диуретиков и препаратов салициловой кислоты;
- злоупотребление алкоголем;
- псориаз;
- артериальная гипертензия;
- гемолиз;
- атеросклероз;
- расстройства эндокринной системы.
Гиперурикемия чаще встречается среди мужского населения (85%). У женщин недуг диагностируется лишь в 15 случаях из 100 и, как правило, после наступления менопаузы. Это позволяет сделать вывод, что одной из вероятных причин повышения МК является гормональный сбой.
Способы удаления мочевой кислоты из организма при подагре
Для быстрого и полного устранения симптомов гиперурикемии необходим комплексный подход. Медикаменты, расщепляющие и выводящие соли уратов комбинируются с диетой, лечебной физкультурой и рецептами народной медицины.
Оптимальную схему терапии подбирает доктор исходя из тяжести симптомов, возраста пациента и наличия сопутствующих заболеваний.
Медикаментозная терапия
Борьба с гиперурикемией при подагре предполагает назначение следующих групп препаратов:
- Собственно урикозуриков, ускоряющих экскрецию кристаллов урата натрия из организма.
- Урикодепрессантов, угнетающих синтез МК.
Каждая из этих групп при хороших терапевтических эффектах имеет немало побочных реакций, которые могут ухудшить состояние больного.
Так, длительное употребление только Аллопуринола способно спровоцировать обострение подагры даже на фоне лечения. Избежать подобного состояния поможет сочетание вышеупомянутых групп.
Аллопуринол
 Аллопуринол замедляет образование мочекислых солей
Аллопуринол замедляет образование мочекислых солей
Один из лучших препаратов гипоурического действия. Его назначают при камнях в почках, первичной и вторичной гиперурикемии, подагре.
Лечение Аллопуринолом начинают с минимальной дозы в 100–150 мл. Затем, в течение 14 дней, она может быть увеличена до 300 мл в сутки.
При достижении нужного эффекта дозировка постепенно уменьшается, возвращаясь к первоначальной. Если же улучшения в состоянии больного не наступает, количество таблеток вновь увеличивают уже до 600 мл в день. Правда, в этом случае, помимо устранения симптомов гиперурикемии возможно появление побочных реакций: кожной сыпи, диспепсии, угнетения лейкопоэза.
Аналогично Аллопуринолу действует Тиопуринол, давая видимый результат уже через 4–5 суток после начала лечения.
Фебуксостат
Медикамент нового поколения, более эффективный и безопасный, чем Аллопуринол. Выпускается под коммерческим названием Аденурик. В каждой таблетке находится 80 или 120 мг действующего вещества.
Фебуксостат препятствует образованию мочекислых солей, сохраняя данный эффект продолжительное время. Инструкция по применению рекомендует принимать лекарство раз в сутки на протяжении полугода. Необходимую дозировку определяет врач.
Судя по отзывам, препарат редко провоцирует побочные явления, а если они и возникают, то протекают в слабой или умеренной форме. Противопоказанием к приему лекарства служит повышенная чувствительность к действующему веществу и непереносимость лактозы.
Оротовая кислота
 Калия оротат улучшает обмен пуринов
Калия оротат улучшает обмен пуринов
Достаточно распространенный, но менее эффективный препарат. Витаминоподобное соединение улучшает белковый метаболизм, благотворно действует на работу печени и почек, миокарда, мышц и сосудов, ускоряет расщепление солей урата натрия.
Суточную дозировку (0,5–1,5 грамма) разделяют на несколько приемов. Продолжительность терапии — от 3 недель до 1,5 месяцев.
Оротовая кислота запрещена при почечной недостаточности, циррозе с асцитом, аллергии на действующее вещество, нефроуролитиазе.
Пеглотиказа
Еще один современный препарат для лечения гиперурикемии. Выпускается в форме раствора для внутривенных инъекций. Вводится один раз в 2–4 недели. Помогает даже в самых тяжелых случаях. Механизм действия основан на преобразовании структуры кристаллов натрия, что облегчает их выведение из организма.
Пеглотиказа идеально подходит для больных, которые не переносят иные противоподагрические медикаменты.
Другие лекарственные препараты
Чем еще можно снизить уровень мочевой кислоты? Существует масса средств с урикозурическим действием.
Среди них особо выделяют следующие:
- Этамид. Тормозит обратное всасывание МК в почках, тем самым снижая ее концентрацию в крови;
- Уродан. Образует легкорастворимые соединения с уратами, облегчает экскрецию;
- Бенемид. Быстро расщепляет и выводит кристаллы солей натрия из организма;
- Блемарен. Комбинированный препарат. Препятствует накоплению продуктов пуринового обмена и образованию камней в почках.
Все рассмотренные средства следует принимать только после консультации с врачом, поскольку они имеют немало противопоказаний и требуют индивидуального расчета дозировки.
Диета как способ выведения мочевой кислоты
В борьбе с гиперурикемией не обойтись без помощи диеты. Ее цель — нормализовать обмен пуринов и уменьшить выработку МК, сдвинув реакции организма в щелочную сторону.
Больным гиперурикемией рекомендуют стол №6, который предусматривает исключение из ежедневного рациона продуктов, содержащих избыток щавелевой кислоты и пуринов:
- жиры и растительные масла;
- дичь, красное мясо, наваристые бульоны, в том числе из грибов и рыбы;
- бобовые;
- все субпродукты, колбасы и копчености, икру рыб;
- щавель, ревень, шпинат, кислые фрукты и ягоды;
- кофе, алкоголь, какао, газированные напитки, крепкий чай.
Снизить уровень уратов в плазме и моче поможет обильное питье. Рекомендуется употреблять больше простой воды или готовить отвары шиповника, компоты из сухофруктов без сахара, овсяные кисели. Полезно пить щелочные минеральные воды.
Из продуктов разрешено отварное белое мясо, лучше индейки, крупы, овощи, макароны, молочнокислые блюда. Сахар и сладости желательно заменить натуральным медом.
Лечебная физкультура
При гиперурикемии рекомендуются умеренные спортивные нагрузки. Правильно подобранные упражнения улучшают кровообращение, активизируют метаболизм, восстанавливают работу всего организма в целом. Делать лечебную зарядку можно дома, предварительно проконсультировавшись с инструктором ЛФК.
Все упражнения необходимо выполнять в медленном темпе, не нагружая пораженные подагрой суставы. Регулярность занятий, их продолжительность и сложность зависят от самочувствия больного и устанавливаются в индивидуальном порядке.
Народные методы борьбы с гиперурикемией
В качестве дополнительных методов терапии в домашних условиях можно воспользоваться рецептами нетрадиционной медицины. Народные средства особенно эффективны в самом начале заболевания. Прибегают к ним и в промежутках между приемом медикаментозных препаратов.
Ускорить выведение уратов из мочи и плазмы помогут народные средства
Удалить соли мочевой кислоты тканей помогут следующие лекарственные растения:
- листья брусники;
- листья и почки березы;
- зеленый чай;
- крапива;
- цветы ромашки;
- корень одуванчика;
- василек;
- шалфей.
Людям, страдающим варикозной болезнью и тромбофлебитом, не следует использовать в лечении сок свежей крапивы. Его лучше заменить лимонным коктейлем. Для приготовления напитка в стакан с минеральной водой выжимают сок ошпаренного кипятком плода и выпивают перед каждым приемом пищи.
Ускоряет рассасывание солей и компресс из свежего листа капусты, смазанного медом. Но особенно полезны для выведения МК теплые ванночки для ног или кистей рук.
В горячую жидкость можно добавить отвар лекарственных трав или морскую соль. Некоторые фитотерапевты рекомендуют выполнять лечебные процедуры с минеральной водой.
Неплохо удаляет мочевую кислоту из почек цельный овес. Употреблять лекарство следует до завтрака, на голодный желудок, а приготовление начинать еще с вечера. Для этого неочищенный от шелухи злак помещают в термос и заливают кипятком. Утром смесь тщательно протирают через сито и полученную кашицу съедают.
Эффективность комплексного лечения
В настоящее время признано, что только комплексная терапия дает действительно хороший результат в борьбе с повышенной мочевой кислотой при подагре.
Такой подход позволяет не только замедлить образование уратов и улучшить их выведение, но и снизить частоту острых подагрических приступов, а также уменьшить риск появления неприятных последствий.
Осложнения при неправильном лечении гиперурикемии
Невыполнение назначений врача или отсутствие терапии нередко приводит к многочисленным неприятностям:
- соли натрия, оседая в почках и кристаллизуясь, провоцируют образование конкрементов, что приводит к мочекаменной болезни и почечной недостаточности;
- нарушается процесс мочеиспускания, может возникнуть цистит либо другое инфекционно-воспалительное осложнение;
- в результате накопления уратов происходит разрушение хрящевой ткани, ухудшается подвижность суставов;
- обостряется течение подагры, приступы становятся чаще и протекают тяжелее.
Нередко высокий уровень МК приводит к усугублению сахарного диабета, возникновению сердечно-сосудистых недомоганий, повышению артериального давления.
Заключение
Выведение мочевой кислоты из организма при подагре требует комплексного подхода и четкого соблюдения назначений врача. Только в этом случае удастся избавиться от неприятных симптомов и снизить частоту подагрических приступов, заметно облегчив состояние больного.

