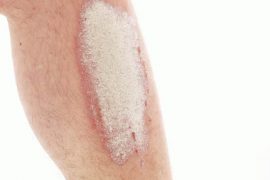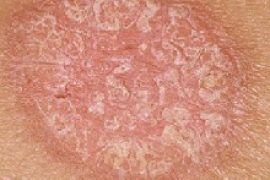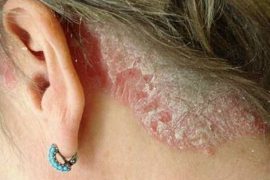
Неприятная патология кожи — псориаз на ногах. Причины, фото, лечение и другая информация о заболевании
Причины и симптомы псориаза на коленях, методы лечения и профилактика — разбираем детально
Псориаз – заболевание кожных покровов, которое может поражать любой участок. Чаще всего оно локализуется в местах, подверженных частому движению. Псориаз на коленях и под ними — это большая проблема, так как там возможно натяжение кожи. Поэтому лечение его довольно длительное и не всегда успешное сразу, возможны рецидивы.
Симптомы псориаза на коленях
Характерными симптомами псориаза на коленях могут стать такие проявления, как:
- Возникновение очагов воспаления на коленях: красных, розовые пятна с четко очерченной границей, приподнятые над кожной поверхностью бляшки;
- Шелушение кожи, образование корки и чешуек на бляшках;
- При псориазе на коленях часто происходит травмирование бляшек и возможны небольшие кровотечения,
Все вышеперечисленные симптомы могут сопровождаться зудом и другим неприятными ощущениями. Для точной постановки диагноза необходима консультация врача-специалиста.
Чешуйчатый лишай на локтях: этиология и симптоматика
Истинные причины появления розовых шелушащихся бляшек не установлены. Но ученые выделяют ряд провоцирующих факторов:
- Наследственность – у 60% больных в анамнезе указано наличие аналогичного недуга.
- Инфекции – у большинства пациентов выявляются стрептококки.
- Постоянные стрессы и эмоциональные потрясения.
- Несбалансированное питание.
- Использование определенных препаратов (бета-блокаторы, средства с литием).
- Повреждения кожных покровов.
- Пагубные привычки.
- Эндокринные нарушения.
- Солнечные ожоги.
- Сухой и холодный климат.
Когда развивается псориаз на коленях и локтях, причины его возникновения кроются в аутоиммунном нарушении, при котором защитные силы организмы начинают атаковать собственные клетки. Это провоцирует очередной рецидив болезни. Сопоставив все факторы и обнаружив наличие хотя бы одного из них, пациент может понять отчего появляется псориаз на локтях и по возможности устранить причину.
Существует много разновидностей заболевания, но их симптомы в основном сходны. Вначале на эпидермисе у больного могут появиться маленькие розовые пятна. Постепенно образования увеличиваются в размере или сливаются в группы, захватывая большие участки кожи. При отслоении эпидермиса, на пораженных областях возникают зудящие серебристые чешуйки.
Псориаз на локтях и коленях легко повредить, из-за чего высыпания начинают кровоточить. В этих частях тела заболевание преимущественно протекает без осложнений, но запущенные формы доставляют больному сильный дискомфорт, мешая ему спать и выполнять простые действия. Течение болезни цикличное, обострение длится от двух недель до нескольких месяцев, потом наступает временная ремиссия. Чтобы чешуйчатый лишай не стал хроническим, важно знать, как избавиться от псориаза на локтях, используя лекарственные и народные средства.
Симптоматика
Заподозрить развитие на коленках псориаза люди могут по характерным клиническим проявлениям:
- образуются очаги воспаления;
- пятнышки красноватого оттенка имеют четкие очертания и форму;
- над уровнем кожи возвышаются псориатические бляшки, поверхность которых шелушится или содержит корочки;
- возникает сильнейшее зудение;
- в местах размещения псориатических очагов могут открываться неинтенсивные кровотечения;
- в образовавшихся трещинках начинают продуцироваться гнойные массы, по причине проникновения в ранки инфекции.
Диагностика
Диагностика данной патологии чаще всего заключается в визуальной оценке состояния кожных покровов. Врач отмечает так называемую псориатическую триаду, которая сводится к симптомам:
- стеариновое пятно;
- терминальная пленка;
- точечное кровотечение.
Кроме того, возникновение кровоподтека под бляшкой, при попытке соскабливания чешуек – еще один из признаков, свойственный псориазу.
Особых форм диагностики псориаза нет, так как изменения происходят только во внешнем состоянии кожи, показатели крови остаются неизменными.
В некоторых случаях берут биопсию пораженного участка кожи. По его гистологии можно точно установить диагноз, стадию процесса.
 Гемосканирование – один из новых методов диагностики псориаза
Гемосканирование – один из новых методов диагностики псориаза
Также возможно применение такого нового метода, как гемосканирование. Хотя он достаточно спорный, но его показатели результативны. С его помощью можно обнаружить различные виды заболеваний, в том числе псориаза. Однако принимать его результаты, как единственно верные нельзя. Гемосканирование используют в комплексе с другими методами.
Причина и клиническая картина болезни
Если верить статистическим данным, излюбленного места локализации у псориаза нет — он поражает кожные покровы практически везде, от волосистой части головы до нижних конечностей. Сгибательные суставы ног не являются исключением — псориаз на коленях отнюдь не редкость. Несмотря на большое число форм болезни, причины возникновения даже самой распространенной из них, вульгарного псориаза, достоверно не выяснены. Современная трактовка этиологии псориаза — полифакторная, то есть на сегодня не выявлен какой-то единственный предиктор, характерный для всех страдающих этим недугом. Так что говорить о каком-то стандартном лечении псориаза на коленях также не приходится.
И все же большинство специалистов сходятся во мнении, что наиболее общей причиной развития псориатических бляшек является аутоиммунная. Не вдаваясь в специфику этой версии, отметим, что сбой в работе иммунной системы при псориазе заключается в нарушении функционирования Т-лимфоцитов, в результате чего эти лимфоциты, ответственные за уничтожение чужеродных антигенов, начинают атаковать собственные клетки эпидермиса. Это приводит к неконтролируемому размножению, появляются уплотнения кожи, а отмершие клетки организм уже не успевает утилизировать естественным способом. Чешуйки в очагах псориаза — это и есть отслоившиеся погибшие клетки верхнего слоя кожи.

Кроме аутоиммунного, распространены и другие версии этиологии коленного (локтевого) псориаза:
- метаболическая (нарушения белкового/липидного обмена веществ);
- аллергическая (реакция организма на внешние/внутренние факторы);
- эндокринная (гормональные сбои);
- генетическая (статистика в отношении вероятности заболевания детей при наличии псориаза у обоих родителей — порядка 60–70 %);
- лекарственная (длительное употребление определенных медикаментозных препаратов);
- неврологическая (стрессы, нервные расстройства, депрессии).
Псориаз на коленях — патология с относительно небольшой площадью поражения, характеризующаяся хроническим течением с чередованием ремиссий и рецидивов, во время которых симптоматика болезни усиливается.
Обычно на месте сгиба колена появляются несколько небольших пятен, которые со временем начинают разрастаться по всему периферическому периметру, сливаясь и образуя обширный монолитный очаг поражения. Особенность коленной формы псориаза — наличие болезненных ощущений и зуда, что связано с высокой подвижностью этой области кожного покрова. Чаще всего псориаз на коленях развивается в обычной (вульгарной) форме, но бывают и случаи пустулезного псориаза, проявляющегося сначала возникновением эритемы (мелкоочагового покраснения), а затем высыпаний в виде пузырьков, заполненных прозрачным экссудатом. Со временем пузырьки лопаются, замещаясь корочками. Пустулезная форма патологии медикаментозными средствами лечится намного хуже, чем вульгарная, отличаясь выраженным волнообразным течением.
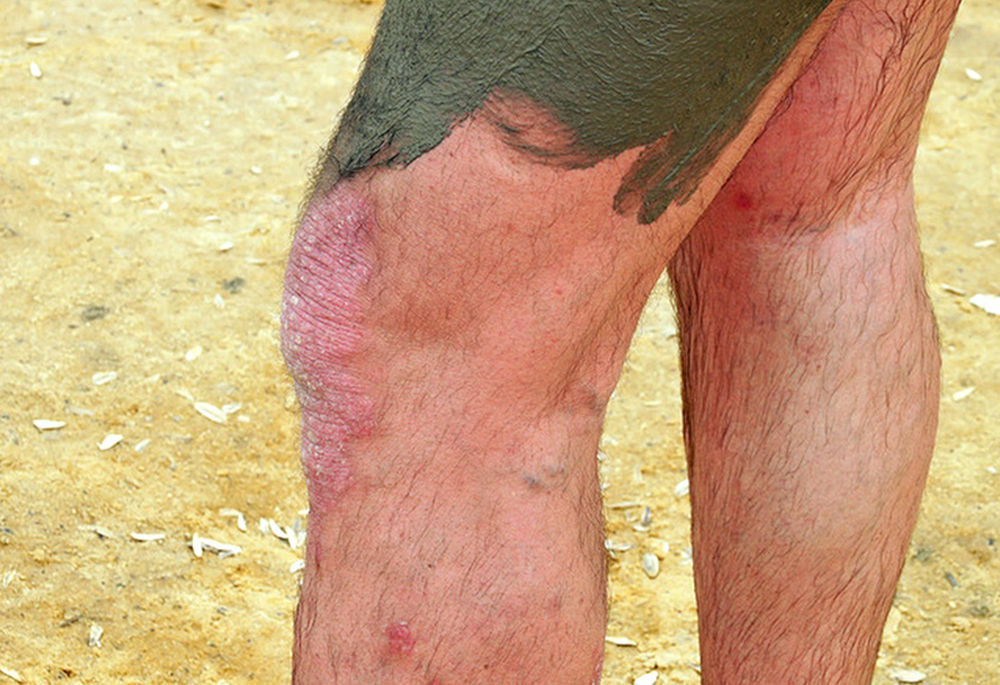
Течение болезни
Псориаз, поражающий кожные покровы в коленной зоне, протекает в несколько этапов:
- Первая стадия. На поверхности эпидермиса образуются красноватого оттенка папулы. Очаги воспаления локализируются в местах локтевых и коленных сгибов. Поверхность папул покрывается беловатого оттенка чешуйками. По мере прогрессирования болезни в местах размещения псориатических высыпаний кожа начинает уплощаться, сильно зудеть, локально возникают неинтенсивные кровотечения.
- Вторая стадия. Происходит стремительное усиление интенсивности зудения, появляются болезненные ощущения в очагах поражения. Поверхность псориатических бляшек покрывается корочками и начинает пересушиваться, в результате происходит ее растрескивание, а образовавшиеся ранки кровоточат. Очаги поражения разрастаются и формируют крупные пятна.
- Третья стадия. Пораженный участки кожного покрова приобретают синюшный оттенок. Несмотря на то, что новые псориатические бляшки не возникают, старые очаги осень плохо заживают. Со временем происходит восстановление структуры и оттенка эпидермиса, клинические симптомы постепенно исчезают.
Способы лечения псориатических высыпаний в домашних условиях

Интенсивность высыпаний в области локтевого сгиба можно снизить посредством лекарств, приготовленных самостоятельно. С этой целью делают мази из натуральных компонентов. Люди, страдающие от чешуйчатого лишая, отмечают, что лучшее средство от заболевания – это березовый деготь, увеличивающий ремиссию до 2-3 лет.
Натуральное лекарство от псориаза на локтях наносят на больные участки ватной палочкой, оставляют на 10 минут и смывают дегтярным мылом. Ежедневно длительность процедуры увеличивают на 5 минут. Лечение проводится один раз в сутки вечером в течение 2-6 недель.
Еще одна действенная мазь от псориаза на локтях готовится на основе яиц и соды. Для смеси понадобится:
- топленый птичий жир (170 г);
- три желтка;
- мыло (2 ст. л.);
- березовый деготь (2 ст. л.);
- карбонат натрия (1 ч. л.);
- пихтовое масло (10 мл);
- желчь (2 ст. л.)
Все ингредиенты смешиваются и наносятся на пораженные области за 2 часа до сна. Средство хранят в холодильнике до трех недель. Курс терапии зависит от тяжести заболевания.
Когда появляются высыпания на руках используют мази, включающие майский мед (300 г), жареную и измельченную посевную вику (160 г), рафинированный серный порошок (30 г), соду (50 г). Компоненты смешивают и наносят на больную кожу. Средство можно принимать внутрь по 1 ст. л. трижды в день.
Если есть псориаз на локтях, лечение в домашних условиях подразумевает применение солидола. Его наносят ватной палочкой на шелушащиеся пятна на 20 минут в течение недели, постепенно увеличивая время до 45 минут. Затем черное масло тщательно смывают дегтярным мылом. Продолжительность терапии – 30-60 дней.
Чем мазать псориаз на локтях, когда вышеописанные средства оказались неэффективными?
При запущенных формах болезни не только целители, но и врачи рекомендуют применять прополис.
50 граммов пчелиного продукта измельчают и смешивают с растопленным сливочным маслом (500 г). Когда смесь остынет, ее пересыпают в стеклянную банку и ставят на хранение в холодильник. Перед применением кремы розовые пятна обрабатывают перекисью водорода, а после прикладывают на 12 часов марлю, пропитанную средством.
При псориазе на локтях некоторые народные средства готовят на основе пережженого медного купороса (50 г), желтого серного порошка (50 г), свиного или гусиного жира (150 г), измельченного чистотела и березового дегтя (по 25 г). Все составляющие смешивают и недолго томят на водяной бане. Избавляемся от чешуйчатых бляшек, намазывая пораженные места полученной смесью раз в сутки перед сном.
Виды и симптомы псориаза
Симптомы псориаза на коленях
Псориаз на локтях и коленях отличается от других видов большим количеством белых чешуек кожи. Зачастую болезнь поражает сразу все конечности в виде сыпи красного цвета, покрытой бляшками отслаивающейся кожи с четко очерченными границами. Заболевание является мультифакторным, так как связано с нарушением работы нескольких систем организма.
Полностью вылечить псориаз невозможно, но вполне реально избавиться от его симптомов. При появлении специфического зуда в местах поражения и стянутости кожи следует незамедлительно обратиться к дерматологу. На основе медицинского осмотра и дополнительной биопсии кожи можно установить степень и форму заболевания для применения наиболее эффективных препаратов.
Лечебные методики
Чтобы перевести этот неизлечимый недуг в состояние предельно устойчивой ремиссии, пациентам необходимо своевременно пройти традиционный курс терапии. Для каждого больного врачи в индивидуальном порядке разрабатывают схему лечения, так как в этом вопросе будут учитываться такие факторы:
- возрастная группа;
- степень тяжести течения недуга;
- наличие сопутствующей симптоматики;
- параллельно протекающие заболевания и т. д.
В большинстве случаев специалисты прописывают такой категории больных следующие медикаментозные средства, предназначенные как для внутреннего приема, так и для наружной обработки очагов поражения:
- Медикаменты в виде мазей и кремов, в составе которых е содержатся гормоны. В них в качестве активного компонента присутствует цинк и салициловая кислота. При помощи таких лекарств удается устранять шелушение и зудение, размягчать пораженный эпидермис и удалять чешуйки.
- Крема и мази, в составе которых присутствует деготь или солидол. Их можно задействовать на протяжении длительного временного промежутка. Но, препараты могут принести эффект только в начальной стадии заболевания. При этом, медикаменты обладают неприятным запахом, поэтому большинство больных просят заменить их на препараты с нейтральным запахом.
- При прогрессировании недуга пациентам прописываются мази и крема, в составе которых присутствуют гормоны.
- В обязательном порядке назначаются витаминно-минеральные комплексы.
- Пациенты проводят мероприятия, направленные на повышение иммунитета.
- Специалисты рекомендуют больным сеансы лазерной крио или фототерапии, аппликации из грязи, народные рецепты.
Местная терапия
Псориаз коленных суставов неплохо лечится местными средствами, если болезнь не перешла в запущенную стадию. Действие мазей и кремов ориентировано на размягчение псориатических чешуек с их более эффективным удалением, местные средства способствуют скорейшему заживлению ран, демонстрируют противовоспалительный эффект. В качестве примера можно назвать аптечное средство Дайвенвокс — мазь на основе витаминного комплекса, который, кроме смягчения кожного покрова в очаге высыпания, способствует устранению зуда и других проявлений болезни.

Можно посоветовать также Цинокап, негормональный и не содержащий антибиотиков крем, который можно использовать для лечения псориаза на коленях детей с 1 года. Нафталиновая, салициловая мази также достаточно хорошо зарекомендовали себя при терапии вульгарного псориаза, локализованного в области коленных суставов.
Обычно гормональные мази/кремы назначаются в период обострения болезни, когда требуется достижение быстрого эффекта вне зависимости от возможных побочных эффектов. Дермовейт, Фторокорт и аналогичные средства действительно доказали свою действенность при запущенных формах болезни, но длительно их использовать крайне нежелательно — слишком серьезный вред организму они наносят.
Профилактика псориаза
Как уже отмечалось, лечение и профилактику, направленные на предотвращение новых обострений, нужно продолжать все время. Основные принципы следующие:
- следует стараться избегать ситуаций, провоцирующих нервные расстройства и стрессы;
- соблюдать основные принципы здорового питания — исключение из рациона жирной, жареной, острой и соленой пищи, употребление свежих фруктов и овощей с большим содержанием клетчатки, отказ от продуктов с холестерином;
- для успокоения нервной системы обязателен полноценный здоровый сон — не менее 8 часов;
- отказ от вредных привычек (курение, алкоголь, фастфуд, малоподвижный образ жизни);
- защита кожи от различных повреждений и химических ожогов;
- носить белье и одежду из натуральных тканей;
- регулярные прогулки на свежем воздухе, занятия спортом;
- контроль собственного веса;
- регулярное посещение врачебного кабинета и контроль уровня холестерина и глюкозы в крови;
- своевременное лечение всех заболеваний.
Важно помнить, что псориаз — это хроническое заболевание. Соблюдение врачебных рекомендаций и грамотное лечение помогут с легкостью перенести обострения и наслаждаться периодом ремиссии патологии без влияния на качество жизни больного.
Профилактические мероприятия
Главной задачей каждого пациента страдающего от псориаза является предотвращение рецидивов. Чтобы на максимально длительный временной промежуток продлить состояние ремиссии, больным следует регулярно проводить профилактику, предусматривающую комплекс несложных действий:
- необходимо избегать стрессовых ситуаций;
- крайне важно правильно сбалансировать рацион питания и соблюдать режимность в вопросе принятия еды;
- ежегодно нужно проводить витаминизацию;
- кожные покровы рекомендуется регулярно увлажнять, защищать от прямого воздействия ультрафиолетовых излучений, бытовой химии, высоких и низких температурных режимов;
- все средства, предназначенные для личной гигиены, должны иметь натуральный состав;
- не следует носить одежду из синтетических материалов и т. д.
Системная терапия
В стандартную схему лечения коленного псориаза обычно включают ароматические ретиноиды, доказавшие свою эффективность на протяжении последних 20 лет использования. Примерный список препаратов выглядит следующим образом:
- неотигазон — препарат на основе ацетритина, характеризуется минимальным количеством побочных проявлений;
- циклоспорин — иммуносупрессор, который применяется в особо тяжелых случаях;
- метотрексат — препарат класса цитостатиков, действие которого заключается в ингибировании процесса деления эпидермальных клеток. Как и циклоспорин, назначается при самых сложных формах псориаза ввиду большого количества побочных эффектов;
- диклофенак — противовоспалительное средство, оказывающее заживляющее действие на очаги псориатического поражения;
- инфликсимаб — препарат нового поколения, отличающийся высокой эффективностью в отношении подавления патогенеза псориаза, однако также обладающего рядом тяжелых побочных проявлений.

Физиотерапевтические процедуры
Давно замечено, что псориаз на коленях отступает под влиянием селективной фототерапии (использования средневолнового ультрафиолетового излучения) и ПУВА-процедур (длинноволновое УФО). В большинстве случаев облучение ультрафиолетом искусственного происхождения эффективнее работы солнца. Ультразвуковая терапия при псориазе используется для купирования зуда и болей, как антиаллергическое средство. Физиотерапевтические процедуры доступны в большинстве клиник, позволяя не только лечить псориаз в стадии обострения, но и добиться пролонгации ремиссии.
Народные средства
Использование для лечения кожных патологий рецептов, не относящихся к официальной медицине, вполне приемлемо, но только при согласовании с лечащим врачом: многие из таких средств обладают побочными эффектами и противопоказаниями, которые могут привести к ухудшению состояния больного. Такое лечение считается вспомогательным, достигающим требуемого результата далеко не всегда и в большинстве случаев на протяжении более длительного времени. Но при этом народные средства менее агрессивно воздействуют на другие органы и системы, а некоторые из них практически безвредны.

В основном речь идет об отварах и настойках из лечебных трав, которые способны оказывать противовоспалительное, антибактериальное действие, уменьшать проявление отечности, шелушения и зуда кожи. Эфирные масла, чистотел, прополис, березовый деготь, отвар чистотела — наиболее употребительные и действенные народные средства. Хорошие результаты демонстрирует использование солидола, пчелиного яда (при отсутствии аллергических реакций), медного купороса.
Диета — также важная составляющая комплексного лечения при псориазе коленей. Обычно рекомендуют рацион питания, основанный на диете № 5, применяемой и при многих других болезнях.
Причины развития болезни
В современной медицине существуют две основные теории, определяющие причины возникновения псориаза. Согласно одной, возникновение псориаза на коленях происходит из-за генетической предрасположенности — заболевание поражает в основном людей, у которых один или оба родителя страдали от недуга.
У таких пациентов обнаруживаются искаженные гены ДНК, под воздействием которых происходит атака здоровых клеток эпидермиса собственным иммунитетом. Результатом становится воспалительный процесс, образовавшийся из-за огромного скопления лимфоцитов и лейкоцитов.
Приверженцы второй теории уверены, что основной причиной возникновения псориаза выступают особенности генетики. Однако мутация гена вызвана не наследственностью, а в результате изменений, произошедших на протяжении жизни. Это означает, что развитие псориаза на коленях может начаться у любого человека, даже при отсутствии плохой наследственности.
Способствовать развитию псориаза может воздействие на организм негативных факторов, подразделяющихся на две группы:
- экзогенные — внешние факторы;
- эндогенные — внутренние факторы.
К первой группе относят:
- регулярное получение травм эпидермиса;
- воздействие низкой или высокой температуры окружающей среды;
- облучение ультрафиолетом, рентгеновскими лучами;
- частое контактирование с бытовой химией, косметикой, к компонентам которой у кожи проявляется повышенная чувствительность.
Вторая группа включает:
- дисфункции эндокринной системы;
- инфекционные, вирусные заболевания;
- употребление алкоголя, курение;
- неправильный рацион;
- дефицит минералов, витаминов;
- регулярные, сильные стрессы.
При одновременном воздействии нескольких факторов может развиться как первичное проявление заболевания, так и рецидивы.
Заключение
Псориаз на коленях при отсутствии лечения может спровоцировать псориатический артрит, что чревато ограничением подвижности суставов, а в особо сложных случаях привести к инвалидности. Поэтому относиться к этому заболеванию следует соответствующим образом — при обострении болезни следует незамедлительно обратиться к дерматологу и приступить к лечению этой кожной патологии.
Как возникает, проявляется и лечится псориаз на коленях
Псориаз является неприятным кожным недугом, имеющим волнообразный характер: проявления симптомов — рецидивы — сменяются ремиссиями.
Очаги воспаления в виде бляшек и папул могут возникать на различных частях тела — спине, ладонях, лице и ногтях. Но самый распространенный — псориаз на коленях, который называют обычным или вульгарным. Эта форма заболевания диагностируется у большинства людей, пришедших на прием к дерматологу с кожными патологиями.
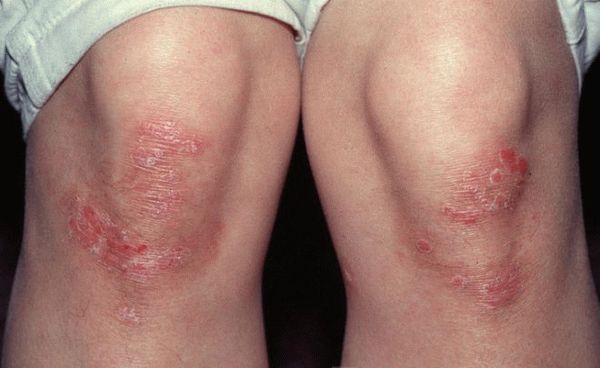
Псориаз на коленях: симптомы и лечение (фото)
Псориаз на коленях, фото которого показывает все особенности патологии, — это кожное заболевание, сопровождающееся образованием воспаленных шелушащихся бляшек. Наиболее часто поражаются сгибы конечностей колен и локтей. Заболевание также носит название вульгарный псориаз.
Псориатические высыпания на коленях и локтях приносят наибольший дискомфорт, т. к. в этих местах кожа подвижна, а это вызывает дополнительное травмирование пораженных участков, в результате воспаленные ткани заживают очень долго.
Будьте осторожны
Людьми страдающими псориазом очень часто допускается одна большая ошибка:
Грубо говоря, даже если получается снять признаки псориаза снаружи и привести кожу в порядок — внутри организма болезнь продолжает пожирать аутоиммунную систему, что провоцирует тяжелейшие заболевания, значительная часть которых смертельны. Особенно страшен тот факт, что псориаз способен провоцировать раковые опухоли.
Единственное средство, которое на текущий момент времени доступно для самостоятельного использования больными псориазом — это специальное средство » PSORIDEL «, которое до выдается по льготной цене — 1 рубль. Читайте подробности в официальном источнике .
Симптомы и методы устранения псориаза на коленях
Псориаз – это болезнь, вызывающая воспалительный процесс с образованием бляшек на коже. Встречаться он может практически на любом участке тела. Нередко у пациентов диагностируется поражение коленей. Воспаление кожи на коленных чашечках и под сгибом может приносить большой дискомфорт. Что же вызывает эту болезнь и как ее вылечить?
Yandex.RTB R-A-247067-45
Неприятная патология кожи — псориаз на ногах. Причины, фото, лечение и другая информация о заболевании
Многим не раз встречались люди, стесняющиеся самих себя. Причина такого поведения скрывается в тяжёлой болезни – псориазе. Эта патология проявляется на коже, но её этимология ещё полностью не раскрыта и связана со многими органами и внутренним состоянием человека. Знание особенностей псориаза поможет диагностировать заболевание и приступить к лечению.
Симптомы
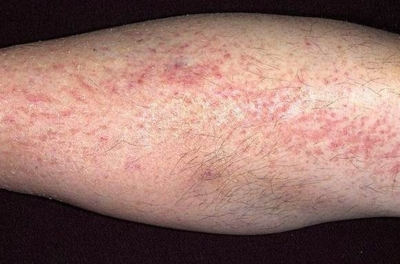 Псориаз на ногах приносит больному большие неудобства и болезненные ощущения, потому что кожа на поверхности конечностей сильно чешется и покрывается трещинами, подкожный слой постепенно наполняется внутриклеточной жидкостью, которая вызывает отёки. Болезнь выбирает такие места на ногах, которые больше задействованы в движении и сгибании: ступни, пятки, колени и бёдра.
Псориаз на ногах приносит больному большие неудобства и болезненные ощущения, потому что кожа на поверхности конечностей сильно чешется и покрывается трещинами, подкожный слой постепенно наполняется внутриклеточной жидкостью, которая вызывает отёки. Болезнь выбирает такие места на ногах, которые больше задействованы в движении и сгибании: ступни, пятки, колени и бёдра.
Каждый период заболевания имеет свои симптомы:
- Начальная стадия. Наблюдаются незначительные признаки патологии, на них редко обращают внимание. Это маленькие прыщики, которые постепенно увеличиваются, сливаясь в псориатические бляшки, и покрываются светлыми чешуйками.
- Стадия обострения. В этот период идёт быстрое разрастание бляшек, протекает воспалительный процесс, сопровождающийся сильным зудом. Кожа начинает трескаться, а места трещин покрываются новыми пузырьками, которые стремительно преобразуются в шелушащиеся бляшки. Так же быстро бляшки огрубевают. Страдания приносят бляшки на ступнях, так как они подвергаются механическому действию во время ходьбы и стояния на ногах.
- Стационарная стадия (покоя болезни). Заболевание не развивается, но и не проходит, кожа отшелушивается, бляшки зудят.
- Стадия ремиссии. Заболевание затихает: сыпь, бляшки и пигментация исчезают.
Симптоматика заболевания позволяет определить стадию его течения.
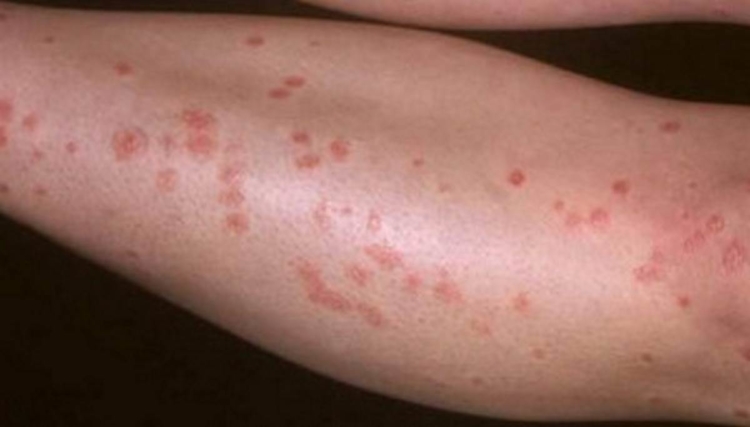
Фото
Ниже вы можете увидеть, как выглядит на фото начальная и другие стадии болезни.
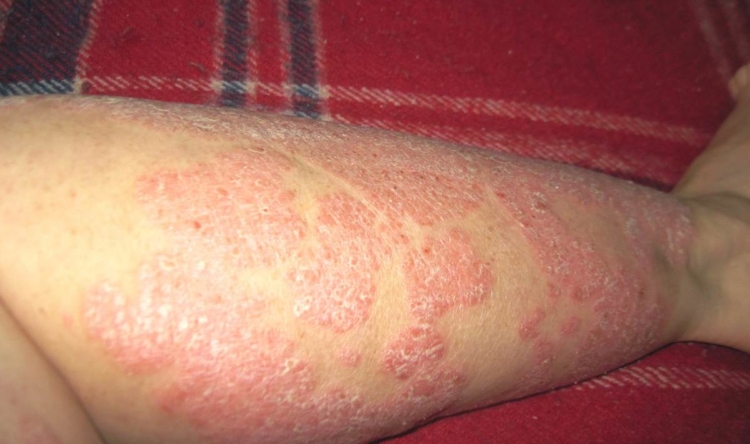
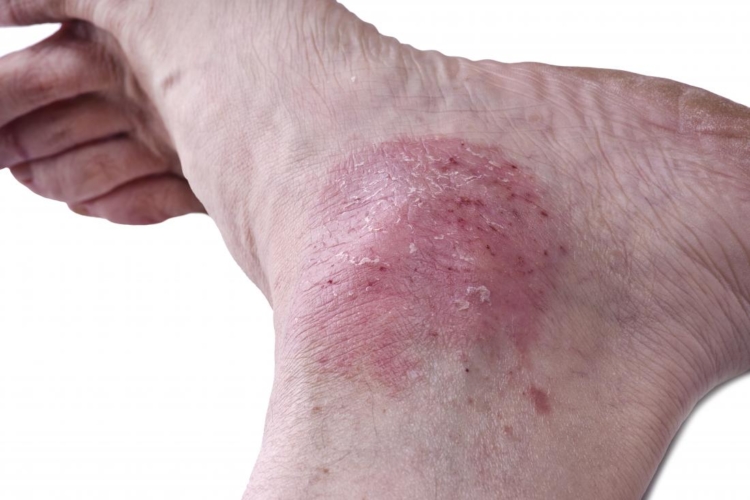
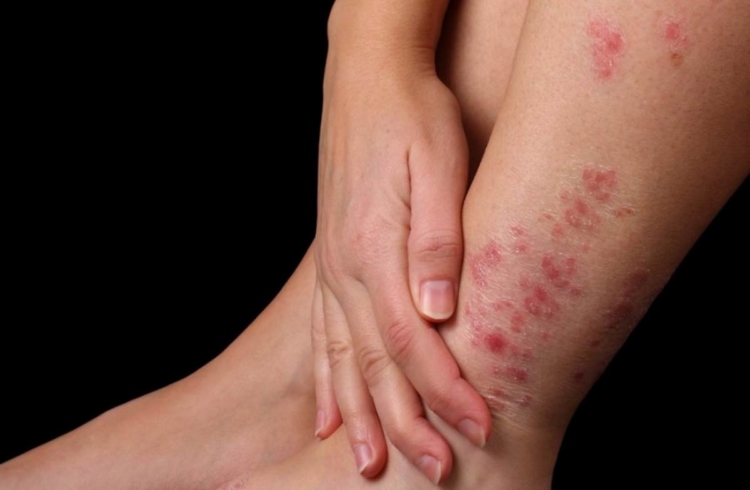
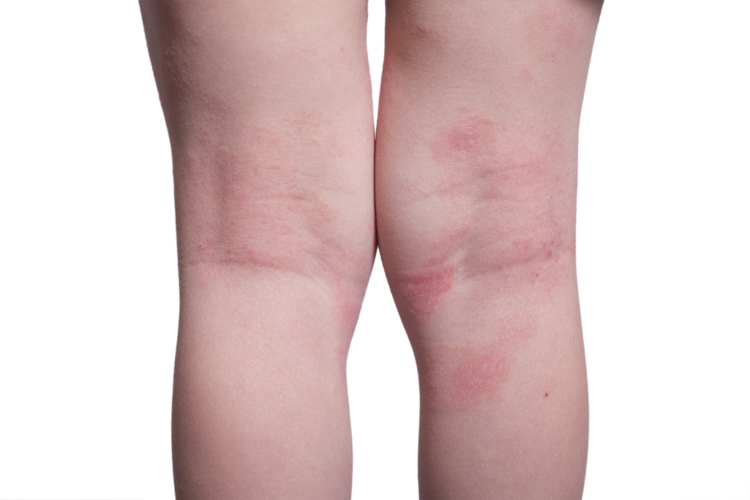
Патология
Псориаз – это системная патология, от которой страдает до 5% населения планеты. В болезнь вовлечены кожа, суставы и ряд внутренних органов. Учёные указывают на несколько концепций развития заболевания:
- инфекционно-иммунологическую;
- генетическую;
- нейроэндокринную;
- обменную.
Они утверждают, что изменения в ходе протекания болезни идут в ЖКТ, нервной, сердечно-сосудистой и мочевыделительной системах. Больше всего негативное влияние испытывает опорно-двигательный аппарат.
В целом, болезнь существенно меняет качество жизни человека: снижается работоспособность и желание общаться в социуме, часто наступает апатия и стресс. Из медицинской болезнь перерастает в социальную проблему.
От чего и по каким причинам появляется?
В современной медицине не установлены взаимосвязи между возникновением болезни сложной природы и полом, возрастом, особенностями строения тела и наличием перенесённых недугов. Но многолетние наблюдения за развитием псориаза позволили установить факторы риска появления заболевания:
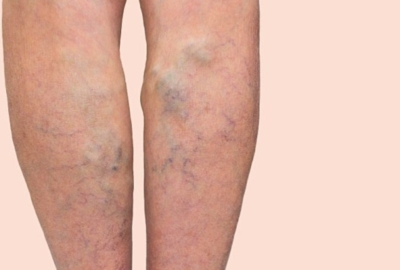
- Частые травмы конечностей, особенно пальцев ног. Неправильный уход за ногами: сухость кожи ног, некачественные косметические средства, чрезмерная гигиена.
- Наследственность.
- Изменение гормонального фона организма.
- Стрессовые состояния, психологические и эмоциональные перегрузки.
- Инфекционные заболевания.
- Интоксикационный синдром.
- Нарушение обмена веществ (в том числе, связанный с дисфункцией щитовидной железы).
- Варикозное расширение вен.
- Снижение иммунитета.
- Нарушение липидного обмена.
- Аллергия.
- Длительный приём лекарств.
- Нарушение работы центральной нервной системы.
Кроме перечисленных факторов, провоцирующих начало болезни, существуют причины, связанные со сменой времён года:
- Летний псориаз возникает из-за воздействия ультрафиолетового излучения.
- Зимний псориаз – от сильного мороза.
Разновидности
В зависимости от локализации и проявлений болезни различают несколько видов псориаза на ногах.
| Вид псориаза | Особенности протекания болезни |
| Обыкновенный (бляшковый) | На коже ступней, голеней и коленей формируются бляшки серого или серебристого цвета, которые быстро растут и образуют большие очаги. |
| Пустулёзный генерализованный (экссудативный) | Тяжёлая форма протекания болезни нижней части ноги: ступни и голени (реже колена). Возникают пузырьки — не сухие, а наполненные красноватой жидкостью. Они часто вскрываются, и есть риск возникновения небольшого воспаления, способного быстро перерасти в гнойную рану. |
| Подошвенный пустулёз | Локализуется на подошвах ступней. Характеризуется появлением гнойных пузырьков, которые постоянно вскрываются во время механического действия при ходьбе. |
| Псориатическая ониходистрофия | Неинфекционная форма болезни, связанная с поражением пальцев ног. Проявляется в патологии ногтевых пластин.
|
| Каплевидный | Возникает из-за перенесённой стрептококковой инфекции. Проявляется в виде большого количества мелкой сыпи на коже конечности красного цвета. Место локализации – колени. |
| Псориатическая артропатия | Внутренняя форма болезни. Поражаются коленные, тазобедренные суставы и соединительные ткани. Пальца ног и суставы опухают. Пациент испытывает сильные боли, часто бывает обездвижен. Болезнь приводит к инвалидности. |
| Инверсный | Локализуется на внутренней стороне бедра. Представляет почти не шелушащиеся бледно-розовые гладкие пятна. |
| Псориатическая эритродермия | Протекает от области паха до ступней. Характеризуется сильно зудящими высыпаниями с отслаивающейся кожей, увеличением лимфатических узлов и отёками. |
| Псориаз на ступнях | На подошвах образуются постоянно кровоточащие трещины, на пятках и около пальцев образуются пузыри. От пота и трения возникает сильный зуд. |
Лечение
 В связи со сложной концепцией развития болезни её лечение носит комплексный характер. Важно, что все способы терапии направлены на уменьшение проявления симптомов псориаза и облегчение страдания больного человека.
В связи со сложной концепцией развития болезни её лечение носит комплексный характер. Важно, что все способы терапии направлены на уменьшение проявления симптомов псориаза и облегчение страдания больного человека.
Кроме комплексного подхода к лечению существует ряд правил, выполняя которые, можно снять риск ухудшения состояния больного:
- Тщательная, но не избыточная гигиена ног.
- Своевременная замена белья (носков, колготок).
- Обувь, не сковывающая движения и не натирающая кожу.
Как лечить при помощи народной терапии?
Данная терапия предусматривает применение противовоспалительных и регенерирующих мазей, гелей и лечебных кремов местного действия.
При псориазе используются следующие виды мазей:
- Негормональные средства: Салициловая, Ихтиоловая, Серная, Цинковая, Нафталанная мази, Карталин, Дайвонекс, Псориатен, Кальципотриол и др. Мази снимают зуд, регенерируют и обеззараживают дерму, рассасывают экссудаты. Они практически не имеют побочных эффектов, кроме индивидуальной непереносимости.
- Гормональные средства: Тридерм, Белосалик, Адвантан, Гидрокортизон, Фторокорт, Флуцинар, Преднизолон, Локоид и др. Гели быстро облегчают симптомы болезни: снимают отёки и воспаление, уменьшают зуд, восстанавливают и регенерируют дерму. Но имеют побочные эффекты: нарушают обмен веществ, обесцвечивают кожу, могут привести к развитию инфекции.
Системные лекарства
Она предусматривает приём следующих лекарств в виде таблеток или растворов внутримышечно или внутривенно:
| Название средства | Действие |
| Антигистаминные: Зиртек, Кларитин, Супрастин, Диазолин | Снимают зуд и воспаление |
| Антибиотики (группа пенициллиновых) | Борется с гнойными высыпаниями |
| Энтеросгель, Полисорб, активированный уголь | Выводят токсины |
| Дипроспан | Применяется при запущенной, тяжёлой форме. Быстро снимает симптомы, но имеет много побочных эффектов |
| Сандиммун | Быстро устраняет воспаление. Но из-за высокой токсичности применяется только в стационаре под наблюдением лечащего врача |
| Метотрексат | Останавливает развитие болезни. Имеет противопоказания: болезни почек и печени |
Физиотерапия
 Хорошим дополнением к лечебному комплексу являются физиотерапевтические процедуры, которые проводятся только во время стационарного лечения или ремиссии.
Хорошим дополнением к лечебному комплексу являются физиотерапевтические процедуры, которые проводятся только во время стационарного лечения или ремиссии.
Самыми эффективными являются следующие процедуры:
- Светотерапия ног — облучение ультрафиолетом (выздоровление в 80% случаев).
- Криотерапия – лечение холодом 1-6 месяцев.
- Плазмофорез – переливание своей крови после облучения ультрафиолетом.
- Пува-терапия – применение псораленов, повышающих чувствительность к ультрафиолету.
Кроме перечисленных методов, применяются традиционные физиопроцедуры:
- электросон;
- магнитотерапию;
- лазеротерапию;
- дарсонвализацию.
Психологические методы
Поскольку развитие псориаза, предположительно, стимулирует негативное психологическое и эмоциональное состояние, в лечении применяются разные приёмы психотерапии:
- Психологические тренинги по выявлению причин стресса.
- Обучение пациента умению выходить из конфликтных и стрессовых ситуаций, подавлять в себе гнев и раздражение, вырабатывать уверенность в себе.
Народные средства для применения в домашних условиях
 Для усиления терапевтического комплекса лечения широко используются народные средства:
Для усиления терапевтического комплекса лечения широко используются народные средства:
- Мази против заболевания:
- на основе прополиса и сливочного масла;
- вазелина и измельчённого свежего чистотела.
- Смеси:
- из мёда и глицерина;
- из медицинского солидола, мёда и детского крема;
- из сока каланхоэ, мёда и эвкалиптового масла.
- Компрессы:
- из перетёртого сырого картофеля;
- с яблочным уксусом.
- Отвары из череды, чистотела, солодки и душицы.
- Берёзовый дёготь.
Профилактические меры
Соблюдая меры профилактики, можно предотвратить возникновение и развитие болезни.
Рекомендации по профилактике:
- вести подвижный образ жизни, заниматься спортом;
- принимать солнечные ванны;
- носить удобную просторную обувь, обязательно ходить босиком (дома, в саду);
- следить за состоянием ногтей: содержать в чистоте, обрабатывать средствами, предупреждающими развитие грибка;
- обрабатывать ступни антисептическими средствами;
- соблюдать диету (нельзя копчёности, сладости и алкоголь).
Если псориаз стал вашей проблемой, не стоит отчаиваться, потому что, зная симптомы и причины заболевания недуга, можно вовремя начать лечение. Но только внимательное отношение к патологии и терпеливое прохождение через все процедуры поможет обуздать её неприятные симптомы. Здоровья!
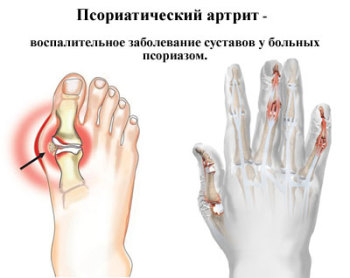
Псориаз суставов — опасное осложнение псориаза
Приблизительно у 7% людей, страдающих псориазом, заболевание поражает суставы. Считается, что псориатический артрит является осложнением псориаза и, как правило, проявляется через несколько лет, после возникновения псориазных бляшек.
Но в некоторых ситуациях псориаз развивается именно на фоне артрита. Заболевание протекает с воспалением хрящевых и костных тканей, поражает суставы, связки и сухожилия. Псориаз суставов крайне редко диагностируется в детском возрасте.
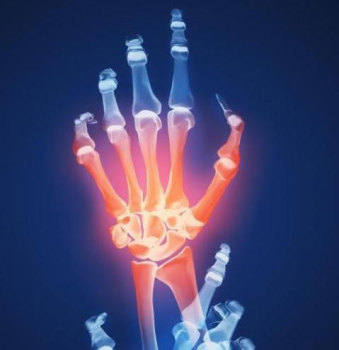
Обычно недуг встречается у людей в 20-50 лет. Чаще всего поражению подвергаются кисти рук и стопы. Нарушение функционирования опорно-двигательного аппарата способно привести к инвалидности пациента.
Как псориаз влияет на суставы?
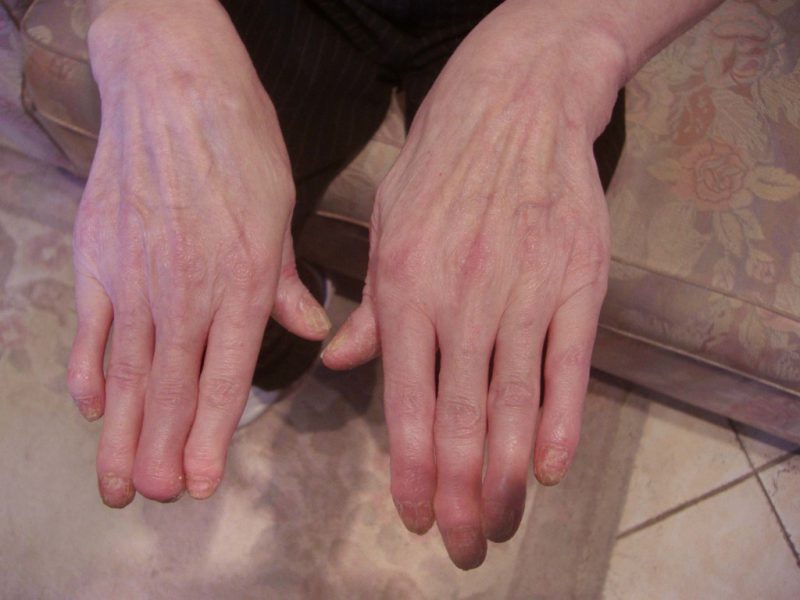
Как правило, псориатический артрит считается осложнением псориаза и протекает с воспалением опорной системы. Поражение суставов, возникающее при псориазе, часто путают с ревматоидным артритом, поскольку оба заболевания протекают со схожими признаками.
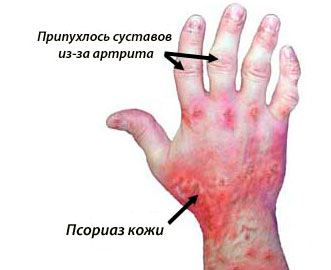
Характерными отличиями псориатического артрита считаются:
- Несимметричное поражение суставов.
- Возникновение болезненных ощущений в пятках.
- Часто одновременно поражаются несколько суставов на пальцах верхних конечностей.
- Кожные покровы вокруг поврежденного сустава приобретают сине-багровый окрас.
Псориатический артрит можно отличить от ревматоидного, если на коже уже проявились бляшки. В ситуациях, когда поражение суставов возникло раньше кожных проявлений, то постановка диагноза значительно усложняется.
Классификация болезни
Медицина выделяет следующие типы псориаза суставов, согласно международному классификатору болезней:
- Олигоартрит. Данное заболевание характеризуется асимметрическим воспалением нескольких суставов (менее четырех).
- Дистальный межфаланговый псориатический артрит. Данный недуг поражает некрупные суставы пальцев верхних конечностей.
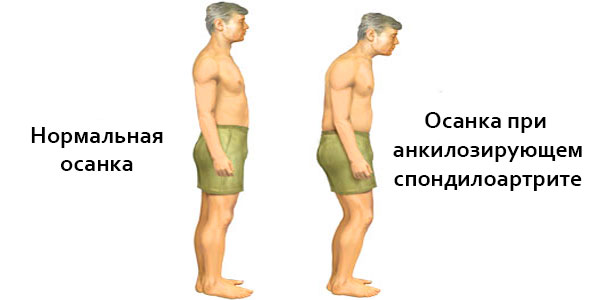
- Псориатический спондилит. Болезнь характеризуется поражением позвоночного столба. Недуг способен распространяться на любую его часть.
- Мутилирующий артрит. Заболевание поражает кости, вызывая их разрушение. Патология распространяется на суставы верхних и нижних конечностей. Отмечается отек мягких тканей, укорачивание пальцев.
- Симметричный полиартрит. Данный вид напоминает ревматоидный артрит. Патология поражает симметрично обе конечности.
Псориаз не поражает сразу все суставы организма и по степени протекания бывает активным в период рецидива и неактивным в стадии ремиссии.
Причины развития болезни

Медицине до конца не удалось причины возникновения псориаза. Предполагают, что заболевание развивается на фоне наследственной предрасположенности. Кроме того, псориаз суставов может возникнуть в результате проникновения инфекции.
Предрасполагающими факторами к формированию болезни считаются:
- большие физические нагрузки;
- стрессовые ситуации и частые эмоциональные потрясения;
- вредные привычки;
- частые травмирования суставов;
- нарушения гормонального фона;
- переутомляемость;
- тяжелые вирусные болезни;
- недостаточность сна;
- переедание и лишний вес;
- прием нестероидных противовоспалительных медикаментов;
- работа на химических предприятиях.
Кроме того, в отдельную группу риска входят пациенты со СПИДом и ВИЧ-инфицированные. У таких людей заболевание способно возникнуть в результате простуды либо любой инфекции.
При псориазе в результате воспаления синовиальной оболочки болят суставы, отмечается скованность движений. Кроме того, патологический процесс способен поражать и иные части сустава. Очень часто проявляет псориаз суставов симптомы через 10 лет после начала недуга.
Признаки патологии
Псориаз и суставы считаются взаимосвязанными понятиями. Патология может развиваться как постепенно, так и стремительно. Главными признаками недуга считается болезненность.
Кроме того, на наличие заболевания будут указывать:
- появление красных пятен в области пораженного сустава;
- отеки;
- боль в суставе по утрам и ночью;
- скованность движений;
- частые вывихи, возникающие в результате утраты эластичности связками;
- деформация суставов.
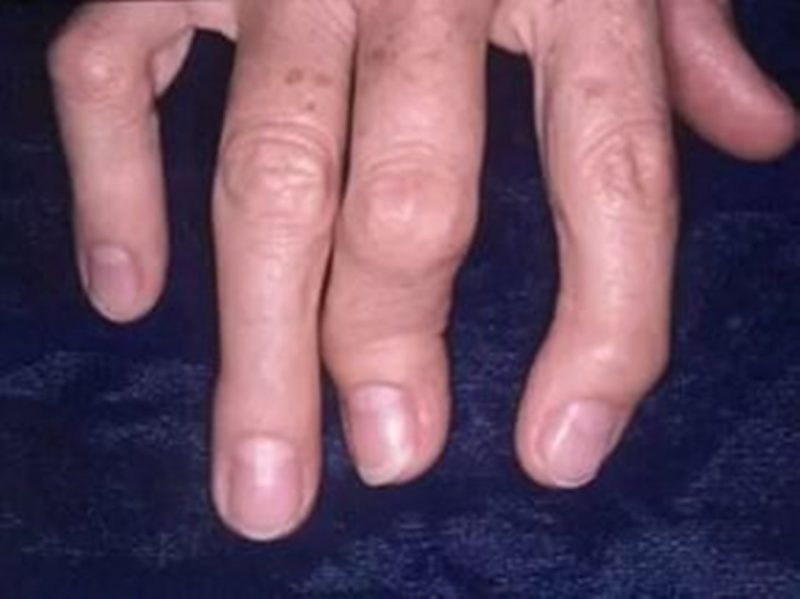
Степень и выраженность проявлений будет зависеть от этапа развития болезни и общего состояния пациента. Как правило, псориаз поражает некрупные суставы верхних и нижних конечностей, реже заболевание распространяется на колени, локти и тазобедренную область.
При поражении пальцев, отмечается их укорачивание и деформация. Ногти имеют неровную поверхность и темнеют.
Кроме того, у пациента отмечается:
- отечность пораженного пальца;
- навязчивая боль;
- невозможность двигать пальцем, возникшая в результате воспаления сгибательных сухожилий.
Если заболевание поразило позвоночник, то у человека возникает боль в спине, которая усиливается при движении, физических нагрузках либо после продолжительного покоя. Человеку нелегко наклониться либо разогнуть спину.
Псориаз суставов протекает с периодами чередования обострений и ремиссий и требует своевременное лечение. Это поможет избежать осложнений.
Диагностические мероприятия
Для постановки точного диагноза врач использует следующие методы:
- Сбор анамнеза и визуальный осмотра пациента, позволяющий выявить псориатические высыпания и визуальные изменения в суставах.
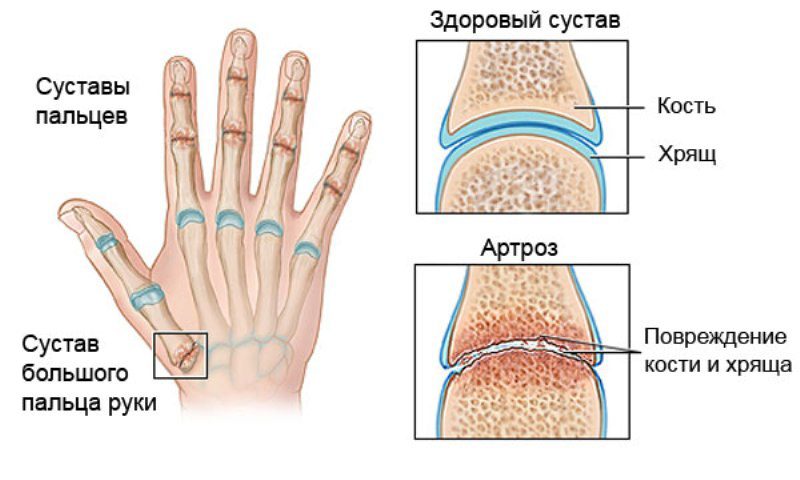
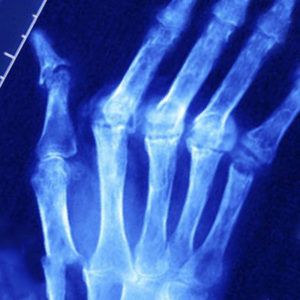
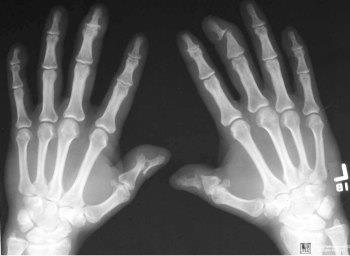
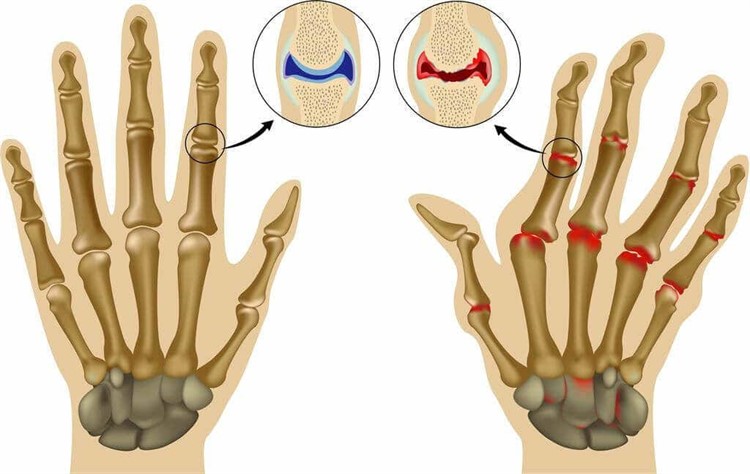
- Рентгенография. Данное исследование способно выявить уменьшение суставной щели, указывающей на артроз. А также этот метода помогает установить степень поражения и тяжесть протекания недуга.
- Анализ крови. Про поражение суглобов наблюдается повышение глобулина, СОЭ, сиаловых кислот, фибриногена.
- Исследование синовиальной жидкости. Проводят при поражении крупных суставов. Снижение вязкости, а также увеличенный цитоз будут указывать на артроз. Данное исследование позволяет исключить подагру. Про отсутствие заболевания укажет присутствие мочевой кислоты.
Для дифференциальной диагностики с ревматоидным артритом назначают сдачу анализа на ревматоидный фактор. Отрицательный результат будет указывать на наличие суставного псориаза.
Возможные осложнения
Первые признаки заболевания заметны не всегда, поэтому недуг диагностируют на поздних этапах развития. Отсутствие лечения пораженных суставов при псориазе приводит к нарушенной микроциркуляции крови в сосудах разных внутренних органов, расширению капилляров и спазму артерий.
Псориатический артрит опасен следующими осложнениями:
- Развитием дактилита. В результате воспаления фалангов пальцев рук они значительно увеличиваются в размерах и напоминают сосиски. Человека мучает сильная боль, он не может выполнять малейшие движения. Дактилит также способен поражать и пальцы на нижних конечностях. В таких ситуациях человек ощущает сильную боль при ходьбе и ему тяжело подобрать удобную обувь.
- Воспалением межпозвоночных суставов. В результате нарушается функция позвоночника и человеку тяжело сгибать или разгибать спину. При этом он ощущает сильную боль. Как правило, недуг поражает зону соединения позвоночника с тазом.
- Пороком сердца. Нарушение кровотока сердца приводи к неправильной работе органа.
- Этнезопатией. Как правило, поражает стопы. В результате воспаления ухудшается функция стоп и человек не в состоянии согнуть либо разогнуть пальцы ног. При ходьбе пациента мучает сильная боль.
- Генерализованной амиотрофией. В результате нарушенного питания мускул возникают дегенеративно-дистрофические их изменения, нарушается их сократительная функция, отмечается их истончение.
Кроме того, у человека могут возникнуть воспаления слизистой глазного яблока, язвенные поражения слизистых желудка и кишечника, кардит, полиаденит, амилоидоз и полиневрит.
Методы лечения
Излечится от суставного псориаза полностью невозможно. Заболевание характеризуется хроническим протеканием и прогрессирует с каждым днем. В итоге наступает инвалидность и утрата работы опорно-двигательного аппарата. Однако медицина разработала методы, способствующие замедлить протекание патологического процесса и в некоторых ситуациях восстановить функции сустава.
Медикаментозная терапия

Применение лекарственных препаратов назначают для достижения следующих целей:
- замедления развития недуга;
- устранить неприятные проявления болезни;
- поддержать иммунитет;
- нормализовать работу опорно-двигательного аппарата;
- частично устранить воспаление.
Обычно для лечения применяют следующие группы медикаментозных средств:
- Нестероидные противовоспалительные препараты: Диклофенак, Метотрексат, Вольтарен, Мовалис, Ибупрофен, Нимесулид, Пираксикам. Помогают купировать болевые ощущения, снять скованность движений, снизить очаги воспаления и избавиться от отечности.
- Кортикостероиды: Дексаметазон, Гидрокортизон или Преднизолон. Данные гормональные препараты избавляют от всех неприятных проявлений псориаза. Однако данная группа лекарств способна вызвать побочные явления. Поэтому часто их назначают в виде инъекций в суставную полость или мышц. Длительный прием гормональных мазей может привести к атрофии кожных покровов.
- Метотрексат. Цитостатик, замедляющий интенсивное деление клеток кожи при псориазе. Во время приема следует следить за работой печени и почек.
- Сульфасалазин. Данное антибактериальное средство назначают не часто в случаях присоединения бактериальной инфекции. Лекарство имеет большой список побочных эффектов.
Чтобы улучшить кровообращение врач назначает прием Пиридоксина, Курантила, Пентилина или Дротаверина. Врач индивидуально рассчитывает схему и дозировку медикаментозных препаратов.
Физиотерапия

В комплексе с медикаментозным лечением хорошо зарекомендовали себя физиотерапевтические методы:
- лечебная физкультура;
- УВЧ;
- лазеротерапия;
- электрофорез с анальгином;
- магнитная терапия;
- фонофорез с гидрокортизоном;
- озокеритовые аппликации;
- ПУВА-терапия.
Как правило, физиотерапия назначается в период ремиссий в профилактических целях.
Хирургические методы
Оперативное вмешательство для лечения псориаза суставов назначается очень редко. Если пациент четко придерживается всех рекомендаций врача, то осложнения не возникают и нет потребности в проведении хирургического вмешательства. Однако в запущенных ситуациях врачи назначают эндопротезирование, при котором проводят замену пораженных тканей на искусственную. Кроме того, может назначаться артропластика сустава.
Хирургический метод поможет восстановить функционирование сустава и снять болезненность. Восстановительный период является продолжительным и состоит из антибиотикотерапии и реабилитационных мероприятий.
Суставный псориаз является неизлечимым недугом и опасен своими последствиями. Патология постепенно приводит к разрушению сустава и нарушения его двигательной функции. Болезнь способна одновременно поразить несколько суставов. Псориаз требует комплексного и продолжительного лечения, чтобы снизить распространение патологического процесса и избежать серьезных осложнений.
Источник:
Состояние суставов при псориазе, признаки псориатического артрита
 Псориаз считается мультифакторным недугом, который поражает, в основном, эпителиальный покров. Однако в некоторых случаях у больных встречаются нарушения работы органов, их систем и суставов. Происходит это по причине возникновения воспаления в тканях хрящей и костей, а также их связок с сухожилиями.
Псориаз считается мультифакторным недугом, который поражает, в основном, эпителиальный покров. Однако в некоторых случаях у больных встречаются нарушения работы органов, их систем и суставов. Происходит это по причине возникновения воспаления в тканях хрящей и костей, а также их связок с сухожилиями.
Сегодня псориатический артрит диагностируется у 30% больных в возрасте от 25 лет. Замечено также, что патологии суставов обычно возникают через десять лет после проявления первых признаков заболевания на коже. Кроме того, у 10% больных заболевание начинает проявляться именно в виде артрита.
Признаки псориатического артрита
В большинстве случаев псориаз костей и суставов проявляется уже после дерматологических симптомов, но может возникнуть и без них с такими характерными признаками:
- Боли в ночной период или при движении;
- Деформация суставов, отек;
- Нарушение плотности и эластичности связок;
- Пигментация кожи в местах поражения суставов;
- Укорочение пальцев;
- Утренняя скованность;
- Частые вывихи.
Зачастую недуг поражает мелкие суставы конечностей, что сопровождается болью, отечностью и ограничением двигательной функции.
В 40% случаев в патологический процесс могут быть вовлечены и суставы позвоночника, а также области крепления костей со связками. В таком случае главными симптомами псориаза костей является их воспаление и медленное разрушение с локализацией в ахилловом сухожилии, подошвенной области, берцовых и плечевых костях.
У 80% больных также наличествует поражение ногтевых пластин, сопровождающееся изменением цвета и формы. У беременных женщин псориаз может усилится вследствие гормональных изменений и набора веса. Кроме того, лечение при беременности усложняется тем, что большинство медикаментов запрещено для системного приема.
Помимо поражения суставов у больных псориазом могут наблюдаться патологии внутренних органов:
- Амилоидоз;
- Амиотрофия;
- Гепатит;
- Гломерулонефрит;
- Заболевания глаз;
- Кардит;
- Полиаденит;
- Полиневрит;
- Пороки сердца;
- Спленомегалия;
- Уретрит;
- Цирроз печени;
- Язвенные заболевания.
При обширном поражении органов и суставов у больных псориазом значительно ухудшается качество жизни, а изменения функционирования организма могут повлечь инвалидность. Зачастую к этому состоянию приводит воспаление в тканях органов, что влияет на микроциркуляцию крови по сосудам, артериям и капиллярам. А в свою очередь, стенки сосудов становятся менее эластичными и более плотными, что затрудняет работу всего организма.
Диагностика и причины псориатического артрита
При обращении к дерматологу больным могут быть назначены:
- Анализ крови.
- Клиническое исследование синовиальной жидкости из пораженных суставов.
- Рентген.
Точная причина появления недуга на сегодняшний день не выяснена, но известны факторы, принимающие участие в развитии псориаза суставов:
- Вирусные инфекции;
- Генетическая предрасположенность;
- Сильный стресс;
- Снижение иммунитета;
- Травма;
- Физическое перенапряжение;
- Хронические инфекции.
Классификация псориатического артрита
Согласно международной классификации, поражение суставов при псориазе можно разделить на несколько типов:
- Мутилирующий псориаз и остеолизм характеризуются укорачиванием пальцев рук и ног, а также медленным разрушением костных тканей;
- Олигоартрит – поражение до 5 суставов;
- Патология суставов пальцев конечностей;
- Полиартрит – поражение более 5 суставов;
- Симметричный артрит схожий с признаками ревматического;
- Спондилоартрит, характеризующийся воспалением и ограничением двигательной способности позвоночника.
Как можно увидеть по фото псориаза костей и суставов, он может проявляться в нескольких степенях активности, что свидетельствует о сохранении функций суставов, частичной утрате их работоспособности или полной ограниченности в подвижности больного. Кроме того, псориаз может проявляться в нескольких стадиях – прогресс, стабилизация и регресс. При стадии ремиссии симптомы болезни практически не доставляют больному дискомфорта.
Лечение псориатического артрита
На основе диагноза дерматолога пациентам назначается комплексная терапия:
- Диетическое питание, позволяющее поддерживать здоровую щелочную среду и включающее полный отказ от вредных привычек, алкоголя, копченостей, консервантов, жареных, соленых, жирных и острых продуктов.
- Медикаментозное лечение, направленное непосредственно на замедление развития болезни, быстрое устранение симптомов, нормализацию работы опорно-двигательного аппарата и снижению воспаления.
- Методы народной медицины позволят усилить действие лекарственных средств.
- Оперативное вмешательство, подразумевающее удаление пораженных тканей или протезирование.
- Физиопроцедуры, включающие лазерную, ПУВА, магнитотерапию, фоно и электрофорез.
Несмотря на то, что вылечить псориатический артрит на сегодня полностью невозможно, его симптомы можно контролировать за счет вышеперечисленного терапевтического комплекса. Кроме того, больным важно регулярно посещать ревматолога и дерматолога. Комплекс всех вышеперечисленных мероприятий позволит снизить обострение болезни, устранить симптомы и увеличить период ремиссии.
Чем лечат артрит при псориазе. Комплекс мер по лечению псориатического артрита разрабатываются двумя . С этой целью пациентам необходимо расширить свой ежедневный двигательный режим в области суставов с помощью гимнастики.
Источник:
Псориатический артрит и поражение суставов при псориазе
Псориаз является системным заболеванием, при котором поражается преимущественно кожный покров. Однако возможно распространение патологических реакций организма также на внутренние органы и суставы. Псориатический артрит является следствием развития воспалительных реакций в хрящевой и костной ткани суставных поверхностей, при этом также поражаются связки и сухожилия.
После ревматоидного артрита псориатическое поражение суставов занимает второе место среди всех воспалительных изменений опорно-двигательного аппарата.
Артрит регистрируется у 10-38% пациентов с псориазом и возникает чаще у пациентов в возрасте 26-54 лет. После появления первых псориатических бляшек на коже изменения в суставах возникают приблизительно спустя 10-15 лет. Однако у части пациентов (10-15%) именно с нарушения подвижности начинается это системное заболевание.
Классификация
Согласно МКБ 10 псориатический артрит по клиническому течению подразделяют на следующие типы:

- Артрит дистальных межфаланговых суставов, при котором преимущественно поражаются именно эти области.
- Олигоартрит (вовлечено менее пяти суставов) и полиартрит (при изменении более пяти суставов).
- Мутилирующий суставной псориаз сопровождается остеолизом (разрушением костной ткани) и укорочением пальцев.
- Симметричный полиартрит, который по симптомам и признакам напоминает ревматоидный.
- Спондилоартрит сопровождается воспалением и ограничением подвижности позвоночного столба.
Суставный псориаз может быть различной степени активности:
- активный (минимальный, максимальный, умеренный);
- неактивный (фаза ремиссии).
В зависимости от степени сохранения функциональных способностей при артрите выделяют три степени:
- работоспособность сохранена;
- работоспособность утрачена;
- человек не в состоянии себя обслуживать из-за выраженного ограничения подвижности.
Симптомы и признаки
Симптомы псориатического артрита в большинстве случаев возникают уже после кожных или висцеральных проявлений заболевания. Но у пятой части пациентов псориаз начинается именно с изменений суставов.
Начало заболевания иногда постепенное, но может быть и острым. Однако, как правило, имеются признаки псориатического артрита, перечисленные ниже:
- изменение формы суставов;
- появление болезненных ощущений, которые более заметны не при движении, а в ночное время;
- скованность, более выраженная по утрам;
- суставная деформация;
- иногда отмечается окрашивание кожи в области развития патологического процесса в бардовый цвет;
- при остеолитической форме заболевания происходит значительное укорочение пальцев;
- в связи с нарушением плотности и эластичности связок, часто возникают разнонаправленные вывихи.
Чаще всего в дебюте заболевания отмечается изменение мелких суставов, расположенных на кистях и стопах, реже вовлекаются локтевые и коленные суставы. Довольно характерными симптомами псориаза суставов являются признаки дактилита, который является следствием воспаления сухожилий сгибателей и самих хрящевых поверхностей. Это состояние сопровождается:
- выраженным болевым синдромом;
- отеком всего пораженного пальца;
- ограничением подвижности, которая связана не только с деформацией, но и с болью при сгибании.
Примерно в 40% случаев псориатического артрита поражаются и межпозвоночные суставы. При этом возникают изменения в связочном аппарате, в результате чего формируются синдесмофиты и околопозвоночные оссификаты. Подвижность в этих суставах снижается редко, но болевые ощущения и скованность присутствуют довольно часто.
Также для псориаза с суставным синдромом характерно поражение области прикрепления связок к костям. При этом возникает воспаление, а затем и разрушение прилежащей костной ткани. Излюбленными местами локализации этих процессов являются:
- поверхность пяточной кости в месте прикрепления к ней ахиллова сухожилия;
- пяточный бугор в области прикрепления подошвенного апоневроза;
- бугристость на верхней поверхности большеберцовой кости;
- в области плечевой кости.
У 80% пациентов с псориатическим артритом присутствуют признаки поражения ногтевых пластинок. Сначала на поверхности образуются небольшие ямки или канавки, покрывающие весь ноготь. В дальнейшем изменяется цвет за счет нарушения микроциркуляции, а также в результате ускоренного деления клеток кожи в области ногтевого ложа.
Псориатический артрит и беременность имеют некоторую взаимосвязь, потому что при вынашивании ребенка происходит гормональная трансформация всего организма. А так как предполагается, в том числе, и гормональная природа заболевания, то вполне возможно развитие обострения или даже появление первых признаков поражения суставов. Кроме того, усиление симптомов артрита во время беременности нередко обусловлено и увеличением веса.
К сожалению, лечение этой группы пациенток крайне затруднено, так как им противопоказано большинство препаратов для системного применения. Однако псориаз никак не влияет на репродуктивную функцию и женщина с данным заболеванием в большинстве случаев способна выносить малыша. В период перед беременностью следует пройти полное обследование у дерматолога и, возможно, профилактическое лечение псориаза.
Изменения органов при псориатическом артрите
Поражение суставов при псориазе может быть изолированным или сочетаться с поражением других органов и тканей. Среди системных проявлений выделяют:
- генерализованную амиотрофию;
- трофические нарушения;
- пороки сердца;
- спленомегалию;
- полиаденит;
- кардит;
- амилоидоз внутренних органов, суставов и кожи;
- гепатит;
- язвенно-некротическое поражение слизистой оболочки желудочно-кишечного тракта;
- цирроз печени;
- диффузный гломерулонефрит;
- полиневрит;
- неспецифический уретрит;
- поражение глаз.
При псориатическом артрите и инвалидность, и невозможность самостоятельно себя обслуживать обычно являются следствием не только выраженного поражения суставов, но и изменений функции внутренних органов.
Ведущим фактором при развитии воспалительного процесса в области внутренних органов является нарушение микроциркуляции в сосудах слизистой оболочки. Чаще всего ангиопатия появляется в результате очагового повреждения внутренней оболочки сосудов, спазма артерий и расширения капилляров. Кроме того, в толще сосудистой стенки могут откладываться иммунные комплексы, в результате чего она становится уплотненной, снижается ее эластичность.
Диагностика
Диагностика псориатического артрита во многом основана на наличии ряда характерных рентгенологических признаков заболевания:
- околосуставной остеопороз;
- сужение суставной щели;
- наличие кистовидных просветлений;
- множественные узуры;
- костный анкилоз;
- анкилоз суставов;
- наличие параспинальных оссификаций;
- сакроилеит.
Помимо рентгенографии пациентам с подозрением на псориатический артрит назначают:
- Анализ крови, при котором выявляют признаки воспаления и анемии, увеличение уровня сиаловых кислот, фибриногена, серомукоида и глобулинов. Очень важным отличием от ревматоидного артрита является отрицательный анализ на ревматоидный фактор. В крови нарастает также уровень иммуноглобулинов группы А и G и определяются циркулирующие иммунные комплексы.
- Довольно часто проводят исследование синовиальной жидкости, полученной из суставов. При этом выявляют повышенный цитоз, нейтрофилы. Вязкость суставной жидкости снижена, а муциновый сгусток очень рыхлый.
 Основными критериями, которые позволяют поставить правильный диагноз, являются:
Основными критериями, которые позволяют поставить правильный диагноз, являются:
- вовлечение суставов пальцев;
- множественное асимметричное поражение суставов;
- наличие псориатических кожных бляшек;
- присутствие характерных рентгенологических признаков;
- отрицательный анализ на определение ревматоидного фактора;
- признаки сакроилеита;
- семейный анамнез псориаза.
Что провоцирует псориатический артрит?
Точная причина, по которой возникает псориаз суставов, до сих пор не установлена. Тем не менее, наследственность играет, несомненно, ведущую роль. Псориаз артропатический может возникать также при участии следующих факторов:
- травма в начале заболевания, о которой упоминает около четверти пациентов;
- стресс и эмоциональное напряжение, оказывающие отрицательное влияние на иммунитет;
- значительные физические нагрузки;
- системные инфекции.
В развитии заболевания принимают участие:
- генетический фактор, связанный с мутацией и наличием некоторых антигенов тканевой совместимости и рядом так называемых генов «псориаза»;
- иммунный фактор подтверждается повышением уровня в крови пациентов иммунных комплексов, антител, снижением лимфокинов;
- в пользу инфекционной природы свидетельствует возникновение артрита у пациентов с рядом вирусных заболеваний, в том числе ВИЧ, после перенесенной стрептококковой инфекции;
- более чем у половины пациентов признаки поражения суставов впервые возникают после перенесенного тяжелого эмоционального потрясения.
Методы лечения
На вопрос о том, излечим ли псориатический артрит, правильнее ответить отрицательно. Однако современные достижения медицины помогают врачам предотвращать дальнейшее прогрессирование процесса. В некоторых случаях возможно даже частичное восстановление функции суставов.
Как лечить псориатический артрит у конкретного пациента должен решать доктор после полного обследования и изучения анамнеза.
Медикаментозная терапия
При поражении суставов и псориазе лечение не специфическое, оно направлено на:
- замедление прогрессирования заболевания;
- устранение острых симптомов;
- нормализацию функции опорно-двигательного аппарата;
- уменьшение воспалительных и иммунных реакций.
Применение лекарственных препаратов является ведущей методикой лечения псориатического артрита. Для этого используют различные группы активных веществ.
Противовоспалительные
Нестероидные препараты (ибупрофен, диклофенак) принимают для того, чтобы уменьшить проявления воспаления, а также болевые ощущения и связанные с этим ограничения подвижности. Одновременно становится меньше и отечность в области изменений.
Глюкокортикостероиды
Гормональные препараты способны быстро устранить основные симптомы псориатического артрита. Так как при системном их использовании существует опасность развития негативных реакций, их можно вводить непосредственно в полость сустава.
Метотрексат
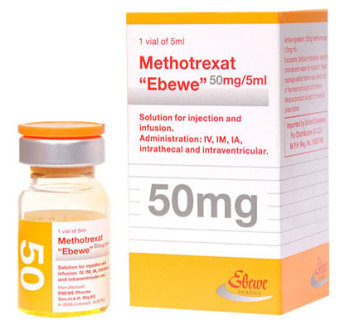
Метотрексат при псориатическом артрите является наиболее часто назначаемым системным препаратом. Несмотря на это, окончательных исследований, доказывающих его эффективность, до сих пор нет. Стандартная доза составляет 15-20 мг в течение недели. Однако пациентам, получающим подобную терапию, следует постоянно контролировать функции печени и почек. В случае же выявления значительных отклонений, необходимо снизить дозу или полностью отменить препарат. При вовлечении в процесс позвоночника и развитии анкилозирующего спондилита, метотрексат обладает низкой эффективностью.
Сульфасалазин
Сульфасалазин обладает противовоспалительным и антибактериальным действием и чаще назначается при ревматоидном артрите. Однако после проведенных не так давно клинических испытаний, было одобрено назначение этого препарата и при псориазе. Сульфасалазин при псориатическом артрите назначают обычно в дозе 2 г. Принимать его нужно длительно. Но в связи с наличием большого количества побочных эффектов, в частности со стороны кишечника, а также отсутствием эффективности при поражении позвоночника, вопрос о назначении этого лекарства должен решаться в индивидуальном порядке.
Ингибиторы фактор некроза опухоли
При лечении псориатического артрита лекарствами наибольшую эффективность показали представители веществ, ингибирующих рост опухоли (адалимумаб, этанерцепт, инфликсимаб). Эта терапия воздействует на патогенетические механизмы, то есть не просто устраняет симптомы заболевания, но и противостоит главным его причинам. Основным неудобством этой методики является инъекционное введение лекарства, но большинство пациентов относятся к этому нормально, так как они ощущают явное улучшение состояния.
Циклоспорин
Циклоспорин при псориатическом поражении принимают по 3 мг в сутки. Этот препарат замедляет изменения, происходящие в костной и хрящевой ткани, что подтверждается рентгенологически.
Лефлуномид
Лефлуномид оказывает положительное действие на течение заболевания, уменьшая артралгии и припухлость в области суставов, а также замедляет разрушение костей. Это, несомненно, улучшает качество жизни пациента. Принимают его в дозе 100-20 мг в сутки.
Физиотерапия
На фоне псориаза лечение артрита с использованием физиотерапевтических процедур в ряде случаев бывает весьма эффективным. Чаще всего применяют следующие методики:
- лазерное облучение крови;
- ПУВА-терапию;
- магнитотерапию;
- электрофорез с применением глюкокортикостероидов;
- фонофорез;
- лечебную физкультуру.
Диета
Диета при псориатическом артрите суставов играет важную роль в терапии заболевания, так как помогает закрепить результаты, достигнутые путем медикаментозного воздействия. Довольно значимым условием нормализации состояния является поддержание в организме щелочной среды, так как в противном случае высока вероятность развития обострения заболевания.
Питание при псориатическом артрите необходимо осуществлять по следующим правилам:

- отказ от алкогольной продукции;
- исключение возможных аллергенов, что осуществляется в индивидуальном порядке;
- прием пищи небольшими порциями;
- отказ от копченых блюд, консервантов, острых и соленых продуктов;
- запрещено употреблять цитрусовые;
- ограниченный прием легкоусвояемых углеводов;
- увеличение объема кисломолочных продуктов, злаков, овощей, бобовых;
- заменить сливочное масло растительным.
Вместе с тем, диета при псориатическом артрите должна быть низкокалорийной, так как при избыточном весе увеличивается нагрузка на суставы. Это приводит к усилению болевых ощущений, а также деформации и появлению других симптомов. Так как большинство физических нагрузок противопоказано при серьезных внутрисуставных изменениях, единственным шансом пациентов на устранение избытка веса является правильное питание.
Народные методы лечения
Лечение псориатического артрита народными средствами никогда не следует использовать в качестве самостоятельной методики. Однако их применение дополнительно к основной терапии в некоторых случаях вносит свой вклад.
- Отвар из брусники готовят из двух маленьких ложек сухих листьев и стакана горячей воды. Свежеприготовленный раствор следует остудить и выпить маленькими глотками.
- Смешать несколько капель скипидара, растительного масла и одну мелко натертую морковь. Приложить на ночь компресс.
- Смешать мать-и-мачеху, продырявленный зверобой и лекарственный одуванчик в равных пропорциях и сделать настой на литре кипятка. Принимать по 50 мл ежедневно.
- Березовые почки отваривают в течение четверти часа на медленном огне, остужают и принимают по 30 мл перед едой.
Оперативное лечение при псориатическом артрите проводят довольно редко, когда консервативная медицина не помогла справиться с заболеванием. Хирургическая методика включает удаление пораженных тканей из сустава, с целью восстановления его функции, протезирование крупных суставов, а также фиксацию в заданном положении.
Однозначно ответить на вопрос о том, как вылечить псориатический артрит, нельзя, потому что это определяется с учетом индивидуальных особенностей. Именно поэтому при появлении подозрения на развитие заболевания, следует как можно скорее провести полное обследование. Необходимо помнить, что при позднем обращении пациентов существует вероятность того, что функцию суставов восстановить не удастся.
Источник:
Псориаз суставов, он же псориатический артрит: клиническая картина и подходы к лечению
Псориаз является опасным заболеванием, полностью излечиться от которого не представляется возможным. Длительное течение болезни не только доставляет человеку массу неприятных ощущений, но и провоцирует развитие многих серьезных осложнений, в число которых входит псориатический артрит.
Псориатическая артропатия: что это такое?
 Псориатический артрит — это заболевание хронического характера, в ходе которого происходит поражение периферических, а в некоторых случаях и более крупных суставов.
Псориатический артрит — это заболевание хронического характера, в ходе которого происходит поражение периферических, а в некоторых случаях и более крупных суставов.
Недуг развивается на фоне псориаза, а иногда является предвестником появления кожной сыпи. Болезни подвержены люди всех возрастных категорий. Количество больных женщин несущественно преобладает над пораженными недугом представителями сильного пола.
Нередко больные путают симптоматику псориатического артрита с признаками ревматоидного. На самом деле перечисленные заболевания проявляются немного по-разному. Симптоматика псориатического артрита в отличие от второго заболевания появляется достаточно быстро.
Он поражает межфалагновые суставы, а после — пястно-фаланговые. Поражения тканей, возникающие под воздействием псориаза, являются более тяжелыми, чем те, появление которых провоцирует ревматоидный артрит.
Классификация
Псориатический артрит может проявляться по-разному, поражая суставы разных зон. По этой причине для простоты диагностики и выбора предписаний специалисты разработали отдельную классификацию, включающую возможные варианты болезни.
В числе вариантов болезни выделяют следующие виды недуга:
- артрит дистальных межфаланговых суставов. В этом случае происходит поражение суставов, расположенных именно в этой зоне;
- олигоартрит и полиартрит. В первом случае происходит воспаление одного сустава, а во втором — недуг синхронно поражает более пяти суставов;
- спондилоартрит (спондилит). При таком виде болезни происходит воспаление и уменьшение подвижности позвоночника;
- мутилирующий суставной псориаз. Это заболевание сопровождается разрушением костной ткани, в результате чего происходит уменьшение длины пальцев;
- симметричный полиартрит. Симптоматика этого вида болезни очень похожа на признаки ревматоидного артрита.
Помимо перечисленных выше видов заболевания, основанных на особенностях развития болезни, различают три формы недуга: легкую, среднюю, тяжелую.
Также специалисты выделяют 4 стадии псориатического артрита:
- 1 стадия (работоспособность больного сохраняется);
- 2 стадия (происходит утрата работоспособности);
- 3 стадия (подвижность больного нарушается, в результате чего он не может ухаживать за собой);
- 4 стадия (практически полная утрата подвижности, которая сопровождается отмиранием мышечной ткани).
Из-за такого разнообразия вариантов недуга поставить пациенту точный диагноз может только специалист.
Причины поражения суставов при псориазе
 Псориаз относится к числу аутоиммунных заболеваний, при котором происходит сбой в работе нервной системы и иммунитета. По сути, иммунная система выступает в роли защитного щита, способного обеспечить человека надежным барьером от всевозможных вредоносных агентов.
Псориаз относится к числу аутоиммунных заболеваний, при котором происходит сбой в работе нервной системы и иммунитета. По сути, иммунная система выступает в роли защитного щита, способного обеспечить человека надежным барьером от всевозможных вредоносных агентов.
В идеале иммунитет уничтожает опасные для организма клетки, за счет чего мы сохраняем здоровье. При псориазе в работе этой системы происходит сбой, в результате чего организм начинает атаковать и уничтожать собственные клетки.
Итогом становятся не только очаги на кожных покровах, но и разрушенные суставы.
Описанный процесс могут усугублять следующие обстоятельства:
- чрезмерные физические нагрузки;
- постоянное ощущение стресса (вызывает сбои в работе иммунной системы);
- травма на ранней стадии развития болезни;
- генетическая предрасположенность;
- перенесенные инфекции различной природы.
Симптомы артропатии
Как правило, симптомы артрита проявляются уже тогда, когда на коже сформировались воспаленные пятна. Однако примерно у пятой части больных псориаз начинается именно с воспаленных суставов. Заболевание может проявляться остро или же развиваться постепенно.
Независимо от характера течения болезни патологические процессы сопровождаются следующими признаками:
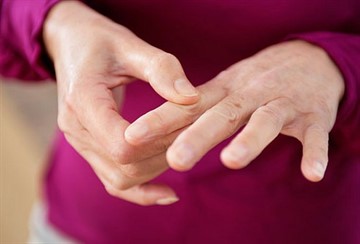
- изменение контуров суставов и их деформация;
- появление болевых ощущений в суставах, которые проявляются преимущественно не во время движения, а в ночное время, когда больной спит;
- скованность больных суставов в утреннее время;
- окрашивание кожного покрова в месте воспаления в бордовый цвет;
- появление разнонаправленных вывихов (из-за нарушения эластичности и плотности связок);
- хруст колен;
- укорочение пальцев.
Распознать псориатический артрит и не перепутать его с похожими недугами, не имея медицинского образования, довольно сложно. Но в большинстве случаев пораженные участки выглядят одинаково.
Сустав имеет воспаленный вид, кожа в этой зоне приобретает бордовый или насыщенный розовый оттенок, температура кожных покровов в пораженной области поднимается.
Чем страшна болезнь: последствия и осложнения
Однако это происходит только в особо тяжелых случаях. Итак, помимо того, что болезнь разрушает суставы и провоцирует появление сильных болевых ощущений, некоторые ее виды также могут создавать пациенту дополнительные трудности.
Осложнением может быть дактилит (болезненное припухание пальцев кистей и стоп), боли в стопе из-за воспаления сухожилий, спондилит (воспаление суставов позвоночного столба).
Чтобы не усугубить и без того непростое состояние, рекомендуется постоянно поддерживать свой организм, проходя регулярные курсы профилактической терапии.
К какому врачу обратиться?
Изначально с диагнозом «псориаз» пациентам следует обращаться к дерматологу. Если недуг уже начал поражать кости или же окончательной уверенности в присутствии псориатического артрита нет, посетите консультацию ревматолога.
Диагностика
Отдельного анализа, результат которого может достоверно подтвердить диагноз «псориатический артрит», не существует. Поэтому специалист назначает пациентам ряд исследований, оценив результаты которых, можно с уверенностью утверждать, что у больного именно этот недуг.
Обычно пациенты, страдающие характерной симптоматикой, получают направление на следующие виды обследования:
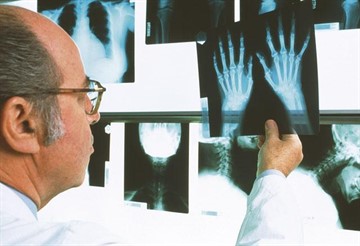
- рентген. Позволяет проверить ткани суставов на предмет наличия разрушений, характерных только для данной болезни;
- СОЭ (скорость оседания эритроцитов);
- ревматоидный фактор (РФ). Это антитело (белковое образование), присутствующее в крови при наличии псориатического артрита.
- анализ синовиальной жидкости. Жидкость берут при помощи длинной иглы из коленного сустава, после чего изучают ее состав в лаборатории. Если она содержит мочевую кислоту, значит, у пациента развивается подагра, а не артрит.
Также во время осмотра с целью максимальной точности диагноза специалистом используется таблица критериев КАСПАР (CASPAR), разработанная и утвержденная докторами в 2006 году. В данном случае врач будет оценивать некоторые внешние критерии (всего 5 пунктов): наличие псориаза в момент осмотра, дактилита и другие.
За соответствие каждому из пунктов пациент получает по 1 баллу. Чтобы больному был поставлен соответствующий диагноз, ему необходимо набрать от 3 до 5 баллов.
Лечение артропатического псориаза
К сожалению, данное заболевание довольно тяжело поддается лечению, а специальной терапии, способной навсегда избавить пациента от боли и прочих неудобств, не существует. Поэтому основной целью, которую преследуют специалисты, является устранение болевых ощущений. Для достижения максимального эффекта рекомендуется использовать комплексный подход к лечению.
Терапия лекарственными препаратами
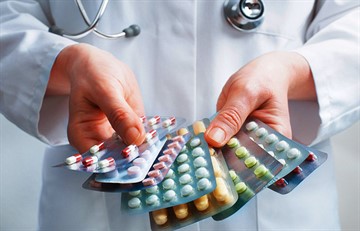 В процессе лечения пациенту могут назначить:
В процессе лечения пациенту могут назначить:
- иммуносупрессивные препараты;
- глюкокортикоиды;
- НПВП;
- базисные препараты.
Выбор лекарств должен осуществлять только лечащий врач, принимая во внимание особенности течения болезни, наличие побочных эффектов и сопутствующих заболеваний.
Диетотерапия
Правильно построенный рацион является необходимостью для больных псориатическим артритом. Грамотно организованное меню позволяет существенно ослабить проявления болезни.
Во время обострения артрита следует в обязательном порядке включать в рацион:
- кисломолочные продукты;
- овощи, фрукты, ягоды, зелень;
- диетическое мясо (индейка, крольчатина, курица);
- яйца (куриные и перепелиные).
Жирные, острые, соленые блюда, а также алкогольные напитки, табачные изделия, бобовые, специи и прочие виды вредных продуктов из рациона лучше исключить.
Как лечить нарушение народными средствами?
Для усиления лечебного эффекта можно применять народные средства. Достаточно эффективными в борьбе с недугом являются компрессы из листьев одуванчика, отвар из цветков одуванчика, брусничный чай, настойка зверобоя, отвар из еловых веток и многие другие рецепты.

Залогом успешного применения народных советов является регулярное использование лекарственных средств.
Как жить с псориатическим артритом: прогноз и рекомендации
В большинстве случаев болезнь развивается постепенно и протекает вяло, с нерегулярными обострениями.
Если вы уже больны псориазом, с целью профилактики недуга в обязательном порядке старайтесь:
- избегать переохлаждения и простудных заболеваний;
- регулярно обеспечивать организм посильными физическими нагрузками;
- ни на шаг не отступать от предписанных доктором терапевтических рекомендаций.
Видео по теме
Что такое псориатический артрит? Ответ в видео:
Если вам поставили диагноз псориатический артрит, забудьте о самолечении. Назначать препараты и выбирать терапевтическую тактику должен только лечащий врач. В противном случае можно нанести собственному здоровью непоправимый вред.
Источник:
Псориаз суставов
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Псориаз суставов – это воспалительный процесс, который развивается в результате псориатического поражения кожи с появлением красных пятен и светлых шелушащихся чешуек. Некоторые специалисты считают, что псориаз суставов является слиянием двух патологий, таких как ревматоидный артрит и псориаз.
Данное заболевание имеет аутоиммунный механизм развития: расстройства иммунной защиты приводят к самоуничтожению клеточных структур, к наслоению избыточных тканей и к развитию воспалительных реакций в суставах.
[1], [2]
Код по МКБ-10
Эпидемиология
Псориаз суставов с одинаковой частотой может обнаруживаться у пациентов мужского и женского пола.
Из общего количества больных псориазом поражение суставов встречается примерно в 20% случаев.
Псориазом суставов человек может заболеть как в молодом, так и в пожилом возрасте, однако наибольшее количество пациентов принадлежат к возрастной категории около 40 лет.
Роль наследственности в развитии заболевания не доказана, однако её не следует исключать. Замечено, что примерно 40% пациентов с псориазом суставов имеют или имели прямых родственников, которые болели дерматологическими или суставными патологиями.
[3], [4], [5], [6], [7], [8]
Причины псориаза суставов
Доказано, что псориаз суставов, как и обычный псориаз, появляется в результате стрессов и чрезмерного нервного напряжения. Многие специалисты говорят о псориазе, как о психосоматическом заболевании.
Кроме этого, артриты могут возникнуть на фоне псориаза и травмы суставов – особенно, если травма получена в период обострения болезни.
Основные причины, при которых возможно развитие псориаза суставов на фоне псориаза кожи, следующие:
- длительное лечение нестероидными противовоспалительными средствами;
- прием высоких доз вазокордина, атенолола, эгилок;
- злоупотребление алкоголем и курением;
- тяжелые инфекционные (особенно вирусные) заболевания;
- неблагоприятная наследственность.
[9], [10], [11], [12]
Факторы риска
- Травмы конечностей и суставов.
- Влияние больших доз радиации.
- Инфекционные заболевания (вирусная и стрептококковая инфекция).
- СПИД.
- Лечение определенными видами медикаментов.
- Сильные или внезапные эмоциональные стрессы, чрезмерная умственная нагрузка.
- Регулярный прием алкоголя, наркомания и курение.
- Сильные гормональные стрессы.
- Генетический фактор.
[13], [14], [15], [16], [17]
Патогенез
Псориаз суставов – это патология, которая сопровождается, в первую очередь, разрастанием и уплотнением эпидермиса, и этот процесс ещё до конца не изучен. Предположительно, разрастание может объясняться сбоем биологических и химических реакций в эпидермальных клетках вследствие нарушения баланса между цАМФ, цГМФ и простагландинами. Биологические и химические изменения не являются исходными, а возникают в результате неправильной работы иммунной системы – опять же, после негативных влияний каких-либо внешних факторов.
Многие ученые связывают псориаз с периферическим артритом и псориатическим спондилоартритом. Однако исходным заболеванием является все же кожный псориаз. Из внешних провоцирующих факторов особенно следует выделить инфекционные заболевания, травмы, психоэмоциональные стрессы.
Из инфекционных болезней стимулирующим действием обладают стрептококковая ангина, скарлатина, грипп, опоясывающий лишай, ветрянка, гепатит A. Тем не менее, конкретный провоцирующий возбудитель псориаза суставов отсутствует.
Роль травм и суставных повреждений в развитии псориаза суставов тоже немаловажна. Характерен признак Кебнера – развитие псориатических проявлений на участках с послеоперационными шрамами, нарушениями целостности кожи.
Большое количество пациентов самостоятельно указывают на то, что заболевание началось после резкого или сильного психоэмоционального напряжения, либо длительно протекающего стрессового состояния. У таких пациентов зачастую диагностируют расстройства терморегуляции, нарушение работы потовых желез, патологии сосудов, а также расстройства обменных процессов.
Большое значение имеет и аутоиммунная версия развития псориаза суставов. Подтверждением этой версии служат некоторые диагностические особенности: у больных обнаруживают гипергаммаглобулинемию, дисбаланс между иммуноглобулинами A, G, M, наличие антител к дерматоантигенам, а также повышенное количество стрептококковых антител.
Как псориаз влияет на суставы?
Псориаз суставов характеризуется развитием хронической формы синовита, имеющего признаки ревматоидного артрита. Дифференцируют синовит по наличию слабовыраженных реакций пролиферации клеток, а также по преимущественно фиброзным изменениям.
При псориазе суставов болезненные изменения затрагивают поверхностные участки синовиальной перепонки; обнаруживаются фибринозные отложения со значительным проникновением в них нейтрофилов. Инфильтраты – лимфоидные и плазмоклеточные – выражены слабо.
Болезненный процесс распространяется также на эпифиз костей, суставных хрящей, в которых развиваются эрозии. В запущенных случаях происходит разрушение костей, которое доходит до метаэпифизарной части и дальше вдоль кости. Из-за подобных процессов многие ученые относят псориаз суставов к числу неврогенных артропатий.
На фоне перечисленных реакций имеют место и восстановительные процессы: они проявляются формированием периоститов, плотных остеофитов, кальцинатов связок.
[18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Симптомы псориаза суставов
По клинической картине псориаз суставов часто похож на ревматоидный артрит. Однако имеется ряд типичных признаков для псориаза суставов:
- пяточные боли;
- отсутствие симметричности суставного поражения;
- болезненность суставов на большом пальце нижней конечности;
- багровость кожи на месте поражения сустава, отек и боль;
- зачастую поражение более одного сустава пальцев.
Известны и другие признаки, которые, однако, типичными не являются.
Первые признаки псориаза суставов могут обнаруживать себя в виде боли и отека позвоночника или некоторых сочленений. Присутствует утренняя тугоподвижность. Псориаз может проявляться воспалительными изменениями и во внутренних органах – в системе мочевыделения, сердечно-сосудистой системе, легких.
Поражение суставов при псориазе может захватывать область голеностопа, коленей и пальцев. Чаще всего страдает не один, а несколько сочленений. Суставы болят, отекают (припухают), становятся розоватыми и горячими при ощупывании. Псориаз на суставах пальцев рук может протекать с выраженным отеком, когда пораженные пальцы становятся похожими на «колбаски».
У больных псориазом суставов часто возникает воспалительный процесс в сухожилиях (медицинский термин – тендинит), а также в хрящевой ткани (хондрит). Боли в суставах при псориазе носят постоянный характер, однако усиливаются после нагрузок – ходьбы, приседаний, подъема по ступенькам.
Псориаз и артрит суставов всегда тесно связаны. В период обострения псориаза – основного заболевания – всегда усугубляются и симптомы артрита. Чаще всего такие обострения встречаются в межсезонье или в зимнее время: летом заболевание отступает.
Псориаз коленного сустава наблюдается несколько реже, нежели поражение пальцев. Однако такой вид заболевания может протекать тяжело, с выраженной деформацией и ограничением подвижности в области колена. Пациенту становится трудно не только подниматься, но и опускаться по лестнице. В конечном итоге, тяжелое течение болезни может привести к полному отсутствию двигательной активности сустава.
Стадии
- Активная стадия, которая, в свою очередь, подразделяется на минимальную, умеренную и максимальную.
- Неактивная стадия (она же – стадия ремиссии).
[31]
Формы
Известно пять видов псориаза суставов: знать их необходимо, так как разные виды заболевания требуют различного подхода к лечению.
- Симметричный псориаз суставов – для этого вида характерно симметричное поражение суставов (то есть, поражаются в основном парные суставы). Подобная патология обычно отличается нарастанием и усугублением симптомов, провоцируя полную потерю работоспособности у половины пациентов с данным диагнозом.
- Асимметричный псориаз суставов – характеризуется односторонним поражением 3-х и более суставов. Например, одновременно могут поражаться колено, тазобедренный сустав, а также фаланги пальцев.
- Псориаз суставов с преимущественным вовлечением в процесс дистально расположенных межфаланговых соединений – для такого вида характерно поражение мелких суставов пальцев верхних и нижних конечностей.
- Спондилез – это псориаз суставов с преимущественным поражением позвоночника, чаще в области шеи или поясницы.
- Деформирующий псориаз суставов – это одна из наиболее сложных разновидностей псориаза суставов, которая вызывает искривление и разрушение небольших соединений конечностей. Данный вид часто сочетается со спондилезом, но в целом встречается реже других видов заболевания.
Осложнения и последствия
Псориаз суставов при отсутствии лечения или при неправильном лечении может осложниться развитием:
- эрозий с последующим ограничением подвижности сустава;
- полного обездвиживания сустава с дальнейшим присвоением инвалидности.
У некоторых пациентов со временем возникает мутилирующий артрит. Это осложнение, которое характеризуется постепенным разрушением небольших суставов (например, межфаланговых пальцевых суставов верхних и нижних конечностей). Логичным и тяжелым исходом мутилирующего артрита является инвалидизация.
Псориаз суставов с большой долей вероятности способен привести к развитию следующих проблем:
- дактилит – воспаление суставов пальцев;
- подошвенный фасциит (так называемая «пяточная шпора»);
- спондилит – воспалительный процесс в позвоночнике.
Иногда развивается вторичный синовит коленного сустава на фоне псориаза. Его развитию способствуют аутоиммунные реакции, нарушения обмена веществ, повреждение синовиальной оболочки или суставного хряща. Суть синовита состоит в том, что суставная жидкость под влиянием определенных факторов изменяет свою плотность и структуру, что и становится причиной развития патологического процесса.
[32], [33], [34], [35], [36], [37]
Диагностика псориаза суставов
- Анализы при псориазе суставов малоинформативны, так как специфических лабораторных исследований по данному заболеванию не существует. У многих пациентов заболевание никак не отражается на общей картине крови. При значительных экссудативных внутрисуставных процессах может повышаться СОЭ. Изредка замечался небольшой лейкоцитоз и анемические процессы, которые усугублялись при агрессивно-злокачественной форме заболевания.
- Инструментальная диагностика псориаза суставов обычно представлена рентгенографией костной системы, а именно – суставов и позвоночного столба. Рентгенологические признаки псориаза суставов достаточно характерны. Они представляют собой, в первую очередь, эрозивные и пролиферативные нарушения (остеофиты) в суставах. Иногда на рентгенологическом изображении могут наблюдаться симптомы ревматоидного артрита, поэтому очень важно для правильного лечения своевременно различить эти два заболевания.
При псориатическом спондилоартрите наблюдается возникновение плотных костных межпозвонковых мембран, позвоночных костных наростов. Однако такие признаки случаются не так часто, а рентгенологическая картина может напоминать обычный анкилозирующий спондилоартрит.
[38], [39], [40], [41], [42], [43], [44]
Источник: