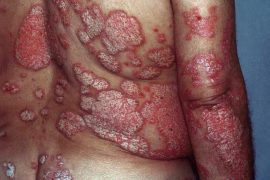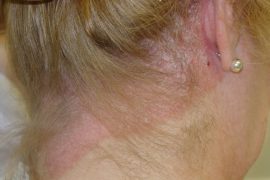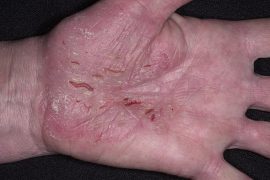
Бляшечный псориаз
Бляшечный псориаз (простой, вульгарный, обычный) — самая распространенная форма этого заболевания (88% случаев).
Причины
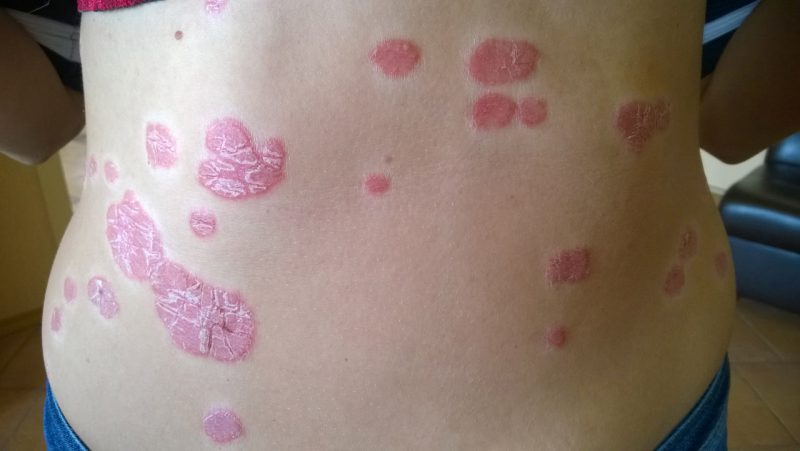
Болезнь связана с генетическим фактором, но встречается и у людей с неотягощенной наследственностью.
Ее провокаторами могут быть:
- дефицит витаминов;
- ослабленная иммунная система;
- механическое повреждение кожи;
- интоксикация;
- неправильное питание и как следствие патологии ЖКТ;
- злоупотребление спиртными напитками;
- частые инфекционные заболевания;
- стрессы.
Ученые предлагают 2 взгляда на природу бляшечного псориаза:
- Функциональные расстройства в клеточных структурах, приводящие к безудержному митозу (непрямому делению клеток).
- Нарушения в работе иммунной системы.
Обе теории не раскрывают суть патологических изменений, происходящих в организме больных. Точная причина патологии до сих пор не установлена.
Симптомы
Болезнь развивается постепенно, но ее начало может быть довольно острым. Впервые появляется у подростков или людей в возрасте. На коже возникают красные шелушащиеся высыпания в виде плотных ограниченных узелков, возвышающихся над кожной поверхностью. Их покрывают серовато-белые чешуйки. Они чаще поражают разгибательную сторону ног и рук, наружные половые органы, ягодицы, поясницу, волосистую часть головы.
Виды
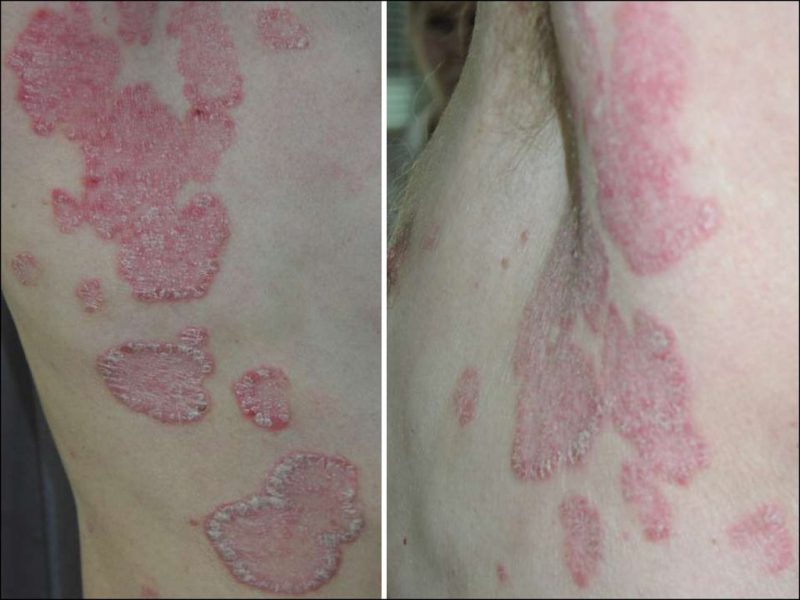
Различают следующие разновидности бляшечного псориаза:
- устричный, с вогнутым центром пятна;
- рупоидный с очагами в виде конусов или в форме блюдца;
- кольцевидный, для которого свойственно частичное разрешение центра бляшки;
- gyrata — разновидность, для которой характерно периферическое спиралевидное распространение бляшек;
- географический, по расположению папул напоминающий карту;
- слоновый с крупными бляшками, поверх которых формируются плотные утолщенные чешуйки.
Бляшечный псориаз — болезнь хроническая. Стадии (прогрессирующая, стационарная, регресса) сменяют друг друга. После обострения наступает ремиссия.
Формы
Тяжесть заболевания зависит от ряда факторов, среди которых:
- высокий уровень мочевой кислоты;
- быстрая утомляемость;
- повышенные показатели СОЭ;
- степень патогенеза;
- площадь поражения.
Для легкой формы свойственны мелкие папулы, занимающие до 3% поверхности кожи. После небольшого увеличения пятен патогенез приостанавливается. Псориатическая бляшка в центре светлеет и потом полностью исчезает.
При средней тяжести кожа поражается на 3—10%. Первичные элементы растут, образуют группы, сливающиеся с соседними. Происходит формирование крупных бляшек, покрытых чешуйками. Пятна могут быть бледно-розовыми или насыщенно-красными. Микротравмы, расчесы, неправильное питание приводят к распространению псориатических элементов. Болезнь чаще обостряется зимой.
Если псориатические бляшки покрыли более 10% кожи, то диагностируют тяжелую или распространенную форму заболевания. Причины могут быть связаны с аллергией на медикаменты, тяжелой инфекций, сильным стрессом. Пятна при этом имеют разную форму.
Ожирение, патологии эндокринной и иммунной систем приводят к мокнутиям, желтовато-серым чешуйкам, которые склеиваются, образуя корочки. В таких случаях речь идет об экссудативной форме, которой чаще болеют дети, пожилые пациенты и работающие на холоде.
Бляшечный парапсориаз или болезнь Брока
Тяжелая форма, провокаторами которой могут стать:
- вирусные и бактериальные инфекции;
- иммунные нарушения;
- сосудистые изменения;
- аллергические состояния;
- нарушения в работе желез внутренней секреции.
Болезнь Брока поражает в основном мужчин в возрасте после 25 лет, чаще старше 60. На фото бляшечный парапсориаз представляет собой желтовато-розовые или желтовато-коричневые пятна разной формы, чаще полосовидные с неправильными очертаниями. Они не зудят. Общее состояние больного остается удовлетворительным. Мелкие элементы могут сливаться в крупные.
Бляшки, как правило, не рассасываются в своей центральной части. Шелушения почти нет. Кожа обычно не атрофируется. Летом пятна частично исчезают, но с похолоданием появляются снова. Сыпь симметричная, появляется на ногах и туловище, реже на руках.
Ремиссия может быть неполной, болезнь редко полностью разрешается. Чаще существует месяцами или годами.
Виды бляшечного парапсориаза
Различают 2 разновидности болезни Брока:
- Крупнобляшечный парапсориаз с плоскими пятнистыми высыпаниями с четкими границами и разной формы. Диаметр элементов в среднем равен 5—10 см, иногда доходит до 30 см. Чешуйки мелкие, отрубевидные. Пятна локализуются на участках тела, часто соприкасающихся с одеждой или трущихся между собой. Возможно поражение кожи молочных желез.
Крупнобляшечная форма парапсориаза может продолжаться десятки лет. В 10—30% случаев происходит ее трансформация в микоз.
Со временем к триаде признаков, среди которых:
- крапчатая пигментация;
- морщинистая кожа;
- телеангиоэктазия (невоспалительное расширение кровеносных сосудов) присоединяются зуд и отечность пораженной дермы. Не исключена злокачественная лимфома кожи.
- Мелкобляшечный парапсориаз проявляется в виде гладких, слегка шероховатых полос диаметром до 5 см, имеющих заостренные концы. В неизменном виде они могут сохраняться довольно долго: месяцы или годы.
Эта форма не перерождается в злокачественное новообразование.
Лечение
Методы лечения подбираются в индивидуальном порядке.
Врач при этом учитывает:
- распространенность высыпаний;
- тяжесть патологии;
- наличие сопутствующих заболеваний.
При обострении, продолжительном прогрессировании болезни, тяжелых формах показано лечение бляшечного псориаза в условиях стационара, где осуществляются мероприятия по дезинтоксикации организма, местное терапевтическое воздействие, медикаментозное лечение, курсы витаминов группы B.
Препараты гормональной природы практически не используются, так как оказывают побочное действие и приводят к серьезным осложнениям. Глюкортикостероиды применяются, если все другие методы не помогли. Это могут быть эмульсии, лосьоны, гели, мази, такие как Гидрокортизон, Элоком. При обострении гормональные препараты принимаются внутрь.
Возможно лечение при помощи эксимерного лазера (308 нм).
При тяжелых формах бляшечного псориаза принимают цитостатики:
- Метотрексат;
- Циклоспорин, а также ретиноиды (Ацитретин).
К современным препаратам относятся Инфликсимаб и Эфализумаб, содержащие моноклональные антитела.
Для местного воздействия применяют Нафталанную пасту и ланолиновый крем.
Среднетяжелые и локализованные формы мелкобляшечного псориаза лечат амбулаторно.
Для этого применяют негормональные препараты:
- Тазаротен;
- Кальципотриол;
- Антрален;
- Дитранол и др.
К хорошим результатам приводит лечение Локакортеном и Белосаликом.
Ультрафиолет у одних больных бляшечным парапсориазом вызывает обострение, у других приводит к ремиссии. Если болезнь дебютировала после вирусной инфекции, применяют антибактериальные или антивирусные препараты, в частности, Азитромицин.
В социальной адаптации пациентов помогает психолог, эффективными оказываются расслабляющие методики, аутотренинг.
Народные средства
В домашних условиях можно внутрь принимать календулу и зверобой в виде настоев, использовать мази, содержащие их же экстракты, а также:
- чистотел;
- кору березы;
- корень солодки;
- цветки ромашки;
- череду;
- каланхоэ;
- эвкалипт.

Перед применением любых народных средств требуется одобрение лечащего врача-дерматолога.
Диета
Лечение дает эффект, если пациент нормализует свой режим дня, корректирует питание. В рационе не должно быть тугоплавких жиров и легкоусвояемых углеводов.
Следует отказаться от ряда продуктов, среди которых:
- копчености;
- маринады;
- полуфабрикаты, содержащие красители и пищевые добавки;
- высокоаллергенные продукты;
- пряности;
- острые блюда;
- соль;
- алкоголь.
Лечение будет более эффективным, если принимать теплые ванны с календулой, хвоей сосны, ромашкой. Мочалки лучше не использовать, тело промокать полотенцем. При растирании возможно появление микротравм, что повышает риск вторичного инфицирования.
Сложнее лечить бляшечный парапсориаз на голове. Щетина на щетках для волос должна быть натуральной, расчески выполнены из древесины. Под запретом сушка волос феном, использование бигудей, щипцов для завивки. Голову моют, чередуя обычные и лечебные шампуни.

При обыкновенном псориазе полезно купание в море и солнечные ванны (2 раза в день по полчаса). Специализированные санатории предлагают пациентам, особенно во время ремиссии, бальнео- и грязелечение.
Методы физиотерапии
Частью комплексного лечения являются физиопроцедуры, например, такие как:
- ПУВА-терапия;
- воздействие ультрафиолетом (противопоказано при обострении);
- магнитотерапия;
- электросон.
Комплексное лечение, включающее все выше приведенные методики, дает стойкий эффект, устраняет или смягчает симптоматику.
При своевременной терапии бляшечного псориаза удается добиться продолжительной стойкой ремиссии и избежать осложнений. Специфическая профилактика чешуйчатого лишая не разработана. Ее просто не существует. Когда состоялся дебют заболевания, врач назначает прием седативных лекарственных средств, витаминов, а также лечение, корректирующее патологии, провоцирующие обострение псориаза.