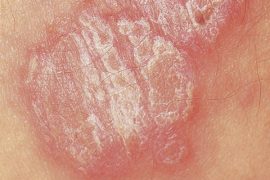
Как начинается псориаз: симптомы и признаки болезни
Как и зачем назначают Гемодез при лечении псориаза
Дезинтоксикационное средство Гемодез выпускается в виде раствора для внутривенного капельного введения. Препарат показан при тяжелых пищевых отравлениях, шоках и других состояниях, когда в крови циркулирует большое количество токсинов. При псориазе лекарство применяется в составе при распространенной вульгарной форме или псориатической эритродермии.
Гемодез относится к плазмозамещающим средствам и представляет собой водно-солевой раствор, основным компонентом которого является поливинилпирролидон (повидон) с молекулярной массой 12600 (+/- 2700). Из-за побочных эффектов с 2005 года медикамент запрещен к практическому применению на территории Российской Федерации. Вместо него используют Гемодез-Н или Гемодез-8000 с молекулярной массой повидона 8000 (+/- 2000).
Состав и форма выпуска
Единственной лекарственной формой препаратов Гемодез-Н и Гемодез-8000 является инфузионный раствор во флаконах для кровезаменителей по 100, 200, 250, 400 или 500 миллилитров.
В 100 миллилитрах средства содержится:
- поливинилпирролидон (повидон) низкомолекулярный медицинский, с молекулярной массой 8000 +/- 2000 – 6 грамм;
- натрия хлорид – 550 миллиграмм;
- калия хлорид – 42 миллиграмма;
- кальция хлорид – 50 миллиграмм;
- магния хлорид безводный – 500 микрограмм;
- натрия гидрокарбонат – 23 миллиграмма;
- вода для инъекций.
Низкомолекулярный поливинилпирролидон связывает циркулирующие в крови токсины и быстро выводит их из организма. Лекарство улучшает микроциркуляцию, устраняя стаз (застой) эритроцитов в капиллярах, который развивается при интоксикации любого происхождения. Также при использовании средства происходит усиление почечного кровотока, повышение клубочковой фильтрации и увеличение диуреза.
Препарат нетоксичен и не обладает антигенными и пирогенными свойствами, то есть не провоцирует иммунный ответ и повышение температуры. Из-за снижения молекулярной массы полимера выведение его из организма почками происходит быстрее, а дезинтоксикационные способности выражены больше, чем в средстве Гемодез-12700.
Показания
Капельницы с лекарством ставят при интоксикации, вызванной такими состояниями:
- заболевания органов желудочно-кишечного тракта, в том числе диспепсия, дизентерия и сальмонеллез, непроходимость кишечника;
- перитонит (воспаление брюшины);
- тяжелые патологии печени, включая печеночную недостаточность;
- пневмония;
- сепсис (заражение крови болезнетворными микроорганизмами);
- тиреотоксикоз;
- ожоговая или острая лучевая болезни;
- гемолитическая анемия;
- инфаркт миокарда в острой фазе.
Также показаниями являются:
- шоковое состояние – после травм, ожогов, потери крови, хирургического вмешательства;
- токсикоз и гестоз (поздний токсикоз) у беременных;
- токсемия новорожденных и внутриутробная инфекция.
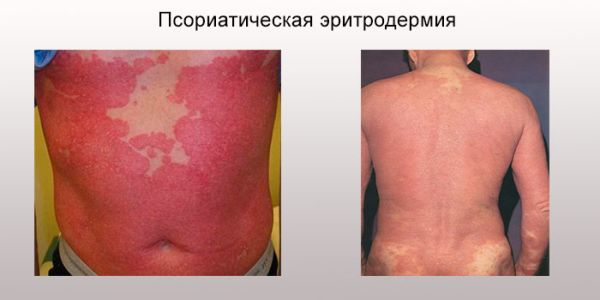
Очищение крови с помощью раствора Гемодез проводится больным с псориазом при выраженной интоксикации. Это состояние может быть спровоцировано обширным распространением бляшек по телу и тяжелыми болезни – псориатической эритродермией, генерализованным пустулезным псориазом, экссудативным процессом.
Курс лечения
Использование лекарства проводится в стационаре под контролем медперсонала. Гемодез вводят внутривенно капельно, через устройство с фильтром и полимерной иглой для подключения к контейнеру, со скоростью 40-80 капель в минуту. Перед вливанием раствор подогревают до температуры тела. Кратность процедуры – 1-2 раза в сутки на протяжении 1-10 дней, в зависимости от степени тяжести интоксикации.
Разовая доза рассчитывается в соответствии с возрастом пациента. Для взрослых она составляет 200-500 миллилитров лекарства, для детей – 2,5-10 миллилитров на 1 килограмм массы тела.
Максимальные разовые дозы для детей:
- в возрасте до 2 лет – 50-70 миллилитров;
- 2-5 лет – 100 миллилитров;
- 5-10 лет – 150 миллилитров;
- 10-15 лет – 200 миллилитров.
Побочные эффекты
При соблюдении требований инструкции Гемодез-Н и Гемодез-8000 обычно не вызывают негативных явлений. В редких случаях отмечаются:
- аллергические реакции различной степени тяжести, вплоть до анафилактического шока;
- инфекционное поражение в области введения раствора;
- флебит (воспаление стенки вены) или тромбоз (закупорка сосуда), распространяющиеся от места инфузии.
Быстрое введение лекарства может спровоцировать такие состояния:
- снижение артериального давления;
- тахикардия (учащенное сердцебиение);
- затруднение дыхания.
Противопоказания
Применение препарата запрещено при следующих заболеваниях:
- индивидуальная непереносимость или аллергические реакции тяжелого характера;
- геморрагический инсульт;
- высокое внутричерепное давление;
- состояние после черепно-мозговой травмы;
- хроническая сердечная недостаточность II-III степени;
- тромбоэмболия;
- флеботромбоз;
- дыхательная недостаточность;
- бронхиальная астма;
- олигурия или анурия (уменьшение количества мочи, отделяемой почками, или прекращение поступления мочи в мочевой пузырь);
- острый нефрит (воспаление почек);
- сахарный диабет.
При беременности
Использование раствора во время вынашивания возможно по показаниям. При необходимости лечения в период лактации от грудного вскармливания следует отказаться.
Для детей
Гемодез может применяться с первых дней жизни ребенка. Дозировка рассчитывается в соответствии с возрастом и весом.
Аналоги
По действующему веществу
Синонимами по составу являются следующие препараты:
- Красгемодез;
- Неогемодез.
По принципу действия
Для выведения токсинов при псориазе применяются такие лекарства:
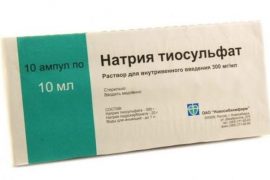
Натрия тиосульфат (Гипосульфит натрия)
Форма выпуска – раствор для инъекций 30%. Действующее вещество – . Дезинтоксикационное, противовоспалительное, десенсибилизирующее и противопаразитарное средство. Образует нетоксичные и малотоксичные соединения с галогенами, цианидами, солями тяжелых металлов, вызывает гибель чесоточного клеща и его яиц, улучшает микроциркуляцию и диурез, уменьшает очаги воспаления на кожном покрове.
Применяется внутрь и внутривенно при псориазе, экземе, нейродермите, эритродермии, токсикодермии, артритах (включая псориатический), невралгиях. Как антидот используется при отравлении соединениями мышьяка, ртути, свинца, синильной кислоты, солями брома и йода. При чесотке втирается в кожу.
При псориазе лекарство употребляют внутрь по 0,5-1 грамму 3-4 раза в день. Перед приемом препарат для инъекций (содержимое ампулы объемом 10 миллилитров) разбавляют очищенной или кипяченой водой (не менее 20 миллилитров, обычно используют 1 стакан). Общее количество тиосульфата натрия в полученном растворе равняется 3 граммам, средство нужно разделить на необходимое число приемов и пить за 30-60 минут до или через 2 часа после еды. Длительность терапии – 10 суток.
Более эффективным считается внутривенное вливание 30% раствора – его вводят по 5, 10 или 15 миллилитров ежедневно или через день, курс составляет 10-15 инъекций. Схему и продолжительность лечения врач подбирает в индивидуальном порядке.
Побочные эффекты: кожные аллергические проявления (гиперемия, сыпь, зуд), колебания артериального давления, головокружение, боль в желудке, диарея, рвота. В месте инъекции возможны отечность и болевые ощущения.
Реамберин
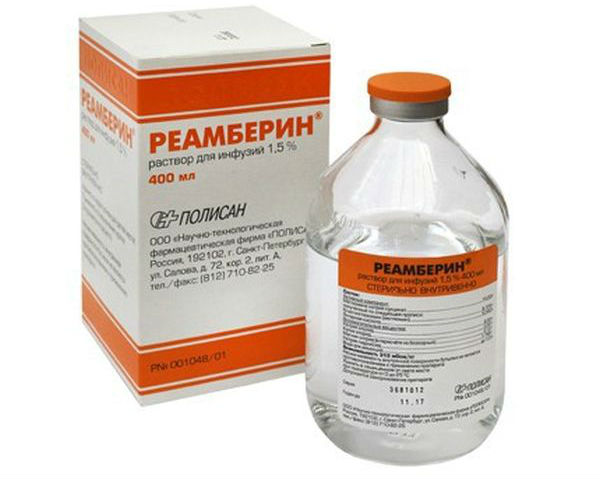 Форма выпуска – раствор для инфузий 1,5%. Действующие вещества – миглюмина натрия сукцинат, натрия хлорид, калия хлорид, магния хлорид, натрия гидроксид. Дезинтоксикационный препарат, также обладает антигипоксическим, антиоксидантным и умеренным диуретическим действиями, кардио-, нефро- и гепатопротекторными свойствами. Улучшает обмен веществ, нормализует кислотно-щелочной баланс и газовый состав крови. используется при интоксикациях любой этиологии, гипоксии, шоковых состояниях, поражении печени.
Форма выпуска – раствор для инфузий 1,5%. Действующие вещества – миглюмина натрия сукцинат, натрия хлорид, калия хлорид, магния хлорид, натрия гидроксид. Дезинтоксикационный препарат, также обладает антигипоксическим, антиоксидантным и умеренным диуретическим действиями, кардио-, нефро- и гепатопротекторными свойствами. Улучшает обмен веществ, нормализует кислотно-щелочной баланс и газовый состав крови. используется при интоксикациях любой этиологии, гипоксии, шоковых состояниях, поражении печени.
Применяется внутривенно капельно, максимально допустимая скорость введения – 1-4,5 миллилитра раствора (до 90 капель) в минуту. Пациентам пожилого возраста рекомендуется вводить 1-2 миллилитра (30-40 капель) в минуту. Обычная суточная дозировка для взрослых составляет 400-800 миллилитров, максимальная – 2 литра. Длительность курса – от 2 до 11 дней.
Для новорожденных и детей первого года жизни доза рассчитывается в соответствии с весом – 2-5 миллилитров на 1 килограмм массы тела, при этом лекарство вводится 1 раз в сутки. Рекомендованная скорость вливания для недоношенных – 3-6 миллилитров в час.
Детям в возрасте 1-14 лет назначают дозировку из расчета 10 миллилитров на 1 килограмм веса. Максимально допустимая суточная доза при этом – 400 миллилитров, скорость введения – 3-4 миллилитра в минуту. Суточную дозу разделяют на 2 вливания, общая продолжительность терапии – не более 5 дней.
Побочные эффекты: болезненность, отечность, флебит в месте введения. При быстром вливании отмечаются слабость, головная боль, колебания давления, гипотермия, потливость, озноб, одышка, сухой кашель, учащенное сердцебиение, боль в груди, тошнота, рвота, аллергическая сыпь, крапивница, ангионевротический отек, анафилактический шок.
Реополиглюкин (Полиглюкин, Полидекстран)

Форма выпуска – раствор для инфузий. Действующие вещества – декстран, натрия хлорид. Плазмозамещающий препарат с дезинтоксикационными, противошоковыми, антиагрегантными и улучшающими микроциркуляцию свойствами. Применяется для профилактики и лечения шоковых состояний, восполнения объема крови, очищения организма от вредных веществ, улучшения артериального и венозного кровообращения.
Для дезинтоксикации раствор вводят внутривенно капельно. Разовая доза для взрослых – 500-1250 миллилитров, для детей – 5-10 миллилитров на 1 килограмм массы тела, длительность вливания – 60-90 минут. При необходимости в первые сутки взрослым можно ввести еще 500 миллилитров препарата, детям – повторить в первоначальной дозе. В дальнейшем взрослым вливают по 500 миллилитров в день, для детей дозировка не меняется. При обезвоживании терапию дополняют кристаллоидными растворами.
Побочные эффекты: индивидуальная непереносимость, аллергические реакции, головная боль, головокружение, увеличение объема выделяемой мочи, повышенная кровоточивость. Уменьшение диуреза и вязкая моча свидетельствуют об обезвоживании или патологии почек. В месте введения возможны боль и отек, флебит, тромбоз.
Энтеродез
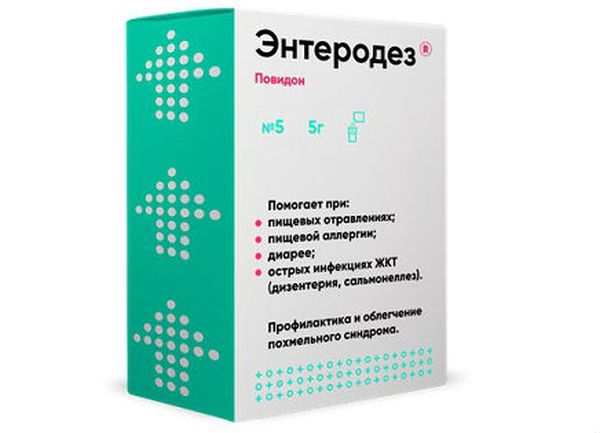
Форма выпуска – порошок для приготовления раствора для употребления внутрь. Действующее вещество – поливинилпирролидон (повидон) низкомолекулярный медицинский с молекулярной массой 12600 +/- 2700. Относится к энтеросорбентам, связывает токсины, образующиеся в организме или поступающие в желудочно-кишечный тракт, и выводит их через кишечник.
Применяется для дезинтоксикации при состояниях с выделением вредных веществ в кровь: острых инфекционных желудочно-кишечных заболеваниях, пищевых отравлениях, интоксикациях другого происхождения, обострениях хронических энтероколита и энтерита, печеночной или почечной недостаточности.
Лекарство употребляют внутрь через 1-2 часа после еды или приема медикаментов. Для приготовления раствора 2,5 грамма порошка разводят в 50 миллилитрах холодной кипяченой воды. Для улучшения вкуса возможно добавление сахара или фруктовых соков.
Взрослым назначают по 100 миллилитров раствора 1-3 раза в сутки на протяжении 2-7 дней. Суточная доза для детей рассчитывается согласно весу – по 0,3 грамма порошка на 1 килограмм массы тела. Максимальное количество для детей составляет: в возрасте 1-3 года – по 50 миллилитров раствора 2 раза в день, 4-6 лет – по 50 миллилитров 3 раза в сутки, 7-10 лет – по 100 миллилитров 2 раза в день, 11-14 лет – по 100 миллилитров 3 раза в сутки.
Побочные эффекты: кратковременная тошнота, не требующая отмены препарата, рвота, фотосенсибилизация, аллергические реакции. Средство замедляет всасывание лекарств из желудочно-кишечного тракта.
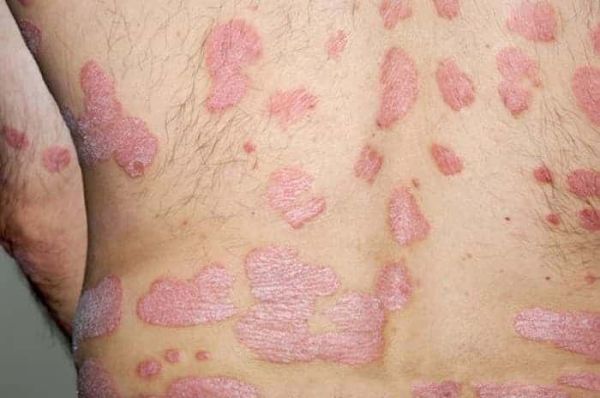
Как начинается псориаз: симптомы и признаки болезни
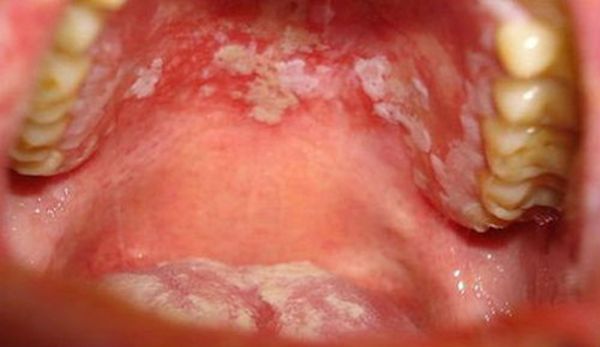
Псориаз (в переводе с греческого «psora» – «болезнь кожи, струпья») – хроническая патология неинфекционной природы, известная еще как чешуйчатый лишай, которая поражает в основном области кожи на коленных и локтевых суставах, внизу спины и на голове. Встречается и псориаз суставов, костей, ногтей, наружных половых и внутренних органов, но эти формы диагностируются достаточно редко. Патологию излечить сложно, поэтому при появлении первых симптомов, красных высыпаний необходимо срочно обратиться к врачу.
Симптомы
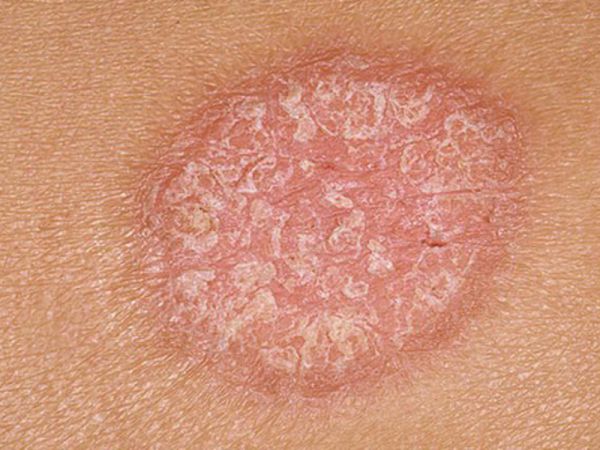
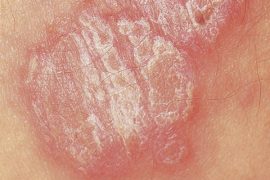
Стеариновое пятно
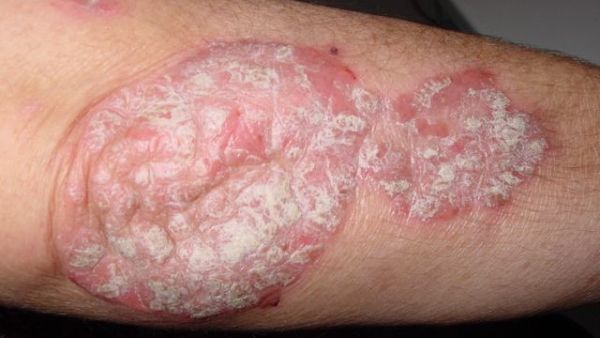
Первый признак псориаза, входящий в триаду симптомов патологии. Характеризуется усилением шелушения после скобления пораженной поверхности шпателем. Со временем отмечается отделение от папул серебристо-белых чешуек. Их удаление не представляет труда, так как они становятся рыхлыми и слабо держатся на псориатической папуле. Поверхность новообразований (высыпаний) белеет, а частицы осыпаются и напоминают стружку.
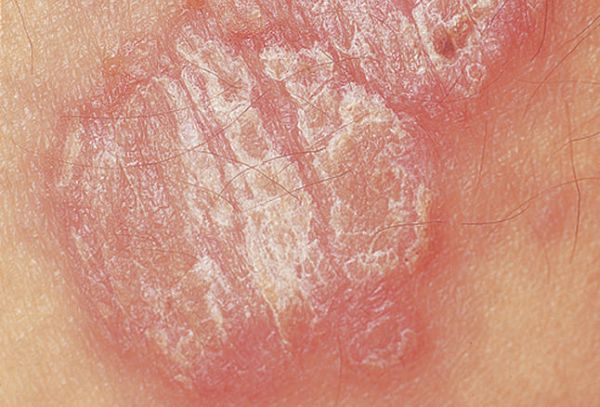
Первый феномен триады объясняется развитием паракератоза (неправильного функционирования эпителия, которое приводит к нарушению формирования ороговевшего слоя). Для борьбы с отклонениями на начальной стадии применяют .
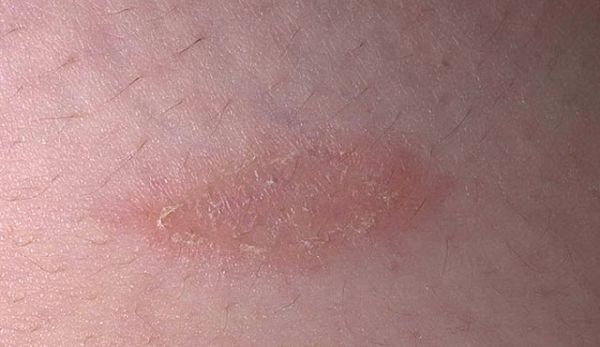
Терминальная пленка
Характеризуется снятием с папул тонкого слоя ткани, имеющего блестящую структуру и внешне похожего на полиэтилен. Он легко отделяется при любом воздействии (давление, трение и так далее) после удаления засохших чешуек.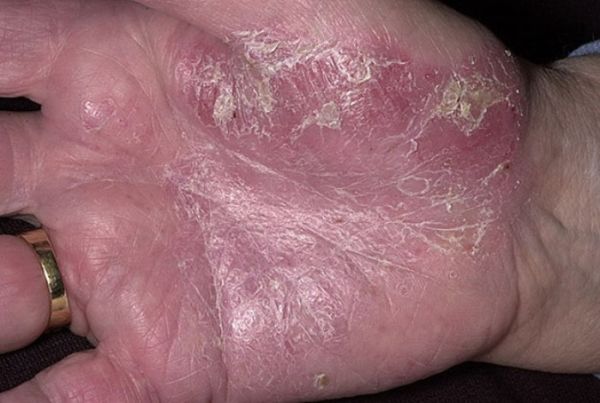 Терминальная пленка – это последний слой, который удаляется с кожного покрова. Дальнейшее соскабливание приводит к последнему этапу триады – капельному кровотечению.
Терминальная пленка – это последний слой, который удаляется с кожного покрова. Дальнейшее соскабливание приводит к последнему этапу триады – капельному кровотечению.
На этой стадии используют лечебные травяные ванны, , мази на природной основе (без кортикостероидов и гормонов).
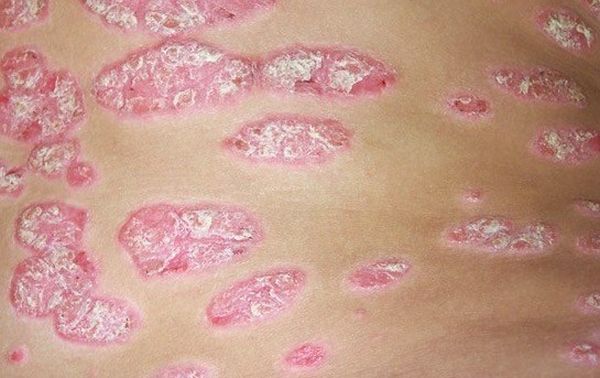
Точечное кровотечение
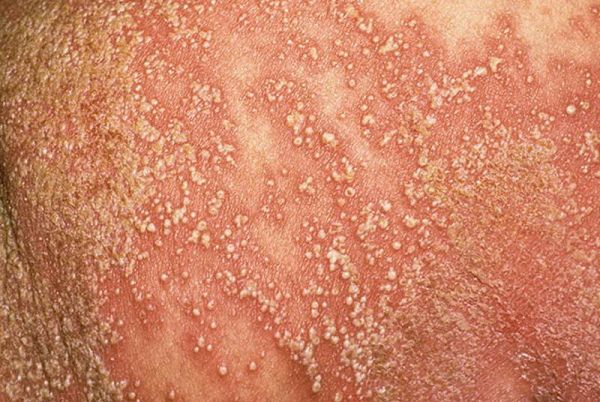
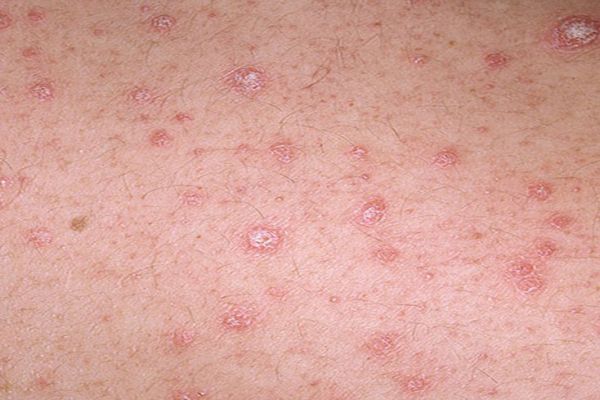
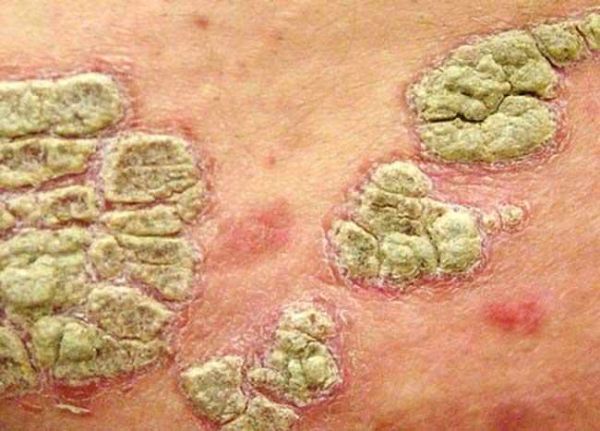
После снятия терминальной пленки на пораженном месте кожи возникает капельное кровотечение (симптом Ауспица или «кровавая роса») и отмечается ускоренный рост новообразований, которые иногда достигают размера горошины и называются лентикулярными. В некоторых случаях папулы увеличиваются до диаметра небольшой монеты и дифференцируются, как нуммулярные. При прогрессировании болезни их рост усиливается и при соединении формируются псориатические бляшки.
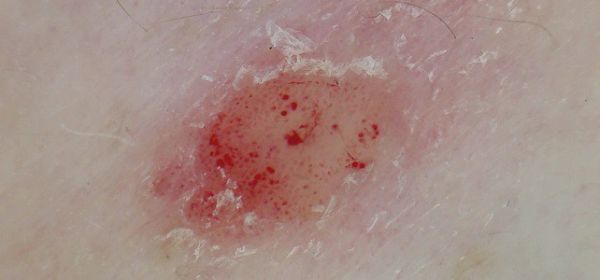
Для лечения применяют ретиноиды, , противовоспалительные препараты, .
Прочие
Распознать заболевание можно и по другим характерным признакам, основными из которых являются 4:
- Пильнова – ободок красного цвета, не покрытый чешуйками, который образуется вокруг папул.

- Кеберна – на чистом участке кожного покрова просматриваются мелкие высыпания (обычно появляется перед прогрессирующей стадией псориаза).

- Картамышева – симптом, помогающий отличить псориаз от себорейного дерматита, характерен для активной стадии патологии. Сопровождается появлением на волосистой части головы папул с четкими границами, при себорейном дерматите такого не происходит.

- Воронова – вокруг образования возникает светлый блестящий ободок кожи. Симптом характерен для стадии регресса болезни и появляется при исчезновении папул.

Как выглядит
В большинстве случаев начало патологии незаметно: на ранней стадии псориаз поражает маленькие области кожи, в основном – на сгибах конечностей, голове и вдоль линии роста волос.
Общие симптомы:
- зуд;
- чрезмерная сухость кожи;
- шелушение патологических элементов;
- общее ухудшение самочувствия (слабость, вялость, повышение температуры).
Выделяют патологических папул:
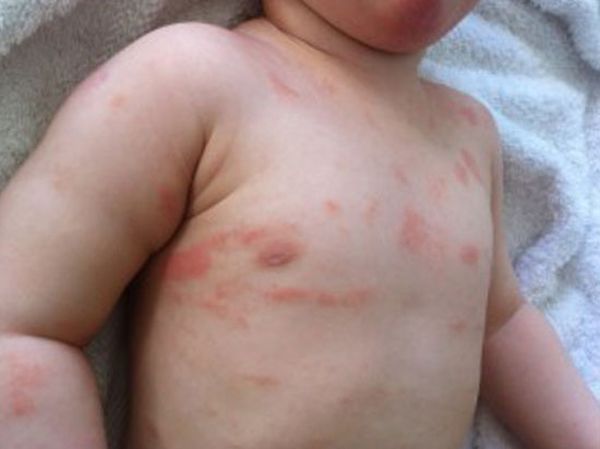
- Прогрессирующая. Появление высыпаний ярко-розового оттенка, окруженных насыщенным немного расплывчатым ободком. В центре папул кожа шелушится, придавая образованиям белый окрас. На этом этапе сыпь может проявляться на месте царапин, кожных травм, укусов, порезов, уколов или ожогов.

- Стационарная. Начинается через 1-4 недели с момента возникновения заболевания. Новые бляшки не появляются, старые приобретают светловатый окрас, интенсивность шелушения снижается.

- Регрессирующая. Цвет бляшек и папул бледнеет, их инфильтрация уменьшается и образования рассасываются. Средняя продолжительность периода затухания – от 2 до 6-8 месяцев.

Признаки болезни в зависимости от :
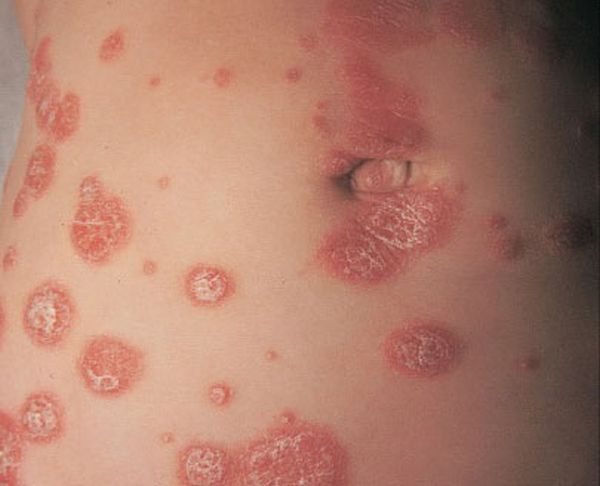
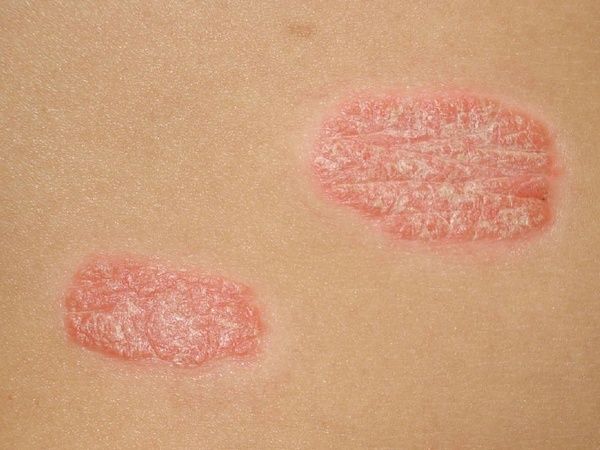
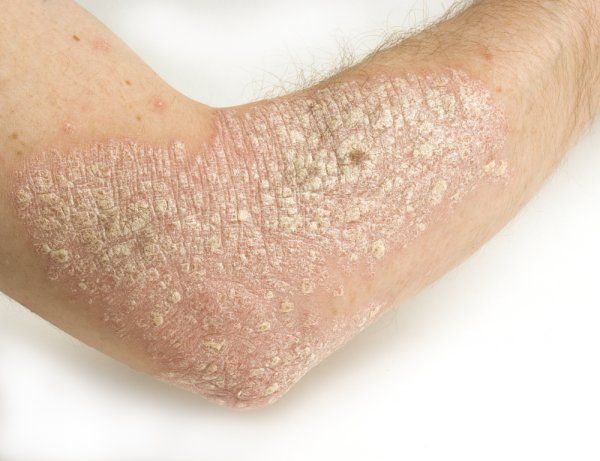
- Бляшковидный (обыкновенный или вульгарный). Самый распространенный вид патологии. На различных местах тела (чаще на локтях, коленях, голове) возникают овальные или округлые бляшки красного оттенка, сверху покрытые серебристо-белыми чешуйками.

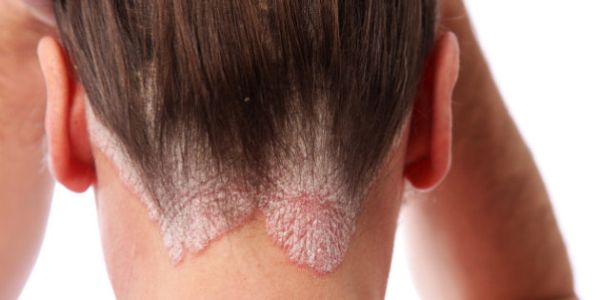
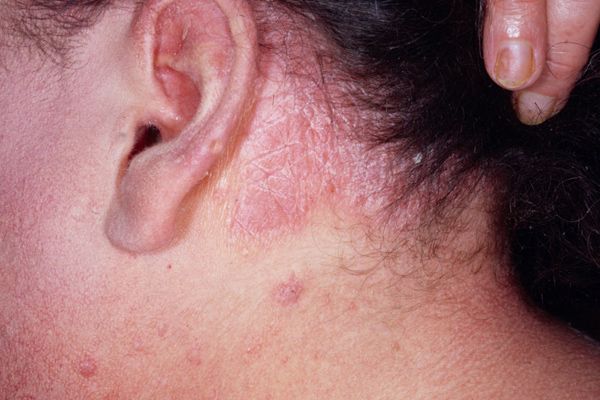
- Себорейный. В основном возникает на волосистой части головы. Проявляется шелушением и зудом, распространяется на зону за ушами и кожу вдоль линии роста волос.

- Пустулезный тип считается наиболее тяжелой формой, развивается быстро и поражает большие участки кожного покрова. На теле появляются болезненные высыпания, которые сопровождаются местным повышением температуры, слабостью, головной болью, диареей. В местах поражения вскоре образуются пузырьки, заполненные экссудатом. В дальнейшем пятна прогрессируют, сливаются между собой, формируя большие поражения на теле.

- Интертригинозный. Характерен для детей, сопровождается появлением ярко-красных папул, с незначительным шелушением (его может и не быть).

- Экссудативный. Пораженные места кожи не только шелушатся, но и мокнут, на поверхности бляшек образуются корочки желтоватого цвета.

- Псориатическая эритродермия. По всему телу наблюдаются бляшки красного цвета с серебристыми, желтыми или белыми чешуйками. Сопровождается увеличением лимфатических узлов, повышением температуры тела. В дальнейшем образования сливаются в большие пятна, которые вызывают раздражение и зуд.

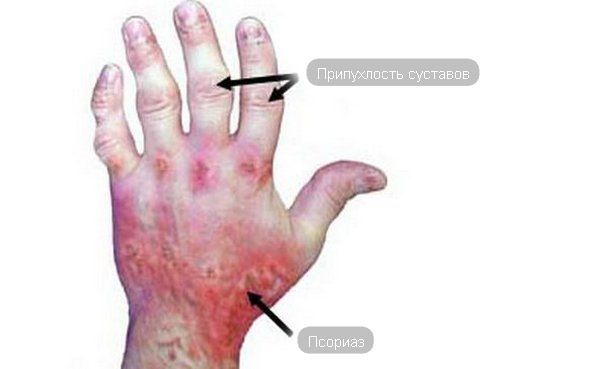
- Псориатический артрит. Сопровождается «суставным синдромом», при котором поражается кожный покров в области суставов (на запястьях, фалангах пальцев, позвоночнике и так далее) и если своевременно не принять меры, то заболевание поражает суставы.

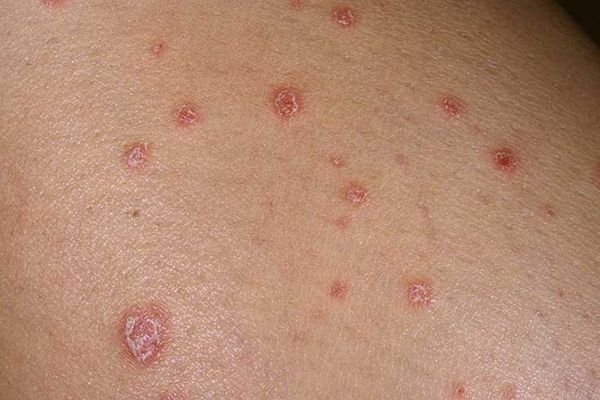
- Каплевидный сопровождается обильными высыпаниями, состоящими из множества мелких бляшек. При этом папулы имеют форму капель, их цвет – от ярко-красного до лилового.

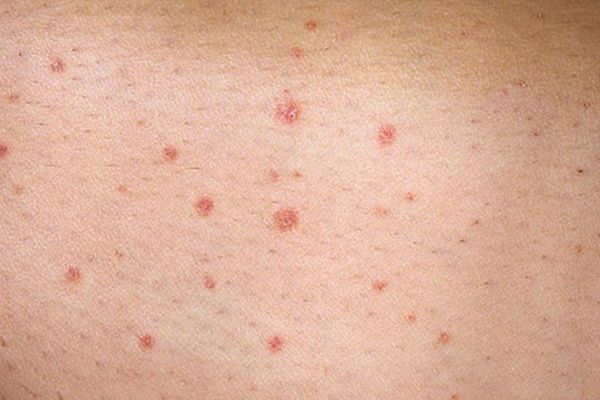
- Точечный. Характеризуется образованием на различных областях тела небольших пятен, напоминающих точки, шелушение дермы может отсутствовать.

- Рупиоидный. Один из типов застарелого псориаза. На образованиях появляются корки, они становятся выше, принимая форму конуса.

- Застарелый проявляется крупными папулами, которые не проходят долгое время, иногда на них образуются папилломы и бородавки.

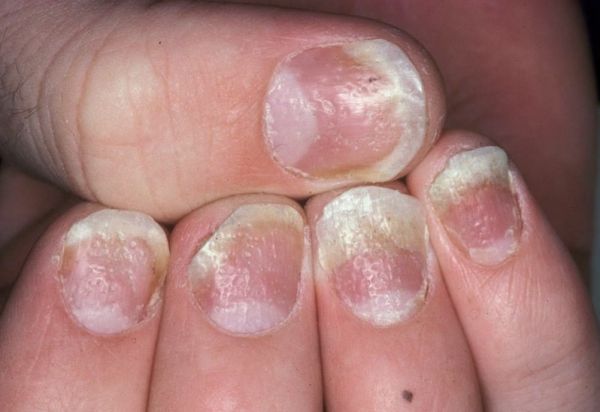
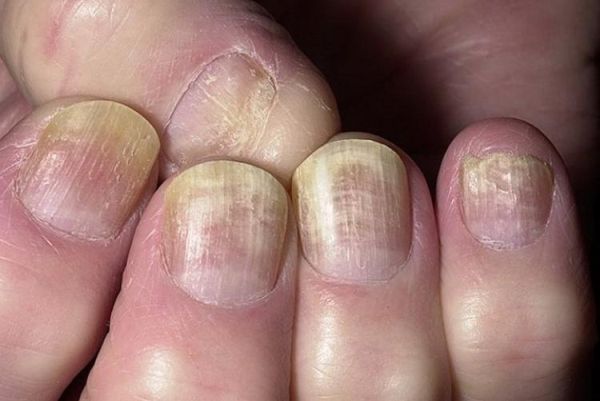
- Псориатическая онихия приводит к деформации ногтей, возникновению желто-бурых пятен под ними.

- Ладонно-подошвенный. Появляется на ладонях и подошвах. Основные симптомы – утолщение кожи, сухость, трещины.

- Псориаз слизистых оболочек затрагивает ротовую полость и провоцирует возникновение бляшек на слизистой.

Локализация псориаза
Руки
В большинстве случаев высыпания появляются на поверхности локтей или между пальцами. Реже папулы отмечаются на предплечье.
Ноги
Псориатические образования в основном возникают на ногах в области коленей, но не исключено их формирование и на других участках ног.
Первая сыпь единичная и небольшая с четким контуром, но рыхлая, воспаленная и сильно шелушится. Такие точечные папулы быстро распространяются, формируя конгломераты.
Голова
Часто развивается на фоне себореи, затрагивает линию роста волос, образуя так называемую псориатическую корону. Кожные формирования постепенно разрастаются и распространяются по всей поверхности, напоминая перхоть. Эта локализация встречается достаточно часто, реже сыпь появляется на ушах или за ними.
Ногти
Ногтевая пластина может поражаться по типу:
- Наперстка – точечная форма псориаза. На ногтях появляются маленькие ямки, которые напоминают следы от уколов иглой.

- Онихомикоза – ноготь меняет свой цвет, становится тусклым, заметно утолщается и начинает отслаивается. Сквозь пластину видна окруженная красноватым ободком псориатическая папула, похожая на масляное пятно.

Тело
Обычно проявляется характерными папулами, которые сливаются между собой. Чаще встречается псориаз на спине, реже на шее, животе, бедрах, образования могут быть каплевидной, точечной и бляшкообразной формы.
Лицо
Поражается редко, высыпания находятся в носогубных складках, в области висков и бровей, вокруг глаз. Редко патология затрагивает кайму губ, сыпь напоминает герпес.
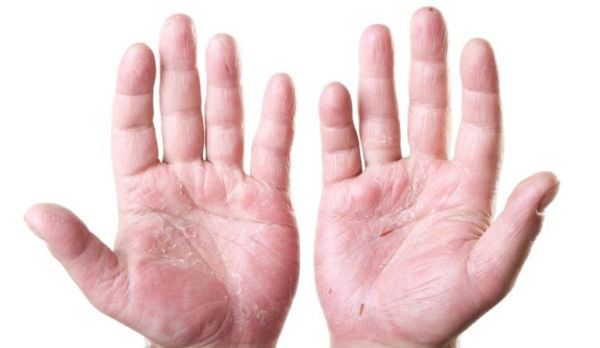
Ладони и стопы
Поражаются одновременно обе зоны, но отмечались случаи, когда патология развивалась только на стопах или ладонях. На подошвах болезнь часто сочетается с грибковой патологией, что значительно затрудняет диагностику и терапию.
Этот вид псориаза разделяют на 3 типа:
- Папулезно-бляшечный – образования плотные, не выступают над кожным покровом, чешуйки от бляшки отделить сложно. Сыпь возникает в краевых областях, сопровождается отеком и кератозом.
- Псориатическая мозоль – круглой формы плотные папулы, состоящие из ороговевшего эпидермиса. Слой кожи постепенно утолщается и грубеет. В результате она легко травмируется, возникают трещины. Покраснения практически нет, размеры наростов от 2-3 миллиметров до 2-3 сантиметров.
- Везикулезно-пустулезная – проявляется в виде серозно-гнойных папул. В диаметре пузырьки достигают 2 миллиметров, склонны к соединению.
Суставы
Патология способна поражать суставы человека, что ведет к изменению структуры их тканей, что при прогрессировании влечет болезненность и деформацию. Внешние симптомы: на кожном покрове появляется сыпь красноватого цвета. Внутренние признаки – суставы болят, особенно во время сна, ощущается скованность движения, отечность.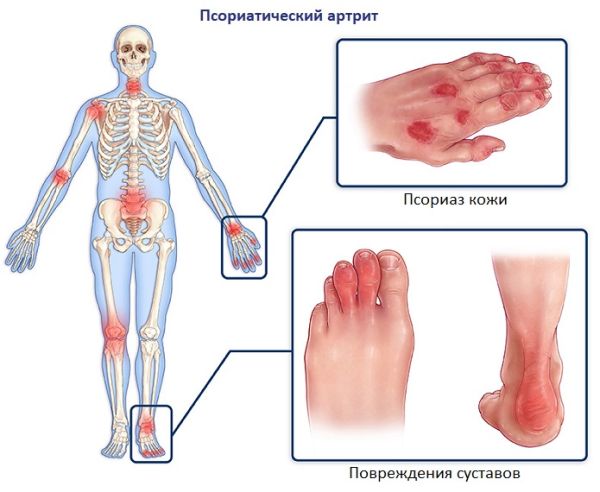
Чешется или нет
В большинстве случаев псориатическое заболевание сопровождает зуд различной степени интенсивности, иногда чешутся не только пятна, но и все тело. На начальной стадии зуд легкий, постепенно усиливаясь.
Степень интенсивности зависит и от месторасположения патологии. Например, псориаз на голове чешется сильно, при этом кожный покров шелушится и отпадает крупными хлопьями, по размеру крупнее обычной перхоти. На стационарной стадии зуд уменьшается, часто сменяется жжением. Во время ремиссии все основные симптомы проявляются слабо.
Зуд усиливается при:
- рецидиве;
- смене климата;
- общей интоксикации;
- заболеваниях органов пищеварительного тракта;
- присоединении чесотки, аллергии;
- ВИЧ-инфекциях.
Сильно чешется кожный покров после употребления кофе, спиртных напитков, пряной и острой пищи, шоколада и других аллергенов.
Как отличить
От экземы
- Характер сыпи. При экземе образуются волдыри или пузырьки, наполненные жидкостью, которая периодически сочится. Для псориаза характерно появление сухих чешуйчатых папул, при удалении которых проступает кровь.
- Кожный зуд. От экземы тело чешется сильнее, чем при псориатической патологии.
- Цвет. При псориазе чешуйки имеют серебристый оттенок, а при экземе пораженные места приобретают ярко-красный или алый цвет.
- Больные области. Экзема поражает мягкие, чувствительные участки кожного покрова, подмышки и паховую область. Для псориаза характерна сыпь на грубых, твердых и толстых слоях кожи (колени, локти, голова и другие).
- Причины болезни. Псориаз часто вызывают нейрогенные факторы, а экзему – аллергия и сбои в работе организма.
- Особенности при высыпаниях на руках. При псориазе на ногтевой пластине формируются ямки, а экзема схожа с грибковой инфекцией.
От себорейного дерматита
Клинические проявления заболеваний похожие, но есть несколько особенностей, по которым можно их различить:
- для псориаза характерен нездоровый блеск кожных покровов и кровянистые трещины, а при себорейном дерматите такого не наблюдается;
- дерматит, в отличие от псориаза, не сопровождается огрубением кожи и ее сильной сухостью;
- при псориазе чешуйки серебристого цвета, а себорея – желтого или белого;
- себорейные чешуйки легко удаляются, а псориатические – нет;
- дерматит чаще наблюдается на местах скопления сальных желез, а чешуйная болезнь – по всему телу;
- псориаз волосистой части головы заметно выступает за область роста волос, а себорейная патология не пересекает этой линии;
- площадь поражения чешуйчатым лишаем значительно больше, чем у дерматита.
От грибка
- Псориаз появляется при наличии нескольких провоцирующих факторов, например, наследственность, механическое повреждение кожного покрова, сбои в работе иммунной системы и так далее. Возбудителем второго заболевания является только споры паразитических грибов.
- Псориатическая патология не заразна, она не передается ни воздушно-капельным, ни половым путем, ни через касания.
- При псориазе головы структура волос не меняется, грибковая болезнь же приводит к ломкости, сухости и их выпадению.
- В отличие от чешуйчатого лишая, онихомикоз ног, стоп сопровождается неприятным запахом.
- При поражении чешуйчатым лишаем ногтей структура их изменяется уже на начальной стадии, а при грибке длительное время структура и цвет ногтевых пластин не изменяются.
От розового лишая
Отличительным признаком псориаза является «псориатическая триада». Заболевание нарастает постепенно и проходит 3 стадии. Розовый лишай (питириаз) развивается быстро и постоянно прогрессирует. Кроме того, питириаз является заразной болезнью, а чешуйчатый лишай – нет.
От нейродермита
- Атопический дерматит (нейродермит) имеет аллергическое происхождение и провоцируется определенным веществом, например, пыльцой растения, продуктами питания, шерстью животных и так далее. Причины появления псориаза другие (наследственность, сниженный иммунитет, психосоматика, механическое повреждение кожного покрова и так далее).
- При нейродермите кожа высыхает и становится грубой, а при псориазе покрывается чешуйками и кровоточит.
- Бляшки при дерматите состоят из отдельных маленьких элементов, в случае с лишаем – папулы однородны и покрыты серебристыми чешуйками.
- Цвет высыпаний при псориазе намного ярче, чем при нейродермите.
От подагры
Разница между подагрическим и псориатическим артритом кроется в причине развития. Подагра возникает из-за отложения кристаллов мочевой кислоты в хрящевой ткани суставов. Отклонение от нормы могут спровоцировать: артериальная гипертензия, ожирение, прием мочегонных препаратов, употребление алкоголя и так далее.
Симптомы псориаза и подагры схожи – это сильная боль в ночное время, скованность в движениях, покраснения и отек в области поражения. Однако при псориазе в большинстве случаев сначала появляются характерные высыпания красного цвета, а затем болевые ощущения.
Другие отличительные симптомы подагрического артрита:
- наличие белых узелков в области пораженного сустава;
- признаки образования камней в почках (боли в пояснице, примеси крови в моче и другие).
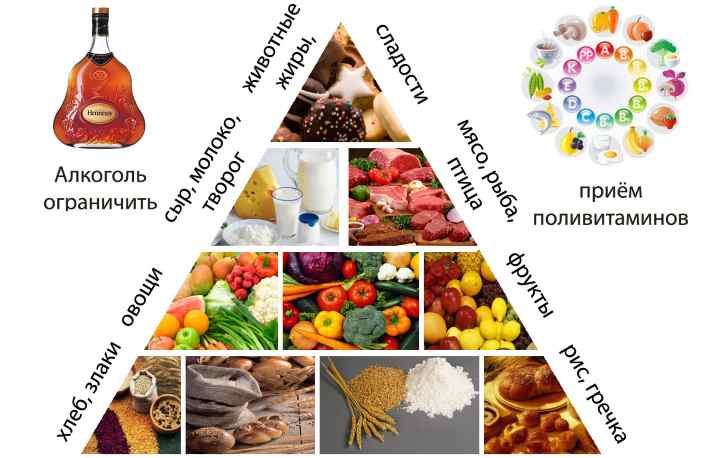
Диета при псориазе
Для лечения и ремиссии просто необходима правильная диета при псориазе, так как очень важно знать что можно и что нельзя есть при псориазе, и в этом нам поможет таблица диеты при псориазе, в которой перечислены необходимые продукты и витамины для питания.

Основой диеты если у Вас является поддержание кислотно-щелочного баланса в организме. Причем щелочная реакция должна быть намного больше чем кислотная.
Поэтому ежедневный рацион продуктов при псориазе должен состоять на 65-75% из щелочеобразующих, и на 25-35% из кислотообразующих. В первую очередь щелочеобразующими являются овощи и фрукты. К кислотообразующим относятся продукты, содержащие белки крахмала, жиры и масла — мясопродукты, зерновые, сливки, сыр, картофель.
В первую очередь подразумевает большое употребление воды, в день её необходимо употреблять 7-10 стаканов. Еще лучше пить только очищенную дистиллированную воду и свежевыжатые соки.
Диета при псориазе: таблица продуктов
Из многочисленных рецептов и диет, распланированных и подобранных в процессе изучения этой болезни, более понятными и простыми для понимания остается диета при псориазе таблица продуктов и составление правильного питательного рациона полностью удовлетворяющего потребности питающегося.
Все таблицы с различными диетами находятся внизу страницы, пробуйте и решайте какая диета при псориазе подойдет Вам лучше.
Диета и питание при псориазе
Итак, некоторые правила и рекомендации питания при псориазе, и из чего должна состоять правильная диета:
- Необходимо чтобы дневной рацион на три части состоял из свежих овощей и фруктов. Прежде всего, это салаты из свеклы, моркови и капусты. Также в основу диеты следует добавить корневой сельдерей, лук, чеснок, тмин, укроп, огурцы и др.
- Еще одна часть рациона обязательно должна состоять из протеинов (семечки, сырые орехи, белок куриного яйца, нежирное мясо).
- И последняя часть дневного рациона при псориазе — гречка, перловка, горох и бобы. Плюсом будет употребление натуральных сладостей — финики, изюм, курага.

Что нельзя есть при псориазе
В первую очередь, диета при псориазе должна быть без цитрусовых, шоколада, цельного молока с большой жирностью. Нельзя есть в больших количествах мёд и продукты, в состав которых входит красный пигмент, к таким относятся помидоры, перец, клубника и другие — именно эти продукты то, что нельзя есть при псориазе ни в коем случае.
Правильное питание при псориазе — залог хорошего состояния кожи, поэтому так необходимо свести на нет употребление кислого, острого, копченого, сладкого. Стоит также обратить внимание на потребление соли, и постараться сократить её потребление и других соленых продуктов.
Запрещенные продукты при псориазе, это те, которые могут оказывать аллергические реакции, которые крайне не желательны при лечении псориаза. Стоит особое внимание обратить на , его употребление необходимо резко ограничить.

Что можно есть при псориазе
Самое полезное в питании при псориазе это употребление растительных масел с полиненасыщенными кислотами в составе. Эти кислоты необходимы для обеспечения противовоспалительных и противоаллергических процессов в организме.
Для поддержания работы печени необходимо есть продукты с достаточным количеством клетчатки. Также клетчатка — это залог регулярного опорожнения кишечника, поддержание баланса минералов и обеспечение нормального обмена веществ.
Поэтому важными продуктами при псориазе будут различные салаты с растительным маслом, каша гречневая и овсяная, винегрет, говяжья печень, сыр, творог.
Для поддержания крепости стенок сосудов, здоровья кожи, ногтей, организму всегда необходимы витамины, а при псориазе их необходимость возрастает в разы.
Диета для больных псориазом также должна включать в себя витамины группы A, B и D. Кроме поддержания здоровья ногтей, волос и кожи, приводят в порядок состояние нервной системы.
В диету при псориазе обязательно должна быть включена свекла. В ней содержатся витамины группы В, провитамин А и большое количество органического натрия, йода, цинка, марганца, много железа, магния и т.д.
Голодание при псориазе
Диета при псориазе включает в себя обязательную очистку организма, и в этом нам поможет голодание при псориазе (в неделю примерно 20 или 30 часов голодания). Постарайтесь выделить один день на протяжении которого ничего не будете есть и пить, кроме дистиллированной воды. После дня голодания, на утро можете съесть салат из свеклы, моркови и капусты, выпить , а дальше снова по расписанию диеты.
Результат после голодания и соблюдения диеты при псориазе будет колоссальным, и уже через 2-3 недели можно почувствовать улучшения состояния организма. Не забывайте, что алкоголь при этом является не допустимым.
При поведении, когда неуклонно соблюдается диета при псориазе можно заметить, как изменится состояние кожи и не будет больше неудобств, мешающих свободной, спокойной жизни без явно заметных следов псориаза.
Таблицы диет и питания подробно (нажмите чтобы увеличить)
Мои источники:
Плейлист видео про псориаз (выбор видео в правом верхнем углу)
Поделиться с друзьями: