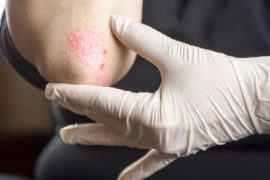
Дифференциальная диагностика псориаза. Чем заболевание отличается от экземы и иной патологии?
Диагностика псориаза — первый шаг на пути излечения болезни. Современные методы исследования позволяют очень точно поставить диагноз. Помимо визуального осмотра и сбора анамнеза, существует целый ряд инструментальных и клинических способов для получения данных о причинах возникновения болезни и определения этапа ее развития.
Для дифференциации проводится дополнительный анализ на псориаз — болезнь имеет внешнюю схожесть с другими кожными заболеваниями. Специалист иногда может поставить диагноз даже по внешнему виду и локализации высыпаний, однако лабораторные методы дают не вызывающий сомнения результат.
Как диагностировать псориаз? В настоящее время проблем с этим не возникает. Симптомы болезни настолько явные, что у врачей уже после визуального осмотра пациента не остается никаких сомнений.
Основной специфический симптом — сыпь на кожном покрове, которая локализуется на различных участках тела. В самом начале патологического процесса она проявляется в виде небольших уплотнений, которые имеют розовый цвет. Их диаметр составляет 1-2 мм. Постепенно они становятся похожими на бугорки. В зоне роста конгломераты становятся ярко-розовыми и покрываются рыхлыми чешуйками белого цвета. Бляшки увеличиваются до 7-8 см. При осмотре пациента врач делает соскоб. Как правило, этих мер для достаточно. Дополнительные исследования используются для того, чтобы понять о каком именно заболевании идет речь. Существует много болезней, имеющих схожую симптоматику. Определить какая именно патология прогрессирует, поможет дифференциальная диагностика.
Какие анализы нужно сдать при псориазе? Сначала ОАК (общий анализ крови), ОАМ (общий анализ мочи) и в обязательном порядке анализ кала на я/глист.
Если клиническая картина псориаза нечеткая, то возникает необходимость в проведении биопсии кожного покрова. При данном исследовании осуществляется небольшой отщип пораженной ткани. Это позволяет провести отличие чешуйчатого лишая от схожих заболеваний, имеющих аналогичную симптоматику. Только таким образом можно получить гистологическое подтверждение поставленного диагноза.
Среди основных критериев диагностики следует выделить:
Врач назначает ряд лабораторных и инструментальных анализов с целью определения причины развития псориаза. Такой подход позволяет исключить вероятность частых рецидивов болезни.
Инструментальная диагностика — это максимально информативный метод исследования, назначаемый преимущественно в запущенных случаях при прогрессировании чешуйчатого лишая. Данная методика широко используется тогда, когда имеют место специфические симптомы. Необходимо сдать такие анализы на псориаз, как тест с оксидом калия и биопсия. В обязательном порядке делают посев для определения микрофлоры, проводят обследование на наличие сифилида и определяют уровень пролактина.
Для определения уровня нейтрофильных лейкоцитов (телец Реете), толщины слоя кератиноцитов и их гистологическую незрелость, необходимо исследовать отщип, взятый с конгломератов. Рост числа макрофагов и Т-лимфоцитов в крови и иные признаки являются верным признаком развития чешуйчатого лишая.
Биопсия подразумевает проведение гистологического анализа отщипа под микроскопом. При наличии ряда признаков результат проводимых исследований будет положительным:
Среди основных методик диагностики следует выделить соскоб с конгломерата при помощи специального предметного стекла. В данном случае также проводится анализ признаков так называемой псориатической триады. Они появляются в определенном порядке: сначала — феномен стеариновых пятен, потом — шелушение и феномен терминальной пленки.
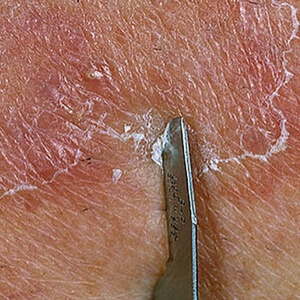
При снятии чешуйчатого слоя можно увидеть гладкую розовую поверхность кожного покрова, как будто отполированную. При дальнейшем проведении соскоба наблюдается появление точечного кровотечения, что по-другому называется «кровяной росой».
Особое внимание уделяется наличию феномена Кебнера. Он характерен только для периодов обострения и представляет собой появление бляшек на тех местах кожного покрова, которые были травмированы.
Для того чтобы уточнить диагноз можно использовать метод УФ-излучения (длина волны 308 нм). Если посветить эксимерным лазером на конгломерат или папулы, то шелушащиеся участки начинают светиться.
При локализации бляшек в области расположения суставных структур ставится под вопросом псориатический артрит. В данном случае имеет место сильная боль. Для уточнения диагноза берется анализ крови и проводится рентгенография или УЗИ в области локализации поражения.
Получить более точные сведения позволяет лабораторная диагностика псориаза. Среди основных методов следует выделить следующие:
Диагноз псориаз не может быть поставлен на основании только лабораторных анализов. В обязательном порядке проводятся дополнительные исследования. Пациент направляется на консультацию к специалистам, как иммунолог, нефролог, инфекционист и дерматолог.
Многие формы псориаза имеют схожие проявления с иными заболеваниями кожи, которые необходимо срочно лечить. Именно поэтому врач назначает дополнительные исследования, позволяющие определить истинную причину патологического изменения кожного покрова.
При псориазе дифференциальная диагностика проводится со следующими заболеваниями:
Опытные дерматологи обычно определяют вид и форму заболевания, исходя из клинической картины. Псориатические высыпания имеют своеобразный вид, несмотря на это требуется проведение более углубленных исследований, чтобы исключить любой вид дерматоза.
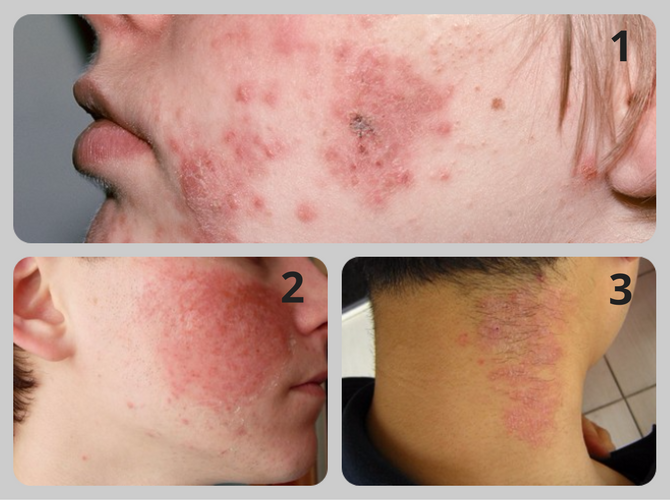
При псориазе цветовая выраженность более яркая, если сравнивать с папулезной формой сифилида. Конгломераты шелушатся по всей поверхности, а при сифилиде — только по краям. В первом случае лимфатическая система не претерпевает никаких изменений. При возникновении спорного вопроса пациенту назначается серологическое исследование крови.
Если говорить о псориазе кожи головы, то часто возникает путаница с таким заболеванием, как себорейная экзема. В области кожи головы, расположенной на границе волосистой части появляется желтое шелушение. Присутствует ярко выраженный зуд. Чтобы отличить болезни назначаются гистологические исследования.
Псориатические бляшки могут появиться на затылке. Чаще всего это происходит у женщин в климактерическом периоде. Данная форма заболевания имеет схожесть с ограниченным нейродермитом. Отличительные черты нейродермита от псориаза — серебристый оттенок чешуек и отсутствие инфильтрации.
Дифференциальная диагностика псориаза включает в себя также идентификацию с красным плоским лишаем (КПЛ). Основные отличия патологий:
Розовый лишай, в отличие от КПЛ, заразен и распространяется по телу очень быстро. Однако вылечиться от него можно так же легко, как и от КПЛ — надо только обратиться вовремя к врачу.
Перхоть — отслоения отмерших частичек кожи, характер которых зависит от общего здоровья и применяемых для ухода средств. Хотя иногда при сильной перхоти возникает зуд, расчесывания не имеют никаких болезненных последствий.
При псориазе появление на голове воспаленного пятна с характерным серебристым блеском может приниматься за проявление перхоти только вначале. Кожа очень тонкая и ранимая, при расчесывании появляются микротрещины и возникает кровоточивость.
Среди диагностических мер при чешуйчатом лишае выделяют стандартные и дополнительные. В первом случае речь идет об анализе крови (общий и биохимический), исследование мочи и кала. Исследования не позволяют подтвердить тот факт, что пациент болен именно этим заболеванием, но дают возможность установить причину его развития и имеющиеся осложнения.
В обязательном порядке используются дополнительные методики, такие как биопсия кожного покрова, рентгенография суставов, бактериологический посев. Посредством таких исследований выявляется степень поражения организма и устанавливаются иные заболевания, при их наличии.
Обратить внимание следует на такое информативное исследование, как тест с применением гидроксида калия. Эта мера принимается когда имеется подозрение на наличие грибковой инфекции.
Беременным женщинам назначают исследование, позволяющее определить уровень пролактина. Концентрация этого гормона имеет ключевое значение при постановке диагноза. Проведенные анализы дают возможность не только подтвердить диагноз, но и выявить истинные причины развития псориаза.
Также вы можете сдать анализы на псориаз в частной специализированной лаборатории Инвитро:
Тел. 8 (800) 200-363-0.
Медицинские офисы в Москве по ссылке: https://www.invitro.ru/offices/moscow/.
Каждое назначенное врачом исследование при диагностике псориаза является необходимым — только полная картина болезни позволит определить, на какой стадии находится патологический процесс. А это необходимо для составления правильной схемы терапии.
Обязательным пунктом исследований является дифференциальная диагностика — псориаз очень часто имеет похожую симптоматику с другими кожными болезнями. В некоторых случаях специалисту достаточно визуального осмотра. Однако лучше лишний раз сдать анализ крови или провести специальное исследование, чем начать лечение неправильно. Ведь в этом случае можно спровоцировать ухудшение болезни.
«Дифференциальная диагностика кожных болезней»
Руководство для врачей
под ред. Б. А. Беренбейна, А. А. Студницина
Этиология и патогенез псориаза (psoriasis vulgaris) окончательно не выяснены. Из многочисленных гипотез, объясняющих причины его развития (инфекционная, наследственная, неврогенная, обменная и др.), в настоящее время основной является наследственная.
О роли генетических факторов в патогенезе псориаза свидетельствуют более высокая концентрация больных в семьях лиц, страдающих этим дерматозом, чем распространённость псориаза в популяции, и более высокая конкордантность монозиготных близнецов по сравнению с дизиготными. Вопрос о типе наследования псориаза окончательно не решен, но имеется больше данных, указывающих на то, что псориаз является многофакторным заболеванием с долей генетической компоненты, равной 60-70%, и средовой – соответственно 30-40%.
Что касается инфекционной гипотезы возникновения псориаза, то хотя и получены некоторые косвенные доказательства (обнаружение иммунных комплексов и включений, напоминающих вирусные, наличие цитопатического эффекта в тканевых культурах и у куриных эмбрионов под влиянием предполагаемого вируса) возможной роли вирусов в возникновении псориаза, но их недостаточно, чтобы говорить о вирусном происхождении псориаза, так как до сих пор инфекция не воспроизведена в эксперименте, не идентифицирован вирус, не описаны достоверные случаи заражения псориазом.
Первичным морфологическим элементом при псориазе является папула розовато-красноватого или насыщенно-красного цвета, покрытая большим количеством рыхлых серебристо-беловатых чешуек, при поскабливании которых обнаруживают важные для диагностики феномены:
В начале заболевания высыпаний немного. Постепенно в течение нескольких недель или месяцев, реже лет, количество их увеличивается. Относительно редко сыпь обильная с самого начала (обычно после инфекционных заболеваний, тяжёлых нервных потрясений, при лекарственной непереносимости) и занимает обширные участки тела. В этих случаях цвет высыпаний более яркий, они отёчные, с менее резкими границами, довольно быстро увеличиваются, нередко сопровождаются зудом, как правило, незначительным.
Для прогрессирующей стадии псориаза характерно появление папул на месте травм, расчесов (феномен Кебнера). Вновь появляющиеся высыпания мелкие (psoriasis punctata, guttata, nummularis), но в результате периферического роста они, в зависимости от остроты болезни, постепенно или довольно быстро сливаются в бляшки различной формы (psoriasis anularis, figurata, gyrata, serpiginosa, geographica), располагающиеся обычно симметрично, реже на одной стороне, в виде линий (psoriasis linearis zosteriformis, unilateralis). В стационарной стадии псориаза интенсивный периферический рост высыпаний прекращается, границы очагов поражения становятся более резкими. При длительном существовании бляшек, обычно ограниченных, может произойти их значительное утолщение (psoriasis inveterata), иногда с папилломатозными и бородавчатыми разрастаниями (psoriasis verrucosa et papillomatosa). Сыпь может располагаться на любом участке тела, но наиболее часто первоначальные элементы появляются на разгибательных поверхностях крупных суставов и на волосистой части головы.
Дифференциальная диагностика псориаза. Клиническая картина обычного псориаза достаточно характерна, для того чтобы в большинстве случаев установить правильный диагноз, основываясь на дифференциально-диагностических признаках, отличающих его от таких дерматозов, как папулёзный сифилид, красный плоский лишай, болезнь Рейтера, себорея, себорейная экзема, нейродермит, розовый лишай, парапсориаз, стойкий лентикулярный кератоз Флегеля, премикотическая стадия грибовидного микоза, первичный ретикулез кожи, дискоидная красная волчанка, эритрокератодермия и др.
Для диагностики большое значение имеют также гистологические изменения: паракератоз, акантоз с удлинением эпидермальных отростков, истончение росткового слоя эпидермиса над удлиненными и отёчными дермальными сосочками, отсутствие зернистого слоя, микроабсцессы Munro, повышенная васкуляризация, преимущественно лимфогистиоцитарная инфильтрация вокруг сосудов.
От папулёзного сифилиса псориаз отличается более яркой окраской папул (при сифилисе тёмно-красного цвета), их поверхностным расположением (при сифилисе более плотные вследствие большей инфильтрации), обильным шелушением (для сифилиса характерно шелушение по периферии элементов в виде так называемого воротничка Биетта), склонностью к периферическому росту и слиянию в бляшки (при сифилисе папулы обычно более или менее одинаковой величины, за исключением располагающихся в складках), наличием трех характерных псориатических феноменов, отсутствием увеличения периферических лимфатических узлов и других проявлений сифилиса, в том числе положительных серологических реакций.
Дифференциация псориаза от красного плоского лишая обычно не представляет затруднений: наличие при красном плоском лишае изолированных блестящих полигональных папулёзных элементов с пупкообразным вдавлением в центре, характерного сиреневатого цвета, со слабо выраженным шелушением, частое поражение слизистых оболочек, предпочтительная локализация на сгибательных поверхностях конечностей, в области живота, отрицательные феномены псориаза – на основании этих признаков в большинстве случаев удаётся установить правильный диагноз, не прибегая к гистологическому исследованию,
Псориазиформные очаги наблюдаются и при болезни Рейтера, но основными симптомами её все же являются негонококковый уретрит, поражение глаз и суставов. При болезни Рейтера значительна чаще, чем при псориазе, даже протекающем с поражением суставов, встречаются HLA-B27, в отделяемом из уретры и конъюнктивы (а иногда и в синовиальной жидкости) обнаруживают хламидии. Поражения кожи при болезни Рейтера встречаются примерно с такой же частотой, как заболевания суставов при псориазе. Хотя они могут быть распространёнными, но располагаются преимущественно на подошвах (keratodermia blenorrhagica), головке полового члена (balanopostitis circinata) и в полости рта (чаще на небе). Обычно через несколько недель после развития уретрита появляются мелкие пятнисто-папулёзные высыпания красновато-коричневатого цвета с отчётливой тенденцией к экссудации и пустулизации. Высыпания склонны к периферическому росту с образованием резко очерченных полициклических очагов поражения, покрытых экссудативными чешуйками или чешуйко-корочками. На головке полового члена шелушение может быть незначительным. Высыпания менее стойкие, чем псориатические, и в отличие от экссудативных, а тем более пустулёзных проявлений псориаза не вызывают выраженных субъективных расстройств. Гистологической особенностью поражений кожи при болезни Рейтера является преобладание гиперкератоза над паракератозом.
При дифференциальной диагностике псориаза необходимо учитывать клинические особенности, зависящие от локализации (псориаз складок кожи, волосистой части головы, ногтей и т. д.) и остроты воспалительного процесса (psoriasis exudativa, rupioides, pustulosa), его распространённости (erythrodermia psoriatica), наличия поражения суставов (psoriasis arthropatica), а также начало заболевания в детском возрасте (psoriasis follicularis).
Как уже отмечалось, псориаз нередко развивается на волосистой части головы и может существовать изолированно длительное время. Часто первым проявлением его служит обильное шелушение без выраженных воспалительных изменений на коже.
В этой стадии установить правильный диагноз очень трудно, если среди родственников нет больных псориазом; нередко ошибочно диагностируют себорею. В диагностике помогают отсутствие поредения волос или облысения, несмотря на многолетнее наличие перхоти, и появление бляшечных элементов, имеющих ряд особенностей по сравнению с высыпаниями, располагающимися на другие участках тела. Так, границы их менее чёткие, чем очертания очагов на туловище, они покрыты серовато-желтоватыми чешуйками, прилегающими более плотно, в связи с чем не всегда легко вызвать феномен стеаринового пятна, а при дальнейшем поскабливании вместо точечного кровотечения может образоваться мокнущая и кровоточащая поверхность.
Характерными признаками псориаза, на основании которых его можно дифференцировать от себорейной экземы, являются поражение кожи на границе с волосистой частью головы («псориатическая корона»), отсутствие выпадения волос, меньшая склонность к фолликулярному расположению элементов, большая сухость чешуек, редкое возникновение отрубевидного шелушения. Своеобразны псориатические высыпания на других себорейных участках кожи: лице и в области грудины, особенно у лиц, склонных к себорее. В этих случаях бляшки покрыты наслоениями плотных жирных чешуек, их границы не всегда столь резкие, как при обычных бляшечных формах, более выражена склонность к экссудации. При дифференциальной диагностике псориатических высыпаний от себорейной экземы следует учитывать цвет элементов, более жёлтый при себорейной экземе, расплывчатость границ при ней, иногда, особенно при расчесывании, мокнутие или наличие точечных корочек, более частые субъективные расстройства при себорейной экземе (зуд), отсутствие трех феноменов псориаза. Необходимо учитывать и семейный анамнез. Иногда диагноз удается установить лишь при длительном наблюдении или на основании результатов гистологического исследования.
Изолированные бляшки на затылке чаще появляются у женщин в климактерическом периоде, они могут быть сходны с проявлениями ограниченного нейродермита, тем более что при этой форме псориаза может наблюдаться очень сильный зуд. Установить правильный диагноз помогает серебристый характер шелушения, наличие положительных феноменов псориаза, отсутствие столь выраженной инфильтрации и особенно лихенизации в очагах поражения, характерных для нейродермита и наблюдающихся при псориазе лишь при очень длительном существовании застарелых бляшек, да и то в относительно легкой степени.
У детей при локализации очагов на волосистой части головы псориаз необходимо дифференцировать в первую очередь от tinea amiantacea. Для псориаза более характерны чёткость границ очагов поражения, большая сухость кожи в очаге, серебристый цвет чешуек, возникновение зуда, в редких случаях, более частая локализация поражения на затылке. При псориазе не обнаруживают муфтообразные наслоения чешуек на проксимальных концах волос.
Экссудативный псориаз характеризуется наслоением желтовато-сероватых чешуйко-корочек, довольно плотно прилегающих к поверхности псориатических элементов, иногда многослойных (psoriasis ostracea, rupioides), появлением пузырей или пузырьков (psoriasis pemphigoides), а также очагов типа микробной экземы на голенях (psoriasis eczematoides). Рупиоидную форму псориаза следует отличать от пиококковых и сифилитических рупий. В отличие от гнойничкового поражения кожи при псориазе очаг имеет чёткие (а не размытые) границы, наслоение чешуйко-корочек происходит на инфильтрированном основании, а не на месте пустулы после снятия чешуйко-корочек обнажается не гнойная, а влажная, красная с синюшным оттенком поверхность, на которой можно вызвать феномен точечного кровотечения. Установлению правильного диагноза способствует наличие типичных псориатических или пиококковых высыпаний на других участках кожи. Сифилитические рупии обычно немногочисленны, часто располагаются асимметрично. Для них характерны плотный инфильтрат, окружающий наслоения корок, глубокое проникновение воспалительного процесса в ткани с формированием болезненного язвенно-некротического очага поражения, наличие других проявлений сифилиса, положительные серологические реакции на сифилис.
Диагноз пемфигоидной формы псориаза основывается на том, что пузыри развиваются в зоне псориатических бляшек или в непосредственной близости к ним. Следует учитывать возможное провоцирующее действие мышьяка и псориазина, назначаемых при прогрессирующем течении псориаза.
Могут возникать значительные трудности при дифференциальной диагностике экзематоидного псориаза и микробной экземы, особенно в тех случаях, когда отсутствуют типичные для псориаза высыпания излюбленной локализации. Следует учитывать, что микробной экземе обычно предшествуют гнойничковые высыпания. Очаги псориаза более инфильтрированы, чётко ограничены от здоровой кожи, вокруг них нет везикулёзных элементов, которые часто выявляются при экзематозных поражениях. После удаления пластинчатого шелушения при псориазе обнажается влажная, но без точечного мокнутия поверхность.
С элементами экссудации протекает и псориаз складок (psoriasis intertriginoides), который развивается преимущественно в детском или пожилом возрасте. Клиническая картина его своеобразна. Имеются слабо шелушащиеся, гладкие, блестящие, резко ограниченные бляшки, иногда слегка влажные.
В межпальцевых складках, преимущественно на стопах, псориаз проявляется в виде мацерированных, влажных, резко очерченных белесоватых очагов без отчётливой эритемы (psoriasis albus). Псориаз этой локализации следует дифференцировать от кандидоза, рубромикоза, паховой эпидермофитии.
В отличие от псориаза кандидоз крупных складок протекает более остро, поверхность очагов поражения более яркая, границы их менее чёткие, нерезко выражено мокнутие, наблюдается отслойка мацерированного рогового слоя по краю очагов. На соседних участках кожи часто обнаруживают многочисленные мелкие очажки пятнисто-везикулёзного характера – так называемые отсевы.
От рубромикоза псориаз складок отличается отсутствием прерывистого валика по периферии очагов, менее частым поражением ногтей на пальцах стоп и несколько иным его характером. Для рубромикоза характерны наличие полос желтого или белого цвета в толще ногтевой пластинки, преимущественно с боковых краев, и почти полное разрушение ногтевой пластинки. При псориазе часто обнаруживают истыканность ногтевых пластинок – симптом наперстка. Псориаз характеризуется также положительными псориатическими феноменами и отсутствием грибов в очаге поражения.
Паховая эпидермофития в отличие от псориаза протекает довольно остро, особенно вначале, обычно сопровождается зудом, границы очагов поражения чаще полициклические. При паховой эпидермофитии наиболее выражены воспалительные явления в зоне сплошного периферического валика, где обнаруживают пузырьки, пустулы, наслоения чешуек и корок. Решающее значение в дифференциальной диагностике этих заболеваний имеют микроскопическое и культуральное исследования.
При доброкачественной семейной хронической пузырчатке Гужеро-Хейли-Хейли первичными элементами являются пузыри или пузырьки, на месте которых образуются эрозии с характерной поверхностью, напоминающей мозговые извилины. Отсутствие пузырей, симптома Никольского, акантолитических клеток позволяет в большинстве случаев исключить и вегетирующую пузырчатку, не прибегая к гистологическому исследованию, но, как показывают наблюдения, иногда сходство её с псориазом бывает значительно, и морфологическое исследование неизбежно.
Своеобразна клиническая картина псориаза и при локализации высыпаний на половых органах. Располагаясь на головке полового члена и внутренней поверхности крайней плоти (balanopostitis psoriatica), на малых половых губах (vulvitis psoriatica), высыпания могут иметь большое сходство с проявлениями обычного баланопостита или вульвита. Отличительными признаками являются значительно меньшая острота воспаления при псориазе, чем при обычном баланопостите (вульвите), более резкие границы очага поражения, хроническое течение, отсутствие указаний на какое-либо внешнее воздействие, вызвавшее воспалительный процесс (при баланопостите после устранения такого воздействия заболевание довольно быстро регрессирует).
Необходимо проводить дифференциальную диагностику и с красным плоским лишаём, особенно его кольцевидной формой, наиболее часто встречающейся при локализации поражения на половых органах. Склонность к группировке мелких папулёзных элементов, их характерный сиреневатый цвет, нередко наличие высыпаний одновременно в полости рта позволяют дифференцировать это заболевание от псориаза.
Эритроплазия Кейра отличается от псориаза, при котором высыпания локализуются на головке полового члена или в области вульвы, тем, что развивается у лиц старше 50 лет, представляет собой ограниченный одиночный очаг (что не характерно для псориаза) ярко-красного цвета без шелушения, с гладкой, как бы бархатистой поверхностью. Постепенно инфильтрация усиливается и распространяётся в течение нескольких месяцев развивается спиналиома.
От бовеноидных папул, возникающих на половых органах, псориаз отличается более ярким цветом высыпаний (для бовеноидного папулеза характерен синюшно-красноватый или коричневатый цвет высыпаний), выраженным шелушением, менее резкими границами очагов поражения, большими размерами бляшек, отсутствием веррукозных изменений на поверхности очага и гистологических признаков шиповидно-клеточной эпителиомы in situ.
Псориаз ладоней и подошв (psoriasis palmarum et plantarum) наблюдается в виде изолированного поражения кожи или развивается одновременно с поражением других участков кожного покрова. Заболевание чаще возникает у лиц, занятых физическим трудом. Может проявляться в виде изолированных папулёзных элементов, диффузных, бляшечных, гиперкератотических, пустулёзных очагов. Следует помнить, что при данной локализации поражения псориатические феномены вызываются труднее, чем в очагах на других участках тела. Пустулёзный псориаз на ладонях и подошвах встречается редко, характеризуется высыпанием плоских пустул в зоне резко ограниченных эритематосквамозных очагов.
Дифференциальная диагностика псориаза ладоней и подошв и ладонно-подошвенного папулёзного сифилида основывается на том, что при сифилисе реже наблюдается симметричное расположение высыпаний. Папулезные элементы располагаются обычно изолированно, более чётко очерчены, не имеют выраженной склонности к слиянию, как псориатические, вследствие большей инфильтрации они плотнее, чем псориатические. Размеры их обычно приблизительно одинаковы (чаще лентикулярные), в то время как при псориазе папулы почти всегда разной величины. При этих заболеваниях различны также частота поражения ногтей и характер шелушения. Наконец, наличие трех феноменов псориаза, отсутствие у больных псориазом положительных серологических реакций на сифилис и других клинических симптомов этого заболевания позволяют установить правильный диагноз.
Сложно дифференцировать псориаз и роговую экзему, особенно в тех случаях, когда псориаз проявляется в виде сплошных очагов. Для псориаза, помимо триады феноменов, более характерны переход воспалительного процесса на тыльную поверхность кистей или стоп, отсутствие либо незначительная выраженность зуда, мокнутия, для роговой экземы – преобладание гиперкератотических изменений, наличие болезненных трещин. Следует учитывать также, что роговая экзема чаще возникает у женщин в климактерическом периоде. Диагностика облегчается при обнаружении псориатических высыпаний на других участках кожи.
При наличии гиперкератотических проявлений псориаза необходимо также помнить о возможности гонорейных и мышьяковых гиперкератозов.
В отличие от хронического акродерматита Аллопо высыпания при пустулёзном псориазе впервые появляются не на концевых фалангах, а преимущественно в проксимальных отделах ладоней, в области возвышения большого пальца, на внутренней поверхности стоп. Нередко в излюбленных местах расположения высыпаний обнаруживают типичные псориатические папулы. Для пустулёзного псориаза ладоней и подошв не столь характерны, как для акродерматита Аллопо, атрофические изменения. При гистологическом исследовании в случае акродерматита обнаруживают спонгиоформные пустулы, однако следует помнить, что это неабсолютный отличительный признак, так как при пустулёзном псориазе они также могут образовываться.
При бактериде Эндрюса (синоним: пустулез ладоней и подошв Левера) высыпания чаще всего возникают в средней части ладоней: на клинически не изменённой коже сначала появляются пустулы, а затем венчик эритемы вокруг них. При псориазе же пустулы формируются на фоне папулёзных элементов. Установлена отчётливая связь высыпаний бактерида с обострением хронической инфекции, особенно хронического тонзиллита.
Иногда для установления диагноза требуется длительное наблюдение, но отсутствие других признаков псориаза, а также иная гистологическая картина (для пустулеза характерна крупная пустула без значительных изменений вне её) позволяют дифференцировать эти заболевания. Однако существует мнение, что хронический акродерматит Аллопо и пустулез ладоней и подошв представляют собой разновидности пустулёзного псориаза ладоней и подошв.
При дисгидротической экземе наблюдаются высыпания пузырьковых элементов, а не пустул. Вначале они появляются на внутренней поверхности пальцев. После слияния пузырьков образуются очажки с типичным для экземы мокнутием.
Пустулёзный псориаз ладоней и подошв существенно отличается от ладонно-подошвенно-ротового синдрома, вызываемого вирусом Коксаки (типа А16, реже А5 и А10). Вирусный синдром характеризуется острым, приступообразным началом, сочетанным поражением ладоней, подошв (вначале мелкопятнистая, затем пузырьковая и пустулёзная сыпь) и слизистой оболочки полости рта (афты). Заболевание быстро излечивается (в течение 2-3 нед). Болеют в основном маленькие дети.
Наиболее тяжело протекающие формы псориаза – эритродермия, артропатический и генерализованный пустулёзный псориаз. Псориаз редко с самого начала протекает как эритродермия; чаще она развивается у лиц, уже страдающих этим заболеванием в течение нескольких месяцев или лет. Провоцирующими факторами могут быть избыточная инсоляция, применение в прогрессирующей стадии заболевания раздражающих наружных средств, противомалярийных препаратов, быстрая отмена кортикостероидов, назначение новокаина, пенициллина и других антибиотиков. Вся кожа ярко-красного цвета, отёчная, особенно над суставами; отмечаются её инфильтрация различной степени выраженности и резко выраженное пластинчатое шелушение. Нарушается, особенно при обострении, общее состояние больных (недомогание, лихорадка). Может быть увеличение периферических лимфатических узлов, выпадение волос, поражение суставов.
Псориатическую эритродермию необходимо отличать от эритродермий при гемобластозах, в первую очередь при грибовидном микозе, болезни Девержи, эритродермии при экземе и нейродермите, врождённой ихтиозиформной эритродермии (не буллёзной), эритродермической формы саркоидоза. Диагностика наиболее трудна при длительном существовании псориатической эритродермии, особенно при её бурном развитии. В ряде случаев для установления диагноза, помимо тщательного клинического наблюдения, требуются повторные гистологические исследования. В диагностике имеют значение отдельные сохранившиеся псориатические элементы и небольшие участки клинически не изменённой кожи.
Проводя дифференциальную диагностику с эритродермической формой грибовидного микоза, необходимо учитывать, что грибовидный микоз развивается преимущественно у лиц старше 40 лет. Изменения кожи при этом заболевании более стойкие, чем псориатические; поражённая кожа более отёчна и инфильтрирована, чем при псориазе, цвет её не имеет ярких тонов, отчётливо выражен красновато-фиолетовый оттенок. Волосы, как правило, значительно редеют или выпадают. Выражена генерализованная лимфаденопатия, отмечается постоянный интенсивный зуд, часто наблюдаются ладонно-подошвенные гиперкератозы. Шелушение обычно не столь обильное, как при псориазе, чаще мелкопластинчатое (на лице и волосистой части головы даже отрубевидное). Со временем развиваются атрофические изменения кожи.
Эритродермическая форма болезни Девержи чрезвычайно редко развивается первично, обычно она возникает у лиц, длительно страдающих этим заболеванием. При диагностике учитывают желтовато-коричневатый оттенок очагов при болезни Девержи и наличие типичных фолликулярных конических узелков с шипиком на поверхности, располагающихся на коже кистей, в области крупных суставов. В трудных случаях диагноз устанавливают на основании результатов гистологического исследования.
Эритродермии при экземе и нейродермите встречаются довольно редко, обычно при длительном существовании этих дерматозов, их возникновение, как правило, бывает спровоцировано нерациональным лечением. Почти всегда удается обнаружить очаги с микровезикуляцией и мокнутием или лихенификацией, характерные соответственно для экземы и нейродермита.
Врождённая небуллёзная ихтиозиформная эритродермия (ламеллярный ихтиоз) обычно развивается сразу после рождения и в отличие от псориатической существует на протяжении всей жизни. Кожа более влажная вследствие усиления функционирования потовых желез. Отмечаются выраженный гиперкератоз, особенно в области складок, эритродермия, папилломатоз в области крупных складок. Характерны гиперкератотические изменения на ладонях и подошвах, ускоренный рост волос и ногтей, гипергидроз.
Псориатическую эритродермию иногда приходится дифференцировать от эритродермической формы саркоидоза. Следует учитывать, что эта форма саркоидоза встречается очень редко, протекает более монотонно, чем псориатическая эритродермия, при которой обострения обычно чередуются с ремиссиями, в окраске высыпаний преобладают синюшно-коричневые тона в противоположность более яркой красноте при псориатической эритродермии, шелушение не столь выражено, как при псориазе, феномены псориаза отрицательны. Необходимо учитывать и такие признаки, как меньшая выраженность общих симптомов при саркоидозе, несмотря на системный характер заболевания, некоторая фолликулярность поражения, склонность к атрофическим изменениям. В трудных случаях диагноз устанавливают на основании результатов гистологического исследования (для саркоидоза характерны резко ограниченные, округлые или полосовидные инфильтраты, состоящие из эпителиальных клеток), а также обнаружения очагов саркоидоза в других органах и костях (легкие, глаза, селезёнка, фаланги пальцев рук и ног и др.) и положительной реакции Квейма (используют тест бласттрансформации лимфоцитов).
Наиболее тяжёлой, инвалидизирующей формой псориаза является артропатическая. Считают, что артропатический псориаз чаще развивается у больных псориатической эритродермией, пустулёзным и экссудативным псориазом. Реже поражения суставов возникают одновременно с высыпаниями на коже или задолго до них. Клинически наблюдаются артралгии, припухлость суставов, нарушение их функции (ограничение подвижности, утренняя скованность), при длительном существовании заболевания деформации, анкилозы. При рентгенологическом исследовании выявляют сужение суставной щели, очаговую деструкцию, остеопороз, анкилоз мелких суставов. Изменения могут быть во всех суставах, но преимущественно поражаются суставы кистей и стоп. Часто в процесс вовлекаются позвоночник и крестцово-подвздошные сочленения, но, как правило, после развития периферических артритов. Нередко наблюдается синхронность обострений процесса на коже и в суставах.
Артропатический псориаз необходимо отличать в первую очередь от ревматоидного артрита. Диагностика может быть сложной, так как рентгенологические изменения чрезвычайно сходны и даже при наличии типичных псориатических высыпаний не всегда можно исключить сочетание этих заболеваний, учитывая значительную их распространённость среди населения.
Псориатическим артритом чаще болеют мужчины. Для него более характерны наличие резко выраженных деструктивных изменений в концевых фалангах (мутилирующий артрит), изменение ногтевых пластинок, преимущественное поражение дистальных межфаланговых суставов, более частое вовлечение в процесс межпозвоночных и крестцово-подвздошного сочленений. Реже наблюдаются симметричность поражения, атрофические изменения мышц, не столь рано, как при ревматоидном артрите, развивается деформация суставов. Реакция Ваалера-Розе, как правило, отрицательная. Наиболее трудной в диагностическом отношении является ревматоидоподобная форма псориатического артрита. При этом учитывают, что для псориатического артрита характерны такие признаки, как асимметричность поражения и вовлечение в патологический процесс позвоночника.
Генерализованный пустулёзный псориаз может возникнуть на фоне обычной для псориаза клинической картины, но нередко с самого начала развивается пустулёзный процесс. В этих случаях заболевание протекает особенно тяжело, приступообразно, в течение короткого периода времени образуется множество мелких пустул, усеивающих весь кожный покров. Нарушается общее состояние больных (недомогание, лихорадка, болезненность). Может развиться диффузное поражение кожи с резкой эксфолиацией, буллёзными высыпаниями. Возникновению пустулёзного псориаза способствуют нейроинфекции, нервно-психическое перенапряжение, применение в прогрессирующей стадии псориаза противомалярийных препаратов и антибиотиков, быстрая отмена кортикостероидов, избыточная инсоляция.
Генерализованный пустулёзный псориаз необходимо дифференцировать от герпетиформного импетиго, герпетиформного дерматита Дюринга, энтеропатического акродерматита и болезни Снеддона-Уилкинсона.
В отличие от пустулёзного псориаза герпетиформное импетиго развивается у беременных, образующиеся при этом пузырьки и пустулы более или менее одинаковой величины, склонны к группировке и серпигинозному распространению, локализуются преимущественно в складках. Они редко располагаются на лице и особенно на конечностях, ногти изменяются не так часто, как при псориазе, характерна гипокальциемия, поражение слизистых оболочек.
Однако некоторые дерматологи рассматривают эти заболевания как варианты одного процесса. Так, указывают, что наиболее характерный признак герпетиформного импетиго — развитие заболевания у беременных — не является специфичным для этого дерматоза, так как описаны случаи возникновения его у мужчин и детей; гипокальциемия может возникнуть при генерализованных поражениях и пустулёзном псориазе вследствие потери кальция через кожу. Поражение слизистых оболочек также не является признаком, отличающим герпетиформное импетиго от пустулёзного псориаза, так как оно возможно и при пустулёзном псориазе. Сходна и гистологическая картина, характеризующаяся наличием внутриэпидермальной спонгиоформной пустулы, но при герпетиформном импетиго в ней содержится большое количество эозинофилов. Оба заболевания при генерализованном распространении могут сопровождаться тяжёлыми общими реакциями (лихорадка, слабость, недомогание и т. д. ). Высказано мнение, что диагноз герпетиформного импетиго может быть правомочным только в том случае, если наряду с пустулёзными высыпаниями и гипокальциемией имеются признаки тетании.
Для герпетиформного дерматита Дюринга в отличие от пустулёзного псориаза характерны истинный полиморфизм сыпи (пятна, пузырьки, пузыри, волдыри), расположение её преимущественно на туловище, склонность высыпных элементов к группировке, сильный зуд, эозинофилия в содержимом пузырей. Гистологически выявляют субэпидермальное расположение пузырей, свечение на границе дермы и эпидермиса при постановке реакции иммунофлуоресценции.
Пустулёзный псориаз следует дифференцировать и от энтеропатического акродерматита. Наиболее важные признаки, отличающие эти заболевания: более раннее начало обычно в первые месяцы или годы жизни) и менее острое течение энтеропатического акродерматита, чем пустулёзного псориаза, расстройства деятельности желудочно-кишечного тракта, алопеция, блефароконъюнктивит со светобоязнью, паронихии (и при генерализованном пустулёзном псориазе эти изменения возможны, но они развиваются при более длительном течении и не являются доминирующими в клинической картине, как при акродерматите энтеропатическом), полиморфный характер высыпаний (эритемы, пузырьки, пустулы) в противоположность преимущественно мономорфному при псориазе, появление их сначала на волосистой части головы, вокруг рта, около заднего прохода и постепенное (в отличие от псориаза, при котором высыпание пустул происходит приступообразно, за короткое время они покрывают весь кожный покров) распространение на другие участки тела, положительный эффект от приёма препаратов цинка и энтеросептола при акродерматите.
Из особенностей детского псориаза следует отметить редкое развитие артропатии и эритродермии, более частое расположение высыпаний в складках, склонность к экссудативным проявлениям. Особыми формами псориаза у детей являются так называемый пеленочный (napkin-psoriasis) и фолликулярный (psoriasis follicularis) псориаз. При «пеленочном» псориазе, развивающемся в периоде новорожденности, высыпания обычно возникают на коже в промежности, в редких случаях – в подмышечных впадинах или на затылке в виде отёчно-эритематозных и несколько инфильтрированных бляшек, резко отграниченных от нормальной кожи. При диагностике следует иметь в виду прежде всего кандидамикотическое поражение складок.
При фолликулярном псориазе первоначальные элементы возникают в устьях волосяных фолликулов в виде мелких узелков с ороговением, располагающихся преимущественно на передней поверхности голеней и (или) бедер. Разновидностью этой формы является шиповидный фолликулярный псориаз, для которого характерно наличие роговых шипиков на поверхности папулы. Элементы могут быть настолько мелкими, что отчётливо выявляются лишь при расчесывании. Они могут существовать длительное время, не обращая на себя внимание, пока на других участках не появятся типичные псориатические высыпания. Эти формы псориаза необходимо отличать от красного волосяного отрубевидного лишая и болезни Кирле.
Вернуться к списку статей о болезнях кожи
Парапсориаз
О. Л. Иванов, А. Н. Львов
«Консультация дерматолога»
Псориаз
О. Л. Иванов, А. Н. Львов
«Справочник дерматолога»
Парапсориаз
Б. А. Беренбейн, А. А. Студницин
«Диагностика кожных болезней»
Руководство для врачей.
Псориаз. Клиника, диагностика, лечение.
Конспект лекции для студентов лечебного факультета.
Кафедра дерматовенерологии СПбГМА
По материалам www.dermatolog4you.ru
Экзема в переводе с языка древних греков означает «вскипание». В местах локализации заболевания отмечается появление пузырьков с жидкостью внутри, которые потом лопаются и мокнут. Сухая экзема протекает с шелушением пораженных участков дермы.
До сегодняшнего дня не установлено точно, что является причиной заболевания. Предположительно выделяются наследственные факторы, нарушение работы нервной и эндокринной систем, снижение иммунитета.
Лечение после диагностики осуществляется комплексное, с применением медикаментов, соблюдением диеты, удалением раздражающих факторов и установкой режима дня.
Постановка диагноза осуществляется при первом визуальном осмотре. Врачу-дерматологу известны признаки, по которым данное заболевание отличается от других похожих болезней. Экзему характеризует:
При опросе пациента собирается полный анамнез, выясняются факторы, предшествующие поражению дермы, симптоматика и течение болезни. Диагноз уточняется после иммунологических проб на аллергены. Для этого в лабораторию сдается кровь из вены.
Иногда проводится исследование иммунной системы с привлечением таких специалистов, как: иммунолог, аллерголог, диетолог. Нелишним бывает микроскопическое обследование на присутствие грибка.
Гистологическое обследование при экземе с изъятием биоптата показывает одинаковую картину для всех видов, изменения касаются остроты процесса.
При острой экземе нарушается процесс ороговения, наблюдается отек в шиповатом слое и отек сосочкового слоя кожи. При хронической экземе процесс ороговения усиливается, происходит утолщение шиповатого слоя, наблюдается массовое скопление клеток — гистиоцитов и лимфоцитов около сосудов.
Анализы крови и мочи показывают наличие инфекции в организме. В крови обычно встречается эозинофилия. Копрограмма покажет существующие нарушения в пищевом тракте, которые могли спровоцировать болезнь. Серологические реакции помогают дифференцировать экзему и другие болезни.
Для правильного диагностирования истинной экземы врач должен полностью изучить анамнез заболевания, рассмотреть симптомы проявления, характер протекания болезни, увидеть присущие специфические факторы. Помочь может анализ иммуноглобулинов и данные клинической лаборатории об изменении в крови и моче больного.
Для дифференциации истиной экземы от атопического дерматита и гнойного воспаления дермы проводится биопсия кожи на гистологию. Чтобы отличить истинную экзему от чесотки и грибковых поражений нужно проводить микроскопическое исследование (выявляет грибок) и анализы крови. По их результатам можно сказать о причине болезни. При чесотке зуд усиливается и волосы выпадают. Трихофития наблюдается при облысении и неярко выраженном зуде.
Дифференциальная диагностика микробной экземы делается с псориазом, дерматитами различных этиологий, семейной пузырчаткой и другими заболеваниями. На биопсии определяется отек слоев кожи, экссудативное воспаление эпидермиса, лимфоидная инфильтрация.
Себорейная экзема дифференцируется от синдрома Девержи, дискератоза Дарье, листовидной пузырчатки.
Профессиональная экзема возникает на фоне аллергического дерматита, схожа с ним по признакам проявления и требует дифференциации с этим заболеванием.
Диагностика детской экземы проводится для отличия ее от других видов экзем и обычной аллергии.
До недавнего времени относился к нейродермиту. Но впоследствии выделился в отдельное заболевания, которому (в отличие от нейродермита) подвержены дети с раннего возраста.
Атопический дерматит проявляется сыпью аллергического характера. Предопределяющим фактором является наследственность, родителям маленьких детей больше знаком как диатез.
Какие признаки характеризуют:
Отличия атопического дерматита от экземы более подробно расписаны в таблице.
По материалам dokozha.ru
Диагностировать псориаз не всегда просто, поэтому на помощь приходит дифференциальная диагностика псориаза.
Рассмотрим особенности ее применения и достоинства перед другими видами диагностик.
Псориаз – сложное заболевание, представленное в большом количестве разновидностей. Неопределенность клинической картины заболевания заставляет дифференцировать заболевание с большим количеством других кожных болезней.
Этиология и патогенез болезни с медико-научной точки зрения пока не выявлены на 100%. Среди
многочисленных гипотез, описывающих причины развития болезни (наследственные факторы, нервные состояния, проблемы метаболизма), в качестве основного фактора можно выделить наследственность.
О роли генетики свидетельствует тот факт, что люди, в чьих семьях предки страдали от псориаза, значительно чаще подвержены возникновению этого заболевания. Остается не закрытым вопрос о типе наследования заболевания.
Есть предположение, что псориаз – многофакторная болезнь, имеющая долю генетической составляющей (70%) и долю особенностей окружающей среды (30%).
В качестве первичного морфологического фактора болезни выступает папула красного или розового цвета. Она покрыта большим количеством чешуек рыхлого типа, имеющих серебристый оттенок. Если их поскабливать, проявятся прочие симптомы болезни – стеариновые пятна, терминальные пленки, кровяная роса. На начальной стадии болезни высыпаний достаточно мало, однако с течением времени их количество становится увеличенным. Если псориаз вызван инфекционными болезнями или тяжелыми потрясениями нервной системы, а также непереносимостью лекарств, то может проявляться обильная сыпь.
Заболевание в прогрессивной форме сопровождается возникновением папул, образованных в области травм и расчесов. Эти болячки впоследствии могут сливаться между собой, образовывая бляшки. При стационарной стадии болезни интенсивность роста идет на спад, отеки и поражения приобретают четкие границы, могут утолщаться. Сыпью может быть покрыт любой участок тела, чаще всего это волосистая часть головы и поверхности сгибов.
При обычном псориазе клиническая картина характерна, поэтому для постановки верного диагноза и назначения качественного лечения не требуется много времени и усилий. Но есть случаи, когда можно спутать псориаз с другими болезнями – красный плоский лишай, болезнь Рейтера, себорея, красная волчанка и другие. Для проведения диагностики важным является проведение обследований и гистологические изменения.
В учет в ходе дифференциальной диагностики берутся клинические особенности проявления, имеющие зависимость от локализации болезни – в области кожных складок, головы, шеи, живота и ногтей.
Есть несколько заболеваний с проявлениями, похожими на псориаз. Чтобы дифференцировать недуг с каждым из них, необходимо знать основные симптомы и признаки других заболеваний.
Для красного плоского лишая характерны такие черты, как папулы в полигональной форме, блестящие высыпания, вдавления в центре образований. При многих формах красного плоского лишая характерно образование сетчатого рисунка на поверхности папул. Обычно процесс дифференциальной диагностики не представляет особого труда и сопровождается рядом признаков.
На основании имеющейся симптоматики не составляет труда поставить верный диагноз, при этом проведение гистологического исследования нецелесообразно. Особую важность в данном случае представляет кольцевидная форма красного лишая, которая чаще всего образуется на половых органах. Папулезные элементы небольшого размера могут группироваться и образовывать большие поражения. Они имеют сиреневатый цвет, высыпания могут одновременно появляться в полости рта.
При сифилисе, в отличие от псориаза, папулы имеют полушаровидную форму и яркую окраску болячки в медно-красный цвет. Поскольку наблюдается процесс большей инфильтрации, папулы располагаются поверхностно и отличаются большей плотностью. Происходит обильное шелушение в виде т. н. воротничка Биетта, периферический рост папул и объединение их в бляшки. Отличительная особенность сифилиса заключается в том, что папулы имеют приблизительно равные величины, кроме тех, что располагаются в области складок.
При болезни рейтера в качестве основного симптома выступает уретрит, также проявляется артрит, конъюнктивит, поражение глаз и суставов, высыпания псориатического типа (в области головки полового члена, подошв, рта). Поражения на коже обнаруживаются с такой же частотой, как и болезни суставов при псориазе. Спустя некоторое время после развития уретрита образуются мелкие папулезные образования, имеющие коричнево-красный оттенок, впоследствии они могут расти и образовывать ярко очерченные области поражений. В отличие от псориаза, при болезни рейтера высыпания отличаются меньшей стойкостью.
Себорейный дерматит – еще одно явление, похожее по проявлению на псориаз. Здесь отсутствует четко прослеживаемая инфильтрация кожи. В этом случае постановление дигноза является сложным, особенно если родственники больного человека никогда не страдали от псориаза. Нередко ошибочно диагностируется себорея. Провести диагностику в этом случае помогает характер пустул в области головы. Границы чешуек менее четкие, нежели при псориазе, причем на голове они выражены ярче, чем на туловище. При соскабливании может проявляться не точечное кровотечение, а кровоточащая поверхность.
При атопическом дерматите, в отличие от псориаза, проявляется неяркая эритема, возникает шелушение, экскориация в местах локализации образований. Традиционно поражается область лица, шеи, верхней части груди, ямок под локтями и коленями. Зуд имеет ярко выраженный характер.
Проявляется в виде изолированных бляшек, образованных в области затылка у женщин климактерического возраста. Такое явление может иметь колоссальные сходства с ограниченным нейродермитом, с учетом того, что эта форма псориаза сопровождается возникновением сильного зуда. В диагностике оказывает помощь серебристость шелушения и не выраженная инфильтрация.
Это заболевание, в отличие от псориаза, имеет более острые симптомы протекания, особенно это касается начальной стадии. Проявляется зуд, очаги поражения имеют в основном полициклические границы. При болезни ярко выражены воспалительные процессы с пузырьками и пустулами, корками и чешуйками. Для проведения качественного и достоверного диагноза проводится культуральное и микроскопическое исследование.
В зависимости от вида и формы протекания псориаза, его необходимо дифференцировать с другими заболеваниями.
Таким образом, дифференциальная диагностика заболевания является достаточно сложной, однако знание четких проявлений заболевания позволит достичь должного эффекта и применить верную терапию к каждому отдельному случаю.
По материалам dermatolog03.ru
В клинической дерматологии дифференциальная диагностика псориаза – несмотря на достаточно специфичные морфологические признаки его классической формы (psoriasis vulgaris) – имеет решающее значение, поскольку есть целый ряд кожных заболеваний с весьма схожей симптоматикой.
В классической форме псориаза высыпания обычно двусторонние и симметричные, вот почему важно провести полное обследование кожи – даже если пациент не обратил внимания на эти повреждения.
С гистологической точки зрения псориаз характеризуется тремя основными особенностями: гиперкератозом (за счет локально ограниченного изменения дифференциации кератиноцитов), инфильтрацией (из-за чрезмерной пролиферации кератиноцитов с образованием воспалительного инфильтрата) и эритемой (вследствие вазодилатации, неоваскуляризации и воспаления). Подробнее см. – Вульгарный псориаз
Среди первых признаков обычного псориаза – появление на коже узелковой сыпи, имеющей красную либо розовую окраску. Такую сыпь называют папулами – ограниченными по площади плотными узелками, сверху которых находятся чешуйки серовато-белого цвета. Эти чешуйки – признак ускоренной кератинизации (ороговения) верхнего слоя кожи – начинают слущиваться сначала на самом верху утолщенного пятна (бляшки), а затем и со всей поверхности высыпаний.
Важно учитывать стадии псориаза, так как на каждой из них высыпания видоизменяются.
Специалисты отмечают, что сложности в диагностике бывают в случаях с обратным псориазом (где отсутствует шелушение), пустулезным псориазом (где появляются стерильные пустулы, и инфильтрация может быть выражена незначительно) и псориатической эритродермией (при которой нет бляшек).
Особенно затруднена дифференциальная диагностика псориаза с другими папулосквамозными и экзематозными заболеваниями кожи, сопровождаемыми гиперкератозом, так как их классификация может вызывать определенные нозологические проблемы, а их этиология и патогенез часто не известны.
Поэтому для правильного диагноза часто недостаточно дерматоскопии и требуется биопсия кожи, дающая гистологическую информацию, которая должна быть соотнесена с клиническими проявлениями и любыми лабораторными данными.
Что учитывают дерматологи при клинической диагностике кожных патологий, и какие отличия экземы от псориаза дают основания поставить правильный диагноз? Причины их возникновения и симптомы. Но с этиологией экземы, как многих дерматологических патологий, все не так просто: ее точной причины никто не называет, а среди версий фигурирует генетика и факторы внешней среды.
Остаются конкретные симптомы: локализация и количество высыпаний, их структура (морфология) и цвет, длительность и интенсивность процесса и т.д.
Экзема обычно проявляется интенсивным пруритом (зудом кожи); опуханием и покраснением кожи с маленькими волдырями или рельефными красными пятнами. Локализация высыпаний – лицо, кожа в сгибах локтевые и коленных суставов (то есть внутри локтей и под коленями), верхние и нижние конечности. В отличие от псориаза, при экземе зуд приводит к приступам неконтролируемых экскориаций (расчесов), осложняемых кровотечением и вторичными бактериальными инфекциями.
Другие симптомы включают потемнение кожи век и дополнительные складки кожи под нижними веками (складки Денни-Moргана) или на ладонях.
Это совсем не похоже на небольшие красные пятна при псориазе, которые постепенно расширяются и покрываются частицами отмерших клеток рогового слоя. А при удалении похожих на воск чешуек выступает кровь.
Однако без дифференциальной диагностики не решить, что у пациента – экзема или псориаз – при следующих двух формах экземы. При дискоидной экссудативной экземе (так называемой монетовидной), которую отличают круглые или овальные пятна (сухие или мокнущие), имеющие четкие границы. Пятна могут поражать любую часть тела, но ноги и ягодицы являются наиболее типичными местами. Патология хроническая с рецидивами и вспышками в зимний период, чаще болеют люди пожилые.
А при дисгидротической экзема, также известной как дисгидроз, с высыпаниями в виде пузырьков на подошвах и ладонях, дифференциальный диагноз должен исключить локализованный пустулезный псориаз с экссудативной сыпью (на тех же участках) с постепенным захватом большой площади кожи.
Хроническая патология кожи – нейродермит, или психогенный дерматит, или простой хронический лишай, – как и псориаз, не связана с экзогенной инфекцией, и заразиться им невозможно.
К слову, из-за отсутствия единой системы в классификации основных заболеваний кожи и врачи, и пациенты сталкиваются с большим количеством синонимов, используемых для описания одних и тех же симптомов…
По мнению специалистов American Academy of Dermatology, псориаз и нейродермит являются заболеваниями, которые очень тесно связаны между собой, однако, в отличие от псориаза, в патогенезе нейродермита дополнительную роль могут играть аллергические факторы.
А симптоматические отличия нейродермита от псориаза состоят в том, что нейродермит начинается с прурита и чаще бывает у взрослых женщин. При этом зуд (наиболее сильный в ночное время) может возникать в любом месте на поверхности тела, но более характерными местами появления покрасневших зудящих пятен считаются участки кожи на запястьях и предплечьях, на задней поверхности шеи, на лодыжках и бедрах, также они могут быть в аногенитальной зоне.
В дополнение к зуду симптомы нейродермита включают изменения кожи в зоне поражения, которые развиваются из-за экскориации. Рельефное шершавое (чешуйчатое) пятно всех оттенков красно-фиолетового цвета появляется по мере расчесывания зудящего места. В центре пораженного участка кожа утолщается и выглядит как кожистое наслоение сероватого или коричневого оттенка (в дерматологии это называется лихенизацией). А по его краям кожа более темная. Как правило, такой очаг один, но бывает и больше.
Вероятность ошибочного диагноза достаточно высокая, поскольку симптомы нейродермита могут быть сходны с симптомами псориаза или опоясывающего лишая. Также необходима дифференциальная диагностика псориаза и диффузного нейродермит (др. названия пруриго обыкновенное Дарье, пруриго диатезическое Бенье, атопический аллергодерматоз) – с более выраженным воспалением кожи, зудом и большей площадью поражения.
А теперь следует перечислить некоторые другие заболевания, похожие на псориаз.
Дифференциальная диагностика псориаза должна проводиться со всеми воспалительными (грибковыми, вирусными или бактериальными) кожными заболеваниями, а также имеющими ряд одинаковых характеристик неопластическими патологиями.
Как отмечают онкологи, болезнь Боуэна (локальная форма плоскоклеточного рака кожи) имеет сходство с легкими формами обычного псориаза при одиночных высыпаний. А псориатическую эритродермию (наименее распространенную разновидность псориаза, чаще поражающую мужчин) можно принять и за токсидермию, и за себорейный дерматит, и за отрубевидный лишай, а также за форму Т-клеточной лимфомы или синдром Сезари.
Создает проблемы диагностика обратного псориаз, так как он обычно локализуется подмышками, в паху, под коленями в складке между ягодицами. В этих случаях нельзя исключать кандидозную опрелость с пустулами, но чтобы подтвердить диагноз, берут мазки на Candida alb. И правильный диагноз в этих случаях позволяет не допустить ошибки в лечении, ведь применение мазей с кортикостероидами противопоказано при грибковых инфекциях.
Среди других заболеваний, похожих на псориаз, дерматологи советуют не пренебрегать красным плоским лишаем – распространенным воспалительным заболеванием со средним возрастом манифестации около 50-ти лет. Типичная локализация поражений кожи (в виде фиолетово-красных плоских папул или бляшек, которые сильно чешутся) – сгибательные поверхности запястья и лодыжки, нижняя часть спины, области шеи и гениталий. На поверхности папул заметны мелкие белые бороздки; как при псориазе отмечается феномен Кебнера. Дифференциальный диагноз включает псориаз, розовый лишай, реакции на фармакологические средства и вторичный сифилис. Так что для подтверждения диагноза нужно делать биопсию кожи и серологические тесты на сифилис.
Когда псориаз поражает только кожу головы (что бывает крайне редко), то его иногда очень сложно отличить от себорейного дерматита. В отличие от псориаза, при себарейном дерматите отпадающие частички ороговевшей кожи имеют явную желтизну на вид и жирность – на ощупь.
Генерализованный пустулезный псориаз является тяжелой формой заболевания, в дифференциальной диагностике которого следует рассматривать аллергическую реакции на лекарственные препараты (с наличием нефолликулярных пустул на покрасневшей и отечной коже лица и в крупных складках тела).
Дифференциальная диагностика псориаза ногтей путем микологического обследования ногтевых пластин и кутикулы проводится с грибковыми заболеваниями ногтей – онихомикозом и паронихией.
По материалам ilive.com.ua
Себорейная экзема — патологичный процесс на поверхности кожи в области сосредоточения сальных желез, характеризующийся появлением коростообразных бляшек и мокнущих зон. Высыпания сопровождаются периодическим зудом. , проявляющаяся в такой форме, может возникнуть в любом возрасте как у мужчин, так и у женщин в равной степени.
Содержание статьи:
Причины возникновения недуга до сих пор до конца неизвестны.
К потенциально опасным факторам, которые могут стать толчком к проявлению проблемы, относят:
По результатам лабораторных исследований в очагах поражения больных нередко находят возбудителей инфекции Pityrosporum ovale, следы присутствия грибков Candida и стафилококков.
Как правило, начало себорейной экземы характеризуется образованием розово-желтоватых узелков, которые со временем сливаются между собой, формируя дисковидные ассиметричные бляшки окружностью в 1-2 см. Патологические очаги покрыты плотным слоем трудноотделяемых желтых и белесых чешуек. При снятии корки под ней обнаруживается раздраженная мокнущая поверхность.
Основные характерные признаки:
Болезнь чаще поражает дерму головы, ее волосистую часть, лоб, брови, кожу за ушами, вокруг рта и носа. В случае поражения волосистой части, недуг, прогрессируя, может распространяться на шею, лоб, образуя единый непрерывный слой чешуек — экзематозный шлем. В такой ситуации по краю волос больного можно рассмотреть кайму красного оттенка с выраженными границами. «Себорейная корона», как ее называют дерматологи, напоминает псориатический диск. Важно не перепутать эти два заболевания.
Поражение может также распространяться на область век, вызывая покраснение кожи, отечность. У таких больных, помимо чешуек, появляются трещины у внешнего края глаза. Нередко подобная локализация провоцирует возникновение конъюнктивита. Появляются выделения. За ночь они подсыхают, и больному тяжело открыть глаза.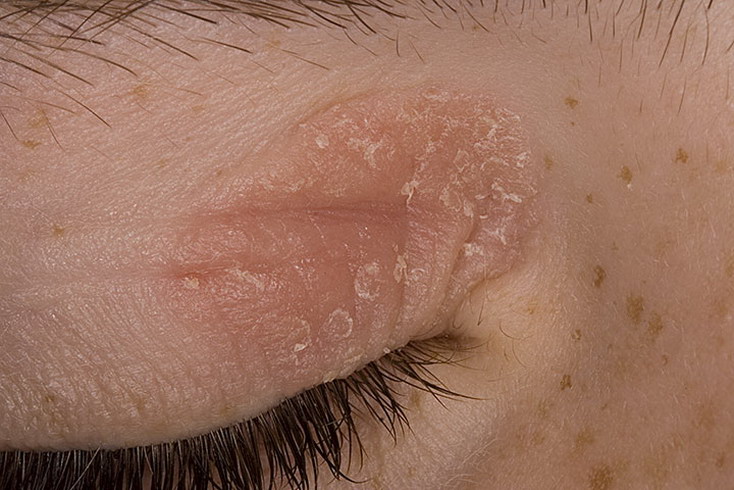
Себорейная экзема на гладких участках кожи возникает на сгибательных поверхностях, в области грудной клетки, в подмышечных впадинах, у пупка и между лопаток. Образования всегда возвышаются над уровнем здоровых участков. Пятна с измененной поверхностью и ассиметричными границами напоминают собой географическую карту. Со временем они разрастаются еще больше.
Для себорейного подтипа экземы в силу своих особенностей характерны такие осложнения, как фолликулит, гидраденит. Они возникают из-за повторного инфицирования пораженной области.
При себорейном дерматите волосистой поверхности головы чешуйчатый слой достигает края области волос и распространяется на лоб, шею, поверхность за ушами. Отдельные очаги сливаются между собой, приобретая вид сплошной белесой корки с неравномерной структурой.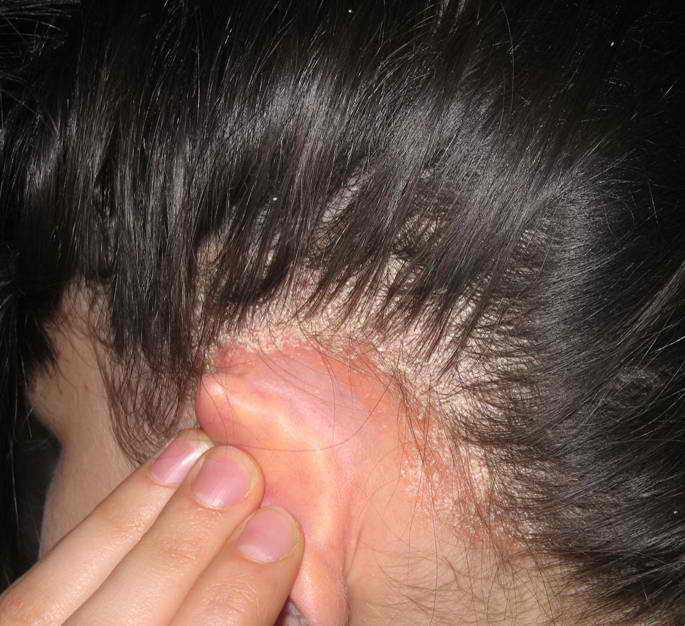
Основная статья:
Как правило, соответствующий диагноз больному может поставить дерматолог на основании только одного визуального осмотра.
Для более детальной диагностики:
Соскоб представляет собой забор материала для последующего исследования. Чешуйки анализируют под микроскопом и определяют характер поражения кожи — грибковый или дерматомикозный. Врач с помощью небольшого скальпеля отделяет необходимое количество чешуек, и помещает их на предметное стекло. Если в результате микроскопии выявляется наличие спор и мицелий, диагностируется дерматомикоз. Грибок определяется путем дополнительного посева материала на культурные среды.
Дерматоскопия проводится с помощью дерматоскопа. Устройство позволяет многократно увеличить обзор поверхности и произвести более точную оценку очаговых патологий.
Люминесцентные исследования осуществляются с применением ультрафиолетовой лампы. Кожа подсвечивается. Ее здоровые участки дают светло-синее свечение. Зоны, пораженные грибком, отливают зеленым, воспаленные очаги — белым. Такая методика, помимо своих диагностических свойств, дает возможность врачу осуществить прицельный забор материала с пораженных участков.
Гистология позволяет выявить внутриклеточный отек, незначительный акантоз, гиперкератоз, измененную форму выростов. При себорейной форме недуга для результатов гистологических исследований характерно наличие кокковой флоры, скопления липидов, симптомы перифолликулита.
Помимо лабораторной диагностики, дерматолог для идентификации себорейной экземы может направить больного к гастроэнтерологу, невропатологу, гинекологу, эндокринологу. Консультация и обследование у данных специалистов необходимы для выявления возможных сопутствующих заболеваний, которые и могут оказаться тем самым провокатором, из-за которого началась себорея. Пациент должен пройти УЗИ-диагностику органов брюшной полости, сдать кровь для иммунологических, гормональных анализов. При поражении век обязательна консультация с окулистом.
Окончательный диагноз необходимо четко дифференцировать от таких болезней, схожих по внешним проявлениям, как псориаз, микроспория, трихофития, истинная и профессиональная экзема.
Профессиональный подтип недуга исключается при отсутствии в анамнезе фактора воздействия неблагоприятных веществ. отличается от себорейной более выраженной симптоматикой: наличием везикулярных высыпаний, мокнутия, более плотных очаговых поражений и крупных чешуек. Трихофития и микроспория отличаются от себорейной экземы характером шелушения. Оно скорее отрубевидное, нежирное. При исследовании выявляются мицелии грибов.
Терапия данной формы заболевания проводится согласно назначению врача. В качестве лекарственных форм широко используются таблетки, мази, лосьоны, шампуни. В обязательном порядке назначается диета, проводится противомикробное лечение, выписываются витамины. По решению лечащего врача может быть рекомендована гормональная терапия. Если к общему заболеванию добавляется повторное инфицирование, проводится антибактериальное лечение.
Для эффективного лечения заболевания необходимо проводить терапию, как текущих симптомов, так и фоновых недугов — потенциальных провокаторов болезни.
Хороший эффект при комплексной терапии себорейного типа экземы дают такие физиопроцедуры, как:
Это воздействие на очаговое поражение импульсным магнитным полем. Процедура оказывает мощный противовоспалительный, трофический, гипотензивный, обезболивающий и успокаивающий эффект. Под воздействием импульса тонизируются сосуды. Они расширяются, активируется микроциркуляция кровотока, уменьшается отечность, повышается обмен.
Это воздействие на пораженный участок охлажденными газами или воздухом. Больной помещается в криокамеру. Процедура улучшает обмен веществ, улучшает целостное состояние организма, терморегуляцию, повышает качество иммунного ответа, снижает зуд.
Это обработка переменным электрическим током. Физиопроцедура проводится при помощи профессионального аппарата. Токовые импульсы малой силы под большим напряжением проходят через газ, оказывая локальное воздействие. Во время процедуры используются разные по форме насадки. На человеке не должно быть надето металлических предметов.
Лечение лазером предполагает несколько методов воздействия:
Воздействие лазером оказывает прекрасную биостимулирующую поддержку организма. Уменьшается отечность, снижается зуд, гиперемия, способствует быстрому заживлению и восстановлению кожи, продлевает этапы ремиссии, снижает частоту и силу обострений.
Криомассаж отличается от криотерапии локальной формой воздействия. Пораженная часть кожи массажируется жидким азотом, иногда льдом. Такая процедура не только оздоравливает, но и омолаживает кожу, активизирует обменные процессы, метаболизм, расширяет сосуды, повышая их тонус, нормализует кровоток, устраняет боль, зуд, отечность, оказывает благотворное влияние на тургор кожи и на организм в целом.
В форме мазей больным выписывают:
Из гормональных средств назначают:
Основная статья:
Препараты в форме таблеток — это, как правило, витамины, антимикотические средства, антигистаминные препараты и антибиотики.
Антимикотические средства:
Витамины:
Антибактериальная терапия проводится только в исключительных случаях, при возникновении вторичного инфицирования.
Основная статья:

Для ухода за волосистой поверхностью дермы при себорейной экземе назначают:
Для данной формы заболевания характерно выделение излишнего кожного сала. Поэтому больным рекомендовано исключить из своего рациона:
В ежедневный рацион необходимо включить:
Основная статья:
Для терапии в домашних условиях широко используется жидкий деготь, масло чайного дерева и фитотерапия.
Полстакана высушенных березовых почек заливают литром воды и держат на огне в течение 15 минут. Полученный отвар охлаждают, процеживают и ополаскивают им проблемные участки кожи. Средство также допустимо добавлять в ванну. Применять отвар для водных процедур можно ежедневно до полного выздоровления.
По две столовые ложки масла оливы, увлажняющего крема и экстракта золотого уса смешать в емкости. В тщательно перемешанную смесь вливают 1 ч.л. валерианы. Маску наносят на поверхность головы или пораженный участок тела за два часа до водных процедур. Затем все смывают. Средство следует использовать не чаще 1 раза в неделю.
Для изготовления настойки залейте 20 г аптечной коры дуба литром горячей воды. Подержите раствор на водяной бане до 12-15 минут. Охладите и процедите отвар. Пропитайте в растворе марлевую прокладку или тампон. Прикладывайте компресс к пораженному участку на 20-30 минут 1 раз в день.
Одну головку чеснока и 100 г крапивы размельчают в однородную массу. Полученную кашицу намазывают на патологичный измененный участок на 10-15 минут 2-3 раза в неделю. Средство можно использовать до достижения стойкой ремиссии.
Для обработки пораженной поверхности часто используют раствор из концентрата чайного дерева, имеющего прекрасные антисептические характеристики. В полный стакан прохладной воды капните 1-2 капли концентрированного средства, купленного в аптеке. Размешайте, смочите в жидкости ватный спонж, и протрите им проблемный участок. Процедуру следует повторять ежедневно. В качестве профилактики каплю масла можно добавлять в обычный уходовый шампунь или гель для душа.
Возьмите 11 картофельных клубней. Очистите. Натрите картофель на терке с мелкими зубчиками. Полстакана полученной кашицы смешайте с одной чайной ложкой жидкого меда. Возьмите марлевый бинт и сформируйте из него компресс или повязку. Разложите на ней кашицу слоем не более 1 см. Приложите повязку к пораженному участку кожи и зафиксируйте с помощью еще одного бинта или жгута. Носить компресс следует 1,5-2 часа в день ежедневно до полного выздоровления. Рецепт противопоказан людям, имеющим пищевую аллергию на мед.
Все народные рецепты можно использовать только совместно с комплексной терапией и только после консультации с врачом!
Основная статья:
Людям, страдающим себорейной экземой, не рекомендуется:
При заболевании необходимо:
Основная статья:
К профилактическим мерам относят регулярную личную гигиену. Ведение здорового образа жизни, сбалансированное питание, ношение свободной одежды из натуральных материалов и минимизацию контактов с агрессивными бытовыми химическими средствами.
Себорейная экзема — сложное заболевание. Если его не лечить или делать это неправильно, к недугу может присоединиться вторичная инфекция.
Распространенные виды осложнений:
Себорейная экзема — это незаразное заболевание. Оно проявляется вследствие снижения иммунитета, стрессовых факторов и других неполадок в организме. Заболеть экземой после контакта с больным невозможно.
Основная статья:
Течение себорейной экземы у детей ничем не отличается от симптомов заболевания у взрослых. Чаще всего данная форма недуга поражает младенцев до 3 месяцев и детей, страдающих лишним весом. Как правило, маленький ребенок не может сдерживаться и расчесывает зудящие участки, что часто приводит к вторичному инфицированию пораженной области стафилококковыми бактериями.
Основная статья:
Себорейная экзема у женщин во время беременности — это не редкость. Особенно, если женщина имеет предрасположенность к заболеванию, или оно уже случалось с ней раньше. Болезнь у будущей мамы протекает так же, как и у обычной женщины. А вот лечение недуга проходит по-другому. Ей нельзя использовать многие средства, показанные для терапии в обычном состоянии. Чаще всего это касается гормональных средств и антибиотиков, которые могут навредить плоду. Подобрать безопасную терапию женщине в положении может только ее лечащий врач. Как правило, в таком случае дерматологи рекомендуют строгую диету, выписывают мази, бальзамы, шампуни с содержанием цинка, пантенола, противоаллергические средства.
Известная телеведущая Елена Малышева рассказывает о симптомах и лечении себорейной формы экземы.
Прогноз для больных себорейной формой экземы, несмотря на всю сложность болезни, достаточно благоприятен. Во многом эффективность терапии зависит от точности соблюдения больным всех предписаний. Пролечив все хронические инфекции, придерживаясь диеты и здорового образа жизни, человек может навсегда избавиться от болезни или добиться достаточно длительной и стойкой ремиссии.