
Диета при псориазе
Может ли быть температура при псориазе — Сайт о псориазе
Что такое псориаз
Внешний вид псориаза — это шелушения и высыпания на коже, так называемые бляшки разных размеров, которые вызывают зуд. Сыпь, кроме зуда, может в некоторых случаях кровоточить и трескаться.
Если наблюдается мокнущий характер сыпи, то это говорит о том, что болезнь развивается очень стремительно. Чаще всего пятна псориаза появляются на таких местах, как локти, волосистая часть головы, колени, но могут располагаться и на других частях тела.
Иногда у человека может быть псориаз, который поражает суставы, псориатический артрит. Такие бляшки обычно красного цвета и приподняты над поверхностью кожи.
Развивается данное заболевание по причине того, что основные клетки кожи (кератиноциты) не могут нормально созревать и размножаться. К этому может привести большое количество факторов: от наследственности, до нарушений в работе иммунной системы. Самым частым видом является псориаз головы.
Причины псориатической болезни
Поверхность кожи представляет собой роговой слой чешуй, отшелушивающихся время от времени. При псориазе число этих частиц превышает здоровые показатели в несколько раз. Точное происхождение болезни до конца не исследовано, есть лишь предположения.
В ряде случаев (до 70 %) недуг обусловлен наследственными факторами, сбоями иммунитета на генном уровне, что проявляется в возрасте от 15 до 35 лет. Другая разновидность обнаруживается у людей после 50 лет. Ее объясняют негативными изменениями состояния иммунитета. Первый вид обнаруживает себя на коже, а второй поражает ногти, суставы.
Виды псориаза и его симптомы
Псориаз обычно протекает с рецидивами, обострениями, наблюдающимися время от времени. Различают следующие виды заболевания:
- Обычный, с появлением бляшек, увеличивающихся в периоды обострения;
- Пустулезный, с образованием сыпи в виде небольших пузырьков с жидкостью, превращающейся в гной при запущенных стадиях;
- Точечный, с проявлением микро-очагов по всему кожному покрову;
- Псориаз, поражающий ногти, в результате чего они меняют цвет и форму вплоть до потери ногтевой пластины;
- Эритродермия — образование пораженных участков значительных размеров по всей поверхности тела.
Бляшечный, или вульгарный, псориаз является наиболее распространенным среди других форм этой болезни. Начинается он с мелких высыпаний на коже, затем папулы становятся ярко-красными и покрываются чешуйками серебристого или белого цвета.
Такие папулы достаточно быстро увеличиваются в размерах и могут образовывать большие очаги поражения кожи, которые отграничены от окружающей здоровой кожи. Данный вид псориаза обычно наблюдается на волосистой части головы, локтях и коленях.
При псориазе волосистой части головы также наблюдаются высыпания, которые сопровождаются сильным зудом.
Псориаз ногтей также довольно распространен. Основные симптомы проявляются на ногтях, на которых появляются точечные углубления, свободный край ногтя утолщается. Иногда под ногтем могут появиться и характерные для псориаза папулы.
Каплевидный псориаз — его характерным признаком является мелкая сыпь по всей коже, которая покрыта мелкими чешуйками. Такая сыпь может быть следствием какого-либо инфекционного заболевания, очень часто появляется после ангины. По форме высыпания напоминают каплю воды, отсюда и название.
Артропатический псориаз характеризуется поражением суставов, а на коже проявлений может и не наблюдаться. Поражаются в основном мелкие суставы на стопах и кистях рук.
Симптомами такого вида псориаза являются припухлости на стопах и кистях, локализация боли неясная и есть деформация суставов. Такой псориаз очень похож на ревматоидный артрит, поэтому, кроме консультации дерматолога, необходимо пройти лечение и у ревматолога.
В основном это заболевание развивается после 40 лет.
Самой тяжелой формой заболевания является псориатическая эритродермия. Тяжесть болезни обусловлена тем, что очаги становятся очень обширными и покрывают большое количество кожного покрова.
Кожа приобретает багрово-красный цвет, шелушение поверхности очень сильное. Сопровождают такой псориаз высокая температура, увеличение лимфатических узлов, плохой анализ крови, выпадение волос и бессонница.
Причиной развития такой формы псориаза может являться неправильное лечение или его отсутствие.
Экссудативным псориазом чаще болеют дети, люди в пожилом возрасте, у кого диагноз гипертония и сахарный диабет. Сопровождают такой псориаз следующие симптомы: корка из чешуек желтого цвета, сильная отечность, папулы яркого цвета, сильный зуд и жжение. На ладонях и подошвах ног может развиваться мозолистый, пустулезный, бляшечный и лентикулярный псориаз.
Стадии развития и диагностика болезни
Болезнь развивается у человека поэтапно. Вначале наблюдается прогрессирующая стадия, которая характеризуется наличием высыпаний на коже, которых большое количество и они ярко-красного цвета.
В месте повреждения кожи начинает развиваться синдром Кебнера, то есть на этом месте появляются бляшки псориаза. Далее болезнь переходит в стационарную стадию, когда новых высыпаний не появляется, но есть обширные очаги бледно-розового цвета и крупные бляшки.
При регрессирующей стадии сыпь постепенно бледнеет, шелушение прекращается. Рассасывание бляшек часто начинается с центра.
Иногда на локтях и коленях могут оставаться дежурные бляшки.
Стадии развития и диагностика болезни
При этом недуге наблюдается хроническое воспаление отдельных кожных участков. Болезнь протекает длительно.
Известно, что кожа человека состоит из 3-х слоев: эпидермиса, дермы и гиподерма. В верхнем, поверхностном слое, именуемом эпидермисом, постоянно происходит процесс отшелушивания от кожи роговых чешуек.
Их место занимают новые клетки из более глубоких кожных слоев. Так происходит обновление кожи у любого здорового человека.
При псориазе происходит воспаление этого поверхностного слоя, в результате чего клетки из глубоких слоев кожи начинают делиться с большой скоростью, приводя к скорейшему отторжению верхних слоев эпидермиса. На поверхности кожи в этом случае можно наблюдать заметное шелушение.
Опасности и последствия для беременных женщин
Чем опасен псориаз для мужчин? Это осложнения в виде:
- Псориатического артрита;
- Сбои в работе сердечно-сосудистой системы;
- Нарушения функции печени.
Начинаясь в возрасте от 15 до 20 лет, недуг может привести к потере трудоспособности в раннем возрасте и инвалидности. Ремиссия от 30 до 50 лет сменяется обострением в 55. Болезнь охватывает поражением суставы и жизненно важные внутренние органы. Характерные особенности объясняются меньшей дисциплинированностью мужчин, склонность к употреблению алкоголя.
При игнорировании первых признаков болезнь может принять вульгарную форму. Например, паховый псориаз развивается в интимной части тела и нарушает реализацию сексуальной функции. Первый симптом — высыпания, которые приносят дискомфорт, зуд, жжение. Чтобы провести диагностику, делают биопсию и исследуют кровь.
Необходимо своевременное обращение к специалисту — дерматологу, чтобы начать курс оздоровления.
Любое нарушение здоровья во время беременности может привести к осложнениям, а возможность принимать препараты ограничена. Если имеется предрасположенность к болезни, рекомендуется проконсультироваться у дерматолога еще до наступления данного состояния.
Разрешенных препаратов очень мало. Поэтому нужно часто бывать на свежем воздухе, избегать стрессов, посещать врача со всеми проблемами, выполняя его указания.
Лечение проводится под строгим контролем специалиста при исключении самостоятельных действий. Любое применение мазей и таблеток без предварительной диагностики и учета беременности может привести к негативным последствиям.
Как выглядят первые признаки псориаза
Человек может заподозрить псориаз, если начал замечать у себя небольшие кожные поражения, располагающиеся, как правило, на локтевых и коленных сгибах, а также на волосистой части головы. Если болезнь прогрессирует, то поражением охватываются уже значительные участки кожи.
Можно говорить о появлении первых симптомов заболевания, если на коже начали образовываться возвышения с четко очерченными границами. Они имеют розоватый оттенок и шелушащуюся поверхность.
Если по этим чешуйкам поскоблить, то они будут легко отделяться, оставляя после себя розовую пленочку. Если продолжать скоблить чешуйки (чего нельзя категорически делать), то на поверхности появятся капельки крови.
Виды псориаза и его симптомы
Кожные покровы регулируют температуру, водно-солевой баланс, являются препятствием для попадания инфекции. Опасен ли псориаз, если он не позволяет выполнять данные функции правильно? Повышение температуры, инфекции и нарушенный водный обмен приводят к большой нагрузке на важные внутренние органы. Тяжелые формы могут значительно нарушить функции при обострениях.
Осложнения псориаза — это развитие воспаления в пищеварительном тракте, сбои в сердечной деятельности, диабет. На всевозможные последствия и их значительность влияют:
- Степень поражения кожных покровов;
- Частота рецидивов;
- Своевременность лечения и принятия мер.
Симптомы псориаза чаще всего проявляются в зимний период, поскольку в это время человек редко контактируется с солнцем.
Но и здесь вопрос спорный: существует так называемый «летний» псориаз, когда состояние усугубляется в жаркий период. Например, при поражении кожи головы волосы у человека могут не вовлекаться в процесс, но встречаются случаи, когда страдает и кожа, и волосяные луковицы. С течением времени «псориатическая корона» может затрагивать и зону ушей, лба, виски.
В случае с ладонно-подошвенным псориазом высыпания локализуются преимущественно на стопах и ладонях. Они становятся настолько болезненными, что человек ощущает трудности при передвижении и выполнении элементарной работы. В пустулах имеется прозрачное содержимое, поэтому раны часто мокнут и приносят массу дискомфорта.
При поражении ногтей пластина покрывается ямами – это явление иногда называют «наперсточный псориаз». Также из признаков такого заболевания – изменение цвета ногтя, отслаивание пластины, что визуально напоминает признаки грибкового поражения.
Первыми симптомами псориаза является:
- ощущение слабости;
- усталость;
- ощущение подавленности;
- кожный зуд;
- раздражительность.
Заразен ли псориаз?
Псориаз — быстро развивающееся заболевание, особенно если поражается лимфатическая система. В таком случае обострение может проявиться в виде поражения 70 % кожных покровов.
Пациент приобретает вид, пугающий окружающих. Заметными становятся пятна, точки — очаги поражения.
Медициной доказано, что эти проявления не передаются от одного человека к другому посредством контактов или прикосновений. Однако заболевание требует терапии, к выбору которой следует отнестись максимально серьезно.
Если лечение проводится неправильно, с превышением доз лекарств, ситуация может усугубиться. Очень важным является выбор квалифицированного специалиста.
Как лечить псориаз?
В настоящее время от псориаза нет способов излечения, получается только добиться более или менее длительной ремиссии, вплоть до нескольких лет. Но эту болезнь все равно надо лечить, так как необходимо сводить к минимуму ее проявления.
Врач может назначать системное лечение. В этом случае проводят инъекционную или таблетированную терапию при псориазе.
Среди препаратов сильнодействующие лекарства, которые в основном применяют при тяжелых формах течения болезни, особенно в тех случаях, когда любая другая терапия оказывается неэффективной. Такие препараты оказывают противовоспалительное действие, снижают скорость деления клеток, устраняют покраснения и шелушение.
Многие из них имеют немало побочных эффектов, поэтому применяться должны строго по назначению и под наблюдением врача.
Также для лечения псориаза используются и гомеопатические средства, но они редко дают ощутимый эффект.
Такой способ лечения, как фотохимиотерапия, способен давать хорошие результаты в лечении. Метод основан на воздействии на пораженные участки ультрафиолетовыми лучами.
Давно разработаны специальные установки, которые направленно облучают только нужные участки кожи, не повреждая здоровые сегменты. Этот момент особенно важен, особенно если речь идет об узколокальном воздействии, например, при псориазе ногтей.
Если этого требуют назначения, лечение фотохимиотерапией сочетают с другими препаратами.
Также не стоит пренебрегать и народными средствами в борьбе с этой болезнью. Поскольку недуг известен издревле, то человечество изобрело немало способов излечения с помощью силы растений.
Хорошо помогают примочки или ванны с отваром чистотела, ромашки, череды.
Ладонно-подошвенное воспаление способен снять чайный гриб. В емкость, где он произрастает, на полминуты опускают ступни или кисти, а затем, не вытирая, высушивают.
Применение народных средств также следует согласовывать с лечащим врачом, чтобы избежать несовместимости медикаментозных и растительных препаратов.
Большинство современных методов дает очень хороший эффект в борьбе с болезнью, но, тем не менее, нельзя вывести какие-то определенные формулы, которые были бы одинаково действенны для всех пациентов. Этот недуг имеет признаки индивидуальности, и терапия должна назначаться специалистом в каждом конкретном случае отдельно.
Чем опасен псориаз если его своевременно не лечить? Организовать терапию правильно очень важно, так как ухудшить состояние может любая ошибка со стороны пациента или врача. Специалист должен отнестись к проблеме очень ответственно, исключив самолечение пациента.
Так при длительном воздержании от применения цитостатиков и кортикостероидов ремиссия устанавливается надолго, а обострения редки. Тем не менее данные препараты назначаются.
Успех достигается правильной дозировкой, своевременной отменой, осуществленной постепенно. Важную роль в ходе оздоровления играют питание и укрепление иммунитета.
Не забывайте, что нарушение правильной диеты, ангина и ОРВИ могут спровоцировать обострение.
Перед тем как выбрать вид терапии дерматолог должен провести тщательное обследование, а также учесть симптомы, состояние здоровья пациента, наличие сопутствующих хронических или острых заболеваний, возраст. Опытный доктор назначит безопасные препараты с минимальным количеством побочных эффектов.
Если через несколько недель-месяцев болезнь не переходит в регрессивную стадию, лечение недуга должно быть скорректировано.
При лечении псориаза используются системные лекарственные препараты следующих групп:
- иммунодепрессанты, которые снижают активность лимфоцитов, отвечающих за деление клеток кожи;
- ретиноиды или производные витамина А, которые отвечают за нормализацию процесса созревания клеток;
- средства для лечения злокачественных опухолей, которые замедляют процесс размножения нетипичных клеток кожи;
- цитостатики;
- антигистаминные препараты;
- гепатопротекторы;
- энтеросорбенты.
Основные виды физиотерапии:
- ПУВА-терапия, при которой используется ультрафиолетовое облучение наружно. Средняя продолжительность курса – от 15 до 30 процедур;
- селективная фототерапия, при которой очаги воспалений «просвечиваются» ультрафиолетовыми лучами высокого диапазона. Средний курс – от 15 до 25 процедур;
- лазерная терапия, при которой применяются лучи лазера различной длины и частоты. Благодаря лазеру, очаги воспаления быстрее заживают, удается избежать образования рубцов и шрамов;
- монохроматическое излучение, когда очаги просвечиваются лампой. Данный метод актуален, если бляшки занимают менее 10% кожного покрова. Средняя продолжительность курса – от 10 до 30 сеансов;
- ультразвук, которая применяется для снятия болевых ощущений и зуда;
- курс лечения на аппарате Бетатрон – магнитная терапия, которая снимает болевые ощущения, зуд, укрепляет общее состояние;
- электросон – процедура, когда на протяжении 30-60 минут импульсы посылаются в головной мозг, нормализуется работа нервной системы, человек меньше расчесывает раны, бляшки быстрее заживают. Средняя продолжительность курса – от 5 до 15 сеансов;
- гипертермия, когда на пораженные участки накладываются подушечки с нагретым до определенной температуры содержимым. Средний курс лечения –з от 10 до 20 процедур;
- капельницы от псориаза или плазмафарез, гемодиализ, которые способствуют очищению крови.
Лечение псориаза головы предполагает использование таких средств:
- шампуни с дегтем;
- комплексный уход с цинк-пиритионом;
- шампуни и ополаскиватели с кетоконазолом;
- средства с хлороксином;
- детские шампуни.
Такие продукты смягчаю кожу головы, ускоряют процесс заживления ран и предотвращают развитие воспалительных очагов. К тому же, псориатическая болезнь – это не повод запускать волосы, которые также нуждаются в должном уходе. Но от окрашивания, кератинового выпрямления, применения масок, выпрямлений утюжком, химических завивок и прочих манипуляций стоит на время отказаться.
- Основная задача любого лечения – это снижение выраженности симптомов болезни.
- Все препараты и методы должен подбирать исключительно опытный дерматолог. Возможно, понадобиться консультация трихолога, гинеколога, уролога, миколога, невролога и др.
- Для лучшего эффекта необходимо сочетать методы лечения и препараты. Как правило, местная терапия сопровождается приемом лекарств внутрь, а также подкрепляется физиотерапевтическими методиками.
- При выборе метода лечения нужно уделять внимание клинической картине болезни.
- Псориаз необходимо лечить в комплексе с другими заболеваниями. Например, при сахарном диабете или поражениях щитовидной железы.
При наличии у человека начальной стадии болезни могут назначаться более щадящие препараты. После наблюдения за состоянием больного план лечения может измениться.
Основной целью лечения псориаза является ликвидация высыпаний на коже и предотвращение появления новых в дальнейшем. Иногда бывают случаи, когда не требуется лечения псориаза.

Отдельно для каждого случая заболевания, с учетом особенностей протекания болезни и назначается лечение.
Врач сначала должен изучить историю болезни человека и определить, после каких факторов появляются рецидивы псориаза. Зависеть это может от времени года, наличия инфекционного заболевания, нервного стресса и других провоцирующих факторов.
Также перед назначением того или иного медикамента обязательно необходимо учитывать возраст пациента, его текущее состояние и насколько сильно распространены высыпания на коже. Например, если бляшки находятся только на локтях и коленях, то нет необходимости назначать интенсивное лечение.
В таком случае можно ограничиться диетой, исключением алкоголя, психологической разгрузкой. Любой из назначенных лекарств не даст полной гарантии, что рецидива псориаза не будет.
Главное в лечении этой болезни — это своевременность, так как в запущенной форме псориаз плохо поддается воздействию лекарственных препаратов и может привести к очень серьезным осложнениям.
Самым распространенным препаратом от данного заболевания является мазь. Лечение псориаза мазями помогает значительно уменьшить зуд в местах высыпаний, боль и жжение.
Большинство таких препаратов изготавливают на жировой основе. Каждая мазь также назначается с учетом количества очагов псориаза, стадии болезни и ее формы.
Кроме жировой основы, в состав препарата входят и другие лечебные компоненты, такие как щелочь, ментол, ихтиол, борная кислота, сера, деготь. Если у пациента наблюдается аллергия на ту или иную мазь, то продолжать использовать ее нельзя и необходимо заменить на другой препарат.
Все мази от псориаза можно разделить на следующие группы: зудоуспокаивающие, отшелушивающие, смягчающие, противовоспалительные и рассасывающие. Самыми эффективными мазями при прогрессирующей стадии является мазь на основе ланолина и свиного сала совместно с салициловой и борной кислотой.
Подтвердили свою эффективность и мази, в состав которых входит деготь: антипсорин, мазь антрамициновая и коллоидин. Если имеются глубокие поражения кожи, хорошо помогают мази, основа которых солидол жировой или синтетический.
Действие такого препарата усиливается при наличии других лечебных веществ. Такая мазь не имеет побочных эффектов, даже если она применяется достаточно долго.
Еще один вид мазей от псориаза — лекарство с нафталаном. Это вещество снимает зуд, отшелушивает, снимает воспаление и обезболивает.
К противопоказаниям можно отнести: прогрессирующую стадию псориаза, гипертонию, повышенную чувствительность кожи и анемию. В последнее время часто назначают мази, которые содержат противовирусные средства.
Их преимущество в том, что они не имеют побочных эффектов и в основном хорошо переносятся.
Что касается медикаментов и таблеток для внутреннего применения от псориаза, то здесь также нужен индивидуальный подход к каждому пациенту. У многих людей с таким заболеванием наблюдается дефицит микроэлементов в организме, поэтому для его восполнения назначаются различные витаминные комплексы. Их можно применять совместно с другими лекарствами, а также они не имеют побочных эффектов.
При тяжелой форме псориаза, когда необходима очистка организма от токсических веществ, иногда может назначаться тиосульфат натрия. Этот препарат позволят очистить организм и усилить обменные процессы.
Лечить псориаз в домашних условиях помогут народные методы. Иногда такое лечение может быть как дополнительное к медикаментозному, а в некоторых случаях даже заменить его. К народным средствам лечения псориаза относят: компрессы, ванночки, мази, настои и отвары.
Лечение псориаза на голове имеет целью, прежде всего, уменьшить сильный зуд. Для этого подходит обычное мыло с дегтем, настойка из травы девясила, с тертым репчатым луком и яичной мазью.
При псориазе ногтей и если есть очаги на руках можно использовать лечение пищевой содой. Развести ее небольшое количество с водой, пока не получится кашица, затем ватным тампоном промакивать очаги высыпания.
Свою эффективность в лечении псориаза доказали и такие народные средства, как бузина, прополис, разведенные перекисью водорода, березовые почки, семена льна, чистотел. /
Псориаз у детей также может лечится народными средствами. Например, делать компрессы из отвара ромашки, пить горячий отвар из корня одуванчика, корня лопуха и др. Также хорошо помогает теплая ванна с солью.
Осложнения на сердце
Обычно общее состояние заболевших не проявляет значительных нарушений. Но над патологическим процессом необходим контроль. Чем потенциально опасен псориаз? Из возможных усугублений ситуации можно перечислить следующие последствия.
1. Псориатическая эритродермия — тяжелая форма, следствие обычного или экссудативного псориаза. При этом поражается весь кожный покров. Подобная ситуация может быть спровоцирована:
- Длительным нахождением на солнце;
- Неправильным лечением обострений псориаза;
- Нарушением диеты: аллергены, алкоголь.
Наблюдаются симптомы: покраснение кожи и отечность, зуд, повышенная температура. Если при этом не принимать мер, употреблять алкоголь, возможен летальный исход.
2. Артрит в псориатической форме — следствие распространения патологии тканей на суставы. При этом внешних признаков не обнаруживается. Воспаление может сильно деформировать форму конечностей. Отсутствие своевременного реагирования иногда заканчивается операцией или даже ампутацией.
3. Генерализованный пустулезный псориаз — сложное и тяжелое состояние. Гнойных очагов становится очень много. Если не принять меры к воспалению, болезнь перейдет в стадию осложнений. При лечении снимают боль, применяют комплекс средств: препараты, физиотерапия, диета, народная медицина.
Заболевание весьма связано с социальными и психологическими последствиями. Бляшки образуются на видных местах, что приводит к изоляции от общественной жизни.
Люди теряют уверенность в себе, вплоть до ухода с работы. С другой стороны, окружающие относятся с недоверием к факту безопасности больного, ограничивают общение с ним.
Нередко такие обстоятельства заканчиваются депрессией и психологическими проблемами, доходящими до нервных срывов.
Проявляются ишемической, гипертонической болезнью, пороками митрального клапана, миокардитами (воспалением сердечной мышцы). К самому тяжелому последствию псориаза относится инфаркт миокарда, причем степень риска его развития особенно высока у молодых пациентов.
Диета при псориатической болезни
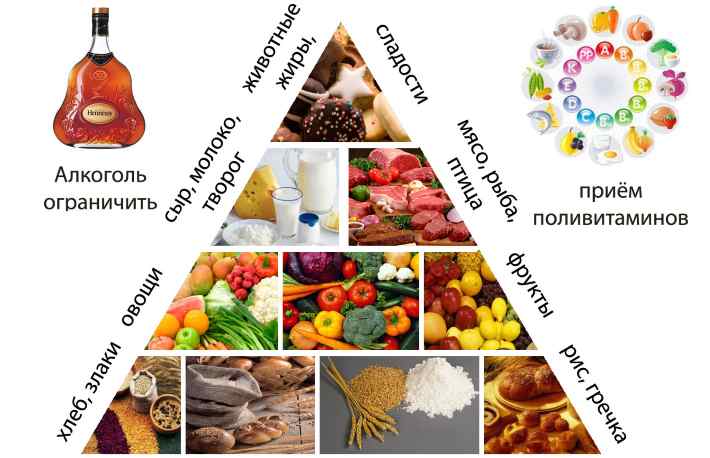
Если дерматолог поставил диагноз псориаз, он должен скорректировать питание. Так, разрешенными продуктами при такой болезни являются не красные фрукты, натуральные соки, овощи (редька, картофель, тыква, кабачок и др.), ягоды не красного цвета, зелень, орехи, нежирные сорта мяса и рыбы, морская капуста, кисломолочные продукты, хлеб цельнозерновой.
Если у человека есть предрасположенность к болезни, или он переживает любую стадию псориаза, строго запрещается есть сдобу, шоколад и какао, копченые, соленые, перченые блюда, маринады, животные жиры, яйца, утятину и свинину, а также красные фрукты и ягоды.
Категорически не рекомендовано есть фаст-фуд, газированные напитки, кофе, спиртное. Лучше ограничить употребление сахара и соли или исключить их из рациона полностью. С целью очищения организма необходимо пить воду – от 2 л в день, а также устраивать разгрузочные «яблочные» или «кефирные» дни.
Соблюдение диеты при псориазе можно отнести и к профилактике, и к одному из методов лечения. Режим питания должен быть разнообразным и содержать большое количество витаминов.
В ежедневный рацион должны входить фрукты, овощи, нежирное мясо (тушеное или вареное), зелень. Исключить необходимо соленые продукты и животные жиры.
Очень полезным продуктами для больных псориазом являются арбуз, тыква, морковь, ежевика, капуста, смородина, картофель, орехи, свекла, редька, морепродукты, абрикос, рябина.
Диета для человека, больного псориазом, должна разрабатываться индивидуально, учитывая стадию болезни и особенности ее протекания. Можно делать разгрузочные дни: яблочный, кефирный, мясной, овощной и творожно-кефирный. Если болезнь обостряется, то лучше всего мясо полностью исключить из рациона питания.
Диета при псориазе
Для лечения и ремиссии просто необходима правильная диета при псориазе, так как очень важно знать что можно и что нельзя есть при псориазе, и в этом нам поможет таблица диеты при псориазе, в которой перечислены необходимые продукты и витамины для питания.

Основой диеты если у Вас является поддержание кислотно-щелочного баланса в организме. Причем щелочная реакция должна быть намного больше чем кислотная.
Поэтому ежедневный рацион продуктов при псориазе должен состоять на 65-75% из щелочеобразующих, и на 25-35% из кислотообразующих. В первую очередь щелочеобразующими являются овощи и фрукты. К кислотообразующим относятся продукты, содержащие белки крахмала, жиры и масла — мясопродукты, зерновые, сливки, сыр, картофель.
В первую очередь подразумевает большое употребление воды, в день её необходимо употреблять 7-10 стаканов. Еще лучше пить только очищенную дистиллированную воду и свежевыжатые соки.
Диета при псориазе: таблица продуктов
Из многочисленных рецептов и диет, распланированных и подобранных в процессе изучения этой болезни, более понятными и простыми для понимания остается диета при псориазе таблица продуктов и составление правильного питательного рациона полностью удовлетворяющего потребности питающегося.
Все таблицы с различными диетами находятся внизу страницы, пробуйте и решайте какая диета при псориазе подойдет Вам лучше.
Диета и питание при псориазе
Итак, некоторые правила и рекомендации питания при псориазе, и из чего должна состоять правильная диета:
- Необходимо чтобы дневной рацион на три части состоял из свежих овощей и фруктов. Прежде всего, это салаты из свеклы, моркови и капусты. Также в основу диеты следует добавить корневой сельдерей, лук, чеснок, тмин, укроп, огурцы и др.
- Еще одна часть рациона обязательно должна состоять из протеинов (семечки, сырые орехи, белок куриного яйца, нежирное мясо).
- И последняя часть дневного рациона при псориазе — гречка, перловка, горох и бобы. Плюсом будет употребление натуральных сладостей — финики, изюм, курага.

Что нельзя есть при псориазе
В первую очередь, диета при псориазе должна быть без цитрусовых, шоколада, цельного молока с большой жирностью. Нельзя есть в больших количествах мёд и продукты, в состав которых входит красный пигмент, к таким относятся помидоры, перец, клубника и другие — именно эти продукты то, что нельзя есть при псориазе ни в коем случае.
Правильное питание при псориазе — залог хорошего состояния кожи, поэтому так необходимо свести на нет употребление кислого, острого, копченого, сладкого. Стоит также обратить внимание на потребление соли, и постараться сократить её потребление и других соленых продуктов.
Запрещенные продукты при псориазе, это те, которые могут оказывать аллергические реакции, которые крайне не желательны при лечении псориаза. Стоит особое внимание обратить на , его употребление необходимо резко ограничить.

Что можно есть при псориазе
Самое полезное в питании при псориазе это употребление растительных масел с полиненасыщенными кислотами в составе. Эти кислоты необходимы для обеспечения противовоспалительных и противоаллергических процессов в организме.
Для поддержания работы печени необходимо есть продукты с достаточным количеством клетчатки. Также клетчатка — это залог регулярного опорожнения кишечника, поддержание баланса минералов и обеспечение нормального обмена веществ.
Поэтому важными продуктами при псориазе будут различные салаты с растительным маслом, каша гречневая и овсяная, винегрет, говяжья печень, сыр, творог.
Для поддержания крепости стенок сосудов, здоровья кожи, ногтей, организму всегда необходимы витамины, а при псориазе их необходимость возрастает в разы.
Диета для больных псориазом также должна включать в себя витамины группы A, B и D. Кроме поддержания здоровья ногтей, волос и кожи, приводят в порядок состояние нервной системы.
В диету при псориазе обязательно должна быть включена свекла. В ней содержатся витамины группы В, провитамин А и большое количество органического натрия, йода, цинка, марганца, много железа, магния и т.д.
Голодание при псориазе
Диета при псориазе включает в себя обязательную очистку организма, и в этом нам поможет голодание при псориазе (в неделю примерно 20 или 30 часов голодания). Постарайтесь выделить один день на протяжении которого ничего не будете есть и пить, кроме дистиллированной воды. После дня голодания, на утро можете съесть салат из свеклы, моркови и капусты, выпить , а дальше снова по расписанию диеты.
Результат после голодания и соблюдения диеты при псориазе будет колоссальным, и уже через 2-3 недели можно почувствовать улучшения состояния организма. Не забывайте, что алкоголь при этом является не допустимым.
При поведении, когда неуклонно соблюдается диета при псориазе можно заметить, как изменится состояние кожи и не будет больше неудобств, мешающих свободной, спокойной жизни без явно заметных следов псориаза.
Таблицы диет и питания подробно (нажмите чтобы увеличить)
Мои источники:
Плейлист видео про псориаз (выбор видео в правом верхнем углу)
Поделиться с друзьями:
https://www.youtube.com/watch?v=dggXW-kgAuw
Какая температура тела у человека при коронавирусе
Температура при коронавирусе является одним из главных симптомов. Но проявляется она у пациентов очень по-разному, как в виде сильной гипертермии, так и совсем незначительным повышением.
Есть ли температура при коронавирусе, обязательно ли должна быть
Повышенная температура тела при болезни коронавирусом является основным и одним из первых признаков заражения. Ее измеряли в российских аэропортах у туристов на начальном этапе эпидемии, при ее наличии жителям страны рекомендуют вызывать врача в настоящий момент.
Так или иначе, жар наблюдается у всех инфицированных COVID 19. Он может отсутствовать только у бессимптомных носителей вируса, однако и у них лихорадка отмечается, если болезнь все же переходит к активной фазе.
Когда и через сколько дней появляется температура у человека при коронавирусе
Обычно гипертермия наблюдается у людей на 2-7 день после заражения. В редких случаях от момента инфицирования до появления жара проходит 2-3 недели — это максимальная длительность инкубационного периода.
Какая температура тела у человека при коронавирусе
Жар при COVID 19 не всегда бывает сильным, как во время гриппа. Одни пациенты испытывают слабые симптомы вирусного заболевания, другие сразу сталкиваются с тяжелым течением болезни.
Какая температура у детей, подростков при коронавирусе
У детей инфекция часто протекает нетипично, не всегда сопровождается жаром. Некоторые малыши, подростки совсем не испытывают лихорадки. У других наблюдается повышение до 37,5-38 °С всего на несколько часов, а потом жар спадает. Основными симптомами становятся обычно кашель, затрудненное дыхание. Большинство детей переносят инфекцию с минимальными осложнениями для дыхательной системы.
Какая температура тела у взрослых при коронавирусе
Жар при COVID 19 у взрослых зависит от общего состояния здоровья, формы заболевания. Человек, переносящий китайскую инфекцию легко, может столкнуться с кашлем, слабостью при совершенно нормальном показателе 36,6 °С либо отметить повышение до 38 °С.

Врачи отмечают, что небольшой жар фиксируется обычно в возрасте младше 30 лет. Чем старше человек, тем выше вероятность, что его организм сразу отреагирует сильной лихорадкой.
Всегда ли при коронавирусе высокая температура
Бессимптомное течение COVID 19 может вообще не сопровождаться жаром или давать незначительное повышение. Если ситуация не меняется к худшему на протяжении 5 дней, можно говорить о легком ходе болезни, когда вирус затрагивает в основном верхние дыхательные пути без развития пневмонии.
Бывает ли температура 37 при коронавирусе
Субфебрильная повышенная температура наблюдается при коронавирусе довольно часто, она может не превышать 37 °С. Прежде всего, незначительный жар бывает у пациентов, переносящих инфекцию с минимальными симптомами. Отсутствие сильной лихорадки может говорить о том, что вирус проник в организм недавно, в небольших количествах, поэтому урон для здоровья от него пока минимальный.
Какая температура считается повышенной при коронавирусе
Нормальными для человека считаются значения в диапазоне 36,6-37,2 °С. Но в здоровом состоянии они должны меняться в течение дня в зависимости от внешних условий и самочувствия.
Заподозрить симптомы коронавируса можно, если градусник показывает больше 37 °С на протяжении часа и дольше.
Резко ли поднимается температура при коронавирусе
Лихорадка у человека является ответом защитной системы на вторжение, организм таким образом пытается уничтожить патоген. Насколько быстро и резко начинается жар, зависит как от состояния иммунитета, так и от количества вируса, попавшего в ткани. Чем больше вирионов атаковало клетки человека, тем быстрее появляется температура во время коронавируса.
Резкий переход от нормального состояния к лихорадке характерен также для тяжелого течения болезни. Если с первых дней у человека отмечается жар 38,5-39 °С, не исключено развитие воспаления легочных тканей.
Может ли быть пониженная температура при коронавирусе
Иногда не только отсутствует гипертермия, но наблюдается обратный процесс, показания на градуснике падают вплоть до 36 °С. Такое может происходить, если у пациента есть гормональный дисбаланс и хронические заболевания щитовидной железы.
Понижение значений наблюдается в период восстановления, после подавления инфекции иммунной системой человека. Пациент избавляется от симптомов болезни, но может какое-то время испытывать слабость, упадок сил.
При какой температуре отправляют на карантин из-за коронавируса
В настоящий момент обязательный 14-дневный карантин должны соблюдать абсолютно все пациенты с диагностированным COVID 19 и контактировавшие с ними лица.

Чем измеряют температуру у человека при коронавирусе
Для измерений используют как ртутные, так и электронные термометры. Последние считаются более точными и удобными в использовании, результаты они показывают через несколько секунд.
Если речь идет о замерах в условиях стационара, то здесь могут быть использованы бесконтактные инфракрасные устройства повышенной точности. Они не требуют стерилизации после осмотра конкретного человека, поэтому для контроля за состоянием большого количества пациентов более практичны.
Сколько времени держится температура при коронавирусе
В легких случаях гипертермия у человека сохраняется от 1 до 6 дней. Если жар не проходит спустя неделю, необходимо назначить больному противовирусную терапию и сделать компьютерную томографию легких для исключения скрытой пневмонии.
Если COVID 19 протекает тяжело, показания градусника с самого начала могут быть высокими, сохраняются вплоть до 3 недель. Как быстро удастся справиться с недугом, зависит от иммунных сил пациента, сложности конкретного случая болезни.
Заключение
Температура при коронавирусе поднимается практически всегда, но может быть как высокой, так и субфебрильной. Сильная лихорадка в самом начале болезни ухудшает прогноз, поскольку нередко свидетельствует о развитии пневмонии.

