
Больничный при гастрите
Дают ли больничный с экземой
Как получить или купить больничный лист – способы и последствия
Как получить больничный лист, не болея
Результат будет зависеть, как от вашего умения изобразить несчастного больного, так и от настроения врача. Но самое главное, что этот способ прост и безопасен.
Идите на приём к терапевту в свою поликлинику. Например, сутра, по пути на работу.
Помните главное правило: если врёшь – будь краток.
Скажите, что уже второй день к вечеру вас начинает знобить и температура поднимается до 37.4°C. Днём температура нормальная, но чувствуется слабость.
Если спросят, почему вы в первый день не пришли, скажите, что списали своё недомогание на усталость и решили, что само пройдёт.
Когда врач начнёт расспрашивать вас про другие симптомы (помимо озноба и температуры по вечерам), не приписывайте себе всё подряд – это будет выглядеть подозрительно.
Если уж решили добавить симптом для убедительности, то ограничьтесь насморком и головными болями.
Будьте осторожны с такими симптомами как кашель и боль в горле (если их нет), их можно легко проверить.
Врач поинтересуется, работаете ли вы и нужен ли вам больничный. Не стоит самому начинать разговор о больничном, по крайней мере, раньше, чем врач назначит вам лечение.
Терапевт откроет вам больничный на 3 дня.
Больничный лист открывается в день обращения. Задним числом больничные не выписываются, не вздумайте попросить об этом!
Если терапевты в вашей поликлинике не работают в субботу и воскресение, то можно прийти на приём перед выходными, например в четверг, и тогда вы будете отдыхать 5 дней (чт, пт, сб, вс, пн). День закрытия больничного считается нерабочим, даже если вы закрыли его сутра.
Если нужно продлить больничный, то в день его закрытия, на вопрос врача о вашем самочувствии, ответьте, что стало лучше, но по вечерам температура ещё держится в районе 37-37.1°C. С большой долей вероятности, врач продлит вам больничный ещё на пару дней.
Купить больничный официально невозможно!
Никогда, не при каких обстоятельствах, не пытайтесь купить больничный лист!!! Это обязательно приведёт к серьёзным для вас последствиям.
Больничный лист – это документ строгой финансовой отчётности, имеющий многоуровневую защиту (спец. бумага, защитные волокна, микротекст, водяной знак и многое другое)!
На сайтах, предлагающих купить больничный официально или оформить его задним числом, уверяют, что деятельность их легальна и больничные у них настоящие. На самом же деле они продают поддельные бланки низкого качества, не способные выдержать проверку, и деятельность их преследуется по закону.
При малейших сомнениях в происхождении больничного, работодатель сделает запрос в медучреждение его выдавшее и вы лишитесь работы. Но это не самое страшное.
Подлинность и правильность заполнения больничного проверяет не только работодатель, но и ФСС (Федеральная служба страхования).
Подделку там распознают мгновенно, после чего в обязательном порядке направят заявление в полицию, где против вас возбудят уголовное дело по 327 статье (ч. 3) УК РФ (использование заведомо подложного документа).
Таким образом, купив больничный, вы получаете все шансы лишиться работы, испортить трудовую и попасть под уголовное преследование (штраф до 80000 или исправительные работы до двух лет, либо арест до 6 месяцев).
Получение больничного через взятку
Вариант получения больничного через взятку врачу, советую даже не рассматривать. Причём не имеет значения, хотите ли вы купить больничный у терапевта в своей поликлинике или в каком-нибудь платном диагностическом центре (платной клинике).
Неудачная взятка, в лучшем случае, закончится скандалом и информированием вашего работодателя. В худшем, заявлением в полицию и возбуждением против вас уголовного дела по 291 статье УК РФ (дача взятки: штраф в 15-30 кратном размере от суммы взятки или лишение свободы сроком до двух лет).
Врач рискует не меньше вашего, поэтому соглашаться на взятку не станет. Особенно если речь идёт о выписке больничного листа задним числом.
Ещё одна серьёзная ошибка, которая точно обернётся проблемами – это покупка больничного, после того как работодатель отказал вам в отгуле или отпуске. Работодатель, не идиот, он прекрасно понимает, что в такой ситуации, больничный ваш был либо куплен, либо выписан по договорённости. По этому, как только листок нетрудоспособности попадёт к нему в руки, он сразу же займётся его проверкой.
Помимо официальных запросов работодатель может связаться с заведующим поликлиники, описать ситуацию после которой вы «внезапно заболели» и попросить провести внутреннюю проверку, в результате которой выяснится, были ли основания для выдачи больничного или вы его купили.
Источник: //pikabu.ru/story/kak_poluchit_ili_kupit_bolnichnyiy_list__sposobyi_i_posledstviya_5131367
Время на лечение: дают ли больничный при псориазе и как его получить?

Хроническое заболевание псориаз очень часто требует лечения в больнице. Оно поражает людей трудоспособного возраста, создавая проблемы с посещением рабочего места.
Тому, который болен данным недугом, может потребоваться госпитализация в стационар как минимум на две-три недели. Дают ли больничный при псориазе, в каких случаях и на какой срок, подробно рассказывается в данной статье.
Дают ли больничный при псориазе?
Чаще всего чешуйчатый лишай лечат амбулаторно – человек посещает поликлинику для получения терапии, но при этом продолжает свою повседневную деятельность. Такой способ лечения подходит, если патология стоит на месте или регрессирует.
Важно стараться удерживать болезнь в стадии ремиссии максимально возможное время. Если псориатических бляшек становится больше, то пациенту необходим больничный с госпитализацией в стационар.
Больничный выписывает лечащий врач, если имеется тяжелый или средней тяжести чешуйчатый лишай. Также листок нетрудоспособности можно получить, если псориазом затронуты внутренние органы, суставы.
В легких случаях заболевания человек продолжает ходить на работу или учебу, принимая лекарства и разные виды физиотерапии. Перед направлением в стационар врач уточняет диагноз: для этого делается анализ крови и рентгенография – на случай, если имеется псориатический артрит.
При любых симптомах псориаза следует обратиться к врачу, в том числе для получения больничного.
Показания для получения больничного листа при псориазе
Показанием для выхода на больничный может быть неспособность пациента заниматься своей обычной деятельностью из-за сильного болевого синдрома или большой площади тела, поврежденной псориатическими высыпаниями.
Если медикаментозное и физиолечение в амбулатории не дает устойчивых результатов, наблюдается обострение, то желательно лечь в больницу.
Какие показания учитываются при назначении больничного:
- обширная площадь поражения с болевыми симптомами;
- заболеванием затронуты почки, печень, кишечник или органы зрения;
- потребность в употреблении седативных препаратов при работе, связанной с управлением машинами, механизмами;
- псориаз на ладонях, стопах при ручной или стоячей работе;
- артропатический псориаз в острой стадии;
- имеются неврологические проблемы.
Если псориаз затронул какие-либо внутренние органы или суставы, то наряду с дерматологом следует посетить других специалистов – ревматолога, гинеколога, невролога, гастроэнтеролога и прочих. По показаниям они также могут выдать больничный лист.
Продолжительность положенного отдыха
При чешуйчатом лишае часто случаются обострения – человек чувствует, что ремиссия закончилась, и он начинает заболевать. У многих это происходит при резком потеплении или похолодании – сезонный псориаз.
Ухудшение состояния происходит также от сильного стресса, воздействия химических веществ, некоторых перенесенных инфекций, повреждения кожных покровов.
Продолжительность временной нетрудоспособности обычно бывает от двух недель до месяца, в отдельных случаях – до семидесяти дней в стационаре.
Если же в состоянии больного не наблюдается улучшения спустя четыре месяца больничного, то речь идет об установлении инвалидности. Для этого собирается специальная врачебная комиссия, решением которой пациенту присваивается третья группа инвалидности.
Работать с такой группой можно, но только на местах, где отсутствуют аллергены и различные факторы, провоцирующие заболевание. Если имеют место серьезные повреждения внутренних органов и суставов, то больной может быть полностью освобожден от работы с присвоением второй или даже первой группы инвалидности.
У больных псориазом могут возникнуть проблемы с трудоустройством по специальностям, которые предполагают работу с людьми – это общепит, работа с детьми, военные специальности и прочее.
Официально при псориазе запрещено работать только с продуктами питания.
Работа, при которой используются вредные и опасные химические вещества может вызвать тяжелые обострения, а потому не рекомендуется.
Группа инвалидности дается сроком на один год. Если за это время состояние пациента улучшилось, то по решению медицинской комиссии она снимается.
В каких случаях больного могут положить в стационар?
Больного кладут в стационар при тяжелых формах заболевания. В легких случаях псориаза пациент по собственному желанию может лечь в больницу на платной основе, но такой больничный не оплачивается.
Лечение в больнице проводится комплексное, сочетающее общую и местную терапию, физиолечение.
Во время прогрессирования заболевания применяются антигистаминные и седативные препараты внутривенно – Димедрол, Тавегил, транквилизаторы. Также показаны большие дозы различных витаминов.
В стационарной стадии уколы делают внутримышечно, проводится фототерапия. Эффективным в это время будет лечение с помощью специальных маленьких рыбок, которые объедают псориатические бляшки с кожи пациента, лежащего в теплой воде.
Многим очень помогает курс лечения пчелиным ядом, бальнеотерапии с экстрактами хвои, лекарственных трав, с использованием торфа и морской соли. Такое лечение является эффективным при повреждении псориазом до 30% поверхности тела.
В более тяжелых случаях, а также при каплевидной форме заболевания применяют ряд антибиотиков – Цефалексин, Амоксициллин и др.
Курс лечения в стационаре обязательно нужно пройти полностью. Его примерная длительность – 14, 21 или 35 дней.
по теме
О получении инвалидности при псориазе в видео:
При тяжелых формах псориаза больной имеет право не только на листок нетрудоспособности, но даже на длительное стационарное лечение, особые условия труда в случае инвалидности.
Во время терапии следует строго выполнять все предписания врачей, избегать любых провоцирующих и стрессовых факторов, придерживаться диеты, не пить алкоголь.
Источник: //psoriazonline.ru/lechenie/dayut-li-bolnichnyiy.html
Инвалидность при экземе

Экземальные проявления на ранних стадиях работе не мешают, но когда симптоматика болезни становится боле выраженной, у работника возникают трудности и теряется работоспособность. Как быть, если это случилось?
Первоначально необходимо посетить дерматолога. Он может оценить степень заболевания и назначить соответствующее лечение.
Некоторые пациенты, обратившиеся к врачу за помощью, интересуются — как совмещать работу и экзему? В основе этого вопроса стоят производственные взаимоотношения между работодателем и наемным рабочим.
Многие больные боятся потерять рабочее место, в связи с чем, спрашивают — дают ли больничный при экземе?
Выделяют три формы данной болезни:
- Лёгкая. Очаги воспаления и сыпи очень ограниченные. Они имеют вид незначительных покраснений. Обострения наблюдаются около 2 раз в год на протяжении до 1 месяца.
- Средняя. Эта форма характеризуется более выраженными симптомами (образование папул и пузырьков, незначительное появление серозной жидкости, зуд). Обострения наблюдаются до 3 раз в год на протяжении 6 недель.
- Тяжелая. Самая опасная, запущенная стадия. Поражается до 68% кожи человека. Характерными признаками являются частые обострения, присоединение инфекции, выделение экссудата, нарушения в работе нервной системы, невыносимый зуд и жжение воспаленных участков кожи.
Признание о нетрудоспособности
Врачи в шоке! Экзема уходит практически сразу после начала применения препарата.
Следует отметить, что больничный при экземе может быть выдан только при обострении заболевания. В этот период болезнь поражает лицо, руки, ноги, спину и живот. Такие рабочие считаются временно нетрудоспособными, и освобождаются от выполнения своих обязанностей.
Больничный лист при экземе дается на срок от 1 недели до полутора месяца. К примеру, если пациент обратился к дерматологу в первые дни обнаружения симптомов, больничный могут выписать на 1 неделю. При обращении на 5 или 10 день, лист временной нетрудоспособности выдается на 11-14 суток. Если же пациент обратился позже 30 дня, больничный выдают на срок до 1-1,5 месяца.
Из числа пациентов до 20% нуждаются в госпитализации. Этот период не входит в определенные сроки назначения листов временной неработоспособности, и может быть продлен еще до 60 суток.
После значительного улучшения состояния здоровья и полной ремиссии заболевания, рабочим противопоказаны следующие виды работ:
- Наличие производственных аллергенов, раздражающих кожу (пыль, химические вещества, повышенная влажность, проникающие излучения).
- Тяжелые психологические напряжения (административная и хозяйственная деятельность, управление крупными проектами).
- Физическая нагрузка, требующая значительных затрат сил.
Может ли экзема привести к инвалидности?
Если для людей, страдающих дерматологическим недугом, существуют строгие ограничения в выборе работы, то многие пациенты задают вопрос — дают ли инвалидность при экземе? Инвалидность при данном заболевании можно получить III или II группы.
Для этого после соответствующей терапии и временной нетрудоспособности до 4 месяцев, комиссия МСЭ (медико-социальная экспертиза) рассматривает историю болезни и направляет пациента на повторное лечение.
Если в результате повторного курса пациент не может вернуться к обычному ритму рабочего процесса, тогда комиссия решает вопрос о присвоении соответственной группы инвалидности по экземе.
Новый гель, пришедший из Европы, творит настоящие чудеса и помогает победить экзему раз и навсегда!
—>
| Медико-социальная экспертиза при некоторых заболеваниях [166] |
Войти через uID
| Медико-социальная экспертиза и инвалидность при экземе |
Экзема — одно из наиболее распространенных аллергических заболеваний кожи. Первоначально экзематозная реакция развивается в результате моновалентной сенсибилизации, которая с течением времени становится поливалентной. В патогенезе экземы большую роль играют функциональное состояние различных органов и систем, изменения реактивности организма.
Единой классификации экземы нет. Наибольшее распространение получила классификация, выделяющая: истинную, микробную и профессиональную экземы.
С точки зрения характеристики аллергена, вызвавшего сенсибилизацию организма, экзема может быть эндогенной и экзогенной. При поливалентной сенсибилизации, вызываемой эндогенными и экзогенными аллергенами, уместно говорить о смешанной экземе, однако этот термин почти никогда не употребляется.
По фазе течения различают острую, подострую и хроническую экзему. Хроническая экзема имеет выраженную в большей или меньшей степени склонность к обострениям, зависящую как от повторных контактов с аллергенами, так и от иммунобиологического состояния организма.
По степени поражения кожных покровов экзему подразделяют на ограниченную (с указанием локализации), распространенную и генерализованную. Высшей степенью генерализации, при которой диффузно поражается вся кожа, является экзематозная эритродермия.
По течению выделяют 3 формы: 1) легкая форма — очаги ограниченные или распространенные, склонность к обострениям незначительная, обострения не чаще 2 раз в год, протекают не более 3—4 нед; 2) средней тяжести — течение характеризуется наличием распространенных очагов, наклонностью к диссеминации, обострениями 2—3 раза в год, длительность обострений 4—6 нед каждое;
3) тяжелая форма — течение отличается большой распространенностью (пораженная площадь более 50% кожного покрова), генерализацией поражения, экзематозной эритродермией, склонностью к частым обострениям, короткими ремиссиями или полным их отсутствием, мучительным зудом, функциональными нарушениями со стороны нервной системы.
Клиническая картина острой истинной экземы характеризуется симметричной локализацией поражения, остро воспалительной реакцией кожи, нечеткими границами, истинным и ложным полиморфизмом, тенденцией к диссеминации, периферическому росту и слиянию очагов, сильным зудом, Эритематозные пятна, пузырьки, эрозии, папулы, серозные колодцы, экскориации, серозно-кровянистые корочки, мокнутие сочетается с отеком и диффузной гиперемией.
Уменьшение остроты воспалительной реакции сопровождается прекращением мокнутия, эпителизацией эрозий, отсутствием пузырьков; папулы и гиперемия сохраняются, отек уменьшается, количество корочек увеличивается.
При переходе в хроническую стадию граница очагов поражения становится четкой, гиперемия приобретает синюшно-буроватый оттенок, преобладающим элементом сыпи становятся узелки, развивается лихенификация. В естественных складках кожи могут образоваться трещины.
По мере рассасывания воспалительного инфильтрата появляются чешуйки. При полном обратном развитии может некоторое время сохраняться вторичная пигментация на местах бывших высыпаний.
Клиническими вариантами истинной экземы являются: омозолелая (тилотическая), пруригинозная, дисгидротическая.
Этиология микробной экземы и ее патогенез имеют непосредственную связь с инфекционной сенсибилизацией, в первую очередь с микробной — стрептококковой и стафилококковой, а также с патогенными, в том числе дрожжевыми, грибами.
Микробная экзема начинается с асимметричного очага поражения, имеющего четкие границы. Тенденция очагов к периферическому росту и диссеминации выражена меньше, чем при истинной экземе.
Наиболее часто встречаются следующие клинические варианты микробной экземы: нуммулярная, варикозная, паратравматическая, сикозиформная. Морфологические элементы сыпи и их эволюция аналогичны таковым при истинной экземе. Интенсивность зуда несколько меньше.
Течение микробной экземы отличается большей торпидностыо. Длительное существование в организме очагов хронической инфекции (тонзиллит, гайморит, холецистит, рубромикоз, глистная инвазия и пр.) способствует поддержанию высокого уровня инфекционной сенсибилизации.
Микробная экзема протекает с кратковременными ремиссиями, иногда полная ремиссия совсем не наступает.
Источник: //kozhnye.ru/invalidnost-pri-jekzeme.html
Дерматит. Экзема. Часть 2. Как я лечилась в стационаре

Привет всем!))
Меня давно не было на сайте,может кто то успел это заметить))В своем ранее опубликованном блоге я с вами поделилась своей проблемой.Я длительное время болею экземой,дерматитом. Я неделю лечилась в специализированном стационаре.
Я пошла в обычную районную квд поликлинику,и врач посмотрев на мои высыпания предложила пройти лечение,в стационаре который находится при поликлинике.Поставила диагноз остарая экзема,длительное обострение.
Читала отзывы об этом стационаре,и хороших вообще не нашла почти.Кому интересно это стационар при 15-ой квд поликлинике.Находиться рядом с городской клинической больницей номер 15.
Мне там очень понравилось,даже выписываться не хотела)))
Когда я туда поступила,меня капитально посмотрели врачи,еще раз подтвердили диагноз и отправили меня на суточное отделение в стационар.
Там хорошие врачи,хорошие палаты,в каждой палате свой душ и туалет.Все чисто и аккуратно.Как по мне и кормили там хорошо,я свою еду с собой не брала,решила придерживаться больничной диеты,мне это необходимо было при моем заболевании.
Вот моя кроватка в палате))
Вот вид из окна больницы))
Мне повезло,я попала в 4х местную палату в которой лежала всего лишьодна женщина.
Теперь расскажу чем же меня все таки лечили и как это на мне отразилось))
Со 2ого дня моего прибывания в больнице меня начали лечить.Первым делом мне назначили капельницу по утрам.Капельницы если не ошибаюсь по 500 мл,препарат Гемодез.На протяжении 5 -ти дней мне каждое утро ставили эту капельницу.
Этот препарат выводит всякую гадость из организма,им лечат при отравлениях итд. Я от этого препарата вечно бегала в туалет по маленькому))Так как он выводит все с жидкостью из организма.
Иногда даже было тяжко дожаться когда же вся капельница уже докапает)))
Вот как мне ставили капельницу))
После этого я должна была делать укол.Называется он Тиосульфат натрия. Мне должны были его колоть 10 дней подряд,через раз,то внутривенно то вводя через капельницу.
Укол был дико больной,хоть и очень полезный,я даже заплакала один раз от него.Не все медсестры делали его без болезненно.
Конечно совсем без боли мне кажется его нереально вколоть,но в один из разов мне его особенно неудачно сделали.
У меня еще к тому же очень плохо видны вены и мед сестры незнали куда приткнуть мне этот шприц))От него оставались синяки и шишки на руках.И во время самого укола было чувство,что моя рука палыхает в огне и мне ее ампутируют))
Медсестра мне сказала,что кто то на него реагирует так как я,что люди визжат как резаные со слезами,а кому то вообще все равно.И мало у кого этот укол приживается,например как было у меня.
У меня начался от него зуд по вечерам.Чесалась голова и живот,после 3-его укола мне его отменили,из за аллергии на препарат.
Вместо него назначили укол глюконат кальция,он пустяковый по сравнению с тиосульфатом))
Каждый день мне давали таблетки валерианы по 2 штуки,3 раза в день,и еще выписали энтеросгель 3 раза в день за пол часа до еды.
Каждый день я мазала ноги и руки специальной пастой которая была смешанна из нескольких компонентов,одним из них был акридерм крем.Я наносила эту пасту на конечности 2 раза в день.Нужно было держать на теле эту пасту 2-3 часа и после стирать вазилиновым маслом.Через 2-3 часа процедуру надо было повторять.И самые нежные места как лицо,уши,молочные железы я мазала кремом адвантан.
По вечерам мне делали укол супрастина.
На второй день у меня уже были заметные улучшения с кожей.Я отказалась от супрастина так как перестала чесаться на второй день,и мне выписали вместо него 3 раза в день пить таблетки аспаркам.Утром и вечером по пол таблетки,а на ночь целиковую.
Еще мне сказали прижигать расчесы фукорцином,но это мне вообще не понадобилось.
На 4 день где то я уже отказалась от пасты так как все корочки отвалились и мне она уже не понадобилась.Вместо него мне выписали дексаметазоновый крем который тоже был смешан еще с чем то.И вазелиновое масло мне уже тоже не понадобилось.
В итоге я вообще стала практически чистой,спустя семь дней отсались еле заметные следы от болячек,которые постепенно уходят,и небольшая сухость кожи.И врачи увидев меня на утреннем обходе на 7 день сказали,что все очень хорошо и я могу идти долечиваться домой))
Я расстроилась((Мне очень понравилось в этом санатории))
В выписке мне написали обойти всех врачей капитально,сделать гастроскопию так как у меня вероятно эта проблема образовалась из за плохого питания и проблем с желудком.
И выписали средства и лекарства чем поддерживать ремиссию.
Мне выписали акридерм крем в течении 7 дней после выписки,но я от этого отказалась так как не было необходимости.Прописали таблетки цетрин в тех случаях если будет зуд.
Еще написали продолжать пить валериану длительное время,я наверно буду пить ее всю жизнь))Валериану разрешили чередовать с новопасситом.Сейчас я так и делаю то валериана то новопассит.
Еще пью таблетки кетотифен 2 раза в день,это нужно для продлевания ремиссии,пить назначали 2 месяца,это где то 120 таблеток – 4 пачки,пачка стоит в районе 50-р.Совсем недорого)))
Для кожи назначили на выбор либо молочко фирмы Дардиа,я его нигде не нашла и в интернете посмтрела он достаточно дорого стоит,либо Topicrem,либо крем после бритья с витамином F.
Я пользуюсь французским Топикремом и кремом после бритья с витамином F,чередуя их.Топикрем за 200мл стоит 900р.
Достаточно дорого но эффект хороший,он того стоит,у меня кожа младенца после него))Локти как у ребенка,иногда даже мажу стопы,эффект супер))И еще я пью Лецитин в капсулах по совету одной участницы нашего проекта Оморфия))Для ванны и умывания использую детскую косметику типа ушастого няня)))Я продолжаю соблюдать гипоаллергенную диету хоть и нарушаю иногда))Пока я всем довольна,когда объемся гадости слегка чешусь,вот главное следить за питанием,тьфу тьфу тьфу надеюсь не сглажу себя))
Вот моя диета))
Лечение я свое буду продолжать,буду устанавливать причину,проверю желудок,и сдам анализ для того что бы выявить аллергены.Если повторится обострение,я сразу назад в стационар,там помогают людям с псариазом,крапивницей итд.Самые запущенные случаи лечат.Применяют даже физио процедуры для тех у кого сильные высыпания или болячки.
Если у вас подобная проблема,то всех призываю в этот стационар,ну или если у вас рядом с домом есть,что то похожее то все идите лечитесь,там помогают даже тем кто уже 20 лет болеет,конечно окончательно вас не пообещают вылечить,но в период обострения помогут и если вы будете соблюдать все рекомендации,правильное питания,то вы сможете удержать ремиссию и результат лечения.Так что всем советую попробовать.Хуже точно не будет,и лечение по направлению вашего врача дерматолога из районной поликлиники будет бесплатным в стационаре.Я ни копейки не заплатила в стационаре,только после того как вышла покупаю лекарства сама))Надеюсь кому то информация пригодится и поможет)))Я всем желаю здоровья,берегите себя,и всегда чувствуйте себя комфортно во всех смыслах))Если будут вопросы,задавайте,я на все отвечу))
А теперь я покажу фото до и после моего лечения)
ДО
ПОСЛЕ
Источник: //omorfia.ru/users/47194/blog/13469
При каких симптомах дают больничный лист, перечень заболевании

Практически у любого человека возникало хоть раз желание не пойти на работу. У всех бывает состояние, когда с утра недомогаешь и чувствуешь себя очень плохо, а температуры нет.
Можно каким-то образом на законных основаниях не пойти на работу.
Существует ли реестр заболеваний, при которых выписывают больничный лист, как минимум на несколько дней или на неделю без ярко выраженных симптомов болезни.
Больничный лист – это документ, который выдается врачом человеку, когда он не может работать по состоянию здоровья и наделяет правом получения денежного пособия на время не трудоспособности. При этом больной должен быть зарегистрированным участником системы социального страхования и иметь полис.
В каких случаях оформляют больничный лист
Перечня патологий, при которых выдается листок нетрудоспособности, не существует. Больничный гражданину выдается при наличии заболеваний или состояний, когда его трудоспособность ограничена.
Это может быть не только из-за плохого самочувствия и физического состояния при заболеваниях.
Его выдают беременным при любом заболевании или состоянии, создающем угрозу будущему ребенку, а также ухаживающим за больными детьми.
Основания для его предоставления следующие:
- травма на производстве;
- по болезни;
- беременность;
- процедура ЭКО;
- роды;
- уход за детьми до семи лет;
- проведение протезирования по медицинским показаниям;
- уход за недееспособными членами семьи;
- на период учебного учреждения при карантине;
- долечивание в санатории или на курорте;
- отстранение от работы сотрудников общепита или детских садов, зараженных заразным заболеванием или носителя его.
Выдают ли освобождение от работы, когда нет симптомов
Существуют патологии, при которых выдается освобождение от работы, если нет никаких клинических симптомов.
К ним относятся следующие болезни:
- обострение цистита (воспаление мочевого пузыря);
- остеохондроз позвоночника;
- обострение аллергии;
- лечение геморроя;
- гастрит;
- осложнения конъюнктивита;
- отравление (кроме алкогольных);
- на время лечения у стоматолога.
Сотрудник, который почувствовал себя плохо, имеет право пойти в поликлинику. При наличии подозрения на эти болезни ему дают больничный и отправляют на обследование. Если нет, ему дадут справку на один день для предъявления по месту работы.
При каких симптомах отказывают в предоставлении больничного листа
Отказать в предоставлении листка нетрудоспособности могут не только при отсутствии признаков болезни, но и при других обстоятельствах.
К ним относят следующее:
- нахождение под стражей;
- присутствие на плановом медосмотре;
- медицинское освидетельствование по линии военкомата;
- страдание хроническими заболеваниями, но при отсутствии ухудшения самочувствия.
Диагнозы, при которых выдача больничного листа не полагается:
- пяточная шпора – при этой патологии, даже если есть боли, дадут рекомендацию пользоваться специальными стельками;
- при экстракции зуба мудрости, прошедшем без осложнений.
В этой ситуации выдается справка на один день. Освобождают от работы только при воспалительном поражении тканей, окружающих зуб.
Могут ли без температуры выдать листок нетрудоспособности
Выдать больничный лист при простуде могут, если кроме этого симптома, присутствуют другие признаки болезни. На приеме у терапевта можно сообщить, что приняли любое жаропонижающее. Но вчера температура была. Врач всегда будет выявлять другие симптомы, которые можно определить при обычном осмотре.
Они при этом заболевании бывают следующие:
- кашель;
- красное горло;
- повышенная потливость;
- покраснение склер;
- насморк;
- общая слабость;
- слезотечение;
- ломота в костях и мышцах;
- увеличение подчелюстных лимфатических узлов;
- приступообразный сухой кашель.
Врач пошлет больного на анализы и дополнительные обследования, для подтверждения диагноза. Будьте к этому готовы.
Если у больного есть все признаки острого респираторного заболевания, то терапевт никогда не откажет в оформлении временной нетрудоспособности, хотя бы на минимальный трехдневный срок.
Ведь у него не только развиваются осложнения, при ОРВИ переносящемся на ногах, он будет активно заражать окружающих.
Если человек уверен, что в платном медицинском центре легче получить больничный, то это не так. Далеко не каждый частный центр имеет право на выдачу бланков. Если эта лицензия имеется, то врачи его несут перед законом такую же ответственность, как и врачи государственных поликлиник.
Купить этот документ тоже практически невозможно, никто из врачей на это не пойдет. Подобное действие грозит преследованием по закону за подделку документов вплоть до уголовной ответственности.
4 Комментария
Источник: //jurist.lawyer/voprosy/bolnichnyj-list.html
Дают ли больничный при дерматите на руках

Экземальные проявления на ранних стадиях работе не мешают, но когда симптоматика болезни становится боле выраженной, у работника возникают трудности и теряется работоспособность. Как быть, если это случилось?
Первоначально необходимо посетить дерматолога. Он может оценить степень заболевания и назначить соответствующее лечение.
Некоторые пациенты, обратившиеся к врачу за помощью, интересуются — как совмещать работу и экзему? В основе этого вопроса стоят производственные взаимоотношения между работодателем и наемным рабочим.
Многие больные боятся потерять рабочее место, в связи с чем, спрашивают — дают ли больничный при экземе?
Выделяют три формы данной болезни:
- Лёгкая. Очаги воспаления и сыпи очень ограниченные. Они имеют вид незначительных покраснений. Обострения наблюдаются около 2 раз в год на протяжении до 1 месяца.
- Средняя. Эта форма характеризуется более выраженными симптомами (образование папул и пузырьков, незначительное появление серозной жидкости, зуд). Обострения наблюдаются до 3 раз в год на протяжении 6 недель.
- Тяжелая. Самая опасная, запущенная стадия. Поражается до 68% кожи человека. Характерными признаками являются частые обострения, присоединение инфекции, выделение экссудата, нарушения в работе нервной системы, невыносимый зуд и жжение воспаленных участков кожи.
Врачи в шоке! Экзема уходит практически сразу после начала применения препарата.
Следует отметить, что больничный при экземе может быть выдан только при обострении заболевания. В этот период болезнь поражает лицо, руки, ноги, спину и живот. Такие рабочие считаются временно нетрудоспособными, и освобождаются от выполнения своих обязанностей.
Больничный лист при экземе дается на срок от 1 недели до полутора месяца. К примеру, если пациент обратился к дерматологу в первые дни обнаружения симптомов, больничный могут выписать на 1 неделю. При обращении на 5 или 10 день, лист временной нетрудоспособности выдается на 11-14 суток. Если же пациент обратился позже 30 дня, больничный выдают на срок до 1-1,5 месяца.
Из числа пациентов до 20% нуждаются в госпитализации. Этот период не входит в определенные сроки назначения листов временной неработоспособности, и может быть продлен еще до 60 суток.
После значительного улучшения состояния здоровья и полной ремиссии заболевания, рабочим противопоказаны следующие виды работ:
- Наличие производственных аллергенов, раздражающих кожу (пыль, химические вещества, повышенная влажность, проникающие излучения).
- Тяжелые психологические напряжения (административная и хозяйственная деятельность, управление крупными проектами).
- Физическая нагрузка, требующая значительных затрат сил.
Если для людей, страдающих дерматологическим недугом, существуют строгие ограничения в выборе работы, то многие пациенты задают вопрос — дают ли инвалидность при экземе? Инвалидность при данном заболевании можно получить III или II группы.
Для этого после соответствующей терапии и временной нетрудоспособности до 4 месяцев, комиссия МСЭ (медико-социальная экспертиза) рассматривает историю болезни и направляет пациента на повторное лечение.
Если в результате повторного курса пациент не может вернуться к обычному ритму рабочего процесса, тогда комиссия решает вопрос о присвоении соответственной группы инвалидности по экземе.
Новый гель, пришедший из Европы, творит настоящие чудеса и помогает победить экзему раз и навсегда!
источник
Вопрос того, дают ли больничный при аллергии, актуален для многих жителей Российской Федерации, ведь согласно статистике — более 20% населения имеют определенные аллергические сезонные реакции.
О том, как получить больничный лист при аллергии или аллергическом рините, а также о других особенностях временной нетрудоспособности в связи с этим заболеванием стоит знать и простым работникам, и их работодателям, руководителям, а также кадровым специалистам.
В России часто к аллергии относятся, как к несерьезному заболеванию, поэтому многие трудящиеся, равно как и их работодатели или руководители, не считают, что больничный дают при аллергии.
И действительно — это заболевание не является заразным, а лишь реакцией человека на какие-либо раздражающие факторы, чаще всего — сезонные.
Однако с другой стороны, аллергия часто может ухудшать работоспособность, ведь к её симптомам относятся:
- Сыпь. В большинстве случаев, аллергические реакции сопровождаются сыпью, которая, в зависимости от типа раздражителя и путей контакта с ним, может быть, как местной — расположенной лишь на отдельных частях тела, так и общей — покрывающей все тело больного. Сыпь может быть как болезненной, так и нет, однако её наличие может серьезно помешать эффективному исполнению обязанностей сотрудника, который должен общаться с клиентами или партнерами лично. Более того, многие люди могут просто испытывать психологический дискомфорт от появления в общественных местах и на работе с сыпью, что также сказывается на трудоспособности.
- Ринит. Заложенность носа, обильные выделения из него, постоянное чихание — также типичные симптомы аллергических реакций, проявляющиеся в большинстве случаев общих сезонных аллергий. Как и сыпь, такие реакции могут и не сказываться всерьез на трудоспособности, однако в любом случае будут её снижать у сотрудника, что может быть недопустимо для многих видов работ.
- Головная боль. Ещё один распространенный симптом — головная боль и мигрени, возникающие как в связи с ринитом и заложенностью носовых пазух, так и по иным причинам. Говорить о её влиянии на самочувствие трудящихся не стоит — оно в любом случае будет плохим, что повлечет за собой понижение эффективности труда и увеличение стресса.
- Слабость, повышение температуры. Общая слабость или даже повышение температуры также встречаются и в случае слабых аллергических реакций.
Многие работодатели, как и сами сотрудники, предпочитают игнорировать вышеприведенные симптомы, считая их недостаточными для освобождения от исполнения рабочих обязанностей. Однако в этих вопросах следует руководствоваться не личным мнением и отношением к подобным проблемам, а нормативами законодательства и предписаниями лечащих врачей.
Однозначный ответ на вопрос о том, дают ли больничный при аллергии, можно получить, обратившись к нормативам законодательства. Многие сотрудники или даже их руководители не знают о том, что на практике их права часто могут нарушаться и ущемляться.
Поэтому ознакомившись с нижеприведенными нормативами можно избежать неблагоприятных последствий — как для здоровья работника, так и для деятельности субъекта хозяйствования.
Влияют на вопросы предоставления больничного при аллергии следующие нормативно-правовые документы и акты:
- Приказ Минздравсоцразвития №624н от 29.06.2011. Этот документ обеспечивает регулирование общего порядка, соответственно которым медицинские учреждения выдают больничные листы, а также принципы, согласно которым устанавливается необходимость их выдачи и наличие показаний для больничного.
Источник: //schikiblesk.ru/dermatit/dayut-li-bolnichnyy-pri-dermatite-na-rukah/
Больничный при гастрите

Больничный при гастрите — документ, который сильно волнует пациентов с данным заболеванием. Гастрит нередко лишает человека возможности выполнять свои стандартные обязанности, как на работе, так и дома. Скажем сразу при гастрите получить больничный лист реально, нужно лишь обратиться к врачу. Естественно, получить больничный при гастрите можно только лишь при острой форме. Обострение гастрита, больничный при котором в среднем дают от 3-х до 15-ти дне1, лечат дома либо в стационаре. Сегодня мы поговорим о том, дают ли больничный при гастрите и на сколько дней. Читайте следующую статью на страницах журнала .
Больничный лист при гастрите идти или нет
Если тяжесть состояния не позволяет пациенту продолжать работать, то, безусловно, листок нетрудоспособности ему выдается всегда.
При хронических заболеваниях во время их обострения появляется симптоматика, делающая выполнение трудовых обязанностей невозможным – это нестихающие боли, частые рвотные позывы, диарея. При наличии подобных проявлений следует обязательно обратиться за помощью к доктору. И уже он решит, давать больничный и лечить пациента в домашних условиях либо госпитализировать, а может и просто назначить мероприятия по устранению симптомов и отправить восвояси. В любом случае, каждый пациент должен знать – при гастрите можно получить больничный, но зависит это от тяжести возникших симптомов.
Многие из нас при возникновении признаков обострения не обращаются за помощью к специалисту, занимаются самолечением и думают, что ухудшение пройдет само собой. Страдают, но идут на работу. Пытаясь совладать с ухудшением состояния самостоятельно, больной продолжает трудиться, а ведь это чревато негативными последствиями для здоровья. Самолечение может значительно усугубить ситуацию и привести к серьезным осложнениям.
Болит желудок, плохо себя чувствуете – обратитесь к врачу, ведь за банальной болью может скрываться серьезная проблема: эрозийный, язвенный или даже атрофический гастрит.
Дают ли больничный при гастрите
Гастрит считается часто встречающимся заболеванием среди представителей разных возрастов. Характеризуется возникновением и дальнейшим развитием воспалительного процесса на слизистой оболочке желудка. Гастрит способен быть хроническим либо протекать в .
При наличии наблюдаются редко, но регулярно возникающие приступы. При остром гастрите состояние больного становится крайне неблагоприятным, с ярко выраженными симптомами, с сильными болезненными ощущениями.
У заболевших возникает вопрос – дают ли больничный при гастрите. Ответ, несомненно, положительный. Гастрит – заболевание, при котором пациент не в состоянии полноценно выполнять рабочие обязанности из-за обострившихся признаков патологии.
Врач при виде действительно заболевшего человека, утратившего работоспособность, непременно выдаст пациенту лист нетрудоспособности.
Бюллетень необходим, чтобы подтвердить наличие заболевания, вызвавшее неспособность человека работать как обычно. Когда возникает обострение гастрита, многие доктора настаивают на взятии больничного, чтобы пациент полностью восстановил силы. Вряд ли при наличии указанных признаков человек окажется в состоянии справляться с трудовыми обязанностями.
Больничный при гастрите признаки заболевания
Врач дает больничный, когда болезнь мешает человеку выполнять поставленные задачи на работе, то есть он теряет работоспособность. Острая форма заболевания характеризуется воспалением слизистой оболочки желудка и обычно возникает в результате неправильного питания или длительного лечения некоторыми медикаментами. А также заболевание может быть вызвано пищевой аллергией или токсическим отравлением. При острой форме воспаление распространяется по всей слизистой желудка.
Острая форма болезни протекает со следующими симптомами:
- позывы рвоты;
- сильная диарея;
- постоянное чувство тяжести в желудке;
- побледнение кожи;
- головокружение, а также повышенная слабость;
- налет на языке серо-белого цвета;
- болезненность или дискомфортные ощущения при пальпации области желудка;
- повышенное слюноотделение либо, наоборот, сухость во рту.
Своевременное обращение к врачу при возникновении вышеперечисленных симптомов позволит избежать серьезных осложнений и быстро излечиться от заболевания. Если же не принимать меры, то патология переходит в хроническую форму.
Больничный дают при гастрите
У заболевших возникает вопрос – дают ли больничный при гастрите. Ответ, несомненно, положительный. Гастрит — заболевание, при котором пациент не в состоянии полноценно выполнять рабочие обязанности из-за обострившихся признаков патологии. Врач при виде действительно заболевшего человека, утратившего работоспособность, непременно выдаст пациенту лист нетрудоспособности.
Бюллетень необходим, чтобы подтвердить наличие заболевания, вызвавшее неспособность человека работать как обычно. Когда возникает обострение гастрита, многие доктора настаивают на взятии больничного, чтобы пациент полностью восстановил силы. Вряд ли при наличии указанных признаков человек окажется в состоянии справляться с трудовыми обязанностями.
Сколько больничный при гастрите
Лечащий доктор, проведя диагностику больного и оценив его состояние, может дать больничный на период, достаточный для излечения от признаков болезни. Если гастрит протекает с незначительными симптомами и заболевший будет проводить лечение амбулаторно, то доктор, оценив его общее состояние, дав рекомендации по лечению, может назначить больничный до 15 календарных дней.
Если пациент должен проходит лечение в условиях стационара, то доктор дает больничный на все время пребывания человека в больнице. Дополнительно лечащий врач может подлить больничный на 10 дней. За этот период больной будет находиться дома после больницы и должен полностью восстановиться.
Больничный лист при гастрите сколько дней
Если гастрит хронический, обострение чередуется с ремиссией, когда болезнь отступает, затаившись. Острая стадия носит сезонный характер либо становится следствием неправильного питания, отсутствия режима, злоупотребления алкогольными напитками или табакокурением. Развивается после приёма медикаментозных препаратов. Больничный выдают исключительно при обострении хронического гастрита. Потребуется записаться на приём к гастроэнтерологу.
Врач производит диагностику, при наличии острого гастрита выписывает пациенту листок нетрудоспособности. Документ возможно получить, если пациент действительно не в состоянии ходить на работу и исполнять рабочую деятельность. Сроки устанавливает врач в зависимости от тяжести болезни и разновидности. Острое течение гастрита удаётся пролечить за две — три недели, находясь дома. Обращаться за медицинской помощью полагается в день проявления признаков болезни.
Если состояние пациента крайне тяжёлое, лучшим выходом станет вызов на дом скорой помощи. Обычно больничный листок выдаётся на срок не менее трёх дней. Если человек плохо себя чувствовал день, а назавтра уже способен приступить к работе, полагается специальная справка для предъявления в отдел кадров, чтобы у сотрудника не возникли неприятности с начальством в связи с прогулом.
На сколько дают больничный при гастрите
Больничный лист выдаётся согласно регламенту, утверждённому Минздравом. Если у человека температура свыше тридцати семи градусов, то при совокупности с остальными симптомами недомогания пациенту должны выписать больничный, или при серьёзном заболевании отправить лечиться в стационарное отделение.
Иногда болезнь может не сопровождаться подъёмом температуры, тогда лечащий доктор на основании симптоматики решает, есть ли необходимость в выдаче больничного листа, а также на какой временной промежуток.
Лист нетрудоспособности никогда не выдаётся больному на один день, минимальная продолжительность больничного – три дня.
На сколько дают больничный при гастрите в стационаре
Когда пациент находится в тяжёлом состоянии, возникшем по причине обострения гастрита, человека помещают в лечебное заведение для устранения мучительных симптомов. Больной имеет право попросить о проведении диагностических мероприятий и курса лечения непосредственно в стационаре.
Симптомы заболевания выражаются в разной степени. При серьезных, затяжных обострениях может потребоваться и стационарное лечение, тогда врач примет решение о необходимости госпитализации. Такие ситуации, например, могут возникнуть:
- , когда при обследовании обнаруживаются дефекты слизистой оболочки желудка;
- при опасной форме заболевания – , когда велика вероятность образования онкологических опухолей, и следует проводить тщательнейшее обследование и строгое лечение под наблюдением врача;
- при , когда терапия особенно сложна;
- при гастрите, осложненном ;
- при наличии осложнений или сопутствующих заболеваний.
Больничный лист выдается на весь срок стационарного пребывания. Срок пребывания в стационаре зависит исключительно от характера протекания заболевания и для каждого пациента устанавливается индивидуально. Как правило, лечение длится не менее 10-ти дней, верхнего предела нет.
Больничный при гастрите амбулаторно
Если доктор на основании обследования и жалоб больного принял решение дать больничный, терапевтические мероприятия в таком случае будут проводиться амбулаторно, в условиях поликлиники. Пациент продолжает наблюдаться у доктора, периодически являясь на осмотр, сдает необходимые анализы и проходит нужные обследования, по необходимости посещает других специалистов по рекомендации лечащего врача.
Продолжительность лечения и срока нетрудоспособности зависит от того, сколько длится обострение гастрита. Сроки для каждого пациента индивидуален и зависит от причин, вызвавших его, от общего состояния больного и в значительной степени от добросовестности самого пациента в плане соблюдения рекомендаций и предписаний лечащего врача.
Источники
https://vernizdorove.ru/gastrit/na-skolko-dnej-dayut-bolnichnyj-pri-gastrite.html
https://kinogirls. ru/skolko-dney-dayut-bolnichnyy-gastrite
https://nedug wiki.ru/na-skolko-dnej-dajut-bolnichnyj-pri-ga.html
https://kak vylechit.ru/pri- gastrite/na-skolko-dnej-dayut-bolnichnyj-pri-gastrite
При ушибе плеча дают больничный
Ушиб плеча – разновидность закрытой травмы, которая сопровождается повреждением поверхностных мягких тканей, без нарушения анатомической цельности. Часто сочетается с переломами костей, вывихами суставных структур, нарушением целостности сухожилий и связок, поражением нервных окончаний и др. Ушиб плечевого сустава возникает при воздействии внешних факторов и имеет характерную симптоматику. Данное состояние требует принятия особых лечебных мер.

Внешнее воздействие на внутренние структуры приводит к травматическому повреждению. Ушибы в области плеча возникают после падения, ударов и столкновений. Тяжесть нанесенной травмы зависит от вида, массы и скорости травмирующего агента, а также от того, какая по размеру площадь поражена.
При ушибе могут быть повреждены следующие структуры:
- Подкожно-жировая клетчатка и кожа
- Мышцы и сухожилия
- Костные и суставные структуры
- Нервы и мелкие сосуды
При ушибах плечевой области часто наблюдается перелом плеча и ключицы. При этом имеет место полное или частичное разрушение анатомических костных структур. Чаще всего развивается ушиб плеча при падении. Нередки случаи получения данной травмы при автомобильных катастрофах.
Легкий и поверхностный ушиб ключицы и плеча сопровождается повреждением мелких сосудистых структур и подкожно-жировой клетчатки. Мелкие сосуды в данном случае могут разрушаться, что сопровождается появлением кровоподтеков, которые по внешним симптомам напоминают петехии – кровоизлиянии по 1-2 мм в диаметре.
Ушиб лопатки, плеча и плечевого пояса часто сопровождается следующими признаками:
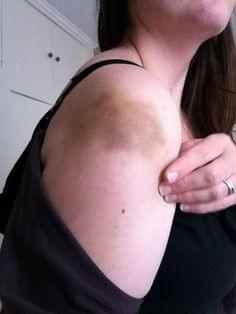
- Экхимозы – синяки или кровоподтеки, которые представляют собой значительные кровоизлияния под кожей. Жировая клетчатка пропитывается кровью, но больших скоплений биологической жидкости не наблюдается. В некоторых случаях отмечается пропитка мышечных структур или кожи. При сильных ушибах кровь накапливается в области подкожно-жировой клетчатки, что приводит к образованию гематом.
- Синяки – распознаются после ушибов на 2-3 сутки и имеют вид сине-багровых пятен. Постепенно внутренние скопления рассасываются, и цвет синяков становится сине-зеленого, а затем желтого цвета. При сильных ушибах синяки рассасываются только через 12-16 суток.
- Припухлость и боль – дискомфорт и болевой синдром возникает при повреждении нервных окончаний, которые находятся в мягких тканях. Неприятные симптомы появляются и при развитии отечности, на фоне сдавливания нервных окончаний. В данном случае больно поднять руку, но верхняя конечность не утрачивает естественных функций.
- Воспаление сустава или мягких тканей – ответная реакция на разрушение или повреждение внутренних тканей или структур. Воспалительный процесс сопровождается расширением мелких сосудистых структур и приводит к тому, что их проницаемость повышается. Это сопровождается усилением притока крови, после чего происходит образование отечности.
Растяжение и ушиб в области плечевого пояса сопровождается переломами ключицы и лопатки. В данном случае наблюдается полное или частичное повреждение анатомических структур. При этом не поднимается рука со стороны повреждения. Перелом сопровождается сильной болью и отечностью. Возникает патологическая подвижность и крепитации (хруст отломков кости). Функции суставных структур также нарушаются, а также отмечается укорочение плеча. Поврежденная конечность перестает двигаться, поэтому пострадавший придерживает ее здоровой рукой.
Несложные ушибы плеча, при которых отсутствуют переломы и вывихи, сопровождаются незначительными повреждениями периферических нервных структур. Это сопровождается несильной болью, онемением и чувством покалывания. Возможно нарушение двигательных функций и побледнение или покраснение кожного покрова в области повреждения. При переломах, как правило, повреждаются нервы.
Клиническая картина травмирования плечевого пояса имеет различную интенсивность проявления:
- 1 степень — больно поднять руку на протяжении 3-4 дней. Не исключено наличие ссадин и иных незначительных повреждений.
- 2 степень – присутствуют гематомы и отеки. На кожном покрове со стороны повреждения есть покраснение. Присутствует острая боль, которая не утихает даже при полной неподвижности конечности.
- 3 степень – присутствуют явные покраснения кожного покрова. Сухожилий и мышечных структур. Имеют место осложнения в виде вывиха плеча.
- 4 степень – присутствует выраженный синяк на плече и имеет место полная потеря двигательных функций. В данном случае сложно самостоятельно определить, ушиб это или перелом. Гематома может иметь большие размеры и доходить даже до локтя. Лечение занимает не менее 2-3 недель.

После ушиба в обязательном порядке нужно обратиться к врачу , который соберет анамнез травмы и проведет физикальное обследование. При частичных разрывах движение возможно, но присутствует выраженный болевой синдром. Для определения области локализации и степени тяжести травмы проводится рентгенография.
Для того чтобы назначить грамотное лечение и предотвратить развитие возможных осложнений, следует вынести медицинское заключение, проведя следующие диагностические мероприятия:
- Дифференцировать ушиб от растяжения, вывиха и перелома.
- Сделать рентгенографию в 2-х проекциях.
- Провести КТ для визуализации степени поражения мягких тканей и костных структур.

Если при падении или ударе произошло серьезное повреждение в области плечевого пояса, то назначается медикаментозная или физическая терапия.
В обязательном порядке накладывают повязку Дезо с целью обездвиживания пораженной конечности. Через 3 суток можно начинать воздействие на область ушиба сухим теплом.

Для начала нужно обеспечить иммобилизацию верхней конечности , которая повреждена. Для этого можно использовать специальный бандаж или обычную косынку под углом в 90-100 градусов. Полное обездвиживание уменьшает боль и исключает вероятность образования сильного отека.
Важно накладывать холодные компрессы на 15-20 минут, меняя их каждые 3-4 часа.
Для уменьшения симптоматики травмы можно дать пострадавшему обезболивающий препарат:

«Найз», «Аспирин», «Кетонал» или «Анальгин» . Данные медикаменты не только снимают боль, но и предотвращают развитие воспалительного процесса в мягких тканях плеча.
Предусматривает использование специальных мазей, эффективность которых направлена на уменьшение клинических проявлений ушиба и предотвращение развития осложнений. Среди наиболее действенных препаратов для локального нанесения следует выделить:

Втирать мазь следует в область повреждения легкими массажными движениями, что позволяет восстановить микроциркуляцию, снять воспалительный процесс и улучшить процессы кровообращения.
Если плечо опухло и на протяжении длительного периода отек не сходит, то назначается физиотерапия: парафинолечение, магнитотерапия и УВЧ. При необходимости назначается массаж.
Сроки лечения составляют от 7 до 14 дней при легких ушибах и от 3 до 4 недель при сильных травмах. При повреждении суставной капсулы период лечения может затянуться на несколько месяцев.
В домашних условиях используются народные средства. Применять их рекомендуется вкупе с лекарственными препаратами, чтобы исключить вероятность обострения воспалительного процесса.
Наиболее эффективные рецепты при ушибе плеча:
- Мазь — 100 г жира размешать с болотным сабельником (3 ч. л.), зверобоем (3 ч. л.) и жгучим перцем (1 ст. л.). Втирать в плечо следует 1-2 раза в день. Не мочить после нанесения мази.
- Компрессы – 9%-й уксус (1 ст. л.) растворить в воде (0,5 л). Смочить льняную тряпочку в растворе и наложить на поврежденный участок. Выдержать 2-3 часа, укутав шерстяным шарфом.
- Растирка или массажное масло – добавить корни одуванчика (100 г) в 500 мл растительного масла и настоять на протяжении 7 суток. Наносить массажными движениями на область ушиба по 2-4 раза в день.
После того, как отечность и боль пройдет, в обязательном порядке нужно восстановить подвижность плеча. Для этого рекомендуется выполнять следующие упражнения:
- Подъем надплечий.
- Разведение и сведение лопаток.
- Подведение и отведение плеча.
- Разжимание и сжимание пальцев.
- Махи руками при наклонах вперед.
Реабилитация после травмы плеча
Если лечение после получения травмы отсутствует, то существуют риски развития следующих осложнений:
- Повреждение суставной сумки плеча чревато ограничением суставных функций.
- Увеличение сустава на фоне гемартроза (скопления крови). Возникает через 2-3 дня.
- Травматический бурсит – воспаление суток при проникновении синовиальной жидкости.
- Гематома (межмышечная) — после разрыва сосудов в мышцах и мягких тканях скапливается кровь.
Ушиб плеча – серьезная травма, которая может стать причиной развития осложнений.
Даже при незначительных повреждениях следует проконсультироваться с врачом.
Специалист назначит диагностику и в соответствии с полученными результатами разработает индивидуальное лечение.
Несколько простых советов, как делать массаж плеча после травмы
источник
При получении работником травмы, как и в случае с заболеванием, законодательно предусмотрена возможность получения листка нетрудоспособности.
Продолжительность больничного и порядок его оплаты будет зависеть от вида и тяжести полученного работником увечья, а также срока работы на предприятии.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения юридических вопросов, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — обращайтесь в форму онлайн-консультанта справа или звоните по телефону +7 (499) 653-64-25 . Это быстро и бесплатно !
 Любое растяжение, вывих, ушиб, перелом могут случиться как во время трудовой деятельности, так и при обстоятельствах, абсолютно не связанных с выполнением работы. В обоих случаях работник, получивший травму и обратившийся за медицинской помощью в лицензированное медицинское учреждение, имеет право на получение листка нетрудоспособности.
Любое растяжение, вывих, ушиб, перелом могут случиться как во время трудовой деятельности, так и при обстоятельствах, абсолютно не связанных с выполнением работы. В обоих случаях работник, получивший травму и обратившийся за медицинской помощью в лицензированное медицинское учреждение, имеет право на получение листка нетрудоспособности.
Большинство травм так или иначе связаны с ограничением мобильности, поэтому при получении травмы больничный обычно открывают без проблем. Исключения могут составить небольшие растяжения, не нарушающие трудоспособность, при которых бюллетень не выдается, хотя в таких случаях человек вряд ли будет обращаться к врачу.
Законодательство разделяет травмы на бытовые и производственные. Производственной травмой согласно ст. 3 Федерального закона от 24.07.1998 № 125-ФЗ «Об обязательном социальном страховании от несчастных случаев на производстве и профессиональных заболеваний» является та, которая получена при исполнении работником обязанностей по трудовому договору на территории работодателя и за ее пределами, во время следования с работы или обратно на транспорте страхователя.
Следствием производственной травмы всегда является вынужденный перевод на другую работу, временная или стойкая утрата трудоспособности или смерть.
Все остальные случаи травмирования являются бытовыми травмами. При оформлении больничного в связи с травмой в соответствующей ячейке, содержащей причину нетрудоспособности, проставляется двухзначный код:
- «02», если это бытовая травма;
- «04», если травма производственная.
 Перелом – это нарушение целостности кости. Любой травматический перелом сопровождается негативным воздействием на окружающие мягкие ткани, из-за чего образуется отек, гематома, нарушаются двигательные и опорные функции (если это перелом конечности).
Перелом – это нарушение целостности кости. Любой травматический перелом сопровождается негативным воздействием на окружающие мягкие ткани, из-за чего образуется отек, гематома, нарушаются двигательные и опорные функции (если это перелом конечности).
Лечат переломы в зависимости от их сложности как в стационаре, так и амбулаторно (например, накладыванием гипса), но в любом случае при такой серьезной травме трудоспособность больного существенно нарушена и врач одновременно с назначением лечения открывает больничный лист.
Ниже приведена таблица с наиболее распространенными переломами и примерными сроками нетрудоспособности.
Конкретные сроки больничного листа при переломе устанавливает врач, исходя из тяжести и характеристик перелома, но выдать его единолично может лишь на срок не более 15 календарных дней. Дальнейшее продление бюллетеня возможно только по решению врачебной комиссии медицинского учреждения, в котором проходит лечение пациент (п. 11 Правил выдачи листков нетрудоспособности, утвержденных Приказом Минздравсоцразвития России от 29.06.2011 № 624н).
При переломах нередко требуется проведение оперативного вмешательства, что тоже влияет на продолжительность больничного листа.
 Сколько дней длится нетрудоспособность в каждом конкретном случае, зависит от вида хирургического вмешательства: например, при переломе лодыжки со смещением возникает необходимость в операции с использованием титановой пластины, с помощью которой удается соединить костные обломки.
Сколько дней длится нетрудоспособность в каждом конкретном случае, зависит от вида хирургического вмешательства: например, при переломе лодыжки со смещением возникает необходимость в операции с использованием титановой пластины, с помощью которой удается соединить костные обломки.
Пластина может находиться в ноге у пациента в течение нескольких недель и даже месяцев до полного сращивания костей, после чего она удаляется и наступает период реабилитации. Нетрудоспособность пациента в этом случае может длиться до 4-х месяцев.
Дают ли бюллетень при растяжении связок, например, голеностопа и вывихах? Вывих и растяжение, конечно же, не являются такой тяжелой травмой, как перелом, но при их получении достаточно тяжело передвигаться, двигательная активность сокращена. Для восстановления функций связок и суставов наряду с консервативным лечением необходим длительный покой и домашний режим.
Оформление больничного листа и продолжительность находится полностью в компетенции лечащего врача. Рассмотрим, на сколько дней выдается бюллетень в данных случаях:
- от 60 до 90 дней при вывихе голеностопного сустава (зависит от наличия осложнений вывиха);
- 20-35 дней при вывихе надколенника;
- 10-25 дней при растяжении и перенапряжении связок голеностопа.
Сотрясение мозга является легкой формой закрытой черепно-мозговой травмы и имеет 3 степени тяжести (легкую, среднюю и тяжелую). При легкой степени можно даже обойтись без медикаментов, а иногда и без больничного, но при травме тяжелой и средней степени тяжести в большинстве случаев необходимо лечение в стационаре. В этих случаях больному положен полный покой и постельный режим. Любые действия, возбуждающие психику, исключаются. Поэтому больничный лист необходим.
Ориентировочная продолжительность нетрудоспособности при сотрясении мозга составляет:
- до 28 дней при легкой степени тяжести;
- 1-2 месяца при средней степени;
- 2-4 месяца в самых тяжелых случаях.
Факторами, влияющими на продолжительность больничного листа при различных травмах, являются:
- тяжесть травмы;
- необходимость оперативного вмешательства;
- длительность реабилитационного периода после операции;
- реакция организма на лечение;
- клинический и трудовой прогноз.
 Согласно Федеральному закону «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323-ФЗ при очевидном неблагоприятном прогнозе пациент направляется для прохождения экспертизы и получения инвалидности, которая позволит брать больничные на более длительные сроки.
Согласно Федеральному закону «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323-ФЗ при очевидном неблагоприятном прогнозе пациент направляется для прохождения экспертизы и получения инвалидности, которая позволит брать больничные на более длительные сроки.
Если лицо отказывается от прохождения экспертизы, листок нетрудоспособности закрывается. При благоприятном трудовом и клиническом прогнозе не позднее 10 месяцев после травмы пациент должен быть выписан к трудовой деятельности или же направлен на МСЭ (ч. 4 ст. 59 Закона).
Суть действий работающего человека при получении травмы в быту аналогична действиям при наступлении заболевания: необходимо вовремя зафиксировать наступление страхового случая в целях получения пособия по временной нетрудоспособности. Для этого нужно обратиться в медицинское учреждение и оформить больничный лист, выдача которого регулируется Приказом Минздравсоцразвития России от 29.06.2011 № 624н.
При получении бытовой травмы для получения больничного нужно обратиться в травмпункт самому или вызвать скорую помощь, которая доставит в травмпункт или стационар. Больничный открывается в день обращения в медицинское учреждение, которое имеет лицензию на осуществление медицинской деятельности.
После обращения в травмпункт дежурный врач выдает справку о таком обращении и направляет пациента или для лечения в больницу, где ему и выдается листок нетрудоспособности на основании сведений из травмпункта, или на амбулаторное лечение к травматологу (хирургу), который также на основании сведений из травмпункта открывает больничный лист.
Могут ли дать бюллетень сразу в травмпункте? Листок нетрудоспособности разрешено выдать и непосредственно в травмпункте в том случае, если он входит в состав медицинского учреждения, имеющего соответствующую лицензию.
Закрывается больничный лист либо по месту его открытия, либо в поликлинике по месту прикрепления (в том случае, если он был открыт в стационаре или в медицинском учреждении по месту получения травмы).
 Порядок назначения пособия по временной нетрудоспособности регулируется Федеральным законом № 255-ФЗ от 29.12.2006, согласно которому для получения выплат по страховому случаю работнику необходимо предоставить в отдел кадров по месту работы надлежаще оформленный листок нетрудоспособности.
Порядок назначения пособия по временной нетрудоспособности регулируется Федеральным законом № 255-ФЗ от 29.12.2006, согласно которому для получения выплат по страховому случаю работнику необходимо предоставить в отдел кадров по месту работы надлежаще оформленный листок нетрудоспособности.
Предоставления объяснительной записки в случае бытовой травмы закон не требует, так как случаи получения травмы, не связанной с рабочим процессом, не являются основанием для проведения работодателем расследования. Объяснительная может потребоваться исключительно в случаях, когда в больничном листе проставлены особые отметки, например, о нарушении режима.
Как правильно оплатить листок нетрудоспособности при травмах? Порядок оплаты не отличается от порядка оплаты при заболеваниях: первые три дня оплачивает работодатель, остальные – ФСС. В течение 10 календарных дней с момента получения больничного работодатель рассчитывает свою часть выплаты и передает его в ФСС. Оплата бюллетеня осуществляется в ближайший после расчета суммы день выдачи зарплаты.
Сумма выплат зависит от страхового стажа. Наименьшую сумму получит работник с общим стажем менее 1 года (30 % средней зарплаты), наибольшую – с общим страховым стажем от 8 лет (100% среднего заработка).
В ст. 8 Федерального закона № 255-ФЗ от 29.12.2006 содержится закрытый перечень оснований для снижения размера пособия. К ним относятся:
- нарушение режима, установленного врачом;
- неявка в установленную дату к врачу на осмотр без уважительной причины;
- получение травмы вследствие действия алкоголя или наркотических, токсических веществ.
Как видно, снижение оплаты во всех случаях является следствием негативного или асоциального поведения застрахованного лица, который своими действиями сам спровоцировал получение травмы или же препятствует выздоровлению. При установлении оснований для снижения оплаты работнику оплачивается сумма, не превышающая 1 МРОТ за месяц нетрудоспособности.
Получение травмы неприятно как для работника, так и для работодателя. От качества и своевременности лечения зависит здоровье и дальнейшая трудоспособность человека, поэтому законодателем гарантируются значительные сроки для лечения и реабилитации в целях максимального восстановления здоровья и трудоспособности пострадавшего.
Предлагаем к просмотру видео на тему оплаты травматических ситуаций на работе:
Следующее видео для работников без оформления трудовой книжки:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Не нашли ответа на свой вопрос? Узнайте, как решить именно Вашу проблему — позвоните прямо сейчас:
+7 (499) 653-64-25 (Москва)
+7 (812) 313-25-95 (Санкт-Петербург)
источник
Ушиб плечо опухло и сильно болит..работаю грузчиком в магазине .обязаны мне дать больничный лист.Сергей 34

Больничный – основание для отсутствия на рабочем месте и получения компенсации. В каких случаях он выдается и каков размер и порядок выплаты компенсации по временной нетрудоспособности?
Привычный всем «больничный лист» в официальных документах и у медиков называется листом нетрудоспособности.
Форма листа нетрудоспособности утверждена приказом Минздравсоцразвития №172. Эта форма действует до 1 июля 2011 года. С 1 июля 2011 года вступает в силу Приказ Минздравсоцразвития N 347н «Об утверждении формы бланка листка нетрудоспособности», который утверждает новый, немного отличный от предыдущего, бланк листка нетрудоспособности.
Лист нетрудоспособности выдается в случаях, когда сотрудник организации не может работать из-за:
утраты трудоспособности из-за беременности, заболевания или производственной травмы, а также в связи с операцией по искусственному прерыванию беременности или экстракорпоральным оплодотворением;
осуществления ухода за больным членом семьи;
в связи с карантином, (в т.ч., карантином ребенка в возрасте до 7 лет, посещающего дошкольное образовательное учреждение, или другого члена семьи, признанного недееспособным);
осуществления протезирования по медицинским показаниям в стационарном медучреждении;
долечивания непосредственно после стационарного лечения в санаторно-курортных учреждениях, расположенных на территории России.
На оформление больничного листа и его выдачу уполномочены медицинские работники после осмотра обратившегося гражданина и на основе записей о состоянии здоровья пациента в его медицинской карте.
В соответствии с приказом Минздравсоцразвития РФ «О порядке выдачи медицинскими организациями листков нетрудоспособности» право выдавать листки нетрудоспособности имеют медицинские работники, имеющие лицензию на осуществление медицинской деятельности, включая услуги по экспертизе временной нетрудоспособности. К ним относятся:
лечащие врачи медицинских организаций государственной, муниципальной и частной систем здравоохранения;
врачи, занимающиеся частной медицинской практикой;
лечащие врачи специализированных (противотуберкулезных) учреждений;
лечащие врачи клиник научно-исследовательских учреждений (институтов), в том числе клиник научно-исследовательских учреждений (институтов) протезирования или протезостроения — по согласованию с Минздравсоцразвития РФ.
При амбулаторном лечении заболеваний врач выдает лист нетрудоспособности на срок до 10 календарных дней, — до следующего осмотра гражданина, — и после повторного осмотра либо продлевает его в соответствии с состоянием здоровья пациента (максимально на срок до 30 календарных дней), либо закрывает.
Если срок временной нетрудоспособности больше 30 календарных дней, листок нетрудоспособности выдается по решению врачебной комиссии. Если пациент пользуется услугами частного врача, он будет направлен врачом для прохождения комиссии в медицинскую организацию по месту регистрации (временного проживания).
Обратитесь в поликлинику по месту жительства и врач соответствующей квалификации примет решение о выдаче Вам листка временной нетрудоспособности.
источник
Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Дмитрия Ульянова 6, корп. 1, метро «Академическая»
Москва, ул. Арцимовича, 9 корп. 1, метро «Коньково»
Москва, ул. Берзарина 17 корп. 2, метро «Октябрьское поле»
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности «лечебное дело».
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
13 -14 февраля 2014г. г. Москва – II конгресс травматологов и ортопедов. «Травматология и ортопедия столицы. Настоящее и будущее».
Ноябрь 2014г. — Повышение квалификации «Применение артроскопии в травматологии и ортопедии»
14-15 мая 2015г. г. Москва — Научно-практическая конференция с международным участием. «Современная травматология, ортопедия и хирурги катастроф».
2015 г. г. Москва – Ежегодная международная конференция «Артромост» .
Научные и практические интересы: хирургия стопы и хирургия кисти .
На первый взгляд, ушиб любой области человеческого тела кажется не таким серьезным состоянием, как раны мягких тканей, переломы костей или вывихи. Однако именно ушибы при неверном лечении часто приводят к различным осложнениям и как следствие к увеличению срока лечения и реабилитации человека.
В травматологии принято разделять по локализации получения травмы, ушиб плеча на ушиб плечевого сустава (вследствие, прямого воздействия на сустав, например, при падении на вытянутую руку) и на ушиб области плеча (в этом случае травмируются только мягкие ткани плеча, функции сустава не нарушены). Хотя главные мероприятия по лечению такой травмы буду сходны, однако, понимание механизма развития патологического процесса и механизма получения травмы, позволяет врачу избежать осложнений, связанных с нарушением функции плечевого сустава.
Основным обстоятельством, которое позволит заподозрить ушиб плеча является наличие предшествующей травмы. В других случаях, все симптомы, которые характерны для ушиба плеча, но не сопровождались травмой, могут свидетельствовать о заболевании сустава или окружающих его структур. Основными симптомами ушиба плеча и плечевого сустава являются:
- Боль в данной области в покое, которая усиливается при пальпации, физической нагрузке, а также при попытках движений в суставе.
- Изменение цвета мягких тканей, формирование кожной и подкожной гематомы (пропитывание и скопление крови в коже и подкожной клетчатке).
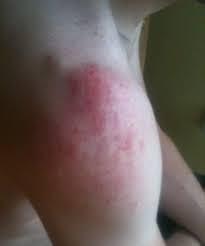
- Отек кожи и области плечевого сустава
- Снижение функции плечевого сустава, но с сохранением полной амплитуды движения. При нарушении амплитуды движения в суставе (невозможности пациента, например, поднять руку выше головы) с большой вероятностью речь будет идти о вывихе плечевого сустава.
Главной задачей врача при обследовании пациента с ушибом плеча – это исключить более тяжелую патологию:
Это связано с тем, что при более тяжелых травмах необходимо проведение специальных лечебных мероприятия. Для исключения более тяжелых травм, при подозрении на ушиб плеча, проводят рентгенографию травмированной области в минимум двух проекциях. Это позволяет быстро и точно ответить на вопрос – речь идет просто об ушибе мягких тканей или о другой, более тяжелой травме.
Для исключения тяжелых повреждений, которые были написаны выше, выполняется рентгенография плечевого сустава и плечевой кости.
При подозрении на наличие скопления жидкости в плечевом суставе, может быть проведена диагностическая пункция сустава для выяснения типа жидкости в суставе. Также пункция позволяет снизить внутрисуставное давление, тем самым облегчить состояние пациента.
При каких либо сомнениях в диагнозе показано выполнение МРТ исследования, которое покажет патологию не только костной ткани но и мягкотканных структур, таких как сухожилия, связки, мышцы, и даже толщину хряща сустава.
Оказать первую помощь при ушибе плеча несложно, однако, большинство пациентов часто либо игнорируют симптомы, либо кардинально неверно оказывают помощь при таком типе травмы. Это все, в свою очередь, может отразиться на длительности лечения и степени проявления симптомов.
Первая помощь при ушибе плеча заключается:
- Иммобилизация поврежденной конечности. Для плеча достаточно косынки, которая поддерживала руку и снизила бы нагрузку на поврежденную конечность.
- Прием обезболивающих препаратов нестероидного ряда (нимесулид, кеторолак и т.д.).
- Приложить холод на 15 минут 3-4 раза в течение первых 6-12 часов (на вторые сутки холод уже неэффективен, так как отек уже нарос);
Для исключения более серьезной травмы, при выраженности боли или отека тканей, необходимо обратиться к врачу и провести диагностические исследования.
Лечение ушиба плеча проводится таким образом:
- Наложить косыночную повязку, тем самым создать покой и ограничить движения (при сильных ушибах и выраженном болевом синдроме);
- Кинезиотерапевтические тейпы;

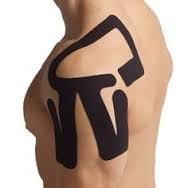
- Обезболивающие препараты (НПВП), к примеру один из препаратов: Мовалис, Найз, Нурофен, Кеторол, по 1 таблетке до 2-х раз в день, не более 5-ти дней;
- Обезболивающие мази, к примеру: Долобене гель, Траумель, Вольтарен мазать местно 2-3 раза в день до купирования (исчезновения) симптомов;
- Физиотерапия может быть назначена для ускорения уменьшения отека и боли;
Реабилитация человека с ушибом плеча включает проведение после исчезновения выраженных болевых ощущений физиотерапевтического лечения (СВЧ, магнитотерапия и т.д.), а также лечебную гимнастику и массаж.
источник
Самые полные ответы на вопросы по теме: «больничный лист при вывихе плечевого сустава».
Вывих плеча – это достаточно серьезная травма, при которой поверхности костей в этой области частично или полностью перестают соприкасаться друг с другом.
Исправить ситуацию самостоятельно практически невозможно, для этого нужна помощь врача. В некоторых случаях после вправления вывиха проблемы с плечевым суставом остаются.
Вывих плечевого сустава и армия
У 80% пациентов молодого возраста вывих плеча возникает повторно. Исправить такую ситуацию можно с помощью хирургического вмешательства. Молодым мужчинам, которые должны проходить службу в армии, после каждого случаях вывиха необходимо обращаться к врачу для получения подтверждающих медицинских документов.
Если у пациента вывихи сустава появляются более 3 раз в год, у него есть все подтверждающие документы и ренгенограммы сустава до и после вправления вывиха то ему может быть присвоена категория В (ограничено годен к военной службе, освобождается от призыва к военной службе в мирное время и зачисляется в запас).
В некоторых случаях пациенту присваивается категория Г (дается отсрочка на 6 – 12 месяцев) и предлагается сделать хирургическую операцию. После ее проведения происходит повторное освидетельствование, и определяются функции сустава, в результате чего присваивается категория.
При отказе от оперативного вмешательства присваивается категория В, но в этом случае вывих плеча должен фиксироваться врачом не менее чем раз в полгода.
Почему после вывиха плеча рука не поднимается вверх
Причиной такой патологии может стать разрыв мышц или сухожилий ротаторной манжеты плеча, которые дают возможность совершать вращательные движения во всех направлениях. В этом случае при отведении руки вверх под углом 70 – 120 градусов конечность ослабевает, и возникают болевые ощущения.
Для того чтобы подтвердить диагноз необходимо сделать УЗИ, рентген и МРТ. В дальнейшем проводится иммобилизация сустава и назначается консервативное лечение (противовоспалительные обезболивающие средства, кортикостероиды).
Если в течение 2 – 3 месяцев консервативное лечение не дает результатов, ставится вопрос об оперативном вмешательстве.
Онемение пальцев рук после вывиха плечевого сустава
В 20% случае вывих плечевого сустава сопровождается повреждением нервов. Чаще всего происходит парез волокон срединного нерва. Причиной невропатии также может стать артроз, артрит или бурсит, развивающийся в результате травмы. При этом происходит потеря чувствительность пальцев или определенных участков кожных покровов.
Если после травмы часто немеют пальцы рук необходимо обратиться к врачу и пройти обследование. Может быть назначена медикаментозная стимуляция нервно-мышечного аппарата инъекциями Монофостиамина и таблетками Бендазола. Также назначаются физиотерапевтические процедуры, лечебная гимнастика и массаж. Регенерация нервов происходит очень медленно, поэтому процесс избавления от онемения пальцев рук после травмы достаточно длительный.
Если в течение полугода нет никаких улучшений нет проводят хирургическое вмешательство.
Иммобилизация при вывихе плечевого сустава
Сразу после травмы не нужно пытаться вправить вывих самостоятельно, так как это может привести к необратимым последствиям. Для того чтобы провести иммобилизацию необходимо взять квадратный отрез ткани сложить его вдвое.
Широкая часть косынки накладывается на плечо, кончики ее перекрещиваются под мышкой и плотно завязываются так, чтобы повязка обхватывала плечо и предплечье (использовать можно любую ткань, которая найдется под рукой).
К недостаткам такого метода относят то, что такая повязка не может обеспечить надлежащий уровень фиксации. Это может стать причиной того, что ситуация усугубится, возникнет повреждение сухожилий или мышц. Поэтому транспортировать такого больного нужно с осторожностью.
Для того чтобы сустав был зафиксирован правильно используют специальные бандажи изготовленные из мягких воздухопроницаемых тканей.
Часто такие модели обеспечиваются специальными фиксаторами позволяющими закрепить пораженную конечность к туловищу. Кроме этого они позволяют снять напряжение с травмированной руки, тем самым помогая быстро устранить отек и уменьшить воспалительный процесс.
В зависимости от возраста пациента и тяжести травмы удерживающую повязку нужно будет носить от 2 до 6 недель. При сложных вывихах плечевой кости, сопровождающихся повреждением мышц, сухожилий и нервов может быть наложена гипсовая повязка Дезо, на срок один месяц.
Решение о мобилизации поврежденной конечности принимает врач после визуального осмотра и проведения рентгенографии. Только он может решить вопрос о том, накладывать ли больному гипсовую повязку или достаточно фиксирующего бандажа.
Подробнее про оказание первой помощи вывихе плеча можно узнать здесь.
Если вывих плеча повторяется более 3 раз, рекомендуется хирургическое вмешательство, при котором пораженный сустав фиксируют.
Сколько заживает вывих плеча
Восстановление после вывиха плечевого сустава в большинстве случаев зависит от самого пациента. Прежде всего, должен быть вопрос о длительности периода иммобилизации. Если пациент молод и травма не слишком серьезная, то удерживающую повязку можно будет снять через 2 — 3 недели. В том случае если вывих плеча возник у пожилого человека, то фиксацию проводят на протяжении 3 – 6 недель.
Функции плечевого сустава полностью восстанавливаются в течение 3 месяцев. Для того чтобы этот период сократить необходимо соблюдать все рекомендации врача, выполнять лечебную гимнастику, массаж и проводить физиотерапевтические процедуры. Для того чтобы избежать повторного вывиха плеча, от тяжкого физического труда нужно отказаться на 6 месяцев. У пожилых людей реабилитация может проходить более длительный период, а болевые ощущения могут сохраняться на протяжении полугода после получения травмы.
После первого вывиха реабилитации занимает более длительный период, чем при повторной травме. Если вывих плеча происходит регулярно, то болевые ощущения при этом могут быть минимальными, а пораженный сустав может самостоятельно смещаться на свое место. Это достаточно серьезная патология требующая вмешательства хирурга.
Больничный лист и справки при вывихе плеча
Сразу после вывиха плечевого сустава необходимо обратиться за консультацией к травматологу, поскольку врач скорой помощи не имеет права выписывать документ позволяющий больному находиться дома.
Длительность больничного листа зависит от тяжести травмы, возраста и трудоспособности пациента. Именно лечащий врач после обследования решает, какой именно период требуется для реабилитации больного. Максимальный срок, на который выдают больничный, составляет 15 календарных дней, затем его нужно подтверждать необходимость в нем. Если пациент не озаботился этим вопросом, то больничный автоматически закрывается и сотрудник становится трудоспособным.
Если было проведено хирургическое вмешательство, то выдается больничный на весь период нахождения в стационаре. Если необходимо восстанавливать трудоспособность за стенами медицинского учреждения больничный лист продлевают на срок 10 дней. Каждое последующее продление нужно согласовывать с врачебной комиссией.
Почему болит рука и плечо после вывиха плечевого сустава
При вывихе плечевого сустава происходит повреждение капсулы сустава, сухожилий, мягких тканей и нервов. Это может привести к развитию острого или хронического воспаления синовиальной оболочки, при котором в суставной полости скапливается жидкость. Что в свою очередь сопровождается болевыми ощущениями.
Также в результате синовита плечевого сустава может возникать вторичный плечевой артроз, который становится причиной сильных болей.
Избавиться от болевых ощущений после вывиха плечевого сустава можно с помощью физиотерапевтических методов, лечебной физкультуры или массажа.
Для того чтобы устранить сильную боль и снять воспаление можно применяют лекарства из группы нестероидных противовоспалительных средств на основе диклофенака, мелоксикама, нимесулида или ибупрофена.
Употреблять их нужно согласно с инструкцией. Период использования таких средств ограничен, поэтому если болевые ощущения не исчезают необходимо обратиться к врачу и провести дополнительное обследование, которое сможет выявить причину появления болей.
Питание при вывихе плечевого сустава
После вывиха плечевого сустава питание должно быть правильным и полноценным. В пищу необходимо употреблять продукты богатые кальцием, такие как молоко, твердые сыры, творог. Они легко усваиваются, и дают возможность организму быстро справиться с травмой. Также большое количество легко усваивающегося кальция содержится в овощах (брокколи или листовой капусте) и в рыбе (сардине или лососе).
В том случае если при вывихе плеча произошло повреждение нервов в рацион нужно ввести продукты богатые витаминами группы В. В меню пациента должны присутствовать мясо, яйца, печень, зеленые овощи, крупы и орехи. Эти витамины легко разрушаются при термообработке, поэтому особое внимание нужно уделить приготовлению блюд.
Овощи и фрукты лучше употреблять в сыром виде, варить или готовить на пару. При жарке количество витаминов группы В в продуктах существенно уменьшается, поэтому от такого процесса готовки на время лучше отказаться.
Ситуация следущая: у моего отца был вывих плеча чуть больше 1,5 лет назад. за эти 1,5 года плече еще вылетало 4 раза. с первым вывихом долго сидел на больничном. в остальные разы больничный лист не требовался(пособие по безработице). Сейчас устроился на работу и на работе вывихнул руку, выполняя по устному приказу начальника не свои обязанности. Привезли в травмпункт, а там врач уговорил не писать производственную травму, а написать бытовую ( с этим спорить нет смысла, проблемы работадателю создавть не хочется, травма, действительно, застарелая бытовая) и НЕ сделав снимок, руку вставил на место, при этом написав направление в травмпункт по месту прописки (другой район), сказав, что там выпишут больничный. Там в свою очередь сказали, что нет снимка, а все справки он мог просто купить больничный не дали и отправили на работу. Дело было в пятницу. В понедельник отец на работе вновь получает вывих! Я его забираю и мы сразу едем в травмпункт по месту прописки, и там тот же доктор, который не дал больничный в пятницу, скрепя зубами, выписывает больничный сроком на неделю, сразу предупреждая, что через неделю его выпишет.
Вопрос: прав ли был доктор, не дав больничный в пятницу? И на какой срок выписывается больничный при привычном вывихе?
P.S. про необходимость операции знаем, направление в травматологию на операцию получили, только в понедельник.
Сообщение отредактировал Konfetka: 13.07.2010 – 00:17
Лечение вывиха предплечья после вправления. Сроки нетрудоспособности
После вправления независимо от того, какой вид вывиха имел место (кроме вывиха головки луча), локтевой сустав вместе с плечом, предплечьем и кистью фиксируется задней гипсовой шиной. Подвешивание конечности на косынке должно быть признано совершенно недостаточным как в смысле создания необходимого покоя после травмы, так и с точки зрения обеспечения необходимых, наиболее выгодных условий для заживления поврежденных тканей (капсулы, связок и др.).
В зависимости от вида вывиха предплечье должно фиксироваться в отношении плеча в определенном положении. При задних и боковых вывихах — под прямым углом; при передних вывихах — под тупым углом (115—120°).
После вправления вывиха головки лучевой кости фиксация должна быть осуществлена под острым углом (80—85°), причем, так как в подавляющем большинстве случаев речь идет о смещении головки вперед, необходимо накладывать циркулярную гипсовую повязку от середины плеча до головок метакарпальных костей. В области головки луча спереди накладывают ватно-марлевый пелот, который удерживается гипсовой повязкой. Это очень важная деталь, обеспечивающая от вторичного смещения головки кпереди.
Вторым важным обстоятельством является необходимость наложения гипсовой повязки в положении крайней супинации предплечья. Поэтому после вправления сначала предплечье нужно согнуть, затем наложить на область головки луча пелот и укрепить его марлевым бинтом. Помощник все время удерживает кисть больного в положении крайней супинации; второй помощник фиксирует плечо — только после проверки всех деталей положения конечности приступают к наложению гипсовой повязки.
Такая повязка должна оставаться не менее двух недель, после чего заменяется на 3—4 дня задней гипсовой шиной, два-три раза в день снимаемой для возможности производить движения и массаж плеча и предплечья. Затем шину на день снимают и и оставляют только на ночь в течение 3—4 дней. Таким образом, к концу третьей недели фиксирующую повязку вовсе удаляют и и больному назначают более настойчивые движения и массаж.
Обычно через месяц после вправления функция полностью восстанавливается. Если же остаются кое-какие ограничения, то назначают физиотерапию в виде тепловых процедур в сочетании с лечебной гимнастикой. Однако это, обычно, не мешает больному приступить к работе.
Фиксация задней гипсовой шиной после заднего или переднего вывиха предплечья продолжается 10—12 дней. Но уже на третий день шину два-три раза в день снимают и больной должен производить возможные активные движения. С каждым днем время этих занятий увеличивается с таким расчетом, чтобы к 8-му дню шину удалить на целый день и пользоваться ею лишь во время сна. Массаж плеча и предплечья можно начать также на 3—4-й день.
Но массировать область локтевого сустава и нижней одной трети плеча спереди ни в коем случае нельзя, так же как совершенно недопустимо производить пассивные движения. Нужно помнить, что плечевая мышца и передняя стенка суставной капсулы чрезвычайно чувствительны к такого рода механическим раздражителям и реагируют на них оссифицирующими процессами. После полного удаления фиксирующей повязки урок лечебной гимнастики усложняется и может сочетаться с теплыми водяными ванночками.
К концу первого месяца после вправления обычно функция конечности восстанавливается и больной может приступить к работе. Остающиеся иногда через месяц некоторые ограничения движений (чаще всего неполное сгибание и разгибание) ликвидируются со временем применением тепловых процедур совместно с лечебной гимнастикой. Однако эти ограничения не мешают приступить больному к работе.
Таким образом, прогноз при правильном лечении свежих травматических вывихов предплечья можно считать хорошим. При несвежих вывихах он ухудшается прежде всего за счет сроков лечения, которые удлиняются обычно не меньше чем наполовину. Кроме того, в ряде случаев остаются некоторые боли и периодически наступающая недостаточность силы движений. Правда, все это под влиянием физиотерапевтического и особенно курортного рано-грязевого лечения почти бесследно проходит.
Значительно сложнее лечение, а прогноз хуже при застарелых вывихах предплечья.
– “Вправление вывиха головки локтевой кости – техника”
Оглавление темы “Травмы предплечья”:
- Методика обезболивания при вывихе предплечья. Рекомендации
- Вправление задних вывихов предплечья – техника
- Вправление передних вывихов предплечья – техника
- Вправление вывихов головки луча – техника
- Лечение вывиха предплечья после вправления. Сроки нетрудоспособности
- Вправление вывиха головки локтевой кости – техника
- Лечение застарелых вывихов предплечья. Сроки нетрудоспособности
- Переломы локтевого отростка предплечья – механизмы
- Клиника перелома локтевого отростка предплечья – диагностика
- Лечение перелома локтевого отростка предплечья. Сроки нетрудоспособности
Позвольте представиться. Меня зовут Василий. Я уже более 8 лет работаю массажистом и костоправом. Я считаю, что являюсь профессионалом в своей области и хочу помочь всем посетителям сайта решать свои задачи. Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю требуемую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с вашим специалистом.
источник

