Псориатический артрит у детей – симптоматика заболевания
Основные симптомы ревматического полиартрита тесты
Стрептококки в нашей жизни
Практически все люди сталкиваются со стрептококковой инфекцией.
Она проявляется в виде:
- острые респираторные заболевания органов дыхания;
- урогенитальные инфекции;
- пневмонии;
- пиелонефрит;
- конъюнктивит;
- инфекционный эндокардит;
- гнойничковые поражения кожи – фурункулы, карбункулы.
Также при попадании в организм стрептококковой инфекции развивается ревматизм суставов и ревматический полиартрит.
Причины ревматического полиартрита
Инфекционная природа патологического процесса врачами признана, а сам возбудитель учеными не установлен.
Чаще всего причиной болезни является стрептококковая инфекция (род анаэробных бактерий).
Факторы риска, которые провоцируют развитие патологического процесса в суставах, следующие:
- диагностирование у пациента или его ближайших родственников аутоиммунных заболеваний: предрасположенность на генетическом уровне делает человека более уязвимым к патологии;
- возрастная группа от 17 и до 35 лет – именно молодой возраст является отличительной чертой данного вида артрита;
- частые поражения организма вирусами, ОРЗ более 3 раз в год – инфекция ослабляет иммунитет и провоцирует появление патологического процесса, поражающего суставы;
- наследственная предрасположенность, когда в анамнезе ближайших родственников наблюдались патологии соединительной ткани;
- не полностью вылеченные бактериальные заболевания (в силу неэффективности назначенного лечения), или же резистентность возбудителей заболевания к применяемым антибиотикам.
Это далеко не полный перечень тех факторов риска, которые провоцируют появление и развитие ревматического полиартрита. Врачи выделяют и иные первопричины, провоцирующие возникновение патологии, в отношении которых в медицинских кругах и поныне идут споры.
Спровоцировать полиартрит конечностей могут следующие факторы:
- вирусные и бактериальные инфекции;
- суставные локальные травмы
- нарушение обмена веществ;
- различные аллергические реакции;
- наследственность.
Нарушения в работе иммунной системы человека пробуждают антитела «нападать» на собственные ткани. По этой причине развивается ювенильный, ревматоидный и реактивный полиартрит.
Заболевание существует нескольких видов, в зависимости от области поражения и причин, повлекших за собой развитие полиартрита.
Виды полиартрита:
- Инфекционный. Артрит появляется в следствии тяжелого переноса заболеваний инфекционного характера, например, простуды.
- Ревматический. Заболевание поражает крупные и средние суставы в организме.
- Ревматоидный. Артрит связан с изменениями в области хряща.
- Псориатический. Болезнь развивается у людей, которые перенесли псориаз.
- Реактивный. Возникает в результате инфекции, и может сопровождаться другими болезнями, например, уретритом.
- Кристаллический. Артроз этого типа возникает в результате нарушения обмена веществ в организме.
Полиартрит инфекционного вида развивается на фоне туберкулеза, хламидиоза, пневмонии, бруцеллёза или венерических заболеваний. Если вовремя не начать лечение воспаления, то может произойти деформация суставов. Чтобы иметь представление, как выглядят конечности, которые поразил полиартрит, можно посмотреть фото.
Ревматоидный полиартрит – болезнь, возникающая обычно в возрасте старше 20 лет. Чаще она диагностируется у женщин. Этиология до конца не установлена. Основной причиной является сбой функционирования иммунной системы, клетки которой начинают воспринимать суставные хрящи и прилежащие к ним структуры, как чужеродный объект.
В результате чего включаются защитные механизмы организма, иммунные клетки атакуют соединительную ткань, медленно разрушая ее, вызывая тяжелые деформации костно-мышечной системы. Иммуногенетическая теория считается наиболее вероятной.
Есть много факторов, которые запускают процессы развития заболевания:
- переохлаждение;
- обменные нарушения в организме;
- скрытые вялотекущие инфекции;
- травмы суставов;
- воздействие токсичных веществ;
- гормональная перестройка организма;
- постоянные стрессы.
Кто рискует заболеть?
Ревматический полиартрит возникает у людей с генетической предрасположенностью и при наличии в организме М-серотипа β-гемолитического стрептококка группы А.
К факторам риска развития ревматизма и ревматического полиартрита относятся:
- молодой возраст от 17 до 35 лет;
- частые гнойничковые поражения кожи;
- частые острые респираторные вирусные заболевания (больше 3 раз в год);
- наличие у родственников в анамнезе любых заболеваний соединительной ткани;
- не полноценное лечение бактериальных заболеваний;
- индивидуально низкая чувствительность к терапии антибиотиками;
- аутоиммунные заболевания;
- наличие аутоиммунных заболеваний у родственников;
- наличие гена HLA-B27.
Клетки М-серотипа β-гемолитического стрептококка группы А имеют сходное строение с кардиомиоцитами и хондроцитами человека.
Попадая в организм, они запускают системную воспалительную реакцию, которая атакует стрептококки. Из-за схожести строения клеток, иммунная система организма человека также начинает атаковать клетки сердца и суставов, в результате чего наблюдается поражение структур сердца и развивается ревматический полиартрит.
Чаще всего нарушение возникает после:
- посещения стоматологов;
- перенесенных острых инфекционных заболеваний;
- при наличии хронической персистирующей стрептококковой инфекции в организме.
Советы: что нужно сделать в первую очередь при признаках ревматоидного полиартрита и, что полезно делать и есть.
Нарастающая скованность в утреннее время, припухлость суставов и незначительные боли в них при движении – начальные симптомы ревматоидного полиартрита. На первый взгляд, они достаточно безобидны, но все заканчивается деформированием суставов. В основном задействуются мелкие суставы кистей и стоп, процесс носит симметричный характер.
Кроме суставов в процесс вовлекаются также и мышечные сухожилия. На тыльной стороне кистей рук с течением болезни масса мышц атрофируется, возникают подвывихи в суставах, в результате чего пальцы отклоняются кнаружи, формируя вид «плавника моржа» или «ревматоидной кисти».
То же самое происходит со стопой. Поражение мелких суставов ведет к развитию плоскостопия, молоточковидной деформации пальцев и отклонению их наружу. Так формируется «ревматоидная стопа».
В результате развития склеротических изменений появляется костный анкилоз. То есть сустав деформируется и становится тугоподвижным. Среди возможных неспецифических признаков выделяют: потливость, понижение артериального давления, общую слабость, уменьшение массы тела, отсутствие аппетита.
Также к симптомам ревматоидного полиартрита относят:
- Постоянное усиление боли в ночное время, при смене погоды;
- Формирование плотных узелков в мягких тканях рядом с пораженным суставом;
- Трофические изменения кожи над больным местом (покраснение, выпадение волос, изменение ногтей);
- Поражение мелких сосудов (ревматоидный васкулит);
- Остеопороз костей;
- Местное повышение температуры;
- Боли в шейном отделе позвоночника.
У многих пациентов в крови выявляется ревматоидный фактор. Эта форма заболевания носит название ревматоидный серопозитивный полиартрит. Его течение более тяжелое и менее благоприятное в прогностическом плане.
Сильнее выражены деструктивные изменения и нарушения функций суставов, чаще наблюдаются контрактуры и анкилоз в сравнении с серонегативным полиартритом.
1) Обязательно нужно пойти на консультацию к специалисту(врачу).
2) Уменьшить нагрузку на суставы, ваши суставы нуждаются в покое.
3) Старайтесь не употреблять перцы, томаты, картофель, баклажаны, молочные продукты и пшеничные.
4) Уменьшите потребление соли, сахара, жиров, щелочных напитков.
5) Ешьте больше жирной рыбы(лосось, макрель, сардины..), фруктов, зеленых овощей.
6) Пейте соки из капусты, моркови и сельдерея – при ревматоидном полиартрите они особенно полезны.
Необходима дифференциальная диагностика со следующими заболеваниями:
- ревматоидным полиартритом;
- инфекционно — аллергическим артритом;
- некоторыми видами артрита и ревматизма.
Диагностируется недуг достаточно просто. Для этого необходимо отметить следующие моменты:
- симметричность поражения;
- мигрирующий и летучий характер боли;
- учитывать какие суставы поражены;
- выявить антистрептококковые антитела;
- своевременно диагностировать сердечные осложнения (поражение клапана).
С этой целью проводят ряд лабораторных исследований:
- общий анализ крови;
- общий анализ мочи;
- выявление ревматоидного фактора;
- биохимический анализ крови;
- выявление стрептококков;
- исследование синовиальной жидкости;
- проведение электрокардиограммы (ЭКГ).
В некоторых случаях ревматоидный полиартрит может мимикрировать под ревматический, то есть демонстрировать симптомы характерные для ревматического полиартрита: протекать с высокой температурой, летучими и мигрирующими болями. Однако при ревматоидном полиартрите болезненность в суставах наблюдается в течение и трех, и четырех недель, чего нет при доброкачественном течении ревматического полиартрита.
Также свидетельствовать о наличии ревматического недуга могут изменения в сердечной мышце, которые развиваются спустя несколько недель после начала воспалительного процесса.
В зависимости от вида симптомы могут несколько различаться. Рассмотрим основные виды заболевания и их симптомы. Инфекционные виды проявляют себя небольшими опухлостями в области пораженной кости, болевыми ощущениями, краснотой кожи и снижением двигательной активности. Такой вид полиартрита вылечить легче и быстрее, чем другие виды.
Ревматоидный вид в начальной стадии практически никак не проявляет себя. Один из начальных признаков возникновения этой болезни – это повышение чувствительности организма к погодным условиям. С течением развития заболевания возникают боли и онемения, повышением температуры, жжение в области поражения. Если у вас есть такой недуг, как ревматоидный полиартрит, то мы советуем вам статью «Лечение ревматоидного полиартрита«.
Ревматическому виду полиартрита присуще возникновение покраснения, боли в месте поражения. Возможно повышение температуры. Этот тип заболевания характеризуется одной особенностью – воспалительный процесс может быстро переходить с одного сустава на другой.
Кристаллический полиартрит, связанный с нарушением обмена веществ, проявляет себя в виде возникновения деформации на кости. Основная причина – появление солевых отложений. Со временем развития этого типа болезни возникает боль. Чаще всего заболевание поражает пальцы ног.
Полиартрит – одно из сложных заболеваний, которое долгое время может себя не проявлять. Поэтому важно при появлении первых симптомов обратиться к врачу для начала лечения. Основное лечение – это препараты и диета, которая позволит очистить организм от ненужных токсинов и солей.
Такое аутоиммунное заболевание зачастую начинается в холодное время.
В латентном периоде патологии отмечаются следующие признаки:
- повышенная локальная потливость;
- боли в мышцах;
- беспричинная потеря веса;
- состояние слабости;
- общая усталость.
- немотивированное повышение температуры.
Характерным является подострое либо острое начало патологии. В большинстве случаев наблюдается первый вариант с размытыми симптомами. Подавляющее большинство случаев полиартрита начинается с воспаления лучезапястных суставов, сочленений пальцев рук. Обычно болезнь обнаруживается в активной фазе. Возникают выраженные специфические признаки аутоиммунной патологии.
Происходит поражение слюнных и слезных желез. Повышается температура тела. Длительный ноющий характер имеют мышечные боли, усиливающиеся в ночное время. Возникает чрезмерное потоотделение. Лимфатические узлы увеличиваются. Тяжелое системное заболевание развивается постепенно.
Суставы воспаляются симметрично — это характерная особенность ревматоидного полиартрита. Мышечные сухожилия тоже поражаются. С течением времени в суставах возникают подвывихи. На тыльной стороне запястья атрофируется масса мышц. У 20 % больных выявляются ревматоидные узелки — узловатые высыпания диаметром до 2 см, поскольку в верхней части синовиальных ворсин появляются фибриновые отложения. Происходит формирование ревматоидной кисти, когда суставы деформируются.
Подобные патологические изменения происходят и со стопой. На фоне аутоиммунного процесса развивается ревматоидный артрит стопы. Развитие плоскостопия происходит вследствие поражения мелких суставов. При формировании поперечного плоскостопия происходит молоткообразная деформация пальцев. Возникает их избыточное отклонение наружу.
Характерно отсутствие аппетита. Постепенно патологический процесс поражает внутренние органы. Лечение продлевается и усложняется, когда РП поражает нервную систему, миокард, органы дыхания, почки. Постепенно происходит нарушение их функций. Развивается недуг вторичного характера — воспалительная артропатия. Дискомфорт доставляют чувство онемения, возникающая атрофия мышц.
Отмечается устойчивое снижение настроения. Характерно хроническое прогрессирующее развитие недуга. Практически отсутствуют светлые периоды. Наблюдается тенденция к рецидивам. Утренняя скованность в суставах в течение 30 минут и больше создает множество проблем. Припухлость суставов — яркий симптом.
В медицине описаны различные варианты:
- В детском возрасте может проявляться ювенильный ревматический полиартрит. Такой недуг диагностируют у девочек. Поражаются шейный отдел позвоночника, суставы челюсти.
- Изнуряющая лихорадка и озноб проявляются при псевдосептическом полиартрите. У пациента отсутствуют признаки больных суставов. Такая патология возникает на фоне неадекватного лечения РА — ревматоидного артрита.
- При классическом ревматоидном полиартрите происходит разрушение сустава. Патология протекает медленно.
Осложнения ревматоидного полиартрита
Вопреки общему заблуждению ревматический и ревматоидный полиартрит — это два разных заболевания, каждый из которых имеет свои причины возникновения и симптомы. Их объединяет только суставный синдром, который имеет общую схожесть в проявлениях. Ревматический полиартрит более легкое заболевание, которое при своевременном лечении проходит без неприятных последствий.
Причиной развития ревматического артрита является ревматизм, который развивается вследствие перенесенного инфекционного недуга (ангины, гайморита). Болезнь начинается остро, с высокой температурой, происходит симметричное поражение крупных суставов, которые болезненны на ощупь. Характерной чертой ревматического артрита является летучесть или миграция болей.
Ревматоидный полиартрит — очень сложное заболевание, поскольку его этиология по сей день остается неизвестной. Недуг не имеет острого начала, он проявляется медленно и постепенно. Острых болей тоже нет, они имеют умеренный и хронический характер. К тому же при ревматоидном артрите поражаются преимущественно мелкие суставы рук, стоп, запястий и лодыжек.
Со временем в патологический процесс вовлекаются и крупные суставы. Наблюдается скованность, покраснение и припухлость пораженного участка. Затем не заставляет себя долго ждать основное проявление это недуга — деформация суставов. Также нужно отметить, что существуют некоторые сложности в лечении этой формы полиартрита, поскольку неизвестна причина его развития. Исход ревматоидного артрита менее благоприятный, по сравнению с ревматическим.
Ревматический полиартрит является наиболее ярким симптомом ревматизма.
Как правило, при ревматическом полиартрите поражаются крупные суставы – локтевые, коленные, плечевые.
Отмечено, что дистальные суставы пальцев и межпястные суставы при ревматическом полиартрите никогда не поражаются. Это является отличительной чертой ревматического полиартрита от ревматоидного.
Довольно часто эти два заболевания многие люди путают между собой.
Существует несколько причин, по которым это происходит:
- схожесть в названиях;
- оба заболевания поражают суставы кистей и больших суставов;
- ярко выраженная клиническая картина полиартрита;
- ограничение активности суставов.
Однако между данными заболеваниями есть существенные различия:
- При ревматоидном полиартрите преимущественно поражаются мелкие суставы кисти и стопы, в то время как при ревматическом , в большей степени, встречается поражение крупных суставов – коленных, локтевых, тазобедренных, плечевых.
- При ревматическом полиартрите никогда не поражаются дистальные межфаланговые и межпястные суставы, в то время как, при ревматическом артрите их изменения наиболее выражены.
- Мигрирующий характер поражения суставов при ревматизме.
- При ревматическом полиартрите практически не развивается деформация суставов. При ревматоидном артрите наблюдается полная деформация суставов вплоть до анкилоза и потери трудоспособности, а также способности к самообслуживанию.
До сих пор до конца не изучены точные причины возникновения этого тяжелого системного заболевания. Основной причиной считается нарушение функционирования иммунитета. Специалисты сделали вывод о том, что наследственный фактор играет большую роль. Генетически предрасположенные люди находятся в группе риска. Иногда недуг возникает как осложнение иной патологии.
Процессы развития РП запускаются следующими факторами:
- переохлаждение организма;
- негативное влияние ультрафиолета;
- гормональная перестройка организма;
- постоянное эмоциональное напряжение;
- воздействие различных микроорганизмов;
- прием определенных медикаментов;
- скрытые вялотекущие инфекции;
- хирургические вмешательства;
- сверхчувствительность иммунной системы — аллергические реакции;
- разрушение суставов зачастую вызвано ангиной.
Болезнь не имеет сезонности. Хронический характер заболевания считается ее отличительным свойством. Долгие годы хронический полиартрит может развиваться в скрытой форме. Затем нередко к 50 годам патология внезапно проявляет себя.
Ревматоидный артрит (polyarthritis rheumatoidea) — поражение суставной ткани, вызываемое бета-гемолитическим стрептококком и сопровождающееся деструктивными воспалительными процессами. Если дегенеративные изменения активно прогрессируют, значит, в организме присутствует патологическая бактериальная флора.
Врачи, при ревматоидном артрите редко рекомендуют противомикробные медпрепараты. Назначенные ими терапевтические мероприятия направлены на купирование болей, уменьшение отечности и местного воспаления. Уничтожение бактериального возбудителя, который является главной причиной возникновения патологического состояния суставов, способствует прекращению развития деструктивных внутрисуставных изменений. Терапия ревматоидного артрита противомикробными медпрепаратами является целесообразной и играет важную роль в лечении заболевания.
Основаниями для назначения антибиотиков служат:
- профилактика ревматоидного артрита, вызванного острыми или хроническими инфекционными заболеваниями (ангина, грипп, тонзиллит и др.).
- затяжные инфекционно-воспалительные процессы, сопровождаемые болезненными ощущениями в области суставов;
- активизация хронических заболеваний (синусит, гайморит, бронхит, пиелонефрит и другие), при которых возможно развитие ревматоидного артрита. Развитие инфекции способствует появлению негативных проявлений со стороны суставов;
- ревматоидный артрит, при активном длительном воздействии патологических факторов, может осложниться возникновением нагноения внутрисуставной жидкости и остеомиелитными проявлениями. Главные признаки усугубления процесса — это усиление болевых ощущений при движении и возникновение болезненности в пассивном состоянии, нарастание гиперемии и отечности кожных покровов в области воспаления сустава, общая гипертермия;
- иммунодефицит, вызванный терапией фармакологическими препаратами. Это негативное явление сопровождает прием многих фармсредств, применяющихся при ревматоидном артрите. Такая ситуация требует назначения противомикробных препаратов для терапии или с профилактической целью развития осложнений;
- функциональное расстройство ЖКТ, провоцируемое угнетением местного иммунитета при употреблении медпрепаратов, применяющихся для лечения артрита.
[14], [15], [16], [17]
Для терапии ревматоидного артрита в основном используются базисные лекарства. Обычно в таких случаях применяются препараты, которые можно разделить на 5 основных групп:
- Д-пеницилламин,
- сульфасалазин,
- антималярийные средства,
- цитостатики,
- а также соли золота.
Стандартные лекарства, используемые для терапии артрита, позволяют предотвращать деструкцию суставных поверхностей суставов, а кроме этого их применяют в качестве средства лечения сопутствующих аутоимунных болезней, таких, как системная красная волчанка, болезнь Бехтерева и синдром Шегрена. Входящие в эту лекарственную группу средства препятствуют развитию артрита, но не устраняют его проявления (этим они и отличаются от НПВС).
Базисные лекарства имеют длительный эффект – от начала терапии и до появления первых сдвигов в сторону улучшения может пройти 3-6 мес. Обычно эти препараты назначаются вместе с НПВС и глюкокортикостероидами.
Чтобы подобрать необходимые базисные лекарства, нужно некоторое время – для проверки эффективности воздействия нескольких групп препаратов, что способствует достижению максимального эффекта. Если лекарства переносятся хорошо, следует пройти полноценный лечебный курс, переждав начальную стадию терапии, на которой явных симптомов улучшения ещё не наблюдается.
Если препараты подобраны удачно, а лечение даёт результат – базисные лекарства применяются в течение многих лет.
Иммуномодулирующие средства обычно применяются в случае запущенных, тяжёлых форм заболевания, когда прочие лекарства не дают необходимого эффекта. Но нужно понимать, что при использовании этих средств для достижения необходимого результата нужно комплексное лечение в сочетании с другими лекарствами.
Арава – это базисное лекарство с противоревматическим действием. Препарат оказывает противовоспалительное, иммуномодулирующее, а также антипролиферативное воздействие. Его применяют в процессе терапии взрослых пациентов, страдающих ревматоидным артритом в активной форме. Лекарство помогает уменьшить силу проявлений симптомов болезни, а также препятствует разрушению структуры суставных поверхностей суставов.
[16], [17], [18], [19], [20], [21], [22]
Плаквенил
Плаквенил оказывает иммунодепрессивное, а также противовоспалительное воздействие на организм при ревматоидном артрите (хронической и острой его формах). Активное вещество препарата – гидроксихлорохин – имеет кумулятивную активность. Эффект от приёма лекарства может проявиться лишь спустя несколько недель, а вот побочные действия могут возникнуть гораздо раньше.
Неорал
Неорал – иммунодепрессивный препарат, полимиксин, который включает в себя 11 аминокислот. Используется для лечения ревматоидного артрита (при активном течении в тяжелой форме, когда стандартные противоревматические препараты длительного действия не оказывают необходимого эффекта либо когда их нельзя применять).
Имуран
В процессе лечения ревматоидного артрита препарат Имуран оказывает сильный терапевтический эффект без сочетания с кортикостероидами. Лекарство имеет иммунодепрессивное воздействие.
Цитоксан
Цитоксан – противоопухолевый препарат, обладающий алкилирующим эффектом, помимо этого также оказывающий иммунодепрессивное воздействие. Его применяют при псориатическом и ревматоидном артрите.
Проявления болезни
Воспалительный процесс начинается в мелких суставах, а затем симметрично и волнообразно захватывает крупные суставные сочленения (тазобедренные и плечевые). Симптомы болезни зависят от причины появления патологического воспаления.
Сперва пациенты отмечают скованность в движениях после сна, которая спустя час-полтора проходит. Далее присоединяются несильные болезненные ощущения, связанные с физической активностью. Позже сустав начинает увеличиваться в размере, и активные движения становятся невозможными из-за острой боли.
Если речь идет о гнойном полиартрите, то боль будет сначала постоянная ноющего характера, а кожные покровы вокруг сустава припухнут и покраснеют. У пациента также может снизиться аппетит и подняться температура до 38 градусов.
Клиническая картина
Особенностью развития ревматического полиартрита является поражение симметричных суставов и мигрирующий характер поражения.
Так, может внезапно развиться поражение коленных и локтевых суставов.
При этом человек будет чувствовать боль в суставе, дискомфорт при выполнении каких-либо движений, а также видеть визуальное покраснение и припухлость сустава.
Вне зависимости от приема препаратов, через неделю суставы возвращаются в свое нормальное состояние с отсутствием каких-либо патологических проявлений.
Через 3-4 недели вновь могут появиться аналогичные симптомы поражения суставов – коленных, локтевых, лучезапястных, голеностопных, тазобедренных, суставов кисти и стопы.
Через полторы две недели симптомы вновь исчезают и появляются уже через 2-3 недели.
Так происходит до стойкого поражения суставов, которое уже не исчезает через время. Такое поражение суставов называется мигрирующим или летучим.
Клинические проявления ревматического полиартрита не ограничиваются поражениями суставов, также заболевание характерно изменениями на коже в виде кольцевой эритемы, возникают симптомы поражения сердца и формирования клапанного порока, симптомы поражения нервной системы – хорея у детей и снижение внимания у взрослых.
Юношеский полиартрит
Отдельно стоит упомянуть о юношеском полиартрите, возникающем чаще всего у девочек в возрасте 2-6 лет. Заболевание имеет хроническую форму, довольно быстро прогрессирует, развивается в крупных суставах и носит симметричный порядок.
Ребенок начинает жаловаться родителям на боли в конечностях при движении. После поражение становится заметно невооруженным глазом и характеризуется классическими симптомами. Лечение проводится только в стационаре и требует комплексного подхода. Цель терапии – достигнуть стойкой ремиссии и предотвратить инвалидность у ребенка.
Как вылечить полиартрит в домашних условиях?
Лечение полиартрита проводится с учетом вида и стадии заболевания. Если воспалительный процесс средней тяжести, то врачи назначают таблетки от полиартрита. Общие принципы терапии включают в себя:
- противовоспалительные нестероидные препараты;
- обезболивающие лекарственные средства;
- миорелаксанты;
- хондропротекторы.
На ранней стадии хорошим эффектом обладает мазь от полиартрита, например, Нимесулид или Бутадион. Её необходимо втирать легкими массажными движениями 2-3 раза в день. С ее помощью происходит быстрое устранение отека и покраснения кожных покровов вокруг пораженного сустава.
Уколы от полиартрита целесообразно назначать тогда, когда состояние пациента не улучшается на фоне адекватной комплексной терапии. Чаще всего врачами используются внутрисуставные инъекции с кортикостероидами. Они в максимально короткие сроки способны снять признаки воспаления хрящевой ткани.
Как вылечить полиартрит инфекционного характера? Такой диагноз требует немедленного определения возбудителя болезни и подбора антибиотиков. С этой целью проводится пункция пораженного сустава для забора синовиальной жидкости. Применяют антибиотики в виде внутримышечных или внутривенных инъекций, чтобы лечебные компоненты быстрее проникли в кровь. Курс лечения составляет от 7 до 14 дней.

Лечебный массаж при полиартрите рекомендуется после снятия острых симптомов болезни, обычно на 5-7 сутки. Можно делать как общий, так и точечный массаж. На первом сеансе необходимо прислушиваться к своим ощущениям, ведь при наличии боли следует отложить процедуры.
В обязательном порядке регулируется питание при полиатрите. Запрещено кушать копченое, жаренное, соленое и острое. Из меню также полностью исключают крепкий чай, кофе, алкогольные и сильногазированные напитки. Вместо этого лучше всего вводить в рацион красную рыбу, молочные продукты, крупяные супы и куриное мясо.
Подробную информацию о лечение полиартрита вы найдете по ссылке.
Методы диагностического обследования
Цели лечения ревматического артрита:
- максимальное выведение возбудителя заболевания из организма;
- устранение агрессивного влияние иммунной системы на клетки организма;
- уменьшение болевого и воспалительного симптомов;
- улучшение качества жизни больного.
Для лечения болезни используют следующие группы препаратов:
- нестероидные противовоспалительные препараты для уменьшения болевого и воспалительного синдромов в суставах;
- иммуносупрессоры для снижения активности иммунной системы;
- антибиотикотерапия для элиминации стрептококков из организма.
Главной сложностью лечения ревматического полиартрита является угнетение иммунной системы. Организм становится восприимчивым к любой инфекции, и могут развиться тяжелые поражения внутренних органов.
Поэтому основной упор делается на применение антибиотикотерапии и нестероидных противовоспалительных средств.

Данные группы препаратов способны существенно облегчить течение заболевания и улучшить качество жизни больного.
Еще одной сложностью является то, что применение нестероидных противовоспалительных средств для лечения заболевания способно вызвать стойкий бронхоспазм и язвенную болезнь.
Поэтому данные препараты необходимо применять с осторожностью людям с язвенной болезнью в анамнезе и хроническими обструктивными заболеваниями легких.
Для облегчения болевого и воспалительного синдромов можно также использовать средства народной медицины, после консультации с врачом:
- добавлять куркуму в еду;
- каждый вечер пить теплое молоко с небольшим добавлением куркумы и карри;
- прикладывать марлевые повязки, пропитанные теплым отваром ромашки на пораженные суставы на 3-5 минут 2-3 раза день ежедневно;
- смазывать пораженные суставы чистотелом;
- прикладывать марлевые повязки, пропитанные теплым отваром прополиса на пораженные суставы на 4 минуты ежедневно 3 раза в день.
Диагностика ревматоидного полиартрита очень важна. Точного маркера этого аутоиммунного заболевания не существует. Для выявления неуклонно прогрессирующей патологии используется лабораторная диагностика. На основании комплекса критериев лечащий врач делает заключение о болезни.
Выявить болезнь помогают следующие диагностические процедуры:
- С помощью нескольких тестов можно определить ревматоидный фактор (РФ). УЗИ по методу Доплера считается доступным для исследования суставов.
- Степень поражения сочленений можно определить с помощью рентгенологического исследования. Однако рентгенография не может способствовать выявлению болезни на ранних стадиях.
- МРТ больше подходит для ранней диагностики. Наиболее достоверным и специфичным считается анализ АЦЦП.
- Характерные изменения при РП выявляются по результатам гистологических анализов. Тяжесть протекания патологии можно определить с помощью клинического анализа крови. При длительном течении РП происходит снижение уровня гемоглобина.
Помимо медикаментозного курса лечения, оперативного вмешательства при замене (полной или же частичной) пораженного сустава показан к проведению и ряд дополнительных лечебных мероприятий, направленных на улучшение состояния пациента.
Прежде всего, врачи рекомендуют пройти курс атоксической терапии, которая за цель ставит очищение организма от токсинов. В этом случае назначают курс приема сорбентов, например Энтеросгеля, который выводит токсины естественным путем, не нарушая работу ЖКТ.
В более тяжелых случаях интоксикации организма врачи в индивидуальном порядке принимают ряд мер по экстренному очищению организма.
Физиотерапия
В борьбе с полиартритом положительное лечение показывает и массаж, дополненный курсом физиотерапевтических процедур. Например, помогают сеансы ароматического массажа – достаточно разогреть ароматную смесь в ладонях и нанести ее легкими, массирующими движениями не на сам сустав, а на область вокруг него.
Каким маслам отдать предпочтение? Лучше всего готовить смесь из различных ароматических масел, например:
- смешать по 3 капли ромашки и 1 каплю бессмертника, 2 капли пачули и столько же тысячелистника. Такая смесь снимает боль и способствует регенерации поврежденных тканей;
- для купирования боли смешивают по 2 капли масла ладана, лаванды, имбиря и мяты, вводя их в 20 мл базового, например, оливкового масла. Затем такой смесью смазывают пораженный полиартритом сустав утром и вечером.
Ароматерапия
Ароматерапия – еще один дополнительный метод лечения патологических процессов, протекающих в суставе. Она помогает снять воспаление и купировать боль, вывести из организма все токсины.
Что выбрать? Например, противовоспалительным эффектом обладает эфирное масло ромашки и бессмертника, лаванды и мяты, пачули.
Очистить организм помогут эфирное масло кипариса и имбиря, шалфея, а купировать болевой синдром – розмарин и майоран, ладан.
Положительное влияние на пораженный сустав оказывают и теплые ванны – их можно принимать дома с добавлением ароматических масел. Это могут быть лечебные грязевые или же радоновые ванны, назначаемые в рамках санаторно-курортного курса лечения.
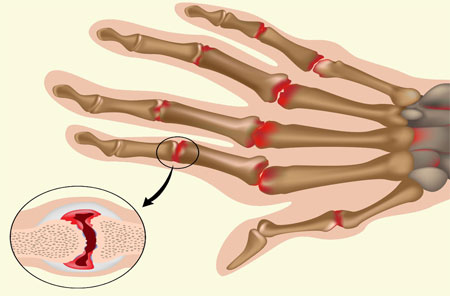
Теплые сухие компрессы – народное средство, дополняющее основной курс терапии и восстановления пораженного сустава.
Питание при болезни
Постарайтесь исключить из рациона все жареное и соленое, копчения и иную тяжелую пищу, в особенности ту, которая содержит в себе большое количество белков. В меню стоит вводить продукты, богатые витаминами, макро- и микроэлементами, в особенности, кальцием.
Сведите к минимуму продукты питания, которые могут спровоцировать пищевую аллергическую реакцию. Поэтому важно убрать из меню томаты и картофель, перец и кисломолочные продукты, пшеницу.
Оптимально остановить свой выбор на рыбе и нежирных сортах мяса птицы, зеленых овощах и фруктах, пить больше соков, в частности из капусты и моркови, сельдерея.
Сложности восстановления
К сожалению, полного выздоровления при ревматическом полиартрите не бывает.
Однако прием нестероидных противовоспалительных средств и ежедневная зарядка для пораженных суставов, могут существенно облегчить состояние человека.
Деформации суставов при заболевании не происходит. Основным осложнением ревматического полиартрита можно считать стойкий выраженный болевой синдром и дискомфорт при движениях.
Прогноз для людей, со слабовыраженных суставным синдромом, благоприятный. При адекватной медикаментозной терапии сохраняется трудоспособность.
Исход ревматического полиартрита
Из вышесказанного ясно что это за болезнь полиартрит, а теперь рекомендуем ознакомиться с последствиями, грозящими при несвоевременном обращении к врачу или неадекватном лечении.
Самым распространенным из них считается формирование ревматоидных подкожных узелков, представляющих собой уплотнения. Образования располагаются в области межфаланговых и пястно-фаланговых суставов, а при прогрессировании болезни на сердце и легких.
К осложнениям также относится ревматизм (полиартрит считают первым проявлением болезни), бурсит, васкулит, остеопороз и даже инфаркт миокарда. Из-за приема противовоспалительных препаратов могут возникнуть нарушения в работе печени, почек и легких.
Профилактические меры
Для профилактики заболевания необходимо следовать следующим правилам:
- своевременное лечение острых инфекционных заболеваний;
- полноценное лечение хронических инфекций в организме;
- прием антибиотиков при посещении врача-стоматолога.
Ревматический полиартрит – это одно из наиболее тяжелых проявлений ревматизма. Данное состояние может развиться у людей любого возраста при наличии генетической предрасположенности.
Полное излечение заболевания невозможно, однако при рациональной терапии возможно уменьшение проявлений полиартрита и сохранение высокого качества жизни.
Ревматоидный полиартрит является хроническим системным воспалительным заболеванием соединительной ткани. Связано оно с преимущественным поражением суставов по типу прогрессирующего полиартрита.
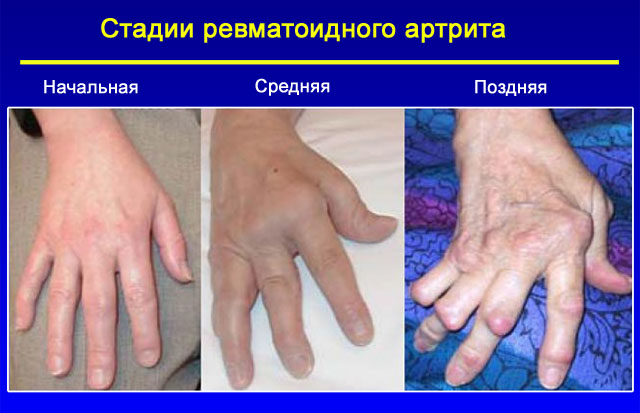
Общая характеристика заболевания ↑
Сущность болезни состоит в поражении синовиальной оболочки, суставного хряща, суставной капсулы воспалительным процессом.
Механизм развивается на иммунной основе и приводит к появлению на суставных поверхностях костей эрозий, что в дальнейшем становится причиной развития выраженных суставных деформаций.
Основные причины возникновения ↑
Точные причины ревматоидного полиартрита до настоящего времени не известны.
Придают одну из решающих ролей вирусу Эпштейна-Барра, стрептококкам группы В:
- компоненты микробных и вирусных тел имеют сродство к тканях суставов, способны длительное время накапливаться в них и вызывать иммунный ответ;
- вирусные ДНК могут встраиваться в ДНК человека и инициировать синтез белков с антигенной способностью, что так же является стимулом для возникновения иммунного ответа.
Также большое значение в возникновении заболевания отводится наследственному фактору.
Значение имеет и гормональный фон организма: женщины в возрасте до 50 лет заболевают в 3 раза чаще, чем мужчины.
Пусковые факторы болезни необходимо устранить. Сохранить здоровье суставов поможет комплекс следующих мер:
- необходимо щадящее питание при ревматоидном полиартрите;
- использование ортопедических шин;
- профилактика хронических болезней;
- применение Метотрексата по назначению врача;
- следует исключить переохлаждение;
- занятия ЛФК. Лечебная физкультура при ревматоидном артрите назначается специалистом;
- сбалансированное питание;
- важно избавиться от вредных привычек;
- посещение ревматолога каждые полгода.
Лечение ревматоидного полиартрита необходимо начинать своевременно. Болезнь считается необратимой. Существуют различные варианты прогноза развития патологии. По данным официальной статистики, в 90% случаев ревматоидного полиартрита удается добиться стойкой ремиссии. Можно вылечить патологию, если начать адекватную терапию на ранней стадии, заниматься ЛФК. Эта гимнастика выполняется ежедневно. Происходит восстановление функций суставов.
При ревматоидном полиартрите лечение назначает специалист. Следует обращаться к ревматологу, если появились первые симптомы недуга. Болезнь может исчезнуть бесследно, если пациент с ревматоидным полиартритом своевременно обратится к врачу, который подберет лечение и ЛФК. Квалифицированная медицинская помощь должна быть своевременной.
Профилактика
Для профилактики недуга необходимо придерживаться следующих правил:
- необходимо своевременно лечить все инфекционные заболевания, особенно те, которые вызваны стрептококком;
- полноценно проводить лечение хронических заболеваний;
- своевременная санация больных зубов;
- регулярно наблюдаться у врача — кардиолога и ревматолога;
- при простуде, гриппе, ОРВИ и ОРЗ придерживаться постельного режима и не лечиться «на ногах»;
- избегать сквозняков и переохлаждения;
- избегать интенсивных физических нагрузок;
- питаться правильно;
- вести здоровый образ жизни;
- заниматься в умеренном объеме лечебной физкультурой.
Каждый человек прекрасно знает – предупредить патологию легче, нежели ее лечить. Потому внимание к своему здоровью и соблюдение ряда профилактических мер позволит снизить риск развития ревматического полиартрита.
С целью эффективной профилактики врачи рекомендуют соблюдать ряд таких правил:
- своевременно лечить каждое инфекционное заболевание, не допуская его перехода в хроническую форму;
- в процессе лечения соблюдать все рекомендации, советы врача в отношении выбранного курса терапии;
- своевременно проходить обследование при малейших подозрениях на патологически процессы, протекающие в суставах, – снижение подвижности, скованность и отечность;
- своевременно лечить ревматизм – ревматический полиартрит является тяжелой формой проявления данного заболевания, которое развивается при наличии генетической предрасположенности;
- контролируйте свой вес и полноценно питайтесь, соблюдайте достаточную двигательную активность, не перегружая при этом суставы (советуем прочесть: как убрать живот и бока в домашних условиях за короткий срок).
Полностью вылечить данное заболевание попросту невозможно, а в силу того, что врачи до сих пор не установили точные причины, провоцирующие его, рекомендации носят исключительно общий характер.
Противостоять развитию болезней суставов, в том числе полиартрита, помогает здоровый образ жизни. Утренняя зарядка, правильное питание, отсутствие вредных привычек — все это хорошо стимулирует регенеративные способности хрящевой ткани и всего организма.
Пациентам, склонным к заболеваниям опорно-двигательного аппарата, следует избегать чрезмерных физических нагрузок, травм конечностей и переохлаждения. Необходимо своевременно лечить вирусные и инфекционные болезни, проводить профилактику кариеса и пародонтоза.
Хороший исход лечения полиартрита зависит не только от назначений врача, но и желания самого пациента. После устранения болезни рекомендуется пройти курс реабилитации в санатории, чтобы достигнуть стойкой ремиссии.
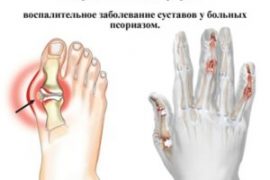
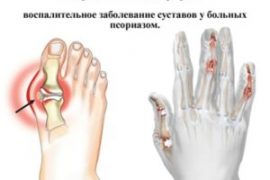
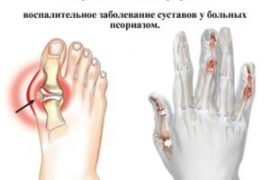
Псориатический артрит у детей – симптоматика заболевания
Главные симптомы и причины появления артрита у детей
Псориатическим артритом (по МКБ-10 пункт М07: Псориатические и энтеропатические артропатии) называется прогрессирующее заболевание, которое поражает структуру периферийных суставов. Как правило, псориатический артрит развивается у 7% больных псориазом на фоне патологии, но в ряде случаев он может предшествовать ее признакам.
В большинстве случаев псориатический артрит поражает суставы кистей рук (межфаланговые, дистальные, реже локтевые) и ног (голеностопные, реже коленные).
Данное заболевание редко встречается у детей (около 10% заболевших, причем у девочек в пару раз чаще, чем у мальчиков, в период созревания). Как правило, если заболевание у детей встречается, то его можно отнести к идиопатическому ювенильному псориатическому артриту.
Артриты у детей могут иметь различные симптомы проявления, что усложняет диагностировать заболевание на ранней стадии. Самым трудным является выявление заболевания у ребенка до года, ведь он не может еще пожаловаться на боль и плохо передвигается.
Основными симптомами этого заболевания принято считать:
- во время движения или изменения положения тела ребенок начинает беспричинно плакать;
- изменение температуры тела;
- воспаленные суставы покраснели и припухли;
- пораженная конечность перестает двигаться;
- понижение аппетита, а в результате снижение массы тела;
- ребенок будет отказываться от игр, во время которых нужно активно двигаться;
- капризность и сильная утомляемость, общая слабость.
Виды артритов и их лечение
Артриты у детей – это страшное заболевание, которые не вовремя приступить к его лечению может приковать ребенка к кровати, но перед терапией нужно знать общие причины каждого из них.
Следует помнить, что артриты у детей могут носить хронический характер, но при правильном лечении ваш ребенок сможет не только жить полноценной жизнью, но и принимать участие в активных играх.
Но о спортивных секциях нужно забыть навсегда.
Ревматический артрит
Ревматизмом принято называть воспаление в суставах и отдельных органах, развитие, которое стимулировано инфекционным заболеванием, вызвано стрептококком, например, фарингит или ангина. Выражает себя через несколько недель после выздоровления. За счет острой ревматической лихорадки у детей в возрасте от 5 до 15 лет может появиться ревматический артрит.
Главными симптомами заболевания являются:
- суставы воспаляются и одновременно повышается температура тела;
- крупные суставы, например, локти или колени, воспаляются и опухают, становятся больше по размерам, а кожа начинает краснеть;
- работа воспаленного сустава сопровождается сильной болью в нем;
- характер воспаления – симметричный;
- воспалительный процесс может длиться до недели.
Лечение ревматического артрита не очень сложное. Больному назначается постельный режим совместно с употреблением противовоспалительных препаратов, например, Аспирина, но если они не справятся назначаются гормональные лекарственные средства – Преднизолон.
Для того, чтобы бороться с бактериями стафилококка принимаются антибиотики. После полного выздоровления постельный режим нужно соблюдать еще на протяжении четырех недель.
Реактивный артрит
Симптомы и признаки
Псориатический артрит часто путают с ревматоидным артритом. Но одними из признаков ПА можно назвать прогрессирующий при нем вторичный артроз, появление остеофитов, спондилит (воспаление позвоночной зоны), энтезопатию (поражение сухожилий).
Плюс при псориатическом артрите в анализах крови отсутствует ревматоидный фактор. Для псориатического артрита также характерно затрагивание внутренних органов, например, миокарда и мочевого пузыря.
Точный вердикт лечащий ревматолог оглашает после диагностики.
Симптомами и признаками псориазного артрита можно назвать:
- Красные кляксы на коже, которые шелушатся, зудят и отслаиваются серебристо-светлыми шкурками;
- Ассиметрические поражение и искривление в фалангах;
- Ямки на ногтях.
В некоторых случаях ноготь может вылезать из ногтевого ложа;
- Усталость (при нагрузках состояние усугубляется);
- Болевой синдром при перемещениях и во время отдыха (особенно в ночное время/ воздействии температур);
- Ввиду нарушения эластичности связок не исключаются появление вывихов;
- Ограниченность двигательной функции в пораженной области;
- Деформации в суставах (например, пальцы рук могут загибаться, словно «паучьи лапки»);
- Воспаление крестцово-повздошных соединений.
Диагностика псориатического артрита
Ввиду того, что классификация артритов обширна, для составления картины потребуются:
- Анализ крови из вены;
- Анализ суставных веществ (наряду с анализом крови является показателем фактора, по которому исключают наличие ревматоидного артрита);
- Рентгенодиагностика. При псориатическом артрита происходит осевое поражение (эрозия с анкилозированием в суставах одних и тех же пальцев). Рентгенологическими признаками псориатического артрита являются такие моменты на изображениях, как:
- Изменения в виде костяных разрастаний у основы и кончиков фаланг;
- Разращения костной ткани в области соединения к костям связок и сухожилий.
Помимо этого, лечащий врач может проконсультироваться с другими специалистами, дабы дать четкий «окрас» заболеванию и назначить лечение.
Лечение псориатического артрита
После диагностик назначается комплексное лечение, которое проводится при регулярных консультациях врача.
Целью лечения псориатического артрита является минимизация воспаления, торможение эрозии и восстановление двигательных функций суставов.
Лечение пораженных кожи и суставов проводится одновременно.К сожалению, полной панацеи от артрита нет, но инновации помогают купировать весь дискомфорт от болезни.
Для лечения артрита назначаются такие препараты, как:
- антивоспалительные (нестероидного типа);
- глюкокортикостероиды;
- базисные противовоспалительные лекарства;
- иммуномодуляторы, и т.д.
Помните, что непродуманное использование противовоспалительных препаратов нестероидного типа может привести к раздражениям желудка, расстройствам, язвам и даже кровотечениям ввиду уменьшения продукции слизи в желудочной полости.
Фото начальной стадии псориаза, первые симптомы заболевания и его лечение
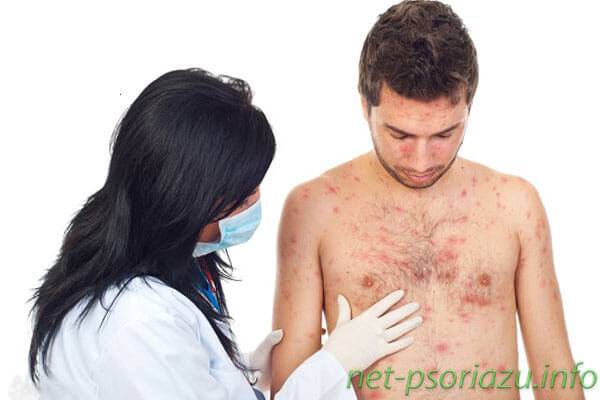
Псориаз (фото см. в статье) является распространенным хроническим кожным заболеванием, встречающимся у мужчин, женщин и даже детей. Очень важно распознать первые признаки псориаза. Это позволит провести раннюю диагностику болезни и принять все необходимые меры по ее лечению.
Как начинается псориаз и что это за болезнь
Псориаз является кожным заболеванием воспалительного характера, излечить которое невозможно. Однажды столкнувшись с патологией, человек становиться ее заложником на всю жизнь.
Развивается болезнь вследствие неправильного иммунного ответа организма на различные внутренние и внешние раздражители. К псориаза относят травмы дермы, нарушение обменных процессов организма, ослабление иммунитета, сильное переохлаждение и многие другие причины.
кожи довольно легко спутать с различными дерматитами, ведь многие кожные патологии сопровождаются появлением красных высыпаний на теле, которые зудят и шелушатся. Для того чтобы отличить болезнь от других, важно выяснить как выглядит псориаз на начальной стадии.
Первая стадия псориаза сопровождается образованием на различных частях тела псориатических высыпаний множественного или единичного характера. На теле, руках, ногах, лице появляются характерные красные или бледно-розовые пятна, которые чаще всего имеют четко очерченные границы. Четкие границы можно увидеть на фото псориаза в статье.
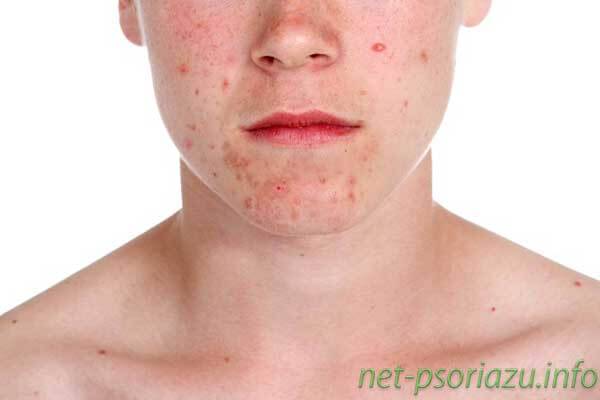
Многие пациенты интересуются, как отличить псориаз от таких заболеваний, как диатез, аллергия? Ответить на данный вопрос точно нельзя. Главной отличительной чертой является месторасположение высыпаний. Псориатические пятна в большинстве случаев появляются на участках тела, несвойственных аллергической сыпи. Псориаз поражает места, которые подвержены механическим трениям, например, от одежды, обуви.
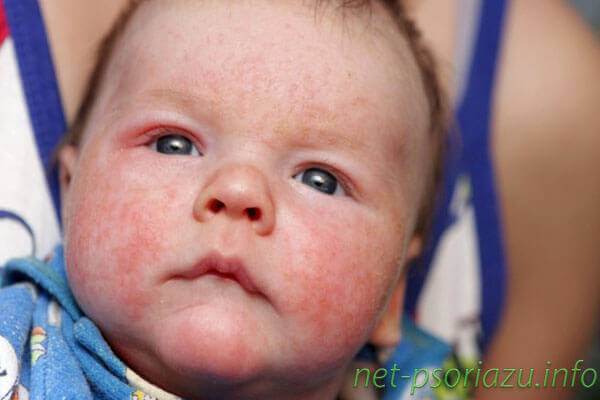
Для того чтобы понять, как проявляется псориаз, следует подробно изучить стадии развития патологии. Стадии псориаза следующие:
- Папулы у детей и взрослых на начальном этапе могут быть в единичном и множественном количестве. Вначале это едва заметные высыпания, которые не приносят дискомфорта.
- Очень быстро проявление псориаза приобретает более агрессивный характер, пятна становятся более четкими, на них появляются характерные для заболевания чешуйки серебристого или желтоватого оттенка.
- Симптомы псориаза кожи на более поздних стадиях – это присоединение воспалительного процесса. Псориаз у детей и взрослых сопровождается сильным зудом, чувством втянутости кожи, покраснением.
Стадии развития заболевания и их продолжительность отличается в зависимости от индивидуальных особенностей человека. У кого-то патология развивается стремительно, имеет ярко выраженные симптомы, у других же пациентов появляются единичные высыпания с незначительным покраснением.
Отвечая на вопрос, как распознать псориаз, можно выделить три основные признака:
- четкие границы высыпаний;
- наличие шелушения;
- увеличение количества чешуек при попытке их соскабливания.
Диагностировать патологию способен только грамотный дерматолог. Самостоятельно устанавливать диагноз и принимать меры по его лечению может быть опасным для вашей жизни.
Симптомы псориаза в зависимости от вида патологии
Псориаз имеет несколько видов. Каждый из них имеет отличительные симптомы и тяжесть течения. К видам заболевания относят:
- Обыкновенный ().
- Пустулезный.
- Точечный.
- .
- .
К тяжелым формам патологии относят:
- Псориатический артрит.
- Псориатрическая эритродермия.
В зависимости от места расположения высыпаний на теле выделяют:
- Псориаз на теле.
- .
- Коленно-локтевой.
- .
- .
По тяжести течения заболевания:
- Тяжелый.
- Легкая форма.
Далее рассмотрим, как выглядит начальная стадия заболевания в зависимости от каждого вида.
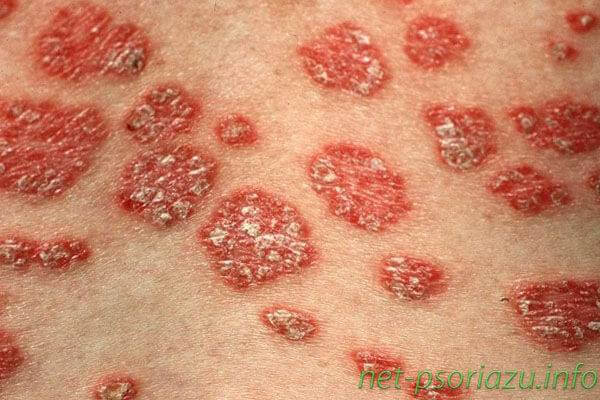
Бляшковидный
Ранняя начальная форма данного вида патологии может иметь как ярко выраженные симптомы, так и вялое течение. На различных участках тела человека появляются округлые или овальные пятна, которые имеют розовый или красный оттенок. Бляшковидный псориаз считается самым распространенным видом болезни.
Основными симптомами здесь выступают:
- в местах поражения кожи образовываются пятна и складки, которые имеют медицинское название – ободок Воронова;
- появление сыпи сопровождается сильным шелушением;
- пятна имеют округлую или овальную форму с ярко выраженной депигментацией.
Чаще всего бляшковидный тип встречается на голове, локтях, коленях и некоторых других участках.
При развитии вышеописанных симптомов необходимо записаться на прием к врачу. Ранняя диагностика поможет справиться с заболеванием и не допустить его осложнения.
Пустулезный
Пустулезный тип патологии является самой тяжелой формой. Заболевание развивается стремительно, поражает большие участки кожи. Патология имеет несколько разновидностей. Главными видами болезни являются генерализованный и локализованный пустулезный псориаз. К генерализованной форме принадлежат:
- Псориаз Цубмуша – наиболее распространенная форма. Симптомами здесь выступает внезапное появление на теле болезненных высыпаний, сопровождающихся местным повышением температуры. В области поражения вскоре появляются пузырьки, заполненные гнойным экссудативом. Пятна быстро прогрессируют, сливаются между собой, образовывая значительные поражения на теле.
- Акродерматит Аллопо – образование папул с их последующим переходом в эрозивные очаги поражения. Раны покрываются гнойными корками желтоватого или серого оттенка, бляшки часто лопаются, кровоточат, что значительно снижает качество жизни больного.
- Герпетиформное импетиго – чаще всего высыпания при данном виде патологии возникают у беременных, реже у мужчин и детей. Места дислокации высыпаний – это подмышечные впадины, область паха, бедра. Пятна очень болезненны, быстро распространяются по телу. Нередко осложнением патологии является присоединение бактериальной инфекции, что сильно осложняет течение болезни.
Генерализованный тип заболевания быстро распространяется по телу, поражает значительные участки.
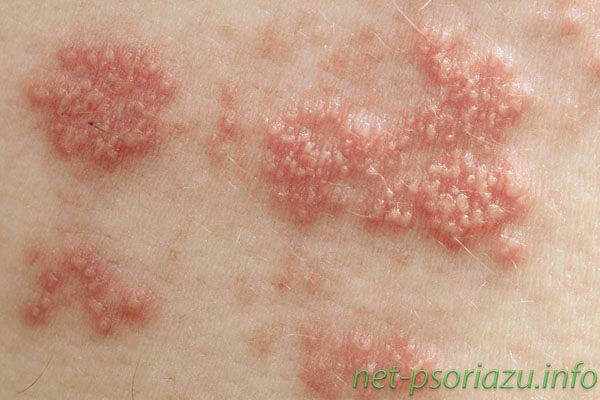
Признаки локализованного псориаза также зависят от его разновидностей:
- Акродерматит Аллопо (локализованная форма) – сопровождается высыпаниями преимущественно в области лобка, сыпь не распространяется по всему телу.
- Псориаз Барбера – здесь высыпания поражают кисти рук, стопы. После возникновения высыпаний, бляшки подсыхают и образуют плотную болезненную корку серого цвета, которая часто лопается, кровоточит.
- Псориаз с пустулизацией – возникает в результате неправильного лечения других видов болезни. Характеризуется высыпаниями воспалительного характера, которые могут поражать как отдельные части, так и большие участки тела.
Лечение пустулезного псориаза необходимо проводить своевременно. Халатное отношение к своему здоровью может повлечь за собой самые неприятные последствия.
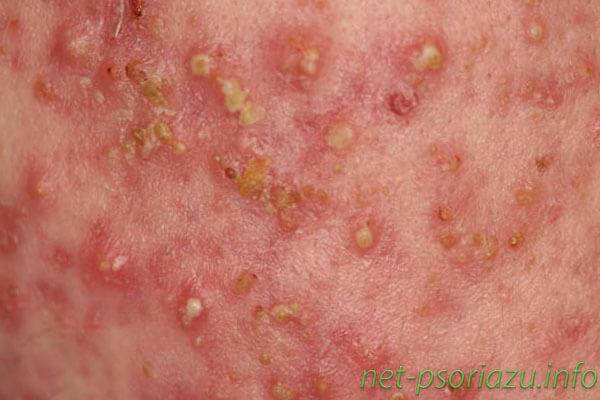
Точечный псориаз
Первые проявления точечного псориаза – это образование на различных участках тела пятен небольшого диаметра, напоминающих точки. Данный вид заболевания является единственным, при котором шелушение дермы может быть выражено слабо или, вообще, отсутствовать.
Пятна возникают на теле, лице, ногах и руках. Часто высыпания локализуются в складках кожи и местах, наиболее подверженных трению.
Каплевидный
Специалисты считают, что каплевидный вид патологии развивается на фоне перенесения организмом вирусных инфекций и ослаблением иммунитета. Часто заболевание появляется после острого течения таких болезней, как ангина, грипп, фарингит. Иногда патология встречается в виде осложнения бляшковидный формы.
Такой вид заболевания иногда называют аллергический псориаз, так как, по мнению некоторых ученых, болезнь может также развиваться вследствие развития аллергии на некоторые препараты.
Местами локализации данного вида заболевание является тело, стопы, ладони, голова. На первых этапах симптомы проявляются в появлении высыпаний незначительного размера, которые имеют бледно-розовый оттенок. С дальнейшим течением болезни, бляшки приобретают ярко-красный оттенок. Часто у больных возникает вопрос, чешутся или нет бляшки при развитии болезни? Пятна зудят и шелушатся, но существуют исключения. Это зависит от индивидуальных особенностей организма.
При травмах кожных покровов в местах, которые не поражены пятнами, могут возникать новые высыпания. Данное явление часто наблюдается в стадии прогресса заболевания и имеет научное название симптом Кебнера.
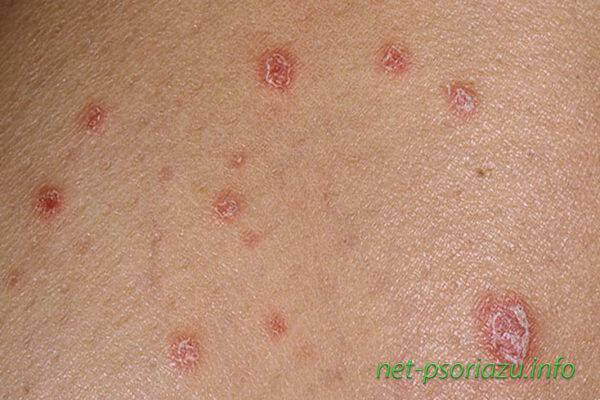
Фото псориаза.
Как выглядит псориаз (фото)
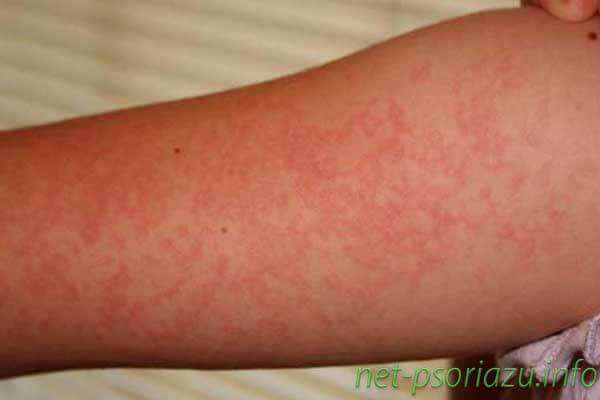
Как начинается псориаз (фото)
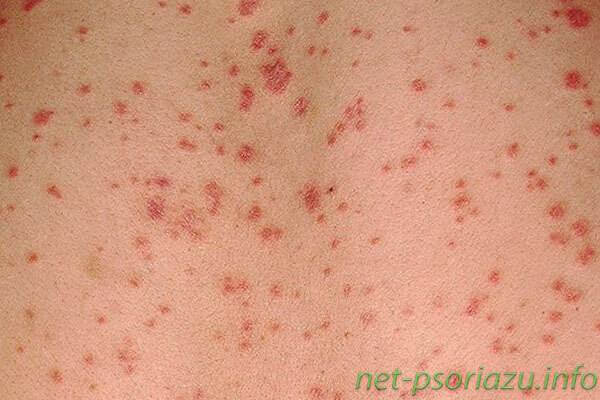
Псориаз на ранней стадии (фото)
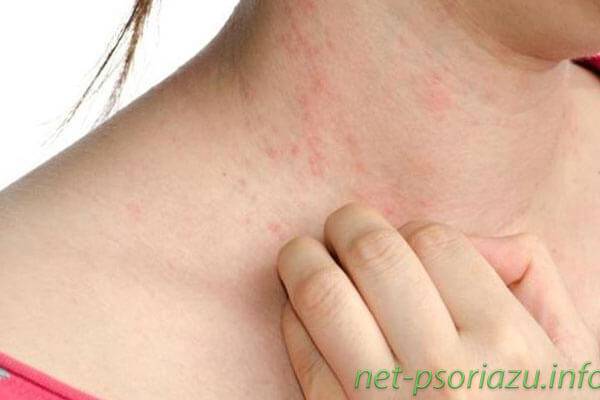
Папула у ребенка (фото)
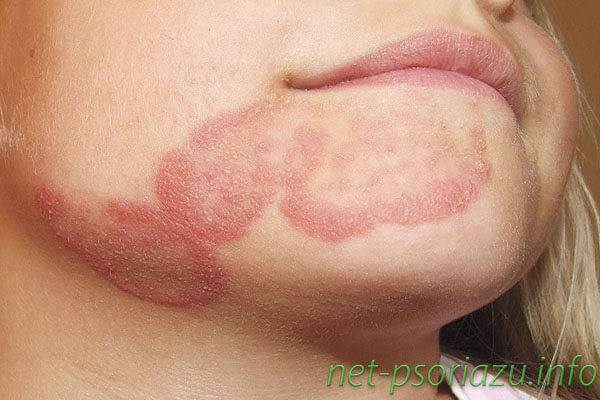
Псориаз и его лечение у взрослых и детей
Выяснив, что такое псориаз и увидев фото заболевания, следует уделить отдельное внимание лечению патологии. Не осложненные формы болезни лечатся в домашних условиях. Терапия заключается в применении средств для местного нанесения в виде гелей, мазей, кремов, шампуней, мыла. Кроме этого, необходимо соблюдать диету, отказаться от вредных привычек, исключить другие факторы, провоцирующие болезнь.
При осложненных формах терапия носит более серьезный характер, здесь используется медикаментозное лечение в виде мазей, таблеток, а также применяются способы физиотерапевтического лечения.
Лечение мазями
могут быть гормональными и негормональными. Негормональные препараты используются при легких формах патологии. К ним относят:
- салициловая;
- серная;
- ;
- нафталиновая;
- дегтярная;
- мазь Вишневского.
Данные лекарства редко вызывают побочные эффекты, хорошо переносятся пациентами.
Среди гормональных препаратов для наружной обработки ран применяют кортикостероиды (гормональные препараты). Наиболее популярными являются:
- кортизон;
- гидрокортизон;
- преднизалоновая мазь.
Недостатком таких средств является высокий риск развития побочных эффектов. При длительном использовании могут возникать сухость кожи, растяжки, покраснение. Негативной стороной лечения с помощью гормональных средств, является эффект привыкания. Несмотря на все это, во многих случаях обойтись без стероидных препаратов невозможно, особенно при таких тяжелых формах, как пустулезный псориаз и эритродермия.
Применение таблеток
будет успешной лишь в том случае, если лечение будет иметь грамотный комплексный подход с использованием всех необходимых медикаментозных средств. Кроме мазей, для избавления от высыпаний применяют следующие группы препаратов:
- Противоаллергические средства – позволяют устранить зуд, покраснение, отек (Диазолин, Зиртек, Лоратадин).
- Гепатопротекторы – поддерживают нормальное функционирование печени (Аллохол, Карсил).
- Ферментные препараты – способствуют выработке необходимых ферментов (Мезим, Панкреатин).
- Нестероидные противовоспалительные средства – устраняют воспалительный процесс (Мелоксикам, Кетопрофен).
- Успокаивающие – нормализуют психосоматическое состояние больного (Персен, Тонорма, Седавит).
Важную роль в терапии болезни играют роль препараты, нормализующие работу иммунитета. Иммуномодуляторы при псориазе – это Метотрексат, Ремикейд, Тимодепресси и другие.
Все средства используются под контролем врача с четким соблюдение дозировки и графика приема.

Физиотерапия
Физиотерапия является важным методом лечения при развитии патологии. Для избавления от пятен используют следующие методы:
- Ультразвуковое облучение.
- Селективную фитотерапию.
- ПУВА – терапию.
- Криотерапия.
- Магнитотерапия.
- Лечение лазером.
- Ванны с добавлением соли.
Кроме этого, нередко применяются такие нетрадиционные методы, как гирудотерапия (лечение пиявками), ихтиотерапия (использовнаие рыбок) и многие другие.
Диета при псориазе
должно заключаться в максимальном ограничении продуктов аллергенов, острой, кислой, соленой пищи. Пациенту следует отказаться от копченостей, маринадов, цитрусовых. Исключить нужно шоколад, мед, яйца, орехи, красные фрукты.
Предпочтение следует отдавать кашам, овощным супам, нежирным молочным продуктам, рыбе и мясу нежирных сортов. Нельзя употреблять алкоголь и большое количество кофеина.
Соблюдение правильного питания, выполнение всех предписаний врача и внимательное отношение к своему здоровью позволит избавиться от заболевания и предотвратить его рецидив на долгие годы.