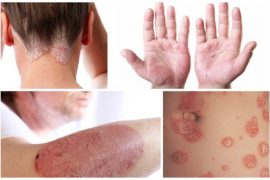
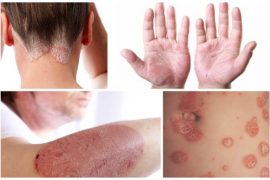
Вульгарный псориаз
Может ли быть одна болячка при псориазе
Псориаз является неинфекционным заболеванием, при котором поражаются кожный покров и его придатки: волосы, ногтевые пластинки. Внешними проявлениями являются высыпания и шелушение кожи, откуда и произошло второе название патологии – чешуйчатый лишай. Для него характерно чередование периодов обострения с периодами относительной стабильности, или ремиссии. Поскольку возникновение болезни не обусловлено микроорганизмами, она не носит инфекционного характера и не является заразной. Медицинская статистика утверждает, что от этой патологии страдает примерно 3-4% населения. Псориаз может проявляться у лиц любого возраста, но “предпочитает” молодых: у более чем 70% пациентов он обнаруживается в возрасте до 18-23 лет.
Псориаз является аномальной реакцией организма на воздействие внешних раздражителей, в результате которой на отдельных участках тела происходит быстрое отмирание верхнего слоя кожи. В норме длительность цикла деления и последующего созревания клеток составляет 21-28 дней, в случае псориаза период сокращается до 3-5 дней.
Сегодня большинство специалистов склонны считать псориаз мультифакторным заболеванием наследственной этиологии.
Есть несколько теорий о происхождении болезни. Согласно первой, существуют две разновидности лишая:
- первая является следствием плохой работы иммунной системы, поражает кожу и передается по наследству, проявляясь с молодом возрасте;
- вторая дает о себе знать после 40 лет, поражает суставы, ногти, не является генетически обусловленной и не связана с неисправностью иммунной защиты.
Сторонники другой теории утверждают, что единственным фактором, способствующим развитию псориаза, являются нарушения иммунитета, которые провоцируются самыми разнообразными факторами:
- инфекционными заболеваниями;
- нерациональным питанием;
- холодными климатическими условиями;
- злоупотреблением алкоголя.
В соответствии с данной теории чешуйчатый лишай причисляется к системным заболеваниям и может распространяться на внутренние органы, суставы, другие ткани. При поражении суставов развивается так называемый псориатический артрит, при котором страдают небольшие суставы кистей, стоп.
Появлению болезни благоприятствуют следующие факторы:
- сухая тонкая кожа;
- постоянный контакт с раздражающими реагентами: бытовой химией, спиртовыми растворами, косметическими средствами;
- чрезмерная гигиена, приводящая к нарушению естественного защитного барьера кожи;
- курение, потребление наркотиков или спиртного (способствуют ухудшению кровоснабжения и питания кожи);
- ВИЧ;
- прием некоторых медикаментов;
- грибковые и бактериальные инфекции;
- смена климатического региона;
- стрессы;
- употребление острых, кислых продуктов, шоколада;
- аллергические состояния;
- травмы.
Как начинается псориаз, как он проявляется, каково его воздействие на организм – все эти моменты определяются конкретной разновидностью патологии.
Сегодня существует несколько классификаций заболевания. Одна из самых распространенных делит псориаз на две разновидности:
Непустулезная (или простая) форма представляет собой отличающуюся стабильным течением хроническую патологию. К данной группе относится и эритродермический псориаз, основным симптомом которого является поражение большей части кожного покрова. 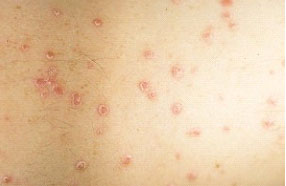
Пустулезная разновидность включает в себя:
- аннулярный пустулёз;
- псориаз Барбера;
- псориаз фон Цимбуша;
- псориаз ладоней и подошв.
Отдельной категорией являются:
- лекарственно-индуцированная форма;
- себорейноподобная;
- псориаз Напкина;
- «обратный псориаз» (развивается на сгибательных поверхностях).
В зависимости от локализации патологического процесса и особенностей проявления первых симптомов псориаза выделяют:
Псориаз — системная патология, которая, кроме распространения на кожный покров и ногти, может затрагивать позвоночный столб, область суставов, сухожилий, иммунную, эндокринную, нервную системы. Нередко происходит поражение печени, почек, щитовидной железы. 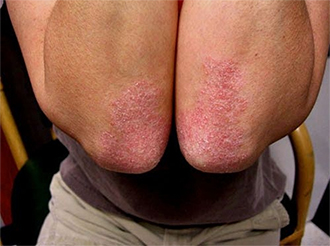
Первыми симптомами псориаза чаще всего являются:
- общая слабость;
- чувство хронической усталости;
- подавленное состояние или депрессия.
По причине комплексного воздействия патологии на организм специалисты скорее склонны говорить о псориатической болезни.
И все же основная клиника связана с поражением определенных участков кожных покровов. Одним из первых проявлений является появление покрытых псориатическими бляшками (чешуйками) округлых папул ярко-красного или розового цвета. Их особенность — симметричное расположение на волосистой части головы, сгибательных поверхностях, пояснице, реже – слизистой половых органов. Размер папул на ранних стадиях составляет несколько миллиметров и может в дальнейшем доходить до 10 и более см. Особенность сыпи становится основой для разделения заболевания на следующие виды:
- точечный, при котором элементы меньше булавочной головки;
- каплевидный – папулы по форме напоминают слезинку и соответствуют размерам чечевичного зернышка;
- монетовидный – бляшки с округлыми краями достигают 5 мм в диаметре.
Иногда сыпь бывает дугообразной, в форме колец или гирлянд, географической карты с неправильными краями.
Верхним слоем папул являются с легкостью удаляющиеся чешуйчатые бляшки, образованные ороговевшим эпидермисом. Вначале чешуйки формируются в центральной части бляшки, постепенно распространяясь к краям. Светлый рыхлый вид обусловлен наличием в ороговевших клетках наполненных воздухом промежутков. Порой вокруг элементов формируется розовое кольцо, представляющее собой зону роста бляшки и распространения воспаления. Окружающая кожа остается в неизменном состоянии.
При удалении налета выявляется блестящая поверхность ярко-красного цвета, образованная капиллярами со значительно истонченными стенками, сверху покрытых очень тонкой пленкой. Капилляры обнаруживаются вследствие нарушения нормального строения верхнего слоя кожи и его существенного истончения. Изменение структуры кожи происходит в результате неполного созревания клеток кератиноцитов, приводящего к невозможности их нормальной дифференциации.
Основным симптомом псориаза головы является появление заметно возвышающихся над окружающей кожей псориатических бляшек. Они обильно покрыты напоминающими перхоть чешуйками. При этом сами волосы не вовлекаются в патологический процесс. С расположенной под волосами зоны высыпания могут распространяться на гладкую кожу, область шеи, за уши. Этот процесс обусловлен быстрым делением кератиноцитов в зоне поражения.
Такая форма лишая провоцирует значительное утолщение рогового слоя кожи на указанных участках. Кожный покров становится грубым и покрывается трещинами. Причиной является интенсивное деление клеток (скорость их размножения до 8 раз превышает норму) и сохранение на поверхности. На раннем этапе на коже формируются пустулы с содержимым, которое вначале бывает прозрачным, но постепенно становится белым. Со временем образуются темные рубцы. В большинстве случаев болезнь проявляется одновременно на стопах и ладонях, но иногда бляшки возникают только на одном участке. При распространении процесса на тыльную сторону рук речь идет уже о другой форме псориаза (не о ладонно-подошвенной).
Как проявляется псориаз ногтей? Для этого вида заболевания характерно разнообразие симптомов. Наблюдаются в основном два вида поражения пластинок:
- по типу наперстка, при котором ноготь покрывается маленькими ямками, напоминающими следы от уколов иглой;
- по типу онихомикоза – пораженные ткани напоминают ногтевой грибок: ногти меняют цвет, заметно утолщаются и начинают отслаиваться. Сквозь пластину можно различить окруженную красноватым ободком псориатическую папулу, напоминающую масляное пятно.
Проявления псориаза варьируются в зависимости от конкретного сезона и стадии. У многих пациентов наблюдается “зимняя” разновидность заболевания, при которой периоды обострения бывают в конце осени или зимой. В теплое время года благодаря интенсивности ультрафиолета наступает улучшение. “Летний” тип является довольно редким.
В течении патологии выделяют три стадии:
- Прогрессирующая, при которой постоянно появляются новые элементы, фиксируется активный рост уже существующих бляшек, наличие вокруг них розовой зоны, сильное шелушение, зуд.
- Стационарная – рост папул останавливается, новые высыпания не образуются, заметны мелкие складки на верхнем слое кожи, вокруг бляшек.
- Регрессирующая – шелушение отсутствует, бляшки начинают исчезать, в процессе затухания болезни на их месте остаются участки с повышенной пигментацией.
Симптомы псориаза у детей имеют некоторые отличия, особенно у грудничков. Первые признаки не являются типичными. В кожных складках появляется разграниченная область покраснения, которая сопровождается мацерацией и постепенным отслаиванием рогового слоя (начинается с периферии). Внешне это напоминает экзематиды, опрелости или кандидоз. У детей младшего возраста высыпания продолжают появляться в нехарактерных для псориаза местах (на коже лица, слизистой половых органов, в естественных кожных складках).
Очень часто высыпания сначала развиваются на голове, под волосами. Здесь образуются скопления корок на фоне умеренной инфильтрации. Другим распространенным участком локализации сыпи являются участки кожи подверженные постоянному трению одежды или воздействию агрессивных лекарственных препаратов.
Формирующиеся на теле папулы постепенно сливаются в бляшки с неправильными очертаниями. Их размеры могут варьироваться от чечевичного зерна до детской ладошки.
При каплевидной форме папулезные элементы обладают маленькими размерами. Они появляются неожиданно, быстро покрывая тело, лицо, шею, волосистую часть головы и разгибательные области рук и ног.
Псориаз у детей отличается длительным и упорным течением. Исключение составляет лишь каплевидный тип, для которого характерно более легкое течение с длительными периодами ремиссии. Как и в случае взрослых, в развитии болезни выделяют три этапа, или стадии.
- На прогрессирующей появляются мелкие зудящие папулы с ободком периферического роста красного цвета. Особенностью симптоматики в грудном возрасте является слабая выраженность точечного кровотечения, терминальной пленки и феномена стеаринового пятна. У детей увеличиваются и уплотняются лимфатические узлы, порой они становятся болезненными (особенно при эритродермии и экссудативном псориазе).
- При переходе в стационарную стадию периферический рост останавливается, происходит уплощение инфильтрата в центре бляшки и сокращение шелушения.
- Регрессивная стадия характеризуется рассасыванием элементов сыпи. Иногда вокруг них можно заметить характерный депигментированный ободок. Участки бывшей сыпи лишаются пигмента или, наоборот, подвергаются гиперпигментации. Лимфатические узлы становятся мягкими и уменьшаются в размерах.
Диффузные очаги поражения наблюдаются на ладошках и подошвах ребенка. Отмечаются также трещины и инфильтрация кожи. В случае распространенных форм дерматоза поражаются ногти: на них образуются точечные вдавливания или продольные борозды. Тяжелое течение псориаза приводит к деформированию ногтей.
Пустулезный псориаз – большая редкость у малышей. Она может встречаться у более взрослых. Для этой болезни характерно тяжелое течение с заметным ухудшением состояния и повышением температуры.
Артропатические разновидности в детском возрасте не встречаются. В редких случаях маленькие пациенты указывают на наличие суставных болей.
При подозрении на псориаз следует обратиться к врачу-дерматологу.
- Диагностика основывается на внешнем осмотре, оценке состояния ногтей, кожи, локализации очагов поражения. Как правило, необходимость в специальных анализах отсутствует.
- При возникновении сложностей с постановкой диагноза проводится биопсия. Образец кожи берется с пораженного участка.
- При наличии болей в суставах рекомендуется рентгенография. Анализ крови ставится для исключения других разновидностей артрита.
- При подозрении на каплевидный псориаз назначается посев из зева на микрофлору для дифференциации с острым фарингитом.
- Тест с использованием гидроокиси калия позволяет исключить наличие грибковой инфекции.
Способ лечения псориаза определяется формой болезни, симптомами и чувствительностью к медикаментам.
Сначала проводится местное лечение с воздействием на пораженные участки. Это позволяет избежать возникновения побочной реакции.
Есть методика, в соответствии с которой больным назначают мягкие препараты. При отсутствии эффекта они заменяются более сильнодействующими. Даже при эффективности выбранного средства его периодически меняют, чтобы избежать привыкания.
Хороший результат дает прием системных препаратов. Их назначение целесообразно при тяжелой и средней формах патологии. Недостатком такого лечения является высокая вероятность серьезных побочных реакций.
Основные группы применяемых лекарств:
- Ретиноиды (Тигасон, Неотигазон) — устраняют нарушение созревания поверхностного слоя кожи.
- Иммунодепрессанты (Циклоспорин А) – снижают активность иммунной защиты и активность Т-лимфоцитов, провоцирующих интенсивное деление клеток кожи.
- Цитостатики — препараты для лечения злокачественных опухолей (Метотрексат) – останавливают размножение нетипичных эпидермальных клеток и их рост.
Применяются также физиотерапевтические методы:
По материалам 1psoriaz.ru
Я искала МОЖЕТ ЛИ БЫТЬ ОДНА БОЛЯЧКА ПРИ ПСОРИАЗЕ. НАШЛА! Что такое псориатический артрит?
Какие принимать ванны при псориазе?
Как лечить псориаз по Пегано?
Существует ли эффективное лечение псориаза?
Берут ли с псориазом в армию?
болезнь псориаз, питание при псориазе, способы лечения псориаза, причины псориаза, мазь для. У меня обострился псориаз. Появился на ногах и руках, чего никогда не было. Скажите можно ли пользоваться гормональными средствами?
Псориатическая артропатия. Последствия и осложнения псориаза при беременности. Последствия и осложнения псориаза у мужчин. Прогноз для жизни при псориазе. Можно ли умереть от псориаза.
Можно ли полностью излечить псориаз?
Какие употреблять фрукты при псориазе?
Помогает ли лечение псориаза фототерапией?
Как использовать цинк при псориазе?
Псориаз относительно легко можно отличить от похожих на него по симптоматике болезней, если клиническая картина является типичной, однако проявления состояния настолько многообразны.
Передается ли псориаз по наследству?
Начало псориатической болезни может быть в любом возрасте, но в большинстве случаев пик отмечается в возрастах 16-25 лет (псориаз I типа) и 50-60 лет (псориаз II типа).
Оглавление. 1 Что представляет собой заболевание?
2 Развивается ли патология во время беременности?
3 Симптомы. 4 Причины возникновения. 5 Передается ли псориаз ребенку?
6 В чем опасность для матери?
Все платные объявления Яндекса по запросу «может ли быть одна болячка при псориазе». Телефоны, адреса и время работы. Найдено 12 объявлений. Может ли быть одна болячка при псориазе- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Содержание:
Что такое псориаз. Причины возникновения заболевания. Виды псориаза и его симптомы. Стадии развития и диагностика болезни. Лечение псориаза. Лечение заболевания народными средствами. Диета при псориазе.
Псориаз суставов. Псориатический артрит пальцев руки. От чего появляется псориаз?
Начальная стадия псориаза. Заразен ли псориаз для окружающих?
Популярные записи.
Совместимы ли псориаз и рак. Мужчины и женщины, у которых на коже присутствуют псориатические бляшки, переживают, что однажды их болезнь может превратиться в онкологию.
Можно ли кофе при псориазе?
Кофеин способен спровоцировать различные состояния у человек и в некоторых случаях приводит к росту высыпаний при псориазе.
Разобравшись, заразен ли псориаз, стоит также немного рассказать о его наследственной природе. Однако не стоит опасаться людей, у которых на коже видны псориатические бляшки.
Псориатические высыпания представляют собой шелушащиеся зудящие бляшки различных размеров. При этом бляшки при псориазе могут распологаться на локтях, коленях, волосистой части головы или других частях тела.
Причины псориаза. Гемосканирование. Может ли быть одна болячка при псориазе— 100 ПРОЦЕНТОВ!
Выделяют такие стадии псориатического поражения кожи:
Прогрессивная стадия псориаза
Лечат болезни — аллергии, псориаз, глаукому и так далее. Теперь давайте посмотрим, что такое псориаз и как его лечить?
Является ли псориаз кожным заболеванием?
В тяжёлых случаях болезнь может поражать обширные участки кожи (более 15–20 см²). Обычно это происходит, когда несколько псориатических бляшек сливаются и образуют очаги поражения. Можно ли заразиться псориазом?
В острой фазе псориаза может произойти образование псориатических папул на месте даже мелкой травмы кожи (симптом Кебнера) — при солнечном ожоге, при втирании раздражающих мазей, уколе. Есть ли у Вас паразиты?
Возникновение грибковых инфекций при псориазе – частое побочное действие. Опасен ли псориаз для человека?
Это может стать причиной для получения статуса инвалида?
По материалам www.greenmama.ru
 Псориазом называется одно из самых распространенных хронических дерматологических заболеваний неинфекционной природы. Эта патология на данный момент относится к неизлечимым, она характеризуется волнообразным течением, причем длительность ремиссии может достигать нескольких лет.
Псориазом называется одно из самых распространенных хронических дерматологических заболеваний неинфекционной природы. Эта патология на данный момент относится к неизлечимым, она характеризуется волнообразным течением, причем длительность ремиссии может достигать нескольких лет.
Долгие годы специалисты пытаются определить причину болезни. Удалось выяснить, что при псориазе важную роль играет наследственная предрасположенность: если оба родителя страдают от данной патологии, вероятность появления псориатических элементов у их детей достигает 65%. Генетики обнаружили ряд локусов, находящихся в разных хромосомах, гены в которых при псориазе и некоторых других хронических воспалительных процессах оказываются дефектными (фиксируется одно или несколько повреждений).
Изучено, что ведущими патогенетическими процессами являются следующие: нарушение пролиферации эпидермиса (она значительно ускорена) и аутоиммунные реакции (выработка антител к собственным клеткам организма). Медики выясняют, какое из этих двух звеньев патогенеза является первичным.
 Манифестация при псориазе может произойти в любом возрасте. Наиболее часто пациенты отмечают, что псориатическое пятно впервые появилось до 40 лет. У детей младшего возраста болезнь проявляется редко: как правило, в таких случаях речь идет о каплевидной форме, возникшей после перенесенной инфекции, вызванной кокковой флорой.
Манифестация при псориазе может произойти в любом возрасте. Наиболее часто пациенты отмечают, что псориатическое пятно впервые появилось до 40 лет. У детей младшего возраста болезнь проявляется редко: как правило, в таких случаях речь идет о каплевидной форме, возникшей после перенесенной инфекции, вызванной кокковой флорой.
При наличии предрасположенности заболевание может обостриться или проявиться впервые из-за действия таких триггеров:
- инфекционное заболевание;
- стрессовая ситуация;
- эндокринологическая патология (болезни щитовидной железы, сахарный диабет);
- роды;
- регулярное воздействие на определенный участок кожного покрова химических средств, агрессивных моющих препаратов, растворителей;
- злоупотребление алкогольными напитками;
- курение;
- погрешности в диете.
Описано множество вариантов протекания псориаза, причем одна форма может сменять другую:
- каплевидный псориаз, типичный для детей и подростков, со временем переходит в более «взрослую» форму (например, бляшечный псориаз);
- действие нескольких неблагоприятных факторов (избыточная инсоляция, прием некоторых медикаментов, резкая отмена терапии, назначенной дерматологом) иногда приводит к тяжелой форме заболевания, хотя для пациента может быть характерно формирование бляшек.
Клиницисты выделяют вульгарный (обыкновенный), экссудативный, пустулезный псориаз. В зависимости от распространенности процесса различают легкое течение (вовлечено до 3% кожного покрова), течение средней степени тяжести (3-10% кожи поражено), тяжелое течение (патологические образования покрывают свыше 10% кожи).
Процесс может быть локальным (занимать какую-либо анатомическую область: псориаз ладоней и подошв, псориаз волосистой части головы, псориаз кожных складок) или генерализованным (распространенным практически на весь кожный покров).
Кроме кожи часто отмечается артропатия (вовлечение суставов), онихия (поражение ногтей). Редко может быть образование псориатических папул на слизистой оболочке ротовой полости. Артропатия при отсутствии адекватной терапии влечет за собой серьезные осложнения со стороны сердечно-сосудистой, дыхательной, мочевыделительной систем.
При первичном обращении к врачу пациент жалуется на появление шелушащегося кожного дефекта, зуд в области этого образования. Если речь идет о вульгарном (обыкновенном) псориазе легкого течения, дерматолог обнаруживает одно пятно, сосредоточенное, как правило, на типичном месте (локоть, колено, поясница, ягодица, волосистая часть головы). Это пятно представляет собой скопление псориатических папул и может быть от 0,2 до 2-2,5 см диаметром.
Для постановки диагноза врач проводит опрос пациента, интересуясь его наследственностью (а значит и вероятной предрасположенностью), условиями работы (манифестация при псориазе может быть спровоцирована воздействием на кожу травмирующих факторов механического, химического, физического характера), образом жизни, состоянием здоровья. После этого дерматолог осматривает весь кожный покров пришедшего на прием человека, проводит некоторые специальные манипуляции с патологическим элементом для обнаружения типичных при псориазе признаков.
- В самом начале болезни формируется одно округлое пятно. Оно имеет красную окраску и может быть покрыто заметными невооруженным глазом чешуйками беловатого цвета (чешуйки не всегда видны). При экссудативном псориазе определяются чешуе-корки. Псориатический элемент окаймлен красным ободком (ободок Пильнова), что свидетельствует о прогрессировании заболевания.
- Образование приподнято над неизмененной кожей.
- Бляшка четко отграничена от здоровой кожи.
- Пациент жалуется на зуд. Даже одно образование причиняет субъективный дискомфорт.
- Бляшка представляет собой скопление узелков (папул). В более редких случаях дерматолог может обнаружить пустулы (пустулезный псориаз).
 Граттаж (поскабливание с использованием специального инструмента) папул ведет к обнаружению так называемой псориатической триады – признаков, типичных для псориаза.
Граттаж (поскабливание с использованием специального инструмента) папул ведет к обнаружению так называемой псориатической триады – признаков, типичных для псориаза.- Феномен стеаринового пятна: поскабливание чешуек ведет к заметному усилению шелушения и отделению чешуек от бляшки. При механическом воздействии на элемент, ранее не шелушившийся, усиливается шелушение. Отделившиеся чешуйки напоминают растертые капли стеарина. Происходит из-за паракератоза.
- Феномен терминальной пленки: сняв чешуйки, врач видит поблескивающую гладкую красную поверхность. Явление объясняется акантозом.
- Феномен кровяной росы (Полотебнова, Ауспитца): нарушение целостности терминальной пленки ведет к появлению капелек крови, напоминающих росу. Данный феномен развивается из-за папилломатоза.
- При выраженной экссудации чешуе-корки отделяются с трудом. Подсыхая, корки наслаиваются одна на другую, формируя поверхность, напоминающую устричную раковину. Удаление чешуе-корки приводит к обнажению мокнущей поверхности. Экссудативный процесс чаще всего появляется у лиц с избыточной массой тела.
Для определения стадии процесса дерматолог, используя скарификатор, слегка травмирует кожу, на которой нет бляшек. Спустя некоторое время (до 2 недель) на поврежденной поверхности может образоваться новая бляшка, что указывает на прогрессирование болезни (положительная изоморфная реакция, феномен Кёбнера).
- При манифестации может быть одно пятно, однако со временем число элементов увеличивается. Характерно симметричное формирование бляшек: если первый патологический элемент сформировался на локте, следует ожидать появления второй бляшки на локте другой руки. Одно образование на боку, вероятней всего, повлечет за собой образование бляшки на противоположном боку.
- Назначенная адекватная терапия приводит к регрессу процесса: бляшка становится менее приподнятой над поверхностью кожи, ободок Пильнова исчезает (то есть прекращается периферический рост), формируется псевдоатрофический ободок Воронова беловатого цвета. Рассасывание элемента начинается в центре. С течением времени псориатическая бляшка становится кольцевидной, затем вовсе пропадает.
- Образование папул на ногтевом матриксе или ногтевом ложе (псориатическая онихия – вовлечение в патологию ногтей – встречается в 25% случаев) приводит к деформации ногтевой пластинки. Дерматолог может отметить точечные вдавления, надавливание на которые сопровождается болезненностью (симптом наперстка). Иногда на ногтях могут быть глубокие поперечные полосы. Ногти становятся ломкими, тусклыми, они меняют окраску, в некоторых случаях отслаиваются от ложа.
- Характерная гистопатологическая картина. На микропрепарате врач видит акантоз, гиперкератоз, паракератоз, микроабсцессы Мунро, расширение капилляров, извитость дермальных сосочков.
 Такое течение, при котором некоторое время на коже может быть только одно патологическое образование, наиболее характерно для бляшечной формы. В период ремиссии некоторые пациенты отмечают, что сохранилось одно или несколько пятен. Врачи называют подобные образования дежурными бляшками.
Такое течение, при котором некоторое время на коже может быть только одно патологическое образование, наиболее характерно для бляшечной формы. В период ремиссии некоторые пациенты отмечают, что сохранилось одно или несколько пятен. Врачи называют подобные образования дежурными бляшками.
Тяжелые варианты псориаза (псориатическая эритродермия, пустулезный псориаз Цумбуша) развиваются с вовлечением в процесс всего или практически всего кожного покрова человека. Для ладонно-подошвенного варианта типично формирование множественных пустул, сливающихся в «гнойные озера». Не характерно наличие единичного элемента и при каплевидном псориазе.
По материалам kaklechitpsoriaz.ru
Псориаз относительно легко можно отличить от похожих на него по симптоматике болезней, если клиническая картина является типичной, однако проявления состояния настолько многообразны, что даже самый опытный дерматолог может ошибиться.
Псориаз — один из самых распространенных дерматозов и затрагивает около 2% населения во всем мире. Он может проявиться в любом возрасте, но существует значительный уклон в сторону подросткового или юношеского возраста с дальнейшим пиком заболеваемости ближе к 50 годам.
Типичные очаги поражения псориаза представляют собой эритематозные резко разграниченные отвердевшие бляшки, покрытые серебристо-белыми чешуйками. Они имеют овальную или неправильную форму размером от одного до нескольких сантиметров в диаметре и распределяются симметрично на разгибательных поверхностях конечностей (преимущественно локтях и коленях), нижней части спины и волосистой части головы. Зуд является переменным условием, но чаще всего присутствует. Степень зуда часто связана с эмоциональным состоянием пациента, сильное жжение может быть симптомом тревоги или депрессии.
Эти клинические особенности отражают гистопатологические процессы в активных очагах:
- гиперкератоз;
- паракератоз;
- частичная или полная потеря зернистого клеточного слоя;
- акантоз эпидермиса;
- изменение рисунка кожи;
- расширенные кровеносные сосуды.
Для псориаза характерны две гистологические особенности – возникновение микроабсцессов Мунро (скопление нейтрофильных гранулоцитов в роговом слое кожи) и спонгиоформных пустул Когоя (многокамерных пустул в шиповатом и зернистом слоях).
Клинические и гистологические аспекты хронического псориаза, как правило, дают возможность точно провести диф. диагностику. Сомнения могут возникнуть в нетипичных случаях локализации или проявления, особенно у пациентов с заболеванием типа 2. У этих больных кожа поражается ближе к 50 годам и, в отличие от типа 1, реже связаны с семейной историей патологии и фенотипами HLA (человеческие лейкоцитарные антигены).
Каплевидный псориаз является наиболее частой формой заболевания, наблюдаемой у детей и молодых взрослых. Он характеризуется острым началом и появлением многочисленных мелких (0,3–1,0 см в диаметре) округлых или слегка овальных гиперемированных папул и шелушащихся бляшек, широко распространенных на поверхности кожи, особенно на туловище и проксимальной части конечностей. Также может быть вовлечено лицо. Поражения обычно появляются через 1–2 недели после тяжелой стрептококковой инфекции верхних дыхательных путей.
По симптоматике заболевание может напоминать некоторые папулосквамозные и эритематозные расстройства, такие как отрубевидный и хронический лихеноидный лишай, вторичный сифилис, лимфоматоидный папулез.
Дифференциальная диагностика псориаза основывается на гистологии, истории и морфологии поражения.
При хроническом лихеноидном лишае (питириазе) рецидивирующие очаги обычно менее равномерно рассеяны, имеют красно-коричневый или оранжево-коричневый цвет и покрыты легко снимающимися непрозрачными чешуйками, а на месте поражения часто остаются гипопигментированные пятна. Как и каплевидный псориаз, они локализуются на туловище и верхних конечностях, появляясь преимущественно после фаринго-тонзиллярных инфекций у детей и подростков.
Не сопровождаемые зудом папулосквамозные поражения, например, вторичный сифилис, могут имитировать каплевидный псориаз, но медно-красный цвет, шелушение на периферии папул («воротничок Биетта»), наличие других кожных особенностей, генерализованная лимфаденопатия с увеличенными лимфатическими узлами способствуют точному диагнозу еще до получения результатов серологического тестирования.
Лимфоматоидный папулез, который иногда путают с каплевидным псориазом, является хроническим рецидивирующим заболеванием лимфатической системы. Сыпь безболезненная и множественная, проходит самостоятельно. Сосуществование красно-коричневых папул и узелков с изъязвленными некротическими центрами, гипопигментированные участки, преимущественно возникающие на туловище и конечностях – позволяют с определенной степенью точности диагностировать это заболевание.
Розовый лишай — распространенное острое самокупирующееся папулосквамозное поражение, вероятно вирусной природы, которое чаще возникает у подростков и молодых взрослых. Классические очаги имеют розовый или лососевый цвет, овальную форму и шелушащуюся центральную часть с красной каемкой, они обычно распределяются на туловище и проксимальных отделах конечностей. Это состояние легко отличить от каплевидного псориаза по внешнему виду — они крупнее, похожи на медальоны, не сливаются между собой. Сыпь начинается с появлением материнской крупной бляшки, через 6–8 недель происходит спонтанное разрешение.
Фолликулярный псориаз – редкое заболевание, которое чаще встречается у детей. Его можно спутать с красным волосяным лишаем, который характеризуется появлением фолликулярных папул конической формы на фоне темно-красной кожи чаще всего на тыльной стороне пальцев рук, а также крупными оранжево-красными бляшками. Гистологически красный лишай отличается от псориаза наличием переменного паракератоза и гиперкератоза в вертикальном и горизонтальном направлениях (пятнистый паракератоз).
Эритродермический псориаз отличается от других кожных заболеваний генерализацией воспаления и шелушения, которые затрагивают более 90% поверхности кожи, и часто связан с отеком. Его начало может быть связано с быстрым прекращением длительного курса системных или местных кортикостероидов, другими лекарствами, инфекцией, гипокальциемией, чрезмерным воздействием солнечного света или ультрафиолетового облучения в острой фазе псориаза. Дифференциальный диагноз с другими эритродермическими состояниями не всегда можно установить с точностью, но прошлая история псориаза, в том числе семейная, вовлечение ногтей, небольшое количество высыпаний на лице, воспалительный артрит являются диагностическими подсказками. Несмотря на многочисленные исследования, причина эритродермии не установлена у трети пациентов.
Таблица: основные причины эритродермии
Аллергическая реакция на лекарства
Т-клеточные кожные лимфомы (грибовидный микоз, синдром Сезари)
Буллезные дерматозы (эксфолиативная пузырчатка, буллезный пемфигоид, паранеопластическая пузырчатка) Синдром Незертона
Болезнь Риттера (стафилококковый ожогоподобный кожный синдром)
Аутоиммунные нарушения соединительной ткани (дерматомиозит, волчанка красная)
Реакция «трансплантат против хозяина»
Пустулезный псориаз (генерализованный псориаз, пустулезный псориаз Цумбуша, герпетиформное импетиго) и его формы (акродерматит Аллопо, псориаз Барбера) характеризуется появлением пустул со стерильным содержимым, которое представляет собой нейтрофильную инфильтрацию эпидермиса. В качестве провоцирующих факторов зарегистрированы очаговые инфекции, кортикостероидная терапия, местные раздражители, беременность, гиперкальциемия и стресс. Курение может усугубить воспаление, которое локализуется на ладонно-подошвенной поверхности. Формы пустулезного псориаза следует отличать от других похожих на него болезней, вызывающих неинфекционные пустулезные высыпания. Наиболее важные диагностические проблемы – наличие острого распространенного экзантематозного пустулеза, особенно у пациентов с семейной и/или личной историей псориаза, и субкорнеальный пустулезный дерматоз.
При остром распространенном экзантематозном пустулезе появляются многочисленные мелкие стерильные пустулы, обширная отечная эритема, с чем похожи симптомы генерализованного пустулезного псориаза. Острота высыпаний, их первое появление на кожных складках и лице, последующее быстрое распространение, частая ассоциация с другими кожными проявлениями (пурпура, везикулы, мультиформное эритематозное поражение), интенсивный зуд, высокая температура и относительно короткий латентный период между приемом препарата, явившегося причиной аллергической реакции, и высыпаниями на коже (1–2 дня) делают возможной точную диагностику. Гистологические особенности заболевания — обширный отек и периваскулярный воспалительный инфильтрат в поверхностной дерме и некроз кератиноцитов, в то время как паракератоз и акантоз более характерны для псориаза.
Субкорнеальный пустулезный дерматоз отличим от псориаза клинически или гистологически. Кольцевые полициклические или серпигинозные поражения с чешуйчатыми краями, рецидивирующий вялый везикопустулез с прозрачной жидкостью в верхней половине и гноем внизу – явный диагностический признак. В остальных случаях, когда пустулы асимметрично локализуются на ладонной и подошвенной областях, существуют два основных метода как отличить псориаз — с помощью биопсии и кожных тестов. Должны быть исключены инфекции (например, гнойничковые дерматофитии и бактериальные импетиго) и экзематозный дерматит (дисгидроз, контактный дерматит).
Псориатические поражения морфологически однородны, даже если локализуются на разных участках. Высыпание, которое наблюдается на ладонях и подошвах, наиболее важно для диагностики. Резко очерченные края бляшек оранжево-красного цвета, отсутствие везикуляции, покраснение и утолщение кожи на костяшках помогают исключить ороговевающую экзему, простой лишай или вторичный сифилис.
Изменения ногтей также являются диагностическими. Пальмоплантарный псориаз может быть экзематозным, в основном у детей и лиц с положительной семейной историей заболевания, или лихеноидным. Фиолетовый цвет, блестящая кожа и поражения ротовой полости являются признаками красного плоского лишая.
Волосистая часть головы является одной из самых распространенных локализаций псориаза. Заболевание может охватывать всю эту область или несколько, приводить к образованию нескольких дискретных бляшек разного размера. В отличие от себорейного дерматита, псориатические бляшки имеют четко определенный край, имеют серебристо-белый цвет, сопровождаются ксерозом, зудом и часто затрагивают не только участок, покрытый волосами. Иногда чешуйки имеют вид белых хлопьев и прочно прикреплены к коже головы – так проявляется асбестовидный лишай, тяжелая форма себореи.
Дифференциальная диагностика может быть затруднена, особенно при отсутствии очагов поражения в обычных местах. В этих случаях гистологические аспекты также не являются решающими, хотя присутствие спонгиоза дает основание исключить псориаз.
Изгибный или инверсный псориаз характеризуется развитием блестящих розовых или красных резко ограниченных бляшек в складках тела. Его можно перепутать с опрелостями бактериальной или грибковой природы, себорейным и контактным дерматитом, в этом случае анализ определяют результаты биопсии.
При всех формах псориаза часто вовлечены ногти, особенно при псориатической артропатии. Изъязвление, феномен масляных пятен, подногтевой гиперкератоз и онихолизис являются распространенными, но не уникальными для данного заболевания. Ямки или точечные вдавления на ногтевой пластине из-за дефекта ногтевой матрицы глубже при псориазе, чем при очаговой алопеции, контактном дерматите или профессиональных травмах.
Синдром масляных пятен вызван отделением ногтевой пластины от ногтевого ложа вследствие накопления экссудата, этот симптом присутствует при некоторых воспалительных и экзематозных заболеваниях, в частности, системной красной волчанке. Подногтевой гиперкератоз может являться результатом повторных травм и хронических воспалительных состояний, таких как онихомикоз, контактный дерматит и красный волосяной лишай. Наконец, онихолизис, отслойка ногтя, происходит не только вследствие псориаза, но и из-за многочисленных системных, врожденных, физических, химических и инфекционных причин.
Классическая форма псориаза имеет характерные симптомы, затрагивающие локализацию, внешний вид, гистологическую картину поражений, но в некоторых случаях для постановки диагноза необходимы дополнительные исследования, включающие биопсию, анализы физиологических жидкостей, установление семейной и личной истории заболевания. Наиболее явными признаками псориаза являются характерные очаги на руках и коже головы, но и в этом случае некоторые признаки не являются уникальными, поэтому всегда необходима полная клиническая картина патологии.
По материалам dermalive.ru
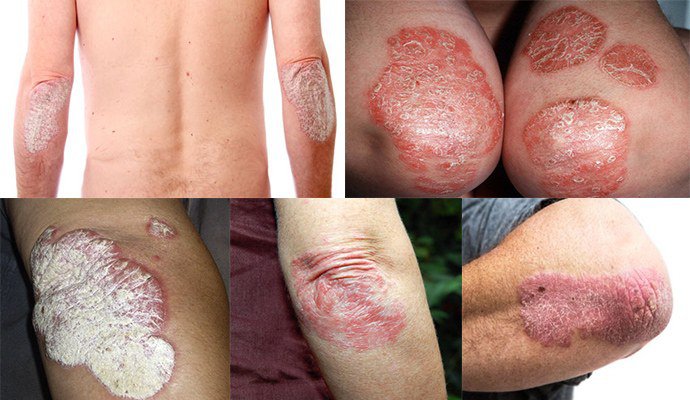
Вульгарный псориаз
Одна из самых распространенных форм хронического воспалительного дерматоза – вульгарный псориаз. Также патологию в медицинскойБолее подробно причины псориаза описаны практике называют вульгарный бляшечный псориаз или простой.
По данным статистики эта форма патологии обнаруживается в преимущественном количестве случаев обращения пациентов к врачу. Распространенный вульгарный и бляшечный псориаз встречается более чем в 90% всех больных.
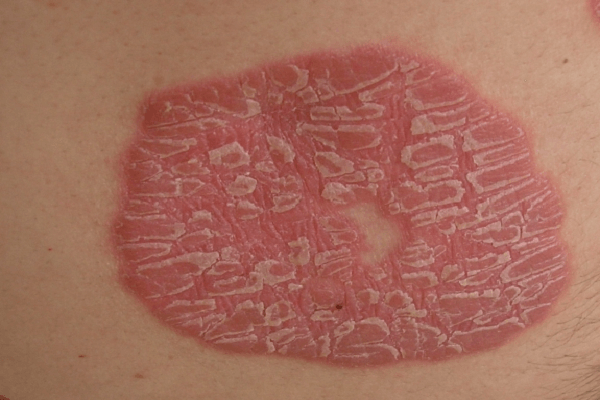
Главными проявлениями недуга является образование на теле красных или ярко-алых пятен, выступающих на несколько миллиметров над поверхностью кожи. Пятна могут быть как единичного характера, так и возникать в большом количестве по всему телу. В основном они имеют круглую и овальную форму.
Характерным признаком является наличие легко соскабливаемых чешуек. Под так называемой шелухой обнаруживают красную пленку, которая легко повреждается и имеет гладкую поверхность. В медицинской практике эта пленка имеет название терминальной. Если ее поверхность повредить, наблюдается незначительное кровотечение – кровянистая роса.
Признаки вульгарного псориаза
Вульгарный бляшечный псориаз чаще всего развивается постепенно, симптомы нарастают, количество высыпаний увеличивается, усиливаются основные проявления заболевания. Однако известны и случаи внезапного развития патологии с наличием острых симптомов.
Появление псориатических пятен чаще всего сопровождается следующими состояниями:
- появление бляшек и папул на различных частях тела;
- покраснение кожных покровов;
- сильный зуд в области высыпаний;
- шелушение и сухость дермы;
- раздражительность.
Распространенный вульгарный псориаз преимущественно имеет легкие формы течения. Однако при ненадлежащей терапии патология переходит в тяжелую стадию с обширным поражением кожных покровов.
При легких формах высыпания не занимают более 3% всей поверхности кожи. Бляшки появляются, но в скором времени начинают бледнеть, и исчезают вовсе. При средней тяжести хронический бляшечный псориаз занимает от 3 до 10% кожи человека. Папулы появляются в различных местах, краснеют, сливаются между собой, образовывая довольно крупные очаги поражения.
В большинстве случаев высыпания появляются на спине, животе, в области коленных и локтевых суставов, а также в области паха и подмышек. Цвет бляшек в основном от ярко-красного до бледно-розового. Покрыты пятна белесыми или сероватыми чешуйками. Усугубляется болезнь постоянным расчесыванием, царапинами, трениями и микроповреждениями дермы. Хронический вульгарный (бляшечный псориаз) тяжелой формы подразумевает поражение поверхности тела человека более чем на 10%. В медицинской практике тяжелое течение болезни называют распространенным псориазом.  Значительно осложняется картина заболевания следующими провоцирующими факторами:
Значительно осложняется картина заболевания следующими провоцирующими факторами:
- стресс;
- присоединение бактериальной инфекции;
- аллергический процесс на продукты или некоторые из видов медикаментов;
- переохлаждения.
Важно! Обращение за помощью к квалифицированному специалисту на ранних стадиях является залогом для успешного избавления от псориатических бляшек и избегания осложнений течения болезни.
Хронический вульгарный (бляшечный псориаз) диагностируется довольно легко. Для него характерно такое понятие как псориатическая триада.
Псориатическая триада
Триада является характерным признаком как вульгарного, так и других видов патологии. Данное понятие включает в себя три симптома, помогающих установить диагноз.
Стеариновое пятно
При попытке соскоблить чешуйки с поверхности бляшек, они отслаиваются подобно стружке. Внешне картина напоминает стеарин, отсюда и название. Происходит это из-за потери межклеточных связей в следствие скопления воздушных пузырьков.
Терминальная пленка
После полного очищения бляшки от шелухи, на ее поверхности можно наблюдать гладкую блестящую поверхность ярко-алого цвета. Это так называемая терминальная пленка. Кожа здесь очень тонкая, легко повреждается.
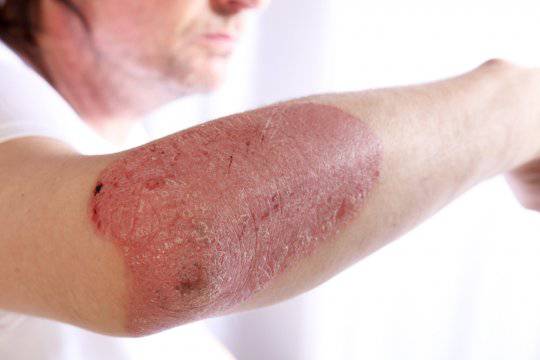
Кровянистая роса
При случайном или намеренном устранении пленки на всей поверхности бляшки, особенно по ее краям, можно наблюдать выступающие капли крови. Данное понятие в медицинской практике получило название кровавой росы.
Важно! Наличие всех трех признаков не тале больного в преимущественном количестве случаев свидетельствует о наличие у пациента оной из форм псориаза.
Стадии течения
Как и другие виды патологии, бляшечный псориаз имеет свои формы и особенности течения.
Протекает заболевание в трех стадиях. К ним относят:
- Прогрессирующая. Данный этап характеризуется появлением на теле больного все новых высыпаний, а также сопровождается острыми симптомами. Состояние пациента нестабильное, признаки болезни усиливаются.
- Стационарная стадия. Здесь рост папул прекращается. На теле не возникает новых бляшек. Однако симптомы все так же ярко выражены. Пациента беспокоит зуд, шелушение, воспалительный процесс.
- Регрессирующая. В этот период отмечается значительное облегчение состояния больного. Постепенно проходит шелушение, зуд, покраснение. Бляшки начинают бледнеть от центра и постепенно полностью исчезают.
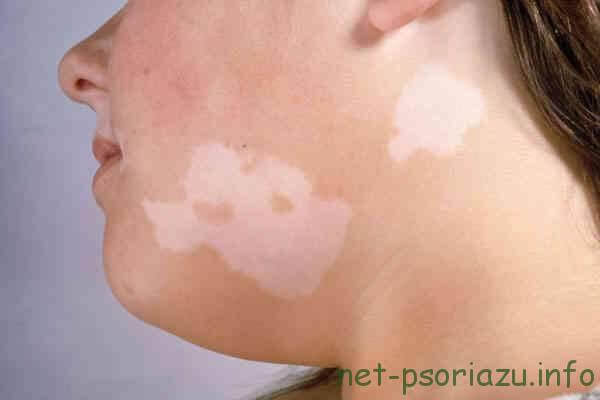
Фото вульгарного псориаза
Каждая из стадий может длится по-разному индивидуально для каждого пациента. Длительность периода зависит от особенностей иммунной системы человека, лечения и некоторых других факторов.
Причины заболевания
На сегодняшний день основные причины патологии не выяснены до конца. Псориаз относят к тяжелым рецидивирующим недугам, провоцирующими факторами которого могут выступать:
- генетическая предрасположенность;
- нарушение обмена веществ в организме;
- перенесение заболеваний вирусного характера, наличие в организме хронических очагов вирусных и бактериальных заболеваний;
- гормональные всплески и болезни органов эндокринной системы;
- частые стрессы и чрезмерные эмоциональные переживания.
Более подробно причины псориаза описаны .
Как лечить вульгарный псориаз
Вульгарный псориаз и его лечение занимает достаточно много усилий и времени. Чем раньше диагностировать заболевание, тем успешнее и быстрее будет его терапия.
Медикаментозное лечение
На начальных стадиях патологии врачи чаще всего назначают средства для наружного нанесения в виде кремов, мазей, гелей и лосьонов. Все средства данной группы подразделяются на гормональные и негормональные препараты.
Негормональные мази могут быть следующими:
- салициловая;
- цинковая;
- нафталиновая мазь;
- мазь Вишневского.
Главным преимуществом негормональных препаратов является отсутствие эффекта привыкания, а также относительная безопасность средств. При более тяжелых формах заболевания медики вынуждены назначать препараты, основанные на гормонах. Средства данной группы имеют более быстрое, однако более агрессивное воздействие.
Часто при использовании гормональных препаратов возникают тяжелые побочные эффекты системного и местного характера. К ним относят диспепсические расстройства (тошнота, рвота, понос, вздутие), а также возникновение патологий некоторых внутренних органов (сердца, почек, печени).
К часто используемым гормональным мазям относят следующие:
- преднизалоновая мазь;
- кортизон;
- гидрокортизон;
- элоком.
Важно! Подбирать лекарство и его дозировку должен исключительно доктор. Это поможет избежать нежелательных для организма негативных последствий.
Нередко для облегчения истории болезни пациента (ее течения) используют препараты, предназначенные для внутреннего приема. Это такие средства:
- Успокоительные – помогают снять чрезмерную эмоциональную нагрузку, нормализовать работу ЦНС (валериана, пустырник, персен, нота).
- Противоаллергические – способствуют устранению таких проявлений как зуд, покраснение, раздражительность (диазолин, лоратодин).
- Иммуномодуляторы – налаживают работу иммунитета (циклоспорин, метотрексат).
Методы физиотерапии
Отличным эффектом в современном лечении псориаза являются методы физиотерапии. Данное лечение применяется в комплексной терапии всех видов псориаза.
К физическим видам лечения принадлежат следующие виды:
- Магнитотерапия.
- Лечение лазером.
- ПУВА.
- Лечение ультрафиолетом.
Все они используются для избавления от основных симптомов прогрессирующей стадии псориаза, очищения тела от псориатических бляшек и достижения стойкой ремиссии на долгие годы.
Болячки на коленях и локтях
Народные средства против псориаза на локтях
Точные причины развития патологического процесса неизвестны, однако существуют предрасполагающие факторы.
К ним относятся:
- физическое повреждение кожных покровов;
- неустойчивое психоэмоциональное состояние;
- нарушения в работе эндокринных желез;
- нарушенный обмен веществ;
- наследственная предрасположенность.
По причине того, что невозможно установить точно пусковой механизм развития псориаза, основное лечение направлено на то, чтобы устранить симптомы обострения. Необходимо помнить, что даже будучи уверенными в том, как лечить псориаз на локтях, следует обратиться в медицинское учреждение за консультацией к специалисту, который назначит адекватное лечение псориаза на локте, опираясь на комплексное обследование.
НАРУЖНЫЕ ПРЕПАРАТЫ. Начальная стадия болезни наиболее часто предусматривает использование при лечении наружных средств, которые способствуют размягчению ткани и последующему удалению чешуек.
Формы проявления псориаза на локтях разнообразны. Для избавления от негативных проявлений, рекомендуется использовать следующие препараты:
- для лучшего питания кожи назначается мазь Дайвонекс, содержащая в своем составе искусственный витамин Д;
- для избавления от псориаза на локтях рекомендуется использовать мазь Цинокап, в составе которой присутствует активированный цинк;
- кроме того, достаточно часто назначается салициловая и ихтиоловая мазь, а также Бенсалитин, Цигнодерм и мазь нафталановая.
Наиболее эффективны стероидные средства (Дермовейт, Фторокорт, Андвантан), которые позволяют быстро избавиться от сыпи. Достаточно наносить мазь на область локтей 2 р. в течение суток. Однако, несмотря на хорошую результативность, стероидные мази назначаются кратковременными курсами, так как обладают множеством побочных проявлений.
ПРЕПАРАТЫ ДЛЯ ВНУТРЕННЕГО УПОТРЕБЛЕНИЯ. Внутренняя терапия должна проводиться комплексно, что предусматривает:
- для снятия отеков и зуда проводится лечение седативными препаратами для внутреннего использования (Кларитин, Фенистил, Зодак и т.д.);
- для того чтобы снять нервное напряжение назначаются успокаивающие средства (Персен, Ново-Пассит, валериана и пустырник);
- для снятия болей рекомендуется применение противовоспалительных препаратов (Напроксен, Ортофен, Ибупрофен и т.д.).
ВАННОЧКА. Для приготовления лечебной ванночки рекомендуется смешать череду, шалфей, чистотел, аптечную ромашку в равных количествах и залить приготовленную смесь крутым кипятком в соотношении 1:10. Раствор настаивается полчаса, после чего слегка остужается и в него локти с псориазом, которые держаться в растворе до полного остывания.
ЧЕСНОЧНЫЙ КОМПРЕСС ОТ ПСОРИАЗА. Начальная стадия симптоматики заболевания эффективно лечится с помощью чесночного компресса. Для этого необходимо растереть в кашицу несколько чесночных зубчиков и добавить в них 1 стакан горячей воды, оставив настаиваться в течение 1,5 часа. После приготовления настой используют в качестве компрессов на локти, меняя по мере высыхания.
СОЛИДОЛ (ДЕГОТЬ). В домашних условиях эти средства используются с одинаковой частотой. Терапия начинается с 1 дня. На пораженные псориазом локти накладывается одно из средств на 8 минут с постепенным увеличением времени выдерживания средства на коже до 40-45 минут, после чего остатки смываются водой с добавлением дегтярного мыла. Лечение нужно проводить в течение 2 недель, беспрерывно.
ИСПОЛЬЗОВАНИЕ ЧИСТОТЕЛА ОТ ПСОРИАЗА. Чистотел содержит в своем составе алкалоиды, способные повлиять на патологические процессы в организме. Народное лечение псориаза в области локтей достаточно часто использует чистотел, однако следует учитывать, что чистотел ядовит, и обращаться с ним следует очень осторожно.
При запущенных фазах псориаза рекомендуется использовать это растение в настойках. Для этого берется по 1 ст.л. валерианы, череды, алтей, зверобой и чистотел. Травы перемешиваются и 2 ст.л. приготовленной смеси заливаются 0,5 л. кипятка. Раствор настаивается в течение 6-7 часов, после чего принимается внутрь по ½ стакана 2 раза в день за полчаса до еды. Кроме того, чистотел в растворе можно использовать в качестве примочки под повязку.
ПРИМОЧКИ С ЦИКОРИЕМ. В домашних условиях можно приготовить раствор с цикорием для прикладывания к пораженным местам. Необходимо заварить 2 ст. л. порошка цикория 200 мл. горячей воды и выдержать на водяной бане в течение 10-15 минут. После этого раствор процеживается и охлаждается. Спустя 5 дней использования примочек воспалительный процесс уменьшается, а через 10 дней практически все псориатические пятна исчезают.
ВАННА ОТ ИЗБАВЛЕНИЯ ОТ ПСОРИАЗА. Для снятия негативной симптоматики часто применяется отвар из скорлупы грецкого ореха (10 шт.), которая заливается 1 л. кипятка и настаивается в течение часа. После этого отфильтрованный отвар выливается в ванну для купания. Водная процедура принимается в течение 20 минут ежедневно на протяжении 3 дней. После этого отмечается сыпи и постепенное исчезновение мелких бляшек.
Полноценное питание – краеугольный камень в вопросе здоровья. Из рациона малыша следует исключить консервы, продукты с консервантами и красителями, острую и жареную пищу. Обязательно нужно разнообразить рацион ребенка полезными, свежими продуктами.
Для профилактики появления различных высыпания рекомендуется:
- соблюдать гигиену малыша, ребят постарше приучать к самостоятельному уходу за кожей;
- объяснить пути передачи кожных заболеваний, не разрешать гладить бездомных животных;
- закалять и укреплять иммунитет, соблюдать режим сна и бодрствования;
- исключить из рациона аллергенные продукты;
- правильно организовать питание ребенка, регулярно давать витамины.
Псориаз локтей – разновидность вульгарной или классической формы заболевания. Патология относится к хроническим болезням – стадии ремиссии сменяются обострением. Причины развития заболевания разные, они до конца не изучены, но существуют некоторые факторы, которые могут стать причиной высыпаний и бляшек на коже.
Почему появляются болячки на локтях у человека:
- частые травмы и повреждения кожных покровов;
- стрессы, нервное и эмоциональное перенапряжение;
- ослабленный иммунитет, наличие тяжелых инфекционных болезней;
- сбои в работе эндокринной системы, нарушение обмена веществ;
- гормональный дисбаланс, который возникает во время беременности, климакса, в подростковом возрасте;
- дефицит калия и кальция;
- генетический фактор.
На начальном этапе симптомы псориаз может проявляться как аллергия – в районе локтевых сгибов появляется сыпь в небольшом количестве. Если своевременно не начать лечение, начинают образовываться бляшки, папулы, которые стремительно разрастаются по всему телу. При псориазе общее самочувствие не ухудшается, температура остается в пределах нормы. При легкой форме заболевания высыпания могут исчезнуть самостоятельно через 1,5–2 месяца, когда наступит стадия ремиссии.
Признаки ранней стадии псориаза:
- появляются симметричные высыпания на коже – патология всегда поражает оба локтя сразу;
- пораженные участки начинают чесаться, кожа немного краснеет;
- постепенно очаги воспаления группируются, появляются бляшки на локтях, которые окрашены в розовый или красный цвет, имеют четкие границы;
- кожа становится очень сухой, зуд усиливается;
- по мере развития заболевания бляшки увеличиваются в размерах;
- если удалить чешуйку, под ней можно увидеть глянцевую пленку, если ее расчесть – появятся капельки крови.
Поскольку четко установить причину развития псориаза сложно, то, как и чем вылечить заболевание может решить только врач после комплексного обследования и диагностики. Лечение длительное, иногда приходится сменить несколько препаратов, чтобы добиться положительного результата.

На начальной стадии назначают лекарственные средства для наружного применения, которые смягчают кожу, устраняют воспалительные процессы, способствуют удалению чешуек. Во время ремиссии следует пропить витамины – Ундевит, Аевит.
Названия эффективных лекарств для лечения псориаза:
- Дайвонекс – мазь от псориаза на локтях, которая содержит синтезированный витамин D. Ускоряет процессы регенерации, устраняет воспалительные процессы, смягчает воспаленную кожу.
- Цинокап – лекарственное средство на основе активированного цинка. Способствует отшелушиванию кожи, восстанавливает поврежденную дерму, устраняет патогенную микрофлору.
- Гормональные мази – Фторокорт, Адвантан. Помогают быстро избавиться от проявлений псориаза, но имеют много противопоказаний и побочных реакций.
- Мазь Видестим помогает нормализовать обменные процессы. В ее составе присутствует ретинол и другие витамины. Средство способствует размягчению бляшек, подавляет процесс кератинизации, ускоряет процесс регенерации.
- Мази на основе солидола и растительных экстрактов – Магнипсор, Карталин.
- Хорошо помогает в лечении псориаза салициловая и ихтиоловая мазь.
Лечение псориаза подразумевает комплексный подход, поэтому дополнительно следует принимать антигистаминные препараты, которые помогут справиться с зудом и отечностью – Фенистил, Зодак, Кларитин. Если причиной заболевания послужили стрессы, то Персен, Ново-Пассит помогут успокоиться, снять напряжение. При появлении сильного болевого синдрома врач может назначить обезболивающие препараты – Ибупрофен, Ортофен.
В качестве дополнительного метода терапии назначают физиопроцедуры – УФО, селективную фототерапию, парафинотерапию, криолечение.
Использовать народные средства в лечении псориаза следует только в комплексе с методами традиционной медицины.

Устранить воспаление и болячки на локте, смягчить кожу поможет лечебная ванночка. Необходимо приготовить сбор из равного количества соцветий ромашки, череды, шалфея и чистотела.
- Залить 1 л кипятка 100 г смеси, оставить на 30 минут.
- В раствор погрузить локти, держать до полного остывания воды.
- Процедуру нужно делать ежедневно, продолжать лечение до полного устранения проявлений заболевания.
Чеснок эффективно помогает на ранней стадии псориаза локтей. Приготовить кашицу из 4–5 зубчиков чеснока, разбавить ее 250 мл горячей воды, оставить на 1,5 часа. В растворе смочить кусочки тонкой натуральной ткани, сделать компресс на ночь.
Для устранения зуда, уменьшения отслаивания чешуек можно приготовить лечебную мазь. Соединить 2 свежих куриных яйца с 15 мл масла оливы и 15 мл уксуса. Смесь взбить до получения однородной массы. Лекарство равномерным слоем наносить на пораженные участки, оставлять до полного высыхания. Хранить мазь нужно в темном месте.
- местная терапия (мазь, крем, лосьон);
- физиотерапевтические процедуры;
- фототерапия;
- специальная диета;
- прием витаминных, минеральных комплексов.
- Местную терапию (использование кремов, мазей, лосьонов).
- Прием витаминов.
- Специально разработанную диету.
- Фотохимиотерапию.
- Физиотерапевтические процедуры.
Что делать, если на локтях и коленях появилась сыпь 🚩 крапивница на локтях 🚩 Лечение болезней
Для развития экземы в иммунной системе должны произойти определенные сдвиги. Этому способствуют различные факторы:
- стрессы;
- переутомления;
- частые или хронические заболевания;
- наследственная предрасположенность;
- склонность к аллергическим реакциям;
- гормональные сбои;
- отравления и др.
На фоне изменения иммунных реакций экзема на локте возникает вследствие воздействия различных раздражителей:
- аллергических факторов;
- токсических веществ;
- инфекционных агентов;
- некоторых лекарств;
- повреждений и ожогов кожи;
- ультрафиолетовых облучений;
- ношения синтетической одежды;
- использования некачественной косметики и др.

Дерматит
Кожа на локтях может шелушиться из-за дерматита – заболевания кожи в виде покраснения, высыпания и шелушения по всему телу или участками.
Последствием дерматита может быть:
- Перенесенный стресс
- После химических, термических ожогов и полученных от перегрева на солнце
- Отморожения зимой
- Из-за аллергии на пищевые продукты, синтетическую одежду, косметику
Дерматит может протекать в острой форме, а может перейти в хроническую.
Острый дерматит характеризуется признаками:
- Внезапный зуд
- Небольшое повышение температуры тела
- Покраснение и припухлость отдельных участков тела
- При аллергическом дерматите – насморк
- При инфекционном дерматите – сыпь
При хроническом дерматите воспалительный процесс выражен слабо, может появиться сыпь, и если дерматит не лечить, то сыпь переходит в струп, ссадины, язвы, трещины, из которых пойдет гной.
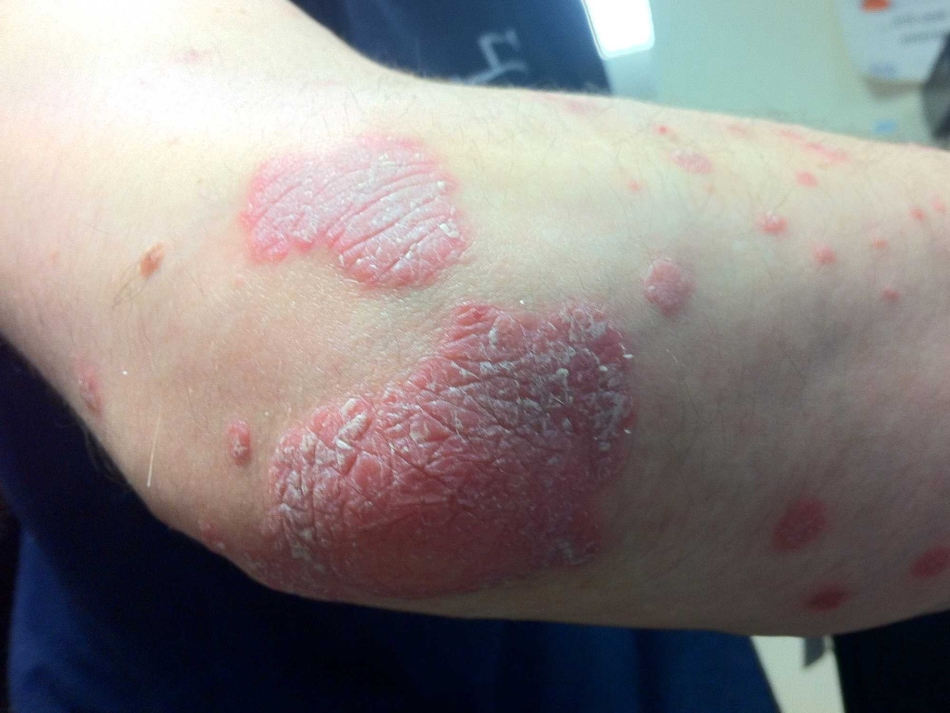
Псориаз
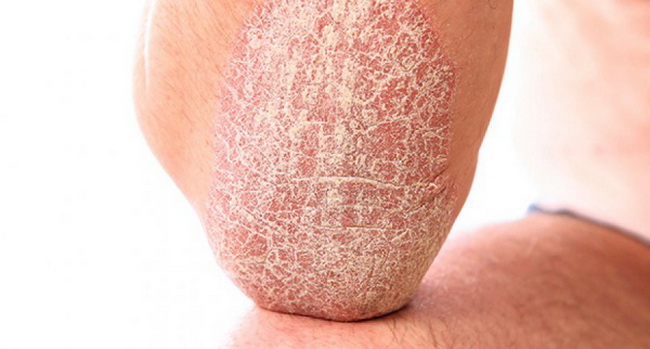
Псориаз – «чешуйчатый лишай», заболевание кожи в виде красных пятен, резко очерченных, покрытых шелушащейся серебристой чешуёй. Затем пятна переходят в сухие бляшки.
Если болезнь не лечить, она может перекинуться на ногти и суставы. Псориазом чаще всего поражаются:
- Локти и колени
- Поясница
- Часть стопы, которой ходим
- Бедра и икры ног
- Область гениталий
- Ладони
- Та часть головы, где растут волосы
Причиной возникновения псориаза могут быть следующие признаки:
- Стресс, эмоциональные расстройства и затаенный гнев
- Наследственность
- Снижение иммунитета
- Травмы кожи
- Применение лекарств (некоторые препараты, понижающие давление, хлорохин, литий, индометацин, прогестерон)
- Особенность организма к активному делению клеток кожи

Сидячий образ жизни
Кожа на локтях может сохнуть и шелушиться из-за сидячего образа жизни, если долго сидеть за столом или компьютером, и опираться локтями об стол.

Анемия
Кожа на локтях может сохнуть, шелушиться и потемнеть из-за дефицита железа в организме, болезнь такая называется анемией.
Симптомы анемии:
- Усталость и одышка
- Головокружение, шум в ушах
- Бледность слизистой оболочки кожи
- Нарушение менструального цикла
- При длительной анемии – извращенность вкуса (хочется кушать мел, краску, лед)
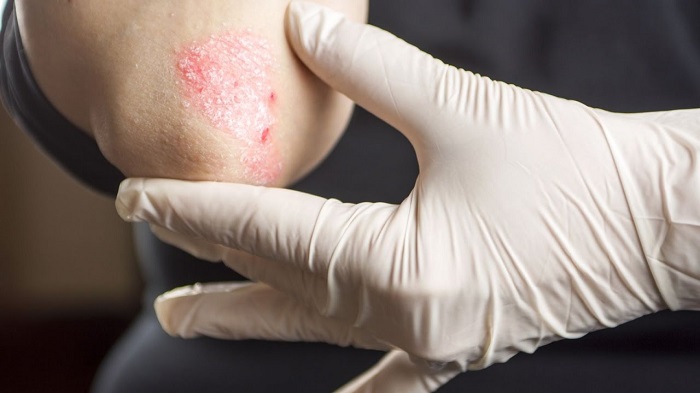
На локтях, ладонях и пятках кожа может быть сухой, тонкой, шелушащейся и болеть при сахарном диабете.
Заболевания диабетом бывают 2 типов.
Симптомы 1 типа сахарного диабета развиваются быстро, за несколько дней, а затем может наступить диабетическая кома. Симптомы:
- Человек пьет в сутки до 5 л воды и все равно чувствует сильную жажду
- Запах ацетона изо рта
- Человек ест много, но все равно худеет
- Плохо заживают раны
- Чешется кожа, частые высыпания
- Ночью частое мочеиспускание
Обычно 1 тип диабета появляется после сильного стресса, перенесенного инфекционного заболевания: кори, краснухи, гриппа.
2 тип сахарного диабета развивается медленно, за несколько лет. Его симптомы:
- Быстрая утомляемость
- Ухудшение зрения, памяти
- Зуд всего тела
- Грибковые заболевания
- Плохо заживают раны
- Сильная жажда
- Частое посещение туалета по ночам
- Онемение ног
- Язвы на стопах и голени ног
- У женщин частые заболевания молочницей
- На поздней стадии – внезапное похудение
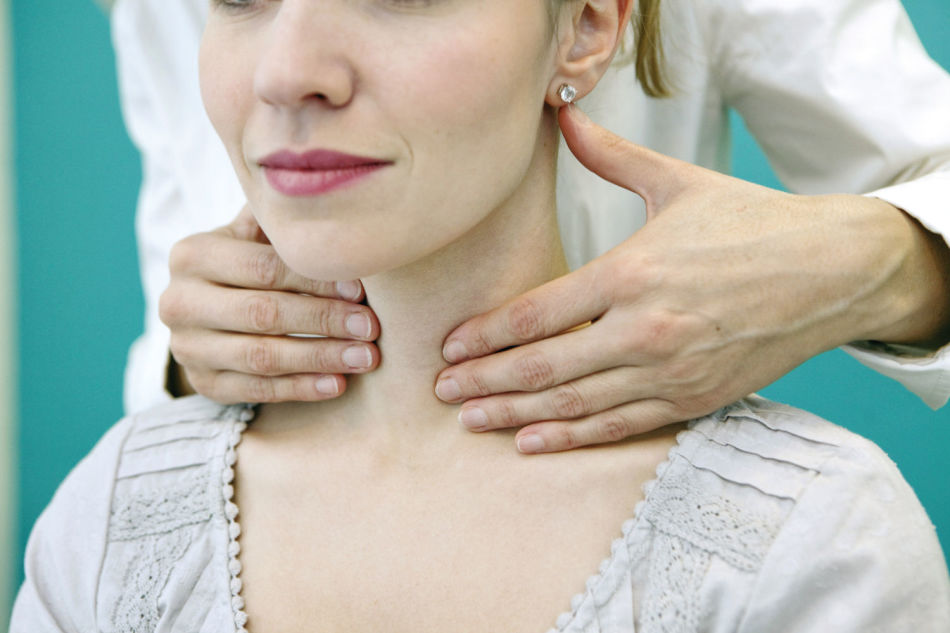
Причиной грубой, сухой, шелушащейся кожи на локтях, с трещинами, может быть гипотиреоз – заболевание щитовидной железы.
Кроме сухой шелушащейся кожи на локтях, коленках и стопах есть и другие основные признаки гипотиреоза:
- Общая слабость и быстрая утомляемость
- Озноб, кожа холодная на ощупь и бледная
- Волосы становятся сухими и ломкими, и начинают выпадать
- Анемия
- Голос стал грубее
- Снижение слуха
- Боли и судороги в мышцах
- Одышка и боли в сердце
- Брадикардия – нарушение работы сердца, выражающееся в частоте пульса меньше 55 ударов в минуту
- Частые случаи возникновения бронхитов и воспалений легких, которые долго не вылечиваются
- Часто возникает метеоризм, запор, потеря аппетита и тошнота
- Заторможенность и апатия к окружающему миру

Гусиная кожа на локтях может быть причиной нехватки в организме витаминов A и C. Чтобы выяснить причину заболевания, нужно обратиться к врачу, и он назначит сначала витамины A и E, а затем уже C.
Витамин A усваивается только вместе с жирами, может накапливаться в печени. Витамина A (ретинола) много в таких продуктах:
- Желтые, зеленые, красные овощи и фрукты
- Печени
- В рыбьем жире и морской рыбе
- В желтках яиц
- В сливочном масле, цельном молоке и сливках
Витамина E больше всего в таких продуктах:
- В растительном масле
- В орехах
- В семечках подсолнуха, тыквы
- В семенах льна
- В цельном зерне
- В свежих овощах (шпинат, зеленый лук, брокколи, морковь, редиска, огурцы и картофель)
- Овсянке
- В листьях малины, одуванчика, крапивы
- В плодах шиповника
Витамин C (аскорбиновая кислота) разрушается при соприкосновении со светом, воздухом, водой, высокой температурой, не накапливается в организме, поэтому его нужно пополнять каждый день. Больше всего витамина C в следующих продуктах:
- В шиповнике
- Зелени кориандра
- В сладком и горьком перце
- В облепихе
- В черной смородине
- В зелени петрушки и укропа
- В киви
- В капусте брокколи, брюссельской, цветной и кольраби
- В цитрусовых
- В клубнике
Кроме витаминов за локтями нужно правильно ухаживать: делать ванночки с травами, вовремя смазывать питательным кремом, ведь на этом участке рук сальных желез нет, и к тому же, нехватка витаминов дополнительно сушит кожу, и поэтому кожа здесь сухая.
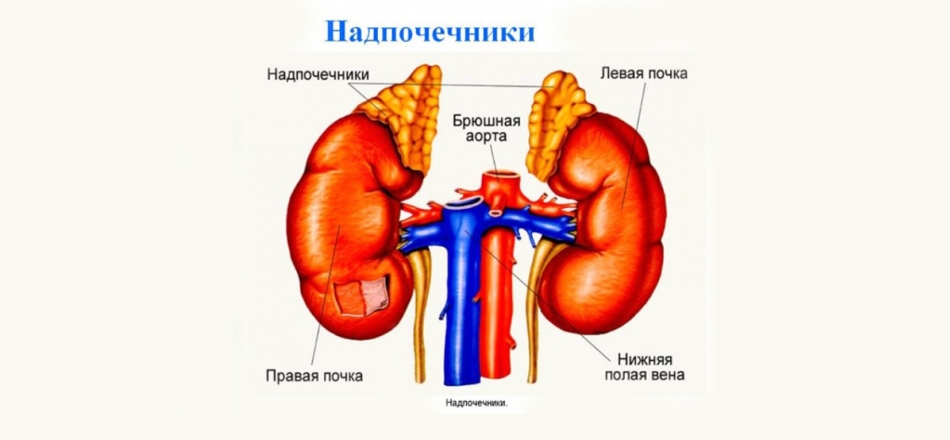
Потемнение кожи на локтях может сигнализировать о плохой работе надпочечников.
Надпочечники находятся над почками. Они выглядят по-разному: правый в виде треугольника, левый – полумесяца, но функция у них одна – вырабатывать адреналин, норадреналин, половые гормоны.
Благодаря надпочечникам:
- Наш организм легче переносит стрессы
- Лучше перерабатываются белки, жиры и углеводы
- Лучше работает сердце, почки, центральная нервная система
- Увеличивается объем мышц
- Быстрее восстанавливается психическое, физическое здоровье организма
- Контролируется артериальное давление
- Поддерживается иммунная система
- Регулируется сахар в крови
- Регулируется сексуальное влечение
Если произошел сбой в организме – это может отразиться на работе надпочечников и проявиться тяжелым заболеваниям. Если есть вышеперечисленные симптомы, то лучше заблаговременно обратиться к врачу.

Чтобы кожа на локтях всегда была мягкой и не шелушилась, нужно придерживаться следующих рекомендаций:
- Пить достаточно жидкости, не меньше 2 л.
- Если раньше каждый день вы принимали ванну, то часть ванн нужно заменить душем.
- Не мыть локти мылом, а специальными смягчающими средствами.
- Принимать поливитамины, особенно зимой.
- Не использовать косметические средства с раздражающим эффектом.
- Если локти уже болят и шелушатся, использовать противовоспалительный крем.

Если есть подозрение на дерматит, тогда нужно обратиться к дерматологу и выяснить от чего у вас это заболевание, и прежде лечить заболевание, а потом уже кожу на локтях.

При аллергическом дерматите нужно обратить внимание на продукты, которыми питаетесь. Кроме лекарств, которые выписывает врач, высыпания в домашних условиях можно лечить такими методами:
- Прикладывать марлевые повязки, смоченные в отварах череды, чистотела, барвинка, софоры японской.
- Если высыпания не сильно запущены (мокнущие раны), то полезно обмывать места покраснений и высыпаний дегтярным мылом, изготовленным из березового дёгтя, имеющего противовоспалительный и противомикробный эффект.
- Если дерматит вызван ожогами, травмами или укусами насекомых, то хорошо помогает масло чайного дерева. Масло имеет противовоспалительное действие, хороший антисептик против микробов, вирусов и грибков.
- Пюре из сырой картошки, как для дерунов, прикладывать к местам, пораженным дерматитом на 2 часа, а затем смыть и смазать мазью с прополисом.
Лечение псориаза можно проводить несколькими методами:
- Использование мазей и кремов (вазелин, цетафил, эуцерин).
- Таблетки и уколы.
- Фототерапия – использование света.
- Лечение перекисью водорода. Принимать внутрь по утрам 1-ю неделю по 10 капель, 2-ю по 20, 3-ю по 30.
Больным псориазом нужно больше употреблять в пищу:
- Продуктов, богатых фолиевой кислотой (печень, спаржа, зеленые листовые овощи, фрукты и особенно апельсины, горох и бобы, дрожжи).
- Продуктов с Омега-3 жирными кислотами (морская рыба).
Кроме лечения псориаза медикаментами, нужно ухаживать за больной кожей, принимать одну из перечисленных ниже ванн:
- Ванны с пищевой содой (250 г на полную ванну теплой воды), продолжительность 15-20 минут.
- Ванны с ягодами можжевельника (1 кг ягод на ванну).
- Ванны с отваром корней пырея (1 л банка сухих корней на ванну).
- Ванны с отваром трав (по 1 ст. ложке ромашки, календулы, череды и пустырника, 2 ст. ложки чистотела); сухую смесь заливаем кипятком, настаиваем, процеживаем в ванну, можно добавить маленький кусочек прополиса.
- Мазать пораженные места мазью с девясилом, и принимать внутрь настойку из корней девясила.
Настойка из девясила
Рецепт 1.
- Варим 120 г свежих корней девясила 10 минут, процеживаем, добавляем пол-литра красного вина, принимаем перед едой 50 мл 2-3 раза в день.
Рецепт 2.
- Измельчаем 250 г корней девясила, заливаем пол-литра водки, настаиваем 2 недели, процеживаем.
- Готовую настойку принимаем внутрь по 15-20 капель 3 раза в день, и мажем пораженные псориазом места.
Солкосерил
- Красные бляшки или шелушащиеся пятна, которые сначала похожи на папулы с белой пленкой, а по мере обострения и развития заболевания они разрастаются, соединяются друг с другом, покрываются белыми чешуйками.
- Кожный зуд, который провоцирует еще большее повреждение кожи. Как и другие механические повреждения кожи, например, царапины, порезы, такие воспаления на локтях расчесывают, травмируют кожный покров, а это приводит к появлению новых пятен.
- Сильное покраснение, воспаленные участки кожи начинают кровоточить.
- Генетическая предрасположенность – важный статистический фактор. Если у одного из родителей имеется в наличие хроническое воспаление кожи, то большая доля вероятности, что ребенок тоже заболеет псориазом.
- Попадание специфических веществ, проникающих через травмированные участки кожи. Пораженные участки эпидермиса начинают утолщаться, организм начинает бороться с аномальными симптомами и отторгает клетки, что внешне проявляется как грибок на локтях.
- Нарушение работы Т-лимфоцитов, перед которыми стоит задача создания барьера перед болезнетворными микроорганизмами.
- Дефицит кремния в организме.
- Эндокринные заболевания.
- Серьезные травмы конечностей.
- Сильное механическое повреждение, незаживающие раны.
- Эмоциональное, психическое перенапряжение.
- Длительный прием лекарственных средств.
- Слабый иммунитет.
- генетическая предрасположенность;
- нарушения метаболизма;
- неполадки в работе эндокринной системы, вызывающие сбои гормонального фона;
- ослабление иммунитета.
- Генетическая предрасположенность (при наличии заболевания у одного из родителей, риск развития псориаза у ребенка значительно возрастает).
- Нарушение в работе обмена веществ (в частности, липидного) и эндокринной системы.
- Перенесенные инфекционные заболевания верхних дыхательных путей.
- Стрессы, депрессии, нервные потрясения.
- Нарушения в работе иммунной системы.
- Механические повреждения кожных покровов.
Стадии

Хронический воспалительный процесс на локтях, который под воздействием ряда причин то усиливается, то уменьшается, без правильного лечения прогрессирует. Курс терапии должен назначаться дерматологом, но для определения эффективности метода, выбора лекарств, процедур врачу необходимо оценить течение болезни. Дальнейшая тактика будет зависеть от клинической картины, при этом принято выделять следующие стадии поражения кожи на локтях при псориазе:
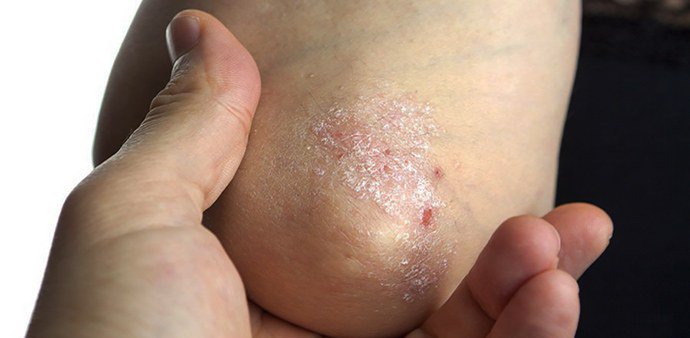
- Начальная. Поверхность кожи с внешней стороны локтей покрывается сыпью. Красноватые пятнышки округлой формы с белой пленкой разрастаются, покрываются чешуйками, а через 2-3 недели образуются бляшки. При своевременном лечении признаки псориаза могут пропасть на какое-то время, а затем появиться снова, или очаг поражения может возникнуть на другом участке тела.
- Прогрессивная. Характеризоваться данный этап болезни может наличием псориатических элементов со множеством чешуек. Появление таких признаков свидетельствует о начале обострения псориаза, а заметить это легко по наличию гиперемированного ободка (покраснения) по краю шелушащейся бляшки.
- Стационарная. Для нее характерно снижение воспалительного процесса, что говорит об эффективности применяемого лечения. Появление новых бляшек на локтях прекращается, вокруг псориатических элементов отсутствует красный ободок, их диаметр уменьшается, при этом чешуйка полностью покрывает воспаленный участок.
- Регрессивная. Свидетельствует о частичном выздоровлении, при этом шелушение почти незаметно либо исчезает, на месте бляшек появляются пигментированные участки кожи. Дальнейший комплекс мер будет направлен на профилактику, предотвращение обострений псориаза.
- Вначале на локтях и других местах появляются единичные красные папулезные высыпания, покрывающиеся серебристыми чешуйками. Затем они преобразуются в зудящие гиперемированные пятна. Пораженные области отекают и воспаляются. Данные признаки появляются у больных, подверженных стрессу. После длительного использования медикаментов также может появиться псориаз на локтях. Начальная стадия, фото проявлений которой дает представление о заболевании, требует незамедлительного обращения к дерматологу.
- На втором этапе наблюдают феномен Кебнера. У пациента в результате расчесывания сыпи образуются потертости, раны. Разрозненные папулы сливаются и преобразуются в обширные очаги — бляшки.
- На третьей стадии бляшки приобретают четкие границы. Они увеличиваются и приобретают синюшный цвет. У больного усиливается шелушение и зуд.
После снятия обострения болезнь регрессирует, все признаки псориаза постепенно проходят. На пораженных областях исчезает шелушение, они приобретают нормальный цвет, проходит инфильтрация кожи.
Зачастую больные с псориазом не испытывают значительного ухудшения самочувствия. После 1-2 месяцев признаки недуга отступают, и начинается ремиссия. В острой стадии происходит быстрое развитие воспалительного процесса, папулы распространяются по телу и появляются новые очаги.
Псориаз на локтях в начальной стадии заболевания, в своем большинстве, протекает легко и выглядит весьма безобидно. На коже в области локтей образуются небольшие пятна красного цвета, размером не превышающие головку булавки. Заболевание отличается своей симметричностью, так как высыпания способны проявляться на двух локтях одновременно.
Постепенно болезнь начинает набирать силы и переходит в следующую прогрессирующую стадию. Безобидные небольшие пятнышки покрываются мелкими серебристыми чешуйками, которые с легкостью отделяются при небольшом усилии. На этом этапе заболевание доставляет легкий дискомфорт, который терпеливо переносится пациентами.
Даже самый запущенный псориаз лечится за 2 суток!
В качестве симптомов, по которым можно определить псориаз, можно наблюдать следующие изменения в состоянии кожных покровов:
- в области локтей появляется покраснение и раздражение кожи;
- берет начало образование бляшек в единичных количествах, которые могут быть круглыми или иметь овальную форму и располагаться в области локтей;
- подобные симптомы способны сопровождаться зудом;
- происходит огрубение поврежденной кожи и ее шелушение.
Лечить – только комплексно
Псориаз является хроническим заболеванием, поэтому полностью избавиться от недуга, к сожалению, не получится. Следует помнить, что болезнь стремительно прогрессирует, поэтому важно своевременно обратиться за помощью к специалисту.
Как правило, лечение этой болезни направлено на уменьшение воспаления и профилактику дальнейшего прогрессирования заболевания. С этой целью пациенту показаны мази с глюкокортикоидами в составе, смягчающие мази для избавления от зуда и шелушения, а также препараты, ускоряющие регенерацию кожи.
Остановить прогрессирование болезни помогает физиотерапия (например, ультрафиолетовое облучение), соблюдение диеты и санаторное лечение.
Для смягчения кожи и ускорения регенерации часто назначают мази с дегтем, солидолом и витамин D3. Такая терапия помогает быстро избавиться от дискомфорта и предупредить увеличение псориатических бляшек.
Это заболевание может привести к развитию артрита и атрофии ногтевой пластины, поэтому важно вовремя заметить первые симптомы (сыпь на локтях) и обратиться за помощью к врачу.
Экзема может появиться как специфическая аллергическая реакция, а также в ответ на воспаление или грибковое поражение кожи. Успех лечения этого заболевания во многом зависит от определения причины, ставшей толчком к образованию сыпи.
При экземе появляются локальные высыпания в виде узелков либо пузырьков. Кожа в месте воспаления отекает и приобретает красный цвет, при этом высыпания могут чесаться.
Лечение болезни начинается с ликвидации раздражающего фактора и антисептической обработки кожи. В зависимости от типа кожной реакции, врач назначает препараты для снятия воспаления.
Для этого могут использоваться антибактериальные мази или препараты против грибковой инфекции. Снять зуд помогают антигистаминные препараты.
При аллергии обычно образуется мелкая пузырьковая сыпь. Кожа в зоне поражения отекает, а пузырьки чешутся. Лечение начинается с выявления аллергена. В большинстве случаев после ликвидации раздражающего фактора сыпь проходит самостоятельно без лечения.
При большой зоне поражения для снятия неприятных симптомов применяют антигистаминные препараты. Как правило, дискомфорт проходит на следующий день после начала лечения. В это же время пациентам показана диета, исключающая любые продукты-аллергены.
Для ускорения регенерации кожи применяют цинковую или салициловую мазь. Эти препараты помогают снять отек, хорошо переносятся организмом и способствуют быстрому заживлению повреждений кожи.
В редких случаях для снятия обширного отека может понадобиться применение мазей с глюкокортикоидами в составе.
Лечение сыпи назначают в зависимости от причины ее появления. Кожные высыпания неудобны, болезненны, а в ряде случаев — опасны.
При первых признаках сыпи следует посетить врача, чтобы выявить причины такого состояния и при необходимости приступить к лечению. В подавляющем большинстве случаев сыпь на локтях не заразна, но при отсутствии лечения может осложниться побочными, зачастую мучительными, эффектами.
появления сыпи, ее необходимо устранять, поскольку постоянный зуд и расчесывания портят внешний вид кожных покровов и превращаются во врата для инфицирования организма болезнетворными микробами. Если сыпь на локтях и коленях не была вызвана заболеванием, опасности заражения
она не представляет и будет легко ликвидирована благодаря своевременному проведению терапевтических мероприятий. Если же высыпания стали первым признаком какой-либо патологии, врач назначит соответствующие медикаментозные средства для местной обработки и для внутреннего употребления.
Кожа на локтях, как и на любой другой части тела, должна выглядеть красиво. Народная медицина рекомендует применение домашних средств, наиболее распространенным из которых является сок алоэ. Его требуется наносить на поврежденные участки.
Эффективна маска из сока лимона, жирной сметаны, перекиси водорода и сливок, взятых по чайной ложке. Ингредиенты следует перемешать и полученный состав нанести на предварительно распаренные локти на полчаса. После смыть теплой водой, а кожу пропитать увлажняющим кремом.
В старину на огрубевшие локтевые зоны наносили луковую кашицу, выдерживали ее 15 минут. Заживляющим действием характеризуется картофельная маска, для которой требуется натереть на терке 2 маленькие картофелины.
Полученную массу соединить с 2 чайными ложками меда, хорошо перемешать, нанести на локтевую зону и зафиксировать. Через 30 минут смыть теплой водой, высушить и обильно смазать питательным кремом.
В первую очередь полностью исключить причины заболевания. Для того чтобы определить аллерген, нужно сдать анализы и посетить врача. Если аллергия протекает в легкой форме, то назначаются местные препараты. Это могут быть растворы, крема, мази или аэрозоли.
В состав антигистаминных препаратов, предназначенных для местного лечения, входят кортикостероиды. Это мази Гидрокортизон, Преднизолон, Латикорд, Локоид, Дермовейт.
Более тяжелая и средняя степени требуют применение таблеток антигистаминных препаратов. При этом выбор препаратов достаточно большой.
Поэтому подобрать нужное средство не составит труда.
Более тяжелые формы заболевания требуют назначения гормональных препаратов. Поэтому очень важно обратиться к врачу.
Для лечения экземы применяют следующие группы препаратов:
- антигистаминные для купирования клинических симптомов;
- гормональные для снятия воспаления;
- антибактериальные в случаях присоединения вторичной инфекции;
- противогрибковые при грибковой природе заболевания;
- седативные средства;
- местные препараты негормональной природы для подсушивания, снятия зуда, воспаления и т. д.
Помимо этого, для обработки кожи используют антисептические растворы. Они выступают в качестве профилактики инфекционных осложнений и позволяют подготовить пораженную поверхность к нанесению лекарственных средств.
Из антигистаминных средств чаще всего используют:
- Кларитин;
- Супрастин;
- Тавегил;
- Зиртек;
- Зодак и др.
Эти препараты снижают чувствительность кожных рецепторов к раздражителям аллергенной природы и уменьшают явления воспаления.
Гормональные препараты используют в качестве местной терапии, а при необходимости и как системное лечение. Хорошо зарекомендовали себя:
- Адвантан;
- Элоком;
- Целестодерм;
- Тридерм;
- Дермовейт и др.
Для длительного лечения и профилактики обострений назначают местное негормональное лечение. С этой целью активно используют всевозможные пасты, мази, болтушки, такие как:
- ихтиоловая мазь;
- нафталановая мазь;
- средства с дегтем;
- серная мазь или болтушка;
- препараты с цинком в разной форме.
Они хорошо подсушивают и оказывают противовоспалительное действие, а также эффективно снимают зуд. В сухой стадии их применение ограничивают и назначают увлажняющие и ранозаживляющие средства.
При присоединении бактериальной инфекции используют:
- Банеоцин;
- Эритромициновую мазь;
- Тетроциклиновую мазь;
- Синтомицин;
- Стрептоцид и другие антибактериальные средства.
Против грибковой инфекции назначают:
- Экзодерил;
- Флуцинар;
- Ламизил;
- Микосептин и другие.
Тридерм – популярный препарат против экземы, так как содержит в своем составе гормональный, антибактериальный и противогрибковый компоненты.
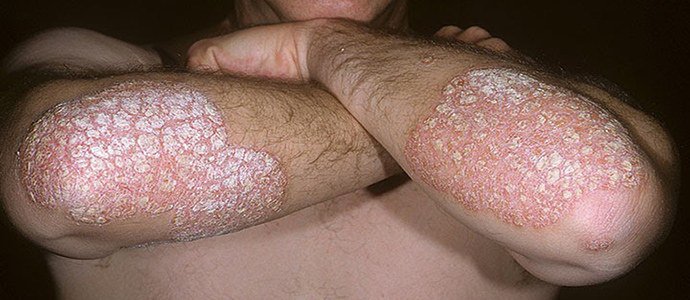
Так как стрессовые факторы являются одними из основных в развитии экземы, успокоение пациента представляет собой важную задачу. В зависимости от психологического состояния больного назначаются седативные препараты от легких растительных средств до антидепрессантов и транквилизаторов.
В случае сложного эмоционального статуса у пациента ему рекомендуется консультация психотерапевта с последующим назначением адекватной терапии.
Лечить трофические поражения необходимо начинать немедленно после обнаружения их симптомов. Причины этого очевидны, ведь между появлением первых признаков и необратимыми поражениями иногда проходит сравнительно непродолжительное время. Лечение в основном направлено на создание необходимых условий, позволяющих восстановиться эпидермису.
Кроме этого, может быть необходимо следующее.
- В некоторых случаях показаны повязки с ихтиолом, антисептиком или окисью цинка. Однако такая мазь может несколько травмировать кожу, вследствие чего ноги чешутся под повязкой.
- Изредка необходима антибактериальная терапия, одним из показаний которой является наличие гнойных выделений.
- Если обнаружены экзематозные изменения, рекомендована местная кортикостероидная терапия. Однако попадания таких препаратов в язву следует не допускать. Нанесение мази осуществляется пальцами, которые защищены резиновыми напальчниками.
Врач может проводить лечение и по другим методикам. Лечить проблему можно и трансплантацией кожи. Такое лечение чрезвычайно эффективно, хотя используется достаточно редко. В некоторых случаях приходится провести хирургическое лечение вен, заболевание которых может служить провоцирующим фактором.
Вылечить трофические поражения достаточно сложно, процесс весьма продолжителен. Но это заболевание само по себе не проходит, поэтому не стоит его запускать.
Мнение наших читателей
Начало болезни в большинстве случаев приходится на период холодов, когда кожа теряет максимальное количество влаги и становиться обезвоженной. Первые проявления начинаются с незначительных высыпаний в виде розовых бляшек, располагающихся на внешней поверхности локтевого сустава.
Помимо кожных изменений, псориаз в начале своего развития, сопровождается и системными признаками болезни:
- больной ощущает постоянную усталость и слабость;
- болезненные ощущения в суставе локтя;
- область поражения окружается отеком и воспалением;
- происходит потеря аппетита;
- присутствие постоянной головной боли;
- появляются признаки, соответствующие общей интоксикации организма.
Подобные ощущения проявляют себя на начальной стадии, при которой изменения в состоянии кожи еще не произошли. Обследование, проведенное в этот период, может обнаружить изменения состава крови, снижение иммунитета и нарушение психоэмоционального состояния.
Симптомы и методы устранения псориаза на коленях
Болячки на коленках – распространенное явление, причиняющее не только определенные косметические и визуальные неудобства, ощущение уязвимости и неполноценности (особенно в летний период), но и болевые ощущения.
Состояние нижних конечностей – фактор, который влияет не только на психологическое состояние, но и на трудоспособность и жизненный тонус. Человеку трудно выполнять любую работу, связанную с физическими усилиями, если у него на локтях и на коленях есть болячки. При сидячем образе жизни – это не только источник психологического дискомфорта, но и обстоятельство, препятствующее умственной деятельности.
Обнаружив зудящую сыпь на локте или колене у малыша, в первую очередь можно заподозрить такие заболевания:
- псориаз;
- экзема;
- атопический дерматит, крапивница;
- кольцевидная гранулема;
- микоз;
- фолликулярный кератоз;
- контагиозный моллюск;
- чесотка.
Есть и другие неприятные заболевания, проявляющиеся сыпью. Если раздражение появилось только с одной стороны, нужно исключить укус насекомого. Разные виды высыпаний с пояснениями представлены на фото ниже.
болячка. Обращалась к врачу, сказали лишай, мазать синофланом. Больше ничего не назначали. Но ничего так и не прошло. В зимнее время года она меня не беспокоит. В остальное время сушит, чешется, увеличивается в размерах. Что это может быть? И как это лечить? Заранее благодарю за ответ!

Считается, что псориаз в той или иной форме встречается у 15% населения. Возрастных и половых особенностей нет, заболеть может новорожденный ребенок и взрослый человек. Симптомы псориаза на коленях (см. фото) при этом будут одинаковыми для всех.
Основные проявления
Владимир Левашов: «Как мне удалось победить псориаз в домашних условиях за 1 неделю, уделяя по 30 мин в день?!»
- кожа на коленях покрывается красными пятнами;
- на местах воспаления образуются бляшки
- кожа зудит и шелушится;
- со временем эпидермис сшелушивается, кожа покрывается коркой;
- эпидермис может трескаться и кровоточить.
Обострение патологии происходит в осенне-зимний период или под воздействием негативных факторов. Чтобы достигнуть стойкой ремиссии, понадобится специализированный курс лечения. Он должен быть назначен дерматологом. Самолечение может быть неэффективным и даже опасным.
Для уменьшения дискомфорта могут применяться местные обезболивающие и снимающие зуд препараты, например, Каловит. Также назначаются:
- иммуномодуляторы – Раптива;
- антигистаминные – Кларитин, Супрастин;
- седативные – Тавегил;
- витаминные комплексы.
Хорошие результаты дает ультрафиолетовая физиотерапия. Комплексное лечение должно включать в себя не только устранение симптомов заболевания, но его первопричины, вызвавшие развитие или обострение болезни. Сегодня вылечить псориаз полностью невозможно, но верно подобранная терапия помогает добиться устойчивой ремиссии.
Елена Малышева: «Как удалось победить псориаз дома за 1 неделю, не вставая с дивана?!»
Многие болезни схожи своими проявлениями, в том числе сыпь на локтях и коленях может появляться при совершенно разных болезнях. Но, чтобы начать лечение и избежать повторного заражения, необходимо выяснить точную причину сыпи. Для этого специалисты проводят ряд диагностических процедур, начиная со сбора анамнеза и заканчивая лабораторными исследованиями.
В случае появления необычных пятен, прыщей с внутренней и внешней стороны локтя или на коленях, необходимо обратиться к врачу-дерматологу. Если было выявлено, что сыпь появилась по причине заболевания внутренних органов, то больному также будет рекомендовано посещения гастроэнтеролога и терапевта. После установления точных причин высыпаний больному назначается лечение.
Профилактика
Нет оснований предполагать, что псориаз пройдет сам по себе, но заниматься самолечением тоже не стоит, потому что есть риск усугубить течение хронического недуга. Снятие воспалительного процесса – это первый шаг на пути к выздоровлению, поскольку для длительной ремиссии придется соблюдать некоторые рекомендации врачей. Чтобы избежать обострения псориаза, необходимо придерживаться таких профилактических мер:
- следовать правильному режиму питания;
- исключить употребление спиртных напитков, алкоголя, сладостей, острой пищи;
- высыпаться, при этом период продолжительности сна должен составлять не менее 8 часов в сутки;
- избегать механических повреждений кожи, травм;
- следить за внутренним состоянием организма;
- развивать умения противостоять стрессу;
- поддерживать работу иммунной системы, остерегаясь инфекционных заболеваний;
- минимизировать контакты со средствами бытовой химии.
Для того чтобы избежать обострения, дерматологи рекомендуют:
- Избегать стрессовых ситуаций.
- Соблюдать режим питания.
- Спать не менее 8 часов в сутки.
- Отказаться от курения и алкоголя.
- Избегать механического/химического повреждения кожи.
- Регулярно проходить профилактические осмотры.
Открою вам «великую тайну», псориаз на локтях можно заработать в любое время, но более вероятней в периоды слабого иммунитета, если вы часто елозите голыми локтями по каким-нибудь поверхностям (общественные столы или другие объекты) которые протираются разной «бытовой химией» для «чистоты» (или хуже того, чем нибудь «специальным» что может вызвать отравление через кожу).
Ни одного пункта профилактики не могу выполнить (
И у меня не получается, но я изо всех сил стараюсь. Начала пить легкое успокоительное (травы валерианы), так как работа связана хоть с небольшим, но все же стрессом. Курить я бросила, алкоголь не употребляю. Ко врачу хожу обязательно, диету соблюдаю, специальные средства использую (Скин-кап спрей – обрабатываю кожу на локтях, врач назначил). Сейчас в ремиссии уже довольно долгое время!
У мужа на локте появилось образование в виде мозоля и самое главное что оно увеличивалоь. Перепробовали мази, гели и народные средства — ничего не помогало. Делали все что рекомедовали врачи — напрасно. Однажды попала в больницу и там в палате женщина рассказала как она избавилась от этой напасти. Мы купили серную мазь и наложили обильно на огрубевшую кожу, через два часа сняли салфеткой мазь и грубая кожа осыпалась. Лечение вели две недели, теперь локоть как у младенца. Все рубашки и свитера пропарили утюгом. Спасибо соседке по палате!
После внутривенного применения «Гептрал» псориаз на локтях практически исчез, осталось 3-4 бляшки, стал носить рубашки с коротким рукавом. А вот «Гептрал» в таблетках не помог, и к тому же неприятные и болевые ощущения в области желудка и печени. Псориаз ногтей так и остался.
Муж накладывал компресс из сырой картошки натертой на мелкой терке, бляшки пропали.
Экзема на локтевом суставе чаще всего представляет собой хроническое заболеванием с упорным течением и склонностью к обострениям. Для более успешного лечения и предупреждения рецидивов таким больным рекомендуется:
- придерживаться гипоаллергенной диеты;
- носить одежду и обувь из натуральных материалов;
- пользоваться только гипоаллергенной косметикой;
- домашние работы, связанные с применением бытовой химии, выполнять обязательно в перчатках;
- ежегодно принимать витамины курсами для улучшения иммунитета;
- отказаться от вредных привычек;
- заниматься спортом и вести активный образ жизни для общего оздоровления организма;
- избегать посещения саун, бани и принятия горячего душа;
- пользоваться защитой на солнце во избежание получения солнечных ожогов.
Если экзему на локте вызвали профессиональные раздражители, рекомендуется сменить работу. В противном случае добиться излечения и стойкой ремиссии не удастся.
Экзема – сложное заболевание с длительным течением, которое не так-то просто вылечить. Не стоит заниматься самолечением, чтобы не усугубить ситуацию. При появлении любой сыпи на коже лучше сразу обратиться к дерматовенерологу. Только врач сможет поставить точный диагноз и определить, чем лечить экзему в том или ином случае. Комплексная терапия и ответственный подход больного к своему образу жизни и состоянию – залог эффективного лечения при этом заболевании.
В качестве мер профилактики против периодов обострения, больным с псориазом рекомендуется пересмотреть свой образ жизни, изменить питание и режим. При наличии псориаза необходим полный отказ от вредных привычек в виде курения и распития алкоголя. Не рекомендуется употреблять и те напитки, в составе которых находится большое количество кофеина.
По возможности следует избегать стрессов и ограничить волнения и причины, способствующие появлению депрессивного состояния. Имея такое заболевание, как псориаз, необходимо тщательно ухаживать за кожей и не допускать даже ее малейшие повреждения.

Профилактические методы, направленные на устранение псориаза на локтях, совместно с грамотным лечением, позволит продлить период ремиссии на более длительный период.
 Граттаж (поскабливание с использованием специального инструмента) папул ведет к обнаружению так называемой псориатической триады – признаков, типичных для псориаза.
Граттаж (поскабливание с использованием специального инструмента) папул ведет к обнаружению так называемой псориатической триады – признаков, типичных для псориаза.