
Карталиновая мазь при псориазе – особенности препарата и отзывы
.
Деликатная проблема в виде фурункула в паху знакома многим женщинам. Фурункулез представляет собой воспаление волосяного фолликула, сопровождающееся выделением гноя. Распространенное место локации гнойных очагов — тонкая и нежная кожа, которая постоянно находится во влажном состоянии. При появлении чирей в паху человек испытывает боль и дискомфорт, появляется недомогание и зуд, повышается температура тела. Когда появляется фурункул в паху у женщин, ухудшается качество их жизни.
Фурункул в паху — крайне дискомфортное заболевание
Возбудителем фурункулеза является стафилококк, который при появлении благоприятных факторов провоцирует развитие воспаления волосяных луковиц. Поэтому он всегда появляется только на волосистых участках тела. Чаще всего появляется фурункул в паху у мужчин и женщин. Фурункулез развивается по разным причинам. Благоприятные условия для развития данного заболевания создает сниженный иммунитет и перенесенные инфекционные заболевания. Ослабленный организм не в состоянии справляться с патогенными микроорганизмами, что приводит к появлению фурункулеза.
К основным причинам фурункулеза относятся:


Фурункул в интимной зоне может быть вызван неправильным бельем
При возникновении симптомов фурункула на интимных местах у женщин до начала лечения в голову приходит первая мысль о заражении венерическим заболеванием, в связи с чем они нередко предпринимают попытки самолечения и лечения по советам подруг или по интернету, откладывая визит к врачу по морально-этическим соображениям.
На самом деле ничего общего между этими заболеваниями нет.
Фурункул может появиться только на коже больших половых губ, поскольку малые половые губы представлены складочками слизистой, лишенной волосяных фолликулов.
В отличие от фурункула пениса фурункулы на половых губах более склонны с слиянию и осложненному течению. Кроме того, у женщин может развиться такое осложнение, как абсцесс бартолиниевой железы. Эти железы расположены в нижней трети больших половых губ. Они вырабатывают смазку для половых органов. Отток из железы осуществляется через маленький проток, который легко закупоривается при воспалении. Абсцесс сопровождается высокой температурой, затруднениями при ходьбе и подлежит хирургическому лечению (вскрытие и дренирование) с последующим курсом антибиотиков.
Выделяют несколько стадий развития фурункулеза. Каждый этап имеет свою симптоматику.
На первом этапе развития заболевания появляется покраснение и припухлость на коже. Человек испытывает дискомфорт и болезненный зуд.
На втором этапе фурункул начинает уплотняться, появляется возвышенность над кожей, отечность увеличивается и появляется резкая боль. По внешнему виду фурункул похож на прыщик, достигающий в диаметре до трех сантиметров. С развитием болезни формируется гнойный стержень, покрытый пузырьками. В период скопления гноя появляется головная и мышечная боль, повышается температура тела. Иногда могут воспаляться лимфоузлы. Если воспалиться лимфатическая система, ухудшится состояние пациента.
Третий этап является завершающим в процессе развития чирьев. Пустула вскрывается и освобождается от гноя. Процесс освобождения пустулы довольно болезненный и не у каждого человека есть мочь терпеть такую боль.
К тому же гнойные выделения неприятно пахнут. Не всегда гнойный стержень может самостоятельно прорвать кожный покров, и тогда воспалительный процесс распространится на другие здоровые ткани. Ни в коем случае нельзя пытаться освободить пустулы от гноя и давить их. Такие действия не только не помогут выйти гною наружу, но и усугубят ситуацию. Но даже после исчезновения фурункулов нельзя считать, что болезнь отступила. Наступает четвертый этап — период заживления, длительность которого зависит от интимной гигиены. Средняя длительность фурункулеза составляет около двенадцати дней.


Интимная гигиена — залог быстрого заживления фурункула
Некоторые средства народной медицины очень эффективны при наличии такой проблемы.
Репчатый лук
Понадобится одна луковица. Ее разрезают пополам и укладывают на сковороду без использования масла. Нужно подождать пока луковица хорошо запечется. Срезанную часть луковицы прикладывают к воспаленному участку, закрепляют пластырем и оставляют на ночь. Процедура повторяется два-три раза. Лук, который запекли подобным образом, имеет сильные вытягивающие свойства, что способствует быстрому созреванию фурункула и его выходу наружу. Чистую от гноя рану на протяжении нескольких дней необходимо смазывать ихтиоловой мазью.


При данном заболевании установить точный диагноз может только врач. Поэтому если у человека появились симптомы фурункулеза, он должен немедленно показаться специалисту. Врач проведет визуальный осмотр и дерматоскопию воспаленного участка. А также может взять мазок на бак посев, для того чтобы установить возбудитель заболевания. Пациентам склонных к частым вспышкам данного заболевания проводят полное обследование всего организма для установления причин проблемы: анализ крови и мочи, УЗИ почек и внутренних органов, рентген придаточных пазух, флюорографию.
После получения результатов проведенных анализов принимается решение относительно того, каких узких специалистов пациенту необходимо посетить. В том случае, если у пациента начали развиваться осложнения, назначают дополнительные анализы: компьютерная томография, исследование крови на стерильность, пункция и МРТ мозга.
Следует обратить внимание на то, что признаки появления фурункула могут изменяться по мере развития данного воспалительного процесса. На первоначальной стадии ощущается слабый дискомфорт в области будущей локализации нароста. Также наблюдается в этом месте и незначительное изменение оттенка кожного покрова.
После этого болезненность усиливается, а непосредственно внутри покрасневшего образовавшегося пятна прощупывается уплотнение. На данном этапе может ощущаться покалывание и зуд.
На следующей стадии развития фурункула под кожей начинает образовываться гной, кровь и лимфа. Боль при этом является более сильной, а уплотнение в размерах начинает увеличиваться.
В центре образовавшегося бугорка формируется белая точка. Острое течение данного заболевания может сопровождаться повышением температуры тела. После этого наступает так называемая гнойно-некротическая стадия, во время которой воспалительный процесс достигает своей критической точки.
На последней стадии фурункул вскрывается самостоятельно, а все гнойное содержимое выходит наружу. Отечность спадает, болезненность проходит и начинается стадия заживления. Весь цикл, как правило, занимает не более 10 дней.
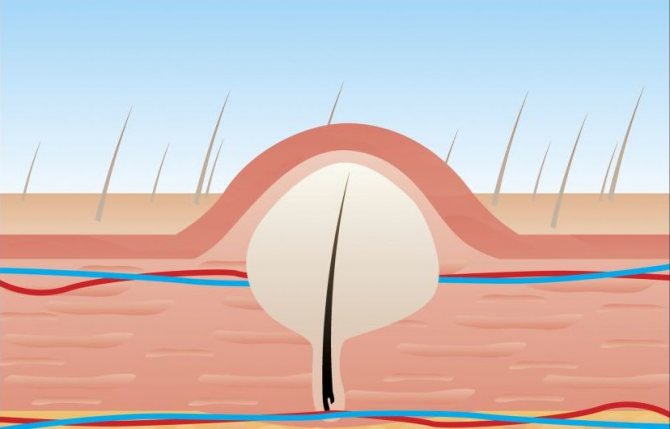

Лечение фурункула в паху нужно начинать как можно раньше. Потому чем запущенней процесс, тем сложнее болезнь будет поддаваться лечению. Независимо от стадии развития фурункула, данная болезнь должна проводиться под медицинским контролем. Потому что только врач способен определить степень опасности заболевания и возможность распространения инфекции по организму. Специалист установит причину проблемы, подберет оптимальное лечение для определенного пациента и расскажет чем лечить фурункул.
Для борьбы с фурункулезом применяются следующие виды лечения:
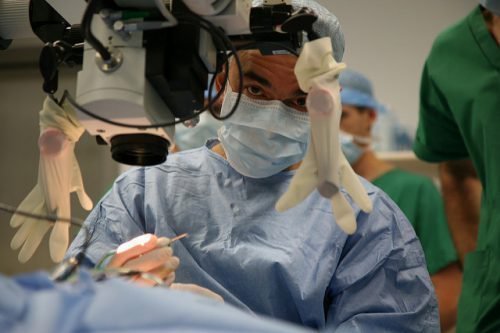

Оперативное вмешательство необходимо при интоксикации организма
Если пациентка уже не в первый раз обращается за помощью по поводу того, что у нее снова появился чирей в паху, значит, у нее есть предрасположенность, и ей просто необходимо сделать все возможное, чтобы предотвратить их очередное появление.
Для этого необходимо проводить профилактику. Фурункул после появления должен быть обязательно вскрыт, все его содержимое вычищено, полость обработана специальными бактерицидными мазями.
Терапия закончится только после того, когда рана затянется полностью и уже не будет риска ее нового инфицирования.
К первостепенным методам профилактики относят:
Мужчинам рекомендуется принимать пивные дрожжи, чтобы предупредить рецидивы. Они продаются в аптеках. В их состав добавляются компоненты эхинацеи. Это лечебное растение укрепляет иммунитет, а дрожжи ведут борьбу со стафилококком. Срок лечения — 3 месяца. Такая профилактика укрепляет весь организм.
Регулярное проведение гигиенических процедур, закаливание организма, активный образ жизни, укрепление иммунитета и правильное питание, качественное белье сведут к минимуму вероятность развития фурункула.
Можно попробовать вылечить воспалившийся чирей дома с помощью народных средств. Одним из самых эффективных средств является мазь Вишневского, но из-за специфического запаха это средство применяется крайне редко. Для ускорения созревания чирей можно выполнять прогревания с помощью отварного яйца, которое заворачивают в салфетку и прикладывают к чирью. Прогревания можно выполнять с применением печеного лука, который еще и хорошо вытягивает гной. А также хорошо помогают в борьбе с гнойными очагами компрессы с ихтиоловой мазью.
В первую очередь воспаленное место нужно протереть антисептиком (спирт, борная кислота), после чего на него наносится ихтиоловая мазь или мазь Вишневского. Такие лекарственные препараты способствуют быстрому созреванию и вскрытию фурункула.
После выхода всего гноя, рана, которая осталась, обрабатывается при помощи перекиси водорода. И опять к ней нужно приложить ихтиоловую мазь. Фурункулы в области паха у женщин антибиотиками в этом случае не лечат. Если все сделано правильно и быстро, их применение не понадобится.
После того как чирьи пройдут, пациенту назначают курс антибиотиков для предотвращения рецидива болезни. Пациенту назначают курс минералов и витаминов. В реабилитационный период пациент должен особое внимание уделить интимной гигиене. А также необходимо пересмотреть свой рацион и включить в него много свежих овощей и фруктов. От кофе, сладостей, шоколада, жирных и острых продуктов придется отказаться.
Здоровый и крепкий организм может самостоятельно справиться с болезнью. Крепкое здоровье и правильная интимная гигиена обеспечат надежную защиту от фурункулеза.
Паховая эпидермофития — хроническое заболевание, вызванное грибком и поражающее эпидермальный слой кожи преимущественно в паховой области.
Основным морфологическим элементом патологии является шелушащееся пятно розового цвета с расположенными по периферии пустулезными высыпаниями. Очаги поражения зудят и причиняют дискомфорт больным.
Паховая эпидермофития – деликатный недуг, приводящий к сексуальной дисфункции, снижению полового влечения и сексуального возбуждения.
Заболевание поражает мужчин чаще, чем женщин. У детей и подростков патология развивается крайне редко. Распространение грибковой инфекции происходит контактно-бытовым путем при непосредственном контакте, через предметы обихода, средства личной гигиены, косметические принадлежности.
При снижении общей резистентности организма в месте внедрения возбудителя формируется первичный очаг, который постепенно растет по периферии и распространяется на здоровую кожу. Основным местом дислокации грибка являются паховые складки.
В более редких случаях заболевание может поражать кожу ягодиц, мошонки, промежности, полового члена, внутренней поверхности бедра, лобковой части. У женщин нередко воспаляется кожный покров под молочными железами, в подмышечной впадине и подколенной ямке.
Грибки рода Epidermophyton floccosum поселяются в эпидермисе кожи, разрушают и утилизируют коллаген, что приводит к снижению эластичности кожного покрова. Микроорганизмы обладают низкой степенью патогенности, поэтому заболевание редко развивается у здоровых людей с полноценной иммунной защитой.
Диагноз патологии ставят после микроскопического обнаружения мицелия грибов в соскобе с поверхности пятен и получения результатов бактериологического исследования биоматериала от больных.
Паховый грибок требует терпеливого и тщательного подхода. Этиотропное лечение заключается в использовании антимикотических препаратов, которые позволяют полностью вылечить заболевание.
Паховая эпидермофития — дерматомикоз, возбудителем которого являются грибки Epidermophyton floccosum. Это антропофил, который растет и развивается только на теле человека.
Он располагается в чешуйках эпидермиса и ногтевых пластин. Под микроскопом в соскобе кожи определяются споры грибка и хорошо ветвящийся мицелий.
После выделения чистой культуры мицелий приобретает желтый цвет, споры выглядят более крупными.
Грибки устойчивы к факторам внешней среды. Они быстро растут и развиваются при повышенной влажности и температуре.
Инфекция распространяется контактно-бытовым путем через зараженные предметы быта, а также через прикосновение, рукопожатие. Для быстрого роста и развития грибков необходима влага. Обильное потоотделение у пациента существенно повышает риск заражения.
В лечебно-профилактических и общественных заведениях пренебрежение санитарными нормами и правилами может спровоцировать целую эпидемию микоза.
Факторы, способствующие заражению:
одиночное пятно паховой эпидермофитии
При паховой эпидермофитии на коже появляются розовые или красно-коричневые пятна, имеющие округлую форму и диаметр не более одного сантиметра. Пятна располагаются симметрично, зудят, шелушатся и постепенно растут.
По периферии пятна на гиперемированной и отечной коже появляются множественные пузырьки, пустулы, нагноения, корочки и небольшие шелушащие включения. Очаги воспаления ограничены отечным валиком.
Бляшки могут сливаться между собой, образуя единую эритематозную область, которая распространяется на окружающие ткани.Зуд и жжение особенно чувствуются при ходьбе, приседании и во время купания.
По мере стихания воспалительного процесса центральная часть пятна становится чистой, бледной и слегка впалой. Это придает очагам эпидермофитии особый внешний вид колец и является патогномоничным признаком патологии.
Грибок в паху у мужчин зудит и жжет, во время ходьбы возникает сильный дискомфорт. Участки болезненны на ощупь. Везикулы и пустулы могут лопаться, образуя эрозии и язвы.
При присоединении вторичной бактериальной инфекции развиваются тяжелые осложнения.
К дополнительным симптомам паховой эпидермофитии относятся отечность паховой области, гиперемия близлежащих кожных покровов, возникновение специфических пузырьков с мутной серозной жидкостью.
При эпидермофитии на коже могут появиться не воспалительные, а аллергические высыпания — эпидермофитиды.
Они располагаются симметрично, не содержат грибков и исчезают самостоятельно после прохождения антимикотического лечения.
При отсутствии своевременной и адекватной терапии заболевание может длиться годами. Эпидермофития характеризуется острым или подострым течением с ярко выраженными признаками воспаления.
Заболевание быстро переходит в хроническую форму и приобретает волнообразное течение, при котором периоды ремиссии сменяются обострениями, образуя время от времени новые очаги поражения кожных покровов.
Даже после полного излечения болезнь может рецидивировать.
Постоянные стрессы, трение в области поражения и гипергидроз осложняют течение патологии.
Диагностикой и лечением грибка в паховой области занимаются врачи-дерматологи и микологи. После сбора анамнеза заболевания и выслушивания жалоб больного приступают к внешнему осмотру очага поражения и лабораторным методам исследования. В некоторых случаях может потребоваться консультация инфекциониста, венеролога, иммунолога.
Чтобы подтвердить или опровергнуть предполагаемый диагноз, необходимо провести микроскопическое и бактериологическое исследование соскоба с очагов поражения на болезнетворные грибы.
Для этого готовят мазок для микроскопии и делают высев исследуемого материала на селективную среду Сабуро. Инкубируют посевы в охлаждающем термостате при 22 градусах в течении 5 суток. На Сабуро растут кремовые или желтые колоний округлой формы и пушистой консистенции.
При микроскопии обнаруживается септированный ветвящийся короткий мицелий и цепочки прямоугольных спор.
Осмотр под лампой Вуда поможет исключить другие заболевания с аналогичной клинической картиной.
Лечение паховой эпидермофитии преимущественно этиотропное. Поскольку заболевание является грибковым, необходимо начать прием антимикотических средств. В настоящее время фармацевтическая промышленность выпускает большое количество эффективных мазей и кремов.
Современные противогрибковые препараты – «Ламизил», «Микосептин», «Клотримазол». Можно использовать «Нистатин», «Циклопирокс», «Кетоконазол», «Оксиконазол», «Эконазол». Комплексные мази с противогрибковым компонентом и глюкокортикостероидами используют в особо запущенных случаях.
Они оказывают выраженное противозудное, фунгицидное, подсушивающее и антисептическое действие.
Лечение пахового грибка проводят в острый период, когда больного мучает зуд и жжение. На помощь приходят антигистаминные препараты, которые устраняют раздражение и неприятные ощущения в паху – «Цетрин», «Зиртек», «Зодак», «Диазолин».
После устранения симптомов воспаления очаги эпидермофитии обрабатывают раствором «Фукорцина», который обладает фунгицидным и противомикробным действием. Больным назначают примочки с «Резорцином», серно-дегтярную, вилькинсоновскую и цинковую мази, «Тридерм».
С воспалением и серозными пузырьками поможет справиться раствор серебра. Местные препараты наносятся на воспаленные очаги 2 раза в день. Если пузыри достигают больших размеров, их вскрывают стерильными инструментами.
Лечить грибок в паху следует длительно, до полного исчезновения симптомов.
Во время болезни у больного сильно снижается иммунитет. Для его укрепления рекомендуют использовать легкие иммуностимуляторы – «Иммунал», «Имунорикс», «Ликопид». Осложнения бактериального происхождения требуют лечения антибиотиками.
При наличии обширных очагов поражения проводят десенсибилизирующую терапию, антибиотикотерапию, витаминотерапию, аутогемотерапию в условиях стационара.
При несоблюдении личной гигиены медикаментозное лечение не дает положительного результата. Пациентам необходимо:
В настоящее время существует большое количество рецептов народной медицины, предназначенных для лечения в домашних условиях паховой эпидермофитии.
Профилактические мероприятия, позволяющие избежать появления грибка в паху:
Без адекватного лечения пятна не исчезнут, а болезнь будет только прогрессировать. При первых симптомах паховой эпидермофитии необходимо обратиться к специалисту. Патогенные грибы и очаги эпидермофитии на коже разрастаются стремительно.
Прогноз заболевания благоприятный. Острая и хроническая стадии паховой эпидермофитии хорошо поддаются терапии. Современные антимикотические средства позволяют предотвратить рецидивирование и повторное инфицирование.
Источник: https://izppp.ru/zabolevaniya/paxovaya-epidermofitiya/
Симптоматика заболевания зависит от стадии созревания фурункула в интимной паховой зоне у мужчины. Специфика локализации – классический чирей образуется только на волосяном фолликуле.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Может быть выявлен фурункул на лобке, мошонке, перианальной складке, верхней части полового члена. На слизистых оболочках в интимной чувствительной зоне они не образуются.
Это может быть киста протока, гидраденит, атерома или жировик. Но не чирей, вызванный размножением стафилококковой флоры.
Симптоматика заболевания на разных стадиях:
Симптоматика фурункула в интимной мужской зоне сходна с проявлениями вирусных и бактериальных ЗППП.
Желательно обратиться к врачу и исключить сифилис, генитальную разновидность герпеса, патологии потовых желез, атерому и прочие новообразования любого генеза.
Обычно врач устанавливает диагноз клинически.
Он отличает по внешнему виду морфологических элементов, фурункул это, фолликулит или гидраденит.
Для подбора более эффективного лечения может потребоваться установление возбудителя.
Особенно при рецидивирующем течении гнойников.
В таком случае выполняется:
Чаще развитие гидраденита происходит на фоне заражения организма стафилококками. Патогенные бактерии проникают через открытые раны, образовавшиеся при неаккуратном бритье паховой зоны, или вследствие недостаточной гигиены. Реже инфицирование происходит стрептококками.
Для развития гидраденита недостаточно только заражение патогенной микрофлорой. Активизация бактерий, которая приводит к возникновению воспалительного процесса, происходит на фоне:
К числу предрасполагающих факторов также относится ношение синтетического белья, которое плотно прилегает к телу. Кроме того, вероятность развития гидраденита повышается при кожных патологиях: экзема, псориаз, дерматит и другие.
Полностью вылечить болезнь, причина которой точно неизвестна, невозможно. Поэтому для не существует универсальной терапии. Чаще всего комплексный подход к этому вопросу позволяет устранить некоторые симптомы и приостановить развитие болезни. Важным элементом терапии псориаза является лечебная диета.
Существует рекомендация по составлению ежедневного рациона для всех больных . Она заключается в том, что необходимо поддерживать определенный уровень pH в организме. Среда должна быть слабощелочной. Чтобы ее воссоздать, нужно стараться употреблять в пищу более 70% щелочеобразующих продуктов.
Специальной диете придется следовать всегда. Полностью исключать продукты, повышающие кислотность, не стоит. В них тоже содержатся многие важные для организма вещества.
Для полноценного питания в рационе можно оставить примерно 25% кислотных продуктов. А вот — это не совместимые продукты.
Для того, чтобы продукты, повышающие щелочность, правильно усваивались и псориаз отступал, нужно не только правильно питаться. Соблюдая важно не забывать о благотворном влиянии на процессы обмена физических нагрузок, положительных эмоций и регулярно опорожнять кишечник. И так , к этим продуктам, повышающим щелочность, относятся:
Овощи и фрукты можно есть как в сыром, так и в отварном или тушеном виде, готовить на пару. В употреблении некоторых продуктов следует соблюдать принцип раздельного питания. Например, бананы, яблоки или дыню рекомендуется употреблять отдельно от остальных продуктов, а цельно зерновые и молочные нельзя совмещать.
Важно! Существует мнение, что псориаз боится только одного продукта, и этот продукт — обыкновенный рыбий жир.
Дело в том, что в нем содержится большое количество витамина D, который способствует накоплению меланина в верхних слоях кожи под воздействием солнечных лучей. А псориаз очень боится солнца.
Кислотную реакцию в организме способны запустить такие продукты, как крахмал, жиры, сахара и белки. Они есть в каждом продукте. Но главное, не употреблять в пищу одновременно несколько кислотообразующих продуктов.
Например, сладкие фрукты с отварным рисом, пирожные и торты с масляным кремом, содержащие большое количество углеводов и жиров, или мясо, приготовленное в молочном соусе, содержащее несколько видов различного по структуре и свойствам белка.
Джон Пегано — диетолог, известный тем, что долгое время изучал псориаз. Его наблюдения показали, что псориаз боится щелочеобразующих продуктов. Он разработал методику лечения псориаза, в которой основное внимание уделяется соблюдению диеты.
Важными принципами лечения также являются:
Главными продуктами в диете по Пегано являются:
Мясо и грибы следует употреблять в умеренном количестве. А перец, помидоры, картофель, баклажаны, кукурузу, бобовые, клубнику и алкоголь нужно полностью исключить из рациона. Курение способствует закислению организма, так как дым, оседая на стенках кровеносных сосудов, препятствует нормальному обмену веществ.
Диетическое питание для каждого больного псориазом должно подбираться индивидуально, с учетом особенностей его организма. Если придерживаться щелочной диеты, вести активный и подвижный образ жизни, не курить и не употреблять спиртные напитки, то улучшение может проявиться уже через несколько недель. Псориаз легко отступает при комплексной борьбе с ним.
Псориаз (фото см. в статье) является распространенным хроническим кожным заболеванием, встречающимся у мужчин, женщин и даже детей. Очень важно распознать первые признаки псориаза. Это позволит провести раннюю диагностику болезни и принять все необходимые меры по ее лечению.
Псориаз является кожным заболеванием воспалительного характера, излечить которое невозможно. Однажды столкнувшись с патологией, человек становиться ее заложником на всю жизнь.
Развивается болезнь вследствие неправильного иммунного ответа организма на различные внутренние и внешние раздражители. К псориаза относят травмы дермы, нарушение обменных процессов организма, ослабление иммунитета, сильное переохлаждение и многие другие причины.
кожи довольно легко спутать с различными дерматитами, ведь многие кожные патологии сопровождаются появлением красных высыпаний на теле, которые зудят и шелушатся. Для того чтобы отличить болезнь от других, важно выяснить как выглядит псориаз на начальной стадии.
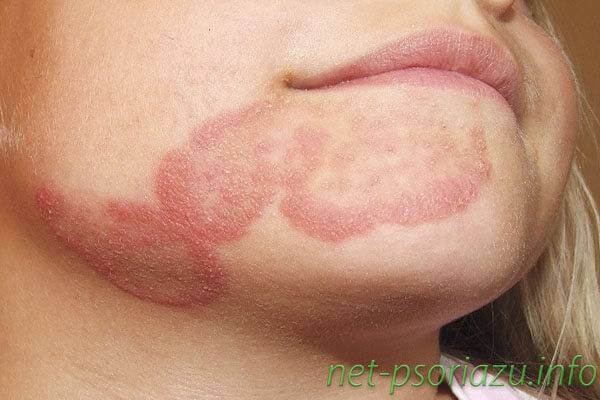
Первая стадия псориаза сопровождается образованием на различных частях тела псориатических высыпаний множественного или единичного характера. На теле, руках, ногах, лице появляются характерные красные или бледно-розовые пятна, которые чаще всего имеют четко очерченные границы. Четкие границы можно увидеть на фото псориаза в статье.
Многие пациенты интересуются, как отличить псориаз от таких заболеваний, как диатез, аллергия? Ответить на данный вопрос точно нельзя. Главной отличительной чертой является месторасположение высыпаний. Псориатические пятна в большинстве случаев появляются на участках тела, несвойственных аллергической сыпи. Псориаз поражает места, которые подвержены механическим трениям, например, от одежды, обуви.
Для того чтобы понять, как проявляется псориаз, следует подробно изучить стадии развития патологии. Стадии псориаза следующие:
Стадии развития заболевания и их продолжительность отличается в зависимости от индивидуальных особенностей человека. У кого-то патология развивается стремительно, имеет ярко выраженные симптомы, у других же пациентов появляются единичные высыпания с незначительным покраснением.
Отвечая на вопрос, как распознать псориаз, можно выделить три основные признака:
Диагностировать патологию способен только грамотный дерматолог. Самостоятельно устанавливать диагноз и принимать меры по его лечению может быть опасным для вашей жизни.
Псориаз имеет несколько видов. Каждый из них имеет отличительные симптомы и тяжесть течения. К видам заболевания относят:
К тяжелым формам патологии относят:
В зависимости от места расположения высыпаний на теле выделяют:
По тяжести течения заболевания:
Далее рассмотрим, как выглядит начальная стадия заболевания в зависимости от каждого вида.
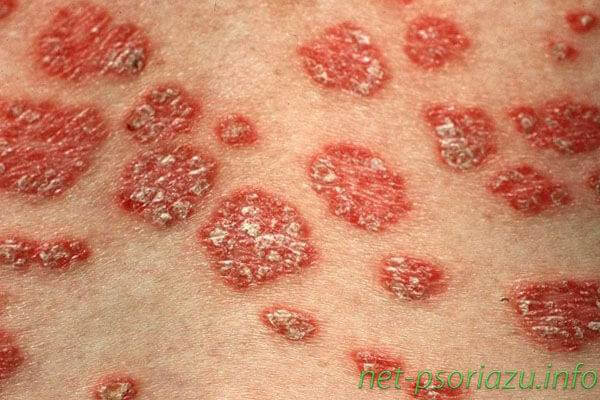
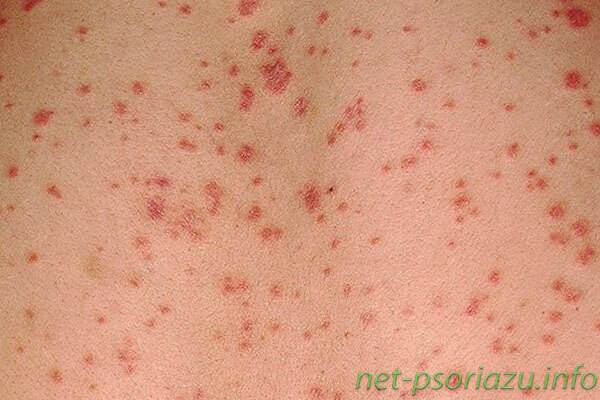
Ранняя начальная форма данного вида патологии может иметь как ярко выраженные симптомы, так и вялое течение. На различных участках тела человека появляются округлые или овальные пятна, которые имеют розовый или красный оттенок. Бляшковидный псориаз считается самым распространенным видом болезни.
Основными симптомами здесь выступают:
Чаще всего бляшковидный тип встречается на голове, локтях, коленях и некоторых других участках.
При развитии вышеописанных симптомов необходимо записаться на прием к врачу. Ранняя диагностика поможет справиться с заболеванием и не допустить его осложнения.
Пустулезный тип патологии является самой тяжелой формой. Заболевание развивается стремительно, поражает большие участки кожи. Патология имеет несколько разновидностей. Главными видами болезни являются генерализованный и локализованный пустулезный псориаз. К генерализованной форме принадлежат:
Генерализованный тип заболевания быстро распространяется по телу, поражает значительные участки.
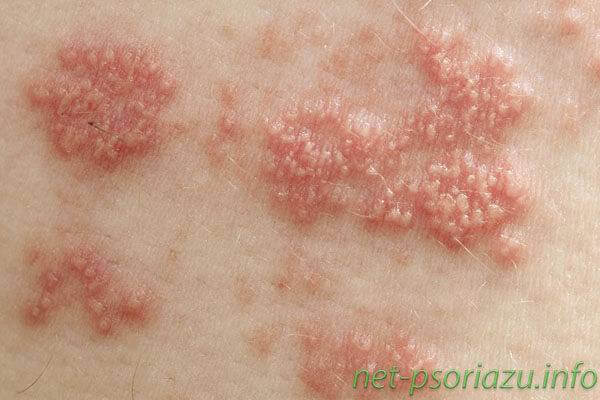
Признаки локализованного псориаза также зависят от его разновидностей:
Лечение пустулезного псориаза необходимо проводить своевременно. Халатное отношение к своему здоровью может повлечь за собой самые неприятные последствия.
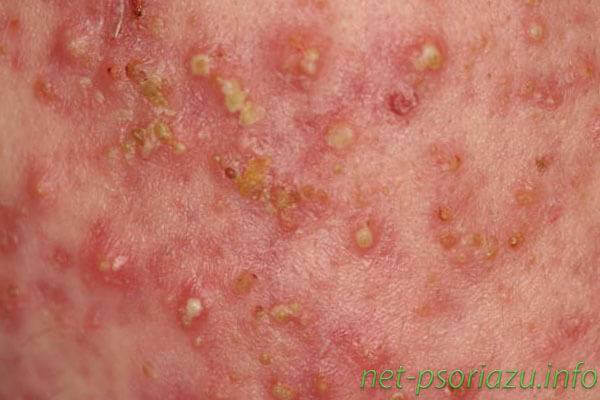
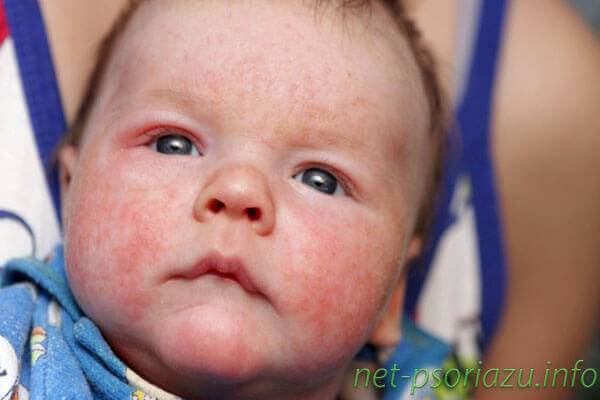
Первые проявления точечного псориаза – это образование на различных участках тела пятен небольшого диаметра, напоминающих точки. Данный вид заболевания является единственным, при котором шелушение дермы может быть выражено слабо или, вообще, отсутствовать.
Пятна возникают на теле, лице, ногах и руках. Часто высыпания локализуются в складках кожи и местах, наиболее подверженных трению.
Специалисты считают, что каплевидный вид патологии развивается на фоне перенесения организмом вирусных инфекций и ослаблением иммунитета. Часто заболевание появляется после острого течения таких болезней, как ангина, грипп, фарингит. Иногда патология встречается в виде осложнения бляшковидный формы.
Такой вид заболевания иногда называют аллергический псориаз, так как, по мнению некоторых ученых, болезнь может также развиваться вследствие развития аллергии на некоторые препараты.
Местами локализации данного вида заболевание является тело, стопы, ладони, голова. На первых этапах симптомы проявляются в появлении высыпаний незначительного размера, которые имеют бледно-розовый оттенок. С дальнейшим течением болезни, бляшки приобретают ярко-красный оттенок. Часто у больных возникает вопрос, чешутся или нет бляшки при развитии болезни? Пятна зудят и шелушатся, но существуют исключения. Это зависит от индивидуальных особенностей организма.
При травмах кожных покровов в местах, которые не поражены пятнами, могут возникать новые высыпания. Данное явление часто наблюдается в стадии прогресса заболевания и имеет научное название симптом Кебнера.
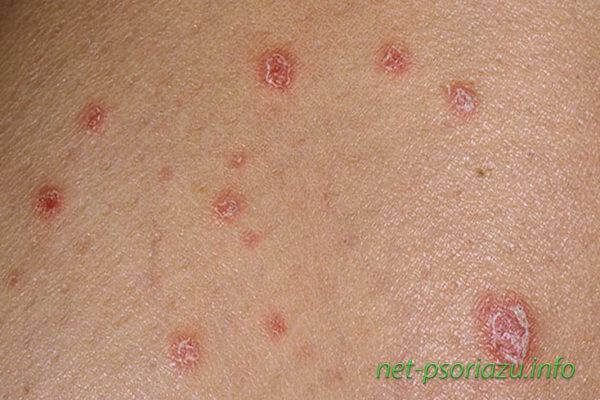
Как выглядит псориаз (фото)
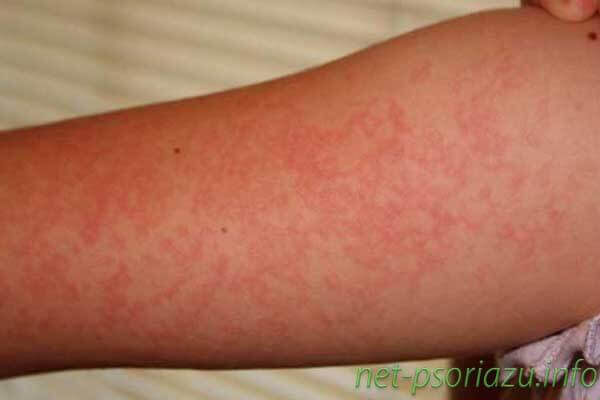
Как начинается псориаз (фото)
Псориаз на ранней стадии (фото)
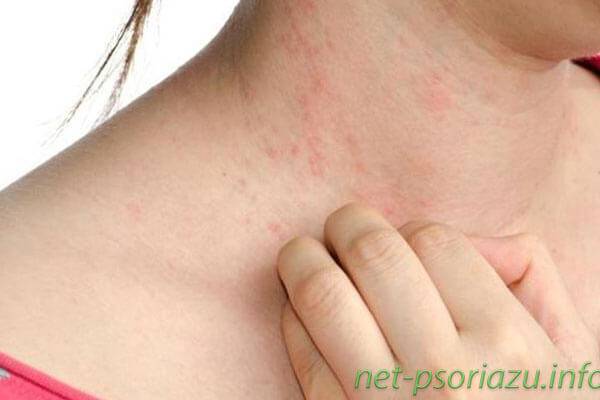
Папула у ребенка (фото)
Выяснив, что такое псориаз и увидев фото заболевания, следует уделить отдельное внимание лечению патологии. Не осложненные формы болезни лечатся в домашних условиях. Терапия заключается в применении средств для местного нанесения в виде гелей, мазей, кремов, шампуней, мыла. Кроме этого, необходимо соблюдать диету, отказаться от вредных привычек, исключить другие факторы, провоцирующие болезнь.
При осложненных формах терапия носит более серьезный характер, здесь используется медикаментозное лечение в виде мазей, таблеток, а также применяются способы физиотерапевтического лечения.
могут быть гормональными и негормональными. Негормональные препараты используются при легких формах патологии. К ним относят:
Данные лекарства редко вызывают побочные эффекты, хорошо переносятся пациентами.
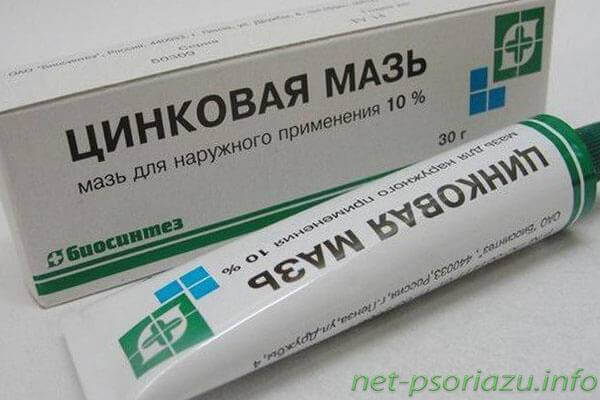
Среди гормональных препаратов для наружной обработки ран применяют кортикостероиды (гормональные препараты). Наиболее популярными являются:
Недостатком таких средств является высокий риск развития побочных эффектов. При длительном использовании могут возникать сухость кожи, растяжки, покраснение. Негативной стороной лечения с помощью гормональных средств, является эффект привыкания. Несмотря на все это, во многих случаях обойтись без стероидных препаратов невозможно, особенно при таких тяжелых формах, как пустулезный псориаз и эритродермия.
будет успешной лишь в том случае, если лечение будет иметь грамотный комплексный подход с использованием всех необходимых медикаментозных средств. Кроме мазей, для избавления от высыпаний применяют следующие группы препаратов:
Важную роль в терапии болезни играют роль препараты, нормализующие работу иммунитета. Иммуномодуляторы при псориазе – это Метотрексат, Ремикейд, Тимодепресси и другие.
Все средства используются под контролем врача с четким соблюдение дозировки и графика приема.

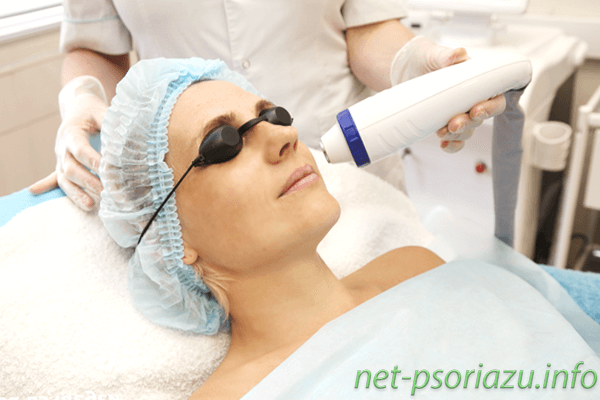
Физиотерапия является важным методом лечения при развитии патологии. Для избавления от пятен используют следующие методы:
Кроме этого, нередко применяются такие нетрадиционные методы, как гирудотерапия (лечение пиявками), ихтиотерапия (использовнаие рыбок) и многие другие.
должно заключаться в максимальном ограничении продуктов аллергенов, острой, кислой, соленой пищи. Пациенту следует отказаться от копченостей, маринадов, цитрусовых. Исключить нужно шоколад, мед, яйца, орехи, красные фрукты.
Предпочтение следует отдавать кашам, овощным супам, нежирным молочным продуктам, рыбе и мясу нежирных сортов. Нельзя употреблять алкоголь и большое количество кофеина.
Соблюдение правильного питания, выполнение всех предписаний врача и внимательное отношение к своему здоровью позволит избавиться от заболевания и предотвратить его рецидив на долгие годы.