Что такое псориатический артрит: общее описание болезни, причины появления, прогноз и методы лечения
Пациенты с подозрением на артрит должны знать, какие анализы нужно сдавать для определения типа болезни (ведь их существует несколько форм). Использовать можно несколько видов анализов.
При подозрении на специфические формы артрита, являющиеся последствием какой-то иной болезни, биохимия нередко дополняется визуализирующей диагностикой. Может применяться магнитно-резонансная или компьютерная томография.
Исследования при подозрении на артрит назначает только врач. Это может быть терапевт, эндокринолог или ревматолог. Иногда назначение выдают врачи смежных специализаций при подозрении на специфические виды артрита.
Анализы на ревматоидный или реактивный артрит чаще всего назначаются ревматологом.
Дерматолог может выдать направление на анализы при подозрении на псориатический артрит. Семейный врач или педиатр – при подозрении на ювенильный артрит у ребенка. При септическом поражении выдать направление может инфекционист.
В целом количество и виды анализов одинаковы как у детей, так и у взрослых пациентов. Расшифровкой полученных результатов занимаются те специалисты, что назначали анализ.
Минимальный набор необходимых анализов:
Особое внимание уделяется следующим показателям:
Подобные исследования должны проводиться при артритах любой локализации и любого типа. Необязательно все, но часть из них точно должна проводиться. Если подозревается аутоиммунный фактор – обязателен анализ на С-реактивный белок и ревматоидный фактор, если возможна инфекция – исследование мочи, СОЭ.
Нужные анализы не являются сложной процедурой, поэтому их могут провести в почти любой лаборатории. Обращаться можно как в государственные, так и в частные диагностические центры.
В государственных клиниках по направлению анализы делаются бесплатно. В частных клиниках даже исследование крови обойдется минимум в 200-400 рублей. Более специфические анализы (ревматоидный фактор, С-реактивный белок, исследования на маркеры гепатитов) могут обойтись в 600-800 рублей за каждый метод.
Забор биоматериала для исследования проводится примерно за 5-10 минут. Кровь проверяется в течение 1-2 дней (а в срочном порядке за 1-3 часа), С-реактивный белок могут исследовать 2-5 дней.
Чтобы получить результаты как можно скорее, стоит обращаться в частные клиники, либо проводить обследования в государственных больницах, но платно.
Анализы дают достаточно точный результат с небольшой вероятностью ошибки.
Специального метода исследования крови при артрите нет. Берется общий анализ крови, проводится такое же ее исследование, как если бы подозревались иные заболевания. Забор крови также проводится стандартно: из вены.
После взятия небольшого количества крови ее обследуют по различным показателям. Рекомендуется заказывать расширенный анализ крови (по 21 показателю).
Полученные данные позволяют определить в организме наличие источника инфекции или воспаления. Причем оба этих процесса могут быть изолированы друг от друга (только инфекция или только воспаление). Изолированное воспаление часто говорит об аутоиммунном заболевании, что может быть причиной артрита.
Если при артрозе общий анализ крови ничего специфического не показывает, то при артрите иная ситуация. С помощью такого исследования можно выявить ревматоидную форму артрита на основе изменений в составе крови.
Подтверждением ревматоидного артрита может являться увеличение скорости оседания эритроцитов. Однако нарушение СОЭ может наблюдаться и при других заболеваниях, поэтому данный показатель принимается во внимание только как дополнительный (если другие показатели или симптомы тоже указывают на артрит).
Если на фоне увеличения СОЭ имеются боли в суставах, повышенная температура тела, скованность в движениях пораженных суставов – все это указывает на ревматоидный артрит. Однако если эти симптомы сопровождаются сыпью, геморрагией, рвотой – следует заподозрить иные патологии (прежде всего исключить менингит или осложнения гриппа).
Скорость оседания эритроцитов позволяет не только подтвердить наличие ревматоидного артрита, но и выяснить степень его «запущенности» (активности). То есть данный тест позволяет определить стадию заболевания.
Сам факт увеличения СОЭ говорит о наличии воспаления. Пока СОЭ повышено, можно говорить об активности воспаления и о том, что вызвавшее его заболевание прогрессирует.
Биохимия крови позволяет подтвердить наличие воспалительного процесса и определить его степень. Показатель гаптоглобина (белка острой фазы) указывает на активность воспаления.
Чем больше удается обнаружить гаптоглобина в крови – тем сильнее воспаление и тем быстрее оно прогрессирует. Обращают также внимание на уровень фибриногена. Повышенный уровень этого вещества указывает на острую фазу аутоиммунного заболевания.
Нормой фибриногена в плазме крови является показатель в 2-4 г/л. Все, что выше – патология.
Отслеживают и уровень сиаловой кислоты. В норме она должна содержаться в плазме крови на уровне 2-2.33 ммоль/литр. Если количество сиаловой кислоты увеличено, то речь идет о воспалении. Также это может указывать на деструкцию коллагена.
Уделяют внимание еще и пептидам, иммуноглобулинам и белкам сыворотки (они же серомукоиды).
Ревматоидный артрит разделяется на два типа: серопозитивный и серонегативный.
Серопозитивный артрит – это наиболее тяжелая форма ревматоидного артрита, требующая немедленного медикаментозного лечения в условиях стационара.
Ревматоидным фактором зовутся иммунные белки, которые оказывают влияние на клетки соединительной ткани. Именно этот показатель позволяет выявить тип болезни. При серонегативном типе уровень ревматоидного фактора составляет <25 ME/мл, при серопозитивном – более 59 МЕ/мл.
Однако одно лишь наличие повышенного ревматоидного фактора не говорит о наличии заболевания. Этот показатель нужно обязательно соотносить с клинической картиной.
АСЛО – это продуцируемые при системной стрептококковой инфекции специфические антитела. Чаще всего АСЛО образуются при инвазии гемолитическим стрептококком типа «А», который приводит к развитию ревматизма.
Используя показатель АСЛО можно дифференцировать (различить) ревматоидный артрит от ревматизма. При ревматизме Антистрептолизин О существенно повышается, а при ревматоидном артрите остается без значимых изменений (возможно лишь несущественное повышение его уровня).
Однако повышение уровня АСЛО возможно при реактивной форме артрита, когда причиной является инфекционное поражение иных органов (то есть, не суставов). Причиной реактивной формы могут быть кишечные инфекции, ЗППП или инфекционные/гнойные поражения ЛОР-органов.
АЦЦП – это продуцируемые организмом при аутоиммунной реакции вещества, которые чаще всего в больших количествах продуцируются при ревматоидной форме артрита. Организм ошибочно принимает свои ткани за чужеродные и атакует их, чему способствует увеличение уровня АЦЦП.
Это очень ценный метод диагностики ревматоидного артрита, так как показатель АЦЦП позволяет выявить болезнь еще на ранней, доклинической, стадии. Обычно уровень АЦЦП повышается в крови за 6-12 месяцев до клинического проявления заболевания.
Нормальным показателем АЦПП является значение от 0 до 3 единиц/мл. Использовать данный вид исследования можно только для постановки диагноза, но для наблюдения за течением болезни в динамике он не подходит.
Антиядерные антитела/АНА (что и является антинуклеарными антителами) – это антитела в организме человека, которые продуцируются против отдельных элементов ядер клеток собственных тканей. Подобная проблема часто наблюдается при красной волчанке, для диагностики которой эта методика идеально подходит.
Однако исследование на антинуклеарные антитела можно использовать и для диагностики ревматоидного артрита. Дело в том, что примерно у 10-15% больных с ревматоидным артритом наблюдается усиленное продуцирование антиядерных антител.
Исследование на С-реактивный белок является одним из самых лучших способов определить наличие артрита и его тип. При воспалительных процессах в синовиальной жидкости, даже если они маловыраженные, происходит мгновенное увеличение количества С-реактивного белка.
Здоровый человек имеет в крови количество С-реактивного белка не более 0,002 г/литр. При аутоиммунных заболеваниях (системных, локальных) его уровень повышается до 10 мг/литр и более. По количеству С-реактивного белка можно судить о качестве проводимой терапии.
После начала медикаментозной терапии его уровень должен снизиться во много раз уже на 2-3 сутки с начала лечения. Если этого не происходит, нужно либо увеличивать дозировку средств, либо кардинально менять схему терапии.
Воспаление суставов может наблюдаться не только при артритах/артрозах, но и при заболеваниях печени. В частности, при гепатитах В и С наблюдается клиника, очень схожая с артритом. Суставы набухают, воспаляются и могут болеть.
Поэтому в рамках дифференциальной диагностики (исключения) часто назначается анализ на маркеры гепатитов, чтобы исключить их в качестве «виновников» симптомов артрита. Но даже если артрит подтвержден, этот анализ может быть назначен.
Дело в том, что при ревматоидной форме заболевания очень сильно ухудшается состояние печени. Поэтому локальный иммунный ответ не сможет справиться даже с простейшими вирусами, тем более с вирусами гепатитов В и С.
Поэтому при обнаружении маркеров гепатитов назначают превентивную терапию для предотвращения заражения ослабленной печени.
Исследование мочи при подозрении на артрит проводится далеко не всегда. Обычно такой анализ нужен в случае, если предполагается наличие аутоиммунного заболевания, как причины артрита. Цель исследования мочи в этом случае заключается в обнаружении иных повреждений в организме, связанных с аутоиммунными реакциями.
Результаты исследования могут показать вовлечение почек в патологический процесс. Именно почки чаще всего поражаются при аутоиммунных заболеваниях, что может косвенно указывать на наличие у пациента ревматоидного артрита (что логично, ведь он вызван аутоиммунными реакциями).
При других формах артрита обычно никаких значимых изменений в моче не обнаруживается. Присутствие белка никоим образом не указывает на артрит, это может быть просто «артефакт» или последствия иного заболевания.
Анализ синовиальной жидкости позволяет не только обнаружить артрит, но и выяснить его вид. Кроме того, исследуя синовиальную жидкость можно оценивать эффективность терапии, направленной против артрита или артроза.
Используя такую методику обследования, можно без труда обнаружить псориатический, ревматоидный или септический артрит. Диагноз может быть ясен уже на этапе забора материала (из-за помутнения синовиальной жидкости, что уже указывает на артрит).
Патологические признаки анализа синовиальной жидкости:
| Признак: | Показатели: |
| Количество клеток: | более 10000 в 1 мкл |
| Доминирующий вид обнаруженных клеток: | полинуклеары и плазмоциты |
| Количество фагоцитов: | 6-80% и более |
| Концентрация белка: | существенно повышена |
Таблица приведена для ознакомления.
Псориатический артрит является «продолжением» кожного псориаза. Это сравнительно частое осложнение системного псориаза, которое может привести к инвалидности. К сожалению, инвалидность возможна даже на фоне полноценной терапии артрита.
Предугадать развитие болезни невозможно, но замечено, что у больных псориазом с поражением ногтевых пластин вероятность артрита выше, чем у других пациентов. Поэтому таким лицам нужно постоянно проходить наблюдение у врача для раннего выявления артрита.
Псориаз – это системное заболевание, поражающие прежде всего кожные покровы. Но у достаточно большого количества больных (у 10-38%) болезнь переходит и на суставы, но может поражать еще и внутренние органы.
Среди всех видов воспалительных заболеваний опорно-двигательного аппарата псориатический артрит занимает второе место, уступая только ревматоидному артриту. Пик заболеваемости приходится на возраст в 26-50 лет.
После развития первых кожных псориатических бляшек проходит примерно 10-15 лет до момента поражения суставов. Впрочем, примерно у 10% больных дебют псориаза начинается именно с поражения суставов и ногтевых пластин.
Псориатический артрит поражает не только суставы, но и околосуставные ткани. Прежде всего это сухожилия и соединительная ткань. Заболевание требует агрессивного лечения, так как без оного в кратчайшие сроки может привести к иммобилизации суставов.
Лечится псориатический артрит трудно и с применением очень серьезных медикаментов, побочными эффектами которых могут быть состояния, гораздо хуже артрита. Особенно опасна аллергия на некоторые препараты, которая чревата анафилактоидными реакциями.
Основной причиной развития псориатического артрита является наличие системного/кожного псориаза. Но некоторые условия могут увеличить вероятность развития артрита у лиц, имеющих изолированный кожный псориаз.
Предрасполагающие факторы:
Также в развитии артрита участвуют такие факторы:
Врожденная предрасположенность к псориазу приводит к его развитию, а далее комбинация из предрасполагающих факторов + псориаз приводит к развитию специфического артрита. Эта система лишь на первый взгляд кажется простой.
Опасность псориатического артрита заключается в том, что он может в кратчайшие сроки привести к иммобилизации пораженных суставов. На этом болезнь часто не оканчивается и со временем процесс переходит на другие, ранее не затронутые группы суставов.
Помимо иммобилизации возникает и боль в суставах, иногда крайне мучительная и вынуждающая больного ежедневно принимать болеутоляющие препараты. Со временем пероральные болеутоляющие перестают действовать и появляется необходимость в постоянных инъекциях.
Опасно и само лечение болезни, особенно если контролировать ее с помощью санаторно-курортного лечения не удается. Если смена обстановки, режима дня и привычек не дает должного эффекта, медикаменты остаются единственным способом лечения.
Учитывая «мощность» используемых медикаментов, при их длительном применении практически гарантированно разовьются осложнения. И иногда это тяжелые осложнения, включая поражение печени и/или почек, желудочно-кишечного тракта, ЦНС.
Существует пять основных видов псориатического артрита (классификация, согласно МКБ-10). Различия между каждой из форм болезни значительные (кроме симптомов – симптоматически все формы болезни очень похожи).
Виды заболевания:
Виды по степени активности:
Виды по сохранению работоспособности пораженных суставов:
Комбинированные формы псориаза (когда встречается два или три формы болезни в одной) встречаются чрезвычайно редко. Как правило, в таком случае болезнь приобретает неблагоприятный прогноз и очень тяжело поддается лечению.
Псориатический артрит встречается у людей, пораженных псориазом (даже если он протекает без клиники, то есть без кожных симптомов). Но болеть псориазом – не значит иметь соответствующий артрит. Его обычно получают люди, входящие в группу риска.
Чаще всего болезнь развивается у людей с такими проблемами:
Примерно в 10% случаев заболевание развивается у людей, которые в группу риска не входят. На течение болезни и итоговом прогнозе это никак не сказывается, равно как и на подборе терапии (используется стандартное лечение).
Клинические признаки псориатического артрита могут проявляться по-разному. Стоит учитывать и то, что клиника такого артрита зависит от того, какие именно группы суставов были поражены (мелкие, крупные).
Общая симптоматика:
Симптомы при присоединении дактилита (воспаление сухожилий сгибателей):
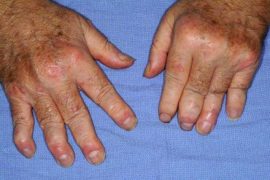
Чаще всего заболевание первым делом поражает мелкие суставы пальцев рук и ног, но со временем переходит на крупные (обычно стоп, коленей и локтей). Излюбленными местами локализации псориатического артрита являются кисти, стопы и локти.
Диагностика псориатического артрита складывается из трех составляющих: визуализирующая диагностика, лабораторные анализы, поверхностный осмотр больного. Все три компонента важны и исключить хотя бы один из них нельзя.
Визуализирующие способны диагностики:
Лабораторные анализы:
Поверхностный осмотр:
Сначала проводится поверхностный осмотр, затем больной сдает анализы и не дожидаясь их результата идет проходить визуализирующую диагностику. Обычно достаточно рентгенографии, и лишь в редких случаях назначается МРТ или КТ.
Лечение псориатического артрита очень проблематично и полностью вылечить заболевание обычно не удается. Однако можно затормозить прогрессию заболевания и предотвратить инвалидизацию больного (что бывает сравнительно часто при псориатическом артрите).
Используемые методы лечения:
Народные средства лучше не использовать, так как при псориазе они могут навредить, и не столько суставам, сколько коже. Используемые в рамках народной медицины травы могут спровоцировать обострение кожного псориаза.
Медикаментозная терапия является основной лечения псориатического артрита, она остается эффективной даже без других методик (диеты, физиопроцедур). А вот обратное неверно – физиотерапия и диета даже вместе не заменят медикаментозную терапию.
Пациенту назначают:
Лечение проводится только комплексно, с использованием всех представленных групп препаратов. При обострениях болезни лечение проводят стационарно, но в целом, если состояние больного позволяет, лечиться можно амбулаторно.
Коррекция питания не является важной составляющей лечения псориатического артрита, хотя некоторые продукты питания могут быть запрещены к употреблению. Это такие продукты, которые провоцируют у пациента усиление аутоиммунных процессов.
Сразу нельзя сказать, о каких именно продуктах идет речь, так как у каждого больного могут быть свои «триггеры» усиления аутоиммунных процессов. Все познается по мере лечения больного и задача врача отслеживать реакцию пациента на то или иное меню.
Изменять режим питания не нужно (можно питаться дробно, а можно классическими тремя порциями в день), но желательно увеличить питьевой режим (до 2 литров жидкости в день). С алкоголем лучше покончить, так как даже небольшие дозы алкоголя могут вызвать обострение артрита.
Если сравнивать эффективность физиопроцедур при псориатическом артрите с эффективностью при других видах артритов, то в нашем случае физиотерапия весьма полезна. Нередко за счет только смены климата удается достичь ремиссии заболевания.
Больному не нужно менять климат на постоянной основе, достаточно почаще посещать санаторно-курортное лечение. Рекомендуется посещать курорты Сочи, Нафталана, Талги. Очень полезно бальнеологическое лечение радоновыми или сероводородными ваннами.
Часто назначается ультразвук с добавлением Гидрокортизона на область суставов, могут использоваться парафиновые аппликации. Обязательна лечебная гимнастика, но упражнения должны подбираться врачом индивидуально под каждого пациента.
Наибольшая эффективность физиотерапии – при посещении санаториев. Существуют даже специализирующиеся на лечении псориаза и его осложнений (включая артрит) санатории, но стоимость пребывания в них очень высока.
Все перечисленные выше методы лечения, включая посещение санаторно-курортных учреждений, должны осуществляться только с разрешения лечащего врача. В идеале подбирать приемлемые физиотерапевтические процедуры должны врачи нескольких профессий, то есть, коллегиально.
Прогноз псориатического артрита непредсказуем, ибо невозможно предугадать поведение болезни. Чаще всего болезнь протекает доброкачественно, останавливаясь на определенном уровне поражения суставов со стабилизацией (то есть, болезнь более не прогрессирует).
Примерно у 20-30% больных болезнь принимает агрессивное течение, при котором даже несмотря на мощную терапию отмечается неустанное прогрессирование артрита. В таком случае постоянно возникают обострения, быстро развивается анкилоз суставов, их деформация.
Прогноз лучше у тех пациентов, что регулярно проходят санаторно-курортное лечение, отказываются от вредных привычек, ежедневно занимаются лечебной гимнастикой. А вот с возрастом ситуация необычная: чем моложе пациент, тем тяжелее будет протекать болезнь (исходя из статистики).
Имея системный/кожный псориаз нужно обязательно позаботиться о соблюдении профилактических мер для предотвращения соответствующего артрита. Методы профилактики просты в исполнении и не требуют денежных затрат (кроме лечения в санаториях).
Меры профилактики:
Учтите, перечисленные методы профилактики не гарантируют стопроцентной защиты от развития артрита. Более того, псориатический артрит очень часто развивается даже при идеальном соблюдении таких мер, но все же в целом риски развития болезни уменьшаются.
Псориатический артрит — распространенное хроническое заболевание суставов, связанное с кожной болезнью под названием псориаз. Варианты лечения больных значительно изменились за последнее десятилетие. Чтобы не допустить деформации суставов, каждый пострадавший должен знать как лечить псориатический артрит. Клинические исследования позволяют понять истинную ценность НПВП для артрита суставов. Широко применяются биологические агенты и ингибиторы фактора некроза опухоли. Стратегия лечения носит индивидуальный характер. Постепенно на фармацевтический рынок внедряют новые агенты, способствующие обеспечению лучших перспектив в будущем для пациента.
Псориатический артрит вылечить невозможно. При помощи лекарств можно предупредить острые приступы артрита и замедлить прогрессирование болезни. Нестероидные противовоспалительные препараты являются эффективным средством для многих пациентов. НПВС ингибируют боль, снимают отек и утреннюю скованность, улучшают диапазон движений суставов при псориатическом артрите. Неполный список включает в себя (в скобках указано действующее вещество):
Какие НПВП можно использовать решит врач, каждый случай индивидуален и требует особого подхода. В список препаратов для облегчения боли и воспаления может быть добавлен Ацетаминофен и Тайленол. Эти лекарства отпускаются без рецепта. Более сильные НПВП выпускаются по рецепту. Некоторые лекарства, при приеме в высоких дозах или в течение длительного периода времени вызывают проблемы в желудочно-кишечном тракте, в том числе язвы и кровотечения.
Как показывают многочисленные исследования, ингибиторы ЦОГ-2 менее проблематичны для желудка, чем НПВП. Например, Целекоксиб (Целебрекс) — это тоже НПВС, но другой вид, имеющий более сильное воздействие и меньший риск появления побочных эффектов при псориатическом артрите. Он доступен только по рецепту. Ингибиторы ЦОГ-2 уменьшают боль и воспаление с меньшим вредом желудку, но они вызывают проблемы с сердцем. Они имеют множество рисков, поэтому перед их применение следует обсудить препарат с врачом, учесть все за и против.
Новый вариант лечения псориатического артрита — ингибиторы PDE4. В настоящее время Ампремиласт одно из лучших препаратов при данном виде артрита. Новое оральное средство регулирует сложные процессы воспаления внутри иммунной клетки, что приводит к снятию отека и уменьшению боли. Препарат ингибирует фермент, известный как фосфодиэстеразы 4, или PDE4. PDE4 контролирует большую часть воспалительных действий в клетках, влияющих на уровень воспаления, связанный с псориатическим артритом. Ампремиласт следует принимать постоянно для поддержания достигнутого улучшения.
БПВП назначают для замедления потенциального повреждения суставов, вызванного псориатическим артритом. В отличие от НПВП, им требуется больше времени, чтобы начать действовать. Некоторые противоревматические препараты, снижающие боль и воспаление при псориатическом артрите, но лечение которыми вызывает много побочных эффектов:
Метотрексат — иммуносупрессивное лекарство, одобренное для лечения псориатического артрита. Он эффективен в облегчение симптомов и предотвращает разрушение сустава. Метотрексат в малых дозах, как правило, переносится хорошо. Тем не менее, лекарство имеет ряд побочных эффектов, а преувеличение дозы препарата грозит повреждением печени. Пациент, принимающий Метотрексат должен внимательно следовать инструкции врача.
Сульфасалазин, сульфамидный препарат, разработанный для лечения воспалительных заболеваний кишечника, иногда используется для псориатического артрита. Использование лекарства не рекомендуется пациентам страдающим порфирией, нарушенным метаболизмом, болезнями мочевыводящих путей. Врач может потребовать регулярные анализы крови, когда пациент находится на Сульфасалазине, который требуется для лечения псориатического артрита. Это необходимо для мониторинга количества лейкоцитов и ферментов печени. Возможные побочные эффекты: тошнота, сыпь, головная боль, боли в животе, рвота, повышение температуры и головокружение.
Если эти лекарства не принесут желаемого результата, врач назначает биопрепараты. Этот новый тип БПВП. Они блокируют белок, вызывающий воспалительный процесс в суставах. К таким биопрепаратам относят:
Эти лекарства дорогие, имеют побочные эффекты (головокружение, тошнота, рвота, боль в животе). Они снижают реакцию иммунной системы на защиту организма от инфекционного или вирусного заболевания.
Provailen представляет собой мощный гомеопатический модулятор иммунной системы, который принимают при ревматоидном и псориатическом артрите. Это натуральное средство, разработанное на травах, лекарственных грибах, витаминах и минералах. Преимущества:
Он также обеспечивает быстрое заживление. Благодаря чему поврежденная псориатическим артритом хрящевая ткань постепенно восстанавливается. В действительности, Provailen превосходит многие препараты, которые на самом деле отравляют организм и являются причиной многих болезней. Это средство успешно используется против различных видов артрита в течение многих десятилетий, только знают о нем единицы. Provailen возвращает пациентов к полноценной жизни.
Диета при псориатическом артрите играет важную роль в уменьшении воспалительного процесса. Регулируя рацион можно держать под контролем все проявления артрита. Прежде чем кардинально менять привычки в еде, проконсультируйтесь с врачом. Существует 3 подхода к диете:
По данным Национального фонда псориаза (НПФ), существует мало научных доказательств того, что диета влияет на симптомы болезни. Тем не менее, многие люди утверждают, что отказ от определенных продуктов питания помогает справиться с интенсивностью проявлений артрита. Избегайте жирное красное мясо, обработанные продукты, рафинированный сахар, пасленовые овощи (помидор, перец, картофель), молочные продукты с высоким содержанием жира.
Псориазный артрит представляет собой воспалительное заболевание, требующее правильного подхода к лечению и питанию. Вот некоторые рекомендации, которые следует соблюдать при этой болезни:
Кроме того, необходимо включить в рацион витамины. Исследования не показали прямой связи между витаминами и биологически активными добавками при псориатической болезни суставов. Однако врачи отмечают, что они помогают очистить кожу и облегчают боль. Пищевые добавки продаются в капсулах, таблетках, порошках и жидкостях. Глюкозамин может помочь в формировании и восстановлении хрящей и, возможно, уменьшит воспаление. Хондроитин повышает упругость хрящевой ткани и тормозит ее разрушение.
Врачи настоятельно рекомендуют добавлять в рацион витамин D. Самым безопасным источником витамина D является рыбий жир, лосось, скумбрия, апельсиновый сок, яйца, сыр, витаминизированные каши.
Защитить суставы от разрушения и воспаления можно при помощи народных средств. Успешно зарекомендовали себя травы, использующиеся для ванн. Ромашка, крапива, липа, корень аира, кора ивы и череда обладают удивительными свойствами. Принимать ванну с добавлением одной из перечисленных трав следует 15–30 минут, желательно каждый день. Лечение псориатического артрита народными средствами менее дорогостоящее, по сравнению с препаратами. Вот несколько эффективных рецептов:
Помимо лечения народными средствами, обязательно много отдыхайте, хорошо питайтесь и избегайте сильных нагрузок на суставы.
Поделиться статьей: