Атопический дерматит — симптомы и лечение у взрослых
Псориаз или дерматит: как отличить?
Причины появления и симптомы болезней
Атопический, себорейный дерматит, а так же псориаз имеют общую черту — стрессовые ситуации, нервные расстройства, страхи и иные волнения являются причиной обострения заболевания.
Дерматиты представляют собой больше аллергический недуг, но так же провоцируют сбои в иммунной и эндокринной системах. Себорейный дерматит проявляется в местах активной работы сальных желез, он имеет воспалительный характер. Атопический же передается по наследству, сопровождается частыми обострениями.
Последние исследования показали, что причиной нейродермита (атопического дерматита) могут стать эндогенные факторы, также являющиеся причиной появления псориаза.
Ученые установили, что для того чтобы выяснить у таких болезней как псориаз и дерматит отличия, необходимо рассматривать по отдельности симптоматику, причины появления недуга, диагностические методы.
Объединяют обе патологии причины появления, среди которых выделяют:
- нервное расстройство;
- стрессовые ситуации;
- страхи;
- чрезмерное волнение.
Несмотря на схожие провоцирующие факторы, дерматит считается аллергическим проявлением, даже если имеются проблемы функционирования иммунной системы и эндокринных органов. Невроз и аллергия считаются основными факторами, провоцирующими дерматитные высыпания. В последнее же время, медики считают, что природа болезни неразрывно связана с эндогенным фактором, так же как и у псориаза.
Отличие псориаза от дерматита наблюдается как в масштабном, так и в районном распространении. Псориазная патология особенно распространена в Европе и северных государствах. Дерматит же зачастую поражает население Японии и американский городов. В России же от псориаза страдает более двух процентов населения, а от дерматита около шести.
Если исследовать, чем отличается одна болезнь от другой, то стоит обратить внимание на возрастные категории основной массы заболевших.
Дерматические высыпания зачастую утяжеляют астму с ринитом либо поллиноз. В то время как псориаз может отличаться самостоятельным течением или сопровождением артритов псориазного течения.
Основное отличие псориаза от дерматита заключается в области поражений на участках эпидермиса. Также значительно различаются симптомы патологических процессов. У псориазных бляшек округлая, овальная либо каплевидная форма. Иногда пораженные участки сливаются в одно общее пятно. На первых этапах заболевания на коже могут появиться прыщи, которые в дальнейшем расползаются в ширину.
Отличие псориаза от себореи
Атопический дерматит вызывает действие аллергена, который можно определить при помощи специальных проб. Аллергеном может оказаться любое вещество, наиболее часто это продукты питания, пылевые клещи, шерсть домашних животных, бытовая пыль, косметические средства.
С возрастом болезнь проходит самостоятельно: у многих его симптомы исчезают к пубертату, у большинства пациентов – к 30 годам. На данный момент не описано ни одного случая атопии у лиц 50 лет.
Наследственный фактор играет роль, но даже у людей, не имеющих отягощенного аллергологического анамнеза, есть риск до 20% заболеть.9 из 10 случаев патологии зафиксировано у детей младше 7 лет. Атопический дерматит в 60% случаев манифестирует у детей первого полугодия жизни.
Как отличить псориаз от дерматита — главная проблема не только пациентов, но и медиков. На самом деле определить правильно имеющееся заболевание можно лишь путем выявления характерных для него симптомов. Болезненность, зуд и сыпь в этом случае нет смысла брать во внимание. Отличаться псориаз и себорейный дерматит могут таким образом:
- Дерматит и псориаз различаются по своей локализации. Первый недуг обычно затрагивает щеки, подбородок, паховые и подмышечные впадины. А вот второй способен поразить любой участок тела.
- Чтобы узнать, псориаз или себорейный дерматит не дает человеку покоя, следует обратить внимание на состояние кожи. Для первой болезни характерно появление грубых наслоений, которые напоминают корочку. Они имеют сероватый цвет и без проблем снимаются с кожного покрова. На дерматиты указывают корки желтого цвета.
- Различие дерматита от псориаза заключается еще и в том, что он на протяжении долгого времени способен оставаться в неизмененном виде. А вот псориаз довольно быстро прогрессирует, заражая здоровые участки кожи.
Многие путают нейродермит и псориаз. От первого чаще всего страдают дети, столкнувшиеся с проблемой переходного возраста. На начальных стадиях его легко вылечить, что нельзя сказать о псориазе, который обычно принимает хроническую форму.
Кожные недуги могут иметь грибковую природу. Поэтому они передаются через контакт от одного человека к другому. К числу подобных заболеваний относят лишай.
Чем отличается псориаз от лишая? А тем, что аутоиммунная болезнь не способна передаваться от человека к человеку через прикосновения и пользование общими вещами. Она имеет совершенно иную природу. Именно поэтому важно научиться различать лишай от псориаза, чтобы обезопасить себя от возможного заражения.
Заподозрить размножение болезнетворного грибка можно по таким признакам:
- сильный зуд в области пальцев рук и ног;
- покраснение кожи вокруг ногтевой пластины;
- изменение цвета ногтевой пластины.
При обнаружении этих симптомов необходимо незамедлительно обработать все предметы, к которым прикасался больной. Ведь через них могут заразиться остальные.

Себорейный псориаз имеет похожие симптомы. Вот только он вызывает сильное утолщение кожи, которое становится похожим на мозоли.
Удалить самостоятельно его практически невозможно. А при развитии грибковой инфекции появляются небольшие пузыри, в которых скапливается жидкость.
Себорею, или как ее еще иногда называют себорейный дерматит, от псориаза нелегко отличить. Особенно когда недуг начинает поражать кожу головы. Оба заболевания характеризуются сильным зудом на пораженных участках и появлением огромного количества перхоти, напоминающей крупные чешуйки белого цвета. Кроме головы, недуг поражает брови и места, где у мужчин растет борода и усы.
Вышеуказанную болезнь на начальных стадиях реально вылечить при помощи специального шампуня. Недуг должен отступить и очень долго о себе не напоминать. Но от псориаза так легко не избавиться. Для его лечения придется пройти курс приема медикаментов.
Неспециалисту достаточно сложно заметить различия между этими двумя заболеваниями. Дерматит и псориаз характеризуются практически одинаковой симптоматикой, однако есть несколько нюансов в проявления этих заболеваний.
Так, при псориазе высыпания лишены четких контуров. Граница между здоровой и воспаленной кожей видна явно, но высыпания характеризуются неправильной формой.
При себорейном дерматите зоны поражения всегда имеют четкие контуры и правильную форму. В большинстве случаев участки воспаления при дерматите круглые либо овальные, в то время как при псориазе возможны рваные контуры вокруг воспаленной области.
Для псориаза характерно образование уплотнений (бляшек). Себорейный псориаз внешне не бросается в глаза, но при прощупывании обнаруживается плотная структура высыпаний.
При себорейном дерматите образуются плотные корочки, но не бляшки. Корочки отличаются по цвету от здоровой кожи – они желтоватые, их поверхность маслянистая и блестящая. Дополнительно может присутствовать дискомфорт – чувство стянутости, зуд пораженной области.
Эти две болезни в первую очередь отличаются симптоматикой, по которой врач способен определить разновидность патологического процесса. Несмотря на то, что оба недуга сопровождаются высыпаниям, покраснением кожи и зудом, отличить их достаточно легко. Вид сыпи указывает на определенное заболевание.
Но для того чтобы болезнь не стала хронической и не вызвала осложнений, необходимо отправиться к доктору как только появилось недомогание с характерными признаками на кожном покрове. Медикаментозное лечение будет подобрано в зависимости от основных признаков и от вида воспаления.
Ошибочная терапия может привести к необратимым негативным последствиям. Сложность лечения состоит в том, что болезни сказываются на кожных покровах, но препаратов для наружного применения будет недостаточно.
Терапия должна быть комплексной, во время которой не только устраняются основные симптомы, но и укрепляется иммунная система.
Виды псориаза
Определить вид болезни можно во время обследования. Врач осматривает места поражения, объективно оценивая их тяжесть. На коже видны воспаленные участки, напоминающий лишай. Появление бляшек свидетельствуют о псориатическом происхождения болезни. Это не заразная патология. Все формы псориаза делятся непустулезные и пустулезные.
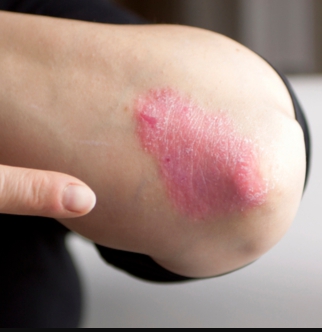
К непустулезным формам относятся:
- простая, или обыкновенная;
- эритродермическая.
К пустулезным формам:
- генерализованная пустулезная (болезнь фон Цумбуша);
- ладонно-подошвенный псориаз (болезнь Барбера);
- аннулярная форма;
- псориатическое импетиго.
Псориаз – это хроническое заболевание, характеризующееся скачкообразным типом течения. После длительной ремиссии наступает обострение. На коже появляются глубокие кровоточащие эрозии, которые легко инфицируются.
Псориаз следует лечить при появлении первых симптомов.
Симптоматика псориаза
Различие симптомов между болезнями заключается в:
- Местах появления очагов поражения на теле. Дерматоидные высыпания чаще всего локализуются в области подколенных, локтевых сгибов, а так же в паховой области. Псориазные бляшки могут появиться на любом участке тела (в том числе и на внутренних органах), кроме как на ладонях и стопах (исключение — ладонно-подошвенная форма).
- Их форме. Бляшки при псориазе имеют округлые, каплевидные формы, могут объединяться в одну крупную бляшку. Дерматит проявляется в виде мелких прыщиков, со временем переходящими в эрозийное состояние, на стопах появляются глубокие морщины и трещины.
- Влиянии на ногтевые пластины. При этих заболеваниях они также подвержены изменению — при дерматите они становятся гладкими, псориаз же приводит к ломкости, искривлению формы ногтя, образованию рельефной поверхности.
- Выпадении волос. При дерматитах может происходить выпадение волос на затылочной части головы, в то время как псориаз на состояние, а так же количество волос влияния не оказывает.
Под псориазом понимается воспаление эпидермиса неинфекционной природы. Заболевание может принимать различные формы, поэтому самостоятельно диагностировать болезнь бывает сложно.
Сомнения не вызывает только вульгарный псориаз – форма заболевания, проявляющаяся образованием характерных узелков на коже. Со временем узелки сливаются, образуя крупные островки шелушащегося эпидермиса (псориатические бляшки).
В то время как вульгарный псориаз всегда начинается с поражения кожи сгибателей (локти, колени), себорейная форма заболевания поражает кожу голову. Интересно, что себорейный псориаз может выступать как одним из симптомов вульгарной формы заболевания, так и быть единственным проявлением заболевания кожи.
В первом случае болезнь характеризуется всеми симптомами псориаза, а при скоблении бляшек на коже подтверждается псориатическая триада симптомов.
Дерматит всегда вызван какими-то конкретными причинами. Возбудитель себорейного дерматита – это дрожжеподобный грибок Малассезия – условно-патогенная микрофлора, всегда присутствующая на коже человека.
Симптомы себорейного дерматита во многом схожи с симптоматикой псориаза волосистой части головы, что сильно затрудняет постановку диагноза. Чем отличается псориаз от себорейного дерматита сложно понять, изучая симптомы на фото, однако опытному дерматологу не составит труда выявить тип заболевания кожи у пациента.
При дерматите кожы головы может присутствовать зуд. Характерный симптом – это плотные корочки на границе лба и кожи головы. Дерматит может поражать ресницы, брови, очаги воспаления нередко обнаруживаются за ушами.
Развитие себорейного дерматита может быть обусловлено:
- дисбалансом гормонов;
- стрессом;
- нарушениями работы нервной системы;
- заболеваниями желудка;
- снижением иммунитета.
Все эти факторы способствуют усиленной активности сальных желез волосистой частью головы и увеличению популяции дрожжеподобных грибков.
Себорейный дерматит может распространяться на кожу лица. В этом случае возможно образование сыпи, покрытой плотной корочкой. Именно этот симптом часто принимают за проявление псориаза.
Отличия в диагностике и лечении болезней
Для диагностики псориаза и основных видов дерматитов можно использовать сравнительный анализ основных симптомов и признаков, которыми они отличаются.
Признаки | Дерматит | Псориаз | Нейродермит | Атопический дерматит |
Причины заболевания | Провоцирующие факторы:
|
|
| Специфический аллерген. |
Возраст больных | Любой. | Первые проявления с 17-20 лет. | Первые симптомы в детском возрасте. | Начало заболевания до 2 лет. |
Морфология сыпи | Разнообразная:
| Выделяют следующие типы: | Небольшие папулы, не склонные к образованию жидкости (сухая сыпь). | Выраженная эритема с образованием папул и пузырьков, выделяющих большое количество жидкости. |
Локализация сыпи | На месте воздействия раздражителя. |
| При ограниченной форме:
| Сыпь распространяется на все тело с преимущественной локализацией в складках кожи. |
Зуд кожных покровов | Только в области поражения. | Отмечается в области бляшек при инициализации регенерации. | Распространенный сильный зуд даже при незначительных высыпаниях. | Сильный зуд в течение всего периода высыпаний. |
Специфические диагностические критерии | Контакт с раздражающим веществом | Наличие псориатической триады:
|
| Воздействие определенного аллергена. |
Мокнущая стадия | Характерна | Нехарактерна | Нехарактерна | Характерна |
Гистологические признаки |
|
|
|
|
Ранняя диагностика заболевания и своевременное лечение обеспечивают благоприятное течение псориаза, позволяя вести привычный образ жизни людям, страдающим недугом.
В любом случае, вне зависимости от того, какое заболевание у пациента обнаружено, псориаз или дерматит, лечить должен только врач. Пациент самостоятельно, в домашних условиях может лечиться только народными средствами: например, применяя ванну, примочки, или другие препараты, основанные на растительных производных.
Категорически запрещается самостоятельно принимать любые лекарственные препараты, в том числе гормональные, а также пользоваться гормональными мазями и кремами без разрешения врача. Всё это может привести тяжелым последствиям, вызвать резистентность к лекарственным препаратам и утяжелить течение любого заболевания.
Отличия в диагностике и лечении болезней
При лечении псориаза и дерматита часто используются общие средства и методы: ПУВА-терапия, диетотерапия, использование одинаковых медикаментозных препаратов, травяных сборов.
Для устранения высыпаний на коже многие специалисты рекомендуют использовать салициловую мазь, кортикостероидные инъекционные препараты, мази. Также очаги рекомендуется смазывать смягчающими увлажняющими кремами.
Течение обоих заболеваний проходит с периодами обострения и ремиссии. Для того, чтобы ремиссия была более стойкой, рекомендуется соблюдать специальную диету — исключить сахар, все аллергенные продукты, жареные, копченые и острые блюда. Полный перечнем разрешенных и запрещенных предоставит врач.
Атопический дерматит — симптомы и лечение у взрослых
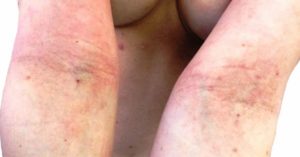 Кожные заболевания выявляются все чаще, так как современный человек контактирует со многими опасными веществами и одним из таких заболеваний является атопический дерматит.
Кожные заболевания выявляются все чаще, так как современный человек контактирует со многими опасными веществами и одним из таких заболеваний является атопический дерматит.
Красители, ароматизаторы, искусственные ткани вызывают негативную реакцию со стороны организма. И при сниженном иммунитете уже через короткое время диагностируется атопический дерматит у взрослых.
При кажущейся безобидности он способен нарушить привычный ход жизни и доставить серьезные неудобства. Чтобы избежать постоянных обострений, необходимо понять, что это такое атопичная кожа и как можно ее восстановить.
Причины развития атопического дерматита
 У многих малышей в детстве проявляется диатез, который является одной из форм аллергической реакции организма на внешние раздражители. Родители быстро замечают произошедшие изменения, корректируют рацион и занимают выжидательную позицию.
У многих малышей в детстве проявляется диатез, который является одной из форм аллергической реакции организма на внешние раздражители. Родители быстро замечают произошедшие изменения, корректируют рацион и занимают выжидательную позицию.
Вместо ожидания в таких случаях необходимо обязательно посетить специалиста, который поможет вычислить раздражитель и назначит соответствующее лечение. Без этого ксероз детей со временем превращается в нейродермит у взрослых.
Причины развития атопического дерматита:
- Наследственный фактор.
- Контакт с аллергенами.
- Употребление некачественной пищи.
- Неблагоприятная экологическая обстановка.
- Неконтролируемый прием медикаментов.
- Стрессовые ситуации.
- Чувствительность кожных покровов к внешним раздражителям.
- Различные нарушения эпидермиса.
- Гиподинамия.
Причиной дискомфорта может стать сильная аллергическая реакция на медикаменты, используемые для лечения чесотки. Данная форма патологии называется постскабиозный дерматит, а от его появления не застрахован никто.
Единственный способ избежать болезни – это своевременное посещение медицинского учреждения и отказ от самолечения
.
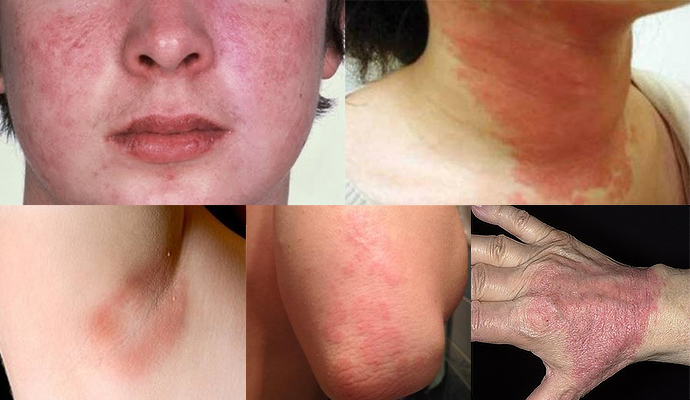
Если человек постоянно пребывает в активном состоянии, он защищает себя от проявлений атопического дерматита. Люди же со сниженным иммунитетом, склонные к пассивному отдыху, имеют больше шансов встретиться с этим раздражающим заболеванием. Также специалисты рекомендуют учитывать семейный анамнез, так как патология часто передается по наследству.
Если у человека диагностирован аллергический ринит, если у него имеется какая-то пищевая аллергия, атопический дерматит развивается быстрее. В таких случаях диагностика затруднена, так как признаки одной патологии перекрывают проявления другой.
Из-за этого при любом дискомфорте следует обращаться к специалисту, а не заниматься самолечением. Тем более, что только аллерголог сможет установить истинную причину, спровоцировавшую атопический дерматит.
Стадии развития патологии
В зависимости от возраста пациента различают следующие стадии атопического дерматита:
- Младенческая.
- Детская.
- Взрослая.
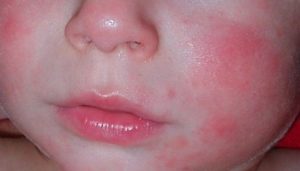
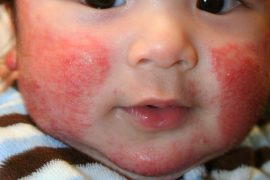
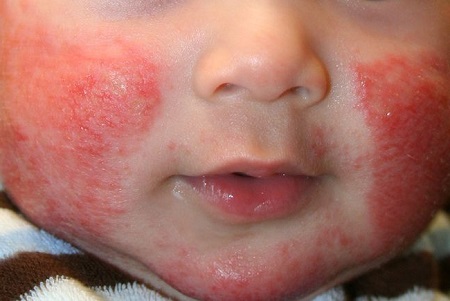
У малышей до двух лет высыпания появляются чаще всего на лице, а уже затем распространяются дальше. Пораженный участок становится красным, покрывается пузырьками, которые сливаются в мокнущие пятна. На смену им приходит чрезмерная сухость кожных покровов, когда поражение обнаруживается на лице, шее, руках, в складках на сгибах локтей и коленей.
Заболевание имеет возрастные отличия. Патология у новорожденного и годовалого ребенка протекает по-разному. Подробнее про атопический дерматит у грудничков можно в .
У детей с двух до двенадцати лет атопичный дерматит проявляется чрезмерной сухостью кожи. На теле появляются четко очерченные участки с сухими, загрубевшими пятнами, на которых могут появляться микротрещины. Когда воспаление уходит, на коже остается легкая пигментация.
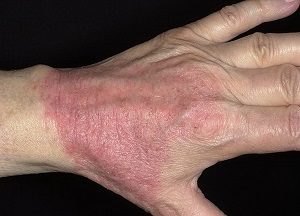
У взрослых атопическая экзема вызывает сильные высыпания в виде пузырьков или сухих шелушащихся пятен, которые занимают огромные площади. Появление трещин сопровождается сильной болью, поэтому лечение необходимо начинать незамедлительно при первых симптомах.
Симптоматика атопического дерматита
Атопия кожи сопровождается сильным зудом, повышенной сухостью и воспалениями. Красные пятна иногда появляются на спине в верхней части, но чаще поражают лицо, шею и руки.
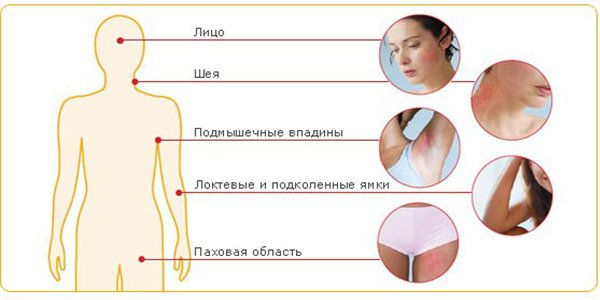
Маленькие дети сталкиваются с высыпаниями на попе, что свидетельствует об острой реакции на материал одежды или синтетические моющие средства. У многих больных шелушение и загрубение кожных покровов встречается на локтях, что особенно беспокоит женщин.
Симптомы атопического дерматита:
- Нестерпимый зуд, который усиливается в ночное время.
- Сухость кожного покрова.
- Гнойники.
- Мокнущие эрозии.
- Атопическое лицо.
Из-за сухости кожи человеку хочется постоянно расчесывать пораженные участки. На теле появляются характерные травмы, через которые может проникнуть инфекция.
В таких случаях атопический дерматит сопровождается массовым образованием гнойников. Из-за расчесывания появляются мокнущие эрозии, что провоцирует развитие различных кожных заболеваний.
Даже во время ремиссии кожа отличается по цвету от здоровых участков, а поставить точный диагноз позволяет изменившееся лицо. Когда человек долго сражается с атопическим дерматитом, его лицо становится бледным и изнеможенным. Веки обзаводятся ярко выраженными складками, а брови истончаются.
Заболевание носит волнообразный характер, когда ремиссии сменяются обострениями. Без своевременного лечения площадь поражения с каждым обострением будет увеличиваться, а состояние больного усугубится. Также следует помнить, что сыпью на коже проявляются другие заболевания, которые могут быть заразными. Из-за этого диагностику проводит только специалист.
Особенности диагностики
Как только человек обнаружил у себя кожные высыпания, которые зудят и распространяются по телу, ему следует обратиться к дерматологу. Специалист сможет поставить предварительный диагноз и назначить дополнительные виды обследований.
Диагностика включает в себя:
- Визуальный осмотр.
- Сбор семейного анамнеза.
- Общий и биохимический анализ крови.
- Соскоб кожи в пораженных местах.
- Проведение аллергических проб.
Визуальный осмотр позволяет оценить степень поражения, определить участки, где локализуется сыпь. Сбор семейного анамнеза помогает установить вероятность развития атопического дерматита.
Соскоб необходим для исключения таких заболеваний, как розовый лишай, и чесотка. Биохимический анализ крови выявляет повышенный уровень иммуноглобулина E, а аллергические пробы находят виновника обострения.
Аллергические пробы характеризуются безболезненностью. Для их проведения необходимо снять острое воспаление, чтобы получить правдивые результаты. Под кожу небольшими шприцами вводят малые порции аллергенов, после чего ожидают реакции.
Если на месте введения вещества появился большой пузырь, который не спадает, аллерген считается выявленным. В дальнейшем исключение контакта с раздражителем позволит избежать обострений.
Атопический дерматит — видео
Лечение атопического дерматита
Правильно истолковать симптомы и лечение подобрать может только специалист. Самостоятельные попытки определить заболевание заканчиваются неудачами.
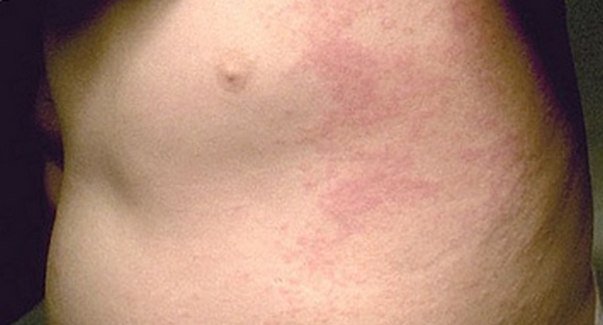
Человек избавляется только от внешних проявлений, а в это время атрофический дерматит продолжает свое развитие. Исправить ситуацию помогает только комплексное воздействие, которое включает применение препаратов для наружного и внутреннего использования.
Чем лечить на теле взрослого:
- Антибактериальными или противогрибковыми кремами.
- Кортикостероидами при сложном течении.
- Цинковой мазью.
- Гипоаллергенными увлажнителями.
Диффузный дерматит, особенно в пожилом возрасте, сопровождается сильным зудом. Также больных беспокоит чрезмерная сухость кожи и наличие воспалений, от чего избавляют крема, лосьоны и мази на гормональной основе.
Внимание! Все препараты на гормональной основе принимаются не больше двух недель и назначаются лечащим врачом.
Противоаллергические косметические препараты увлажняют кожу, маскируют недостатки и предотвращают обострение. В современной косметологии применяется слишком много ароматизаторов, отдушек и красителей, что становится причиной раздражений и высыпаний.
Как только косметика заменяется на натуральную, патологические процессы замедляются.
Для внутреннего применения назначаются следующие виды препаратов:
- Антигистаминные (Тавегил, Супрастин, Диазолин).
- Сорбенты (активированный уголь, Энтеросгель).
- Успокоительные средства (Персен, валерьяна, пустырник).
- Ферментные (Панкреатин, Мезим-форте, Фестал).
- Антибиотики.
Конкретные препараты подбираются с учетом проявлений заболевания, наличия осложнений и возраста пациента. При сложном течении патологии капельницы при атопическом дерматите назначаются на протяжении одной-двух недель, до снятия острого периода. Для достижения стойкой ремиссии рекомендуется соблюдать специальную диету, а также профилактически пропивать витаминные комплексы.
Лечение — видео
Рекомендуемая диета
Если у человека диагностирован атопический дерматит, следует придерживаться специальной, гипоаллергенной диеты. Она позволяет снизить нагрузку на организм и предотвратить рецидивы. При аллергическом происхождении атопический дерматит отступает, а о наличии заболевания говорят только небольшие пигментные пятна на коже.
Диета предполагает:
- Отказ от употребления блюд с красителями, консервантами и ароматизаторами.
- Исключение из рациона цитрусовых, шоколада, какао и меда.
- Уменьшение количества жирной рыбы в рационе.
- Запрет на копчености, соленья, маринады и консервированные продукты.
Точная диета со списком разрешенных и запрещенных продуктов составляется специалистом с учетом выявленных аллергенов. Обязательным является прием витаминов для укрепления иммунитета и повышение защитных функций организма.
Для вас мы подготовили, которое составляли наши специалисты. Не затягивайте с лечением и питанием! Будьте здоровы.
Возможные осложнения при атопическом дерматите у взрослых
Без соответствующего лечения повышается вероятность осложнений, большая часть которых связана с проникновением инфекции в места расчесов. Развивается пиодермия, проявляющаяся гнойными высыпаниями на всей поверхности тела.
У детей часто обнаруживается грибковая инфекция. Дрожжевой характер заболевания предполагает длительное лечение противогрибковыми препаратами.
Одним из вариантов осложнения считается герпесная инфекция, которая поражает преимущественно лицо. Однако она легко распространяется на слизистые оболочки, проявляясь в лобковой области, на половых органах и животе. Вирус герпеса ослабляет иммунитет, снижает защитные возможности организма и становится причиной частых простудных заболеваний.
Профилактика
Атопический дерматит нуждается в соблюдении определенных профилактических мер. Чтобы оптические проявления не беспокоили, требуется закаливание, диета и прием витаминных комплексов. Они помогают повысить иммунитет, за счет чего реакция на раздражающие вещества будет не такой острой.
Полезные советы для борьбы с атопическим дерматитом:
- Больше гулять на свежем воздухе.
- Заниматься спортом.
- Следить за собственным самочувствием.
- Носить белье и одежду из натуральных материалов.
- Пользоваться гипоаллегенной косметикой.
- Закаляться и пить витамины.
Если человек будет вести здоровый образ жизни, он не узнает, как выглядит атопический дерматит. При склонности же к этому заболеванию необходимо отказаться от вредных привычек, позабыть о быстрой еде – и тогда внешние проявления дерматита отступят.
Атопический дерматит
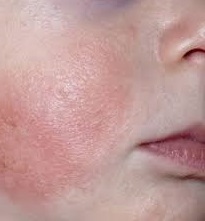 Атопический дерматит – одно из самых распространенных и тяжелых аллергических заболеваний, и самое частое аллергическое поражение кожи.
Атопический дерматит – одно из самых распространенных и тяжелых аллергических заболеваний, и самое частое аллергическое поражение кожи.
Данные статистики указывают, что распространенность заболеваемости атопическим дерматитом превышает 12% (то есть из 100 человек 12 страдают атопическим дерматитом). Не смотря на огромный шаг вперед, сделанный в этой области за последние годы, лечение атопического дерматита является достаточно сложной проблемой и требует совместной работы врача, больного и членов его семьи.
В настоящее время атопический дерматит может прятаться под названиями экзема, нейродермит. Иногда его ошибочно называют аллергическим дерматитом или диатезом.
Распространенность
Распространённость АтД среди развитых стран 10-20 %. Манифестация симптомов АтД у детей отмечается в возрасте 6 месяцев в 60 % случаев, до 1 года в 75 %, до 7 лет в 80-90 %. В течение последних десятилетий наблюдается существенный рост заболеваемости АтД, усложняется его течение, отягощается исход. В XX веке была подтверждена связь АтД, поллиноза и бронхиальной астмы, которую обозначили термином «атопическая триада».
Сочетание АтД с бронхиальной астмой наблюдается в 34 % случаев, с аллергическим ринитом — в 25 %, с поллинозом — в 8 %. АтД может быть дебютом «аллергического марша», когда в дальнейшем у таких пациентов формируются другие атопические заболевания: пищевая аллергия, бронхиальная астма, аллергический ринит. АтД, связанный с пищевой аллергией, ускоряет прогрессирование «аллергического марша».
Что это такое?
Атопический дерматит — хроническое воспалительное заболевание аллергической природы, главными признаками которого является сыпь на коже экссудативного и/или лихеноидного типа, сильный зуд и сезонность.
Атопией называют генетическую предрасположенность к выработке избыточного количества иммуноглобулина Е в ответ на контакт с аллергенами окружающей среды. Термин «атопия» происходит от греческого слова, означающего чужеродный. Проявлениями атопии являются различные аллергические заболевания и их сочетания. Термин «аллергия» часто используется как синоним аллергических заболеваний, медиатором которых является иммуноглобулин Е, но у части больных этими заболеваниями уровни этого иммуноглобулина оказываются нормальными, и тогда выделяется не опосредованный иммуноглобулином Е вариант течения заболевания.
Причины возникновения
Атопический дерматит развивается у 80% детей, у которых этим заболеванием страдают мать и отец; если только один из родителей — у 56%; при наличии заболевания у одного из родителей, а у второго имеется патология органов дыхания аллергической этиологии — почти у 60%.
Часть авторов склоняется к тому, что аллергическая предрасположенность является следствием комплекса различных генетических нарушений. Например, доказано значение врожденной недостаточности ферментативной системы пищеварительного тракта, что приводит к неполноценному расщеплению поступающих продуктов. Нарушение моторики кишечника и желчного пузыря, развитие дисбактериоза, расчесывание и механическое повреждение эпидермиса способствуют формированию аутоантигенов и аутосенсибилизации.
Основные причины атопического дерматита следующие:
- Генетическая предрасположенность. Этот фактор стоит на первом месте. Если у обоих родителей были проблемы с кожей в раннем детстве, то шансы, что у ребенка будет дерматит, повышаются до 80%.
- Характер пищи. Одна из часто встречающихся причин. Дерматит у новорожденных может появиться с первых дней жизни, если кормящая мама употребляет высокоаллергенные продукты. У грудничка может возникнуть реакция на искусственное питание с содержанием лактозы, при переходе на другую смесь или ее частой смене.
- Объем пищи. Обычно мамы обращают внимание на то, что съел малыш. Однако не менее важно задавать другой вопрос: сколько съел ребенок? Проблема перекорма существует у многих детей, особенно если они попадают в ласковые руки заботливых бабушек. Почему переедание приводит к дерматиту? При большом объеме пищи не хватает ферментов для расщепления белка. Нерасщепленный белок приводит к выработке антител (иммуноглобулинов Е). В конкретном организме при конкретном воздействии среды иммуноглобулины приводят к гиперчувствительности организма, становятся аллергенами. Если же ребенок съел нормальное для своего возраста количество пищи, у него не появляется нерасщепленных белков, и вся эта сложная иммунная реакция не случается.
- Особенности течения беременности и родов. Гипоксия плода во время внутриутробного развития, асфиксия, инфекционные заболевания, которые перенесла женщина при беременности, характер питания — все это может спровоцировать появление дерматита в дальнейшем.
- Тип кожи. Светлокожие дети больше склонны к атопическому дерматиту. Интересный факт, что у детей негроидной расы высыпания чаще бывают сверху на локтях и коленках, у евразийцев, наоборот, в локтевых и подколенных сгибах.
- Условия внешней среды. Если воздух в комнате слишком сухой и жаркий, высока вероятность того, что у ребенка появится дерматит.
- Наличие заболеваний пищеварительной системы. Острые и хронические гастриты, колиты, панкреатиты, глистные инвазии, кишечные инфекции могут привести к дисбактериозу. Рост патогенной микрофлоры провоцирует возникновение различных кожных проблем. Токсины и аллергены поражают слизистую кишечника и проникают через ее стенки в кровь.
- Раннее введение прикорма. У грудничка может возникнуть индивидуальная непереносимость каких-то продуктов, например, злаковых или цельного коровьего молока. Чаще возникает пищевая аллергия на красные, оранжевые фрукты и овощи. Также аллергия часто бывает на экзотические фрукты, в которых есть нетипичный для местной среды аллерген.
- Бытовые аллергены. Часто становятся причиной контактного дерматита у детей. Спровоцировать поражения кожи могут: стиральный порошок, средства по уходу за младенцем, лекарства, освежители воздуха, все средства бытовой химии, пыль, комнатные растения, домашние животные, бытовые клещи.
- Повышенное потоотделение. Если ребенок много двигается, а в комнате при этом выше 20°C, то он много потеет. Повышенное потоотделение приводит к пересыханию кожи, которая становится уязвимой и гиперчувствительной.
- Экологическая обстановка. Цивилизация подарила много благ, но не меньше вредных и опасных токсических веществ, которые загрязняют воздух, воду, почву. Это выхлопные газы, испарения тяжелых металлов, пестициды, выбросы производства, повышенная радиация, электромагнитные поля.
- Пищевые добавки и красители. Чем больше «химии» в еде, тем выше риск дерматита. К сожалению, современная пищевая промышленность не обходится без красителей, различных добавок, консервантов, которые якобы считаются безвредными для детей. Проверить качество еды в сегодняшних условиях трудно. Нужно лишь максимально снизить потенциально вредные продукты в рационе ребенка.
- Слишком тщательная гигиена. Кожа человека покрыта липидным (жировым) слоем. Эта пленка выполняет важную функцию — защищает от пересыхания. Мыло смывает жиры с поверхности и сильно пересушивает нежную детскую кожу. Поэтому есть такая житейская мудрость: чем грязнее дитя, тем здоровее. Это не призыв к антисанитарии. Скорее, к здравому смыслу.
- Эмоциональное состояние ребенка. Возбужденность, повышенная тревога, постоянный страх могут привести к неврологической экземе у ребенка. Чаще всего она встречается у детей младшего школьного и подросткового возраста. Также склонность к дерматиту зависит от типа личности и степени стрессоустойчивости, от общей атмосферы в семье, взаимоотношений с близкими и сверстниками.
- Климатические условия. Чаще обострения бывают осенью, зимой и весной, когда гуляют вирусные инфекции, иммунная система напряжена, начинается авитаминоз. Кроме того, холодное время года — это еще и отопительный сезон с сухим воздухом в квартирах. Также известно, что весной начинают больше хлорировать воду. Эти факторы влияют на состояние кожи малыша.
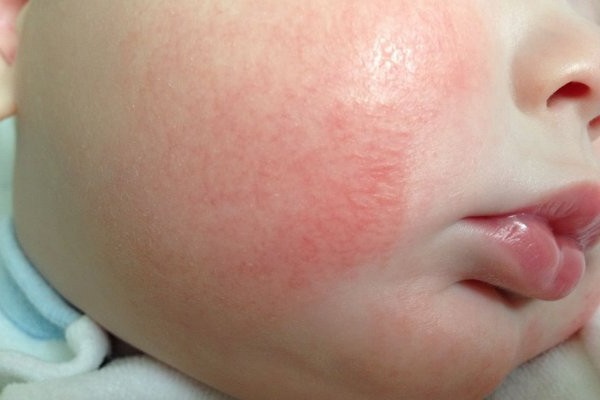
Клиническое течение
Общепринятой классификации атопического дерматита и объективных лабораторных и инструментальных методов диагностики заболевания не существует. Диагноз базируется преимущественно на клинических проявлениях — типичных морфологических изменениях кожи и их локализации.
В зависимости от возраста различают следующие стадии заболевания:
- младенческая, развивающаяся в возрасте 1,5 месяцев и до двух лет; в числе всех заболевших атопическим дерматитом эта стадия составляет 75%;
- детская (в 2-х – 10-летнем возрасте) — до 20%;
- взрослая (после 18 лет) — около 5%; начало заболевания возможно до 55 лет, особенно среди мужчин, но, как правило, это уже обострение болезни, начавшейся в детстве или младенчестве.
В соответствии с клиническим течением и морфологическими проявлениями выделяют:
- Начальную стадию, развивающуюся в детском возрасте. Она проявляется такими ранними признаками, как ограниченное покраснение и отечность кожи щек и ягодичных областей, которые сопровождаются легким шелушением и образованием желтых корочек. У половины детей с атопическим дерматитом на голове, в области большого родничка, образуются жирные мелкие чешуйки перхоти, как при себорее.
- Стадию обострения, состоящую из двух фаз — выраженных и умеренных клинических проявлений. Она характеризуется выраженным зудом, наличием эритемы (покраснение), мелких пузырьков с серозным содержимым (везикулы), эрозий, корок, шелушения, расчесов.
- Стадию неполной или полной ремиссии, при которых симптомы заболевания исчезают, соответственно, частично или полностью.
- Стадия клинического (!) выздоровления — отсутствие симптомов болезни на протяжении 3-7 лет (в зависимости от тяжести ее течения).
Существующая условная классификация включает также оценку распространенности и степени тяжести болезни. Распространенность дерматита определяется площадью поражения:
- до 10% — ограниченный дерматит;
- от 10 до 50% — распространенный дерматит;
- свыше 50% — диффузный дерматит.
Степени тяжести атопического дерматита:
- Легкая — поражения кожи носят локальный характер, рецидивы возникают не более 2-х раз в 1 год, длительность ремиссий составляет 8-10 месяцев.
- Средняя — дерматит распространенный, обостряется до 3-4 раз в течение 1 года, ремиссии длятся по 2-3 месяца. Характер течения — достаточно упорный, трудно поддающийся коррекции лекарственными препаратами.
- Тяжелое течение — поражение кожных покровов распространенное или диффузное, нередко приводящее к тяжелому общему состоянию. Лечение атопического дерматита в подобных случаях требует применения интенсивной терапии. Количество обострений в течение 1 года до 5 и больше с ремиссиями 1-1,5 месяца или вообще без них.
Характер течения атопического дерматита у беременных не поддается прогнозированию. Иногда на фоне умеренной депрессии иммунитета наступает улучшение (24-25%) или изменения отсутствуют (24%). В то же время, у 60% беременных женщин наступает ухудшение, у большинства из них — на сроках до 20 недель. Ухудшение проявляется физиологическими или патологическими метаболическими и эндокринными изменениями и сопровождается изменениями в коже, волосах, ногтях.
Предполагается также, что повышенный уровень прогестерона и некоторых других гормонов при беременности приводит к повышению кожной чувствительности и зуду. Немаловажное значение имеют и повышение сосудистой проницаемости, увеличение проницаемости липидного барьера кожи в области тыльной поверхности кистей и сгибательной поверхности предплечья, психоэмоциональная неустойчивость, гестозы беременности, нарушения функционирования органов пищеварения, в результате которых происходит замедление выведения из организма токсинов.
Симптомы атопического дерматита у ребенка
Главным симптомом атопического дерматита у детей (см. фото) является сильный зуд. Кожные покровы, особенно в период «дремлющего течения» (ремиссии), отличаются сухостью и шелушением. Кожа туловища и разгибательных поверхностей конечностей покрыта блестящими, телесного цвета бляшками.
В период «дремлющего течения» единственными минимальными проявлениями атопического дерматита могут быть едва шелушащиеся пятна или трещины в области прикрепления мочки ушной раковины. Кроме того, такими признаками могут быть заеды в углах рта (хейлит), срединная трещина нижней губы, а также шелушение и покраснение верхних век.
В течении заболевания (в зависимости от особенностей в различные возрастные периоды) условно можно выделить три фазы — младенческую, детскую и взрослую.
Симптомы хронической формы
Для детей с атопическим дерматитом характерны утолщение кожи и усиление кожного рисунка, болезненные трещины на коже, особенно на ладонях и подошвах, гиперпигментация век (более темный цвет кожи на веках).
- Симптом «зимней стопы» — гиперемия и умеренная инфильтрация подошв, шелушение, трещины.
- Симптом Моргана (Денье-Моргана, складки Денье-Моргана) – углубленные морщинки на нижних веках у детей.
- Симптом «полированных ногтей» — исчезновение продольной исчерченности и характерный вид ногтя, вследствие постоянного расчеса кожи.
- Симптом «меховой шапки» — дистрофия волос затылочной области.
- Симптом псевдо Хертога – временное исчезновение волос, сначала в наружной трети, а затем и на других участках бровей у некоторых больных.
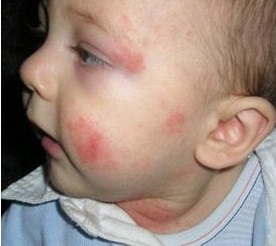
Как выглядит атопический дерматит: фото
На фото можно посмотреть, как выглядит атопический дерматиту ребенка:
Диагностика
Диагноз АтД устанавливается на основании анамнестических данных и характерной клинической картины.
Главные диагностические критерии:
- кожный зуд;
- поражение кожи: у детей первых лет жизни – высыпания на лице и разгибательных поверхностях конечностей, у детей более старшего возраста и взрослых лиц – лихенификация и расчёсы в области сгибов конечностей;
- хроническое рецидивирующее течение;
- наличие атопических заболеваний у пациента или его родственников;
- начало заболевания в раннем детском возрасте (до 2 лет).
Дополнительные диагностические критерии:
- сезонность обострений (ухудшение в холодное время года и улучшение летом);
- обострение процесса под влиянием провоцирующих факторов (аллергены, ирританты (раздражающие вещества), пищевые продукты, эмоциональный стресс и т.д.);
- повышение содержания общего и специфических IgE в сыворотке крови;
- эозинофилия периферической крови;
- гиперлинеарность ладоней («складчатые») и подошв;
- фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей);
- зуд при повышенном потоотделении;
- сухость кожи (ксероз);
- белый дермографизм;
- склонность к кожным инфекциям;
- локализация кожного процесса на кистях и стопах;
- экзема сосков;
- рецидивирующие конъюнктивиты;
- гиперпигментация кожи периорбитальной области;
- складки на передней поверхности шеи;
- симптом Dennie–Morgan (дополнительная складка нижнего века);
- хейлит.
Для постановки диагноза АтД необходимо сочетание трёх главных и не менее трёх дополнительных критериев.
Для оценки степени тяжести АтД используют полуколичественные шкалы, из которых наиболее широкое применении получила шкала SCORAD (Scoring of Atopic Dermatitis). SCORAD предусматривает балльную оценку шести объективных симптомов: эритема, отек/папулезные элементы, корки/мокнутие, экскориации, лихенификация/шелушение, сухость кожи. Интенсивность каждого признака оценивается по 4-уровневой шкале: 0 – отсутствие, 1 – слабая, 2 – умеренная, 3 – сильная.
При оценке площади поражения кожного покрова следует использовать правило «девятки», в котором за единицу измерения принята площадь поверхности ладони больного, эквивалентная одному проценту всей поверхности кожи. Цифрами указано значение площади для больных в возрасте старше 2 лет, а в скобках – для детей в возрасте до 2 лет. Оценку субъективных симптомов (ощущение зуда, нарушение сна) проводят у детей в возрасте старше 7 лет и взрослых; у детей младшего возраста оценку субъективных симптомов проводят с помощью родителей, которым предварительно объясняют принцип оценки.
Лабораторные исследования
Обязательные лабораторные исследования:
- Клинический анализ крови.
- Клинический анализ мочи.
- Биохимическое анализ крови
Дополнительные лабораторные исследования:
- Определение уровня общего IgE в сыворотке крови методом иммуноферментного анализа.
- Аллергологическое исследование сыворотки крови – определение специфических IgE к пищевым, бытовым антигенам, антигенам растительного, животного и химического происхождения.
По показаниям назначаются консультации других специалистов, проводится определение антител к антигенам лямблий, аскаридам, описторхам, токсокарам в сыворотке крови. В сложных случаях при проведении дифференциального диагноза возможно гистологическое исследование биоптатов кожи.
Дифференциальная диагностика
Атопический дерматит дифференцируют со следующими заболеваниями:
себорейный дерматит, аллергический контактный дерматит, пеленочный дерматит, псориаз обыкновенный, ихтиоз обыкновенный, микробная экзема, дерматофитии, грибовидный микоз (ранние стадии), ограниченный нейродермит (лишай Видаля), актинический ретикулоид, фенилкетонурия, энтеропатический акродерматит, синдром Вискотта-Олдрича.
Как лечить атопический дерматит?
Лечение атопического дерматита должно быть комплексным и включать медикаментозную терапию, соблюдение диеты и создание оптимального психоэмоционального окружения. В тех случаях, когда атопический дерматит является частью атопической болезни, лечение должно быть направлено на коррекцию сопутствующих патологий (бронхиальной астмы, поллиноза).
Медикаментозное лечение
Медикаментозная терапия является базовой при лечении атопического дерматита. Она включает широкий спектр медикаментов. Группы препаратов, применяемые при атопическом дерматите:
- глюкокортикостероиды;
- антигистаминные препараты;
- иммуносупрессоры класса макролидов;
- увлажняющие средства различных групп.
Антигистаминные препараты
Эти препараты оказывают противоаллергическое действие. Блокируя выброс гистамина они устраняют покраснение, снимают отек, уменьшают зуд. В основном они назначаются в таблетированной форме, но также могут назначаться в виде уколов. К этой группе препаратов относятся такие медикаменты как хлоропирамин (супрастин), клемастин, лоратадин.
Глюкокортикостероиды
Эта группа препаратов является традиционной в лечении атопического дерматита. Они назначаются как местно (в виде мазей), так и системно (внутрь в виде таблеток). Препараты этой группы разнятся по степени активности — слабые (гидрокортизон), средние (элоком) и сильные (дермовейт). Однако, в последнее время, эффективность этих препаратов ставится под сомнением, поскольку очень часто их назначение осложняется вторичной инфекцией.
Увлажняющие средства различных групп
К этой группе препаратов относятся различные средства на ланолиновой основе, а также на основе термальных вод. В основном, они увлажняют кожу. Эти средства назначаются в период ремиссии, то есть в хронический и подострый период болезни.
Также в эту группу входят препараты, которые ускоряют процесс эпителизации. Они назначаются при наличии у пациентов ранок, трещин. Как и увлажнители кожи данные препараты назначаются в хронический период атопического дерматита.
Иммуносупрессоры класса макролидов
Эти препараты, как и стероиды, оказывают иммуносупрессивный эффект. К ним относятся пимекролимус (элидел) и такролимус. Первый препарат разработан как средство местной терапии и выпускается в виде мази, второй – в виде капсул.
Мембраностабилизирующие препараты
Эти препараты назначаются в остром периоде болезни совместно с антигистаминными средствами. Они препятствуют высвобождению медиаторов аллергической реакции, таких как гистамин, серотонин. Представителями этой группы средств являются кромогликат натрия, кетотифен.
Препараты, нормализующие функцию кишечника
Эти препараты являются неотъемлемыми в терапии атопического дерматита, поскольку патологии кишечного тракта могут быть не только провоцирующими факторами, но и основной причиной атопического дерматита. В первую очередь, к таким препаратам относятся средства, впитывающие токсины из кишечника или же сорбенты (смектит, лигнин). Их назначают в острый период болезни, длительностью на 7 – 10 дней. После курса лечения сорбентами рекомендуются препараты, нормализующие флору и восстанавливающие защитные свойства кишечника. К таким препаратам относятся эубиотики (бифидумбактерин) и пребиотики (хилак форте).
Седативные средства
Постоянный, порой мучительный зуд является причиной расстройств психо-эмоциональной сферы. В свою очередь, стресс и напряжение выступают в качестве провоцирующих факторов в развитии атопического дерматита. Поэтому очень важно нормализовать эмоциональный фон пациента, чтобы предотвратить обострение атопического дерматита. С целью успокоения применяются как растительные средства, так и транквилизаторы. К первым относят настойки пустырника и пассифлоры, ко вторым – алпразолам, тофизопам.
Физиотерапевтическое лечение
Назначение физиопроцедур при атопическом дерматите должно быть строго индивидуальным, исходя их формы заболевания и особенностей организма. Лечение назначается исключительно в период ремиссии и при отсутствии осложнений (таких как инфицирование).
Физиопроцедурами, которые назначаются при атопическом дерматите, являются:
- электросон;
- электрофорез;
- парафин на очаги лихенификации;
- ультрафиолетовое облучение (УФО);
- динамические токи на паравертебральные узлы.
Также очень важно курортное лечение, поскольку для больных с атопическим дерматитом оптимальным является морской климат. Умеренные солнечные ванны продлевают период ремиссии. Так, больные со стажем замечают, что летом их болезнь отступает. Это связано с более высокой влажностью воздуха (в то же время влажность не должна быть избыточной) и лечебным действием ультрафиолетовых лучей.
Доказано что умеренные ультрафиолетовые лучи обладают иммуномодулирующим, противоаллергическим и противозудным действием. Отсутствие пыли в воздухе, умеренная влажность благоприятно воздействуют на кожу больных. Помимо солнечных ванн разрешаются сероводородные и радоновые ванны.
Диета и питание
Создание специальной гипоаллергенной, то есть лишенной аллергенов, среды, соблюдение диеты – важнейший компонент лечения атопического дерматита. Без соблюдения этих рекомендаций эффективность лечения заболевания ощутимо снижается.
Прежде всего необходимо исключить:
- мясные и рыбные бульоны,
- жареное мясо,
- шоколад, какао,
- цитрусовые (лимоны, мандарины, апельсины, грейпфруты),
- землянику, черную смородину, дыню,
- мед,
- гранаты, орехи,
- грибы,
- рыбную икру,
- пряности, копчености,
- консервированные и другие продукты, содержащие добавки консервантов и красителей.
Целесообразно добавление в пищевой рацион растительного масла (подсолнечное, оливковое и др.) до 30 г в сутки в виде приправ к салатам. Назначается витамин Ф-99, содержащий комбинацию линолевой и линоленовой кислот — в высоких дозах (4 капсулы 2 раза в день), или в средних (1-2 капсулы 2 раза в день). Препарат особенно эффективен у взрослых.
Образ жизни с атопическим дерматитом
Далее нужно начать с построения гипоаллергенной среды. По сути, это соблюдение особого образа жизни. Цель – устранить факторы, которые могут раздражать кожу и тем самым провоцировать обострения атопического дерматита. Рекомендуется избегать воздействия крайних значений температуры и влажности. Рекомендуемая влажность воздуха в помещении около 40%. Сушить одежду необходимо вне жилой комнаты.
Также предпочтительно избегать интенсивной физической нагрузки или факторов, усиливающих потение и зуд. По этой же причине не рекомендуется участвовать в спортивных состязаниях, так как это вызывает активное потоотделение и сопровождается тесным контактом кожи с одеждой. По возможности избегайте стрессовых ситуаций (насколько это конечно возможно). Не рекомендуется носить грубую одежду, в особенности из шерсти, синтетики, меха животных. Новую одежду необходимо простирывать перед ноской. При стирке одежды и постельных принадлежностей использовать минимальное количество кондиционера для белья, после чего белье нужно дополнительно прополоскать. Не пользуйтесь спиртосодержащие средства личной гигиены.
В кухне придется поставить вытяжку. В спальне будет неплохо установить очиститель воздуха. В жаркое время года пользуйтесь кондиционером с фильтром на выходе.
Смена постельного белья должна проводиться 1-2 раза в неделю. Необходимо устранить источники скопления пыли и плесени. Телевизор, компьютер, бытовую технику из спальни пациента надо убрать. Легкая влажная уборка проводится 1 раз в день, генеральная уборка не реже 1 раза в неделю. Используйте пылесосы с хорошими фильтрами (самые лучшие с НЕРА-фильтрами). При подтвержденной аллергии к клещу домашней пыли 1 раз в 3-6 месяцев обрабатывать квартиру акарицидными (убивающими клещей) препаратами, например, Allergoff.
В доме нельзя курить. Имеется в виду членам семьи. Пациенту курить нельзя нигде: ни в доме, ни на улице.
Большое внимание уделяется водным процедурам. Нельзя пользоваться обычным мылом, лучше пользоваться маслом для душа или лечебным шампунем (например, шампуни серии фридерм). После душа обязательно смазать кожу увлажняющими средствами.
Ногти пациенту стричь максимально коротко, чтобы избежать непроизвольного повреждения кожи в случае обострения заболевания и появления кожного зуда.
С атопическим дерматитом нельзя загорать. Длительное пребывание на солнце – это распространенная ошибка. Сразу после этого будет небольшое улучшение, которые родители обычно и замечают и к которому стремятся, но затем практически всегда следует сильное обострение заболевания.
Нельзя расчесывать и растирать кожу, никакие средства не будут эффективны, если расчесывать очаги поражения.
Обязательно проконсультируйтесь с вашим лечащим врачом относительно соблюдения принципов гипоаллергенного быта. Предложенные на нашем сайте рекомендации могут быть дополнены в зависимости от тех аллергенов, на которые вы (или ваш ребенок) реагируете.
Прогноз
Прогноз течения атопического дерматита и качество жизни больного во многом зависят от полученных им достоверных знаний о причинах развития высыпаний на коже, зуда, от тщательного выполнения всех рекомендаций врача и профилактики.
Основные направления профилактики атопического дерматита – это соблюдение режима питания, особенно беременным и кормящим матерям, грудное вскармливание детей. Особое внимание следует обратить на ограничение воздействия вдыхаемых аллергенов, уменьшение контакта с химическими средствами в быту, предупреждение простудных и инфекционных заболеваний и обусловленное назначение антибиотиков.
При этапной противорецидивной терапии рекомендуется санаторно-курортное лечение в Крыму, на Черноморском побережье Кавказа и Средиземноморье.