Ограниченный псориаз что это такое
Как убрать бляшки псориаза на теле
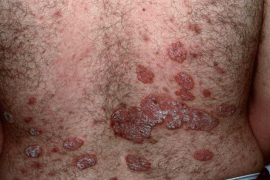
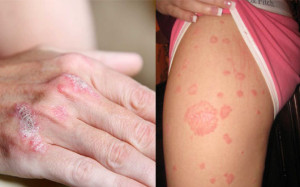
Дерматологическим заболеванием, поражающим большие участки кожи, является распространенный бляшечный псориаз (фото 1). При данной патологии отмечается характерная симптоматика. Этот вид псориаза дифференцируют с кожной формой туберкулеза, инфекционными поражениями. При осмотре пациента отмечаются округлые очаги красного цвета – папулы. Вульгарный (бляшечный) псориаз возвышается над поверхностью кожного покрова и характеризуется множественными очагами на фоне неизмененного кожного покрова.
После исчезновения бляшек часто развивается обострение псориаза, так как патология имеет хроническое течение. Распространенный псориаз относится к тяжелым формам заболевания. Бляшки имеют тенденцию к слиянию. Стационарная стадия характеризуется временной остановкой патологического процесса.
Характеризуется распространенный вульгарный псориаз хроническим течением, прогрессирующая стадия наступает вслед за временным затиханием процесса. Вначале заболевания бляшки образуются на разгибательных поверхностях суставов, волосистой части головы. Прогрессирующая стадия распространенного псориаза характеризуется генерализацией процесса. Небольшие по размеру бляшки сливаются между собой, образуя крупные папулы. На поверхности патологических очагов появляются чешуйки белого цвета.
Возникает вопрос: чем опасен псориаз при его распространении? Постоянный зуд приводит к возникновению расчесов и царапин на коже. В результате присоединяется бактериальная или вирусная инфекция, могут поражаться суставы, мягкие ткани. Стационарная стадия распространенного псориаза наступает при своевременном лечении. Она характеризуется прекращением образования новых бляшек и их слияния. Бляшечный псориаз обостряется под воздействием неблагоприятных погодных условий, гормональных изменений.
Лечение бляшечного псориаза включает патогенетическую терапию и симптоматическую терапию. Также, необходимо местное лечение распространенного псориаза. К препаратам выбора относятся стероидные противовоспалительные средства. Чтобы остановить активность процесса назначают Метотрексат при псориазе, он оказывает цитостатическое действия на клетки иммунной защиты. Колоть Метотрексат при распространенном псориазе необходимо под контролем врачей.
Обязательно лечение бляшковидного псориаза включает правильное питание и образ жизни. Лекарство, быстро снимающее красноту и бляшки – это гормональный препарат Дексаметазон или Преднизолон. Пациентам с варикозной болезнью, необходимо лечить псориаз на ногах, так как он может привести к флеботромбозу. Чтобы мазать бляшки при псориазе, применяют препараты Нафтадерм, Дайвобет, салициловую мазь.
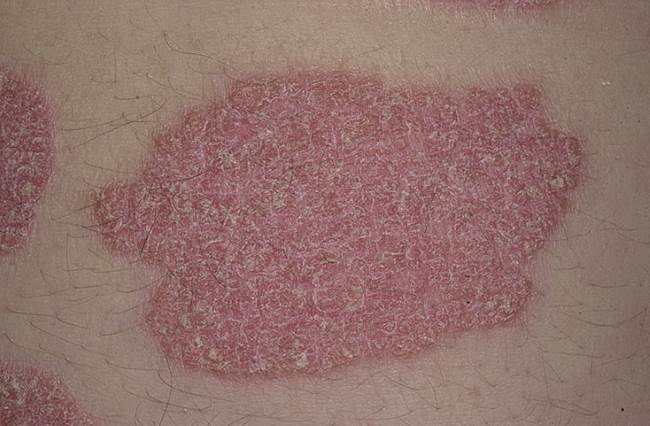
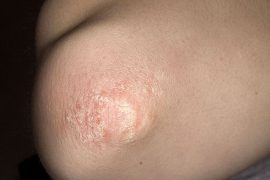
Бляшковидный псориаз (фото 2) относится к наиболее распространенным формам патологии. Бляшки псориаза возникают на теле постепенно, отличаются большей плотностью, красным цветом и наличием чешуек. Что такое бляшка при псориазе и чем она образована? Бляшечная форма псориаза характеризуется образованием плотной соединительной ткани на поверхности кожных покровов. Из-за активного роста рогового слоя эпидермиса, бляшка покрывается сухими чешуйками. Воспалительный процесс обусловливает гиперемию патологических очагов.
Независимо от стадии у больных всегда имеется дежурная бляшка при псориазе. Она имеет небольшой размер и располагается в области суставов (колени, локти). Дежурные бляшки указывают на хронический процесс. Убрать бляшки псориаза на теле можно лишь после устранения причины патологии. Чаще всего она кроется в обменных нарушениях в организме. Бляшковидный псориаз сопровождается изменениями в анализах крови, иммунограмме.
Основным медицинским документом считается история болезни псориаза, так как относится к распространенным диагнозам. В ней указывается форма патологии, например – псориаз диссеминированный папулезно-бляшечный. В истории болезни отражается: что могло привести к возникновению патологии, как протекает псориаз папулезно-бляшечный и другие виды. Ежедневно проводится осмотр пациента, и оцениваются изменения клинической картины. Лечение бляшковидного псориаза тоже подробно описано в истории болезни.
Хронический вульгарный бляшечный псориаз является показанием для плановой госпитализации пациентов 1-2 раза в год. Лечить бляшечный псориаз необходимо длительно. При распространенном псориазе применяют не только медикаменты, но и различные физиотерапевтические процедуры. Пациентам показано санаторно-курортное лечение. При правильном подходе к лечению можно не только остановить процесс, но и полностью победить бляшечный псориаз.
По материалам www.psoriazo.ru
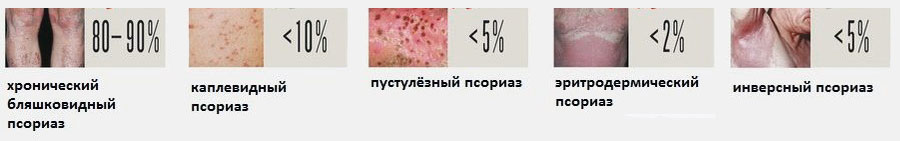
Бляшечный псориаз (папулезный, вульгарный) регистрируется примерно у 85 % всех пациентов с подобным поражением кожи и сравнительно хорошо поддается лечению.
При своевременном обращении к врачу, терпении, соблюдении принципов здорового образа жизни можно существенно улучшить состояние кожи у пациентов с этой формой болезни на длительное время и добиться устойчивой ремиссии.
Как выглядит бляшковидный псориаз? Этот самый частый вид болезни проявляется традиционными симптомами:
- Характерные высыпания. Выглядят как небольшие папулы, возвышающиеся над поверхностью кожи. Имеют розовый или красный цвет.
- Зуд. Есть, но не всегда, возникает примерно у 50 % всех пациентов и свидетельствует о развитии заболевания.
- Шелушение. Это необязательно постоянный симптом. Прогрессирует при механическом раздражении патологических участков.
- Общая слабость. Симптом, который сопровождает развитие и обострение, в основном при тяжелых формах, но иногда встречается и при вульгарном псориазе.
Иногда болезнь возникает остро, с быстрым захватом больших площадей кожи. Бляшечный вид хуже поддается лечению и требует «тяжелой артиллерии» – лекарств.
Тяжесть болезни выражается несколькими важными проявлениями:
- общая площадь поражения кожи;
- активное появление новых элементов;
- сопутствующая симптоматика (слабость, зуд, шелушение и др).
От степени тяжести болезни зависит подход к лечению.
Начальная и малосимптомная форма болезни сопровождается поражением до 3 % всей поверхности тела. Новые элементы появляются медленно. Они не зудят, слабо шелушатся. Лечение быстро приносит облегчение.
Папулезно-бляшечный вид дерматоза легкой степени тяжести редко прогрессирует, обостряется. При активизации патологии высыпания возникают на старых местах, редко сливаются друг с другом.
Средняя выраженность заболевания дает более четкую клиническую картину. Бляшки занимают до 10 % поверхности тела. Постоянно возникают новые элементы. Они зудят, шелушатся. Типичные места расположения патологических участков:
- разгибательная поверхность колен;
- шея;
- спина;
- крестцовая область;
- волосистая часть головы.
Псориазные бляшки могут иметь от бледно-розового до красного цвета. При механическом повреждении кожи часто возникают новые патологические элементы в зоне воздействия на кожу. Средняя степень тяжести бляшечного псориаза поддается лечению.
Полностью избавиться от «псора», как его называют больные, не выйдет. Можно только существенно снизить выраженность клинической картины. Для этого нужно вовремя обращаться к доктору для подбора терапии. Но кожа также может очиститься полностью, и в период устойчивой ремиссии может возникнуть «симптоматическое» выздоровление, особенно летом. Но зимой вновь могут образоваться незначительные «дежурные» бляшки.
Тяжелая форма этого дерматоза проявляется поражением более 10 % кожи. Бляшки постоянно появляются в новых местах, имеют тенденцию к слиянию в виде «парафиновых озер».
Они сопровождаются зудом, дискомфортом. При попытке почесаться проступает кровь (феномен кровяной росы). Патология часто сопровождается, а также усугубляется вредными привычками.
Хроническое заболевание протекает с периодами обострения и ремиссии. Для максимального продления благополучия нужно вовремя обращаться к врачу и приступать к лечению.
При тяжелой форме бляшки часто покрываются влажной пленкой. К этому приводят:
- сопутствующая эндокринная патология;
- присоединение патогенных микроорганизмов;
- нарушение обмена веществ.
Для ускорения процесса очищения кожи необходимо параллельно проводить лечение сопутствующей патологии. Самочувствие больного удается стабилизировать
На поверхности псориазных бляшек часто возникают коричневые корочки. При попытке их механического удаления возникают бол, дискомфорт. При срывании элементов в зоне поражения проступает кровь.
Бляшковый псориаз – самая частая форма этого дерматоза. Кроме традиционных симптомов, существуют и специфические признаки болезни:
- Феномен «стеаринового пятна». После снятия внешних чешуек под ними возникает пятно, которое напоминает парафин.
- Феномен «терминальной пленки». При дальнейшем поскабливании содержимого бляшки появляется блестящая поверхность. Она напоминает полиэтилен, и это последний элемент, который можно снять с кожи – далее возникает кровотечение, которое вызывает последний феномен.
- Феномен «кровяной росы». При дальнейшем расчесывании бляшек выступают множественные капельки крови. Они прогрессируют из-за повреждения микрососудов в зоне поражения.
Благодаря этим симптомам часто проводят дифференциальную диагностику папулёзно-бляшечного псориаза.
Бляшечный псориаз – заболевание, которое развивается волнообразно. Периоды ремиссии чередуются с эпизодами обострения. В развитии болезни существует закономерность и стадийность.
- прогрессирующая;
- стационарная;
- регрессирующая.
Каждая из стадий обладает своими чертами, которые влияют на лечение конкретного пациента.
Прогрессирующая фаза отмечается следующими особенностями:
- Постоянное появление новых высыпаний. Они сначала имеют вид округлых бляшек розового цвета с ободком и пока не покрываются чешуйками.
- Разрастание старых элементов. Они увеличиваются за счет расширения в стороны. Наблюдается тенденция к слиянию высыпаний.
- Симптом Кебнера. Суть феномена – в появлении бляшек в местах механического или химического раздражения кожи – триггерных зон.
- Активное шелушение пораженных участков. Исключение – свежие элементы в зоне высыпаний.
- Классическая триада симптомов (описана ранее).
Лечение пациента на этом этапе приводит к снижению и полному затуханию прогрессирования. Дальше наступает стационарная фаза (стабилизации). Ее характеристики:
- прекращение высыпаний;
- бляшки перестают расти и сливаться между собой;
- умеренное шелушение характерно для всех патологических элементов;
- вокруг папул возникает блестящее кольцо – псевдоатрофический ободок Воронова. Он свидетельствует о постепенном регрессе конкретной бляшки;
- сохраняется классическая триада симптомов.
Важно не прекращать лечения для перевода болезни в фазу регресса. По ее окончании наступает ремиссия (затишье). Для нее характерно отсутствие проявлений бляшечного псориаза.
Главные особенности регрессирующей стадии:
- уменьшение интенсивности шелушения;
- постепенное снижение количества бляшек. На их местах иногда возникают зоны гипо- или гиперпигментации;
- негативный симптом Кебнера;
- сохраняется классическая триада симптомов.
Бляшечный псориаз практически всегда протекает с описанными симптомами. Отличается только скорость смены фаз под воздействием лекарственных препаратов.
Постановка диагноза редко является трудным процессом. Бляшечный псориаз – один из наиболее узнаваемых дерматозов. Характерная клиническая картина не оставляет сомнений в правильности постановки диагноза.
Прогрессирующая стадия или тяжелая форма болезни дополнительно сопровождается изменениями лабораторных анализов. В крови могут обнаружить следующие типичные симптомы, говорящие о воспалительной реакции:
- лейкоцитоз;
- сдвиг лейкоцитарной формулы влево;
- увеличение СОЭ.
Иногда могут возникать состояния, указывающие на аутоиммунные или ревматологические проблемы. В таком случае проводится дополнительное обследование пациента для установления сопутствующей патологии.
Для дифференциальной диагностики с другими дерматологическими заболеваниями делается биопсия пораженного участка кожи. При изучении образца тканей обнаруживается:
- Пролиферация и увеличение количества кератиноцитов. Они незрелые. Их слой утолщен.
- Появление иммунокомпетентных клеток (Т-хелперы и киллеры) в эпидермисе.
- Заселение пораженного участка макрофагами, лимфоцитами, дендритными клетками.
- Прогрессирование неоангиогенеза. Формируется большое количество новых капилляров.
На фоне последнего изменения возможен феномен Ауспитца – появление точечных кровоизлияний в зоне раздражения и снятия чешуек с конкретной бляшки. Происходит повреждение сосудов с выделением крови – это объясняет, почему появляется феномен «кровяной росы».
Одним из весьма распространенных дерматозов является бляшковидный псориаз, лечением которого должен заниматься только врач. Самостоятельное лечение чревато ухудшением состояния с прогрессированием патологии.
Для борьбы с проблемой используются разные способы:
На ранних стадиях развития псориаза лучшим способом остановить его прогрессирование остается использование локальных препаратов. Они воздействуют на патологические участки поврежденной кожи.
Для достижения данной цели используются следующие группы препаратов:
- Гормональные мази. Кортикостероиды снижают активность воспалительного процесса, борются с зудом, уменьшают число бляшек на поверхности тела. Представители: Элоком, Тридерм, Белосалик и другие.
- Ретиноиды для внешнего нанесения. Влияют на процесс созревания, деления и отторжения кератиноцитов. Улучшают состояние кожи. Представители: Тазаротен, Тазорак;
- Лекарства на основе витамина D. Повышают эффективность средств из предыдущей группы. Могут применяться самостоятельно. Стабилизируют метаболизм в коже, предотвращают шелушение и образование новых патологических элементов.
- Вспомогательные мази. Их создают на основе салициловой кислоты, цинка, серы. Они неспецифически улучшают состояние кожи, повышают эффективность базовых препаратов, увлажняют или подсушивают (в зависимости от необходимости) покров тела.
Узнать, чем мазать бляшки, можно у врача. Важно не заниматься самолечением для предотвращения развития побочных эффектов и осложнений.
При тяжелой форме бляшечного псориаза обязательно используют препараты системного воздействия. Они влияют на все клетки в организме и способствуют устранению основных симптомов. Имеют множество побочных эффектов.
- Цитостатики (Метотрексат). Блокируют процесс деления кератиноцитов. Способствуют быстрому снижению активности процесса. Являются антагонистами фолиевой кислоты.
- Иммунодепрессанты (Циклоспорин). Они блокируют аутоиммунный фактор развития псориаза. Часто используются в комплексе с антибиотиками. Ослабляют защитные силы организма.
- Ретиноиды системного воздействия (Ацитретин). Они способствуют комплексному влиянию на эпидермис пациента. Улучшают состояние кожи. Регулируют процессы пролиферации, созревания и отторжения кератиноцитов.
Для борьбы с зудом параллельно могут назначаться антигистаминные препараты. Для общего укрепления организма применяют витаминные и минеральные комплексы. При наличии перепадов настроения используют антидепрессанты или седативные средства.
Хорошие результаты в комплексе с традиционным лечением демонстрирует физиотерапия. Она существенно повышает эффективность основных средств и способствует улучшению состояния кожи. Для борьбы с бляшечным псориазом применяют:
- Ванны с морской солью. С их помощью снижается выраженность воспалительного процесса. Происходит природное очищение кожи. Бляшки становятся менее заметными.
- Грязелечение. Целебные грязи благоприятно сказываются на состоянии эпидермиса. Происходит мягкое увлажнение ороговелостей с их дальнейшей ликвидацией.
- Фототерапия. Часто применяемый физиотерапевтический метод лечения. По эффективности он иногда превосходит медикаментозное оздоровление. Ультрафиолетовое облучение способствует торможению прогрессирования псориаза.
Подбор оптимальной терапевтической программы осуществляет врач. Только он сможет правильно скомбинировать традиционные лекарственные средства с физиотерапевтическими процедурами.
Для повышения эффективности указанных выше методов борьбы с бляшечным псориазом используют народные рецепты. Они носят вспомогательный характер и не должны становиться единственным методом оздоровления.
Популярные нетрадиционные средства лечения псориаза:
- мази на основе березового дегтя;
- ванночки и примочки из целебных трав (чистотел, лавровый лист, череда, ромашка);
- отвар или настой из алоэ.
Существует еще много других рецептов, которые могут способствовать неспецифическому улучшению состояния кожи людей с бляшечным псориазом. Главное – получить разрешение лечащего врача на их применение в фазу ремиссии и не использовать средства народной медицины при обострении псориаза.
По материалам netpsoriaza.ru
Псориаз – патологическое незаразное заболевание кожи, которое протекает волнообразно. Периоды улучшения общего состояния организма могут резко сменяться обострением. Вылечить болезнь окончательно нельзя, но при правильно поставленной терапии можно добиться стойкой ремиссии. Узнайте: как выглядит болезнь на фото, чем лечить псориаз на теле, какие витамины и лекарства помогут избавиться от бляшек, можно ли очистить кожу народными способами.
Большинство из местных препаратов для избавления от кожных проблем не только позволяют уменьшить неприятную симптоматику, но и оказывают заметное лечебное действие. Часто в состав многих средств входят глюкокортикоидные гормоны. Они обладают антигистаминным и
антисептическим действием. В состав других препаратов от псориаза добавляют антибиотики, противогрибковые, отшелушивающие и подсушивающие кожу вещества.
Как лечится псориаз на теле? Как правило, на начальной стадии развития врачи выписывают мази, гели или крема. При хроническом псориазе в ход идут физиотерапевтические процедуры, медицинские препараты или уколы. Для избавления от назойливых бляшек на коже головы используются антибактериальный спрей или лосьон. Они помогают лечить болезнь без вреда для волос.
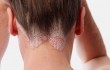

Лучшими в сфере быстрого устранения кожного зуда, шелушения и прочих косметических дефектов считаются гормональные препараты от псориаза на теле. Активным компонентом таких средств являются глюкокортикостероиды – вещества, полученные синтетическим путем. Однако пить их длительное время без рекомендации врача не рекомендуется. В качестве кратковременной терапии можно использовать:
Для продолжительного лечения больше подходит комбинированная тактика, когда больному прописывают препараты сразу нескольких групп:
- Седативные – помогают наладить привычный жизненный ритм, улучшают настроение, нормализуют сон. К таким средствам от псориаза на теле относятся: Новопассит, настойки пустырника или валерьяны, Персен.
- Антибиотики – снимают воспаление кожных покровов, предотвращают развитие бактериальной или грибковой инфекции.
- Биопрепараты от псориаза на теле с моноклональными телами – борются с болезнью изнутри, заставляя организм вырабатывать особые антитела. Это лекарства: Алефацепт, Эфализумаб и Тимодепрессин.
В случае незначительного дерматоза целесообразно использовать мази. Такие лекарства от псориаза могут быть как гормональными, так и сделанные на основе растительных компонентов или негормональных синтетических веществ. Какие из них выбрать стоит решать исходя из симптоматики болезни и противопоказаний того или иного препарата. В процессе терапии назначаются:
- Мази от псориаза на теле с искусственным аналогом витамина Д – Кальципотриол, Дайвобет, Микроцид, Дайвонекс. Помогают ускорить регенерацию клеток.
- Гормональные: Акридерм, Мезодерм, Синафлан, Фторокорт, Адвантан. Следует помнить, что при длительном использовании гормональная мазь при псориазе на теле может спровоцировать атрофический дерматит.
- Средство на основе салициловой кислоты поможет убрать ороговевшие клетки, предотвратит распространение инфекции.
- Мазь от псориаза, сделанная на основе оксида цинка, снимет воспаление, зуд, покраснение. Препараты с таким составом считаются самыми безопасными при лечении псориаза на теле у беременных женщин и кормящих мамочек.
Крем для лечения псориаза от мази отличается лишь по составу. Если первые сделаны на основе воды, эмульгаторов, масла и активных компонентов, то вторые содержат еще и жиры. Преимущество кремов в том, что после впитывания в кожу они не оставляют жирных следов, ощущения пленки или разводов. Самыми эффективными считаются:
- Латикорт – оказывает противоотечное, противовоспалительное и успокаивающее воздействие. Противопоказаниями к использованию являются: вирусные, бактериальные или грибковые поражения покрова, угревая сыпь.
- Пикладол на основе растительных компонентов. Он снимает зуд, воспаление, успокаивает кожу.
- Белогент – комбинированный гормональный крем. Содержит антибиотики, бетаметазон и гентамицин. Разрешен к применению во время беременности.
По материалам sovets.net
Хронический дерматоз, для которого характерны проявления зудящих шелушащихся папул на кожном покрытии, называется псориазом. Данное заболевание встречается приблизительно у 2% людей на земле. Как правило, псориаз проявляется у молодых людей в возрасте от 20 до 25 лет, а в последнее время недуг «омолодился». Нередко в медицине данное аномальное явление называют «чешуйчатым лишаем».
Обычно во время псориаза повреждается любая область тела человека, однако в преимущественной части случаев симптоматика заболевания может размещаться на голове, ладонях и локтях, ступнях ног и коленях. Нередко недугу подвергаются и такие участки тела, гениталии, ногти и мягкие ткани рта. Помимо прочего, у примерно 20% больных наблюдается появление воспалительных процессов артрита, которое в результате было названо псориатическим артритом.
Ход заболевания отличается длительным и упорным с паузами ремиссий (затиший) течением, длительность которых может приравниваться нескольким месяцам, однако недуг остается с больным на вс. Жизнь. Известно, что только в редких случаях можно убрать псориаз.
Так как по сей день специалисты и дерматологи не могут остаточно определить конкретную причину появления у людей заболевания и как убрать псориаз, то существует несколько теоретических предположений, которые пытаются объяснить развитие данного нарушения.
- Наследственность. Аллергическая реакция. Заболевание эндокринной системы. Вирусные инфекции. Метаболизм. Злоупотребление алкоголем. Механические повреждения кожи. Аутоиммунная. Паразитарная. Инфекционно-аллергическая. Нейрогенная. Использование конкретных медикаментов (интерферон, гормоны).
Каждая из вышеупомянутых теорий основана на многих результатах и наблюдениях лабораторных исследований.
Стоит сказать об осложнениях, которые возникают во время патологического процесса. Как правило, осложнение возникает в виде повреждения ногтевой пластины. К этому процессу нередко добавляется сплошное распространение центров воспаления, вместе с чем возникает плохое состояние, стянутое состояние кожи на голове, озноб. В некоторых случаях появляется опухание суставов, болезненность при движениях.
Главным образом, серьезные осложнения проявляются при начальной стадии заболевания. Служить тому причиной может эмоциональный стресс, злоупотребление табаком и спиртным, механические травмы кожи, интоксикация.
Развитие показателей заболевания имеет отношение к нарушению в работе гормональной и нервной систем, а также ухудшением метаболизма. В частности, это касается обмена веществ углеводов и жиров. Принято считать, что на основании генетических аномалий, которые человек наследует от родителей, и случается данная патология. Может быть, это и есть причиной того, что псориаз отличается большим количеством внешних признаков, которые обычно имеют индивидуальный характер.
Показатели псориаза на голове – это шелушащиеся воспаленные пятна (бляшки) красного окраса, которые обычно проявляются параллельно с зудом. Бляшки, как правило, могут находиться на голове, а именно на волосистой ее части, локтевых и коленных суставах, в кожных складках и внизу спины. Иногда (около 4% больных) заболеванию могут подвергаться и ногтевые пластины. Существует три типа псориаза, которые зависят от сезонного обострения (рецидива): летний, зимний и неопределенный. Часто возникающим является зимний тип.
Во время рецидива псориаза его проявления могут возникнуть на голове, на области рук, на коленях, в кожных складках и местах внизу спины. Бляшки могут быть очень маленькими (размер с булавочную головку), а также могут оказаться размером более ладони.
Интенсивный зуд и шелушение сопутствуют высыпаниям. При шелушении чешуйки легко слущиваются, оставаясь твердыми, находятся в глубине. В некоторых случаях на пораженных зонах появляются нагноения и трещины.
Нередко зоной поражения являются ногтевые пластины. Помимо этого они становятся толще и крошатся. В летнее время под воздействием солнечного света у больных, которые страдают зимним типом заболевания, признаки псориаза становятся слабее, а иногда просто пропадают. Тем, кто подвержен летнему типу заболевания, советуется ограничить или вовсе избежать попадания солнечных лучей, так как течение псориаза проходит хуже.
При помощи опытного врача-дерматолога совершается диагностика заболевания. Поход к врачу должен осуществляться сразу после появления высыпаний на коже, которые напоминают псориатические – красные бляшки разного размера, шелушащиеся и зудящие. В некоторых случаях для подтверждения диагноза понадобится биопсия.
Когда врач определит заболевание на начальной стадии, то есть вероятность, что пациенту будут назначены по большей части профилактические средства, а не лечебные.
Если симптоматика заболевания ярко выражена, то могут применять такие методы лечения:
- Криотерапия. Метод заключается в холодовом влиянии. Плазмаферез. Помогает крови очиститься. Ультрафиолетовая терапия. Данный метод предполагает кратковременные процедуры, которые имеют схожесть с сеансом солярия. Для эффективности данного способа лечения заболевания такой метод часто применяют при параллельном приеме специальных препаратов (ПУВА-терапия).
Не стоит заниматься самолечением псориаза ультрафиолетовым излучением без советов врача. Во время псориаза даже незначительные дозы ультрафиолета – лечебные, а их злоупотребление может наоборот спровоцировать обострение заболевания. Это также стоит помнить и при влиянии солнечных лучей.
Поныне никто не может сказать точно, как бороться с псориазом, чтобы излечить его наверняка, так как организм имеет свойство хранить данные о недуге в виде иммунологических, биологических и функциональных изменениях. Обострение псориаза может случиться в любое время, потому больным с данным диагнозам нужно постоянно и своевременно проходить осмотр у дерматолога.
Лечение псориаза на мертвом море
Процесс лечения должен проходить под наблюдением врача-дерматолога, рекомендации которого для каждого имеют индивидуальный характер. Для профилактики стоит иногда или раз в году примерно месяц побыть в жарком климате. Например, Мертвое море – это хорошее место для лечения псориаза, так как там одновременно применяют морские соли и солнечные ванны. Долгое пребывание на солнечных лучах вредит состоянию организма. Стоит также меньше переутомляться и избегать стрессовых ситуаций.
С целью лечения псориаза можно применять народные методы.
- Ромашку можно втирать в пораженные места на коже, или добавлять в ванную. Также хорошо помогают эфирные масла ромашки, лаванды, герани, жасмина и бергамота. Стоит пить травяные чаи из успокоительных трав: липовый цвет, ромашка, мята, лаванда. Утолщенные зоны кожи можно натирать увлажненными овсяными хлопьями, так как от этого чешуйки будут быстрее отшелушиваться. Мазь календулы хорошо помогает при псориазе, потому ее стоит втирать в пораженные области кожи. Раз в сутки можно принимать (внутрь) облепиховое масло. Также им можно смазать шелушащиеся места.
Чистотел – это очень полезное растение для всего организма человека. Его также можно применять с целью лечения псориаза. Для средства потребуется:
- 300 гр свежей травы чистотела; ¼ часть стакана красного вина.
Через мясорубку пропустить траву чистотела, ее сок отжать через сито или марлю. Половину от всего вина добавить к соку.
Применять следующим образом: в готовой смеси смочить ватный тампон и протереть поврежденные области кожи. После процедуры смазать также воспаленные места оставшимся вином. По истечению 15 минут смыть водой.
Есть еще один действенный метод против псориаза. Для этого нужно:
Корни чистотела залить спиртом, закрыть плотно крышкой и укутать на несколько часов.
По истечению времени смазывать готовой настойкой пораженные участки кожи.
С лечебной целью стоит также пересмотреть свой рацион питания. Необходимо ограничить потребление жиров и углеводов, а также исключить острые блюда и спиртное. Теплые мыльные ванны также благотворно влияют на организм.
Длительное комплексное лечение под контролем врача необходимо для устранения чешуйчатого лишая. Самостоятельное лечение исключается, так как во время рецидива заболевания оно может вызвать осложнения.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с псориазом пока не на вашей стороне.
И вы уже думали о кардинальных методах лечения? Оно и понятно, ведь псориаз может прогрессировать, в результате чего сыпью покрывается 70-80% поверхности тела. Что ведет к хронической форме.
Красные пузырчатые волдыри на коже, зуд, трещины на пятках, отшелушивание кожи. Все эти симптомы знакомы вам не понаслышке. Но возможно правильнее лечить не следствие, а причину? Нашли интересное интервью с врачом-дерматологом Российского Центра Дерматологии. Читать интервью >>
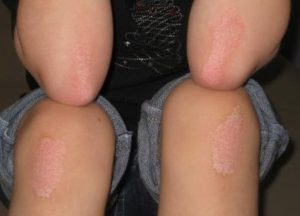
Псориаз на сегодняшний день является одной из сложнейших кожных патологий. Для дерматоза типично чередование периодов обострений и ремиссий. Основной целью проводимой терапии является достижение периода стойкой ремиссии. Именно поэтому важно знать, Чем лечить псориаз на теле, какие мази и медикаментозные препараты могут быть использованы.
На сегодняшний день фармацевтика предлагает множество препаратов. При выборе того или иного средства необходимо учитывать разновидность дерматоза и особенности течения патологии.
Существует довольно большое количество медикаментов, дающий хороший эффект при данном типе кожной патологии. Итак, чем лечить псориаз на теле – мази и лекарства, которые могут быть предписаны к приему.
Способностью быстро устранять патологическую симптоматику обладают средства на основе гормонов. Активным компонентом гормональных препаратов являются глюкокортикостероиды – вещества, позволяющие в самые короткие сроки устранять зуд и снимать воспаление. Но при этом лекарства имеют множество побочных эффектов, в частности, негативно влияют на почки, сосудистую систему, сердце, печень и органы эндокринной системы.
Наиболее активными гормональными компонентами при псориатическом поражении кожи являются:
- Триамцинолон. Является действующим компонентом следующих препаратов: «Назакорт», «Берликорт», «Фторокорт» и других. Хорошо устраняет зуд и снимает воспаление, но может провоцировать дополнительное раздражение кожного покрова. При продолжительном использовании высока вероятность атрофического поражения кожи. Флуметазол и флудкортонол. Присутствует в составе следующих мазей: «Локасален», «Флуктор», «Флуцинар», «Локакортен» и т. д. Компоненты снимают зуд и воспаление, а также высоко действенны при экссудативном течении псориаза. Мометазон. Препарат, содержащий это активное вещество – самое эффективное средство от псориаза. Мометазон входит в состав таких средств, как «Скин Лайт», «Унидерм», «Момат».
Крема являются наиболее результативными препаратами, используемыми в процессе терапии. Состав любого лекарства представлен активным компонентом, эмульгирующим веществом, маслом и водой. Процент жиров в мазях, используемых при лечении дерматоза, очень мал. Благодаря этому препараты оказывают так называемое «сухое воздействие» на пораженные участки кожного покрова. Выбор определенного средства зависит от симптоматики болезни.
В процессе терапии могут назначаться следующие препараты:
Витамин Д или кальципотриол – искусственно созданный аналог природного витамина Д3. Препараты из данной категории дают хороший эффект в сочетании с гормональной терапией. Представитель лекарств этой группы – мазь «Дайвобет». Сочетание кальципотриола и бетаметазона делают его одним из самых эффективных лекарств от псориаза на ногах. «Дайвобет» отлично справляется с симптоматикой ладонно-подошвенного дерматоза. Длительность использования – не дольше тридцати суток.
Средство «Дайвобет» запрещено для лечения псориатических бляшек, расположенных на голове и коже лица.
Активное вещество препарата – бетаметазон дипропионат, входящий в группу кортикостероидов. «Акридерм Гента», благодаря гормональной основе, хорошо снимает зуд и воспаление, а также проявляет противовоспалительные и антигистаминные свойства. Неплохо мазь «работает» при экссудативной форме псориаза. Применение «Акридерм Гента» дольше пяти суток категорически запрещено.
«Мезодерм» – эффективное средство от псориаза гормонального типа. Продолжительность лечения средством не дольше трех недель. Затем необходимо сделать перерыв и при необходимости повторить курс.
Мази в виде геля могут использоваться для местного лечения следующих типов псориатического поражения:
- вульгарный псориаз; пустулезный формат воспаления; дерматоз волосистой части головы; псориатическое поражение ногтевой пластины и суставов.
Гелеобразные препараты обладают большей эффективностью, поскольку намного быстрее проникают в поверхность пораженного кожного покрова.
Эта лекарственная форма чаще всего назначается в период ремиссии в качестве поддерживающего ежедневного ухода. Препараты не содержат гормональных составляющих. Кроме традиционного противозудного и антисептического эффекта хорошо увлажняют пересушенную кожу.
В данной категории препаратов себя хорошо зарекомендовал «Скин-Кап».
Основу спрея составляет пиритион цинка. Препарат предназначен для лечения псориаза волосистой части головы. Длительность курса применения – три…шесть недель.
Как правило, таблетированная форма лекарств или инъекции назначаются при отсутствии терапевтического эффекта от проводимой ранее терапии. Здесь к приему могут назначаться следующие препараты:
Препарат является частью системного лечения. Средство достаточно быстро справляется с симптоматикой даже сложных форматов псориаза – пустулезный, эритродермический и псориатический остеоартрит.
Лекарство обладает способностью замедлять процесс деления клеток. Может назначаться как в виде таблеток, так и для внутривенного введения. Но длительное использование средства, кроме развития многочисленных побочных эффектов, может привести к необратимым изменениям в почках и печени.
Действующий компонент средства – янтарная кислота, обладающая отличными дезинтоксикационными свойствами. Раствор вводится капельным путем.
«Дипроспан» – гормональное средство, обладающее пролонгированным действием. Состав препарата представлен двумя активными компонентами. Первый дает практически мгновенный, но короткий по продолжительности действия эффект. Высвобождение второго происходит постепенно, в результате чего нужный гормональный фон удерживается в течение десяти последующих суток.
Несмотря на то, что это наиболее эффективное лечение псориаза, препарат используется исключительно в составе комплексной терапии тяжелых форм дерматоза.
В составе с основными медикаментами к приему назначаются:
- витаминные комплексы; средства, защищающие печень; кислоты Омега-3; лекарства из категории иммуномоделирующих средств; препараты (энтеросорбенты), способствующие очищению кишечника от скопившихся токсинов; лекарства из группы антигистаминов, например, «Тавегил».
Использование средств народной медицины – один из самых доступных вариантов лечения псориатического поражения кожи. Но в этом случае должна обязательно соблюдаться диета при псориазе. К тому же потребуется полностью исключить прием алкоголя и курение.
В лечении псориаза – в качестве дополнительных методов – хорошо себя зарекомендовали лекарственные травы.
- Чистотел. Нужно срезать растение и разломить стебель. Выделившимся соком смазывать поверхность псориатических бляшек. Репешок. Из растения необходимо приготовить настой: большую ложку измельченной травы заварить бокалом кипятка и оставить на час. Пить по пятьдесят миллилитров. Корень лабазника. Здесь нужно приготовить мазь, перетерев порошок корня с маслом в пропорции 3:1. Для получения однородной консистенции, состав нужно прогреть на водяной бане. Затем перелить в чистую баночку и позволить застыть. Применяется для обработки поверхностей псориатических бляшек.
Эффективными методами лечения псориаза становятся домашние мази.
- Нужно проварить двадцать домашних яиц в течение четверти часа. Достать желтки и тщательно растолочь. После этого поместить продукт на разогретую сухую сковороду и жарить в течение сорока пяти минут. Затем выложить яйца в марлю и хорошо отжать. Выделившееся масло и используется для смазывания псориатических бляшек. Нужно соединить березовый деготь (две большие ложки) с растительным маслом (четыре больших ложки). Затем ввести в средство растопленный воск (маленькая ложка), а также мёд, уксусную эссенцию, серу горючую и медный купорос. Норма компонентов – по одной большой ложке каждого. Прогреть состав на малом огне в течение пятнадцати минут при непрерывном помешивании.
Лечение псориаза в период обострения можно проводить капустным рассолом. Допускается использовать рассол только после квашеного продукта. Слитой жидкостью нужно смазывать воспаленные участки кожи, но в течение всего периода лечения запрещается принимать душ. Улучшение во многих случаях наступает спустя неделю от начала лечения.
При появлении новых псориатических бляшек лечение рассолом можно повторить.
По материалам rakprotiv.ru
Ограниченный псориаз что это такое

Как правило, для строгой локализации псориатических высыпаний характерно более легкое проявление болезни. Однако, именно при такой форме заболевания, его обострения проявляются чаще и сильнее всего. Коэффициент поражения обычно составляет около 10% общей площади тела, но при запущенных стадиях заболевания может достичь распространения и до 40% кожного покрова.
На распространенность заболевания среди человечества могут оказывать значительное влияние климатические условия мест постоянного проживания, а также наследственные факторы. Большая часть пациентов подвержена симптомам генетического псориаза первого типа, который проявляется в раннем возрасте, но с более тяжелым течением.
Этиология заболевания до сих пор точно неизвестна, но существует множество свидетельств, что оно вызывается генами, которые повышают вероятность проявления симптомов у их носителей. На сегодняшний день на фактор наследственности приходится около 70% случаев, а на влияние внешних причин — только 30%.
Генетическая предрасположенность выявляется у большинства пациентов с внешними симптомами в молодом возрасте до 25 лет, а позже болезнь может проявится и без наличия генов, лишь под влиянием внешних факторов.
Факторы риска ограниченного псориаза достаточно разнообразны и лишь их совокупность может спровоцировать болезнь:
- Аллергия;
- Бактериальные и вирусные инфекции;
- Вакцинация;
- Диабет;
- Изменение гормонального фона при беременности, менопаузе, гормональной терапии или во время пубертатного периода;
- Ожирение;
- Очаги хронических заболеваний, как гайморит или фарингит;
- Смена климатических условий;
- Стрессы, сопряженные с сильными физическими или умственными нагрузками;
- Терапия иммуностимулирующими препаратами, а также цитостатиками и антидепрессантами;
- Употребление алкоголя и никотина;
- Хронические заболевания;
- Частые травмы кожных поверхностей.
Локализация кожных высыпаний, как видно на фото ограниченного псориаза, зачастую характерна для зон с повышенной сухостью – разгибательные поверхности ног и рук, голова, поясница.
Соответственно для высыпаний псориаза характерны такие симптомы:
- Поверхность кожи покрыта светлыми бляшками;
- При удалении чешуек на поверхности появляется гладкая и влажна пленка;
- На коже под бляшками могут образовываться капли крови;
- В трещинах пораженных мест могут возникать нагноения.
Существует несколько форм ограниченного псориаза с характерными клиническими разновидностями:
- Вульгарный тип поражает сгибательные зоны конечностей и поясничную зону.
- Ладонно-подошвенный тип проявляется на внутренней области конечностей.
- Обратный или интертригинозный тип проявляется в зонах крупных естественных кожных складок – между пальцами, в аногенитальных зонах, в области подмышек и под грудью.
- Ониходистрофия поражает ногтевые пластины.
- Паппиломатозный тип распространяется вокруг щиколоток, голени, запястий и стоп.
- Себорейный тип характерен для волосистой части головы.
Зачастую локальные высыпания легкой стадии эффективно поддаются терапии при помощи местных лекарственных препаратов, но следует также учитывать то, что пациент должен вести здоровый образ жизни и соблюдать диету для достижения длительной ремиссии заболевания.
Лечение ограниченного псориаза можно начинать с негормональных мазей и кремов. Такие препараты могут содержать в составе салициловую кислоту, березовый деготь, витамин D, кальций.
Медикаменты для наружного применения с глюкокортикостероидами в составе применяются при тяжелых формах болезни и могут вызвать привыкание, поэтому их следует употреблять курсами по назначению врача.
Во время лечения также используются витаминные комплексы и физиопроцедуры – ультрафиолетовое облучение и лазеротерапия. Народные методы также могут оказывать положительный эффект, однако их применение должно быть согласовано с лечащим врачом во избежание ухудшения течения болезни при проявлении аллергических реакций на природные компоненты.
По материалам psoriazov.net
Ограниченный псориаз – это вид хронического неинфекционного кожного заболевания, при котором псориатические высыпания в виде бляшек или пустул появляются на одних и тех же строго ограниченных участках тела и покрывают не более 10% площади кожи.
Пустулёзный псориатический артрит: derm/918
Физическая медицина pmr/120
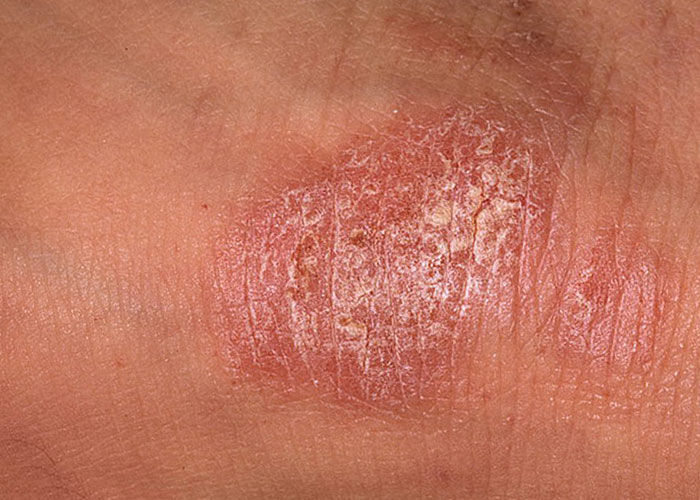
Ограниченный псориаз выявляется у 1-5% больных псориазом. Колебание количества больных в популяции зависит от региона – на Скандинавском полуострове и в районах Крайнего Севера России количество больных составляет около 4%, а в Кувейте ограниченный псориаз выявлен всего лишь у 0,11% населения.
Как и другие виды псориаза, данная форма заболевания практически не встречается у индейцев, редко встречается у коренного населения Африки и распространена в достаточной степени среди лиц европеоидной расы.
В большинстве случаев (¾ от всех случаев) ограниченный псориаз обусловлен генетической предрасположенностью.
При наличии ограниченной формы псориаза призывник:
- при длительно протекающем заболевании и наличии рецидивов отправляется в запас (призывается в случае военных действий, категория «В»);
- при первичном выявлении заболевания получает отсрочку (временно не годен, категория «Г»).
В зависимости от клинических проявлений ограниченный псориаз может быть:
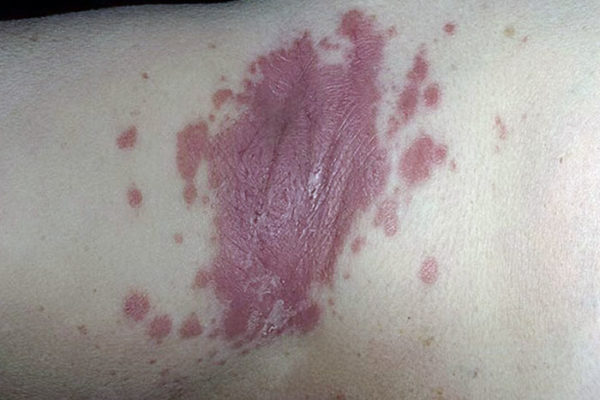
- Вульгарным (бляшечным или обыкновенным). При этой форме заболевания элементы сыпи выглядят как красные, выступающие над здоровыми участками кожи утолщенные пятна, которые покрыты легко отслаивающимися серебристо-белыми чешуйками. Высыпания обычно локализуются на пояснице и сгибательных зонах конечностей.
- Обратным. При данной форме заболевания гладкие, практически не выступающие над здоровой кожей красные пятна образуются в области кожных складок (в паху, на внутренней поверхности бедер, у женщин под грудью, у лиц с избыточным весом – под животом).
- Пустулезным (пальмоплантарный пустулез). При ограниченной форме пустулезного псориаза на стопах, ладонях, голенях и предплечьях на здоровой коже появляются пустулы (наполненные прозрачной жидкостью пузырьки), кожа в местах поражения краснеет, утолщается, отекает и легко отслаивается.
К ограниченному псориазу также относят:
- стойкий акродерматит (акродерматит Аллопо), при котором пустулезное поражение наблюдается только на кончиках пальцев и вокруг ногтевых пластин;
- псориаз ногтей, при котором происходит поражение ногтевых пластин на руках и ногах (изменяется цвет ногтей, возможно появление точек, пятен и полос, ногти ломаются и расслаиваются, кожа под ногтями утолщается);
- себорейный псориаз, который локализуется за ушами, на лбу и в области носогубных складок (отсутствует поражение волосистой части головы, высыпания появляются только в местах расположения большого количества сальных желез).
 Псориатические пятна при обратном псориазе не склонны к шелушению.
Псориатические пятна при обратном псориазе не склонны к шелушению.
Причины развития псориаза окончательно не установлены. Согласно основным гипотезам, ограниченный псориаз:
- является первичным заболеванием кожи, которое развивается в результате нарушения процесса созревания и дифференцировки клеток кожи;
- является иммунопатологическим или аутоиммунным заболеванием, при котором избыточный рост и размножение клеток кожи возникают в результате влияния различных медиаторов воспаления или являются следствием аутоиммунного повреждения этих клеток;
- развивается у людей с генетической предрасположенностью при воздействии провоцирующих факторов.
К провоцирующим заболевание факторам относят:
- нарушения работы эндокринной системы или нарушения обмена веществ;
- инфекции (паразитические, стафилококковые, стрептококковые, грибковые);
- стрессы, смену климата, чрезмерную гигиену;
- аллергию, контакт с раздражающими кожу средствами (бытовая химия, косметика и др.);
- трение и другие повреждения кожи;
- применение некоторых лекарственных препаратов.
Симптомы ограниченного псориаза зависят от его вида:
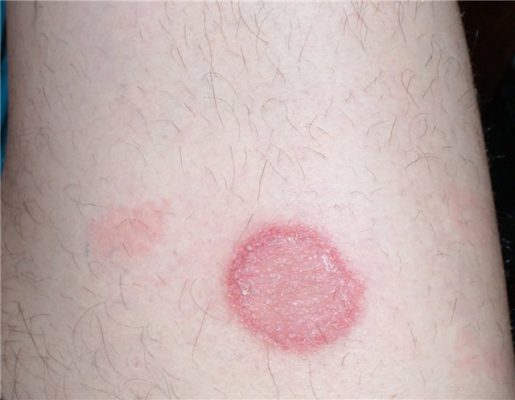
- При бляшечной форме на более сухих участках кожи появляется красная папулезная сыпь небольшого диаметра. Папулы увеличиваются в размерах и начинают сливаться в бляшки, которые покрыты ороговевшими клетками (серебристыми шелушащимися чешуйками). Кожа под папулами красная, блестящая и гладкая, зона роста бляшки может выглядеть как розовое кольцо. Часто присутствует зуд.
- При обратном типе псориаза элементы сыпи не шелушатся, выглядят как гладкие красные пятна, сливающиеся в более крупные участки. Может присутствовать вторичная инфекция (бактериальная или грибковая).
- При пальмоплантарном пустулезе, протекающем в типичной форме, по краям стоп и ладоней образуется мелкая сыпь, постепенно преобразующаяся в папулы и бляшки. Имеющиеся на бляшках чешуйки плохо отделяются при поскабливании. При нетипичной форме болезни формируются плотные округлые элементы желтоватого оттенка разного размера.
- При себорейном псориазе сыпь напоминает себорейный дерматит, присутствует интенсивный зуд.
Поражения ногтя (изменение цвета, утолщение, ломкость и отслоение) при псориазе напоминают грибок. В первую очередь страдают края ногтя. Отличительным признаком псориаза является окруженная красным ободком псориатическая папула, которую можно увидеть под ногтевой пластиной.
 Кожа вокруг четко отграниченных бляшек не изменяется, растущие бляшки склонны сливаться в более крупные пятна.
Кожа вокруг четко отграниченных бляшек не изменяется, растущие бляшки склонны сливаться в более крупные пятна.
Диагноз ставится на основании результатов визуального осмотра и наличия псориатической триады (симптомы стеаринового пятна, терминальной пленки и кровяной росы).
В сомнительных случаях делают биопсию кожи.
Диагноз «ограниченный псориаз» ставят при небольшой площади поражения (до 10%) и локализации сыпи на определенных участках тела.
Ограниченный псориаз в большинстве случаев хорошо поддается лечению при помощи местных средств.
На начальном этапе лечения применяют негормональные средства:
- устраняющую воспаление салициловую мазь (2%);
- корректирующую иммунные реакции нафталановую мазь;
- устраняющую шелушение серную мазь;
- снижающую синтез ДНК в клетках кожи мазь Антралин.
При неэффективности данных средств применяют гормональные мази:
- Гидрокортизон («Кортейд», «Локоид» и т.д.);
- Флуметазон;
- Триамцинолона ацетонид;
- Кловейт (не применяется при пустулезной форме).
Также применяются негормональные кремы, которые тормозят рост клеток кожи (Дайвонекс, Тазорак, Акрустал).
Себорейный псориаз лечат кремом Солипсор, а также мазями, которые содержат деготь.
При ограниченной форме псориаза хороший эффект оказывают также народные средства.
Возможно применение физиотерапевтических процедур (ПУВА-терапии, селективной фототерапии, гипертермии и др.).
Больным показано санаторно-курортное лечение.
По материалам liqmed.ru
Псориатические высыпания могут иметь строгую локализацию и все время появляться в одних и тех же местах на теле. Клиническое течение такой формы заболевания, как правило, более легкое. Тем не менее, оно характеризуется частыми и упорными обострениями. При ограниченном псориазе обычно поражено не более 10% общей поверхности тела, некоторые авторы называют и более значительный процент поражения – до 40. Главное, чтобы локализация высыпаний была строго постоянной.
Популяционной частоте псориатической болезни в большинстве работ исследователей дается оценка от 1 до 5% с существенными колебаниями, зависящими от климатических условий региона. Например, в развитых странах Скандинавского полуострова и среди коренного населения Крайнего Севера России частота заболеваемости оценивается примерно в 4%. В Кувейте этот показатель равен 0,11% и признан минимальным в мире. На распространенность заболевания влияют не только климатические условия проживания, вероятность развития псориаза определяется наследственностью и обусловлена субпопуляционными признаками. Например, по наблюдениям американских дерматологов, афроамериканцы болеют псориазом значительно реже белокожих американцев, он практически не встречается у американских индейцев. Хотя в целом, в США болело псориатической болезнью более 7% населения.
По некоторым свидетельствам, коренное население Африки не подвержено этой болезни, хотя в Уганде доля чешуйчатого лишая составляет 2,8% кожных патологий, что соответствует европейскому уровню распространенности.
Основная часть больных этим заболеванием (3/4) страдает генетически детерминированным псориазом I типа. Этот тип заболевания манифестирует в молодом возрасте, его течение более тяжелое. Заболевание II типа не определяется наследственной предрасположенностью, заболевают им лица зрелого возраста и для него характерно более легкое клиническое течение.
Этиология псориаза, в том числе и ограниченного, до сих пор неясна. Существует масса предположений о происхождении заболевания, значительное место в них отводится генетической предрасположенности, выявлены гены, повышающие вероятность заболевания у их носителей. На долю наследственности в формировании патологии отводится до 70%, роль внешних факторов оценивается на 30%. Псориаз, определенный генетической предрасположенностью, выявлен у большинства заболевших, и первая манифестация его наблюдается в возрасте до 25 лет. Отсутствие генетической предрасположенности не гарантирует безопасности, просто под влиянием ряда внешних факторов заболевание может развиться в более зрелом возрасте.
Факторы риска развития заболевания очень многообразны. Считается, что первую манифестацию провоцирует не один фактор, а их сочетание, в какой-то недобрый час ослабляющее иммунную систему человека. Иногда сам пациент не может назвать видимых ему причин, и они остаются неизвестными.
Итак, помимо наследственности, начало заболевания может быть спровоцировано изменениями гормонального фона (пубертатный период, беременность, менопаузальные расстройства, лечение гормональными препаратами). Одна из ведущих ролей принадлежит стрессовым ситуациям, связанным с сильным физическим и/или умственным перенапряжением. Травмы поверхности кожи, очаги хронических инфекций (фарингит, гайморит), вакцинация, лекарственная терапия некоторыми видами препаратов (антипсихотиками, цитостатиками, иммуностимуляторами и прочими) могут спровоцировать первую манифестацию псориаза. В группе риска алкоголики и курящие, аллергики и диабетики, люди, страдающие лишним весом и хроническими заболеваниями, сменившие климатические условия проживания.
Предполагается, что бактериальные или вирусные инфекции, перенесенные пациентом, могут вызвать генные мутации, прослеживается также связь между расовой принадлежностью и заболеваемостью.
Причины возникновения болезни пока гипотетические, однако, последствия и влияние на кожу, а также – остальные системы организма изучены достаточно неплохо.
Патогенез заболевания связан с расстройствами в работе иммунной системы. Но являются ли они первичными или это иммунный ответ организма на воспалительный процесс в дерме, доподлинно не известно.
Здоровая человеческая кожа обновляется каждые четыре недели – за этот период новые клетки созревают, а старые погибают, выполнив свои функции, и отшелушиваются. На участках с псориатическими высыпаниями этот процесс происходит в ускоренном темпе – кожа обновляется каждые три-четыре дня. Вновь образованные недозрелые клетки устремляются на поверхность, практически сразу погибая и образуя массивный утолщенный слой. В местах высыпаний обнаруживается множество активных Т-лимфоцитов, макрофагов и других иммунных клеток, гиперпролиферация клеток кожи, не успевающих как следует сформироваться. Активными провоспалительными медиатороми, которые обнаруживаются на поврежденных участках кожи, являются гистамин, ферменты гидролазы, простагландины и прочие продукты метаболизма арахидоновой кислоты. Их перепроизводство гипотетически обеспечивают цитокины, синтезируемые макрофагами либо кератиноцитами. На этих участках не работает барьерная функция кожи, и они становятся беззащитными перед неблагоприятными воздействиями.
Болезнь индивидуальная и требует персонифицированного подхода к лечению. Случаи эффективного лечения чешуйчатого лишая как первичного дерматоза подтверждают одну теорию патогенеза, однако, не всегда оно приносит успех. Лечение псориаза как аутоиммунного процесса тоже бывает успешным, нередко и комплекс противовоспалительных мероприятий бывает эффективным.
Контакты с больными не опасны, даже переливание крови от человека, больного псориазом, здоровому, не вызовет у второго заболевание.
Все гипотезы пока имеют право на жизнь, но безусловного подтверждения какой-либо из них не существует, а опровержений тоже у каждой теории достаточно.
Локализация высыпаний соответствует участкам тела, для которых характерна более сухая кожа (например, разгибательным поверхностям конечностей (локти), голове, поясничной зоне спины). Первые признаки – красная папулезная сыпь, диаметр элементов которой примерно с булавочную головку. Папулы имеют четко очерченные границы. Они предрасположены к росту с формированием бляшек, покрытых серебристо-серыми чешуйчатыми пластинками. Размер псориатических бляшек очень вариабелен – от нескольких миллиметров до 10см. Пораженные участки тела, как правило, не слишком сильно чешутся. Псориатические бляшки шелушатся, пластинки легко отслаиваются с поверхности, а снизу – остаются более плотные чешуйки (чешуйчатый лишай).
Избыточная пролиферация кератиноцитов в псориатических бляшках сопровождается формированием кожных инфильтратов и способствует утолщению кожного слоя, приподнятого над здоровой кожей. Триада симптомов, которые указывают на псориатическое происхождение высыпаний:
- поверхность бляшки серебристо-серая и по внешнему виду напоминает стеариновое пятно;
- если снять с него чешуйчатые пластинки, под ними обнаруживается терминальная пленочка, на вид – гладкая и влажная;
- кровяная роса – каплевидные порции крови, выступившие на пленочке.
Кожа, покрытая псориатическими бляшками, обычно отличается сухостью, иногда она трескается, и на ней образуются нагноения, для мест локализации высыпаний характерно ощущение стянутости кожи.
Течение псориатической болезни – волнообразное, что характерно для любых форм заболевания. Ограниченному псориазу, как правило, присущи частые и упорные рецидивы.
Стадии манифестации условно делятся на:
- прогрессирующую – для нее характерно постоянное появление новых ярко-красных высыпаний, формирующихся в зудящую эритему с четкими границами;
- стационарную – новые высыпания не появляются, разрастание старых очагов прекращается, ограничивающий ободок (до ≈ 5мм) подсыхает и бляшки покрываются чешуйчатыми пластинками;
- регрессирующую – высыпания проходят, исчезновение начинается от центра очагов к их периферии.
Чешуйчатый лишай имеет несколько клинических разновидностей, максимально распространенной его формой является ограниченный вульгарный псориаз. Приведенное выше описание соответствует именно этому виду. Излюбленные места локализации псориатических бляшек –внешние сгибы конечностей (локти, колени), скальповая часть головы, реже – тело, например, в поясничной зоне. Лицо высыпания почти никогда не затрагивают, хотя изредка сыпь сходит на верхнюю часть лба. Небольшие поврежденные участки гладкой кожи почти не чешутся, однако, себорейные высыпания сильно зудят. На скальповой части могут располагаться отдельные небольшие бляшки, иногда они сливаются в одну сплошную эритему, растрескавшуюся и с экссудатом. Высыпания на скальповой части головы и за ушами, в зоне носа, губ, на груди и между лопатками носят название себорейный псриаз. Для бляшек этой локализации характерна нечеткость очертаний, цвет их не серебристо-серый, а желтоватый. На скальпе – избыток перхоти, маскирующей бляшки, они могут спускаться на лоб и шею (псориатическая корона).
Клиническая форма ограниченного пустулезного заболевания – ладонно-подошвенный псориаз Барбера. Он обычно имеет доброкачественное течение, поражает большей частью лиц, занятых ручной работой, связанной с едкими химическими веществами. Псориатические бляшки, покрываются пустулами – болезненными волдырями, наполненными стерильным воспалительным экссудатом, окруженными отечной, воспаленной, отслаивающейся кожей.
Локализованными могут быть любые формы чешуйчатого лишая, хотя почти всегда на теле больного можно обнаружить псориатические бляшки иного вида и в других местах.
Обратный (интертригинозный) – болезненные пятна локализуются в зонах, где расположены естественные крупные складки (межпальцевых, аногенитальных, в области подмышек и под грудью) и выглядят атипично. Они практически не шелушатся, их поверхность глянцевая, блестящая, нередко влажновато-красная. Диагностирование этой формы заболевания вызывают некоторые затруднения.
Папилломатозный обычно локализуется вокруг щиколоток, запястий, на подъеме стопы и нижней трети голени. Высыпания в форме круглых папул, выпуклые над поверхностью кожи, длительные рецидивы и механическое трение приводит к тому, что в этих местах часто наблюдаются гипертрофические изменения кожи. Существует риск озлокачествления.
Псориатическая ониходистрофия (псориаз ногтей) – разрушение ногтевой структуры и околоногтевого ложа, при затянувшемся процессе возможна гиперхрупкость ногтей или онихолизис (исчезновение ногтя). Часто так проявляется псориатическая артропатия.
Обыкновенно, при первой манифестации заболевания поражения всегда ограниченные и касаются небольших участков тела. Со временем зона поражения увеличивается, и наблюдается прогрессивное развитие болезни. Легкой стадией дерматоза считается, когда повреждениями затронуто до 3% поверхности тела, от 3-х до 10% – средней, более 10% – тяжелой.
Несвоевременное обращение к врачу с проблемой псориатических высыпаний, даже на очень ограниченной участке, может иметь весьма серьезные последствия и осложнения. В начальной и обычно легкой стадии заболевания снятия обострения добиваются с помощью наружных средств лечения, при распространившемся процессе – используются более серьезные терапевтические средства.
Кроме того, воспаленная кожа может быть инфицирована. Это вызовет нагноения, отеки, эритему, и, соответственно, усложнит диагностику и процесс лечения.
Диагностичские мероприятия начинаются с визуального осмотра. При наличии признаков псориатической триады, проводится опрос пациента с целью установить события, предшествовавшие заболеванию. Больному назначаются необходимые лабораторные анализы. Обычно при ограниченном псориазе в начале заболевания результаты анализов не выходят за пределы нормы.
При осложнениях и значительной, хоть и ограниченной, площади поражения анализы крови показывают интенсивное воспаление, наличие расстройств эндокринной системы либо ревматизма.
Иногда, чтобы уточнить диагноз берут кусочек кожи для биопсии. Исследование должно выявить гистологически недоразвитые кератиноциты, их гиперпролиферацию (тельца Рете), избыток иммуноцитов в области поражения и ускоренное формирование там новых капилляров.
Основная инструментальная диагностика псориатической болезни – дерматоскопия. Вспомогательная диагностика выполняется, если есть необходимость, по назначениям лечащего врача, чтобы составить суждение о работе других систем организма и наличии заболеваний других внутренних органов – рентгенография, УЗИ органов брюшной полости и щитовидной железы, электрокардиография.
Дифференциальная диагностика позволяет отличить псориаз от сходных по симптоматике болезней. Выполняется на основании полного анамнеза, собранного на визуальных признаках, по результатам обследований и лабораторных анализов. Дифференцируют псориатическую болезнь от лимфомы Т-клеток кожи (кроме визуализированных отличий иногда используют пункцию жидкости спинного мозга); плоского лишая, локализация которого сходна с папиломатозным псориазом («браслеты» на запястьях и лодыжках, изредка затронуты ногти); хронических лишаев (простого и розового); монетовидной экземы; кандидоза; себорейного дерматита; дерматофитоза и вторичного сифилиса.
Локальные псориатические поражения легкой степени обычно хорошо поддаются местной терапии. Однако следует помнить, что достижение длительной ремиссии возможно только при условии ведения здорового образа жизни и соблюдения определенных правил питания. Исключаются консервы, жирные, копченые, соленые блюда, продукты, вызывающие аллергические реакции, под запретом алкоголь и курение. Поскольку реакция на один и тот же продукт у разных людей индивидуальная, то рекомендации по рациону питания у больных могут не совпадать. Все же общая точка зрения на организацию питания при псориатической болезни предполагает преобладание в рационе щелочеобразующих продуктов (70-80%), причем половину из них желательно употреблять сырыми.
Начинают лечение с назначения более простых, не гормональных, наружных мазей или лосьонов.
Например, Салициловой мази, которая входит в состав многих препаратов от псориаза. Это средство обладает мощным противовоспалительными и дезинфицирующими свойствами, а также отлично отшелушивает омертвевшие чешуйки кожи. При псориазе используют двухпроцентную Салициловую мазь. Ее недостаток – сильное подсушивающее действие, поэтому иногда ее смешивают с вазелином. Не следует комбинировать эту мазь с другими наружными препаратами местного действия.
Также, неплохой эффект дают препараты на основе цинка или комбинации цинка и салициловой кислоты. Например, аэрозоль Цинокап. Это максимально удобная форма выпуска, орошение пораженных участков производится дистанционно, для себорейных форм псориаза есть специальная насадка. Препарат обладает выраженными противопрофилеративными и антисептическими свойствами, практически не вызывает побочных эффектов и явлений передозировки. Можно использовать с годичного возраста. Распыляется на пораженные зоны дважды или трижды в течение суток. Длительность лечения от месяца до полутора.
Используются также мази на основе березового дегтя, например, мазь Вилькинсона – комбинированный препарат, содержащий деготь, очищенную серу, нафталанскую нефть, зеленое мыло. Действие компонентов мази сводится к рассасыванию инфильтратов и смягчению кожи, а также – мягком анальгезировании. Она обладает дезинфицирующими и противопаразитарными свойствами, что делает возможным ее применение при присоединенной грибковой инфекции. Наличие серы в ее составе обеспечивает образование с органическими веществами соединений-кератопластиков, восстанавливающих поврежденную кожную поверхность. Средство наносится дважды в течение суток на протяжении двух недель, затем делается перерыв на месяц. Мазь не применяется при себорейном псориазе.
Современный препарат Дайвонекс, форма выпуска – крем и раствор. Действующий компонент этих средств – кальципотриол (аналог витамина D). Он инактивирует Т-лимфоциты и ингибирует гиперпролиферацию кератиноцитов. Терапевтический эффект от применения этого препарата обещан достаточно быстрый – в течение двух недель. Его можно применять как самостоятельно, так и в сочетании с глюкокортикостероидами, циклоспорином, не применяется одновременно с салициловыми препаратами.
Быстродействие обеспечивают гормональные мази. Наиболее эффективной считается Дермовейт с активным ингредиентом клобетазола пропионатом. Форма выпуска – мазь или крем, которыми обрабатываются высыпания одноразово или дважды на протяжении суток. Длительность применения – не больше 28 дней, недельная норма не должна превышать 50г. Побочным эффектом может стать развитие пустулезного псориаза.
Лекарственные формы для наружного применения, содержащие глюкокортикостероиды, позиционируются как относительно безопасные. Однако, пользоваться ими необходимо только по назначению дерматолога. Их эффект заметен почти сразу, но его отличает кратковременность. Эти мази и растворы вызывают привыкание, синдром отмены, и стоит подумать, прежде чем начинать гормонотерапию.
Любые лекарственные средства, даже на основе натуральных компонентов, могут вызвать аллергические реакции и вместо ожидаемого улучшения привести к обострению процесса. Прежде чем начинать лечение, можно сделать кожную пробу на нежном здоровом участке кожи, например, внутренней стороне предплечья. Нанести мазь тонким слоем на ночь и подождать до утра. Если, проснувшись, не обнаружите покраснения или сыпи, можно начинать пользоваться.
В комплексной терапии псориатической болезни используют витамины. В восстановлении кожных покровов трудно недооценить значение витамина А. Витамин D профилактирует кожные заболевания, устраняет чешуйчатость, антиокислительные свойства витаминов С и Е используются в терапии псориаза. При необходимости и по показаниям могут быть назначены и витамины других групп.
При ограниченных высыпаниях с успехом применяется физиотерапевтическое лечение – ПУВА-терапия, лазеротерапия, в частности, лазерное облучение крови, магнитотерапия; лекарственный электрофорез и фонофорез.
Оперативное лечение при ограниченном псориазе обычно не применяется. Хирургические реконструктивные методы применяются в запущенных случаях псориатической артропатии.
Ограниченный псориаз – болезнь достаточно серьезная, лечить его пытаются издавна, поэтому существует масса народных рецептов, облегчающих состояние больного. Прежде чем применять народное лечение, желательно посоветоваться с лечащим дерматологом, а также – учитывать, что и народные средства могут вызывать аллергические реакции.
При лечении локальных псориатических высыпаний хороший эффект дает применение березового дегтя. Он изготавливается из бересты, современные методы очистки позволяют его безопасное использование.
Березовый деготь имеет достаточно сложный состав, который обеспечивает его способность смягчать наружный слой эпидермиса, отшелушивая омертвевшие клетки и способствуя восстановлению гладкой поверхности кожи. Одновременно, он обладает противомикробным и инсектицидным действием, и вместе с пораженным роговым слоем убирает поселившиеся там микробы. Все это содействует уменьшению воспаления и нормализации процесса пролиферации клеток кожи. Деготь может вызвать аллергическую реакцию, поэтому перед началом лечения необходимо сделать пробу: рекомендуется нанести на кожу внутри локтя ватной палочкой немного дегтя и подождать полчаса, если реакции не появиться, можно пользоваться без опасений. Лечиться дегтем нужно с соблюдением несложных правил:
- перед процедурой, особенно в случае застарелых высыпаний, желательно принять ванну с лекарственными травами и маслами;
- после применения дегтя повышается фоточувствительность кожи, необходимо беречься от солнца и прикрывать обрабатываемые участки легкой дышащей тканью;
- процедуры рекомендуется делать ежедневно перед сном, так как запах дегтя остается и после тщательного смывания, а за ночь он уходит;
- во время лечения необходимо контролировать показатели работы мочевыделительной системы (периодически сдавать анализ мочи).
- Рецепт №1. Для него предпочтительно выбрать в аптеке деготь, расфасованный в стеклянный флакон (не в пластиковый). Нанести деготь на пораженные места в начале лечения на 10 минут (несколько дней), затем смыть только дегтярным мылом. Постепенно время нанесения удлинять на 1-2 минуты до получаса или 40 минут максимум. Лечение продолжать до достижения полной ремиссии. Эффект заметен уже в первые дни. Кожа в местах нанесения из-за дегтя может приобрести темноватый оттенок, который потом сойдет.
- Рецепт №2. В нем используется деготь с добавлением 2%-ной борной кислоты. Намазывать эту смесь рекомендуется жесткой кисточкой и смывать через полчаса, после чего смазать участки поражения смягчающим кремом на основе ланолина.
- Рецепт №3. Смешать 50 мл касторового масла и такой же объем дегтя со 100г меда и взбитыми белками из двух домашних куриных яиц. Поставить в холодильник на трое суток. Мазать каждый вечер перед сном тонким слоем на пораженные места в течение месяца. Повторный курс проводится по необходимости.
Фитотерапия тоже не осталась в стороне. Лечение травами чешуйчатого лишая выполняется как наружно, так и внутренне.
Можно сделать мазь из сухой травы чистотела. Перемолоть траву в порошок и смешать с жиром индейки. Потомить эту смесь на водяной бане не менее часа, дать остыть. Наносить на пораженные участки кожи.
- сделать микс из измельченных сухих трав в пропорциях: три части травы череды, и по одной – валерианового корня, чистотела и зверобоя, залить столовую ложку микса 200мл кипятка и потомить на водяной бане четверть часа, остудить, процедить и пить по полстакана дважды в день после приема пищи;
- залить в термосе 400мл крутого кипятка 40г фиалки трехцветной и столько же чистотела, оставить на два-три часа, остудить и принимать по две столовых ложки трижды в день до приема пищи (настой хранить в холодильнике не более двух суток, по истечению этого срока – вылить и сделать свежий).
Летом, находясь на даче либо в другом экологически чистом месте, можно смазывать каждое пятнышко свежим соком чистотела, к концу лета можно таким образом добиться ремиссии.
Гомеопатия способна существенно облегчить состояние больного с псориазом. Это очень эффективное лечение, которое способно улучшить качество жизни и практически привести к полному выздоровлению. Лечение малыми дозами предполагает продолжительное лечение, однако, минимизирует побочные эффекты и нежелательные реакции. Наиболее эффективное лечение – это назначенное врачом-гомеопатом с учетом всех особенностей состояния здоровья пациента и его семейного анамнеза. Назначения абсолютно индивидуальны, поэтому – терапевтическое улучшение наступает надолго, а если запастись терпением и следовать рекомендациям, то рецидивов можно избежать. При лечении ограниченного псориаза используют такие лекарства как Аквифолиум (себорейный псориаз), Кроталюс горридус (ладонный), Манганум и Фосфорус (разгибательные поверхности), однако, при назначении учитываются не только локализация высыпаний.
Можно применить аптечные гомеопатические препараты, но они лишены главного – индивидуальности. Хотя тоже могут быть полезны, как при монотерапии, так и в сочетании с другими лекарственными и народными средствами.
Основной профилактической мерой при ограниченном псориазе является правильный образ жизни и здоровое питание, причем это касается и латентных периодов.
Необходимо проводить регулярные очистки от токсинов своего организма, чтобы снять перегрузку с кожного покрова. Следить за нормальным функционированием кишечника, стараясь не допускать запоров, диареи или их чередования.
Больным сезонными формами псориаза, следует учитывать эту особенность своего организма, например, посещать зимой солярии, физпроцедуры либо избегать солнечного излучения, закрывая тело одеждой, зонтами, шляпами с полями.
Не переедать, следует проявлять осторожность с лекарственными препаратами при лечении других заболеваний.
Готовить пищу с морской солью, принимать ванны с морской солью либо распылять морскую воду на участки поражения ежедневно.
Регулярно употреблять льняное масло, пивные дрожжи и крапиву (в любом виде: свежую – в салаты и в борщ; сушеную – в чай и настой), исключить из рациона на некоторое время продукты с глютеном и молочное, если состояние улучшиться, то стоит исключить их навсегда.
Официально заболевание считается неизлечимым, однако, прогноз, особенно у ограниченного псориаза относительно благоприятный. В настоящее время возможно достичь длительных латентных периодов, правда для этого нужно приложить усилия, но они того стоят. Педантичное выполнение врачебных рекомендаций, соблюдение рациона питания и здорового образа жизни дает существенный результат. Альтернативная медицина на форумах обещает полное излечение, но предрасположенность пациента к псориатическим высыпаниям остается с ним навсегда.
Многих интересует вопрос о прохождении воинской службы молодыми людьми, у которых были манифестации псориаза. Ограниченный псориаз и армия не совместимые понятия, и скорее всего, молодой человек будет признан ограниченно годным к службе, то есть – в мирное время таких не призывают. Однако этот вопрос остается в компетенции военно-врачебной экспертизы.
По материалам m.ilive.com.ua

Псориаз (чешуйчатый лишай) – настоящий бич современности. Это неприятное системное заболевание наряду с сахарным диабетом, ожирением и СПИДом относят к самым распространенным медицинским проблемам современности.
Так, согласно результатам исследований, ненавистные псориатические бляшки на коже обнаруживаются не менее чем у 4% всего населения планеты.
Сыпные элементы, характерные для псориаза, – это выпуклые рельефные воспаленные пятна с неоднородной поверхностью, которые окрашены в красновато-розовый оттенок. Поверхность таких образований обильно усыпана мелкими шелушащимися элементами серебристо-серого-цвета – чешуйками (они легко удаляются даже при незначительном механическом воздействии).
Появление сначала единичных, а после – и множественных бляшек по телу сопровождается массой неприятных ощущений: интенсивным зудом, шелушением, болевым синдромом, пораженные участки кожи гиперемированы, отечны.
Все дело в том, что «обновленный» вид кожи становится не только поводом для порождения неврозов, депрессий и других психоэмоциональных расстройств, но и приводит к замкнутости, появлению массы комплексов, разрыву большинства социальных контактов. В связи с этим комплексная терапия псориаза всегда предполагает не только прием препаратов – «помощников» нервной системы, но и консультации психотерапевта.
К сожалению, несмотря на то, что изучению псориаза посвящена масса научных исследований, природа этого заболевания так до конца и не установлена. Существуют различные подходы, трактующие происхождение псориатических бляшек с тех или иных точек зрения.
Так, большинство ученых-медиков склоняются к аутоиммунной версии этиологии псориаза. По их мнению, сыпные элементы на коже – следствие повышенной активности защитных сил организма, которые под воздействием обуславливающих факторов начинают интенсивно атаковать здоровые клетки эпидермиса.
Существуют и другие теории происхождения псориаза:
Говоря об этиологии псориаза, не стоит забывать о его наследственной обусловленности – это заболевание, которое передается по наследству.
Псориаз классифицируют по разным критериям. Клиническая картина этого недуга у тех или иных пациентов настолько индивидуальна, что подогнать данный недуг под какую-то определенную шкалу крайне проблематично. Тем не менее, существует стандартная типология псориаза, позволяющая оценить степень его тяжести исходя из таких показателей:
- То, какой процент кожных покровов поражен псориатическими бляшками;
- Уровень отечности, гиперемии;
- Интенсивность выраженности зуда, шелушения, кровоточивости ран после расчесов;
- Наличие (отсутствие) инфицирования псориатических бляшек.
Кроме этого, утверждают медики, псориаз может протекать в легкой, средней, тяжелой формах (зависит от того, с какой интенсивностью проявляются стандартные симптомы заболевания).
Ограниченный псориаз – одна из самых распространенных форм недуга, при которой псориатические бляшки занимают не более 10% кожных покровов. При этом сыпные элементы могут локализоваться в абсолютно разных местах – на лице, шее, животе, груди, спине, сгибательных поверхностях верхних и нижних конечностей, оккупировать волосистую часть головы и ногтевые пластины.
Примечательно, что для ограниченного псориаза характерны все те виды высыпаний, которыми в принципе грешит этот недуг. Так, ограниченный псориаз может быть:
- Себорейным;
- Артропатическим;
- Выделяют и такую разновидность ограниченного псориаза как псориатическая эритродермия.
Эта форма недуга протекает гораздо легче распространенного либо генерализованного псориаза (такого, при котором высыпания равномерно «украшают» все тело пациента, но при этом часто рецидивирует и требует комплексной медикаментозной коррекции (псориатические бляшки уходят крайне неохотно).
При рассмотрении вопроса, что такое ограниченный псориаз, стоит отдельно остановиться на разнообразных формах этого недуга.
Так, ограниченный капельный псориаз симптоматичен мелкими интенсивно шелушащимися папулами красного цвета, по форме напоминающими каплю воды. Примечательно, что для капельного псориаза свойственен характерный «пусковой механизм» – перенесенная бактериальная инфекция. В запущенных случаях единичные капли трансформируются в большие посриатические бляшки, которые после сливаются в единые очаги и занимают значительные площади кожных покровов. Обострения капельного ограниченного псориаза приходятся на период инфекционных заболеваний.
Что такое лечение капельной формы ограниченного псориаза? Прежде всего, это использование аптечных наружных средств с антибактериальным, противовоспалительным, отшелушивающим, противозудным и ранозаживляющим эффектом. Кроме того, для борьбы с высыпаниями используются плазмаферез и фототерапия, а из системных препаратов – иммуномодуляторы.
Что такое ограниченный экссудативный псориаз? Данная форма недуга чаще всего поражает пациентов с эндокринными нарушениями, избыточной массой тела, а также встречается у детей и пожилых людей. Сыпные элементы воспалены, имеют выраженный яркий красный оттенок, шелушащиеся бляшки сменяют желто-коричневые корочки. При нарушении обменных процессов прозрачное содержимое пузырьков – экссудат – вытекает наружу, сами высыпания могут инфицироваться и заполняться гноем.
Ограниченный экссудативный псориаз лечат так:
- Назначают противовоспалительные системные лекарственные средства;
- Используют мочегонные составы, чтобы вывести лишнюю жидкость из организма;
- Антигистаминные таблетки и инъекции от раздражения, зуда;
- Витаминные комплексы для улучшения метаболизма в клетках.
Что такое ограниченный бляшечный псориаз? Это форма недуга, «пусковым механизмом» развития которого может стать любой иммунный либо метаболический сбой в организме человека. Начальным стадиям заболевания свойственно появление единичных папул, которые значительно возвышаются над поверхностью здорового эпидермиса. Поверхность данных образований покрыта серебристо-серыми шелушащимися чешуйками.
Со временем единичные папулы увеличиваются в размерах, разрастаются и, сливаясь с соседними сыпными элементами, образуют значительные по площади псориатические бляшки. Течение ограниченного бляшечного псориаза сопряжено с массой неприятных ощущений на коже – зудом, болезненностью, гиперемией и отечностью. Примечательно, что в пределах пострадавших участков могут поселяться грибковые и бактериальные инфекции, усугубляя симптомы основного заболевания.
Лечить ограниченный бляшечный псориаз начинают местно, используя аптечные крема, гели, мази с симптоматическим эффектом, а также методы физиотерапии (светолечение). В случае, когда указанные меры не демонстрируют надлежащего эффекта, врачи-дерматологи «подключают» системные препараты:
- Гормональные средства (обеспечивают быстрый противовоспалительный эффект);
- Цитостатики;
- Витамины групп Д, А;
- Иммунодепрессанты.
Одной из самых тяжелых форм ограниченного псориаза является псориатический артрит (артропатический псориаз). Он поражает суставы (чаще всего пальцев стоп и кистей). Со временем при отсутствии надлежащего лечения заболевание распространяется на более крупные суставы – коленный, тазобедренный – и поражает позвоночник. Проявляется псориатический артрит вначале незначительным, а после – существенным ограничением подвижности пораженных суставов, болями, отечностью, гиперемией в пострадавших областях.
Лечение данной формы заболевания предполагает:
- Инъекции кортикостероидов (гормональных препаратов);
- Прием обезболивающих средств;
- Применение иммуномодуляторов и системных ретиноидов.
Вульгарный (простой, обычной) псориаз также является распространенной разновидностью ограниченного типа недуга. Проявляется сначала единичными, после – множественными высыпаниями на коже – выпуклыми воспаленными красными пятнами с шелушащейся поверхностью. Лечат ограниченный вульгарный псориаз комплексно – применяют системные препараты различного спектра действия, используют местные средства (аптечные и народные). Используют для борьбы с недугом и физиотерапию, а также лечебную диету.
Ограниченный себорейный псориаз локализуется в местах с большим количеством сальных желез. В основном, сыпные элементы обнаруживаются на лбу, за ушами, в области носогубных складок. Псориатические бляшки при себорейном псориазе могут иметь вид выпуклых воспаленных красных папул, покрытых шелушащимися чешуйками, но в ряде случаев сыпь сходна с клинической картиной себорейного дерматита, осложненного присоединившейся инфекцией. Практически всегда появление новых высыпаний сопровождается интенсивным зудом.
Бороться с симптомами ограниченного себорейного дерматита помогают лечебные шампуни, мази, крема на основе дегтя, серы, цинка и витамина Д. В тяжелых случаях требуется участие и системных препаратов различного спектра действия.
При ограниченном ладонно-подошвенном псориазе клиническая картина напоминает, скорее, приобретенный дерматоз либо кератодермию другой этиологии. В этих зонах локализации псориатические проявления нередко «дружат» с грибковыми инфекциями, что затрудняет раннюю диагностику и подбор корректной схемы лечения заболевания.
ЛПП ограниченной формы может быть нескольких типов:
- Папулезно-бляшечный;
- Роговой («псориатические мозоли»);
- Везикулезно-пустулезный.
Обычно ограниченный ЛПП хорошо поддается местному лечению аптечными нестероидными либо гормональными мазями, кремами и другими составами, а также физиотерапии (светолечению).
Несмотря на то, что высыпания при ограниченной форме псориаза поражают всего 10% кожи, этот недуг гораздо сложнее поддается лекарственному лечению, чем его распространенный «побратим». Не стоит забывать и о том, что независимо от форм псориаз – неизлечимое заболевание, а борьба с ним направлена исключительно на устранение неприятных симптомов на коже, предупреждение дальнейшего распространения сыпных элементов по телу, а также профилактику осложнений.
По материалам izlechenie-psoriaza.ru
https://www.youtube.com/watch?v=VxXAkLMfTG0
На теле появились красные пятна – что это может быть?
На коже всегда отражается внутреннее состояние организма. Вот почему красные пятна на теле у взрослого могут говорить о серьезной проблеме или заболевании.
Человека нередко беспокоит зуд, поэтому для начала следует избавиться от неприятных симптомов. Вторым этапом идет установление причины высыпаний и комплексное лечение. В большинстве случаев виновниками красных пятен является инфекция или аллергия. Размер, форма поверхность очагов могут быть разнообразными. Крупные эритемы нередко сигналят о нарушениях в работе нервной системы.
Небольшие пятнышки появляются вследствие механических повреждений покровов (например, от натирания лямками белья, интенсивного массажа или косметического скраба). Обычно подобные образования заживают самостоятельно за непродолжительный период.
Причины появления красных пятен на теле у взрослого
Сыпь на теле красного цвета возникает у взрослых по разным причинам. Некоторые из них вызывают дополнительные симптомы, само заболевание протекает в тяжелой форме. Другие виды патологий быстро проходят, даже без применения лечения.
Что это может быть? Рассмотрим ТОП 5 причин появления пятен красного цвета на коже у взрослого:
- Укусы насекомых – зачастую насекомые практически не влияют на организм человека. Но яд некоторых видов опасен, может спровоцировать аллергическую реакцию (осы, пчелы, шмели). После укусов возникают отечные припухлости.
- Аллергические реакции – при воздействии раздражителя организм отвечает очевидными симптомами. По кожным покровам идут яркие красные поражения, они сильно чешутся. Начинается слезоточивость, насморк, кашель. В тяжелых случаях вероятен отек, удушье. Реакции продолжаются и усиливаются до тех пор, пока на организм воздействует раздражитель.
- Вирусные инфекции – некоторые вирусы вызывают сыпь: ветряная оспа, корь. Вирус распространяется по крови, организм реагирует высыпаниями, повышением температуры, слабостью.
- Бактериальные инфекции – при сифилисе (вызывается бактерией бледной трепонемой) больного беспокоит сыпь. Высыпания наблюдаются и при попадании в организм других бактерий.
- Грибковая инфекция – грибки живут в каждом организме, но при благоприятных ситуациях они начинают размножаться. Образуются красноватые или темные пятнышки, обычно они локализуются в области паха.
Наиболее распространённой причиной появления пятен красного цвета на различных участках тела человека является аллергия. Она возникает при контакте с раздражителем, то есть аллергеном, и проявляется такими симптомами: появляется сыпь, сильный зуд кожи. Общее самочувствие обычно не страдает, симптомы усиливаются при повторном контакте с раздражителями. Ими могут быть растения, укусы насекомых, бытовая химия, лекарственные препараты или пищевые продукты.
По этим признакам опытный специалист без труда сможет поставить правильный диагноз и назначить лечение.
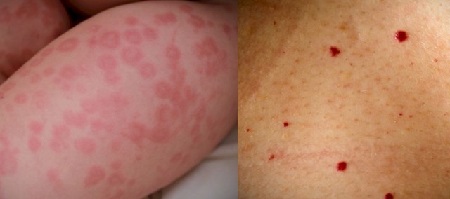
Красные пятна на теле — фото и описание основных болезней
При появлении сыпи многие люди начинают паниковать, подозревая самые страшные болезни. Новообразования могут никак не проявлять себя, а могут зудеть, болеть и доставлять сильный дискомфорт.
Не стоит сразу же ставить себе опасный диагноз. При обнаружении первых симптомов рекомендуется обратиться к врачу, он проведет диагностику, выяснит, что это может быть, расскажет, как вылечиться он заболевания.
Аллергия
В зависимости от вида аллергической реакции и причины, вызвавшей ее, гиперчувствительность проявляется красными шелушащимися пятнами или белыми пузырьками на фоне покрасневшей кожи (крапивница).
Такие пятна располагаются несимметрично с преимущественной локализацией на лице, шее или конечностях. Сопровождаются зудом, особенно в ночное время суток – самый пик приходится на 3-4 часа ночи, когда концентрация глюкокортикостероидов в крови минимальная, и организм не может подавить иммунную реакцию, проходящую в этом участке.
Размер пятен варьируется: они могут быть большими единичными или проявляться, как сливные маленькие. Обычно они не вызывают болезненные ощущения.
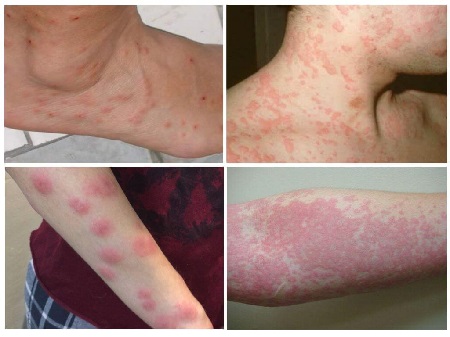
Укусы насекомых
Вы гуляли на улице босиком или в сандалиях с открытыми ногами, возможно, вас покусали насекомые, например, муравьи или комары. Укусы от любого из этих насекомых могут вызывать от одного до нескольких красных точек на коже.
Если вы были снаружи или рядом животного, у которого есть блохи, они могли вас также покусать.Кремы кортикостероидов или лосьоны помогут избавиться от зуда, поскольку в большинстве случаев другое лечение вам не понадобится.
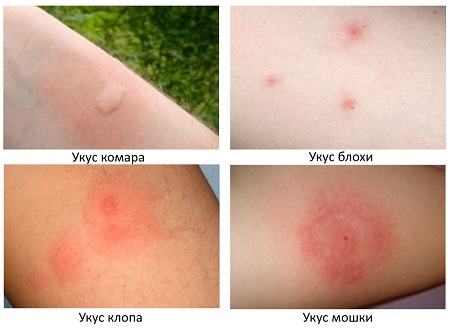
Экзема
Известная еще как атопический дерматит, экзема – это состояние, характеризующееся сухой, чувствительной кожей, зудом, темными чешуйчатыми мокрыми или сухими пятнами. Экзема обычно очень зудит, чешется и может воспаляться.
Очень важно не путать экзему с другими видами дерматита – себорейным, к примеру, поскольку это разные заболевания, хотя суть у них всех одна – воспаление кожного покрова. Излюбленными местами экземы являются внутренние сгибы локтей и колен. Однако это состояние кожи контролируемо. Стресс и аллергены могут ухудшить приступы, а ежедневное купание и регулярное увлажнение могут уменьшить ее.
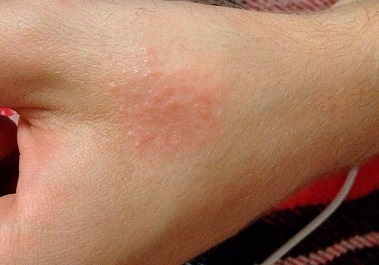
Корь
Эта детская вирусная болезнь в последнее время встречается все чаще из-за пренебрежения вакцинацией. Все начинается с повышения температуры, насморка, кашля, конъюнктивита и головной боли.
Через 2–3 дня за ушами и на голове появляются розово-красные пятна. Они сливаются между собой и постепенно опускаются ниже по телу до самых нижних конечностей. Для ребенка особенно опасны осложнения, от которых до введения обязательных прививок умирали 3% пациентов.
Ветрянка
Ветрянка также имеет инфекционное происхождение. Она начинается с красных пятен, на месте которых позже образуются пузырьки размером до 5 мм.
Спустя трое суток они покрываются сухими корочками. При ветряной оспе на коже одновременно присутствуют как пятна, так и пупырышки. Если их расчесывать, они оставят после себя небольшие ямки, так называемые оспинки, от которых сложно избавиться.
Скарлатина
Эту инфекционную патологию сопровождают мелкие красные пятнышки размером 1-2 мм. Они появляются после возникновения боли в горле и обычно локализуются в паховой области и нижней части живота.
Из-за густо расположенных пятен кожа производит впечатление покрасневшей и воспаленной.
Розовый лишай
На теле обнаруживаются средние, диаметром 30–50 мм бляшки алых оттенков, которые иначе называют «материнскими пятнами».
Далее они окружаются другими, поменьше. К причинам недуга относят общий ослабленный иммунитет и герпеспирус. Лечение довольно затяжное.
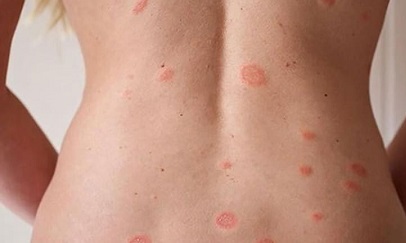
Стригущий лишай
В дерматологии он известен под названием «микроспория». Это заразное заболевание грибкового происхождения. Его возбудитель – плесневый грибок рода Microsporum, паразитирующий в ороговевшем слое эпидермиса.
При данной патологии красные пятна имеют округлую форму с более светлым центром. Чаще всего появляются на голове и конечностях.
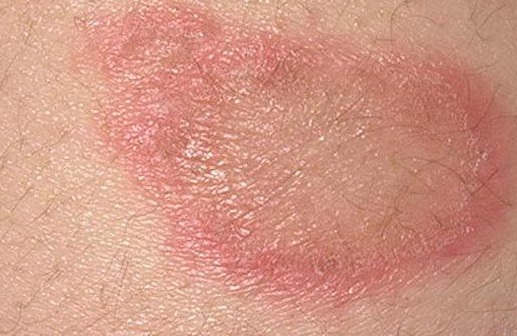
Герпес зостер (опоясывающий лишай)
Обычно болеют взрослые, перенесшие в детстве ветрянку. Отмечается высокая температура, сильное жжение на месте будущих пятен и пузырьков под мышками, а также по ходу межреберных нервов.
В тяжелых случаях необходимо принимать антибиотики, наносить комбинированные мази на пораженные участки тела. Тяжелее всего опоясывающий лишай протекает в области паха и гениталий.
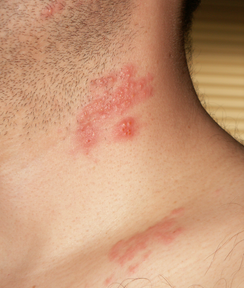
Псориаз
Высыпания при псориазе могут быть разной формы и размеров. Независимо от этого бляшки развиваются по определенному принципу:
- Возникают чешуйчатые высыпания. Они серовато-белого оттенка. Легко соскабливаются с кожных покровов. Чешуйки похожи на парафиновую стружку.
- После полного соскабливания бляшек на высыпаниях формируется тонкая, терминальная пленочка.
- Для следующего этапа характерен симптом «кровяной росы». Если удалить пленку, то на сосочки кровоточат. Само кровотечение носит капельный характер.
Обычно при псориазе бляшки локализуются на крупных разгибательных суставах – коленях,появляются красные пятна на локтях. Сильно страдает волосистая часть головы и места, подверженные частым травмам. Но этот симптом нельзя считать окончательным при постановке диагноза, поскольку атипичные формы псориаза сильно отличаются.
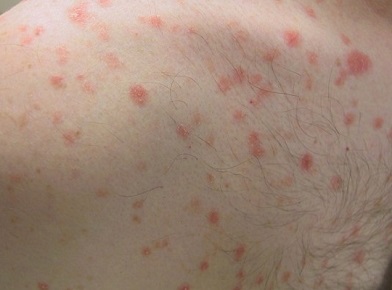
Боррелиоз
Заболевание вызывают бактерии, которые распространяются иксодовыми клещами. Сначала появляются красные круглые пятна на теле в том месте, где укусили клещи. Заболевших людей беспокоит зуд, симптомы интоксикации.
Пятна увеличиваются в диаметре в 2–10 раз, становятся похожими на мишень. Лечение в стационаре проводят антибиотиками, нестероидными противовоспалительными препаратами и десенсибилизирующими средствами.
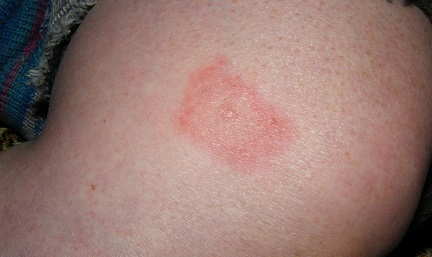
Крапивница
После воздействия на организм морепродуктов, шоколада, некоторых лекарств возникает ответный аллергический ответ с красными пятнами и зудящими волдырями.
От пятен аллергической природы избавляются постепенно, учитывая такие факторы, как характер высыпаний, их локализацию и этиологию заболевания. Врач назначает диету без аллергенов. Благодаря энтеросорбентам: активированному углю, «Лактофильтруму» и «Энтеросгелю» удается очистить пищеварительный канал, после чего существующие пятна исчезают.
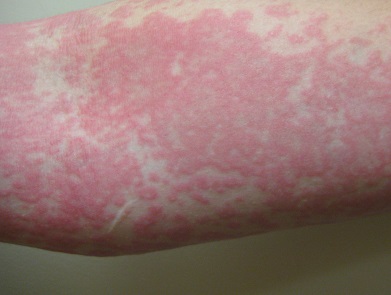
Фотодерматит
Воздействие ультрафиолета может также вызывать появление сыпи, покраснений и отека кожи вследствие повышенной ее чувствительности к солнечному свету.
Для лечения болезни назначают препараты с фотозащитными свойствами.
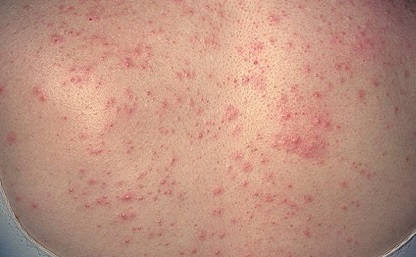
Фолликулярный кератоз
Фолликулярный кератоз проявляется небольшими красными шишками. Считается, что состояние вызвано генетическим расстройством, а тяжесть симптомов может колебаться в зависимости от сезона. Как правило, ухудшение будет уходить или уменьшаться летом, но усиливаться в зимние месяцы.
Бугорки имеют красный цвет и расположены в основном возле волосяных фолликулов. Особого беспокойства здоровью не наносят, но являются серьезной косметической проблемой.
Своеобразным триггером к появлению болезни служит дефицит витамина А, С, К или любые аллергические реакции.
Регулярное увлажнение может немного ослабить симптомы, но верного известного на сегодня лечения не существует.
Ангиома
Если вы заметите у себя крошечную отметку, которая выглядит как красная крапинка крови, вероятнее всего это вишневая ангиома.
Вишневая ангиома является твердой красной, синей или пурпурной папулой диаметром 0,1-1 см. При тромбировании они могут казаться черными по цвету до тех пор, пока не будут диагностированы с помощью дерматоскопа, когда более легко увидеть красный или фиолетовый цвет. Вишневая ангиома может развиваться на любой части тела, но чаще всего появляются на коже головы, лица, губ и туловища.
Это явление довольно распространено и чаще всего встречается у людей старше 30 лет. Красный цвет им придает поврежденный кровеносный сосуд под кожей.
Эксперты не совсем уверены в том, что вызывает аномалию, но ведущей на сегодня теорией считается генетика. Как правило, эти маленькие красные точки безвредны, но обратитесь к врачу, если увидите, что они растут, меняют форму или цвет.
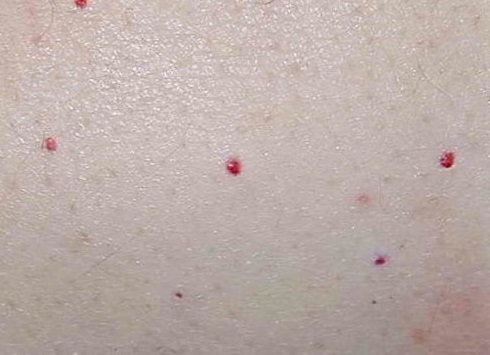
Чесотка
Чесотка вызывается самкой клеща. Она проникает под кожу и, продвигаясь параллельно поверхностному слою, формирует чесоточный ход, в который откладывает яйца. Болезнь проявляется красными зудящими пятнами, расположенными в межпальцевых складках, на сгибательных поверхностях лучезапястных суставов, разгибательной поверхности предплечья, плеч, на коже бедер и живота.
Между высыпаниями наблюдаются чесоточные ходы – слегка возвышающиеся над кожей линии грязно-серого цвета длиной от 1 мм до 2 см. Характерным симптомом является сыпь на крестце в форме треугольника вершиной вниз.
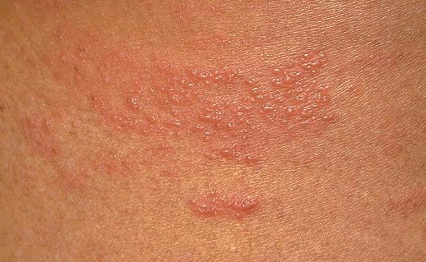
Неврозы
Пятнышки розового цвета могут также появляться при неврозе, часто возникают на лице и шее и области декольте.
При неврозе появление красных пятен сопровождается ощущением то холода, то жара, возможны болевые ощущения в конечностях и внутренних органах (сердце, желудок). Болезненные ощущения и дискомфорт может усиливаться под влиянием стресса, может появиться одышка и участиться сердцебиение.
При неврозах появляются покраснения кожных покровов особенно при тревожных состояниях, панике или фобиях.
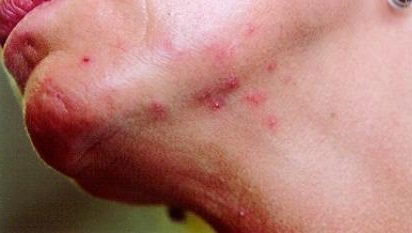
Рак кожи
Появление на коже любых новообразований (язв, родинок, сыпи, рубцов) не представленных ранее, становится поводом задуматься о раке кожи. Изменения кожных покровов заключаются в изменении цвета, уплотнении, появлении новых элементов.
В зависимости от типа рака образования приобретают специфические признаки. Изначально образуются почти незаметные красные пятна с коричневым оттенком, характеризующиеся уплотнениями, которые в дальнейшем видоизменяются и становятся плотными узлами.
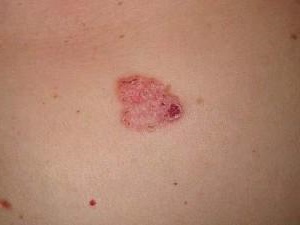
Лечение
Лечение красных пятен на теле будет зависеть от того, какая их основная причина. Для легких случаев могут быть применены народные домашние средства. Важно сначала диагностировать основную причину покраснений, прежде чем попытаться избавиться от симптома.
Для большинства случаев покраснения кожи, таких как экзема, может помочь облегчить зуд, вызванный сыпью, лосьон с каламином. Если симптомы сохраняются в течение более одного дня, можно использовать пероральные антигистаминные средства. Также могут быть рекомендованы кремы от зуда и противовоспалительные средства. Для грибковой или бактериальной инфекции подойдут соответственно противогрибковые и антибактериальные мази.
Как уже упоминалось, красные пятна также могут быть вызваны беспокойством или высоким уровнем стресса. Если это так, то лечение этого состояния будет включать в себя применение релаксационных методов, таких как медленное дыхание и другие виды деятельности, например, йога и медитация.
Алоэ вера поможет избавиться от покраснения кожи, сняв воспаление и охлаждая ее. Также необходимо:
- Соблюдать надлежащую гигиену, всегда менять одежду после тяжелого рабочего дня
- Если покраснение вызвано реакцией на применение продукта по уходу за кожей, тогда следует прекратить его использование
- Антигистаминные препараты могут помочь в случаях аллергической реакции, вызывающей покраснение
- Потреблять много воды и других жидкостей, чтобы поддерживать кожу влажной и гидратированной
- Для детей, которые носят подгузники, обязательно наносить немного порошка и мягкого вазелина после и перед тем, как его использовать. Также не забывать часто менять подгузники
Обратиться за медицинской помощью, если сыпь продолжается более 2 дней.
Какой врач лечит красные пятна?
При красных пятнах необходимо обратиться за консультацией к дерматологу. Только специалист сможет выявить причину, исходя из результатов, проведенных пациенту анализов. Когда диагноз будет поставлен, точно выполняйте все предписания доктора, лечитесь усердно.
Если это была инфекция эпидермиса, стоит исключить повторную возможность заражения, при аутоиммунных заболеваниях посоветуйтесь со специалистом для облегчения состояния. Никогда не старайтесь вывести красные пятна самостоятельно, не трите, не расчесывайте их, соблюдайте правила гигиены.