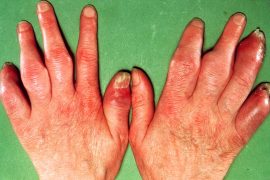
Псориатический артрит — симптомы и фото. Псориатический артрит без псориаза
Полиартрит – одно из самых распространенных заболеваний суставов. Отличительная черта недуга заключается в развитии воспалительного процесса сразу в нескольких суставах. Пациент, имеющий диагноз полиартрит лечение вынужден проходить на протяжении всей жизни. Чем опасен недуг, и как сказать болезни «стоп»?
Если артриту характерно единичное воспаление сустава, то полиартриту присуще воспаление нескольких суставов. В этом и состоит коварство недуга. Протекает болезнь тяжело. Исходя из причины, спровоцировавшей воспаление, клиническая картина различна.
Как развивается полиартрит? Сустав окружают ткани и оболочки, которые оснащены большим количеством нервных корешков и сосудов. Из-за такого строения они быстро реагируют на любое воздействие.
Болезнь прогрессирует и распространяется на другие части сустава (хрящ, связки, капсулу, сухожилия). Воспалительный процесс разрушающе действует на суставной хрящ и капсулу. На последней стадии суставы деформируются.
В медицинской практике существует множество провоцирующих факторов, способствующих развитию полиартрита. Основными являются:
В медицинской практике различают следующие виды патологии:
Инфекционная среда – самый распространенный фактор, вызывающий развитие полиартрита. В медицинской практике различают инфекционный специфический и неспецифический типы полиартрита. В первом случае поражению подвергаются тазобедренные суставы и позвоночный столб. Неспецефический тип поражает локтевые и .
Отсутствие лечения приводит к прогрессированию недуга и деформации суставов, появлению тугоподвижности и отечности. Любые движения становятся болезненными. Невылеченный недуг время от времени дает о себе знать. Каждый приступ усугубляет ситуацию и все сильней нарушает функцию сустава, пока это не приведет к полной потере подвижности.
Патологический процесс при ревматоидном полиартрите развивается в результате иммунных реакций. Иммунитет в силу определенной перестройки начинает атаковать суставной хрящ, что приводит к необратимым последствиям. Зачастую эта форма наблюдается у лиц, имеющих генетическую предрасположенность. Спровоцировать развитие воспаления могут травмы, стресс, патогенные микроорганизмы, аллергены, переохлаждение.
На начальной стадии наблюдается утренняя скованность и небольшая отечность. По мере прогрессирования недуга добавляются слабость и высокая температура. Отсутствие лечения приводит к необратимым последствиям, которые устранить медикаментозными препаратами невозможно.
Патологические изменения наблюдаются в результате нарушенных обменных процессов. Обменный полиартрит в медицине еще называют . Сбой в процессе обмена веществ приводит к скоплению разных солей в суставах. При прогрессировании патологического процесса наступают инвалидность и полное обездвиживание сустава.
К осложнениям обменного полиартрита относят: альбуминурию (поражение почек), анемию и лейкопению, пневмонию, миокардит или эндокардит.
Аллергический полиартрит – заболевание суставов с обратимостью патологических изменений. Развивается воспаление на фоне аллергической реакции. Аллергеном выступают пыль, шерсть животных, пыльца растений, продукты, лекарственные препараты. Симптоматика проявляется внезапно. Аллергическому типу характерна сыпь, покраснение, крапивница, ангионевротический отек, боль, выпот в суставной полости.
Самая тяжелая форма полиартрита. Диагноз «» ставится вне зависимости возраста и пола пациента. Псориатический полиартрит поражает не только суставы, но и кожу. На теле появляются наросты из ороговевших участков кожи.
Болезнь носит затяжной характер, поэтому симптомы проявляются не сразу, что затрудняет диагностику на ранней стадии. Лечение псориатического типа длительное.
Полиартрит игнорировать сложно, поскольку симптоматика ярко выражена. Иногда болезнь имеет скрытое начало, но на поздних стадиях симптомы проявляются с полной силой.
Распознают недуг по следующим признакам:
Диагностировать острую форму полиартрита проще, поскольку она имеет заметное начало. Хронический полиартрит длительное время не дает о себе знать, и лишь диагностика подтвердит необратимые процессы в организме.
Эта форма диагностируется при таких сопутствующих заболеваниях, как гонорея, дизентерия, туберкулез. Очаг воспаления локализуется в области единичного сустава или сосредотачивается в нескольких суставах.
При бруцеллезной форме полиартрита чаще поражаются крупные суставы. Проявляется недуг в виде острой боли, отечности и ограниченности в движениях. К симптомам также добавляются лихорадка, увеличенная селезенка и лимфоузлы. Для гонорейного типа характерны высокая температура, слабость, потеря веса. Сифилитическую форму распознают по болевому синдрому в ночное время, деформации сустава, припухлости.
Неспецифический инфекционный полиартрит у каждого пациента протекает по-своему. Общей клинической картины нет. Зачастую развивается недуг на фоне ангины, гриппа, переохлаждения, хронического тонзиллита. Высокая температура, резкие боли, покраснение кожи, припухлость в области пораженного сустава — тревожные симптомы. С их появлением незамедлительно обратитесь за медицинской помощью.
Болезнь носит прогрессирующий характер, поэтому патологический процесс постепенно захватывает новые суставы. При хроническом полиартрите симптомы затихают в неактивной фазе. Иногда заболевание протекает и без ремиссий.
Согласно медицинской статистике, около 50% больных при инфекционном неспецифическом полиартрите сталкиваются с нарушением работы сердца и сосудов. В запущенных случаях возможны изменения в почках, амилоидоз, нефрит, нарушения в работе печени.
Развивается этот вид недуга по причине неправильного обмена веществ. В результате в суставах начинают скапливаться различные кристаллы солей, которые раздражают ткани и приводят к развитию воспаления. Характер течения недуга бывает разным. Одни пациенты могут сталкиваться с недугом единожды, а другие многократно, что в конечном итоге приводит к деформации суставов.
Симптоматика псориатического полиартрита проявляется уже после висцеральных и кожных проявлений псориаза. Распознают полиартрит по скованности движений, укороченности пальцев, изменению формы суставов, болезненности при движении, вывихам. Зачастую недуг поражает мелкие суставы, реже подвергаются поражению коленные и локтевые суставы.
При прогрессировании недуга отмечаются отечность, краснота и ограниченная подвижность при сгибании и разгибании. У 75% больных также отмечаются признаки поражения ногтевых пластинок.
Возникает эта форма полиартрита при механическом повреждении ткани хряща, связок, менисков или сухожилий. В симптоматике преобладают щелчки в суставах, болезненность, ломота в костях, отечность в зоне повреждения и тугоподвижность сустава. В запущенных случаях у пациента поднимается температура тела и начинается лихорадка.
Толчком в развитии выступают перенесенные инфекционные заболевания. Первые признаки недуга проявляются спустя месяц после первичной инфекции (простуда, хламидиоз, диарея). Симптомами этого вида полиартрита принято считать: высокую температуру тела, быструю утомляемость, увеличенные лимфоузлы, плохой аппетит. Если своевременно не приступить к лечению, то возможны боли в мышцах и суставах. Одним из грозных признаков считается поражение сердца (миокардит).
Диагностика недуга основывается на следующих показателях:
«Артрит полиартрит лечение и осложнение» – вот, что интересует пациентов, столкнувшихся с этим коварным диагнозом. Если своевременно не приступить к лечению, то патологический процесс затрагивает мышцы, и серьезных осложнений в этом случае не избежать. Мышечные ткани начинают разрушаться.
Нарушается их функционирование. К возможным осложнениям полиартрита также относят:
При ревматоидном полиартрите возможны:
Как вылечить полиартрит? Единой схемы лечения не существует. Подбирается терапия в зависимости от этиологии заболевания и индивидуальных особенностей организма. Чем лечить полиартрит суставов?
Замедлить развитие патологического процесса и купировать неприятные симптомы помогут:
Традиционная терапия предусматривает прием лекарственных препаратов. Этот метод считается эффективным на ранних этапах развития недуга. Лекарства позволяют уменьшить воспаление, восстановить функции пораженных суставов и облегчить общее состояние пациента. Чем лечить полиартрит?
Медикаменты, в зависимости от принципа действия, делят на четыре группы:
Анальгетики или болеутоляющие средства помогают облегчить боль. Различают несколько видов:
Обезболивающие препараты влияют на работу центральной нервной системы, поэтому во время лечения противопоказаны управление транспортным средством и выполнение работы, требующей высокой концентрации.
В лечении артрита или полиартрита суставов обязательно применяют НПВС («Вольтарен», «Адвил», «Целебрекс», «Мотрин», «Клинорил»). Лекарства этой группы быстро купируют боль и уменьшают очаг воспаления. НПВС противопоказаны людям с язвой, печеночной, почечной и сердечной недостаточностью. Дозировку и курс терапии назначает лечащий врач, поскольку многие из препаратов имеют ряд побочных эффектов.
БМАРП замедляет процесс прогрессирования недуга и предотвращает повреждение суставов. К этой группе относят: «Арава», «Имуран», «Плаквенил». Главное преимущество этих медикаментов в том, что к ним не вырабатывается привыкание и они не вызывают серьезных осложнений. Недостатком считается их медленное действие.
Противовоспалительный эффект оказывают кортикостероиды («Преднизолон», «Метипред», «Целестон»).
Главное условие при лечении полиартрита — верная информация о состоянии организма, грамотно составленная схема терапии и правильная дозировка лекарств.
Правильное питание при полиартрите — важный элемент комплексной терапии. Если пациент соблюдает лечебную диету, то успешность терапии достигает максимума.
Врачебные рекомендации заключаются в следующем:
К списку разрешенных продуктов относятся:
Из напитков разрешаются кисель, морс, сок, зеленый чай, отвар шиповника.
Под запретом такие продукты:
В период обострения рекомендовано придерживаться более строгих правил. Из меню полностью исключаются соль и сахар. Блюда готовятся на пару. Раз в неделю делают разгрузочный день. Разрешается кушать яблоки, творог и кефир. Дневной рацион не должен превышать 1800 ккал. В период ремиссии жестких ограничений нет.
Как лечить полиартрит? Существует огромное разнообразие народных рецептов для лечения недуга в домашних условиях.
Остановить патологический процесс и облегчить состояние больного помогут:
Снять отечность нетрудно с помощью мать-и-мачехи. Промойте под проточной водой с мылом листья травы. Высушите и приложите к пораженному суставу. Зафиксируйте их бинтом. Прикладывают листья гладкой стороной к коже. Отек также помогут снять листья лопуха, свежей капусты, березы. Прикладывайте их по аналогичной схеме на ночь.
Бедренные и плечевые суставы трудно лечить с помощью обертываний, но хорошо помогают лечебные ванны. Замечательно себя проявили:
Как отварами лечить полиартрит всех суставов? В целях усиления медикаментозного лечения рекомендуется принимать отвары из травяных сборов:
Пейте готовые отвары в течение дня небольшими глотками.
Эффективными в лечении полиартрита считаются компрессы:
Несмотря на простоту приготовления народных рецептов, перед их использованием проконсультируйтесь с лечащим врачом на наличие аллергии и возможных побочных реакций.
Во избежание развития полиартрита рекомендуется соблюдать меры профилактики:
Для полного излечения полиартрита необходим комплексный подход к терапии. Один-единственный способ лечения не даст результата. Совмещая здоровый образ жизни с приемом лекарственных и народных средств, посещением физиотерапевтических процедур, лечебной гимнастикой, можно рассчитывать на положительный результат.
Псориатический артрит (ПА) — артрит, сочетающийся с псориазом.
Статистические данные. Частота — 5–8% лиц, больных псориазом; 40% больных псориазом тяжёлой степени. Преобладающий возраст — 20–50 лет. Мужчины и женщины заболевают одинаково часто.
Этиология не выяснена. Генетические аспекты • НLА — В27 обнаруживают у больных со спондилоартритом • НLА — Сw6, НLА — DR4, НLА — DR7 экспрессируются у больных псориазом • Семейный анамнез при ПА положителен в 30% случаев • Существует семейная предрасположенность к псориазу (*177900, Â; предполагают также полигенное наследование с главным локусом в 17q).
Псориатический артрит (ПА) — артрит, сочетающийся с псориазом.
Статистические данные. Частота — 5–8% лиц, больных псориазом; 40% больных псориазом тяжёлой степени. Преобладающий возраст — 20–50 лет. Мужчины и женщины заболевают одинаково часто.
Этиология не выяснена. Генетические аспекты • НLА — В27 обнаруживают у больных со спондилоартритом • НLА — Сw6, НLА — DR4, НLА — DR7 экспрессируются у больных псориазом • Семейный анамнез при ПА положителен в 30% случаев • Существует семейная предрасположенность к псориазу (*177900, Â; предполагают также полигенное наследование с главным локусом в 17q).
Происхождение псориатического артрита до конца не изучено, но известно, что на развитие заболевания влияют генетические и аутоиммунные механизмы, а также факторы окружающей среды (инфекции и др.).
| Внутренние факторы | Внешние факторы |
| Наследственная предрасположенность | Регулярное психоэмоциональное напряжение и стрессы |
| Избыточная масса тела | Травматическое повреждение |
| Системные патологии соединительной ткани | Наличие инфекционно-воспалительного очага (хронические гепатиты, стрептококковая инфекция) |
| Сердечно — сосудистые заболевания | Использование некоторых групп лекарственных препаратов (гипотензивные средства, нестероидные противовоспалительные препараты) |
| Метаболические нарушения, сопровождающиеся увеличением активности меланоцитов | Ранее проводимые оперативные вмешательства |
Этиология не выяснена. Генетические аспекты • НLА — В27 обнаруживают у больных со спондилоартритом • НLА — Сw6, НLА — DR4, НLА — DR7 экспрессируются у больных псориазом • Семейный анамнез при ПА положителен в 30% случаев • Существует семейная предрасположенность к псориазу (*177900, Â; предполагают также полигенное наследование с главным локусом в 17q).
Псориатический артрит самый непонятный из всех, известных медицине. Его таинственность заключается в полиэтиологичности.
Причем, несмотря на прямую связь с кожным псориазом, невозможно с определенностью предсказать, разовьется у пациента с этим заболеванием артрит или нет. Нужно какое-то специальное сочетание нескольких причин и факторов, чтобы артрит дебютировал.
Но какое именно – не ясно до сих пор.
Совершенно очевидно, что псориаз – не инфекционная патология. При этом не исключается вирусное поражение кожи, правда, прямых доказательств этому нет.
Поэтому сегодня в современной дерматологии есть два взгляда на происхождение болезни: локальный, связанный с нарушениями в коже и аутоиммунный, акцентирующий внимание на состоянии иммунитета заболевшего.
Однако суть заболевания и в первом, и во втором случае сводится к усиленной пролиферации клеток эпидермиса, в результате чего образуются псориатические бляшки – диагностический признак псориаза.
Только при локальном варианте по неясным причинам вдруг начинает преобладать функция защиты дермы в виде усиленного деления кератиноцитов, а во втором практически те же изменения провоцируются внезапной активностью Т-лимфоцитов иммунной системы с агрессивной оккупацией этими клетками эпидермиса, развитием воспаления и клеточной пролиферацией, как одной из его стадий.
В пользу аутоиммунности генеза свидетельствует и эффективность терапии цитостатиками, подавляющими иммунитет. По сути, псориатический артрит похож на ревматоидный: течет хронически и неизлечим.
Псориатический артрит – воспалительное заболевания костных соединений, которое сопряжено с кожным заболеванием. Псориаз является хронической неинфекционной патологией, поражающий в основном кожу.
Код М07 в Международной классификации болезней (мкб-10) принадлежит псориатическому артриту. При этом псориатический артрит является вторичным заболеванием, на фоне сформировавшегося кожного недуга. Болезнь поражает чаще женщин среднего возраста, в связи с их эмоциональным фоном.
Псориатический артрит – воспалительное заболевания костных соединений, которое сопряжено с кожным заболеванием. Псориаз является хронической неинфекционной патологией, поражающий в основном кожу.
Псориаз (L40) согласно международной классификации подразделяется еще на несколько видов в зависимости от формы заболевания. L40.0 соответствует простой форме заболевания, с легкой или средней степенью тяжести без наличия осложнений.
По МКБ 10 псориаз делится также на артропатии.

Псориатический артрит – воспалительное заболевания костных соединений, которое сопряжено с кожным заболеванием. Псориаз является хронической неинфекционной патологией, поражающий в основном кожу.
Код М07 в Международной классификации болезней (мкб-10) принадлежит псориатическому артриту. При этом псориатический артрит является вторичным заболеванием, на фоне сформировавшегося кожного недуга. Болезнь поражает чаще женщин среднего возраста, в связи с их эмоциональным фоном.
СИММЕТРИЧНЫЙ. Эта форма артрита характеризуется симметричным поражением суставов (стопы и руки). Симметричный артрит склонен к прогрессирующему течению с различной степенью тяжести.
АСИММЕТРИЧНЫЙ. При этом виде артрита в воспалительный процесс вовлекаются несколько суставов (от 1 до 3). Чаще всего наблюдается боль пястнофалангового, тазобедренного, коленного и межфалангового сустава. При этом нет парных суставных поражений.
НАРУШЕНИЕ ДМЗ. (дистальных межфаланговых сочленений). При этой форме артрит иногда можно спутать с остеоартритами. Первоочередно поражаются стопы ног и пальцы на руках у самого ногтя.
СПОНДИЛЕЗ. При этом виде псориатического артрита основной «удар» приходится на позвоночный столб, нарушая подвижность шейного и пояснично-крестцового отдела. Кроме того, возможен воспалительный процесс в соединительных тканях суставных конечностей.
В МКБ 10 выделяется отдельный вид псориаза –
СИММЕТРИЧНЫЙ. Эта форма артрита характеризуется симметричным поражением суставов (стопы и руки). Симметричный артрит склонен к прогрессирующему течению с различной степенью тяжести.
АСИММЕТРИЧНЫЙ. При этом виде артрита в воспалительный процесс вовлекаются несколько суставов (от 1 до 3). Чаще всего наблюдается боль пястнофалангового, тазобедренного, коленного и межфалангового сустава. При этом нет парных суставных поражений.
НАРУШЕНИЕ ДМЗ. (дистальных межфаланговых сочленений). При этой форме артрит иногда можно спутать с остеоартритами. Первоочередно поражаются стопы ног и пальцы на руках у самого ногтя.
СПОНДИЛЕЗ. При этом виде псориатического артрита основной «удар» приходится на позвоночный столб, нарушая подвижность шейного и пояснично-крестцового отдела. Кроме того, возможен воспалительный процесс в соединительных тканях суставных конечностей.
Этиология заболевания окончательно не выяснена, однако многочисленные наблюдения доказывают, что псориатический артрит обладает наследственным путем передачи, что подтверждает история болезни пациента при обращении к врачу.
Причины псориатического артрита могут заключаться в плохой экологии, присутствии хронических заболеваний и общем ослаблении организма. Также причины развития обострений артрита и дальнейшее суставное поражение может быть спровоцировано неправильным питанием пациента.
Кроме того, причины болезни могут заключаться в:
Особого внимания заслуживает беременность, так как она способна изменить течение артрита. Это происходит из-за гормональной перестройки организма, которая может привести к снижению или усилению симптоматики артрита. Кроме того, беременность приводит к увеличению массы тела, что относится к провоцирующим факторам (при наличии предрасположенности к псориазу).
У основной части больных суставный синдром развивается после поражения кожи, однако у части пациентов появление суставных симптомов либо предшествует поражению кожи, либо совпадает с ним по времени.
Псориатический артрит может развиваться:
Заболевание проявляется:
В некоторых случаях кожа в области поражения приобретает бордовый оттенок.
Для остеолитической формы характерно значительное укорочение пальцев.
Из-за нарушения плотности и эластичности связок у пациентов часто наблюдаются вывихи.
Самой распространенной формой заболевания является олигоартрит, при котором:
Точная диагностика псориатической артропатии основывается на анализе симптоматики и специальных диагностических методах исследования.
Важно знать! Для постановки диагноза к обследованию пациента привлекаются сразу два медицинских специалиста, — дерматолог и ревматолог.
Псориатический артрит (псориазный артрит, псориатический полиартрит, артропатический псориаз,) развивается на фоне псориаза и поражает суставы. Заболевание в равной степени способно поражать мужчин и женщин.
Википедия и международная классификация болезней, объединяет несколько видов артрита под единым значением МКБ-10 (общий код L40).
Перечень основных симптомов псориатического артрита:
Практически во всех случаях при псориатическом артрите отмечаются поражения кожи, что облегчает проведение диагностики.
Основные симптомы псориатического артрита характеризуются:
Первичные признаки псориатического артрита характеризуются нарастающей суставной болью и отеками. Впоследствии нарушается подвижность.
Заболевание может проявить себя по-разному: иногда развивается по нарастающей с постепенным усилением болевого синдрома. Бывает, воспалительный процесс начинается внезапно сильными болями, отеком окружающих тканей:
Эти проявления напоминают ревматоидный артрит, но симптомы псориатической артропатии можно отличить:
Практически во всех случаях при псориатическом артрите отмечаются поражения кожи, что облегчает проведение диагностики.
Первичные признаки псориатического артрита характеризуются нарастающей суставной болью и отеками. Впоследствии нарушается подвижность.
Псориатический артрит (псориазный артрит, псориатический полиартрит, артропатический псориаз,) развивается на фоне псориаза и поражает суставы. Заболевание в равной степени способно поражать мужчин и женщин.
Википедия и международная классификация болезней, объединяет несколько видов артрита под единым значением МКБ-10 (общий код L40).
Невозможно рассматривать симптомы псориатического артрита отдельно от псориаза как такового. Возможно потому, что псориаз не спутаешь ни с чем, настолько специфичны и очевидны его клинические проявления, суставная форма болезни напоминает артрит любого генеза. В любом случае ассоциация кожных проявлений с воспалением суставов помогает поставить точный диагноз.
Чешуйчатый лишай (псориаз) – одно из самых распространенных кожных заболеваний. Оно может быть локализованным или генерализованным, поражать кожу или волосистую часть головы, ногти, ладони и подошвы или существовать в виде дежурных проявлений на локтях и коленях.
Но всегда первичным элементом при псориазе является бляшка: выпуклая, с четкими границами, покрытая серебристыми чешуйками, имеющая тенденцию к слиянию и распространению по всей поверхности кожи. Диагностический признак псориаза – триада симптомов, специфичных, дающих возможность уже при первичном осмотре пациента поставить правильный диагноз:
Лабораторные данные • Увеличение СОЭ коррелирует с активностью процесса • Гиперурикемия • Отсутствие ревматоидного фактора (РФ).
Общая тактика близка к таковой при ревматоидном артрите, предполагая сочетание НПВС и иммунодепрессивной терапии. Режим включает физические упражнения с целью предотвращения деформаций суставов и потери функций.
Аминохинолиновые производные ухудшают течение кожного процесса • Лечение псориаза кожи — см. Псориаз.
Хирургическое лечение. Хирургическое лечение показано при неподдающемся медикаментозной терапии синовите или развитии грубых деформаций суставов; эффективность невысока.
Прогноз. Неблагоприятные прогностические признаки • Начало заболевания в детском возрасте • Носительство Аг HLA DR3, HLA DR4) • Наличие генерализованного кожного поражения • Множественное поражение суставов.
Сокращение. ПА — псориатический артрит.
МКБ-10 • L40.5 Псориаз артропатический (M07.0–M07.3*, M09.0*)
При первых признаках кожных и суставных заболеваниях необходимо обратиться к врачу терапевту. Специалист, после осмотра, даст направление к ревматологу и дерматовенерологу для дополнительной диагностики и постановки более точного диагноза.
1) Осмотр специалистов (сбор анамнеза, осмотр). На этом этапе проводят поиск причины заболевания, отмечают ее проявления, остроту процесса, после чего приступают к другому этапу обследования.
2) Лабораторная диагностика.
На рентгенограмме пораженные суставы эрозированны, суставные поверхности сужены. Характерно также наличие остеопороза и остеолиза со смещением пальцев. В более запущенных случаях опрделяется сращение костей — анкилоз и кальцификация.
Для более точного определения стадии, формы заболевания проводят дополнительные методы исследования: МРТ, УЗИ, которые с большей точностью установят место поражения, определят стадию и деформацию суставов.
Таким образом, для диагностики псориатического артрита по мкб10, необходимо, как минимум, три критерия:
Схема диагностических мероприятий включает сбор анамнеза, физикальное обследование, лабораторные и инструментальные методы исследования.
Лабораторные методы диагностики не являются специфическими в определении данного заболевания, однако они дают ценную информацию о состоянии тех или иных физиологических процессов в организме. К лабораторным методам диагностики относят:
Инструментальная диагностика предусматривает мероприятия:
При диагностическом обследовании пациента в первую очередь изучается история развития псориатического артрита. На основании выясненного анамнеза проводятся дальнейшие действия. Как правило, диагностика псориатического артрита основана на характерных признаках, которые чаще всего выявляет рентген.
При обследовании определяется:
Помимо проведения рентгенографии пациентам с подозрением на артрит псориатического характера назначают:
При необходимости выполняется анализ определения состава суставной жидкости. При положительных показателях в крови выявляются лейкоцитоз и нейтрофилы.
Псориатическую артропатию просто определить, если на коже присутствуют кожные поражения, но при их отсутствии, диагностика затрудняется. Врач ориентируется на основе опроса и осмотра пациента, лабораторных исследованиях:
Лабораторные данные • Увеличение СОЭ коррелирует с активностью процесса • Гиперурикемия • Отсутствие ревматоидного фактора (РФ).
Общая тактика близка к таковой при ревматоидном артрите, предполагая сочетание НПВС и иммунодепрессивной терапии. Режим включает физические упражнения с целью предотвращения деформаций суставов и потери функций.
Аминохинолиновые производные ухудшают течение кожного процесса • Лечение псориаза кожи — см. Псориаз.
Хирургическое лечение. Хирургическое лечение показано при неподдающемся медикаментозной терапии синовите или развитии грубых деформаций суставов; эффективность невысока.
Прогноз. Неблагоприятные прогностические признаки • Начало заболевания в детском возрасте • Носительство Аг HLA DR3, HLA DR4) • Наличие генерализованного кожного поражения • Множественное поражение суставов.
Сокращение. ПА — псориатический артрит.
МКБ-10 • L40.5 Псориаз артропатический (M07.0–M07.3*, M09.0*)
При первых признаках кожных и суставных заболеваниях необходимо обратиться к врачу терапевту. Специалист, после осмотра, даст направление к ревматологу и дерматовенерологу для дополнительной диагностики и постановки более точного диагноза.
1) Осмотр специалистов (сбор анамнеза, осмотр). На этом этапе проводят поиск причины заболевания, отмечают ее проявления, остроту процесса, после чего приступают к другому этапу обследования.
2) Лабораторная диагностика.
На рентгенограмме пораженные суставы эрозированны, суставные поверхности сужены. Характерно также наличие остеопороза и остеолиза со смещением пальцев. В более запущенных случаях опрделяется сращение костей — анкилоз и кальцификация.
Для более точного определения стадии, формы заболевания проводят дополнительные методы исследования: МРТ, УЗИ, которые с большей точностью установят место поражения, определят стадию и деформацию суставов.
При диагностическом обследовании пациента в первую очередь изучается история развития псориатического артрита. На основании выясненного анамнеза проводятся дальнейшие действия. Как правило, диагностика псориатического артрита основана на характерных признаках, которые чаще всего выявляет рентген.
При необходимости выполняется анализ определения состава суставной жидкости. При положительных показателях в крови выявляются лейкоцитоз и нейтрофилы.
Схема диагностических мероприятий включает сбор анамнеза, физикальное обследование, лабораторные и инструментальные методы исследования.
Если у вас псориатический артрит, сопровождающийся болью и скованностью в суставах, важно обсудить с врачом программу лечения. Основополагающим шагом является своевременное лечение.
Прежде псориатический артрит считался заболеванием относительно умеренной степени, однако на данном этапе возрастает необходимость в применении базисных, противоревматических препаратах, модифицирующих течение болезни (БПРП) для предотвращения дальнейшей эрозии суставов и потери функциональной активности.
Традиционные методы лечения псориатического артрита. Целью лечения псориатического артрита является уменьшение воспаления, прекращение эрозии и восстановление двигательной функции суставов.
При этом лечение повреждений кожи и суставов проводится одновременно. Ранее лечение псориатического артрита проводится с использованием нестероидных противовоспалительных препаратов (НСПВП), таких как ибупрофен и напроксен.
НСПВП обладают длительным обезболивающим и противовоспалительным эффектом. Существует множество разновидностей НСПВП.
Иногда необходимо испытать действие нескольких НСПВП, прежде чем вы определите, какой из этих препаратов для вас наиболее безопасен и эффективен. Для лечения псориатического артрита также используются кортикостероиды (стероиды).
Это сильнодействующие противовоспалительные препараты, принимаемые при острой боли и воспалении перорально или в виде внутрисуставных и внутримышечных инъекций. (Действие этих препаратов существенно отличается от действия стероидов, способствующих нарастанию мышечной массы).
Базисные противоревматические препараты, модифицирующие течение болезни (БПРП), замедляют прогрессирование псориатического артрита. По мнению специалистов, прекращение дальнейшего развития заболевания может продлить функциональную активность больных псориатическим артритом.
БПРП являются прописными сильнодействующими лекарствами, уступающими по скорости действия НСПВП. Прием БПРП проводится под наблюдением врача с целью предупреждения серьезных побочных реакций.
Насколько важны упражнения при псориатическом артрите?. Посильные, регулярные упражнения могут снять скованность суставов и ослабить боль, вызванную псориатическим артритом.
Специально разработанная программа упражнений, направленных на поддержание диапазона движений, в комбинации с общеукрепляющими упражнениями, поможет достичь следующих целей: * Смягчение симптомов псориатического артрита.
* Сохранение нормальной функциональной активности суставов. * Увеличение мышечной гибкости и эластичности.
* Поддержание оптимального веса с целью уменьшения нагрузки на суставы. * Увеличение выносливости сердечно-сосудистой системы.
1) Медикаментозная терапия (назначение таблетированных или инъекционных лекарственных препаратов):
2) Местное лечение представляет собой нанесение мазей, гелей на пораженные суставы (фторокорт, синалар). Можно также использовать салициловую мазь, хотя гормональные средства обладают большей эффективностью.
3) Физиопроцедуры проводятся в период ремиссии воспаления и представляют собой использование парафиновых аппликаций, различных лечебных ванн, лечение ультразвуком и минеральными водами. Также при данном заболевании показан массаж пораженных суставов в период стихания воспалительного процесса.
4) Лечебно — оздоровительная физкультура включает в себя комплекс упражнений, направленных на улучшение двигательных функций в пораженных суставах.
Сжимать в кулаки и разжимать (3 подхода по 10 раз, выполнять быстро)
Совершаем вращение в лучезапястном суставе (10 раз в одну сторону, 10-раз в другую, 3 подхода)
Кисть с расправленными пальцами сгибаем вначале вправо-влево, затем вперед-назад (3 подхода по 10 раз каждое упражнение)
Совершая колебательные движения, тянем носок на себя (вперед-назад, 3 подхода по 10 раз)
Переминание с ноги на ногу (с носка на пятку, с наружного края к внутреннему, 3 подхода по 10 раз каждое упражнение)
Совершаем вращение в голеностопном суставе (10 раз в одну сторону, 10 раз- в другую, 3 подхода).
5) Оперативное лечение проводится в запущенных случаях, когда консервативное лечение не надо результатов в течении длительного времени с поражением крупных суставов (коленного, тазобедренного). Тогда проводят эндопротезирование (замену пораженного сустава искусственным имплантатом).
Адекватность всегда комплексного лечения псориатического артрита основывается на выявленной симптоматике заболевания, поэтому универсального снадобья не существует.
Ввиду того, что патология является следствием осложнений псориаза, лечение направлено на уменьшение проявления первопричин в целях предотвращения прогрессирования болезнетворного процесса.
Кроме нивелирования симптомов псориаза (полностью излечить данное заболевание невозможно), пациенту назначают лечебные мероприятия, направленные на купирование признаков артрита.
Так, хорошие результаты дает курсовая медикаментозная терапия:
Важно знать! Нестероидные препараты, несмотря на их эффективность, не рекомендуется применять длительно во избежание ухудшения метаболизма.
Стоит отметить, что прием глюкокортикоидов назначают в случае серьезных поражений суставов, когда другие медикаменты практически бессильны:
Указанные препараты, из-за серьезных побочных эффектов, в виде таблеток не используют, — только местно, в виде инъекций в зону больного костного сочленения.
Кроме гормональных инъекций наружно, в домашних условиях, применяют различные специальные мази, уменьшающие воспаление.
Самой популярной считается мазь Арава:
Не менее эффективно применение противомикробного антисептика Сульфасалазина.
Важно знать! Все местные средства, как и лекарственные медикаменты, обязательно применяют, строго соблюдая инструкции.
Это особая группа лекарств, подавляющих на молекулярном уровне процессы образования в организме белковых веществ, так называемых факторов некроза опухоли, приводящих к воспалительным реакциям.
В около пятидесяти процентов клинических случаев эффективно лечение гомеопатией, — такие препараты медленно, в течение от двух месяцев улучшают обменные процессы, протекающие в организме человека.
Инъекции и оральные терапевтические средства не исчерпывают качественное лечение артрита. Для улучшения состояния пациентам проводят такие физиотерапевтические процедуры, как:
Важно знать! Лечение пиявками очень полезно, но, примерно у трети пациентов вызывает обострение воспалений.
Дополнительно в стационарных условиях пациентов подвергают:
Также больные проходят курс специальной лечебной гимнастики (ЛФК) для кистей рук и стоп, коленных и тазобедренных суставов, хорошо сказывающейся на улучшении подвижности суставов.
Важно знать! Все физиотерапевтические методы показаны исключительно при нетяжелых формах воспаления, либо при нахождении больного в состоянии устойчивой ремиссии.
Хорошо зарекомендовало себя вспомогательное к способам официальной медицины народное лечение артропатического псориаза в домашних условиях.
Для того чтобы предотвратить инвалидность, а также избежать суставной деформации, следует обязательно и своевременно лечить артрит. Раннее лечение способствует сохранению состояния внутренних органов.
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ. Многие пациенты задают вопрос, как лечить псориатический артрит? Следует отметить, что лечение артрита тесно взаимосвязано со стандартной терапией. Первоочередно больному дают нестероидные препараты (не менее 6 месяцев).
К их числу можно отнести:
В дальнейшем лечение псориатического артрита проводится медикаментозными средствами, обладающими высокой эффективностью и минимальными побочными проявлениями. Неотъемлемым компонентом лечения является внутрисуставное введение стероидного лекарства, которое обеспечивает максимальную эффективность в лечении болезни.
Комплексное лечение болезни обязательно сопровождается иммунноукрепляющими средствами (Иммунал, Ликопид и т.д.). Эти препараты восстанавливают защитные свойства организма и способствуют борьбе с воспалительным процессом.
Артрит псориатической формы положительно реагирует на ретиноидные препараты, подавляющие кожные проявления в острый период болезни (Тигасон, Неотигасон, Видестим и др.). Но при лечении этими препаратами следует помнить, что ретиноиды крайне негативно влияют на внутриутробное развитие плода, поэтому беременность является противопоказанием для их назначения.
Положительный эффект наблюдается при лечении псориатического артрита цитостатическими средствами. Наиболее яркими представителями этой группы являются Метотрексат и Сульфасалазин. Использовать эти препараты рекомендуется в течение длительного периода времени (до 2 лет). Метотрексат следует принимать осторожно и только при отсутствии фиброзных изменений в легких и наличия у пациента гепатита.
Кроме того, следует учитывать, что, Метотрексат нельзя принимать во время беременности. При развитии артрита псориатической формы рекомендуется принимать Метотрексат (перорально, в/в или в/м) не более 30 мг.
в течение недели (по 2,5 мг.) 3 р. (каждые 12 часов).
Как правило, препарат дают по схеме с постепенным нарастанием, а по достижении максимального эффекта Метотрексат постепенно снижается до минимально низкой дозировки.
Прием таких лекарственных средств, как Сульфасалазин (от 1,5 г до 3 г в сутки) и Метотрексат хорошо сочетается с Ауротиомалатам натрия и Ауротиоглюкозой (препараты золота). Сульфасалазин и Метотрексат, как правило, без проблем переносятся пациентами, но иногда возможны побочные проявления.
Поэтому прием любых медикаментозных препаратов, включая Метотрексат и Сульфасалазин должно осуществляться только после врачебной консультации и диагностического обследования (анализ крови, мочи, рентгеноскопия и т.
д.).
Нейтрализовать псориатический артрит возможно народными рецептами.
Наиболее известными средствами являются:
Народные способы используются для избавления от причины артрита. Как правило, псориатический артрит хорошо поддается лечению народными методами. При своевременно предпринятом лечении, включая рецепты, приготовленные в домашних условиях, прогноз на выздоровление благоприятный.
Прогноз на выздоровление от псориазного артрита определяется длительностью лечения. Кроме того, врачом оценивается история заболевания пациента. На вопрос о том, что такое псориатический артрит и можно ли от него избавиться окончательно, четкий ответ дать невозможно.
При успешно проведенном лечении прогноз на дальнейшее прогрессирование и последующую инвалидность пациента, отрицательный.
Терапия комплексная. Тактика заключается в устранении воспаления и блокировке распространения процесса с целью предупреждения деформации суставов и утраты ими двигательной функции.
Поскольку основным симптомом, требующим коррекции, является боль, назначают НПВП (НПВС) на ночь, чтобы дать возможность пациенту выспаться: Нимесулид, Диклофенак, Нaпpoкceн, Ибyпpoфeн, Мeлoкcикaм. Кожные проявления снимают кремами и мазями на основе дегтя, НПВП, салициловой кислоты.
Если заболевание резистентно к проводимой терапии проводят короткий курс гормонов внутрь или инъекционно в сустав: Преднизолон. Принимая глюкокортикоиды и НПВП, нужно защищать слизистую системы пищеварения.
Оно проводится цитостатиками (иммуносупрессорами), которые угнетают иммунитет, снимая воспаление: Метотрексат, Циклоспорин, Сульфасалазин. Возможно и прямое влияние на цитокины – катализаторы воспаления, с помощью которых клетки организма передают друг другу информацию.
Заблокировав их можно прервать патологическую цепочку изменений в суставе. Так действуют препараты: Инфликcимaб, Адaлимyмaб, самый инновационный – Апpeмилacт, купирующий и кожные, и суставные проблемы.
Применяют в терапии ПА соли золота. В исключительно тяжелых случаях – плазмаферез.
Для лечения ПА с распространенными кожными высыпаниями используют ПУВА-терапию, это облучение области поражения длинноволновым ультрафиолетом с одновременным приемом фотосенсибилизирующих препаратов.
Применяется в виде курса антидепрессивной терапии: Амитриптилин, Дyлoкceтин, Вeнлaфaкcин выступают и как антигистамины, снимающие болевой синдром, и как обезболивающие средства.
Проводится при ПА в домашних условиях и заключается в поддержании тонуса мышц, которые дегенерируют при заболевании суставов. С этой целью практикуют пешие прогулки, плавание, легкую гимнастику по утрам. Боль – табу для продолжения занятий.
Неэффективно, но может проводиться при развитии контрактур. Показанием является не поддающийся консервативной терапии синовиит, деформация суставов.
Основа питания при ПА – щелочная диета. Рацион должен быть сбалансирован, выверено количество употребляемой жидкости. Ограничиваются белковые продукты: мясо и рыба жирных сортов, сливочное масло, молоко, яйца. Разрешены овощи, ягоды, фрукты не кислых сортов, морская капуста, морепродукты, папайя, свежевыжатые соки.
Для повышения эффективности комплексного традиционного и народного лечения, пациентам назначают диету, призванную улучшить обменные процессы в организме.
Диета при псориатическом артрите очень похожа на диету при псориазе, запрещающей употребление:
Крайне желательно отказаться от курения табака.
Пациентам рекомендуется проводить так называемые «разгрузочные» дни, состоящие в уменьшении привычных порций, либо вовсе периодическое лечебное голодание.
Соблюдение диеты играет важную роль в лечении и продолжительности ремиссии при псориатическом артрите. При заболевании следует отдать предпочтение щелочным продуктам и ограничить пищу, вызывающую повышенную кислотность.
Понижение кислотности можно достичь, употребляя в пищу свежие овощи и фрукты, ограничивая жирную, консервированную, острую и жареную пищу
Меню включает продукты растительного происхождения, кисломолочную продукцию, куриные и перепелиные яйца, а также нежирные сорта рыбы и мяса. Под запрет попадают те блюда, которые содержат большое количество простых углеводов (выпечка, кондитерские изделия, газированные сладкие напитки).
Из ежедневного рациона необходимо исключить щавель, овощи семейства пасленовых, острые соусы, соленую — копченую рыбу, цитрусовые и жареные блюда. Кроме пищевых ограничений, важно соблюдать питьевой режим. Ежедневное количество выпиваемой жидкости не должно превышать 1 литра. Для профилактики задержки воды в организме, необходимо ограничить до минимума потребление поваренной соли.
Кроме диеты каждому человеку подбирается гимнастика, которая показана в период стихания воспалительной реакции.
Вне зависимости от способов лечения врачи дают совет пациентам с псориатическим псориазом придерживаться правильного питания и удерживать вес, для снижения нагрузки на суставы. Даже при лечении в домашних условиях необходимо придерживаться этого принципа.
Диета при псориатическом артрите направлена на достижение равновесия щелочи и кислоты в организме, что предполагает употребление в пищу продуктов, образующих щелочь (яблоки, виноград, цитрусовые и т. д.).
Чаще всего питание при псориатическом артрите базируется на соблюдении диеты Пегано, основным принципом которой является предельное повышение щелочей и кислот в организме. Кроме того, при этой диете пациенту дают пить максимальное количество негазированной воды.
Больному необходимо придерживаться следующих правил в питании:
Кроме того, диета при псориатическом артрите предусматривает повышенное употребление кисломолочных продуктов, злаковых и бобовых.
Соблюдение диеты играет важную роль в лечении и продолжительности ремиссии при псориатическом артрите. При заболевании следует отдать предпочтение щелочным продуктам и ограничить пищу, вызывающую повышенную кислотность.
Понижение кислотности можно достичь, употребляя в пищу свежие овощи и фрукты, ограничивая жирную, консервированную, острую и жареную пищу
Для повышения эффективности комплексного традиционного и народного лечения, пациентам назначают диету, призванную улучшить обменные процессы в организме.
Крайне желательно отказаться от курения табака.
Пациентам рекомендуется проводить так называемые «разгрузочные» дни, состоящие в уменьшении привычных порций, либо вовсе периодическое лечебное голодание.
Вне зависимости от способов лечения врачи дают совет пациентам с псориатическим псориазом придерживаться правильного питания и удерживать вес, для снижения нагрузки на суставы. Даже при лечении в домашних условиях необходимо придерживаться этого принципа.
Диета при псориатическом артрите направлена на достижение равновесия щелочи и кислоты в организме, что предполагает употребление в пищу продуктов, образующих щелочь (яблоки, виноград, цитрусовые и т. д.).
Чаще всего питание при псориатическом артрите базируется на соблюдении диеты Пегано, основным принципом которой является предельное повышение щелочей и кислот в организме. Кроме того, при этой диете пациенту дают пить максимальное количество негазированной воды.
Кроме того, диета при псориатическом артрите предусматривает повышенное употребление кисломолочных продуктов, злаковых и бобовых.
Меню включает продукты растительного происхождения, кисломолочную продукцию, куриные и перепелиные яйца, а также нежирные сорта рыбы и мяса. Под запрет попадают те блюда, которые содержат большое количество простых углеводов (выпечка, кондитерские изделия, газированные сладкие напитки).
Из ежедневного рациона необходимо исключить щавель, овощи семейства пасленовых, острые соусы, соленую — копченую рыбу, цитрусовые и жареные блюда. Кроме пищевых ограничений, важно соблюдать питьевой режим. Ежедневное количество выпиваемой жидкости не должно превышать 1 литра. Для профилактики задержки воды в организме, необходимо ограничить до минимума потребление поваренной соли.
Кроме диеты каждому человеку подбирается гимнастика, которая показана в период стихания воспалительной реакции.