Все о лечении псориатического артрита
Как лечить артрит?
Артрит – распространённая болезнь, от которой страдает большое количество людей во всех странах. Согласно статистике, недуг поражает больше 60% людей пенсионного возраста. Однако, заболеванию подвержены не только пожилые люди. Нередко артрит диагностируется в среднем и молодом возрастах, а иногда и у детей. Причин, провоцирующих болезнь, очень много. Зачастую, недуг протекает скрыто, а обострение происходит на протяжении длительного периода, доставляя больным огромный дискомфорт. При установлении диагноза «артрит», лечение зависит от вида и степени заболевания.
Что такое артрит?
Артрит – это общее название воспалительных болезней суставов, при которых человек ощущает боль, в особенности при ходьбе или при физической нагрузке. Воспаление поражает внутреннюю (синовиальную) оболочку сустава. Подобное состояние медики называют синовитом. При нем происходит накопление выпота (синовиальной жидкости) непосредственно в полости сустава. Воспалительный экссудат формирует условия для последующего застоя венозного и лимфатического оттока в зоны сустава, а это приводит к стимулированию артрита.
В процессе развития болезни воспалению могут подвергаться и многие структуры суставов: хрящи, головки костей, сухожилия, связки и другие части мягкой ткани. Если заболевание поражает один сустав, то такой воспалительный процесс называют моноартритом, а если несколько – полиартритом.
Виды артрита
В соответствии с характером болезни артрит может быть острым или хроническим. В первом случае наблюдается быстрое развитие недуга, который приносит острые и достаточно сильные болевые ощущения. Развитие хронического артрита происходит медленно и, в основном, бессимптомно – лишь иногда человек может ощущать слабую боль в суставах. Однако, спустя некоторое время, боль становится сильнее и мучает больного длительное время.
В зависимости от причины происхождения существуют следующие виды артрита:
- Ревматоидный. Данный вид является серьёзной инфекционно-аутоиммунной болезнью, при которой поражаются ткани суставов, в некоторых случаях распространяясь на внутренние органы. Воспаление конечностей при является хроническим, и без соответствующего лечения больной может испытывать серьёзные трудности во время движения. В группу риска входят лица среднего и старшего возраста.
- Ювенильный ревматоидный (заболевание Стилла). Данный вид младше 16 лет. Медицине до сих пор неизвестна этиология этого хронического, постоянно прогрессирующего недуга. В некоторых случаях при ювенальном артрите поражаются внутренние органы больных, что приводит к инвалидности.
- Подагрический. Причина его возникновения – подагра, при которой в суставной полости откладывается мочевая кислота. Она не выводится с мочой, а кристаллизуется, понемногу накапливаясь в полости сустава. В результате, очаг заболевания отекает и сопровождается острыми болями.
- Инфекционный (гнойный). Развивается в результате попадания в организм инфекций, которые провоцируют воспаление суставов. Инфекционный артрит может быть первичным и вторичным. В первом случае причиной развития болезни чаще всего является открытая рана, посредством которой инфекция попадает в организм. Вторичный инфекционный артрит развивается после проникновения инфекции в полость сустава либо из крови, либо тканей, расположенных рядом. Инфекционными артритами являются гонорейный, туберкулезный, гонококковый, дизентерийный, хламидийный, постстрептококковый и вирусный.
В зависимости от причин выделяют инфекционные, дистрофические, травматические артриты, а также артриты, связанные с другими заболеваниями - Остеоартрит. Данный вид заболевания характеризуется прогрессирующим разрушением хрящевой ткани и усилением болевых ощущений. Постепенно меняется форма сустава – среди смежных костей наблюдается появление костных наростов. Опасность этого недуга в том, что форма костей не может восстановиться самостоятельно. Поэтому больной может утратить двигательную функцию.
- Травматический. Развивается в результате травмы, полученной ранее. Этот опасный вид болезни может проявиться через несколько лет после падения или несчастного случая. В месте ушиба начинается воспалительный процесс, который приводит к разрушению костной ткани.
Степени артрита
Выделяют 4 степени, по которым определяется прогрессирование артрита. Каждая из них характеризуется своими особенностями. Точно установить стадию болезни можно при помощи рентгенологических снимков.
В большинстве случаев, при 1 степени артрита какие-либо симптомы отсутствуют. В этот период происходит инфицирование организма.
Однако в некоторых случаях признаки болезни присутствуют, и на них стоит обратить особое внимание:
- скованность, возникающая при движении. Этот признак особенно выражен в утреннее время. Человек испытывает некоторые трудности при выполнении таких простых действий, как, например, поворот газового или водопроводного крана. Также больной может столкнуться с «симптомом перчаток», при котором кисти и пальцы рук становятся малоподвижными;
- при поражении артритом голеностопного сустава человеку сложно обуть ногу в туфли или сапоги своего размера – они становятся непривычно тугими. Это позволяет обратить внимание на отёк, который в другом случае можно было бы не заметить. При разгибании или сгибании голеностопного сустава больной может ощутить боль. Она не является постоянной, а появляется время от времени, однако часто становится причиной недомогания и сильной усталости;
- при боли чаще всего беспокоят ночью, постепенно снижаясь к утру;
- при поражении или плечевого сустава неприятные ощущения исчезают быстро, поэтому в большинстве случаев их списывают на сильную усталость или возраст;
- артрит 1 степени практически всегда вовремя выявляют у детей, поскольку признаки болезни сразу же настораживают родителей. Ребёнок отказывается бегать, прыгать, игнорирует подвижные игры, нередко падает во время ходьбы.
Если на этом этапе обратиться с жалобами в медицинское учреждение, то лечение артрита обычно проходит успешно.
В период 2 степени артрита начинаются патологические процессы, которые выражаются возникновением эрозийных образований на кости и истончением суставных тканей.
Кроме этого, артрит 2 степени проявляется:
- припухлостями возле воспалённого сустава. Если болезнь поразила пальцы на руках, то при движении ими слышится характерный хруст;
- горячей и покрасневшей кожей возле поражённого места, если воспалительный процесс происходит в коленном суставе. Наиболее неприятные ощущения больной испытывает в утреннее время;
- отёком и хрустом, болевыми ощущениями в ночное время, если артрит поразил голеностопный сустав;
- болью, отдающей в колено, что вынуждает человека прихрамывать при ходьбе, при артрите тазобедренного состава;
- затруднениями, возникающими при поднятии руки вверх, если воспалительный процесс происходит в плечевом суставе;
- болезненными ощущениями ночью при подагрическом артрите;
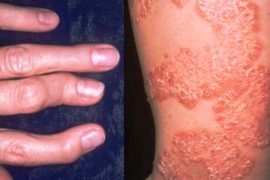
- припухлостями на больших пальцах ног или рук при псориатическом артрите. Это объясняется тем, что соли мочевой кислоты имеют свойство накапливаться именно в этих местах.
3 степень артрита характеризуется такими признаками:
- деформация поражённого сустава, хорошо заметная на рентгенологическом снимке;
- ограниченная подвижность, особенно если заболеванию подвержены суставы нижних конечностей;
- трудности, возникающие при движении руками. Даже уход за собой становится проблематичным, поскольку больной теряет способность выполнять привычные действия из-за симметричного поражения кистей рук;
- болевые ощущения человек испытывает даже в спокойном состоянии;
- боли, провоцирующие мышечный спазм, приводят к фиксированию конечностей в неправильном положении. В результате суставы ещё больше деформируются.
Очень часто людям с 3 степенью артрита присваивают инвалидность.
Для последней, 4 степени артрита, характерна необратимость изменений, которые произошли за время болезни в суставах.
К особенностям данной стадии заболевания можно причислить:
- неспособность больного самостоятельно передвигаться при артрите голеностопного сустава;
- образование мышечных контрактур при артрите коленного сустава;
- образование сращений внутри сустава и, как следствие, – отсутствие подвижности при артрите тазобедренной части. В медицине такое состояние имеет название костный или фиброзный анкилоз.
В период 4 степени артрита боль преследует человека постоянно. Иногда она настолько сильная, что больной вынужден принимать препараты для обезболивания.
Причины артрита
Причины развития многих видов артрита медицине неизвестны до сих пор. Предполагается, что существенную роль в этом играют генетическая предрасположенность человека и его образ жизни.
Среди факторов риска, повышающих вероятность развития болезни, медики выделяют:
- Возраст. Артрит, в частности, остеоартрит, чаще всего поражает людей старшего и пожилого возраста.
- Пол. Известно, что заболеванию более подвержены лица женского пола. Мужчины страдают от этого недуга реже.
- Избыточный вес. Поскольку при ожирении нагрузка на многие суставы увеличивается, то происходит их преждевременное изнашивание. Следовательно, риск развития артрита, в особенности остеоартрита, возрастает.
- Условия труда. У людей, чей вид деятельности связан с активным движением, поднятием тяжестей и риском всевозможных травм, также повышен риск развития артрита.
Симптомы артрита
Общими симптомами артрита являются боль и ломота в суставах, которые усиливаются при движении. Также недуг проявляется хрустом в суставах, покраснениями в очагах поражения, отёчностью и повышенной температурой тела. В зависимости от вида заболевания недуг проявляется и другими симптомами.
Начало развития ревматоидного артрита характеризуется поражением мелких суставов рук, ног, запястий, голени и стоп. При этом воспаляются сразу обе ноги или руки. Через некоторое время болезнь распространяется на другие суставы, более крупные (плечи или колени). У больного появляются болевые ощущения, из-за которого он испытывает некоторую скованность по утрам, постепенно исчезающую в течение дня. Кожный покров около поражённого сустава приобретает красноватую окраску и отекает. Вследствие потери аппетита человек теряет в весе, периодически у него повышается температура тела, появляется общая слабость.
В некоторых случаях в районе больных суставов образовываются подкожные узелки, диаметром примерно 2 см. Внешне и на ощупь они схожи с уплотнёнными жировыми отложениями. Они имеют способность передвигаться под кожей и проявляться в предплечьях, в затылочной части или во внутренних органах. Нарушенное кровообращение, спровоцированное деформацией суставов, вызывает атрофию мышц, из-за которой человек становится малоподвижным и обессиленным. Некоторые больные жалуются на глазные боли, онемение ног и рук, испытывают трудности с дыханием.
Иногда болезнь проявляется воспалением слюнных желез и чрезмерным потоотделением. Усиление болевых ощущений чувствуется при скачках атмосферного давления и смене погоды.
В период начальной стадии больные жалуются на общую слабость, головную боль и озноб вследствие повышения температуры тела до 38°С. Развитие этого вида артрита, в отличие от ревматоидного, происходит несимметрично. Одновременно могут возникать признаки воспаления мочеполовых органов и конъюнктивита.
При подагрическом артрите обычно воспаляется сустав большого пальца нижней конечности. Реже болезнь проявляется в локтевом суставе или колене. Очаг воспаления отекает, начинает краснеть и беспокоит сильными болями. Главными причинами этого вида недуга медики называют злоупотребление алкоголем и употребление большого количества жирной и мясной пищи. Болезненные ощущения человек обычно испытывает ночью.
Начало инфекционного артрита характеризуется интоксикацией организма и бурным развитием, которые проявляются повышением температуры тела, ознобом, мышечной и головной болями. Иногда все эти симптомы сопровождаются тошнотой и рвотой. Сустав, поражённый болезнью, отекает и изменяет форму. Особо выраженными являются симптомы у детей, пожилые люди испытывают приглушенные симптомы.
Остеоартрит в начальной стадии чаще всего протекает бессимптомно. Больной может не испытывать неприятных ощущений даже после того, как установлен окончательный диагноз. Однако некоторые больные чувствуют признаки болезни в виде нечётких и ноющих локализованных болей, которые иногда переходят в острые приступы. При физических нагрузках боли в суставах усиливаются. Они нередко мучают больного в утренние часы, затрудняя двигательную функцию. В крупных суставах, таких как коленный или тазобедренный, появляется припухлость. В случае осложнений на суставах формируются характерные костные наросты, которые могут вызывать болезненность при прикосновении или быть практически безболезненными.
Симптомы псориатического артрита возникают постепенно: сначала в месте поражения появляется отёк и повышается температура. Волосистая часть головы и кожа покрываются красными пятнами, которые зудят и шелушатся. Псориатический вид артрита чаще всего поражает пальцы рук – они начинают отекать, и их форма напоминает сосиски. В начале болезни боли нет, а если она проявляется, то только утром.
Развитие травматического артрита подобно остеоартриту. Из основных симптомов можно выделить боль, отёк, а также хруст при движении воспалённого сустава.
Лечение артрита
Лечение артрита суставов должно быть длительным, комплексным и систематическим. Главная его задача — устранить причины болезни, локализовать воспаление и болевой синдром.
Обычно терапия любого вида артрита проводится по следующей схеме:
- Лечение нестероидными противовоспалительными средствами, которые вводятся в организм внутримышечно, внутривенно или непосредственно в сустав. В качестве дополнения могут быть использованы специальные мази.
- Внутрисуставные инъекции с использованием глюкокотикостероидов.
- Локализация мышечных спазмов, возникающих при суставных болях при помощи миорелаксантов.
- Приём антидепрессантов в случае развития артрита на фоне нервного срыва.
- Обезболивание триггерных зон анестетиками в виде инъекций.
- Чтобы защитить ЖКТ от раздражающего эффекта нестероидных противовоспалительных средств, применяются гастропротекторы и ингибиторы протонной помпы, к примеру, Омепразол.
- Улучшению качества хрящевой суставной ткани способствуют хондропротекторы (сульфат хондроитина и глюкозамин). Курс лечения – до полугода. Если терапия хондропротекторами результата не приносит, от их приёма следует отказаться.
- Приём витаминов А, Е, С, В6, В12, микроэлементов (сера, молибден, цинк, марганец, медь), а также аминокислот (метионин и аргинин),
- С целью уменьшения нагрузок на больные суставы используются ортезы, бандажи и ортопедические стельки.
- Больной должен следить за режимом своего питания и, в соответствии с видом артрита, который у него диагностировался, соблюдать лечебную диету.
- Для восстановления природной биомеханики воспалённых суставов и с целью предотвращения в них застойных явлений, необходимо заниматься лечебной физкультурой и пользоваться услугами мануальных терапевтов.
- При артрите любого вида очень полезна физиотерапия – магнитная, лазерная, ударно-волновая и электроимпульсная.
Все вышеперечисленные методы лечения могут быть изменены и дополнены лечащим врачом. Иногда их успешно заменяют современные гомеопатические препараты и методики.
Популярные противовоспалительные средства для лечения артрита
Говоря о том, как лечить артрит, необходимо описать основные противовоспалительные средства, используемые для ликвидации воспаления. Как показали экспериментальные исследования, высокой эффективностью отличается Ибупрофен. Он имеет минимальные побочные эффекты, поэтому с его помощью лечатся хронические суставные боли. В случае острого болевого синдрома препарат можно применять в сочетании с популярными анальгетиками – Баралгином или Анальгином. В аптеках препарат можно приобрести без рецепта.
По мнению ревматологов, одной из самых качественных альтернатив Ибупрофену является Кетопрофен. Эффективность данного препарата при лечении артритов объясняется его молекулярной структурой – молекулы средства, быстро проникая в воспалённые ткани, накапливаются в жидкости внутри сустава и гарантируют терапевтический эффект длительного действия.
Кетапрофен имеет важную способность – попадать в головной мозг посредством гематоэнцефалического барьера. Благодаря этому лекарство нередко используется при терапии артритов, при которых поражаются нервные волокна. По данным некоторых медицинских исследований, препарат активирует серотонинергическую систему мозга, а это даёт возможность снижать раздражительность у больных с наличием астеновегетативного синдрома, возникающего при аутоиммунном артрите.
Стоит помнить, что, как и все нестероидные противовоспалительные средства, препараты Ибупрофен и Кетопрофен имеют некоторые побочные эффекты. Поэтому курс лечения этими средствами не должен превышать 2 недель. После некоторого перерыва терапию можно продолжить.
Витамины группы B при воспалении суставов
Снять воспаление суставов можно при помощи витаминов группы В, таких как Пиридоксин (B6), Тиамин (B1) и Цианокобаламин (B12). По данным многочисленных исследований, эффективность такого лечения повышается при совместном приёме НПВС, в особенности, если речь идет о спондилоартрите. Хронические болезни позвоночника лечатся витаминами группы В, поскольку они помогают улучшить функциональность нервной системы, нормализовать обмен веществ и снизить болевой синдром. Клиницисты отмечают, что при воспалении суставов лечение этими препаратами помогает ускорить ремиссию болезни.
Нейробион – это лекарственный препарат, в составе которого содержатся витамины В1, В6, В12 в лечебных дозировках.
Его положительный эффект при лечении артрита объясняется такими свойствами:
- снижение нервной возбудимости, а, следовательно, и болевых ощущений в суставах при помощи Тиамина;
- нормализация обмена сфинголипидов – веществ, которые необходимы для нормального функционирования нервных волокон, происходит благодаря Пиридоксину. Кроме этого, улучшенный метаболизм аминокислот способствует поступлению питательных элементов в костно-суставную систему;
- нормальную функциональность эритроцитов и активацию мозговых нейронов обеспечивает Цианокобаламин.
Таким образом, обычную терапию с использованием нестероидных противовоспалительных препаратов желательно сочетать с витаминами В. Это позволит в короткие сроки снять воспаление в поражённых суставах и облегчить общее состояние больного с осложнениями, связанными с работой нервной системы.
Как лечить аутоиммунные артриты?
Особое внимание следует уделить вопросу, чем лечить аутоиммунный артрит суставов. Ведь болезнь развивается при возникновении антител, которые постепенно разрушают собственные ткани. При помощи таких препаратов, как Сульфасалазин и Метотрексат, этот процесс можно остановить. Однако если блокировать синтез иммуноглобулинов, организм утратит способность бороться с инфекционными и вирусными заболеваниями. Поэтому этот вид артрита лечить подобными препаратами нужно только в случае выраженной его формы. При этом врач должен подобрать умеренные дозы антителоблокирующих средств.
Оптимальным вариантом при лечении аутоиммунного вида артрита является Метотрексат. Поскольку его иммуносупрессивный эффект, по сравнению с аналогами, имеет меньшую дозировку, он считается менее безопасным для человеческого организма. Лекарство является представителем группы блокаторов фолатов. Поэтому, чтобы минимизировать возможные побочные эффекты, его следует принимать совместно с фолиевой кислотой (до 5 мг/сут.)
В некоторых случаях при лечении ревматоидного артрита назначается Сульфасалазин, уровень токсичности которого, по мнению многих врачей, является таким же, как и у Метотрексата.
Последний является более распространённым, но если эффективность при его использовании невысокая, применяется комбинированное лечение:
- Метотрексат + Сульфасалазин;
- Метотрексат + Сульфасалазин + Гидроксихлорохин;
- Метотрексат + Лефлуномид.
Помогает ли иммуномодулирование при артритах?
Еще один вариант, как вылечить артрит – это применение иммуномодулирования. Данный метод способствует угнетению антител, поражающих поверхности суставов, поэтому он является оправданным только при аутоиммунном артрите.
Суть этого способа лечения заключается в следующем: поскольку гормонами коры надпочечников угнетается иммунитет, иммуномодулирование помогает снизить производство иммуноглобулинов по сравнению с собственными клетками. При терапии этими лекарственными средствами может возникнуть множество побочных эффектов, поэтому назначают её в случае крайней необходимости.
В качестве аналога глюкокортикоидного гормона можно привести Циклоспорин. При применении этого препарата вероятность возникновения побочных эффектов несколько ниже, чем у других. Подбором иммуномодулятора должен заниматься только квалифицированный медик. Ведь неправильный выбор лекарства, дозы или продолжительности лечения могут привести к серьёзным расстройствам гормонального фона и осложнениям внутренних органов.
Что такое биологические препараты?
Если говорить об артрите и его лечении в развитых странах Европы, то особое внимание следует уделить биологическим препаратам. В нашей стране подобные лекарственные средства используются редко, поскольку их цена слишком высока для большинства страдающих от артрита. В них присутствуют биологические агенты, воздействующие на отдельные патогенетические элементы заболевания. Например, в случае ревматоидного артрита используются бактериофаги, при помощи которых локализуется формирование воспалительных структур.
При применении некоторых лекарств этой группы устраняется токсичность крови, возникающая при инфекциях, например, стрептококковой. В Израиле распространено применение анти-CD-агентов, которые осуществляют блокировку активности Т-лимфоцитов – причины формирования антител в случае ревматоидного артрита. Иммуноглобулины, которые разрушают ткани суставов, после того как лимфоцит связывается с фагом, больше не образуются.
Кроме этого, есть бактериофаги, которые воздействуют на другие элементы патологии. Например, под воздействием биологических агентов тканевого подавления (или TIMPs) происходит блокировка активности ферментов, которые разрушают хрящевые ткани. При использовании таких биологических препаратов на протяжении длительного времени артрит не переходит в артроз, что обычно происходит при длительном течении болезни.
Правда, при приеме TIMPs возможны проявления побочных эффектов. При блокировании коллагеназ может развиться синовит и бурсит сухожилий, поскольку ферменты не могут удалить омертвевший эпителий внутренней части связок.
Как лечить артрит биологическими препаратами?
В нашей стране только некоторые медицинские учреждения занимаются лечением ревматических заболеваний у детей при помощи биологических средств. Для этого используют лишь одно лекарственное средство этой группы – Энбрел (еще одно название — Этанерцепт). Данный препарат хорошо зарекомендовал себя при терапии артрита в Европе и США.
Лечение рематоидного артрита Энбрелом имеет следующие особенности:
- высокая эффективность при небольшом количестве побочных эффектов;
- инъекции делаются дважды в неделю;
- препарат не вызывает эффект привыкания;
- средство показано детям с 4-летнего возраста.
Важно знать, что применяя биологические препараты, можно вылечить аутоиммунное суставное воспаление. Данные средства могут принести желаемый результат только при комплексной терапии совместно с классическими лекарственными средствами.
С недавних пор в нашей стране практикуется лечение детского ювенального артрита ещё одним биологическим препаратом – Актемрой. Механизм его воздействия заключается в блокировке рецепторов к интерлейкину 6 (ИЛ-6), который является одним из медиаторов воспалительного процесса. Это вещество провоцирует процесс воспаления, поэтому после его угнетения отёчность в больном суставе уменьшается. Регулярный приём препарата помогает вернуть больному подвижность, однако существует мнение, что он повышает риск образования злокачественных новообразований.
Использование Интерлейкина 6 активирует воспаление, что позволяет организму избавиться от тканей, разрушенных болезнью. Ведь если их не уничтожит иммунная система, приобретя способность размножаться бесконтрольно, со временем они могут перерасти в злокачественную опухоль.
Ещё одно биологическое средство, применяемое при лечении ревматоидного артрита – препарат Ритуксимаб. Благодаря содержанию в нем антител к рецепторам B-лимфоцитов, которые получают генно-инженерным способом, при его приёме лимфоциты, способствующие выработке антител к тканям суставов, погибают. При этом зачаточная форма клеток, которая поддерживает иммунную систему, не уничтожается. Подобный механизм действия объясняется поражением только тех лейкоцитов, которые содержат CD-20 рецепторы.
Энзимотерапия при лечении артритов
Энзимотерапия основывается на том, что любая патология на клеточном уровне становится причиной нарушения взаимосвязи между ферментными системами – межклеточной и внутриклеточной. Подобное состояние провоцирует чрезмерную гиперактивность и подавление процесса обмена веществ внутри клеток. Подобные изменения бывают также в случае бактериальных или вирусных инфекциях. Нарушения на клеточном уровне бывают у людей и в случае предрасположенности на генетическом уровне.
Медики Израиля при решении вопроса, чем лечить артрит, нередко назначают приём ферментных препаратов. Наиболее популярными лекарствами этой группы являются Вобэнзим и Флогэнзим. Чаще всего их используют при лечении ювенальных хронических артритов у детей. В составе Вобэнзима содержатся Панкреатин, Химотрипсин, Папаин, Трипсин, Амилаза, Липаза, Бромелаин и Рутин.
Благодаря многокомпонентному составу данного препарата возможна нормализация большого количества патологических нарушений в тканях, которые возникают при аутоиммунном артрите.
Артрит – сложное заболевание, которое имеет различные нозологические формы и развивается по разным причинам. Поэтому, прежде чем начинать лечение, необходимо установить точный диагноз. Хорошие знания в фармакологии и патофизиологии помогут врачу-ревматологу подобрать эффективные препараты для лечения любого вида артрита.
Все о лечении псориатического артрита
Псориатический артрит — распространенное хроническое заболевание суставов, связанное с кожной болезнью под названием псориаз. Варианты лечения больных значительно изменились за последнее десятилетие. Чтобы не допустить деформации суставов, каждый пострадавший должен знать как лечить псориатический артрит. Клинические исследования позволяют понять истинную ценность НПВП для артрита суставов. Широко применяются биологические агенты и ингибиторы фактора некроза опухоли. Стратегия лечения носит индивидуальный характер. Постепенно на фармацевтический рынок внедряют новые агенты, способствующие обеспечению лучших перспектив в будущем для пациента.
Нестероидные противовоспалительные препараты (НПВП)
Псориатический артрит вылечить невозможно. При помощи лекарств можно предупредить острые приступы артрита и замедлить прогрессирование болезни. Нестероидные противовоспалительные препараты являются эффективным средством для многих пациентов. НПВС ингибируют боль, снимают отек и утреннюю скованность, улучшают диапазон движений суставов при псориатическом артрите. Неполный список включает в себя (в скобках указано действующее вещество):
- Клинорил (сулиндак);
- Клитора (пироксикам);
- Индоцин (индометацин);
- Мобис (мелоксикам);
- Мотрин, Адвил (ибупрофен);
- Док, Анапрокс, Напрелан, Напросин (напроксен натрия);
- Релафен (набуметон);
- Вольтарен, Артродок (диклофенак).
Какие НПВП можно использовать решит врач, каждый случай индивидуален и требует особого подхода. В список препаратов для облегчения боли и воспаления может быть добавлен Ацетаминофен и Тайленол. Эти лекарства отпускаются без рецепта. Более сильные НПВП выпускаются по рецепту. Некоторые лекарства, при приеме в высоких дозах или в течение длительного периода времени вызывают проблемы в желудочно-кишечном тракте, в том числе язвы и кровотечения.
Ингибиторы ЦОГ-2 и PDE4 против воспаления в суставах
Как показывают многочисленные исследования, ингибиторы ЦОГ-2 менее проблематичны для желудка, чем НПВП. Например, Целекоксиб (Целебрекс) — это тоже НПВС, но другой вид, имеющий более сильное воздействие и меньший риск появления побочных эффектов при псориатическом артрите. Он доступен только по рецепту. Ингибиторы ЦОГ-2 уменьшают боль и воспаление с меньшим вредом желудку, но они вызывают проблемы с сердцем. Они имеют множество рисков, поэтому перед их применение следует обсудить препарат с врачом, учесть все за и против.
Новый вариант лечения псориатического артрита — ингибиторы PDE4. В настоящее время Ампремиласт одно из лучших препаратов при данном виде артрита. Новое оральное средство регулирует сложные процессы воспаления внутри иммунной клетки, что приводит к снятию отека и уменьшению боли. Препарат ингибирует фермент, известный как фосфодиэстеразы 4, или PDE4. PDE4 контролирует большую часть воспалительных действий в клетках, влияющих на уровень воспаления, связанный с псориатическим артритом. Ампремиласт следует принимать постоянно для поддержания достигнутого улучшения.
Терапия болезни базисными противовоспалительными препаратами
БПВП назначают для замедления потенциального повреждения суставов, вызванного псориатическим артритом. В отличие от НПВП, им требуется больше времени, чтобы начать действовать. Некоторые противоревматические препараты, снижающие боль и воспаление при псориатическом артрите, но лечение которыми вызывает много побочных эффектов:
- Метотрексат;
- Сульфасалазин;
- Циклоспорин;
- Лефлуномид.
Метотрексат — иммуносупрессивное лекарство, одобренное для лечения псориатического артрита. Он эффективен в облегчение симптомов и предотвращает разрушение сустава. Метотрексат в малых дозах, как правило, переносится хорошо. Тем не менее, лекарство имеет ряд побочных эффектов, а преувеличение дозы препарата грозит повреждением печени. Пациент, принимающий Метотрексат должен внимательно следовать инструкции врача.
Сульфасалазин, сульфамидный препарат, разработанный для лечения воспалительных заболеваний кишечника, иногда используется для псориатического артрита. Использование лекарства не рекомендуется пациентам страдающим порфирией, нарушенным метаболизмом, болезнями мочевыводящих путей. Врач может потребовать регулярные анализы крови, когда пациент находится на Сульфасалазине, который требуется для лечения псориатического артрита. Это необходимо для мониторинга количества лейкоцитов и ферментов печени. Возможные побочные эффекты: тошнота, сыпь, головная боль, боли в животе, рвота, повышение температуры и головокружение.
Если эти лекарства не принесут желаемого результата, врач назначает биопрепараты. Этот новый тип БПВП. Они блокируют белок, вызывающий воспалительный процесс в суставах. К таким биопрепаратам относят:
- Адалимумаб;
- Цертолизумаб;
- Этанерцепт;
- Голимумаб;
- Инфликсимаб;
- Устекинумаб.
Эти лекарства дорогие, имеют побочные эффекты (головокружение, тошнота, рвота, боль в животе). Они снижают реакцию иммунной системы на защиту организма от инфекционного или вирусного заболевания.
Что такое Provailen и как действует это средство?
Provailen представляет собой мощный гомеопатический модулятор иммунной системы, который принимают при ревматоидном и псориатическом артрите. Это натуральное средство, разработанное на травах, лекарственных грибах, витаминах и минералах. Преимущества:
- быстро снимает боль;
- уменьшает воспаление и отек;
- останавливает прогрессирование болезни;
- улучшает функцию надпочечников.
Он также обеспечивает быстрое заживление. Благодаря чему поврежденная псориатическим артритом хрящевая ткань постепенно восстанавливается. В действительности, Provailen превосходит многие препараты, которые на самом деле отравляют организм и являются причиной многих болезней. Это средство успешно используется против различных видов артрита в течение многих десятилетий, только знают о нем единицы. Provailen возвращает пациентов к полноценной жизни.
Диетическое питание при заболевании
Диета при псориатическом артрите играет важную роль в уменьшении воспалительного процесса. Регулируя рацион можно держать под контролем все проявления артрита. Прежде чем кардинально менять привычки в еде, проконсультируйтесь с врачом. Существует 3 подхода к диете:
- Снижение веса. Исследователи обнаружили, что высокий индекс массы тела (ИМТ) ассоциируется с повышенным риском развития псориаза и псориатического артрита, а также увеличением тяжести заболевания. Исключите из рациона продукты, способствующие набору веса.
- Употребление противовоспалительных продуктов. Большинство людей положительно реагируют на изменения в питании, направленные на борьбу с хроническим воспалением. Чтобы уменьшить воспалительный процесс включите в рацион семена льна, оливковое масло, тыквенные семечки, грецкие орехи, рыбу нежирных сортов, свежие фрукты и овощи (голубика, манго, инжир, сквош, морковь, капуста, брокколи), омега-3 жирные кислоты.
- Безглютеновая диета при псориатическом артрите значительно улучшит состояние пациента. Она полностью исключает из рациона продукты, содержащие сложное белковое соединение — глютен. Можно употреблять рис, кукурузу, птицу, мясо, рыбу, бобовые культуры и большинство молочных продуктов, овощи и фрукты.
По данным Национального фонда псориаза (НПФ), существует мало научных доказательств того, что диета влияет на симптомы болезни. Тем не менее, многие люди утверждают, что отказ от определенных продуктов питания помогает справиться с интенсивностью проявлений артрита. Избегайте жирное красное мясо, обработанные продукты, рафинированный сахар, пасленовые овощи (помидор, перец, картофель), молочные продукты с высоким содержанием жира.
Советы касательно питания
Псориазный артрит представляет собой воспалительное заболевание, требующее правильного подхода к лечению и питанию. Вот некоторые рекомендации, которые следует соблюдать при этой болезни:
- Ешьте рыбу хотя бы дважды в неделю. Например, тунец, скумбрию, сельдь, форель.
- Выбирайте постное мясо и птицу без кожи. Готовить их без добавления насыщенных жиров или трансжиров.
- Используйте обезжиренные молочные продукты.
- Ограничьте употребление продуктов, содержащих частично гидрогенизированные растительные масла. Они содержат трансжиры.
- Ограничьте употребление алкоголя.
- Ограничить количество обработанных продуктов и фастфуда.
Кроме того, необходимо включить в рацион витамины. Исследования не показали прямой связи между витаминами и биологически активными добавками при псориатической болезни суставов. Однако врачи отмечают, что они помогают очистить кожу и облегчают боль. Пищевые добавки продаются в капсулах, таблетках, порошках и жидкостях. Глюкозамин может помочь в формировании и восстановлении хрящей и, возможно, уменьшит воспаление. Хондроитин повышает упругость хрящевой ткани и тормозит ее разрушение.
Врачи настоятельно рекомендуют добавлять в рацион витамин D. Самым безопасным источником витамина D является рыбий жир, лосось, скумбрия, апельсиновый сок, яйца, сыр, витаминизированные каши.
Организация терапевтического процесса в домашних условия
Защитить суставы от разрушения и воспаления можно при помощи народных средств. Успешно зарекомендовали себя травы, использующиеся для ванн. Ромашка, крапива, липа, корень аира, кора ивы и череда обладают удивительными свойствами. Принимать ванну с добавлением одной из перечисленных трав следует 15–30 минут, желательно каждый день. Лечение псориатического артрита народными средствами менее дорогостоящее, по сравнению с препаратами. Вот несколько эффективных рецептов:
- Компресс из льняного семени. Подготовив хлопковую ткань, разогрейте семена льна на сковороде. Затем пересыпьте сырье в ткань и оберните больные суставы. Процедуры выполняют ежедневно перед сном.
- Брусничный чай. Две чайные ложки измельченных листьев брусник заливают стаканом кипятка. После 15-минутного настаивания чай выпивают маленькими глотками. При желании добавляют мед.
- Настой из корня лопуха. 300 грамм измельченной травы заливают водкой, чтобы ее уровень был выше листьев на 3 см. Лекарство настаивают в темном теплом месте 3 недели. Полученным средством необходимо ежедневно растирать пораженные болезнью суставы.
Помимо лечения народными средствами, обязательно много отдыхайте, хорошо питайтесь и избегайте сильных нагрузок на суставы.
Поделиться статьей:
Что такое ревматоидный артрит, симптомы и лечение
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) является хроническим , заставляющая иммунную систему организма “сходить с ума” и нападать на собственные ткани, включая тонкие соединительные ткани, которые инкапсулируют большинство суставов.
РА может поразить практически любой сустав в организме, но первоначально заболевание поражает суставы запястья, пальцев, пяток, и/или коленей. В дополнение к воспалению, скованности и жутким болям в суставах, ревматоидный артрит может вызвать лихорадку и усталость и потенциально привести к длительной деформации суставов.
Врачи считают, что ранняя диагностика и лечение играют решающею роль для ограничения возможного повреждения тканей и сохранения функции суставов, но диагностический процесс может быть сложным.
Нет единого лабораторного теста, который мог бы диагностировать РА полностью, и начало болезни может значительно различаться: у одних людей могут развиться восполнения, жесткость в суставах запястья и пальцев в течение многих месяцев, в то время как у других людей призраки усталости, лихорадки и сильного воспаления колена могут появиться за неделю и даже за ночь.
Как ревматоидный артрит прогрессирует со временем?
Независимо от того, появляются ли симптомы постепенно в течение нескольких месяцев или быстро в течение нескольких недель, болезнь следует той же прогрессии:
- Воспаляется синовиальная оболочка. Первоначально ревматоидный артрит характеризуется воспалением внутреннего слоя суставной сумки (синовиальной оболочки). Синовиальной оболочки простирается по всему телу и инкапсулирует (изолирует) суставы и сухожилия. При ее воспалении, человек ощущает боль, скованность и отек сустава. Это состояние называется синовитом.
- Формируется паннус. Воспаление заставляет клетки синовиальной ткани разделиться и размножаться, что вызывает сгущение синовиальной оболочки и приводит к большему отеку и боли. По мере продолжения клеточного деления клеточный рост расширяется в суставном пространстве. Эта новая ткань (грануляционная ткань) называется паннусом или ревматоидным паннусом.
- Повреждение хряща и других тканей суставов. Паннус высвобождает ферменты, которые повреждают хрящ и лежащие в основе костные ткани. Со временем повреждения вызовут распад суставов, приведут к дальнейшим болям и, в некоторых случаях, вызовут деформацию.
Не вся синовиальная оболочка в организме будет подвергаться этим изменениям одновременно. Ревматоидный артрит обычно поражает определенные суставы.
Кто страдает от заболевания?
По оценкам специалистов, от 0,5 до 1,9% населения мира в возрасте 18 лет и старше страдают от ревматоидного артрита.
Хотя точная причина ревматоидного артрита неизвестна, эксперты полагают, что виновата комбинация генетических, экологических и гормональных факторов.
Заболевание на 2-3 раза реже встречается у женщин, а возраст возникновения первых симптомов обычно варьируется в пределах 40-60 лет.
Симптомы
У людей с ревматоидным артритом могут проявляться как физические, так и эмоциональные симптомы.
Физические симптомы ревматоидного артрита
РА часто поражает суставы пальцев рук и запястья, хотя первичные симптомы могут касаться суставов стопы, коленного сустава, лодыжек или других суставов.
Со временем заболевание может затронуть больше суставов, чаще всего суставы шеи и шейного отдела позвоночника, плеч, локтя, лодыжек, челюсти, и даже могут быть задеты суставы между очень маленькими костями во внутреннем ухе.
В дополнение к боли и скованности в движениях, связанных с отекам и воспалением пораженного сустава, общие симптомы ревматоидного артрита могут включать:
- Боль в суставах с характерными особенностями:
- припухлости;
- покраснения;
- тепла (ощущение будто кисть или пальцы рук горят);
- пораженный участок с трудом сгибается и разгибается (например, колено, кисти);
- боль может быть симметричной (например, болит как правое, так и левое запястье).
- () вызванный воспалением РА в запястье (редко).
- Теносиновит — воспаление тонкой подкладки сухожилия в руке. Одно из исследование показало, что теносиновит является серьезным признаком ревматоидного артрита.
- Постоянная скованность с утра, длящееся 1-2 или более часа. Также скованность может проявляться после легкой и умеренной активности.
- Чрезмерная, усталость всего тела, не связанная с физическим нагрузками или сном.
- Субфебрильная температура (субфебрильная лихорадка), которая присутствует всегда, ну или почти всегда.
- Общее ощущение недомогания или гриппоподобные симптомы.
- Неожиданная потеря веса и потеря аппетита.
- Снижается общая функциональность суставов, которая затрудняет выполнение самых простых задач (например, открыть банку или повернуть ключ зажигания в автомобиле); боль может возникать в момент схватывания и удерживания тяжелых предметов, а может возникать и в состоянии покоя.
- Ощущение скрежета. Возникает при повреждении мягких тканей, когда кости сустава трутся друг о друга.
- Ревматоидные узелки, формирующийся под кожей. Эти узлы представляют собой твердые шишки, с размером горошины до размера грецкого ореха и чаще всего возникают на локтях, пальцах или вблизи них.
Симптомы ревматоидного артрита индивидуальны и влияет на всех по-разному: некоторые люди испытывают постоянный дискомфорт, в то время как другие испытывают длительные периоды незначительных признаков, акцентированных болезненными вспышками.
Эмоциональные симптомы ревматоидного артрита
В дополнение к физическим симптомам, пациенты, страдающие ревматоидным артритом, могут также испытывать сопутствующие проблемы, как:
- депрессия или беспокойство;
- проблемы со сном;
- чувства беспомощности;
- низкую самооценку.
Комбинация физических и эмоциональных признаков заболевания РА, могут проникать в трудовые будни человека, в социальную и семейную жизнь.
К счастью, ранняя диагностика и соответствующие лечебные мероприятия, такие как прием лекарственных препаратов и лечебная физическая культура (ЛФК), и/или изменение образа жизни помогут поддержать активную, продуктивную жизнь большинства людей.
Причины и факторы риска РА
Ученные не понимают, почему люди так часто страдают ревматоидным артритом, но годы исследований показывают, что наиболее восприимчивы к заболеванию люди:
- генетически предрасположенные к РА;
- подверженные воздействию вредных экологических факторов (например, курения);
- люди испытывающие значительные ;
- дисбаланс кишечной микрофлоры, возникший естественным образом с рождения или вызванный кишечной инфекцией.
Многие ученные и доктора считают, что РА, скорее всего, в большинстве случаев развивается у людей, которые генетически предрасположены к заболеванию, подвергаются воздействию определенных факторов окружающей среды, испытывают изменения гормонального фона и/или подвергаются дисбалансу кишечной микрофлоры.
Генетическая предрасположенность
Специфический ген (антиген), связанный с ревматоидным артритом, HLA-DR4, обнаружен у 60% -70% людей с этим заболеванием. Но в целом встречается только у 20% населения земли.
Хотя наличие этого специфического генетического маркера увеличивает вероятность развития ревматоидного артрита, это далеко не точный признак. Фактически, большинство врачей не берут анализы на выявления этого гена при диагностике ревматоидного артрита.
Факторы окружающей среды и образа жизни
Повседневные привычки, похоже, оказывают определенное влияние на риск возникновения ревматоидного артрита. Наиболее известные исследования в этой области сосредоточены на курении, питание и весе человека.
Курение и воздействие никотина. Одним из наиболее значимых причин возникновения ревматоидного артрита является воздействие никотина, в частности курение.
Хотя прямое влияния сигарет не полностью доказано, считается, что длительное курение играет роль в увеличении концентрации , белком (иммуноглобулиновые антитела IgM). Наличие ревматоидного фактора (антитела IgM) в крови является признаком того, что иммунная система может быть неисправной.
Питание/Диета. Неясно, как именно диета влияет на риск развития ревматоидного артрита у человека. Большое клиническое исследование проведенное с 121 тыс. женщинами в течение десятилетий, говорит о том, что:
- Регулярное употребление сладких газированных напитков повышает риск развития РА.
- Средиземноморская диеты, которая поощряет употребление в пищу овощей, фруктов, бобов и цельных зерен, не влияет на риск развития ревматоидного артрита у женщин.
- Употребления кофе и чая (как с кофеином, так и без кофеина) не коррелирует с развитием заболевания.
- Умеренное потребление алкоголя не влияет на развитие болезни у женщин, а может даже и снижает риски возникновения болезни.
Вес тела. Люди с избыточным весом или ожирением, имеют больше шансов к возникновению у них ревматоидного артрита.
Результаты одного американского исследования показали, что избыточный вес увеличивает риск развития РА у женщин, но на самом деле снижает риск его развития у мужчин. Пока в этой области требуется больше исследований.
Хотя курение, диета и лишний вес влияют на общий риск развития РА, конкретных связей с заболеванием нет – большинство людей с избыточным весом, и те кто курят не страдают от ревматоидного артрита.
Нарушение гормонального баланса
Тот факт, что женщины чаще страдают ревматоидным артритом, говорит о том, что гормоны являются основным фактором развития болезни. Эта идея еще раз подтверждается тем фактом, что симптомы РА утихают во время беременности, и вспыхивают снова после рождения ребенка.
Имеются также данные о том, что женщины с нерегулярными менструациями или с ранними менопаузами, имеют повышенный риск развития РА.
В дополнение к естественным колебаниям гормонов, гормональные препараты и противозачаточные, вносят свой вклад в развитие болезни. Оральные контрацептивы содержащие дозы женских половых гормонов (прогестина и эстрогена), повышают вероятность развития у женщины ревматоидного артрита.
Инфекции и микробиом
Некоторые ученые изучают связь между бактериальными и вирусными инфекциями и развитием ревматоидного артрита. Клинические исследовании показали, что связь между РА и некоторыми инфекциями и вирусами, такими как гингивит, (ВЭБ) и хронический есть.
Кроме того, некоторые ученые предположили, что микробиом человека может влиять на развитие РА.
Микробиом человека — совокупность микроорганизмов, вирусов, бактерий и грибков, живущих во рту, кишечнике, дыхательных путях и других частях тела.
По меньшей мере в организме каждого человека, находятся более 1000 различных микроорганизмов. Микроорганизмы влияют на многие процессы в организме человека, в том числе на обмен веществ и иммунную систему.
Хотя эксперты определили возможную связь между инфекцией, микробиомом и РА, доказательств указывающих на очевидные причины нет. Исследование в этой области продолжаются.
Диагностика
Значительное количество повреждений суставов может произойти в течение первых двух лет активности ревматоидного заболевания, поэтому ранняя диагностика и лечение могут существенно повлиять на прогноз пациента.
Однако диагностика ревматоидного артрита может быть очень сложной, поскольку:
- Нет единых физикальных обследований или лабораторных анализов наверника диагностирующих РА.
- Симптомы РА часто имитируют другие заболевания, такие как , системный склероз (склеродермия), и ревматический полимиалгия. Кроме того, ревматоидный артрит может возникнуть вследствии вирусных инфекций, в частности парвовирусных инфекций, чем затрудняет диагностирование.
Из-за трудностей в диагностики заболевания специалисты рекомендуют проводить диагностическую оценку ревматологу или врачу, имеющему большой опыт работы с .
Чтобы помочь врачам сделать раннюю диагностику, Американская коллегия ревматологов и Европейская лига против (EULAR), еще в 2010 году, сотрудничая бок о бок создали критерии классификации ревматоидного артрита.
В отличие от предыдущих критериев, установленных в 1987 году, в руководящих принципах 2010 года, не требуются присутствие ревматоидных узелков, симметричных суставов или суставных эрозий видных при рентгенографии или при других визуализирующих методах медицинского исследования (МРТ, УЗИ и т.д.), которые обычно не наблюдаются на ранних стадиях ревматоидного артрита. Критерии 2010 года описаны ниже.
Общая оценка 6 баллов и более указывает на ревматоидный артрит.
Серология и острые реагенты фазы измеряют с использованием образцов крови. Баллы могут быть добавлены с течением времени или ретроспективно.
Отек суставов
У людей с ревматоидным артритом обычно несколько суставов испытывают активные симптомы синовита, длительностью 6 или более недель.
Синовит — это воспаление суставной синовиальной оболочки, и ее симптомы могут включать отек, покраснение, повышенную температуру, боль и скованность, особенно после длительного отдыха.
Анализ крови
Нет единого лабораторного анализа, который мог бы окончательно диагностировать ревматоидный артрит. Тем не менее, есть несколько для обнаружения изменений в организме, которые свидетельствовали бы о ревматоидном артрите.
Обычно используемые анализы крови определяют присутствие ревматоидного фактора (РФ), антитела к циклическому цитруллинированному пептиду (называемого АЦЦП или анти-ЦЦП) и воспалительных маркеров, таких как () и (СРБ).
Эти тесты также используются для диагностики других воспалительных заболеваний – например, исследования СРБ могут помочь диагностировать болезни сердца.
Визуализирующие методы исследования
Врач может направить пациента на визуализирующий метод диагностики, если клиническая оценка пациента и лабораторные анализы не предоставили достаточной информации для диагностики или исключения ревматоидного артрита. Визуализация позволит врачу увидеть, имеются ли повреждения суставов.
- Ультразвуковое исследование. Эта технология обработки изображений с помощью ультразвуковых волн используется для обнаружения воспаления тонкой синовиальной оболочки, которая инкапсулирует некоторые суставы и сухожилия. Это воспаление, называемое синовитом, является первым симптом ревматоидного артрита. Ультразвук также может обнаруживать теносиновиты в пальцах, которые также считаются ранним признаком РА.
- Рентгенография. На ранних стадиях ревматоидного артрита у человека могут появится только припухлости мягких тканей, которые не обнаруживаются на рентгеновском снимке, поэтому при ранней диагностики к рентгенографии прибегают редко. Рентген обычно используют, когда болезнь прогрессирует. Рентген может помочь обнаружить повреждение костей (эрозии), возникающие в результате длительного/продолжительного ревматоидного артрита. Он также может обнаружить сужение пространства суставов, возникших при деградации хряща и сближении кости с суставом.
- Магнитно-резонансная томография (МРТ) . Как и ультразвук, МРТ может обнаружить воспаление и другие изменения в мягких тканях сустава до того, как произойдет эрозия костной ткани. Кроме того, МРТ может показать на сколько кость повреждена. Недостатком МРТ является то, что он более трудоемкий и дорогостоящий, чем ультразвук и рентген. Как правило, к МРТ прибегают редко, и рекомендуется только в тех случаях, когда рентгенография и УЗИ не оказались полезными.
Физический осмотр и история болезни пациента
Назначение, скорее всего, начнется с того, что врач внимательно изучит историю болезни, попросит пациента описать его (ее) симптомы, задав вопросы:
- Какие суставы болят?
- Как бы вы описали боль (например, тупая, стреляющая или режущая, боли постоянны или прерывистые)?
- Есть утренняя скованность?
- Вы замечали повышенную усталость или изменения в весе?
- Вы испытываете другие симптомы, кроме боли в суставах?
- Когда начались первые признаки?
- Как менялись симптомы со временем?
- Что заставляет пациента чувствовать себя лучше или хуже? (например, занятие физическим трудом).
История болезни пациента:
- Другие медицинские проблемы пациента;
- Предыдущие болезни и методы их лечения;
- Прием текущих лекарств;
- Семейный анамнез (история болезней семьи).
Во время физического осмотра врач оценивает общее состояние пациента, а затем непосредственно переключается к суставам, ища суставов.
Лечение ревматоидного артрита
Лечение обычно включает комбинированную терапию из лекарств, физических упражнений, диеты и изменения образа жизни. Целью терапии является:
- Контролирование симптомов, таких как боль и усталость;
- Предотвращение дальнейшего повреждение суставов и других тканей;
- Улучшить общее здоровье и самочувствие пациентам.
Почти все пациенты с ревматоидным артритом излечиваются, но пациенты получившие своевременное лечение в течение первых двух лет после появления первых симптомов, как правило, излечиваются быстрее. Своевременно принятые меры снижают риск развития серьезных повреждений суставов и инвалидности.
Лечение РА лекарственными препаратами
Люди с ревматоидным артритом, как правило, принимают по крайней мере одно лекарство. Лекарства, используемые для лечения ревматоидного артрита, подразделяются на пять основных категорий:
- НСПВП, такие как Напроксен (или из этого же можно попробовать Алив и Напросин), Мелоксикам (Meloxicamum) и Целекоксиб (Celecoxibum);
- Кортикостероиды, в частности Преднизон (Prednisonum);
- Болезнь-модифицирующие антиревматические препараты (БМАРП или базисные противоревматические препараты), такие как Метотрексат (Methotrexatum);
- Биологические препараты, которые подавляют активность иммунной системы, такие как Адалимумаб (Хумира), Этанерцепт или Инфликсимаб;
- Янус-киназа (JAK) – это самая последняя категория лекарств, которые должны быть одобрена при лечения РА. В 2016 году управление по контролю качества пищевых продуктов и лекарственных препаратов одобрило JAK-ингибиторы (тофацитиниб цитрат).
Начинается лечение ревматоидного артрита, как правило, с Метотрексата или других болезнь-модифицирующих антиревматических препаратов (БМАРП).
Первые результаты от приема лекарственных препаратов можно увидеть через несколько недель или месяцев, при этом временно, для облегчения симптомов, также могут быть назначены кортикостероиды.
Если симптомы не проходят в течение разумного промежутка времени, врач может назначить Метотрексат или иной БМАРП наряду с другими лекарственными препаратами.
В течение нескольких месяцев или лет лекарство может стать менее эффективным или вызвать побочные эффекты, и врач выпишет новое лекарство.
Важно соблюдать рекомендации по лечению лекарствами! Некоторые люди склонны пропускать прием лекарств, из-за опасения побочных эффектов и связанных с ним последствий. Другие могут просто забывать принимать лекарство в назначенное время. Если лекарства не принимать должным (указанным врачом) образом, терапия окажется менее эффективной.
Физические упражнения и поддержание здорового веса
Для лечения ревматоидного артрита часто рекомендуются умеренные физические упражнения, такие как ходьба, плавание, йога и тай-чи. Регулярные физические упражнения помогут укрепить слабые суставы и унять боли. Регулярный упражнения помогут поднять:
- силу мышц;
- общею функциональность и гибкость суставов;
- качество сна;
- здоровый вес;
- здоровье сердечно-сосудистой системы.
Держать вес и здоровье сердечно-сосудистой системы на адекватном уровне особенно важно для пациентов с РА, потому что у них повышен риск развития болезней сердца.
Кроме того, пациенты с РА, страдающие от переизбытка веса или ожирения испытывают куда больше проблем.
Здоровое питание (диета)
Многие специалисты полагают, что существует некая связь между, воспалением и питанием. Людям страдающим от РА они рекомендуют придерживаться противовоспалительной диеты, с высоким содержанием омега-3 жирных кислот, свежих овощей и фруктов.
Хирургия при РА
Большинстве людей с ревматоидным артритом не приходилась лечится хирургическим путем, но, как больные с остеоартритом, страдающие от РА пациенты, могут выбрать операцию, чтобы снизить болевой синдром в суставах и улучшить качество повседневной жизни.
Наиболее распространенными операциями являются, эндопротезирование, артродез и синовэктомия.
Эндопротезирование
Пациенты могут сделать эндопротезирование (операция по замене компонентов сустава имплантантами) суставов плеч, бедер или колен, а также небольших суставов пальцев рук и ног.
Артродез
При этой процедуре, поврежденный сустав удаляется, а соседние кости соединяются вместе. Процедура значительно ограничивает движение, но повышает стабильность и уменьшает болевой синдром в пораженных суставах.
Артродез наиболее часто используется для лечения артрита в голеностопных суставах, запястьях и пальцах.
Артродез иногда требует применения костных трансплантатов, полученных из собственного таза пациента. Его также, применяют для снятия боли с суставов позвоночника, только при этом, процедура называется спондилодезом.
Синовэктомия
Во время этой процедуры хирург удаляет воспаленную синовиальную оболочку вокруг сустава. Удаляя поврежденную ткань, предполагается уменьшить или устранить у пациента все симптомы. Однако не все ткани могут быть удалены, поэтому воспаление, отек и боль могут вернутся вновь.
Видеозаписи по теме
Интересное