Норма размеров Манту у детей в 4 года и в 5 лет по таблице
Псориаз у детей
Норма размеров Манту у детей в 4 года и в 5 лет по таблице
Что такое проба Манту?
Проверка реакции Манту проводится в два этапа. На первом приеме, после того, как педиатр осмотрит ребенка и даст разрешение на проведение процедуры, специально обученная медсестра делает ему укол. Под верхний слой кожи предплечья вводится 0,1 мг диагностического препарата.
Препарат, применяемый для проверки, называется туберкулин. Для его изготовления используют белки, выделенные из тканей возбудителей туберкулеза, химически и термически обработанных.
После укола на коже ребенка появляется реакция двух видов: покраснение кожи и её уплотнение, опухоль. Опухоль (или папула) – главный диагностический показатель.
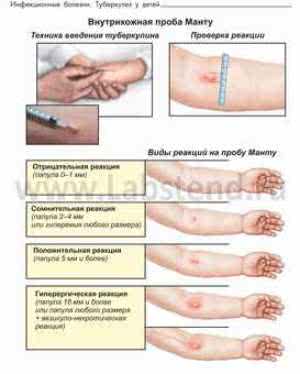
Папула в норме до 10 мм и ее большой размер выше 15 мм: данные по таблице
Какой может быть по внешнему виду папула после взятия пробы Манту
Для 3-го дня после проведения пробы Манту характерно проявление реакции на укол в виде маленькой точки или красного воспаленного пятна. Такое уплотненное воспаление называют «пуговкой». Чтобы оценить реакцию организма на раствор вводимого препарата, проводят замеры участка кожи с выраженным покрасневшим уплотнением.
- Отрицательная.
Отрицательная ответная реакция на Манту выражается полным отсутствием покраснений или уплотнений на коже после проведения укола. Это свидетельствует о том, что контакт с туберкулезной бактерией ранее не производился.
- Сомнительная.
Для сомнительного ответа характерно появление образования с покраснением без уплотнения участка кожного покрова. Норма реакции Манту по размеру составляет 1 мм (или не более 2-4 мм).
- Положительная.
При положительной реакции наблюдается образование как покраснения кожи, так и уплотнения. Такой ответ свидетельствует о наличии туберкулезной палочки и лимфоцитов в организме, которые борются с инфекцией. Пути заражения могут быть выражены естественными причинами — от инфицированного туберкулезом, или искусственными — получения инфекции в процессе вакцинации.
Положительный ответ организма на Манту у ребенка с последующим стабильным увеличением размеров «пуговки» требует немедленного обращения в специализированное медицинское учреждение — тубдиспансер.
- слабовыраженная реакция — 5-9 мм;
- средняя — от 10 до 14 мм;
- выраженная — до 16 мм;
- чрезмерная — более 17 мм с воспалением лимфатических узлов.
Выявлением причинных факторов сильной аллергической реакции с проведением необходимых процедур — рентгена грудины и анализа мокроты, занимается врач-фтизиатр. Если проведенные исследования не показали наличия инфекционного очага, ребенку назначается курс лечения химиопрепаратами во избежание инфекционного распространения.
Если родителя с ребенком направили на консультацию с врачом-фтизиатром, который предположил возможное наличие туберкулезной инфекции, необходимо требовать проведение полного медицинского обследования: определение порога восприимчивости организма к препарату туберкулину, провести анализы крови на наличие антител, повторно проверить мокроту.
Симптоматика аллергической реакции организма на туберкулин
Манту относится к разряду аллергопроб, потому наличие в организме проявлений аллергического свойства может спровоцировать увеличение самой Манту.
Свидетельством аллергической реакции является увеличение Манту в диаметре до 20 мм и больше вне зависимости от характера аллергии самого ребенка — пищевой, бытовой и других ее проявлениях.
Развитие манту по дням
Реакция достигает «полной силы» не сразу, лишь постепенно приобретает окончательный вид. У разных пациентов период ее развития может равняться двум дням, у других скорость иммунных реакций ниже, и они проявляются лишь через 3 суток.
Установленный «стандарт» развития реакции на пробу – 3 дня. В течение первых 2 суток образование только нагнетется. У большинства людей сначала появляется небольшая пуговка с покраснением, затем розоватое пятно расходится за пределы папулы. И папула, и окружающее ее пятно начинают планомерно и равномерно расти.

На четвертые сутки они прекращают свое развитие, а затем начинают постепенно пропадать. Обычно через семь дней реакция уже пропадает.
Но каждый пациент индивидуален, поэтому реакция может проходить либо без папулы, либо без красного пятна.
Как подготовить ребенка к пробе
Каждый новорожденный в роддоме вакцинируется против туберкулеза – прививка называется БЦЖ. При отсутствии противопоказаний ребенка ревакцинируют в 7 и 14 лет.
Однако нет стопроцентной гарантии того, что привитый малыш не заразится туберкулезом. Этот коварный недуг лучше всего купировать на ранней стадии, в связи с этим детям раз в год нужно пройти профилактическую пробу – реакцию Манту, которая поможет выявить заболевание.
Инъекцию делают через год после вакцинации и регулярно повторяют каждые 12 месяцев вплоть до 15 лет.
Не стоит отказываться от этого исследования – оно не несет угрозы здоровью ребенка. Для обследования детей от 15 лет и взрослых не используется Манту, а показана флюорография легких.
Эта процедура помогает выявить очаги туберкулеза в органах дыхания, так как именно в них чаще всего обнаруживаются первые признаки болезни. В отличие от Манту, флюорография не так безобидна, поскольку дает на организм определенную лучевую нагрузку.
| Возраст, лет | Нормальный диаметр папулы, мм | Результат сомнительный, мм | Высокая вероятность заражения туберкулезом |
| 1 | 5-15 | 15-17 | 17 и больше |
| 2 | Уменьшение или тот же диаметр | Увеличение диаметра «пуговки» на 1-5 мм | Увеличение размера на 5 и более мм |
| 3-5 | Уменьшение размера. Диаметр не более 8 мм | Увеличение на 3-5 мм | Увеличение размера на 6 мм. Достижение диаметра 12 мм |
| 5-7 | Угасание реакции организма до 1-5 мм | Размер уплотнения 5-6 мм | Диаметр уплотнения более 6 мм |
С 7 до 14 лет, после второй вакцинации БЦЖ, продолжается контроль заболеваемости. В 8 лет родители могут не беспокоиться при диаметре уплотнения 10 мм, в 9 лет — 16 мм.
При прививке манту у представителей разных возрастных групп проявляются разные реакции.
| Возраст | Нормальный показатель (в мм., диаметр) |
| 1-3 года | До 16 |
| 4-5 лет | До 10 |
| 6-7 лет | 4-6 |
| 7-10 лет | До 16 |
| 10-12 лет | До 6 |
| 13-14 лет | До 4 |
Данные приведены с учетом того, что была сделана должная противотуберкулезная прививка. Манту в год прививки, как видно по данным, особенно крупное, а затем диаметр, который считается для манту нормой, становится меньше.
Иммунитет против любого инфекционного заболевания организм ребенка получает двумя способами: переболев или получив прививку.
Первый год жизни малыша проходит в борьбе с ослабленными, но живыми бактериями в составе вакцины БЦЖ. К концу второго года активность Т-лимфоцитов наибольшая, иммунитет максимально сильный.
Если на предплечье ребенка большой рубец и папула достигает полутора сантиметров, проба прошла успешно.
Предельно допустимый результат для двухлетнего ребенка находится всего в одном миллиметре от той границы (17 мм), за которой реакция на Манту будет признана гиперергической, а ребенок направлен в тубдиспансер.
Такие случаи при второй проверке нередки. Они отнимают время и силы, приводят к неразумному решению отказаться от проверок Манту в будущем.
Внимание! Если «пуговка» на руке ребенка двух лет слишком большая, не торопитесь с выводами и доверьтесь специалисту. Папула, говорящая о заражении, обладает специфическими признаками, точно определить которые сможет только врач.
«Поствакцинальная аллергия» проявляется опухолью умеренно розового цвета. При заражении «пуговка» ярко-красная, такого же цвета след идет к локтю, он имеет вид «дорожки». Границы папулы при заражении четкие, пигментация усиливается в течение недели, инфильтрат становится коричневым. Ранка при заражении гноится, иногда она похожа на открытую рану, на предплечье появляются волдыри.
Возможные причины большой Манту
Если единственный тревожный признак — увеличенный размер, заранее беспокоиться не стоит. Возможно, отклонение от нормы вызвано посторонними причинами.
- увеличение «пуговки» на несколько миллиметров — частое следствие присутствия в организме ребенка других, не туберкулезных микобактерий;
- аллергическое состояние организма, вызванное разными видами аллергенов (продуктами питания, лекарствами, химическими веществами, растениями или шерстью животных) — распространенная причина «ложноположительных» реакций Манту, которые придется перепроверять в тубдиспансере;
- нарушение норм гигиены, механическое раздражение места укола, попадание в ранку пота, воды или грязи, контакт с раздражающими веществами увеличит папулу на те несколько миллиметров, которые отделяют благополучный результат пробы от требующего внимания фтизиатра.
Иммунитет к туберкулёзу сохраняется в течение 7 лет после вакцинации. Об этом судят по рубцу на левом плече, оставшемуся после прививки БЦЖ. Если рубца вообще нет, значит, возможно прививку не делали, у ребёнка нет иммунитета к туберкулезу.
Возраст детей в первую очередь влияет на то, какая проба Манту считается нормой. Таблица зависимости реакции у подростков от их возраста.
| До 3-х лет | С 10-ти лет | К 13-14 годам |
| Выраженность иммунитета максимальна, диаметр папулы — 5-16 мм | Реакция на туберкулин угасает, норма папулы — до 10 мм | Сомнительный или отрицательный ответ на пробу, норма папулы — до 4 мм |
Проверка Манту – обязательная процедура, часть государственной программы профилактики туберкулеза. Она проводится в плановом порядке в государственных медицинских учреждениях.
Избежать очередей, обеспечить индивидуальный подход к ребенку, конфиденциальность и оперативный доступ к комплексу современных методов диагностики в случае спорного результата Манту вы можете, обратившись в специализированную частную лабораторию или медицинский центр..
В четыре года ребенок проходит четвертую проверку Манту. После вакцинации иммунитет накапливает значительную силу к году, достигает максимального значения в двухлетнем возрасте, начинает снижаться с трех лет.
Отрицательная реакция на Манту возможна, если прививка в роддоме оказалась недостаточно эффективной. Если рубец на предплечье маленький, около 2-3 мм, значительного напряжения иммунитета не произошло, защита заканчивается к трем-четырем годам.
Отрицательная (или сомнительная) реакция на пробу Манту в четыре года наблюдается при величине поствакцинального рубца до пяти миллиметров.
Если рубец на предплечье больше 5-6 мм, защита против заражения более надежна. К четырем годам дети показывают слабоположительную (папула 5-7 мм) или положительную (папула 8-10 мм) реакцию Манту.
Важно! Диаметр «пуговки», начиная с трехлетнего возраста, уменьшается на несколько миллиметров при каждой проверке до семи лет (в норме).
Если в три года наблюдалась папула размером 10 мм, в четыре нормальным будет инфильтрат около 8 мм. Если опухоль по-прежнему около сантиметра, врач примет решение с учетом общего состояния здоровья ребенка.
Если при проверке в пять лет папула сохранит прежние размеры, ребенку потребуется наблюдение фтизиатра. Большинство четырехлетних детей показывают при проверке средний результат — папула 5-7 мм.
10 мм — максимально допустимое значение, при диаметре больше этой цифры рекомендуется провести дополнительные обследования.
«Вираж» — главный диагностический принцип, который применяется для оценки вероятности заражения в этом возрасте. Если по сравнению с результатом предыдущей проверки папула не уменьшается, а увеличивается — необходимо дополнительное обследование.
Если «пуговка» в течение года увеличилась более чем на 6 миллиметров, ребенку ставится диагноз «вираж туберкулиновой пробы», наблюдение фтизиатра обязательно.
Пример. В трехлетнем возрасте диаметр папулы у ребенка был 5 мм (размер поствакцинального рубца 6 мм). Четвертая проверка показала размер папулы 15 мм. За год реакция увеличилась на 10 мм, вероятность заражения велика. Необходимо обследование и лечение.
Гиперергическая реакция Манту (17 мм и более) в четыре года также становится достаточно точным признаком возможного инфицирования. Помимо заражения, большая «пуговка» в этом возрасте встречается в случае сильной аллергической реакции организма на химические вещества, продукты или медикаменты. Возможно инфицирование другой, не туберкулезной микобактерией.
При оценке пробы у ребенка в четыре года специалисты учитывают не только размер инфильтрата, но и дополнительные признаки заражения. Папула у инфицированного ребенка обычно гноится, имеет характерный ярко-красный цвет, иногда она напоминает открытую рану.
При инфицировании инфильтрат отличается четкими границами, через неделю опухоль не исчезает, она пигментируется и становится коричневой. Вокруг места укола появляются ранки и волдыри, в направлении локтя от него идёт ярко-красная дорожка.
Если «пуговка» слишком большая, но дополнительные признаки отсутствуют, заранее волноваться не стоит. Возможна «ложноположительная» реакция, вызванная аллергией или механическим раздражением.
- За неделю (или за десять дней) до проверки Манту начинается период, когда следить за здоровьем четырехлетнего ребенка нужно особенно тщательно, не посещать без необходимости мест большого скопления людей, не переохлаждаться и не перегреваться. Во время проведения процедуры ребенок должен быть полностью здоров. Исключите из рациона все продукты, которые когда-либо вызывали у него аллергию, не вводите незнакомых, особенно экзотических.
- Серьезно подойдите к обязательному осмотру врача перед уколом. Помните о том, что процедура не проводится при температуре и любом заболевании. При кашле, насморке, расстройствах пищеварения отложите укол до полного выздоровления, добейтесь медотвода.
- Не делайте Манту после прививки илиболезни, после карантина в детском саду. С момента проведения вакцинации, окончания карантина или полного выздоровления должно пройти от четырех до шести недель.
- Правильно ухаживайте за пробой, выберите для процедуры свободную одежду из хлопка, не разрешайте тереть или чесать место укола, избегайте попадания в ранку воды, грязи, пота, ворса и шерсти животных. Не обрабатывайте место инъекции медикаментами. Некоторым склонным к аллергии детям четырех лет врач назначает антигистаминные препараты.
Внимание! Не пытайтесь «добиться» уменьшения папулы самостоятельно. Точный диагноз принципиально важен для здоровья ребенка, для максимально ранней диагностики заболевания.
Способность детского иммунитета бороться с инфекцией туберкулеза после проведения первичной «прививочной» процедуры сохраняется до семилетнего возраста.
Эффективность работы иммунитета можно определить по небольшому рубцу круглой формы — «следу» прививки, оставшемуся на левом плечике ребенка.
Отсутствие характерного следа говорит о том, что проведение процедуры туберкулиновой инъекции не осуществлялась, а значит у ребенка не выработан иммунитет к туберкулезной инфекции.
Размеры рубцового образования отвечают на вопрос о том, какой должна быть Манту у детей. Нормальные показатели Манту по внешнему виду и в размерном отношении (сколько мм определяется в зависимости от возрастной категории ребенка).
Норма Манту у детей 1 года
Норма реакции Манту для первого года жизни ребенка составляет диаметр папулы от 5 до 10 мм.
На протяжении 2-ого года жизни для всех детей характерна положительная или сомнительная реакции на Манту.
Норма Манту у детей в возрасте от 2 до 6 лет
По достижению 2-летнего возраста напряженность иммунной системы ребенка достигает своей максимальной отметки. Нормой реакции Манту в этот период считается размер папулы до 16 мм при размерах рубца в 8 мм.
Угасание иммунного ответа на препарат начинается с 3-х лет, но в большинстве случаев положительная и сомнительная реакции продолжают сохраняться до 4-5 лет. В этом возрасте нормальные размеры папулы составляют 10 мм.
Особенности реакции Манту у детей в 4 года
В 4 года дети проходят четвертую по счету медицинскую проверку. Главным принципом диагностического обследования, применяемого для проверки оценочного состояния организма ребенка в 4 года, является «Вираж». Данный метод позволяет выявить вероятные показатели заражения организма туберкулезной инфекцией.
О наличии каких-либо отклонений от нормы реакции Манту судят по сопоставлению размеров папулы и рубцового образования. Если «след от прививки» небольшой — 2 мм, то это свидетельствуют о снижении силы иммунной защиты.
Если размер рубца составляет 5 мм, то получаемый ответ на реакцию оказывается отрицательным или сомнительным. Рубец, достигающей в диаметре 6 мм, говорит о надежной защите организма от заражения туберкулезом.
В 4 года выраженность папулы довольная слабая — от 5 до 10 мм.
В норме реакции Манту, диаметр самой «пуговички», начиная с периода 3-х лет, постепенно уменьшаться на несколько мм после каждой проверки до достижения 7-летнего возраста.
- наличию гнойных воспалений;
- внешнему сходству «следа» от укола с открытой раной ярко-красного, практически алого цвета;
- наличию у папулы четких границ;
- если «опухлость» от укола держится более недели;
- пигментации области «прививки» до коричневого цвета;
- появлению мелких ранок или образований с волдырями.
Наличие у ребенка в 4 года реакции Манту гиперергического характера — увеличение «пуговки» более 18 мм, является достоверным указанием на процесс заражения туберкулезной инфекцией. Исключение показаний к инфекции составляют возможные аллергические реакции организма на различные вещества химического характера, продукты питания и определенные медикаментозные препараты, или провоцирование развития инфекции другой бактерией — не туберкулезной палочкой.
Если размер «пуговки» имеет внушительный размер, но наличия дополнительных признаков, указывающих на заражение туберкулезной инфекцией, отсутствует, то такое явление называют «ложноположительной» реакцией, когда увеличение папулы спровоцировали механические раздражители или реакция организма аллергического характера.
Норма Манту у детей в возрасте 6-7 лет
Для детей в возрасте от 6 до 7 лет характерно выявление отрицательного или сомнительного ответа на проведение теста как свидетельства того, что иммунная система постепенно перестает реагировать на болезнетворного возбудителя.
Норма Манту у детей в возрасте от 7 до 14 лет
После проведения плановой вакцинации в 7-летнем возрасте, наивысшее напряжение работы иммунной системы ребенка сохраняется в течение 3-х лет. К 10-ому году жизни ответная реакция на препарат вновь приобретает тенденцию к угасанию. Нормой ответа для детей 13-14 лет считается сомнительный или отрицательный результат.
Норма у взрослых
Взрослые пациенты не должны проявлять реакции более 6 мм. Если папула крупнее, это означает (одно из трех):
- вероятность заражения;
- аллергическую реакцию;
- факт наличия кожного грибка.
Однако есть и другие данные, по которым нормальным диаметром считается 16 мм у взрослых пациентов.
Проблема в способе измерений: одни врачи меряют только выступающую часть, то есть саму папулу, а другие берут в учет и розоватое пятно вокруг. Если учитывать его, то нормой действительно является покраснение до 16 мм. То есть, если покраснение достигло 20 мм и тем более 2 см, нужно срочно обратиться в диспансер. А манту 15 мм считается еще нормой.
С возрастом реакция сходит на нет. Обычно взрослые долгое время не вакцинируются от туберкулёза.
По этой причине Манту у них является достоверным и надёжным тестом, определяющим наличие бактерий туберкулёза.
Норма у взрослых:
- полное отсутствие реакции;
- покраснения;
- до 4 мм.
Анализы при подозрениях на туберкулезную инфекцию
Когда Манту проявляет положительный ответ – это подозрение на туберкулёз. Участковый врач выписывает направление на консультацию с фтизиатром.
Важно! Для начала нужно исключить самые распространённые причины неблагоприятного результата пробы: возможное влияние повторной прививки БЦЖ или других прививок, недавно перенесённые инфекционные заболевания, аллергию на туберкулиновый препарат.
Если вам прописали препараты для профилактики туберкулёза, тогда вы в праве потребовать расширенный комплекс обследований: исследование биоматериалов на туберкулёзные микобактерии (не менее 3 раз), ЭКГ, анализы крови на ВИЧ, на гепатит.
Кроме анализов используют и другие современные диагностические методы выявления туберкулёза:
- накожная проба Пирке (показывает реакцию на турбулин);
- ИФА – анализ иммуноферментный (выявляет присутствие антител к туберкулёзным микобактериям);
- серологические методы, использующие иммуносорбент (ELISA);
- ПЦР – полимеразная цепная реакция, обладающая исключительной бактериальной чувствительностью; этот принцип делает диагностику туберкулёза дешевой и быстрой.
Если вам предложат встать на учёт в туберкулёзный диспансер, вы можете отказаться.
Фото 2. Проведение пробы Пирке на предплечье. Она показывает реакцию человека на турбулин.
Особенности проведения процедуры реакции Манту
Главным возбудителем туберкулезной инфекции является бактерия Коха. Из ее продуктов распада жизнедеятельности производят туберкулин — препарат, используемый для диагностических процедур на определение инфицирования туберкулезом.
Изначально лекарственный раствор применяли методом нанесения препарата на поврежденные участки кожи, позже стали использовать метод подкожных инъекций. Процесс введения туберкулина внутрь получил свое название от имени французского врача, открывшего данный способ, — Манту.
Существуют ли противопоказания на проведение реакции Манту
В некоторых ситуациях проба Манту не дает достоверного результата.
- наличие острых инфекционных заболеваний;
- хронических болезней;
- реакций аллергического свойства или бронхиальной астмы;
- болезнях кожных покровов;
- в период строгого карантина.
Знание перечисленных противопоказательных факторов к проведению процедуры Манту необходимо каждому родителю.
Отказ от взятия пробы Манту не является причиной отказа для посещения ребенком детского образовательного учреждения — сада или школы.
Подготовка к прививке: можно ли ставить при температуре?
Итак, что значит манту 10 мм?
В раннем возрасте, если ребенку 1-3 года, это вариант нормы. 10 мм – еще не крайний предел пробы: папулы может достигать и 16 мм, что также не является основанием ставить диагноз туберкулеза.
В 4-5 лет такой размер уже говорит о возможных отклонениях. Если ребенок прошел вакцинацию, то 10 мм – норма. Если же нет, образование такого размера – повод подвергнуть малыша дополнительным обследованиям.
Если диаметр 0,1 см наблюдается в 7 или 6 лет, до ревакцинации, срочно нужно обратиться к врачу. В редких случаях такой диаметр свидетельствует о наличии очень крепкого иммунитета после вакцинации. Но даже если вы уверены, что малыш не контактировал с больными, и считаете, что крупная «пуговка» — результат аллергии или болезни, протекавшей в течение дней пробы, лучше перестраховаться.
Затем, с 7 до 10 лет, беспокоиться о здоровье ребенка при папуле 0,1 см тоже не стоит. Обращаться к врачу нужно, если и в 12 лет такая реакция сохраняется. Если к 14 годам «пуговка» до сих пор 10 мм, вариантов два – у ребенка хроническая аллергия на туберкулин или его составляющие либо он заражен.
С 14 лет размер папулы должен постепенно сократиться до 4-6, а в идеале и меньших параметров. Если врач обнаружит у взрослого человека образование 0,1 см, он сразу направит его на дополнительный медосмотр.
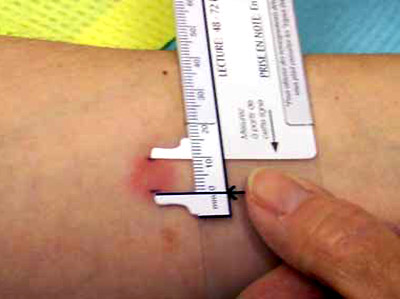
В любом возрасте манту 0,1 см вызовет подозрение, если раньше были папулы гораздо меньшего размера. Резкое увеличение диаметра допустимо только в том случае, если недавно (в этом году) была проведена ревакцинация. В иных случаях следует подозревать инфицирование организма.
Единственный способ избежать хлопот и нервных затрат при проверке Манту в два года — отнестись к ней серьезно, обеспечить соблюдение нескольких важных правил.
Эффективность БЦЖ у детей ежегодно проверяется при помощи пробы Манту, которую называют также « Реакция Манту» или сокращенно – р-Манту. Под верхний слой кожи предплечья вводится минимальная (0,1 мг) доза туберкулина, специального препарата, содержащего обезвреженные фрагменты туберкулезных бактерий.
Если антитела сформировались, реакция будет положительной. Если следа на коже нет вообще (реакция отрицательная), возможно, иммунитет отсутствует и БЦЖ придется делать повторно.
Ярко выраженная (гиперергическая) реакция значительно больше нормы свидетельствует о заражении туберкулезом, размер Манту здесь имеет особое значение.
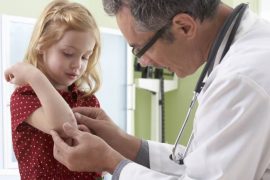
Фото 1. Детский врач ставит малышу в плечо прививку Манту на туберкулез. Зная, какова норма у детей разных возрастов (на фото ребенок первых лет жизни), врач определяет по результату, здоров ли пациент или стоит назначить более глубокие исследования.
Врачи часто прибегают к пробе Манту, размеры которой должны быть в норме у детей, а иначе вызывают подозрения и, возможно, являются признаком туберкулеза. Но, поскольку знания у граждан, не обладающих медицинским образованием, довольно поверхностны, появилось несколько устойчивых мифов относительно данного варианта диагностики. Рассмотрим наиболее распространенные.
Нормальная реакция — всегда отрицательная?
Миф о том, что у здорового ребенка реакция на туберкулин всегда отрицательная, существует до сих пор. Некоторые родители заставляют детей принимать антигистаминные препараты, чтобы следа на коже не было и его «не таскали по врачам». При этом они не только перегружают детский организм лекарствами, но и лишают смысла саму процедуру.
Важно! Факт заражения туберкулезом устанавливается специалистами по принципу, который называется «вираж». При данном методе полученные размеры Манту сравниваются с тем, сколько миллиметров насчитывалось в диаметре прошлогодней реакции.
Псориаз у детей
Начальная стадия псориаза у детей диагностируется в любом возрасте. Есть случаи заболевания и у грудничков. Лечить псориаз у детей нужно как можно раньше. Применяют при лечении детский крем от псориаза на основе гормонов, а также другие средства – витамины, фототерапию, климатотерапию.

Начальная стадия псориаза у детей
Начальная стадия псориаза у детей (фото 2) нетипичная для развития патологии, поэтому можно спутать с другими кожными заболеваниями. Обычно псориатические проявления возникают там, где заболевание не проявляется. Начинается псориаз у детей с мацерации кожи в естественных складках, на слизистой, в области лица.
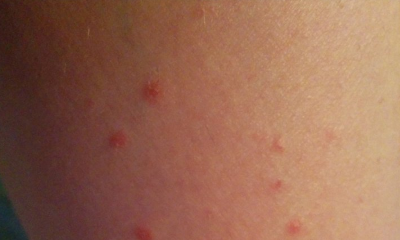
Обнаруживается начальная стадия псориаза у детей на голове – можно увидеть, чтобы различить его от перхоти. Течение заболевания длительное, даже при упорном лечении положительных результатов добиваются не скоро. Начальная стадия на локтях у детей сопровождается трещинами, что отягощает течение заболевания. Псориаз у маленьких детей проходит три стадии развития заболевания - прогрессивную, стационарную и регрессивную.
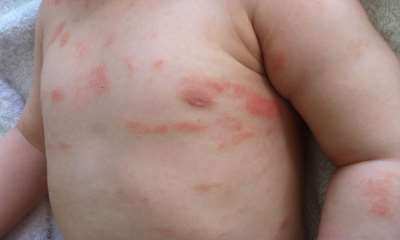
Псориаз у ребенка в начальной стадии
Псориаз у детей в начальной стадии может протекать в различной форме: бляшковидной, пустулезной, каплевидной и эритродермической. Наиболее распространена первая форма. Псориаз у ребенка (фото 3) в бляшковидной форме проявляется воспаленными корочками, которые шелушатся и трудно отслаиваются, под ними открывается капиллярное кровотечение. Детский псориаз поражает любую часть тела. Например, бляшковидная начальная стадия на ногах у детей распространяется и на коленный сустав, и на складку кожи под коленом.
Псориаз на теле у ребенка в каплевидной форме чаще локализован на конечностях и под волосами. Каплевидный псориаз у детей встречается реже. Наиболее тяжелое течение детский псориаз имеет в пустулезной форме, когда высыпания с жидкостью внутри генерализированными пятнами сливаются на значительных участках тела. Псориаз у ребенка в начальной стадии (фото ниже) при эритродермической форме грозит маленьким детям летальным исходом, поскольку сопровождается тяжелым воспалительным процессом.

Детский псориаз
Симптомы псориаза у детей различаются в зависимости от формы течения недуга. Признаки псориаза у детей обычно появляются под влиянием провоцирующего фактора. Детский псориаз ( фото 4) проявляется следующими признаками:
- покраснение и появление сыпи в области естественных кожных складок;
- болезненность псориатических высыпаний;
- непрекращающийся сильный зуд;
- растрескивание бляшек;
- кровотечение, открывающееся под корками;
- инфицирование участка поражения;
- симптомы псориаза у грудничков – размягчение области поражения и появление мокнутия, похожего на экзему.
Псориаз на голове у ребенка (фото внизу) в начальной стадии может напоминать перхоть, но уже скоро заболевание проявляет свои специфические признаки. Выглядит псориаз у детей на теле, как и у взрослых – появляются такие же бляшки и места усиленного шелушения.
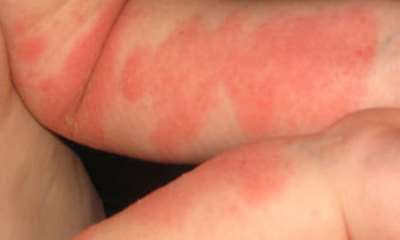
Симптомы псориаза у грудничков
Псориаз у младенцев появляется в первые месяцы развития малыша, если обострились во время беременности. Псориаз у грудничков (см. фото 5) может быть спровоцирован пеленочным дерматитом, который появляется в виде опрелостей на ягодицах. Это представляет определенные трудности в диагностике заболевания.
Обычно пеленочный дерматит быстро исчезает при правильном лечении, а вот псориаз у грудничка затягивается на длительное время. В этот период заболевание может и не проявлять себя классическими признаками, и симптомы псориаза у ребенка грудного возраста не появляются, а остается лишь покраснение в месте поражения кожи.
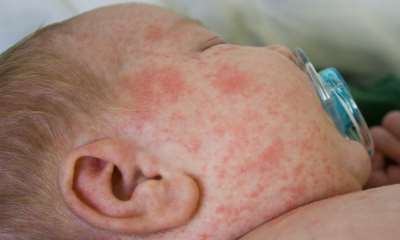
Причины псориаза у детей
Точные причины возникновения псориаза у детей до сих пор не выявлены. Рассматривая возможные причины псориаза у детей, стоит в первую очередь обратить внимание на наследственность. Псориаз является аутоиммунным заболеванием, поэтому риск получения его достаточно велик. По наследству от отца к ребенку псориаз передается, но такой же процент вероятности получить заболевание и от матери, особенно, если совпали по времени.
Причины появления псориаза у детей могут быть усилены провоцирующими факторами, среди которых стрессовое состояние, кожные заболевания, предрасположенность ребенка к аллергии. Псориаз у новорожденных возникает, если были спровоцированы именно пеленочным дерматитом. У ребенка может быть псориаз из-за слабого иммунитета, а псориаз у подростков (фото внизу) часто провоцируется гормональными перестройками организма в период полового созревания. Псориаз у детей на голове и псориаз ногтей у детей может быть вызван нарушением метаболических процессов.

Лечение псориаза у детей
Лечение детского псориаза нужно начать как можно раньше, на начальной стадии. Поскольку полностью искоренить болезнь нельзя, лечение псориаза у детей ставит своей целью достижение длительного периода ремиссии. Чтобы лечить псориаз у детей эффективно, нужно устранить причины, вызывающие обострение заболевания. Среди них может быть пищевая аллергия, стресс, кожные инфекции. В дальнейшем детям назначают комплекс препаратов от псориаза: седативные и десенсибилизирующие средства, антигистаминные препараты, пирогены и витамины. В крайнем случае прибегают к гормональной терапии.
Обычно лекарственные средства наносятся на места поражения и укрываются повязками. С некоторыми препаратами детям можно принимать ванны. При лечении не стоит пренебрегать физиотерапией, климатотерапией, фитотерапевтическими препаратами. Вылечить псориаз у ребенка нельзя, но можно максимально облегчить течение заболевания.
Детский крем от псориаза
Детский крем от псориаза должен удовлетворять главному условию – быть безопасным для здоровья ребенка. Обычно малышам назначают крема на основе фитопрепаратов, которые не вызывают аллергии. Такие средства насыщены витаминами, хорошо увлажняет ее, устраняет сухость и шелушение. Среди препаратов, которые назначает врач детям, эффективны и имеют хорошие отзывы Псорикон, Цитопсор, Карталин и другие. Также детский крем от псориаза должен содержать и кератолитики, поэтому наряду с такими кремами врачи назначают еще и кератолитические средства – Акридерм, Колломак, салициловую мазь.
Галерея фото псориаза у детей
Мои источники:
Плейлист видео про псориаз (выбор видео в правом верхнем углу)
Поделиться с друзьями: