Лечение псориаза в стационаре
Когда необходимо лечение псориаза в стационаре, ПУВА-терапия, УФ-облучение, препараты
В тяжелых стадиях псориаза, когда поражение кожных покровов составляет более 30%, может потребоваться лечение заболевания в стационаре, а в легкой форме обычно назначают лечение в домашних условиях, амбулаторно.
Псориаз – это определенная реакция организма на раздражители различного происхождения, в результате которой верхние слои кожи отмирают намного быстрее, чем это происходит в норме, за 4-5 дней вместо 3-4 недель. Что конкретно является причинами данного заболевания, пока точно не установлено. Известно только то, что здесь имеется целый комплекс причин: нарушение обмена веществ, неврологические расстройства, эндокринные расстройства, иммунологические сдвиги.
Заболевание способно начать развиться в любом возрасте, начиная с рождения человека, но у людей моложе 20 лет он появляется чаще всего. При обнаружении у себя следующих симптомов заболевания, необходимо незамедлительно обратиться к врачу-дерматологу: зуд, сыпь, шелушение кожи. Врач сможет определить наличие заболевания даже на внешний вид, но возможно потребуется биопсия зараженных кожных покровов.
В зависимости от объема пораженных участков кожи псориатическими папулами, лечащий врач-дерматолог принимает решение о наиболее подходящем способе лечения псориаза.
Когда назначают лечение псориаза в стационаре
В амбулаторных условиях лечат псориаз, если это заболевание занимает незначительный участок тела и не представляет для больного угрозу жизни. В остальных случаях терапия псориаза требует госпитализацию в стационар. Поводом для лечения кожного заболевания в условиях больницы являются следующие признаки:
- Поражение кожи псориатическими папулами более чем на 30 %.
- Неэффективное лечение дома, которое продолжалось в течение месяца.
- Потребность в применении средств лечения, которые невозможно назначить в амбулаторных условиях.
- Потребность в систематическом отслеживании лабораторных показателей.
- Прогрессивное развитие заболевания.
- Генерализованный пустулезный псориаз Цумбуша.
- Псориатическая эритродермия.
- Присутствие патологических поражений на коже гениталий, волосистом покрове головы, лице, ногах и руках.
- Появление осложнений, в результате проводимой ранее терапии.
- Явные симптомы интоксикации в организме (внутренняя слабость, головная боль, лихорадка и другие).
- Наличие сопутствующей патологии (например, наличие артрита, сахарного диабета).
- Не возможность продолжать трудовую деятельность, из-за причин связанных с психологическим или физическим состоянием пациента, в результате псориатического процесса.
Так же больные могут обращаться в медицинские стационарные учреждения для прохождения медицинской комиссии от военного комиссариата или с целью подтверждения документов для оформления инвалидности.
Схема стационарного лечения
Схема лечения назначается на определённых этапах развития заболевания. До назначения стационарной схемы лечения, тщательно изучается история развития заболевания, проводятся специальные лабораторные исследования, в результате чего проявляется полная клиническая картина развития болезни. После этого пациенту назначается, наиболее подходящая к его стадии развития заболевания, схема лечения. Схема стационарного лечения связана с проведением медикаментозного лечения и физиотерапевтических процедур, которые назначаются учитывая индивидуальные особенности организма каждого больного.
Стандарт для терапии с помощью медикаментов:
Седативные средства
- Иммуностимуляторы
- Гормональные и не гормональные препараты
- Лекарства местного и системного действия
Стандарт для физиотерапевтического лечения псориаза:
Ультрафиолетовое облучение
- Фотохимиотерапия
- ПУВА ванны
- Селективная фототерапия
Количество сеансов, длительность проводимой терапии, дозы медикаментозного лечения назначаются исходя из заключения и рекомендации врача исходя из каждого конкретного случая протекания болезни, поэтому они все индивидуальны.
Исходя из длительности периода заболевания дерматологи дают разные рекомендации по лечению псориаза. Обычно назначают один курс лечения, продолжительностью в 20 дней. За это время есть возможность улучшить самочувствие пациента и привести его к состоянию ремиссии. Но очень многое зависит от особенностей организма больного и стадии развития псориаза, поэтому клиническая картина заболевания может меняться, и сколько в итоге будет продолжаться терапия определить сложно, даже в схожих клинических случаях.
По окончании срока стационарного лечения псориаза, пациент продолжает приём назначенных медикаментов амбулаторно.
 Лечение медикаментами
Лечение медикаментами
Медикаментозное лечение хронического неинфекционного заболевания псориаза назначается исходя из стандартов Министерства Здравоохранения РФ и заключении всех специалистов, которые проводили обследование больного. В результате, стационарное лечение псориаза проводится с использованием следующих медикаментозных препаратов:
- Детоксикаторы. Препараты этой группы содействуют сцеплению и освобождению организма больного от всех токсинов, которые начинают образовываться из-за отмирания клеток эпидермиса. Данное лечение проводится внутривенно.
- Антикоагулянты. Препараты этой лекарственной группы вызывают торможение скорости свертывания крови, в результате чего, притормаживается рост клеток и в итоге процесс прогрессирования высыпаний полностью останавливается. Имеются инъекции, крема и мази, разработанные на основе коагулянтов.
- Цитостатики. Эти препараты содействуют предотвращению деления клеток, благодаря чему высыпание на теле останавливается, и место локализации уже существующей сыпи уменьшается.
- Ретиноиды. Медикаментозные препараты ретиноиды содействуют очищению от токсинов крови и восстановлению кожных покровов организма. Ретиноиды могут назначаться пациенту лечащим врачом во время лечения в стационаре, а так же после выписки.
Эти медикаментозные препараты назначаются, потому что они способствуют уменьшению площади пораженных участков, улучшают процесс регенерации и общего состояния кожи и пациента.
Пува-терапия
Медикаментозное лечение псориаза в больничных условиях позволяет нормализовать состояние больного с данным заболеванием, после чего можно приступать к терапии физиотерапевтическими процедурами, к которым и относится ПУВА-терапия.
Методика лечения псориаза в стационарных условиях с использованием ПУВА-терапии это ультрафиолетовое воздействие на очаги сосредоточения псориатических высыпаний следом за приемом ванны с фотосенсибилизирующими препаратами. Способ напоминает ультрафиолетовое фотохимиотерапевтическое лечение. Эта терапия оказывает не такое сильное агрессивное влияние на организм, как принятие внутрь фотосенсибилизирующих препаратов. Объясняется всё тем, что из-за употребления внутрь фотосенсибилизирующих препаратов у больных возникает ряд побочных эффектов: расстройства ЖКТ, тошнота, почечная недостаточность.
ПУВА ванная имеет лишь местное воздействие фотосенсибилизаторов. Процесс лечения псориаза в клинике с помощью ПУВА-терапии происходит следующим образом:
- Вначале больной минут 15-25 лежит в ванной с фотосенсибилизаторами, в роли которых применяют растворы Митоксалена или Аммифурина. Для этого 3 % спиртовой раствор Аммифурина разводят в воде, в соотношении 1:3 с массой тела больного, но не больше, чем 180 мм на ванную. Митоксален производится в капсулах, поэтому для принятия больным ванны, необходимо использовать максимум 50 капсул препарата на одну процедуру, также разводя их в воде в соотношении с массой тела пациента.
- Далее делается общее или местное ультрафиолетовое облучение больного, с силой излучения в 0.25-1 ДЖ/см.
- Затем следует отдых или сон.
Такие процедуры имеют расслабляющее воздействие на весь организм пациента. Следом за ПУВА ванны больному полагается отдых или сон на протяжении 1,5-2 часов. Курс лечения ПУВА-терапией обычно составляет не больше 25 сеансов. Важно помнить, что количество процедур, необходимое для каждого конкретного случая определяет лечащий врач, опираясь на период протекания болезни и всех индивидуальных особенностей организма. ПУВА-терапия используется для лечения пациентов, а так же в качестве профилактики псориаза на стадии ремиссии.
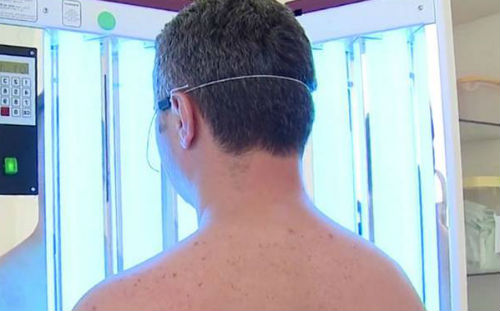
 УФ-облучение
УФ-облучение
Ультрафиолетовое облучение в качестве лечения заболевания в стационарных условиях успешно применяется более 25 лет. УФ-терапия осуществляется воздействием непосредственно на кожу ультрафиолетовыми излучениями разной мощности, в результате которых удается уменьшить размеры высыпаний псориатических папул, а также предотвратить прогрессирование заболевания и улучшить состояние кожного покрова. УФ-облучение в медицинской практике проводится двумя видами лучей.
- Альфа ультрафиолетовое лечение. Используется он комплексно вместе со псораленами, которые пациент принимает внутрь. Благодаря им ультрафиолетовые лучи локализируются в том месте, где присутствует прогрессивное высыпание псориатических папул, тем самым пациент получает максимальную дозу облучения только на зараженных участках тела.
- Бета ультрафиолетовое лечение. Этот тип УФ-лечения основывается на исследовании особенностей кожного покрова определенного пациента и установлении для него соответствующей минимальной дозы излучения. Сосредотачивают УФ лучи в минимальной дозе на маленькую площадь кожного покрова, далее дозу повышают в необходимое количество раз, увеличивая при этом еще и область облучаемой поверхности кожи.
Для УФ-лечения применяются УФ-ванные, кабины, локальные установки. Длительность и количество сеансов УФ-облучения зависит от степени поражения эпидермиса. Так же лечению псориаза способствует естественное УФ-облучение, поэтому пациентам рекомендуются пару раз в день по 30 минут принимать солнечные ванны и купаться в морской или пресной воде. А в осенний и зимний периоды назначают искусственное УФ-облучение и курсы ПУВА-терапии. В период ремиссии дополнительно назначают грязелечение в специализированных санаториях.
 Прогрессирующая стадия болезни
Прогрессирующая стадия болезни
В период прогрессии в развитии заболевания необходимо прилагать максимум усилий для остановки увеличения пятен, развития воспалительного процесса, а также применять незамедлительную терапию в стационаре. Для этого используют следующие препараты:
- Антигистаминные препараты (например, Супрастин, Димедрол, Пипольфен)
- Седативные средства (например, бромид, валериана и прочее)
- Дезинтоксикация при помощи инъекций (делаются растворы: 30% тиосульфата натрия, 10% хлорида кальция, 5% унитиола)
- Назначаются витамины групп А, В, С, Д, Е, аскорбиновая и фолиевая кислоты
- Назначаются диуретики, если есть склонность к экссудации
- Назначают курс сернокислотной магнезии для пациентов с высоким артериальным давлением
- Назначаются мази с содержанием салициловой кислоты, препараты глюкокортикостероидные для топического применения
Стационарная стадия
Псориаз совершает переход в стационарную стадию в результате успешной остановки прогрессирования заболевания. На таком этапе развития псориаза нет необходимости в проведении экстренных мер, так как новые псориатические пятна не появляются, а старые не превышают своих размеров. Стационарное лечение направлено на обеспечение всеобщего восстановления и регенерации поврежденных участков кожи. Для этого назначают следующие методы терапии.
- Назначают медикаментозные препараты: внутримышечное введение по 30-35 мкг Продигиозана, а так же начинают с маленьких доз инъекций Пирогенала по 5 мкг
- Назначают кремы и мази для проведения наружной обработки пораженных частей тела
- Назначают антибактериальные препараты (во время каплевидного псориаза)
- Проводят ультрафиолетовое облучение всего тела или его отдельных участков, которые были поражены
- Проводят водные процедуры с хвоей, солью морской
После перехода болезни в стадию регресса, пациент выписывается из стационара на домашнее лечение. Помимо необходимого медикаментозного лечения, врачом-дерматологом будут составлены рекомендации для предупреждения появления новых высыпаний. К ним можно отнести следующие рекомендации:
- Соблюдать лечебную диету
- Отдать предпочтения приему душа, нежели ванны
- Не травмировать, не растягивать кожу
- Пользоваться pH-нейтральным мылом или гелем для душа
- Отдавать предпочтение свободной хлопчатобумажной одежде
Важно не забывать, что укреплению нервной системы и скорейшему выздоровлению будет способствовать благоприятное эмоциональное состояние пациента.
от на .
Лечить псориаз в домашних условиях можно вначале или при непродолжительном или лёгком течении болезни. Но иногда лечение должно проходить строго в стационаре.
Больные обращаются в стационарные медицинские учреждения в средней и тяжёлой степени заболевания.
Это бывает необходимо в случае скоротечного рецидива, неэффективности амбулаторного лечения, при прохождении медкомиссии от военкомата или с целью оформления инвалидности для подтверждения диагноза.
Рассмотрим, какова схема лечения в стационаре, какие методы используют врачи в больнице.
Стандартное лечение при поражении до 30% кожи
Список препаратов и мероприятий в больнице назначают, исходя из стадии заболевания.
Как известно, недуг имеет три стадии:
- ,
- стационарную
- и регрессирующую.
Когда симптомы болезни начинают затихать, наступает регрессирующая стадия, больной находится на амбулаторном лечении.
В больнице лежат пациенты при прогрессирующей и стационарной стадии. При этом лечение проводится различное. Вот как в стационаре лечат псориаз на каждой из них.
Прогрессирующая стадия
В этот период необходимы меры, которые остановят увеличение пятен и развитие воспалительного процесса.
Проводится ряд комплексных мер с применением препаратов разного направления:
- Назначают введение антигистаминных препаратов (Пипольфена, Димедрола, Тавегила, Супрастина).
- Применяют инъекции с 30% (10 мл в день), Унитиолом 5%-ным либо хлоридом кальция в концентрации 10%.
- Используют седативные средства (бромид, валерианку, транквилизаторы). В какой дозировке и как лечат псориаз в стационаре этими препаратами, решает лечащий врач индивидуально.
- Прописывается витаминный комплекс с включением групп A, B (1, 6, 12), C, D2, .
Стационарная стадия
Эта стадия болезни уже не требует немедленных, экстренных мер по обеззараживанию и снятию воспаления.
Она больше направлена на иммуномодуляцию, регенерацию клеток, поэтому стационарное лечение в период остановки роста и увеличения количества следующее:
- Больному назначается Пирогенал внутримышечно по 5 мкг (постепенно количество увеличивается).
- Прописываются инъекции Продигиозана в начале по 25 мкг (с постепенным увеличением дозы).
- Назначается .
- Часто применяется бальнеотерапия, основанная на оксидате торфа, хвойных экстрактах, морской соли.
Кроме и уколов применяются препараты внешнего воздействия:
- мази,
- кремы,
- .
Это методы лечения псориаза в стационаре любой разновидности, кроме .
В его случае назначается:
- амоксициллин,
- макролиды,
- цефаликсин,
- ультрафиолетовое облучение.
После того, как болезнь переходит в стадию регресса, пациент выписывается домой на амбулаторное лечение. В среднем курс занимает 14-15 дней.
Лечение при тяжёлой степени
Мероприятия по лечению псориаза при тяжёлом течении заболевания назначаются комплексно, используя внутреннее и внешнее воздействие, различные процедуры.
Общая схема лечения при большом поражении (более 30% кожного покрова):
- Ретиноиды. Это ацитретин (по 1 мг/кг 1 раз в сутки) и циклоспарин А (по 2,5 мг/кг 2 раза в сутки. Курс лечения длительный, больной продолжает их принимать после выписки.
- Цитостатики. Больному выписывают приём таблеток азотиоприна по 3 раза в сутки. Доза рассчитывается по 4 мг на 1 кг массы тела. После перехода в стационарную стадию препарат принимается 1 раз через каждые 5 дней на протяжении 1 месяца. Также назначается для снижения деления клеток, приём по 5 мг в течение 5 дневного курса.
- Антикоагулянты. Обычно вводится под кожу Гепатрин 2 раза в день.
- Детоксикация. Вывод токсинов осуществляется за счёт гемодеза, гемосорбции, иммуномодуляторов, плазмафореза.
- ПУВА-терапия. Принимается Метаксалол совместно с ультрафиолетовым облучением.
Мы рассмотрели, как в стационаре лечат псориаз на разных стадиях болезни и при определённой площади поражения. Больному назначается определённая .
После выписки пациент долечивается амбулаторно, под наблюдением врача из поликлиники.
Кроме медикаментов, которые больной должен принимать на домашнем лечении, ему рекомендуется диетическое писание и отказ от вредных привычек.
Виды псориаза
Виды псориаза
Псориаз (чешуйчатый лишай) — хроническое заболевание, которое является неизлечимым. Эта болезнь не передается, так как является неинфекционной. Основной мишенью патологического процесса является кожный покров, ногти и волосы. В запущенных случаях отмечается поражение суставных структур и . Характерные признаки заболевания: воспаленные папулы и конгломераты, покрытые плотным слоем чешуек, серовато-белого цвета.
Все виды псориаза имеют схожую клиническую картину:
- четко обозначенные границы бляшек,
- утолщение и припухлость пораженных участков,
- гиперемия,
- зуд и боль.
Классификация псориаза
Какие виды псориаза бывают? Специалисты выделяют несколько разновидностей чешуйчатого лишая, которые различны между собой по ряду определенных критериев.
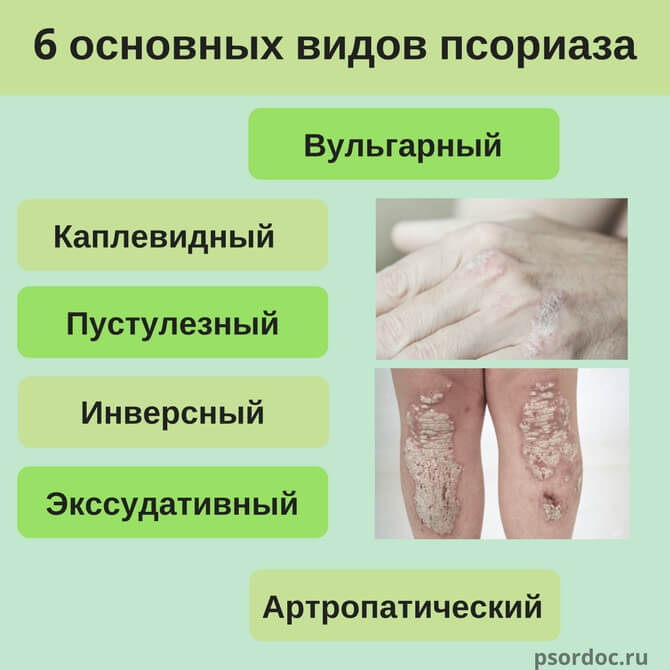
Существует несколько типов псориаза, каждый из которых имеет свои особенности:
- Обыкновенный — простая форма чешуйчатого лишая, при которой осложнения отсутствуют. В данную группу входит бляшечный и монетовидный псориаз.
- Пустулезный генерализованный — тяжелая форма течения болезни, которая осложнена присоединением инфекционного процесса. Одновременно поражает несколько зон локализации, включает синдром Цумбуша и герпетиформное импетиго.
- Каплевидный — папулы располагаются отдельно, не сливаясь в бляшки. Чаще всего поражаются зоны предплечья, груди и шеи.
- Артропатический — клиническое течение напоминает ревматическую форму артрита.
- сгибательный — конгломераты локализуются в области подмышечных впадин, под грудью у женщин и в паховых складках. Имеет место постоянное ухудшение состояния, связанное с механическим трением.
- Неуточненный — сочетает в себе несколько видов заболевания, поэтому клиническая картина достаточно широка.
Для всех форм псориаза характерна единая симптоматика и схожие признаки патологического процесса. Данный критерий является достаточно важным и широко применяется в медицине при назначении лечения.
Следует уделить внимание таким формам псориаза, как зимняя и летняя. В первом случае речь идет о периодах обострения в холодное время года. Среди провоцирующих факторов выделяют резкие перепады температуры и сухой воздух. При грамотно назначенном лечении наступает быстрое выздоровление.
С чем связана летняя форма чешуйчатого лишая? С воздействием на организм механических раздражителей, аутоинтоксикации и солнечных лучей. Причиной становятся сильно горячие ванны, которые способствуют нарушению защитных функций кожи.
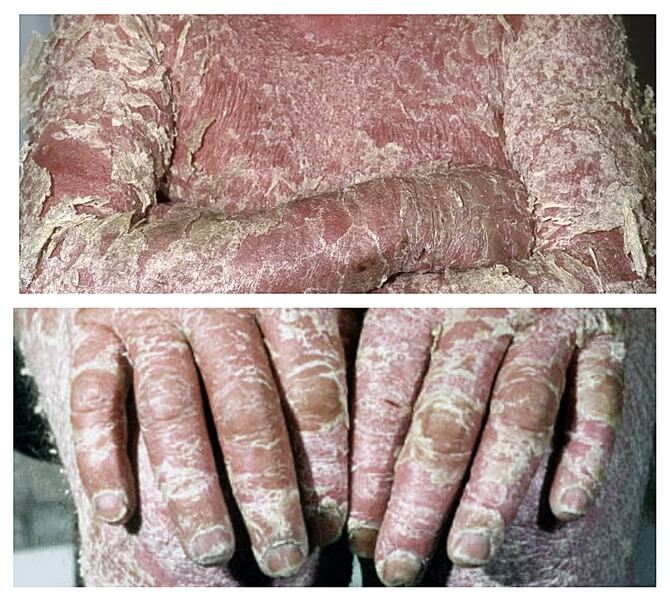
Псориаз эритродермический
Псориатические бляшки возникают медленно и через какое-то время приводят к появлению сплошной эритродермии. При этом различить папулы и бляшки невозможно. На коже появляется шелушение и происходит полное или частичное выпадение волосков, происходит утолщение ногтевых пластин. Спустя несколько дней эритродермия исчезает и появляется стандартная симптоматика псориаза. Ухудшения возникают на фоне чрезмерного потоотделения и воздействия солнечных лучей.
Внутренний псориаз
Псориаз, как правило, вызывает ассоциацию с поражением кожи. Это приводит к развитию иных болезней, которые достаточно сложно сопоставить с псориазом. Практически во всех случаях внутренние структуры организма поражаются при несвоевременном лечении наружной формы заболевания.
При псориазе внутренняя форма заболевания сопровождается следующими симптомами:
- Нарушение процессов метаболизма.
- Ухудшение микроциркуляции крови.
- Снижение печеночных функций.
- Дисфункции щитовидки и нарушения со стороны ЖКТ.
- Появление проблем со зрением.
Внутренняя форма чешуйчатого лишая при несвоевременном лечении чревата развитием серьезных осложнений. Чаще всего страдает сердечно-сосудистая система: появляется боль за грудной клеткой сердечный тон становится приглушенным, возникает одышка, нарушается сердечный ритм и развивается коронарная недостаточность. Со стороны желудочно-кишечного тракта отмечается утолщение слизистой оболочки кишечника и желудка. Происходит повышение секреции желудочного сока, появляются атрофические участки, нарушается стул, снижается аппетит и возникает изжога, тошнота и рвота.
Внутренняя форма псориаза часто приводит к возникновению изменений со стороны печени (кровоизлияния на коже, повышение температуры тела, пигментация, расстройства кишечника). Постепенно она увеличивается, и существуют риски развития печеночной недостаточности. Страдает также и мочевой пузырь (повышается утомляемость, снижается аппетит, появляется чувство тяжести после еды). Псориаз может затронуть почки и даже нервную систему.
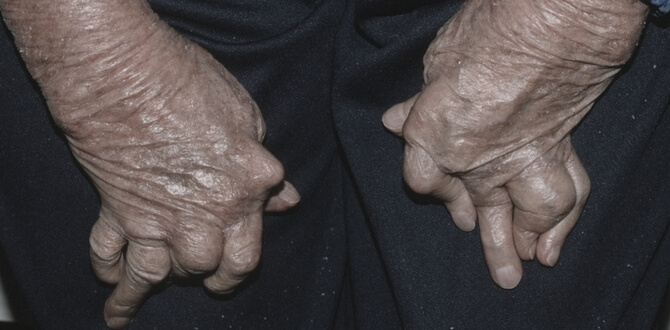
Последствия внутреннего псориаза
Довольно часто происходит поражение суставных структур. Артритный процесс приводит к нарушению соединительной ткани в области фаланг пальцев на руках. Это служит причиной их искривления и сопровождается нестерпимыми болевыми ощущениями.
Инверсный псориаз
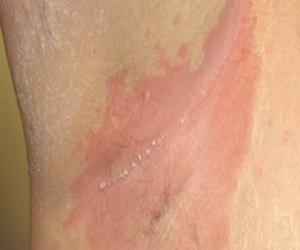
Нестандартная разновидность псориаза при которой симптоматика локализуется только в интертригинозных зонах, таких как пах и подмышки, складки между ягодицами и под грудью, на сгибах верхних и нижних конечностей.
У полных людей развивается на складках в области живота. Симптоматика постоянно ухудшается в силу постоянного трения.
Инверсная форма чешуйчатого лишая носит еще название оппозитный псориаз, что связано с внешним видом конгломератов. Среди морфологических особенностей клинической картины следует выделить отсутствие ярко выраженного шелушения. Цвет бляшек варьируется от ярко красных до коричневатых. У людей, имеющих темную кожу отмечается гиперпигментация очагов поражения.
Себорейный псориаз
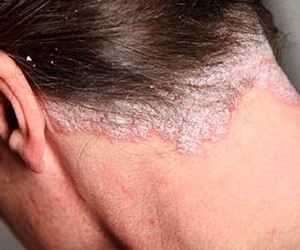
Относится к атипичной клинической форме псориаза, которая развивается исключительно на . Постепенно патологический процесс переходит на лицо, шею и плечи. Проявляется преимущественно шелушением. Папулы в данном случае возникают крайне редко. Большинство людей принимают данную форму чешуйчатого лишая за себорею и начинают лечиться, используя шампуни от перхоти. Это ухудшает течение болезни и приводит к прогрессированию патологического процесса.
При отсутствии своевременного и эффективного лечения образуются бляшки, покрытые плотной пленкой, которая состоит из серовато-серебристых чешуек. Данный процесс сопровождается выраженным зудом и жжением. В этом случае лечение проводится значительно дольше.
Каплевидный псориаз
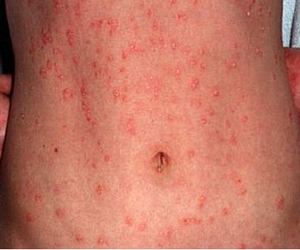
Входит в классификацию псориаза по МКБ-10 под номером L40.4. Симптомы локализуются в области бедер. Папулы имеют особую форму — каплевидную. При прогрессировании болезни происходит распространение бляшек по всему телу, которые, как правило, между собой не объединяются.
Развивается преимущественно на фоне бактериальной инфекции и стрептококкового фарингита. Данная форма заболевания является единственной, которая может возникнуть в детском возрасте.
Артропатический псориаз
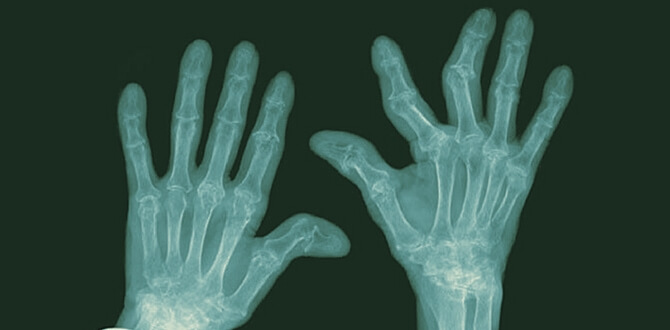
Представляет собой запущенную типичную форму болезни, которая развивается после перенесенной кожной стадии заболевания. Характеризуется изменением суставных структур. Симптоматика псориаза в данном случае выглядит следующим образом:
- Поражение суставов пальцев рук и ног, покраснение кожного покрова.
- Появление характерной острой боли в области поврежденных участков или в пятке.
- Выраженная деформация суставных структур и появление скованности по утрам.
- Возникновение вывихов на фоне нарушения эластичности соединительной ткани.
- Возможно укорочение пальцев и отечность, которая препятствует полноценному сгибанию.
Пустулезный псориаз
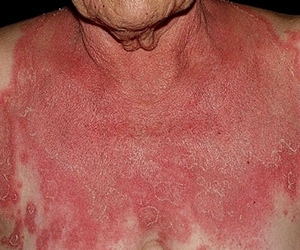
Часто протекает в генерализованной форме, которая появляется очень редко — примерно в 1% случаев. Возникает патологический процесс внезапно. Причиной является изменение кожного покрова. Бляшки постепенно сливаются, охватывая большие участки кожи.
Кожная симптоматика сопровождается появлением признаком интоксикации организма. Больной ощущает слабость, головную боль и лихорадку. Высыпания появляются на нежных участках кожи, преимущественно на гениталиях и сгибательных складках.
Экссудативный псориаз
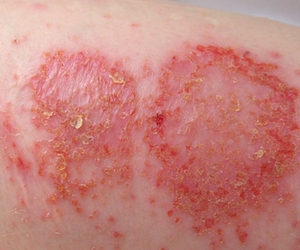
Возникает на фоне типичной клинической картины. Отличительная черта — чрезмерное пропотевание жидкой части крови. В данном случае происходит развитие воспалительной реакции и лейкоцитарной инфильтрации. Псориатические бляшки покрыты пластинками, которые имеют желтый цвет. При их удалении появляется раневая поверхность. Чешуйчатый лишай экссудативной формы возникает преимущественно у тех лиц, которые страдают от ожирения, сахарного диабета и гипотиреоза.
Вульгарный псориаз
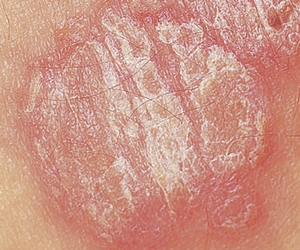
Самая псориаза, диагностируемая в 80-90% случаев. Проявляется приподнятыми над воспаленной поверхностью папулами, которые покрыты серебристыми чешуйками. Под плотной пленкой находится красная кожа, которая лишена защитного слоя. Она с легкостью травмируется и кровоточит, так как располагает большим количеством мелких сосудов.
Для вульгарной формы псориаза свойственно прогрессирование на фоне расчесов и микротрещин. Спровоцировать заболевания могут нарушения процессов метаболизма. Чешуйчатый лишай в данном случае возникает из-за тяжелых инфекционных заболеваний и стрессовых ситуаций. Предрасполагающий фактор — аллергическая подверженность.
Псориатическая эритродермия
Псориатическая эритродермия — наиболее тяжелая форма болезни, в половине случаев развивающаяся на базе имеющихся кожных патологий, встречается у 1-2% пациентов. Обычно ее предшественником является пустулезный псориаз, реже — перенесенные инфекции, лекарственные провокации, заболевания иммунного генеза. Различают первичную и вторичную формы.
Симптомами начала патологического процесса являются:
- появление алой эритемы с ростом и слиянием пятен;
- мелкое шелушение с последующей инфильтрацией кожи;
- при остром протекании — повышение температуры, воспаление лимфоузлов, болезненное состояние ногтей и волос.
При острой манифестации необходимо помещение в стационар как минимум на 3 недели в палату с регулированием показателей влажности и температуры.
Механизм развития болезни — тяжелая аутоиммунная реакция организма с сильным воспалением. Несвоевременное оказание помощи грозит пациенту самыми серьезными последствиями.
Степени тяжести псориаза
Можно выделить три основные степени тяжести чешуйчатого лишая, который различны по симптоматике, площади поражения и характеру высыпаний:
- Легкая. Клиническая картина псориаза отсутствует. Псориатические бляшки единичные или вовсе отсутствуют. Умеренный зуд и покраснение. Имеет место десквамация эпителия, для которой характерна белесая поверхность и выраженное шелушение. Воспалительный процесс, как правило, не наблюдается или выражен слабо. Поражается не более 3% кожного покрова.
- Умеренная. Симптоматика проявляется более выражено. Поражения отмечаются на 3-10% кожи. Больной ощущает дискомфорт от болевых ощущений и от нарушения эстетических качеств.
- Тяжелая. Отмечается поражение более 10% площади кожного покрова. Воспаление выражено достаточно ярко. Диаметр пленки увеличивается и снижается эластичность кожи. Она краснее и отекает, что сопровождается появлением болевого синдрома и мучительного зуда.
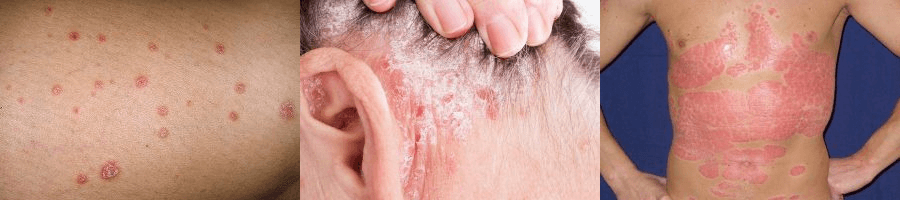
Стадии псориаза (слева направо: легкая, средняя, тяжелая)
Если псориаз переходит на суставы, то состояние расценивают как тяжелое, не зависимо от того, какие площади поражены. Для измерения тяжести течения заболевания используют такое понятие, как индекс PASI. С его помощью можно оценивать степень тяжести псориатического поражения организма. Индекс представляет собой обычную оценочную шкалу, которая начинается от 0 и заканчивается цифровым значением 72 (максимальное поражение).
Существует много видов псориаза, каждый из них имеет определенные клинические проявления. Некоторые типы болезни можно спутать с другими заболеваниями. Именно поэтому при появлении первичных нарушений со стороны кожного покрова рекомендуется проконсультироваться с врачом. Это позволит принять меры своевременно, исключив вероятность прогрессирования заболевания, а соответственно и развития осложнений. Грамотно поставленный диагноз позволяет назначить эффективное медикаментозное лечение.