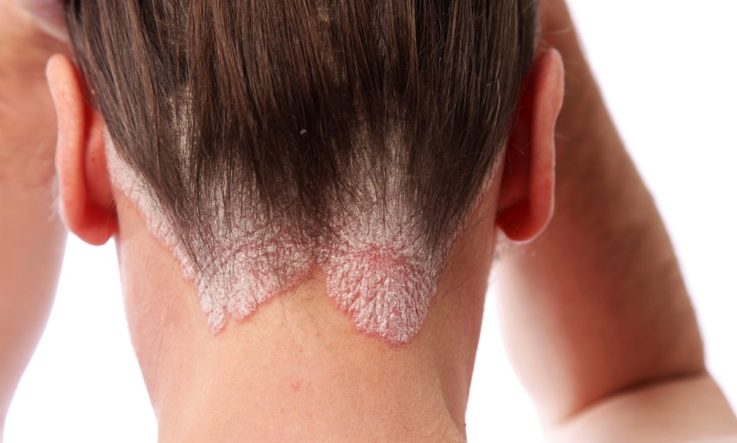
Чтобы риновирусная инфекция у детей не застала врасплох, изучаем ее симптоматику и лечение
7 основных причин возникновения отрубевидного лишая у человека
Кто и как часто болеет отрубевидным лишаём
Согласно оценкам, разноцветный лишай встречается у 2 – 8 % населения Соединённых Штатов Америки. Точных данных о распространённости отрубевидного лишая в России нет. Инфекция чаще регистрируется в странах с высокой температурой и влажностью.
Заболеваемость разноцветным лишаём одинакова для всех рас, но высыпания более отчётливы у темнокожих людей, поскольку вызывают изменения цвета кожи (пигментации). Гендерных предпочтений не наблюдается.
Разноцветный лишай чаще регистрируется у подростков и молодых взрослых. Это связано с активностью сальных желёз, которые производят больше липидов. Пациенты старше 40 лет болеют редко.
Что вызывает отрубевидный лишай
Возбудителями отрубевидного лишая является грибы рода Malassezia, который в настоящее время содержит девять видов липофильных базидомицетных грибов.
Кожные инфекции, вызванные Malassezia, развиваются в двух первичных формах: отрубевидный лишай и фолликулит. Развитие разноцветного лишая вызывается в основном одним видом — Malassezia furfur.
Malassezia furfur является условно-патогенным и липофильным микроорганизмом, который растёт только при добавлении жирных кислот. При соответствующих условиях он трансформирует из сапрофитного дрожжеподобного организма в преимущественно паразитарную форму мицелия, которая и вызывает клинические проявления.
Каковы причины отрубевидного лишая
- Недостаточность питания, повышенная потливость (), молодой возраст с наличием жирной себореи.
- Длительный приём оральных контрацептивов и системных кортикостероидов.
- Хронические инфекции кожи.
- Климат с высокой влажностью и повышенной температурой.
- Гиповитаминоз, избыточный вес, недостаточность УФО лучей (световое голодание).
- Лица, занимающие спортом и тяжёлым физическим трудом.
- Иммунодефициты: , висцеральный , туберкулёз.
Почему не загорают очаги разноцветного лишая
Malassezia furfur фильтрует солнечные лучи и препятствует естественному загару. Также посредством липаз M. furfur метаболизирует различные жирные кислоты, которые высвобождают азелаиновую кислоту. Конечная кислота ингибирует действие тирозиназ в механизме синтеза меланина, что приводит к гипопигментации поражённой кожи в течение многих месяцев, а иногда и лет.
В летние месяцы эта гипопигментация становится более выраженной, если окружающая непоражённая кожа загорает.
Важно ли состояние кожи для развития отрубевидного лишая
Материалом для культивирования возбудителя может служить как поражённая, так и нормальная кожа, поскольку организм считается частью нормальной кожной флоры, особенно на богатых сальными железами участках. Важными факторами в развитии разноцветного лишая являются повышенное давление, влажность и температура.
Каковы основные критерии для постановки диагноза
Клиническая картина в большинстве случаев одинакова. Для дерматолога не составляет труда правильно клинически распознать и дифференцировать отрубевидный лишай. Основными критериями является клиническая картина заболевания.
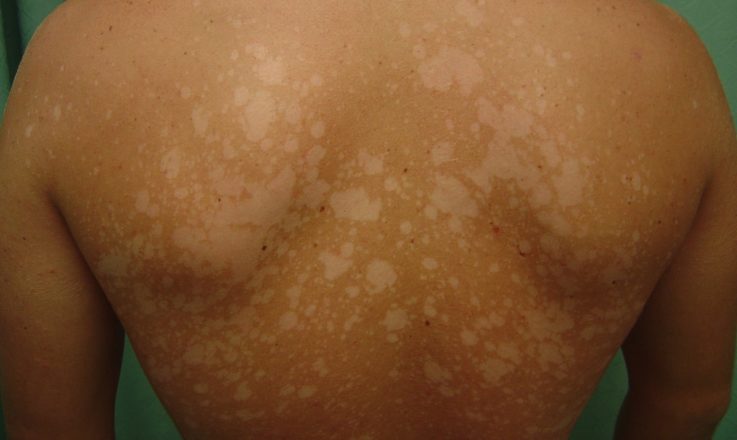
- Появления у пациента плоских, круглых или овальных пятен размером с ладонь. Изменения кожи наблюдаются главным образом на плечах, груди, спине, шее, иногда на верхней части рук и бёдрах. Важной особенностью пятен разноцветного лишая является морщинистая поверхность образований.
- Цвет пятен варьирует от бело-розового до жёлто-коричневого. Пятна часто сливаются, образуя неравномерной формы участки изменённой пигментации. При растирании деревянным шпателем или при лёгком поскабливание лезвием шпателя проявляется обильное отрубевидное шелушение (феномен стружки).
- Обращение пациентов к врачу вызвано скорее внешним видом высыпания, симптомы зуда и жжения вторичны.
- Инверсная форма разноцветного лишая наблюдается преимущественно на сгибательных поверхностях. Пятна при этом чётко очерчены, сливающиеся, красно-розовые. Данный вариант отрубевидного лишая встречается редко и дифференцируется с другими кожными патологиями.
Какие диагностические исследования нужно сделать для подтверждения разноцветного лишая
- Осмотр в лампе Вуда. При осмотре в люминесцентную лампу Вуда (365 нм) выявляется жёлто-оранжевое свечение, предположительно вызванное наличием птеридина, и невидимые глазом участки поражения.
- Проба Бальзера. Метод основан на способности чешуек впитывать красители, из которых чаще всего используется йодный раствор.
- Микроскопическое исследование. Используется после получения материала при поскабливании пятен. В чешуйках, обработанных 10% щёлочью, микроскопически выявляются элементы дрожжевых грибов.
- Бактериологическое исследование. Из возможный сред используют Сабуро, в которой через 1 неделю обнаруживается рост колонии дрожжевых грибов с почкующимися клетками. Цвет колоний курирует от белого до кремово-жёлтого.
С какими заболеваниями дифференцируют отрубевидный лишай
| Наиболее вероятные болезни | |
| Белый отрубевидный лишай | Чаще возникает у подростков. Излюбленная локализация – лицо, реже – верхние и нижние конечности. Пятна могут не шелушиться, чаще всего имеют округлую форму, диаметр до 40 мм, при холоде краснеют. Читайте также: Проходит ли псориаз на черном море Белый отрубевидный лишай в большинстве случаев находится в содружестве с витилиго или атопической , реже с микозом кожи. В лечении пациенты не нуждаются. |
| Вначале образуется одиночная «материнская бляшка» — округлое образование розово-красного цвета в диаметре до 50 мм. Через 2 недели появляются «дочерние бляшки» — идентичны по форме и цвету «материнской», но меньше в размерах. Излюбленная локализация: спина, грудь, живот, плечи. Заболевание спонтанно регрессирует в течение полугода. Рекомендуется лечение ацикловиром внутрь и местная терапия водным цинковым раствором. | |
| Себорейный | Чаще возникает в подростковом возрасте. Клинически проявляется сальной и блестящей кожей головы, спины, груди. Способствует развитию таких дерматологических заболеваний как и угри. Терапия включает гипоаллергенную диету, противогрибковые препараты, витамины и физиолечение. |
| Дерматофитии | Инфекционное заболевание, которое поражает роговой слой эпидермиса, волосы и ногти. Образования чаще всего множественные, цвет – красный. Волосы становятся слабыми и тусклыми, ногти изменяются по краям и покрываются серо-грязным налётом. При лечении используют всевозможные противогрибковые и антисептические средства. |
| Следует учесть | |
| Эритразма | Хроническая болезнь, которая поражает кожу в местах крупных складок. Клинически проявляется наличием пятен различного цвета, диаметром до 40 мм, которые мелко шелушатся. При росте пятен они сливаются, образуют крупный участок поражения. Диагностика проводится в лампе Вуда, где наблюдается красное свечение. Лечение включает местное применение эритромициновой или серно-дегтярной мази, при обширном поражении – антибиотикотерапия. |
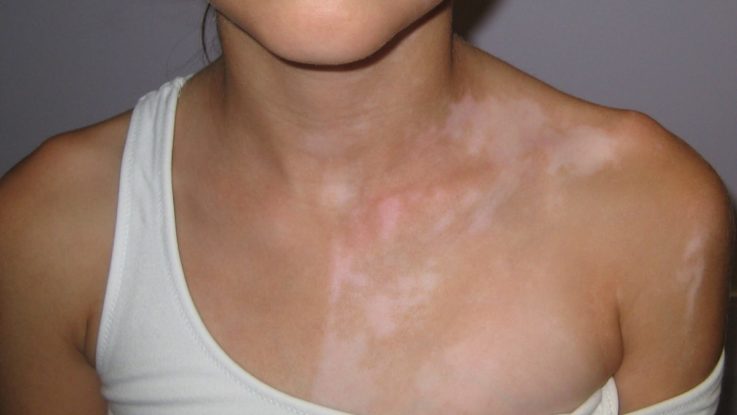
| Витилиго | Наследственное заболевание, которое клинически проявляется наличием депигментированных участков кожи. Данные пятна хорошо видны на загорелой коже, поэтому пациенты избегают прямых солнечных лучей. Второй причиной защиты от солнца является предохранение развития ожогов, т.к. отсутствие в очагах меланина делает кожу чувствительной к любым солнечным лучам. Наиболее частая локализация на локтях и коленях. Диагностика не представляет трудности, иногда используют лампу Вуда. Лечение длительное и не всегда оправдывает ожидания. Рекомендуется назначение солнцезащитных кремов. |
| Хроническое генетическое заболевание, для которого характерно изменение роста и дифференцировки эпидермиса. Клинически проявляется приподнятой над кожей бляшкой, различного размера и расположения. При диагностике определяют псориатическую триаду (стеариновое пятно, терминальная плёнка и точечное кровотечение) и липидный профиль пациента. Местно при лечении назначаются стероиды, витамин D, тазаротен, ингибиторы кальциневрина. При системном лечении чаще всего назначаются циклоспорин А, метотрексат, ацитретин, эфиры фумаровой кислоты. | |
| Красный волосяной лишай | Редкое воспалительное заболевание, которое приводит к нарушению образования главного защитного слоя эпителия – рогового. Клинически проявляется мелкой сыпью, которая впоследствии сливается и образует бляшки. В дальнейшем утолщается кожа, на которой образуется большое количество складок. Кроме изменения на волосистой части головы, часто поражаются подошвы, ладони, волосы и ногти. Пациенты жалуются на нестерпимый зуд при прикосновении к бляшкам. Диагностика заболевания основывается на клинической картине и результатах биопсии. При проведении системной терапии назначаются большие дозы витамина А, инфлексимаб, адалимумаб. |
| Папилломатоз сливной сетчатый Гужеро-Карто | Редкое хроническое заболевание, которое характеризуется мелкой сыпью на коже груди и по средней линии с дальнейшим распространением по всему телу. Диагноз подтверждается при гистологическом исследовании. Для лечения папилломатоза применяют различные группы препаратов, однако ни одного достоверного исследования о наличии эффективности нет. |
| Микоз гладкой кожи | Грибковое заболевание кожи, которое сопровождается образованием кольцевидных пятен. Диагностика основывается на клинике заболевания, проведении микроскопического исследования чешуек кожи на грибы. Лечение проводится местно и системно различными противогрибковыми препаратами. |
| Нумулярная (монетовидная) экзема | Отличается от других видов экзем длительностью течения и устойчивость к проводимой терапии. Клинически проявляется чётко ограниченными, шелушащимися, размером в монету, очагами. Чаще всего поражается туловище. Диагностика основывается на дифференцировке с другими видами экзем. Терапия включает местное лечение мазями на основе глюкокортикоидов, препаратов с дёгтем. При необходимости проводят лечение сухости кожи. |
| Посттравматическая гипопигментация | Наиболее часто данное изменение кожи возникает после механических косметических процедур на лице. Пациенты жалуются на возникновение пятен, которые на тон светлее. Также данные образования могут возникать после механической травмы на любом участке тела. Лечение заключается в назначении витаминов А и С, антиоксидантов и противовоспалительных препаратов. |
| Анемический невус | Порок развития сосудов, который клинически на коже проявляется образованиями, которые называются невусами. Симптомом является бледное пятно, неправильной формы с чётко выраженными границами. Наиболее частая локализация невуса – спина или лицо. Диагностика основывается на внешнем осмотре, сборе анамнеза, обследование под лампой Вуда. Опасности анемический невус не несёт, однако, при расположении образований в местах трения одеждой, рекомендуется хирургическое удаление. |
Чем лечить разноцветный лишай? Основные препараты
При проведении любых терапевтических мероприятий следует помнить о том, что заболевание очень часто рецидивирует и представляет собой лишь косметический дефект. Важно разъяснить пациенту, что депигментированные очаги только через два-три месяца или после повторного загара сравниваются по цвету с остальной кожей.
Местное лечение
Существует ряд средств, эффективных при местной терапии разноцветного лишая: сульфид селена, питирион цинка, сульфацетамид натрия, циклопироксоламин, а также противогрибковые препараты азола и аллиламина.
Широко применяется недорогая схема терапии, которая включает применение лосьона с сульфидом селена. Наносится обильно на поражённые участки на 10 минут и затем смывается.
При обширном поражении лосьоном пользуются ежедневно, адекватным является его применение три-четыре раза в неделю с последующим уменьшением аппликаций до одного-двух раз в месяц в качестве поддерживающей терапии для профилактики рецидивов.
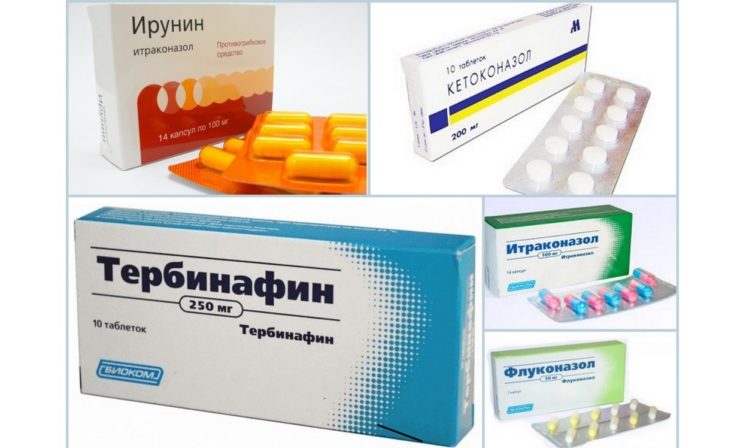
При лечении кожи головы применяют 2%-ный шампунь Кетоконазал, который вспенивают на поражённых участках и оставляют на 5 минут до смывания. Данную терапию повторяют в течение трёх дней. При лечении раствором 1% тербинафина два раза в день на поражённые участки в течение семи дней положительная динамика в лечении составляет более чем 80 % случаев.
Системная терапия
Хотя при локализованных поражениях идеальна местная терапия, для пациентов с распространёнными заболеваниями, частыми рецидивами или тех, у кого местное лечение было безуспешным, может потребоваться системное лечение. Из системных препаратов предпочтительны Кетоконазол, Флуконазол и Итраконазол.
Эффективны различные схемы данных препаратов, которые индивидуально подбираются врачом. Чаще всего Кетоконазол применяется внутрь в дозе 200 мг ежедневно в течение 10 дней, Итраконазол в дозе 200 – 400 мг ежедневно в течение 3 – 7 дней.
Простой схемой с высокой эффективностью является однократный приём Кетоконазола в дозе 200 мг. Аналогичный приём внутрь Итраконазола в дозе 400 мг эффективен более чем в 75 % случаев.
В чём заключается профилактика отрубевидного лишая
Рецидивы отрубевидного лишая случаются довольно часто. Регулярное поддерживающее применение любого из местных препаратов помогает уменьшить высокий процент рецидивов заболевания. Высыпания не оставляют после себя никаких стойких рубцов и пигментных изменений. Может потребоваться несколько месяцев, чтобы окраска кожи вернулась к нормальному тону.
Профилактика рецидивов помогает ограничить длительность дисхромии. Эффективной схемой профилактики рецидивов является приём один раз в месяц одной таблетки Кетоконазола, Флуконазола и Итраконазола.
Основные мероприятия для профилактики разноцветного лишая таковы.
- Устранение потливости, сопутствующих патологий.
- Обследование всех членов семьи пациента или находящихся в тесном бытовом контакте.
- Дезинфекция одежды, нательного и постельного белья.
Заключение
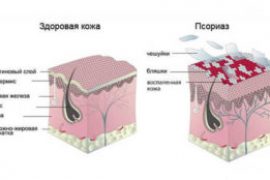
Разноцветный (отрубевидный) лишай – невоспалительное заболевание, которое относится к группе поверхностных микозов. Источником возникновения является дрожжеподобный гриб рода Malassezia, который является условно-патогенным возбудителем.
Отрубевидный лишай может возникать по причине многих предрасполагающих факторов. Влажная среда является благоприятной для размножения Malassezia furfur. Клинически разноцветный лишай характеризуется наличием округлого очага бело-кремового цвета со склонностью к сливанию с наиболее частой локализацией на плечах, груди и спине.
Диагностика основывается на различных исследованиях, которые подтверждают наличие M. furfur в очаге. Основной группой препаратов при лечении разноцветного лишая являются противогрибковые. Для подтверждения возникновения отрубевидного лишая необходима консультация специалиста, который грамотно диагностирует заболевание и назначит индивидуальное лечение!
Проведение самостоятельной терапии народными средствами может ухудшить клиническую картину заболевания!
Чтобы риновирусная инфекция у детей не застала врасплох, изучаем ее симптоматику и лечение
Риновирусная инфекция (заразный насморк) – заболевание, свойственное детям младшего возраста. В особую группу риска попадают малыши, посещающие дошкольные учреждения. Заболевание чаще всего протекает в острой форме и распространяется на слизистые верхних дыхательных органов: носа и носоглотки. В статье расскажем о риновирусе и методах терапии инфекции.
Что это такое
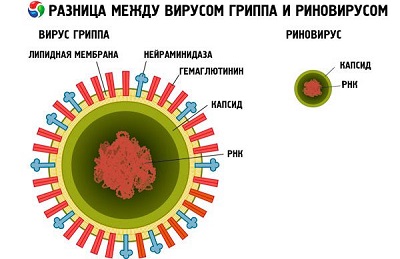 Возбудителем является риновирус – простейший патогенный организм, который не имеет оболочки и разрушается при воздействии определенных факторов:
Возбудителем является риновирус – простейший патогенный организм, который не имеет оболочки и разрушается при воздействии определенных факторов:
- кислая среда,
- сухой воздух,
- высокая температура,
- обработка помещения дезинфицирующими средствами.
Однако сырая, прохладная погода – прекрасная среда для размножения патогенных вирусов типа Rinovirus. В связи с этим пик заболеваемости среди детей приходится на осеннее время и начало весны, на т.н. межсезонье. Именно тогда риновирусная инфекция приобретает масштабы эпидемии в отдельных районах.
Вирус передается воздушно-капельным путем. При этом источником недуга могут выступать и тот, кто болеет на данный момент, и тот, кто является скрытым вирусоносителем.
Инкубационный период заболевания в среднем варьируется от 5 до 7 дней. Больной ребенок становится заразным за сутки до того, как у него появляются очевидные симптомы болезни. Особенно восприимчивы к вирусу слизистые носа и носоглотки и конъюнктива глаз.
Причины
Основной причиной заболевания считаются риновирусы, которые попадают в организм малыша через слизистые верхних дыхательных путей. У малышей, посещающих детский сад, школу, места большого скопления людей, риск заболеть в разы больше.
Научно доказано, что заразиться насморком практически невозможно через предметы домашнего обихода и игрушки. Однако если на них остались следы отделяемой больным слизи, то инфицирование может произойти.
Восприимчивость ребенка к патогенным организмам группы Rinovirus довольно высокая. Особенно восприимчивы дети с пониженным иммунитетом.
На развитие и тяжесть протекания заболевания оказывают влияние ряда факторов, среди которых выделяют следующие:
- контактирование с инфицированными людьми;
- защитные функции детского организма снижены или не восстановлены после предыдущего заболевания;
- холодное время года, чаще всего осень и весна;
- нахождение в сырую холодную погоду на улице без достаточно теплой одежды;
- рецидив хронического заболевания.
В результате попадания вируса в организм:
- появляется отек слизистой носа и носоглотки,
- увеличивается количество отделимого из носа, что приводит к дискомфорту и общему недомоганию.
Симптомы
Пока длится инкубационный период заболевания, вирусы активно размножаются в носовых пазухах, провоцируя воспалительную реакцию.
Заболевание начинается остро:
- ребенок может жаловаться на головную боль, общее недомогание и слабость,
- температура тела повышается незначительно – 37-37,5 градусов, но озноб наблюдается весьма ощутимый.
 Из носа появляются сначала светлые, прозрачные выделения, через несколько дней они становятся вязкими, с признаками гнойного характера. Такой насморк вызывает раздражения вокруг носа и верхней губы. Заложенность носа колоссальная.
Из носа появляются сначала светлые, прозрачные выделения, через несколько дней они становятся вязкими, с признаками гнойного характера. Такой насморк вызывает раздражения вокруг носа и верхней губы. Заложенность носа колоссальная.
Если малыш находится на грудном вскармливании, то он не может дышать и нормально сосать грудь. С течением времени отделяемое становится более густым. Это значит, что к вирусу присоединилась и бактериальная инфекция. Такое происходит на 2-3 день заболевания.
К дополнительным, но частым симптомам относятся ломота во всем теле, болевые ощущения в области переносицы, слезоточивость. Малыш может жаловаться на:
- отсутствие обоняния и слуха,
- першение в горле.
Риновирусная инфекция у детей в острой стадии сопровождается частым чиханием. Такого ребенка можно определить даже по внешним признакам:
- красные, слезящиеся глаза,
- постоянно шмыгающий нос с очевидной отечностью.
У таких детей бледнеет кожа, сосуды глаз становятся красными. В поведении наблюдается чрезмерная раздражительность, непрекращающиеся капризы.
Риновирус у детей старшего возраста сопровождается кашлем, все симптомы напоминают трахеит. При прослушивании педиатр может услышать влажные или сухие хрипы.
Как только острый период пойдет на спад, симптоматика станет менее выраженной, а интоксикация начнет угасать.
У малышей до года
Любой насморк у детей до года расценивается как риновирусная инфекция. В процессе заболевания могут быть затронуты не только нос и носоглотка, но и в дальнейшем гортань, трахеи и бронхи.
Особенно опасен риновирус для:
- недоношенных детей,
- детей первых дней жизни,
- малышей, страдающих гипотрофией.
В данном случае исход может быть летальный.
Малыши на грудном вскармливании из-за сильной отечности носа и заложенности не может нормально дышать и сосать грудь. Ребенок берет сосок, делает попытки поесть, но тут же бросает грудь и заливается в плаче.
Недоедание, как следствие невозможности нормально сосать молоко, может приводить к потере массы тела. Врачи отмечают нарушение сна на фоне общего резкого возбуждения. К этим явлениям часто присоединяются:
- рвота,
- жидкий стул,
- сильные колики из-за постоянного заглатывания воздуха.
Новорожденные и малыши первого полугода жизни имеют пассивный иммунитет, что в большинстве случаев защищает их от риноинфекции. Риновирус может поразить кроху только в том случае, если в организме матери нет антител к подобному патогенному организму. Поэтому все, что касается грудных детей, должно восприниматься родителями с особой настороженностью.
Инкубационный период
Инкубационный (латентный) период – это время от внедрения вируса в организм ребенка до появления четкой клинической картины заболевания. У детей латентный период в среднем длится от 1 до 5 дней. На практике первые симптомы начинают беспокоить кроху на 2-3 день после инфицирования.
| День заболевания | Клиническая картина |
|---|---|
| 1-2 сутки |
|
| 2-3, реже 3-4 сутки | К основной картине присоединяется насморк гнойного характера. Это значит, что к процессу воспаления присоединились бактериологические патогенные организмы. Именно они вызывают ряд неприятных осложнений. |
Диагностика
 Диагностика заболевания основывается на рассказе родителей ребенка, которые описывают симптоматику, и первичном осмотре специалиста. Врач собирает анамнез заболевания и на его базе ставит диагноз.
Диагностика заболевания основывается на рассказе родителей ребенка, которые описывают симптоматику, и первичном осмотре специалиста. Врач собирает анамнез заболевания и на его базе ставит диагноз.
Очевидно, что если в окружении ребенка есть люди, страдающие от клиники риновируса, то и у малыша, скорее всего, то же самое заболевание. Кроме того, современная медицина позволяет провести ряд лабораторных исследований, которые позволят с максимальной точностью определить природу вируса.
На сегодняшний день чаще всего используют три вида диагностики.
| Вид диагностики | Суть метода |
|---|---|
| Серологическая диагностика | Вирус выявляется путем реакции нейтрализации, когда сывороточные компоненты крови ребенка соединяются с чужеродным белком. |
| Вирусологическое исследование | Исследование отделяемого из носа, которое собирается в течение 5 первых дней болезни. Данный метод позволяет точно выявить вируса-возбудителя. |
| Экспресс-диагностика | Похоже на вирусологическое исследование, но проводится в более короткие сроки. |
К какому врачу обращаться
Лечением и диагностикой риновируса занимается несколько врачей: первый осмотр проводит участковый педиатр, который при необходимости даст направление на сдачу биоматериала.
В более тяжелых случаях, что бывает крайне редко, лечение проводится под присмотром врача-инфекциониста и пульмонолога. Если заболевание дало осложнения в виде отитов, фарингитов, ларингитов консультация отоларинголога обязательна.
С какими заболеваниями дифференцируют
Диагностика заболевания занимает важное место в определении причины заболевания. Риновирусную инфекцию дифференцируют с другими заболеваниями, имеющими схожую симптоматику. Среди них:
- ОРВИ,
- инородное тело в верхних дыхательных путях,
- аллергический ринит.
| Заболевание | Отличительные признаки |
|---|---|
| ОРВИ | • к основным признакам риновируса присоединяется боль в горле, першение, снижение аппетита, повышенное потоотделение, повышение температуры выше 39 градусов. |
| Аллергический ринит |
|
| Инородное тело в носовой пазухе |
|
Лечение
 Симптомы и лечение взаимосвязаны, поэтому главный принцип лечения риновирусной инфекции у детей заключается в уменьшении симптоматики заболевания и блокировке распространения вируса. Этот недуг не столь страшен, поэтому терапия в большинстве случаев проводится дома.
Симптомы и лечение взаимосвязаны, поэтому главный принцип лечения риновирусной инфекции у детей заключается в уменьшении симптоматики заболевания и блокировке распространения вируса. Этот недуг не столь страшен, поэтому терапия в большинстве случаев проводится дома.
Лечение комплексное и включает в себя следующие этапы:
- создание благоприятной атмосферы в помещении, где живет больной малыш;
- противовирусная и противовоспалительная терапия;
- симптоматическое лечение.
Родителям необходимо следить за влажностью и свежестью воздуха, как можно чаще менять постельное белье. Максимально ограничить общение крохи с другими родственниками, особенно если в доме есть еще дети.
Питьевой режим – залог быстрого выздоровления. Ребенка можно поить любым теплым напитком:
- чаем,
- компотом,
- отваром трав.
Дома
Домашнее лечение начинается с облегчения дыхания. Для этого подходят сосудосуживающие капли соответствующей возрастной категории. Перед закапыванием рекомендуется промыть нос раствором натрия хлорида или специальной жидкостью. Например, «Аквамарис», «Аквалор» и прочие.
Кроме того, комплексно применяется ряд противовирусных препаратов:
- «Арбидол»,
- «Эргоферон»,
- «Анаферон»,
- свечи «Виферон».
В носовые пути закапывают иммуномодуляторы в форме капель: «Гриппферон», «Деринат».
Сопутствующие препараты в зависимости от симптоматики:
- сосудосуживающие капли: «Називин», «Тизин», «Длянос»;
- антигистаминные средства;
- противовоспалительные: «Эреспал», «Нурофен»;
- жаропонижающие и обезболивающие: «Ибупрофен»,»Нурофен», свечи «Цифекон», «Вибуркол»;
- средства от боли в горле: таблетки для рассасывания и спреи.
Когда стоит ехать в больницу
Ребенок, болеющий риновирусной инфекцией, в госпитализации не нуждается. Все терапевтические меры под силу каждому родителю:
- постельный режим,
- обильное питье,
- прием прописанных врачом препаратов.
Вызвать скорую помощь необходимо в том случае, когда:
- на какой-то из компонентов лечения организм ответил серьезной аллергической реакцией,
- долгое время не сбивается температура,
- у ребенка сильная одышка.
В госпитализации нуждаются дети первого месяца жизни, поскольку в таком возрасте велик риск тяжелых осложнений.
Осложнения
 Риновирусная инфекция дает осложнения исключительно в тех случаях, когда при запоздалом или несвоевременном лечении к вирусу присоединяется еще и бактериальная составляющая.
Риновирусная инфекция дает осложнения исключительно в тех случаях, когда при запоздалом или несвоевременном лечении к вирусу присоединяется еще и бактериальная составляющая.
Усугубляет ситуацию и самолечение, которое приводит к ухудшению состояния малыша. Особенно это касается бесконтрольного закапывания сосудосуживающих капель.
Среди распространенных осложнений выделяют:
- синусит, гайморит;
- ангину;
- отит;
- ринит, приобретающий хроническую форму;
- бронхит;
- вирусную или бактериальную;
- бронхиальную астму.
Профилактика
Профилактики заражения риновирусной инфекцией как таковой нет. Каждый год недуг приобретает новые маркировки и мутирует, поэтому предугадать болезнь достаточно сложно. Однако при соблюдении ряда простых правил можно оградить своего ребенка от заразного насморка.
Среди основных профилактических мер наиболее эффективными считаются:
- систематическое проветривание жилого помещения, увлажнение воздуха;
- кварцевание при условии доступности данной процедуры;
- правильное питание в период эпидемии;
- промывание носа после каждого выхода на улицу;
- использование асептических повязок при общении с возможным источником заражения;
- закаливание организма.
Нередко в качестве профилактики назначают прием противовирусных препаратов:
- «Эргоферон»,
- «Арбидол»,
- «Анаферон»,
- капли «Гриппферон» и «Деринат».
Полезное видео
Врач-инфекционист Виноградова Галина Леонидовна в программе Утро:
Заключение
- Риновирус является причиной воспаления слизистой носа и носоглотки. Симптоматика болезни схожа с другими респираторными инфекциями и нуждается в дифференциальной диагностике.
- Отличительной особенностью проявления инфекции является сильная заложенность носа. При этом температура повышается незначительно или вовсе не повышается.
- Терапии заболевания заключается в соблюдении питьевого режима, а также симптоматическом лечении.
С какими заболеваниями положена инвалидность
Если человек перестал быть трудоспособным, то нуждается в постоянном наблюдении врачей и социальной защите. Но для этого надо получить статус инвалида. Тогда государство назначит специальную пенсию, предоставит льготы. У инвалида появится возможность проходить дорогую реабилитацию бесплатно.
Когда можно оформить инвалидность
Есть ряд причин:
- ребенок с самого рождения инвалид или прошел МСЭ до наступления 18 лет;
- заболевание было получено в связи с профессиональной деятельностью;
- получено увечье во время исполнения трудовых обязанностей;
- недуг, приобретенный при прохождении воинской службы;
- заболевание, полученное во время катастрофы на «Маяке»;
- получено облучение радиацией при несении армейской службы или близкое пребывание около источника;
- заболевание профессиональное.
Инвалид – это человек с функциональными или серьезными нарушениями в организме.
При каких патологиях положена инвалидность
Назначается, если имеются следующие недуги:
- дыхательная система – саркоидоз, туберкулез, астма, одно из легких транспортированное;
- кровеносная система – ишемия сердца, гипертония, атеросклероз и другие болезни;
- мочеполовая система – мочекаменное заболевание, пиелонефриты;
- иммунная система – проблемы со свертываемостью крови, анемия, ВИЧ и другие;
- пищеварительная система – холецистит и язва;
- ЦНС – патология Паркисона, мигрень, ДЦП и другие;
- соединительная система – артрит, склероз;
- психический отдел – шизофрения, аутизм;
- глаза и уши – нет слуха, суженные зрительные поля, глухота;
- кожа – экзема, псориаз и дерматит;
- эндокринная система – гипотиреоз, диабет;
- мышечная система – различные травмы позвоночника, патологи ног и стоп;
- онкология – злокачественные опухоли, лейкоз или лимфома.

Первая группа присваивается людям со стойкими дисфункциоанальными ограничениями. Если человек самостоятельно не может себя обслуживать, нужна регулярная медицинская помощь.
Вторая группа – дается только после прохождения медицинской комиссии. Врачи обращают внимание на уровень поражения организма в целом. Таким людям нужно медицинское сопровождение. Человек на 80% утратил способность работать и учиться. Не может пройти быструю реабилитацию. Это группа, как и предыдущая, не рабочая.
Третья – это легкая форма, пациенты могут самостоятельно себя обслуживать и даже работать. Но есть некоторые затруднения с функциями организма. Процентное соотношение – 40-60%.
Есть и особенная группа – это детская. Оформляют после первой или второй явки на МСЭ. Первую группу дают ребенку до 14 лет с диабетом, неправильным контролем питания, врожденными патологиями, аутизмом. Второй вариант назначают при онкологии, поражениях функциях организма.
А Вы как считаете, кому еще положена инвалидность? Поделитесь мнением в комментариях.