
Что такое ревматоидный артрит: симптомы, диагностика и лечение болезни
Здравствуйте, уважаемые читатели блога «Медицина и здоровье». На сайте новая тема — Псориатический артрит клинические рекомендации по диагностике и лечению.
Продолжаем рассказывать о ревматических заболеваниях, которые называют иммуноопосредованными, поскольку помимо суставов и мышц поражают кожные покровы, а также вызывают патологию внутренних органов.
Сегодня речь пойдет о . Псориатический артрит часто развивается на фоне , поэтому, полагаю, сначала надо рассказать об этом дерматологическом заболевании. Дело в том, что оба недуга возникают порой практически одновременно.
Более того, псориатический артрит иногда появляется даже раньше основного заболевания. Вот почему очень важно правильно диагностировать эти болезни и своевременно начать адекватное лечение.
Псориаз — заболевание кожи, известное с древних времен. Им страдает в среднем от 2 до 7% населения. Возникает одинаково часто у мужчин и женщин, появляется в любом возрасте, но чаще всего в третьей декаде жизни.
Причины заболевания- до сих пор не установлены. Большую роль играют генетические факторы. Псориаз считают «семейной» болезнью: вероятность недуга у детей сослал я- ет 14%, если болен один из родителей, а если оба — до 50%. Высока частота псориаза у родственников первой степени родства.
Обсуждается также роль инфекции, особенно хронических очагов стрептококковой или стафилококковой инфекций, грибковой рода кандида, ретровирусов, вируса иммунодефицита человека.
Провоцировать недуг могут некоторые медикаменты — соли лития, бета-блокаторы, антималярийные препараты, нестероидные противовоспалительные средства. Ухудшают течение болезни алкоголь и курение, резкая смена климатических условий. При холодной погоде недуг протекает тяжелее.
Раньше псориаз рассматривали, как болезнь, связанную с нарушением функции эпидермиса (верхнего слоя кожи), однако исследования последних лет показали, что заболевание это — иммуноопосредованное, с вовлечением не только кожных покровов, но и других органов и тканей.
Системность псориаза чаще всего развивается у носителей определенных антигенов HLA — В 27, В 17, В13.
Болезнь может поражать любые участки кожи, но есть «излюбленные» места — разгибательные поверхности локтевых и коленных суставов, ладони, стопы, волосистая часть голо-1 вы, подмышечные впадины, околопупочная область. Порой процесс принимает распространенный характер.
Вначале возникают мелкие розовые или с синюшным оттенком высыпания округлой формы, покрытые сухими, серебристо-белыми мелко-пластинчатыми чешуйками, которые легко удаляются при соскабливании. В последующем очаги сливаются и покрывают значительную часть тела.
Характерно для псориаза поражение ногтевых пластинок кистей и стоп. На поверхности ногтя появляются точечные углубления, вроде тех, что на наперстке, ногтевая пластинка отделяется от ногтевого ложа и утолщается, ноготь — ломкий, серовато-желтого цвета.
Изменяется и околоногтевой валик: становится отечным, воспаленным, болезненным, с гноевидным отделяемым. Распространенное поражение кожи и ногтей — большой психологический стресс, особенно для женщин.
Кожный псориаз часто осложняется воспалительным процессом в суставах и позвоночнике — псориатическим артритом, который по течению и степени тяжести близок ревматоидному артриту.
Псориатический артрит (ПсА) входит в группу серонегативных спондилоартритов, которая включает анкилозирующий спондилоартрит, реактивный артрит, воспалительные заболевания кишечника.
Эти болезни объединяет единый генетический маркер HLA-B 27, носительство которого — фактор высокого риска развития воспалительного процесса в позвоночнике.
Среди ученых не стихает дискуссия, является ли псориатический артрит самостоятельным заболеванием. Большинство исследователей придерживается этого мнения, так как псориатическому артриту присущи не только клинические, но и генетические, морфологические, иммунологические особенности.
В большинстве случаев (до 70%) ПсА начинается на фоне кожного псориаза, у некоторых больных одновременно, но почти у каждого пятого поражение суставов опережает появление кожного псориаза от нескольких недель до нескольких лет. При псориатическом артрите оно имеет свои особенности.
В первую очередь это асимметричность вовлечения суставов и в отличие от ревматоидного артрита изменение дистальных (близких к ногтевой пластинке) межфаланговых суставов.
В частности, воспаляются три сустава на одном пальце кисти (стопы) со своеобразной отечностью всего пальца, синюшно-багровой окраской, что получило название «симптом сосиски».
Другая важная отличительная черта ПсА — воспаление и боль в месте прикрепления связок и сухожилий к кости, особенно в области ахиллова сухожилия и подпяточной области. Характерен остеолиз, то есть разрушение самих суставов, когда кость как бы «расплавляется».
При этом укорачиваются ноготь и последняя фаланга пальца. Внешне это приводит к обезображиванию сустава, подвывихам его в разные стороны.
Поражение позвоночника тоже асимметричное — как в области крестцово-подвздошных сочленений, так и в разных отделах. Образуются грубые сращения, как правило, односторонние, напоминающие «ручку чайника».
Причем у некоторых пациентов эти сращения без боли. Не исключено также изменение височно-челюстного сустава, которое редко бывает при других ревматических заболеваниях.
Страдают и внутренние органы, но, как правило, при особо тяжелом распространенном варианте кожного псориаза, который протекает с высокой температурой, ознобами, образованием трофических язв, увеличением лимфатических узлов, особенно паховых. В процесс могут также вовлекаться сердце, печень, почки.

Специальных лабораторных показателей для псориаза нет. При ПсА может быть повышение СОЭ, небольшая анемия, умеренное увеличение числа лейкоцитов крови.
Лечение псориатического артрита включает терапию псориаза и его суставных проявлений.
На всех стадиях заболевания используют фототерапию, специальное ультрафиолетовое облучение с различной длиной волн и прием ретиноидов, препаратов на основе витамина А.
На кожные бляшки наносят мази, содержащие глюкокортикоиды (бетаметазон, триамцинолон, гидрокортизон), а также мази, обладающие рассасывающим действием (5-10%-й березовый деготь, нафталан, 1-2%-я салициловая кислота).
Для купирования боли назначают препараты с низким риском нежелательных реакций со стороны желудочно-кишечного тракта, сердечно-сосудистой системы, легких. Это мовалис, нимесулид, целекоксиб.
Глюкокортикоиды используют только при высокой активности процесса, тяжелой форме псориаза и стойком артрите. Основу терапии ПсА составляют базисные противовоспалительные средства — метотрексат, циклоспорин, лефлуномид, которые назначает ревматолог, с последующим контролем эффективности лечения.
В последние годы — 2016, 2018, 2019 на фоне новых достижений в понимании иммунопатологических процессов, происходящих при ПсА. появились генно-инженерные препараты, в частности, инфликсимаб, адалимумаб, этанерцепт, голимумаб, апремиласт и ряд других, которые существенно изменили течение заболевания.
Лекарства эти достаточно дорогие, поэтому решение об их назначении принимает комиссия в специализированных ревматологических стационарах.
Что требуется от самого больного, которому поставили диагноз «Псориатический артрит», клинические рекомендации включают нижеследующее.
Прежде всего — соблюдение диеты с исключением алкоголя, копченостей, острой пищи. Сократите потребление соли.
Из овощей отдавайте предпочтение моркови — в ней содержится много витамина А, других полезных веществ, которые ускоряют регенерацию кожи. Готовьте салаты и винегреты, гарниры, ешьте свежую морковь.
Полезна также пряность куркума. Порошок темно-желтого цвета корня куркумы, растения из Юго-Восточной Азии, богат витаминами и минералами, особенно эффективен при псориатическом артрите, так как снимает боль и отечность суставов, а также улучшает состояние кожи.
Добавляйте щепотку куркумы в первые и вторые блюда, горячие напитки.
Для облегчения кожных проявлений псориаза делайте холодные компрессы из отвара ромашки.

Готовьте его из расчета 4 ст. ложки на 0,5 л воды. Кипятите на слабом огне 10-15 минут. Остудите, процедите, долейте до первоначального объема. Смочите в отваре марлю, сложенную в несколько слоев, или хлопчатобумажную ткань необходимого размера.
Приложите к пораженному месту на 15-20 минут. Ничем не покрывайте. Чередуйте с теплым компрессом.
Натрите сырую морковь (количество моркови зависит от площади пораженной кожи), добавьте немного сока алоэ
Перемешайте и нанесите массу на кожу, накройте полиэтиленовой пленкой, хлопчатобумажной тканью, теплым платком или пледом. Держите компресс 15-20 минут, смойте теплой водой.

Чтобы уменьшить боль, отечность сустава, используйте для растирания настойку из почек сирени или и мазь из травы , зверобоя.
Залейте 2-3 ст. ложки почек растений 0,5 л водки, настаивайте 2 недели в темном месте.
Для приготовления мази сабельника смешайте 2 ст. ложки измельченного в порошок сырья с 50 г вазелина или детского крема, хорошенько разотрите. Храните в темном прохладном месте. Мазь можно сделать из измельченных березовых почек в той же пропорции. Смазывайте больные суставы 2-3 раза днем и вечером перед сном.
В дополнение к наружному лечению пейте отвар брусники и настой зверобоя.

Измельчите 2 ст. ложки листьев брусники и залейте 2 стаканами воды. Кипятите на медленном огне 15 минут. Выпейте отвар в 3-4 приема за 30 минут до еды в течение дня.
Настой травы зверобоя готовьте из расчета 1 ст. ложка сырья на 1,5 стакана кипятка. Дайте настояться и принимайте по трети стакана Зраза в день за 20-30 минут до еды.
Напоследок замечу: в лечении псориатического артрита и профилактике рецидивов очень важен психологический настрой пациента. Поэтому старайтесь избегать нервного перенапряжения, стрессов, депрессивных состояний. Смотрите на жизнь веселее и, как говорят в народе, держите хвост морковкой!
Теперь вы знаете что такое Псориатический артрит: клинические рекомендации по лечению 2019. Крепкого здоровья вам!
Римма БАЛАБАНОВА, профессор, доктор медицинских наук
Вероятно, синдром Шегрена является самым распространенным из всех системных аутоиммунных ревматических заболеваний; соотношение заболеваемости между женщинами и мужчинами составляет 9: 1, а распространенность среди населения от 0,5% до 1,56%, в зависимости от используемых диагностических критериев.
По оценкам, в США от 2 до 4 миллионов человек имеют это заболевание. Около 60% имеют заболевание, вторичное по отношению к ревматоидному артриту, системной красной волчанке (СКВ) или системной склеродермии. Было идентифицировано два возрастных пика, первое после менархе (от 20 до 30 лет), а второе после менопаузы (50 — 60 лет). Тем не менее, согласно одному норвежскому исследованию,синдром Шегрена в 7 раз чаще встречался в группе пациентов в возрасте от 71 до 74 лет, чем у пациентов в возрасте от 40 до 44 лет.
Согласно одному из исследований в США было установлено, что в группе из 2481 человек в возрасте от 65 до 84 лет 27% сообщали о сухости глаз или рта. Две группы сообщили об идентичных близнецах с синдромом, но конкордантность болезни у близнецов неизвестна.
Этиология неизвестна. Существует мало данных о наследуемости или относительном генетическом риске. Маркеры HLA класса II HLA-A1, -B8 или -DR3 / DQ2 гаплотип у белых пациентов связаны с восприимчивостью к синдрому Шегрена. HLA-DR3 связан как с продукцией анти-60 кД Ro, так и с анти-La. Предполагается, что фенотип HLA класса II поддерживает распространение эпитопов. В дополнение к гаплотипу HLA-DR3, также имеются данные о сильной связи гаплотипа HLA-DR2 с Ro/La-положительным синдромом Шегрена. Несколько хромосомных интервалов показали генетическую связь, но причинные аллели не были идентифицированы.
Распространенность у женщин указывает на вероятность того, что эстрогены и / или дефицит андрогенов играют роль в этиологии этого и других аутоиммунных заболеваний.
Было обнаружено, что лимфоцитарные инфильтраты и эпителиальные клетки слюнных желез на биопсии имеют ДНК и антигены вируса Эпштейн-Барр (EBV). Было показано, что в сыворотке повышаются антитела к антигенам EBV. Однако эти данные не являются специфическими для синдрома Шегрена, и их связь также может быть неспецифической. Показана молекулярная мимикрия между SS-B / La и ретровирусным gag-белком, что свидетельствует о том, что ретровирусы могут играть роль в патогенезе заболевания. Было показано, что аденовирусная инфекция индуцирует перераспределение локализации SS-B / La, возможно, индуцируя аутоиммуный ответ.
Патогенез повреждения слюнной железы является многофакторным, считается, что в патогенез вовлечены иммунологические, генетические, гормональные и вирусные факторы.
При этом синдроме гиперреактивные поликлональные В-лимфоциты продуцируют различные аутоантитела. Компоненты, связывающие антитела комплекса рибонуклеопротеинов Ro / La, очень распространены (от 75% до 90% пациентов) и являются наиболее общей иммунологической особенностью болезни. Также наблюдаются АЯА (90%), ревматоидный фактор (приблизительно у 50%), антитела против тиреоглобулина (25%) и антитела к экстрактам слезных и слюнных желез. Недавние исследования указывают на роль относительного дефицита комплемента, что замедляет клиренс остатков апоптоза, который затем может давать иммуногенные частицы Ro / La; другое исследование предполагает возможные Т-клеточно-независимые механизмы дальнейшего развития автоиммунного каскада.
При биопсии слюнных желез обнаруживаются очаги лимфоцитарных инфильтратов. Исследования показали, что в инфильтратах присутствуют анти-Ro- и анти-La-продуцирующие В-клетки. Считается, что инфильтрирующие клетки нарушают железистую функцию путем: а) секреции цитокинов, б) продуцирования аутоантител, которые нарушают функцию мускариновых рецепторов, и в) секреции металлопротеиназ, которые препятствуют взаимодействию железистой клетки с ее внеклеточным матриксом.
Существуют данные, которые доказывают, что эстроген может быть основной причиной гендерных различий в заболеваемости. Эстроген сильно влияет на течение аутоиммунных заболеваний с очень разными эффектами и сам по себе является критическим для инициирования аутоиммунного ответа. Предполагается, что вариабельная экспрессия изоформ эстрогеновых рецепторов и выраженная сродство эстрогена (афинность к рецептору) способствуют специфической чувствительности клеток к женским гормонам. Женщины имеют более высокий уровень иммуноглобулинов в нормальном состоянии и вырабатывают больше иммуноглобулинов в ответ на инфекцию или иммунизацию по сравнению с мужчинами того же возраста. Эта разница сохраняется только на протяжении всего репродуктивного периода женщины, и становится отчетливой в время полового созревания. Андрогены могут защитить от аутоиммунного ответа, а у женщин с синдромом Шегрена может быть дефицит андрогенов. Однако в другом исследовании показано, что эффект дозы гена Х-хромосомы может играть роль в разнице заболеваемости у мужчин и женщин при синдроме Шегрена. Природа большей заболеваемости у женщин не полностью ясна. При системной красной волчанке и первичном синдроме Шегрена существенно чаще встречается трисомия Х (47,XXX), что не характерно для других заболеваний, таких как первичный билиарный цирроз, (оба из которых чаще встречаются у женщин), саркоидоз (отсутствие преобладания у женщин) и контрольной группы. Эти результаты подтверждают теорию сексуальной природы различий в аутоиммуном ответе. В другом исследовании было обнаружено большее количество мужчин с синдромом Кляйнфельтера при синдроме Шегрена по сравнению с синдромом Кляйнфельтера среди нормальных мужчин и мужчин с ревматоидным артритом.
Постановка диагноза часто задерживается на многие годы, так как пациенты могут не чувствовать потребности обратиться к своему врачу с симптомами сухости, и / или лечащий врач может не распознать у пациента такое системное заболевание. Диагностика часто проводится ретроспективно, когда пациент обращается к врачу в результате повторного паротита или экстрагранулярных проявлений, таких как невропатия, васкулит, артрит, заболевания легких, лимфома, усталость, анемия или повышенный СОЭ. Если результаты неинвазивных исследований не могут удовлетворить критериям диагноза, проводят патогистологическое исследование путем небольшой биопсии слюнной железы или, иногда, после удаления увеличенной слюнной железы, предположительно злокачественно измененной, для постановки окончательного диагноза.
Ревматоидный артрит — серьезная болезнь, привлекающая внимание докторов разных стран. Отсутствие ясности причин возникновения, тяжесть протекания, сложность исцеления обуславливают важность кооперации докторов в изучении заболевания. Клинические рекомендации разрабатываются ассоциацией ревматологов с целью выработки единой схемы выявления недуга, разработки путей лечения, использования современных лекарств.
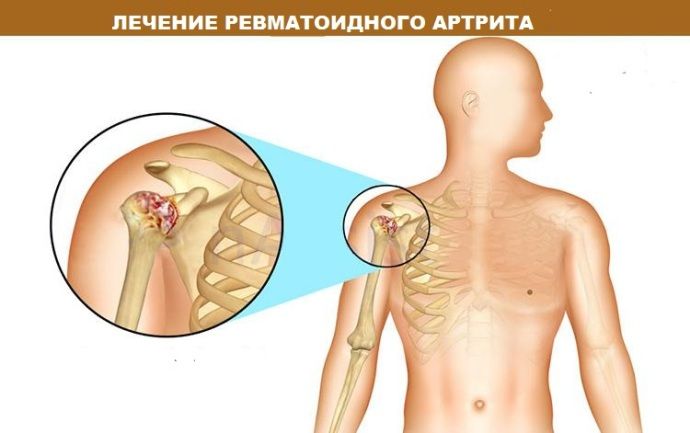
Ревматоидный артрит в условиях клинических рекомендаций описывается как хроническая болезнь. Недуг вызывает аутоиммунный ответ организма — яркое изменение защитной реакции, вызванное неясной причиной. Согласно МКБ 10 проявления ревматоидного артрита закодированы М05-М06 (относятся к классу воспалительных патологий).
Пациентов характеризует тяжелое патологическое состояние, которое протекает по-разному в разных стадиях. Клинические рекомендации рассматривают несколько периодов недуга:
Раннее обнаружение заболевания повышает шансы на купирование патологического процесса. Медицинские сотрудники рекомендуют обращаться за помощью сразу после нахождения подозрительных негативных симптомов.
Клиника ревматоидного артрита отмечается следующими проявлениями:
Отличительная черта заболевания — проявление симметричности воспаленных суставов. Например, воспаление на правой ноге сопровождается аналогичным поражением левой конечности. Обратитесь к доктору при симметричных поражениях немедленно!
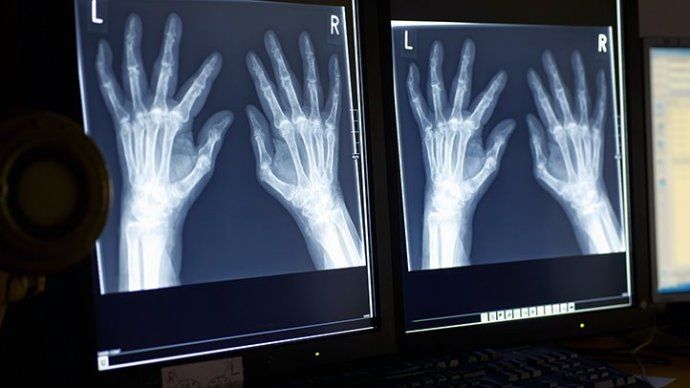
Обследования больных при помощи рентгена показывают наличие нескольких стадий:
Важное условие правильной классификации — профессионализм медицинских сотрудников. Опытный доктор верно классифицирует болезнь, выделит степень развития недуга, уточнит симптоматику.
Помните — недоверие к доктору затрудняет результативность излечения. При отсутствии контакта с медицинским работником стоит обратиться за исцелением к другому специалисту.
Поставить верное медицинское заключение достаточно сложно. Доктора руководствуются следующими принципами диагностики недуга:
Важно! При воспалении сустава не ждите изменений в других суставах! Не затягивайте с обращением к доктору, теряя время. Раннее обращение (желательно до полугода болезни) предоставит шанс на полное сохранение качества жизни больных.
Диагностирование доктором ревматоидного артрита по клиническим рекомендациям проводится комплексно по нескольким направлениям. Базой постановки медицинского заключения служат классификационные критерии, описанные в клинических рекомендациях. При осмотре доктора настораживают следующие симптомы:
Поражения суставов сотрудники оценивают по пятибалльной системе. Единица выставляется в ситуации воспаления от 2 до 10 крупных суставов, максимальные 5 баллов получает пациент с множеством воспаленных суставов (не менее 10 крупных суставов, как минимум один мелкий).
Помните — заболевание поражает неспешно. Развитие недуга характеризуется замедленным нарастанием боли в течение нескольких месяцев. Больных радует отсутствие ярких симптомов, но данный симптом — тревожный сигнал для доктора. Обязательно отслеживайте интенсивность негативных симптомов, частоту проявления болей, силу болезненных ощущений.
Инструментальная диагностика позволяет уточнить медицинское заключение, проводя следующие процедуры:
Инструментальные обследования дополняют диагноз. Однако по результатам данной диагностики неправомерно выставлять медицинское заключение. Наличие болезни обязательно должно подтвердиться лабораторными исследованиями!
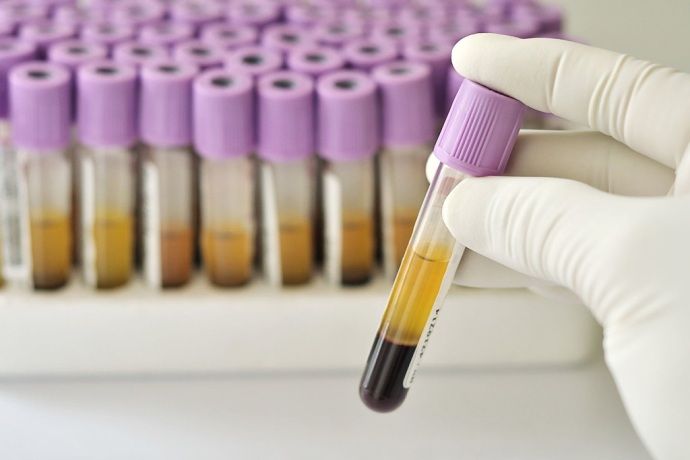
Большое значение для верного медицинского заключение имеют лабораторные методы:
Анализы АЦЦП и тест на наличие ревматоидного фактора берутся из вены пациента. Рекомендуется обращаться в лабораторию утром, не есть перед сдачей анализов. За сутки до посещения лаборантов недопустимо есть жирную пищу, копченую продукцию. Сыворотка крови способна свернуться, лишив пациента правильных результатов.
Услышав о неизлечимости заболевания, больные чувствуют опустошенность, тревогу, безнадежность. Поддаваться депрессии не стоит — медицинские сотрудники помогут одолеть недуг. Традиционно хронический ревматоидный артрит усмиряют посредством комплексного лечения:
Самое сложное в лечении недуга — подбор эффективных лекарственных средств. Предсказать воздействие препарата на конкретного пациента нельзя. Доктора вынуждены наблюдать за действием лекарства около трех месяцев (минимальное время составляет около месяца). Отсутствие ожидаемого результата вынуждает изменить дозу лекарственных средств либо полностью сменить препарат.
Новым методом в ревматологии признается использование генной инженерии. Данная группа препаратов представляет генно-инженерные разработки, подавляющие атипичные реакции организма.
Надежду на выздоровление больных придают инъекции инфликсимаба. Ремикейд — единственный препарат, содержащий данное вещество. Инфликсимад — синтез человеческого и мышиного ДНК, позволяющий связаться с негативными факторами, нейтрализовать иммунные ответы, погасить атипичные реакции. Конечный результат — устранение ревматоидного артрита. Явные преимущества препарата Ремикейд:
Недостатки применения инфликсимаба в комплексном лечении ревматоидного артрита:
Отсутствие денежных средств для излечения — не повод грустить. Проводя эксперименты, медицинские сотрудники предлагают пациентам бесплатно излечиться. Существуют возможности попадания в экспериментальные группы, принятия участия в тестировании новых лекарств. Важно следить за новостями, активно изучать современные форумы, подавать заявки для пробных исследований.
Биологические лекарственные средства — еще одна новинка в сфере борьбы с недугом. Основное действие лекарства обусловлено установлением специфических связей с молекулами белка, подавляющих атипичные реакции организма. Клинические рекомендации по ревматоидному артриту выдвигают предложение использовать новые биологические препараты для излечения болезни. Среди данной группы лекарственных средств выделяются:
Использование сразу нескольких биологических лекарств — большая ошибка. Недопустимо считать препараты безвредными, смешивать разные виды, назначать самостоятельное лечение. Лечитесь только под контролем медицинских сотрудников!
Ревматоидный артрит — крайне сложный недуг, требующий тщательного лечения. Окончательное исцеление невозможно, но современные клинические рекомендации позволяют потушить проявления заболевания, минимизировать негативные последствия, позволить пациентам радоваться жизни.
Сегодня, уважаемые читатели, вы узнаете как на современном уровне проводится лечение ревматоидного артрита . Приводим клинические рекомендации от ведущего специалиста.
По статистике ревматоидным артритом — недугом, поражающим суставы, болеет один человек из ста, то есть 1 % населения страны. Это очень большая цифра, если учесть, что при запущенном течении болезни люди становятся инвалидами и уже не способны обслужить себя самостоятельно: одеться, причесаться, приготовить обед, поднести ложку ко рту, а в самом худшем случае — и передвигаться.
Мы нечасто задумываемся о том, как много рутинной работы выполняют наши руки, особенно пальцы. Да и не замечаем особо, когда они краснеют и болят. "Подумаешь? Пройдет!" — так рассуждают, к сожалению, многие из нас, и это самая большая ошибка.
Ревматоидный артрит, выбирающий в качестве мишени суставы, преимущественно мелкие — кистей, стоп, наступает медленно, но, что называется, верно. Не получив достойного отпора, он также может поражать крупные суставы — голеностопные, локтевые, плечевые, коленные, тазобедренные.
Из известных людей ревматоидным артритом страдал французский художник Ренуар. Сначала болезнь обездвижила его пальцы, и свои картины он писал, зажав кисть в кулаке или привязав ее к руке. Через 15 лет после начала болезни, в 1912 году, недуг настолько овладел телом художника, что он перестал передвигаться вовсе.
У ревматоидного артрита есть, так сказать, своя визитная карточка: он поражает суставы с двух сторон, то есть симметрично, Например, если поражен коленный сустав левой ноги, то нет никакой надежды, что коленный сустав правой ноги останется незатронутым.
Вначале недуг просигналит болью. Затем появятся отечность, краснота, припухлость сустава, а при более запущенном его состоянии он может увеличиваться и деформироваться. На ощупь суставы — горячие. Если же на них нажать, боль усиливается многократно. При этом больной чувствует себя усталым, разбитым, иногда повышается температура тела.
Хуже всего пораженные суставы ведут себя в утренние часы — в это время они скованны, тугоподвижны. Это происходит из-за ночного застоя воспалительной жидкости. К примеру, кисти рук больного напоминают резиновые перчатки, наполненные водой, и появляется непреодолимое желание размять их.
Однако при этом нужно обратить внимание на продолжительность такого состояния. Если оно длится всего несколько минут, скорее всего, нет серьезного повода для тревоги. При ревматоидном артрите скованность продолжается, как минимум, полчаса, а как максимум — целый день.

Виновницей большинства ревматологических заболеваний является иммунная система. Ревматоидный артрит — не исключение. По какой же причине иммунитет воспринимает собственные суставы как чужеродные и пытается их уничтожить?
Увы, четкого ответа на данный вопрос пока нет. Есть несколько версий относительно нетипичного поведения иммунной системы. Большая часть специалистов склоняется в пользу генетической природы. Мол, если кто-то из родственников имел аналогичные проблемы с суставами, вероятнее всего, они появятся и у вас.
В группе риска однозначно находятся курильщики. Медицинская практика показывает: люди с никотиновой зависимостью болеют ревматоидным артритом намного чаще, а сама болезнь протекает куда агрессивнее в сравнении с теми, кто никогда не брал в рот сигарету.
Другие научные версии — возникновению ревматоидного артрита способствуют различные вирусы, включая инфекции ротовой полости; физические травмы — переломы, вывихи, разрывы связок и сухожилий.
Кстати, история Ренуара подтверждает это. Незадолго до того, как у художника в 1897 году появились первые признаки заболевания, он упал с велосипедиста и получил перелом руки.
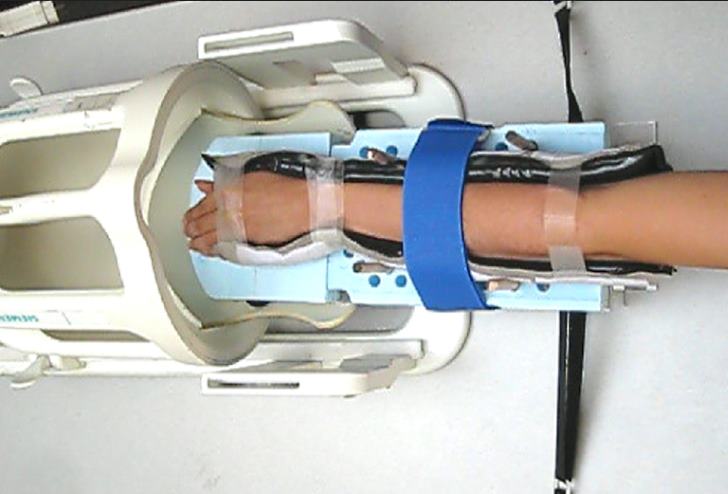
Диагноз ревматоидного артрита строится на "трех китах. В учет берется не только клиническая картина, которую я описал, но и рентген суставов, лабораторная диагностика.
Рентген покажет на изъязвление хрящей, однако на ранних этапах заболевания он не всегда видит патологию. В таком случае можно использовать магнитно-резонансную томографию или ультразвуковое исследование суставов.
МРТ и УЗИ способны заметить разрушение хрящевой ткани значительно раньше. Кроме того, эти методы помогают увидеть воспаление мягких околосуставных тканей.
Что касается лабораторной диагностики, при артрите буквально у всех больных наблюдаются изменения в показателях крови: повышены СОЭ и С-реактивный белок. А еще приблизительно у трети больных в крови находятся особые антитела под названием "ревматоидный фактор" (РФ).
Есть также новый иммунологический метод — определение антител к циклическому цитруллинированному пептиду (АЦЦП). Он помогает выявить недуг у 60 процентов больных. При этом важно знать, что уровень РФ и АЦЦП отражает наличие болезни, а не ее активность. Впрочем, чем выше показатели, тем тяжелее протекает недуг.
Наверное, вы спросите: "А как же поступить с теми пациентами, у которых отсутствуют специфические показатели?" В таком случае доктор вправе поставить диагноз, исходя из собственных наблюдений. Смотрит, какие суставы поражены , как протекает недуг, по рентгеновским снимкам определяет масштаб суставных нарушений.
Какой-то особой диеты, к счастью, придерживаться не нужно, но разнообразить меню я бы порекомендовал. Поскольку в организме идет активное воспаление и повышается расход энергии, блюда больных ревматоидным артритом должны в достаточном количестве содержать кальций , белок , витамин D3 , жирные кислоты Омега-3.
Эти невидимые глазу помощники есть в мясе, молоке, сырах, рыбе, фруктах, овощах, зелени. Ограничивайте себя в сладком, жирном, мучном. Прием многих базисных лекарств провоцирует эндокринную систему, так зачем же нагружать ее сверх меры?
К сожалению, ревматоидный артрит считается заболеванием неизлечимым. Но сдержать его наступление, переведя в стадию стойкой ремиссии, вполне нам по силам, если есть желание и, главное, стремление. Берегите себя!
Видеоролик "Лучший метод лечения ревматоидного артрита"
Ревматоидный артрит – аутоиммунное заболевание, характеризующееся наличием хронических воспалительных процессов в суставах, нарушениями в работе всех систем организма. Является одной из причин ранней инвалидности: как в зрелом, так и детском возрасте. Улучшить последствия болезни способны только своевременная диагностика и лечение.
Механизм развития этой болезни до конца не изучен. Считается, что воспаление суставов – последствие длительного нарушения в работе иммунной системы. К факторам, провоцирующим появление иммунных патологий и развитие ревматоидного артрита, относятся:
Заболевание развивается медленно и незаметно для больного. Он может вести привычный для него образ жизни и нормально себя чувствовать, но в его организме уже могут быть клетки, вызывающие отторжение собственных тканей. Воспаление суставов, их деформация возникают, когда в организме накопилось большое количество антител.
Существует несколько форм ревматоидного артрита. Классификация заболевания проводится по таким критериям:
Характер течения:
Тип поражения (виды):
Место возникновения патологических процессов, формы заболевания:
Скорость развития:
Заболевание проявляется по-разному. Клиническая картина ревматоидного артрита зависит от:
При скрытом течении болезни у пациента появляются жалобы на:
Для подострого ревматоидного артрита свойственно появление болевого синдрома. Больного беспокоят ноющие боли в области воспаленных суставов. Их интенсивность наивысшая в вечернее время суток. Уменьшить выраженность болевых ощущений удается лишь путем применения НПВС.
В воспалительные процессы вовлекаются разные виды суставов. Но наиболее часто поражаются те, которые отвечают за подвижность колен, пальцев рук и запястья. Иногда наблюдается воспаление тканей плеч, бедер, позвоночного столба.
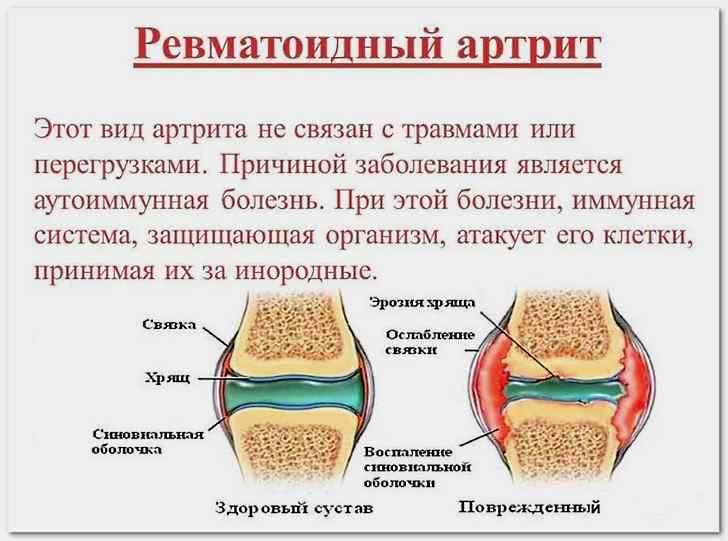
| Воспаление суставов при артрите | Характерные симптомы |
| Запястные, межфаланговые | Отечность сухожилий, расположенных вблизи пораженных суставов |
| Нарушение подвижности кисти | |
| Трудности со сжатием пальцев в кулак | |
| Снижение чувствительности первых трех пальцев | |
| Локтевые, лучелоктевые | Боли в локте |
| Ухудшение подвижности суставов (особенно после долгого пребывания в одном положении) | |
| Плечевые | Уменьшение массы, дисфункции мышц шеи, плеч и ключицы |
| Повышенная температура тела в очаге поражения | |
| Отечность тканей | |
| Ограничение подвижности сустава | |
| Голеностопные | Смещение пальцев стопы |
| Боль в ногах ходьбе, беге | |
| Изменение походки | |
| Коленные | Нарушение функций четырехглавой мышцы |
| Уменьшение подвижности в колене | |
| Выпячивание внутрисуставной жидкости в подколенную ямку | |
| Тазобедренные | Боли, иррадирующие в пах |
| Перемежающаяся хромота | |
| Некроз бедренной кости | |
| Суставы шейного отдела позвоночного столба | Дискомфорт, болевые ощущения в шее, руке и области плеч |
| Головные боли | |
| Хруст, смещение шейных позвонков | |
| Скованность мышц шеи |
На данной схеме изображены два сустава — здоровый и поврежденный. Ознакомьтесь внимательно.
При ревматоидном артрите сначала поражаются суставы. Но если заболевание прогрессирует, нарушается работа таких систем организма:
Пищеварительная. Сопутствующие симптомы артрита:
Сердечно-сосудистая:
Мочевыводящая. Признаки прогрессирующего ревматоидного артрита:
Нервная. Для ревматоидного артрита характерно:
Кроветворная:
Дыхательная. Проявления системного аутоиммунного заболевания:
Зрительная:
Подтвердить диагноз можно лишь после комплексного обследования больного. Чтобы исключить наличие других заболеваний, применяют следующие методы диагностики:
Лабораторные. К таковым относятся:
Инструментальные. При подозрении на ревматоидный артрит назначаются:
Терапия заболевания должна быть комплексной и включать: прием медицинских препаратов, применение вспомогательных методик борьбы с патологией. При медикаментозном лечении назначают:
Немедикаментозное лечение ревматоидного артрита включает:
При осложненном течении болезни прибегают к операции. Показания к неотложному хирургическому вмешательству:
В период лечения пациенту необходимо:
Больные ревматоидным артритом должны придерживаться клинических рекомендаций по лечению. В противном случае это грозит возникновением атеросклероза, вторичного остеоартроза и системного амилоидоза, нестабильности шейного отдела позвоночника.
При своевременном обращении к врачу прогноз на выздоровление благоприятный. Если терапия подобрана правильно, через год после начала лечения удается добиться стойкой ремиссии ревматоидного артрита. Наиболее значимый прогресс достигается в период с 2 по 6 год болезни: воспалительные процессы останавливаются.
“>