Что такое полиартрит?
Лечение полиартрита суставов
Полиартрит – одно из самых распространенных заболеваний суставов. Отличительная черта недуга заключается в развитии воспалительного процесса сразу в нескольких суставах. Пациент, имеющий диагноз полиартрит лечение вынужден проходить на протяжении всей жизни. Чем опасен недуг, и как сказать болезни «стоп»?
Общая информация
Если артриту характерно единичное воспаление сустава, то полиартриту присуще воспаление нескольких суставов. В этом и состоит коварство недуга. Протекает болезнь тяжело. Исходя из причины, спровоцировавшей воспаление, клиническая картина различна.
Как развивается полиартрит? Сустав окружают ткани и оболочки, которые оснащены большим количеством нервных корешков и сосудов. Из-за такого строения они быстро реагируют на любое воздействие.
Болезнь прогрессирует и распространяется на другие части сустава (хрящ, связки, капсулу, сухожилия). Воспалительный процесс разрушающе действует на суставной хрящ и капсулу. На последней стадии суставы деформируются.
Причины возникновения и виды
В медицинской практике существует множество провоцирующих факторов, способствующих развитию полиартрита. Основными являются:
- генетическая предрасположенность;
- инфекции (краснуха, гепатит, болезнь Лайма и т.д.);
- псориаз;
- травмы;
- аутоиммунные болезни;
- аллергия.
В медицинской практике различают следующие виды патологии:
- инфекционный;
- ревматоидный;
- обменный (кристаллический);
- аллергический;
- псориатический.
Инфекционный
Инфекционная среда – самый распространенный фактор, вызывающий развитие полиартрита. В медицинской практике различают инфекционный специфический и неспецифический типы полиартрита. В первом случае поражению подвергаются тазобедренные суставы и позвоночный столб. Неспецефический тип поражает локтевые и .
Отсутствие лечения приводит к прогрессированию недуга и деформации суставов, появлению тугоподвижности и отечности. Любые движения становятся болезненными. Невылеченный недуг время от времени дает о себе знать. Каждый приступ усугубляет ситуацию и все сильней нарушает функцию сустава, пока это не приведет к полной потере подвижности.
Ревматоидный
Патологический процесс при ревматоидном полиартрите развивается в результате иммунных реакций. Иммунитет в силу определенной перестройки начинает атаковать суставной хрящ, что приводит к необратимым последствиям. Зачастую эта форма наблюдается у лиц, имеющих генетическую предрасположенность. Спровоцировать развитие воспаления могут травмы, стресс, патогенные микроорганизмы, аллергены, переохлаждение.
На начальной стадии наблюдается утренняя скованность и небольшая отечность. По мере прогрессирования недуга добавляются слабость и высокая температура. Отсутствие лечения приводит к необратимым последствиям, которые устранить медикаментозными препаратами невозможно.
Обменный
Патологические изменения наблюдаются в результате нарушенных обменных процессов. Обменный полиартрит в медицине еще называют . Сбой в процессе обмена веществ приводит к скоплению разных солей в суставах. При прогрессировании патологического процесса наступают инвалидность и полное обездвиживание сустава.
К осложнениям обменного полиартрита относят: альбуминурию (поражение почек), анемию и лейкопению, пневмонию, миокардит или эндокардит.
Аллергический
Аллергический полиартрит – заболевание суставов с обратимостью патологических изменений. Развивается воспаление на фоне аллергической реакции. Аллергеном выступают пыль, шерсть животных, пыльца растений, продукты, лекарственные препараты. Симптоматика проявляется внезапно. Аллергическому типу характерна сыпь, покраснение, крапивница, ангионевротический отек, боль, выпот в суставной полости.
Псориатический
Самая тяжелая форма полиартрита. Диагноз «» ставится вне зависимости возраста и пола пациента. Псориатический полиартрит поражает не только суставы, но и кожу. На теле появляются наросты из ороговевших участков кожи.
Болезнь носит затяжной характер, поэтому симптомы проявляются не сразу, что затрудняет диагностику на ранней стадии. Лечение псориатического типа длительное.
Симптомы болезни
Полиартрит игнорировать сложно, поскольку симптоматика ярко выражена. Иногда болезнь имеет скрытое начало, но на поздних стадиях симптомы проявляются с полной силой.
Распознают недуг по следующим признакам:
- щелчок или хруст в суставе;
- болезненность в мышцах;
- скованность в движениях;
- покраснение кожи в области поражения;
- локальное уменьшение объема мышечной массы.
Диагностировать острую форму полиартрита проще, поскольку она имеет заметное начало. Хронический полиартрит длительное время не дает о себе знать, и лишь диагностика подтвердит необратимые процессы в организме.
Клиническая картина инфекционного специфического полиартрита
Эта форма диагностируется при таких сопутствующих заболеваниях, как гонорея, дизентерия, туберкулез. Очаг воспаления локализуется в области единичного сустава или сосредотачивается в нескольких суставах.
При бруцеллезной форме полиартрита чаще поражаются крупные суставы. Проявляется недуг в виде острой боли, отечности и ограниченности в движениях. К симптомам также добавляются лихорадка, увеличенная селезенка и лимфоузлы. Для гонорейного типа характерны высокая температура, слабость, потеря веса. Сифилитическую форму распознают по болевому синдрому в ночное время, деформации сустава, припухлости.
Клиническая картина инфекционного неспецифического полиартрита
Неспецифический инфекционный полиартрит у каждого пациента протекает по-своему. Общей клинической картины нет. Зачастую развивается недуг на фоне ангины, гриппа, переохлаждения, хронического тонзиллита. Высокая температура, резкие боли, покраснение кожи, припухлость в области пораженного сустава — тревожные симптомы. С их появлением незамедлительно обратитесь за медицинской помощью.
Болезнь носит прогрессирующий характер, поэтому патологический процесс постепенно захватывает новые суставы. При хроническом полиартрите симптомы затихают в неактивной фазе. Иногда заболевание протекает и без ремиссий.
Согласно медицинской статистике, около 50% больных при инфекционном неспецифическом полиартрите сталкиваются с нарушением работы сердца и сосудов. В запущенных случаях возможны изменения в почках, амилоидоз, нефрит, нарушения в работе печени.
Симптомы кристаллического полиартрита
Развивается этот вид недуга по причине неправильного обмена веществ. В результате в суставах начинают скапливаться различные кристаллы солей, которые раздражают ткани и приводят к развитию воспаления. Характер течения недуга бывает разным. Одни пациенты могут сталкиваться с недугом единожды, а другие многократно, что в конечном итоге приводит к деформации суставов.
Симптомы псориатического полиартрита
Симптоматика псориатического полиартрита проявляется уже после висцеральных и кожных проявлений псориаза. Распознают полиартрит по скованности движений, укороченности пальцев, изменению формы суставов, болезненности при движении, вывихам. Зачастую недуг поражает мелкие суставы, реже подвергаются поражению коленные и локтевые суставы.
При прогрессировании недуга отмечаются отечность, краснота и ограниченная подвижность при сгибании и разгибании. У 75% больных также отмечаются признаки поражения ногтевых пластинок.
Симптоматика посттравматического полиартрита
Возникает эта форма полиартрита при механическом повреждении ткани хряща, связок, менисков или сухожилий. В симптоматике преобладают щелчки в суставах, болезненность, ломота в костях, отечность в зоне повреждения и тугоподвижность сустава. В запущенных случаях у пациента поднимается температура тела и начинается лихорадка.
Симптоматика реактивного полиартрита
Толчком в развитии выступают перенесенные инфекционные заболевания. Первые признаки недуга проявляются спустя месяц после первичной инфекции (простуда, хламидиоз, диарея). Симптомами этого вида полиартрита принято считать: высокую температуру тела, быструю утомляемость, увеличенные лимфоузлы, плохой аппетит. Если своевременно не приступить к лечению, то возможны боли в мышцах и суставах. Одним из грозных признаков считается поражение сердца (миокардит).
Диагностика
Диагностика недуга основывается на следующих показателях:
- Сбор анамнеза. Врач узнает у пациента, есть ли у него хронические заболевания, наследственная предрасположенность к заболеваниям суставов.
- Осмотр пациента. При осмотре врач определяет специфические виды деформации.
- Лабораторные исследования. Анализ крови покажет высокое содержание лейкоцитов, С-реактивного белка и ревмофактор.
- Рентген. Самая простая и доступная процедура, позволяющая определить степень и активность недуга.
- УЗИ. Проводится манипуляция в целях выявления осложнений.
Осложнения
«Артрит полиартрит лечение и осложнение» – вот, что интересует пациентов, столкнувшихся с этим коварным диагнозом. Если своевременно не приступить к лечению, то патологический процесс затрагивает мышцы, и серьезных осложнений в этом случае не избежать. Мышечные ткани начинают разрушаться.
Нарушается их функционирование. К возможным осложнениям полиартрита также относят:
- атрофию мышц, потерю возможности самообслуживания;
- деформацию конечности;
- потерю чувствительности, онемение и покалывание;
- повышенную потливость;
- нарушение обменных процессов;
- склонность к переломам.
При ревматоидном полиартрите возможны:
- Заболевания кожи (васкулит кровеносных сосудов, сыпь, ревматоидные узелки).
- Поражение глаз (склерит, синдром Сергена, воспаление тонкой оболочки глаза).
- Сердечно-сосудистые заболевания (инфаркт миокарда, инсульт).
- Заболевания крови (анемия, синдром Фелти).
- Инфекционные заболевания.
- Заболевания органов дыхания (плеврит).
Эффективные методы лечения
Как вылечить полиартрит? Единой схемы лечения не существует. Подбирается терапия в зависимости от этиологии заболевания и индивидуальных особенностей организма. Чем лечить полиартрит суставов?
Замедлить развитие патологического процесса и купировать неприятные симптомы помогут:
- лекарственные препараты (таблетки, гели, мази, уколы);
- физиотерапия (парафиновые аппликации, УВЧ, массаж, иглоукалывание, озокеритолечение);
- ЛФК;
- народные средства.
Медикаментозные препараты
Традиционная терапия предусматривает прием лекарственных препаратов. Этот метод считается эффективным на ранних этапах развития недуга. Лекарства позволяют уменьшить воспаление, восстановить функции пораженных суставов и облегчить общее состояние пациента. Чем лечить полиартрит?
Медикаменты, в зависимости от принципа действия, делят на четыре группы:
- Анальгетики.
- Нестероидные противовоспалительные средства (НПВС).
- Болезнь-модифицирующие антиревматические препараты (БМАРП).
- Кортикостероиды.
Анальгетики или болеутоляющие средства помогают облегчить боль. Различают несколько видов:
- лекарства на основе ацетаминофена (отпускаются без рецепта врача): «Тайленол»;
- опиоидные препараты (отпускаются по рецепту): «Оксикодон», «Морфин», «Викодон»;
- комбинированные: «Трамадол», «Оксиконтрин».
Обезболивающие препараты влияют на работу центральной нервной системы, поэтому во время лечения противопоказаны управление транспортным средством и выполнение работы, требующей высокой концентрации.
В лечении артрита или полиартрита суставов обязательно применяют НПВС («Вольтарен», «Адвил», «Целебрекс», «Мотрин», «Клинорил»). Лекарства этой группы быстро купируют боль и уменьшают очаг воспаления. НПВС противопоказаны людям с язвой, печеночной, почечной и сердечной недостаточностью. Дозировку и курс терапии назначает лечащий врач, поскольку многие из препаратов имеют ряд побочных эффектов.
БМАРП замедляет процесс прогрессирования недуга и предотвращает повреждение суставов. К этой группе относят: «Арава», «Имуран», «Плаквенил». Главное преимущество этих медикаментов в том, что к ним не вырабатывается привыкание и они не вызывают серьезных осложнений. Недостатком считается их медленное действие.
Противовоспалительный эффект оказывают кортикостероиды («Преднизолон», «Метипред», «Целестон»).
Главное условие при лечении полиартрита — верная информация о состоянии организма, грамотно составленная схема терапии и правильная дозировка лекарств.
Диета и правила питания
Правильное питание при полиартрите — важный элемент комплексной терапии. Если пациент соблюдает лечебную диету, то успешность терапии достигает максимума.
Врачебные рекомендации заключаются в следующем:
- кушать часто и небольшими порциями;
- при избыточном весе дневной рацион не должен превышать 1900 ккал, в остальных случаях — 2500 ккал.;
- питание должно быть сбалансированным и витаминизированным;
- последний прием пищи в 18.00;
- простые углеводы заменить на сложные;
- исключить животные жиры.
К списку разрешенных продуктов относятся:
- крупы (гречневая, рисовая, пшеничная, ячменная);
- мясо птицы;
- овощи;
- фрукты;
- молочные продукты;
- зелень;
- орехи;
- рыба.
Из напитков разрешаются кисель, морс, сок, зеленый чай, отвар шиповника.
Под запретом такие продукты:
- бульоны;
- соленья;
- маринады;
- консервы;
- копчености;
- мучные изделия;
- алкоголь.
В период обострения рекомендовано придерживаться более строгих правил. Из меню полностью исключаются соль и сахар. Блюда готовятся на пару. Раз в неделю делают разгрузочный день. Разрешается кушать яблоки, творог и кефир. Дневной рацион не должен превышать 1800 ккал. В период ремиссии жестких ограничений нет.
Народные средства и рецепты
Как лечить полиартрит? Существует огромное разнообразие народных рецептов для лечения недуга в домашних условиях.
Остановить патологический процесс и облегчить состояние больного помогут:
- лечебные обертывания;
- ванночки;
- травяные сборы;
- компрессы.
Снять отечность нетрудно с помощью мать-и-мачехи. Промойте под проточной водой с мылом листья травы. Высушите и приложите к пораженному суставу. Зафиксируйте их бинтом. Прикладывают листья гладкой стороной к коже. Отек также помогут снять листья лопуха, свежей капусты, березы. Прикладывайте их по аналогичной схеме на ночь.
Бедренные и плечевые суставы трудно лечить с помощью обертываний, но хорошо помогают лечебные ванны. Замечательно себя проявили:
- Солевые. Используют пищевую, морскую, калиевую или магниевую соль. Принимают ванну по 15-20 минут.
- Скипидарные. Принимать такую ванну лучше через день по 5-7 минут.
- Березовые. Листья березы быстро купируют боль в ноге и снимают отек. Принимайте ванны по 10-15 минут.
Как отварами лечить полиартрит всех суставов? В целях усиления медикаментозного лечения рекомендуется принимать отвары из травяных сборов:
- Полевой хвощ, плоды можжевельника, семена петрушки и кору крушины смешайте в равных пропорциях. Залейте 2 ст. л. сбора 1 стаканом кипятка.
- Толокнянку, пырей, лопух, зверобой смешайте в равных пропорциях. Залейте 1 ст. л. смеси 200 мл воды. Прокипятите отвар 10 минут.
Пейте готовые отвары в течение дня небольшими глотками.
Эффективными в лечении полиартрита считаются компрессы:
- Разведите мед в спирте в пропорции 1:3. Поставьте емкость на плиту и прокипятите смесь 10 минут. Смочите в теплой жидкости бинт или марлю и приложите к больному месту.
- На сковороде расколите семена льна. Затем высыпьте их в тканный мешочек и приложите к пораженному суставу. Вместо семян льна используют и морскую соль или гречку. Держать компресс лучше до полного остывания.
Несмотря на простоту приготовления народных рецептов, перед их использованием проконсультируйтесь с лечащим врачом на наличие аллергии и возможных побочных реакций.
Меры профилактики
Во избежание развития полиартрита рекомендуется соблюдать меры профилактики:
- Укреплять мышечный тонус (плавание).
- Проводить утреннюю зарядку.
- Чаще гулять на свежем воздухе.
- Избегать чрезмерных нагрузок и перенапряжений.
- Укреплять защитные силы организма (закаливание).
- Чередовать умственный труд с физическим.
- Своевременно лечить инфекционные и воспалительные заболевания.
- Соблюдать диету.
- Исключить алкоголь и курение.
Заключение
Для полного излечения полиартрита необходим комплексный подход к терапии. Один-единственный способ лечения не даст результата. Совмещая здоровый образ жизни с приемом лекарственных и народных средств, посещением физиотерапевтических процедур, лечебной гимнастикой, можно рассчитывать на положительный результат.
Что такое полиартрит?
Многие слышали о такой болезни, как полиартрит, но не все знают, что это такое. Первая часть слова с греческого «poly» означает «много», а «arthron» – «сустав». Значит, заболевание связано с патологическими изменениями нескольких суставов. Иными словами, полиартрит – это болезненные изменения, происходящие на нескольких суставах. Им могут подвергаться сразу несколько суставов одновременно, или патология возникает последовательно. Болезненные процессы развиваются не в одном месте, а в различных частях тела.
Причины возникновения и виды полиартрита
Полиартрит – это непростой недуг. Наличие некоторых его проявлений может говорить о том, что в истории болезни пациента имеются и другие непростые болезни, а не только полиартрит. Что же это за болезнь такая и каковы ее причины? При данной патологии воспаляются суставы, процесс может переброситься на ткани и кровеносные сосуды. Воспалительные реакции проявляются на поверхности тела, одновременно с этим присутствуют болезненные ощущения, а суставы подвергаются деформациям.
Полиартрит оказывает неблагоприятное воздействие на хрящевидные ткани, связки и суставы. Чаще всего возникает у людей, которые перешагнули 40-летний рубеж. Но иногда ставят такой диагноз и в более молодом возрасте.
Патология может появляться по разнообразным причинам:
- После инфекционного или вирусного заболевания – гепатита, туберкулеза, дизентерии, ОРВИ, краснухи, герпеса.
- Вследствие полученных травм.
- Нарушения обменного процесса.
- Неврологические заболевания.
- Аутоимунные нарушения.
- Наследственная предрасположенность.
- Сбои в иммунной системе.
- Аллергические реакции.
Заболевание может быть следствием сильного переохлаждения организма или большой нагрузки на тело. Чаще патологии подвергаются те, кто имеет избыточный вес.
В основе классификации полиартрита – причины, его вызвавшие. Различают несколько видов:
- инфекционный специфический;
- инфекционный неспецифический, или ;
- кристаллический;
- псориатический;
- посттравматический;
- реактивный.
Классификация по месту поражения выглядит так:
Полиартрит:
- кистей;
- пальцев кистей;
- запястья;
- позвоночный;
- плечевой;
- тазобедренный;
- голеностопный;
- коленный.
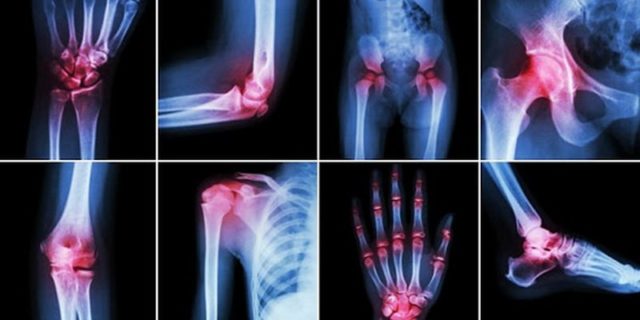
Симптомы и признаки
Каждая разновидность заболевания характеризуется своими отличительными симптомами. Но есть часть одинаковых для всех признаков.
Так, при всех видах данной патологии отмечаются суставные боли, искривления костей. Снижается подвижность суставов, в месте воспаления кожа краснеет, скачкообразно меняется температура тела. Болезненность присутствует не постоянно. Наиболее сильно боли проявляются по ночам и утрам.
Все виды артрита могут протекать в острой, подострой или хронической форме. Функциональные изменения оцениваются как легкие, при которых больной остается трудоспособным в той или иной мере, и тяжелые, когда полностью исчезают все функции больного органа.
Симптомы инфекционного специфического полиартрита
Что такое полиартрит инфекционный, становится понятно из самого названия. Он развивается после того, как пациент переболел какой-либо инфекцией. Учитывая это, группа инфекционного полиартрита состоит из бруцеллезного, дизентерийного, герпесного, туберкулезного и иных подвидов.
Симптомами инфекционного артрита являются:
- неудовлетворительная двигательная активность суставов;
- опухание мягких тканей в пораженных зонах;
- покраснение кожных покровов над больным местом.
Данный вид имеет благоприятный исход, если болезнь не запущена и больной вовремя обратился за медицинской помощью. Выздоровление наступает при избавлении от основного недуга. Здесь важно при первых симптомах начинать лечение, чтобы не допустить перерастания в хроническую форму, что может привести к утрате подвижности суставов.
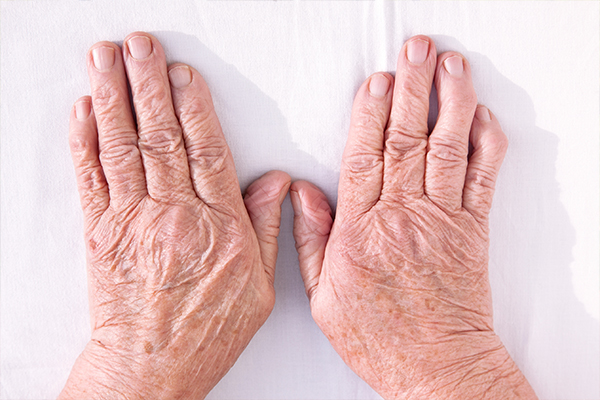
Симптомы инфекционного неспецифического полиартрита
Инфекционный неспецифический полиартрит, симптомы которого очень напоминают ревматизм, имеет второе название – ревматоидный.
Замечено, что большой процент всех заболевших этой формой полиартрита проживает в прохладных и сырых климатических условиях. Возрастная категория этой болезни колеблется в пределах 20-50 лет, но диагностируется и в более позднем возрасте, а также у детей. У женщин ревматоидная форма определяется намного чаще, чем у мужчин.
Начинается данный вид полиартрита стремительно, симптоматика напоминает простудное заболевание:
- общая вялость;
- повышенное потоотделение;
- поднимается температура тела;
- снижение массы тела;
- пропадает аппетит.
Позже становятся видны проявления воспалений суставов. Поверхность кожи в этих местах горячая, отечная. Все симптомы сопровождаются болевым синдромом, особенно ощутимым во время выполнения движений, которые становятся ограниченными. Боли появляются в утренние часы и постепенно стихают.
Охватываться болезнью может любой орган: стопы, локтевые суставы, но наиболее часто страдают кисти на руках. Недостаток лечебных мероприятий или полное отсутствие терапии, скорее всего, приведет к дальнейшему прогрессу патологии.
С течением болезни двигательная активность резко ограничивается, при тяжелой ситуации может закончиться неподвижностью. Больной теряет вес, снижается объем мышечной массы. Суставы деформируются. Иногда при прогрессирующем течении отмечается поражение внутренних органов.
Излечить инфекционный неспецифический артрит достаточно сложно, для этого потребуется много времени.
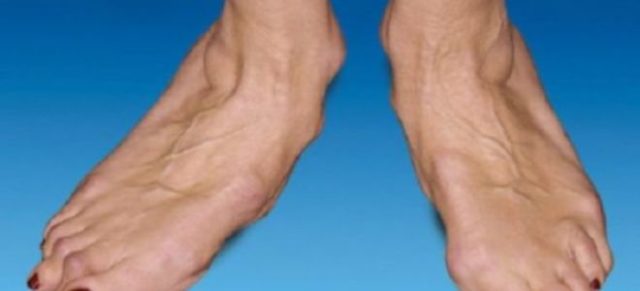
Симптомы кристаллического полиартрита
Свое наименование этот вид получил из-за симптоматики, которая заключается в отложениях солевых кристаллов в суставах. По-другому называется или обменным. Появление солей вызвано неправильным обменным процессом в организме. Кристаллы приводят к механическому повреждению тканей, а это, в свою очередь, ведет к возникновению раздражений и воспалительных реакций.
Некоторые люди болеют только единожды, а некоторые страдают от него по нескольку раз. При повторных приступах обменного полиартрита возможна деформация суставов. Воспаления могут обнаруживаться и на внутренних органах.
Симптомы этой формы болезни следующие:
- боль возникает эпизодически, во время изменения погодных условий:
- по утрам движения суставов скованные;
- больные места выделяются своей припухлостью;
- быстро наступает усталость;
- усиленное потоотделение;
- температура поднимается, но ненамного;
- в отдельных случаях наблюдается снижение массы тела.
Наиболее сильно поражения развиваются на мелких суставах верхних и нижних конечностей. Близлежащие мышцы отмирают. Над пораженным местом бывает разрушение ногтей, истощение волосяного покрова, появление пигментных пятен.
Прогрессирование ведет к искривлению костей, пальцевые фаланги на руках и ногах наклоняются к наружной стороне. Есть риск возникновения плоскостопия. Из-за поражения нервных клеток наблюдается онемение и промерзание рук и ног.
Промедление с лечением ведет к серьезным последствиям вплоть до инвалидизации человека и полной неподвижности. Отличие кристаллической формы от других видов заключается в вовлечении в болезнь все большего количества новых суставов, ограничительная способность к движениям проявляется в утреннее время.
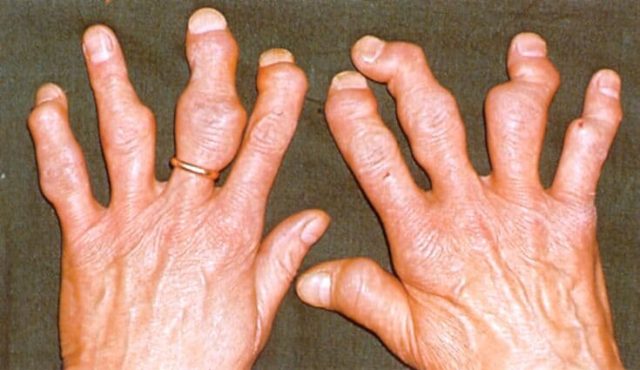
Симптомы псориатического полиартрита
Вероятность заболеть псориатическим полиартритом существует в течение всей жизни. Поражаться могут все, независимо от гендерной принадлежности и возраста – от взрослого до ребенка. Болезнь трудно поддается лечению, ее последствия особенно опасны для пожилых людей и детей.
При данной форме в болезненные процессы вовлекаются суставы и кожные покровы человека. К видимым симптомам относятся ороговевшие наросты на коже над больными суставами, именно поэтому произошло другое наименование – узелковый полиартрит. Каковы же его симптомы и лечение?
Провоцируется патология разными причинами. При ослабленной иммунной системе риск ее развития увеличивается в разы. В этом случае вирусы проникают в организм, вызывая инфекционные болезни, а затем перерастая в . При этом суставы воспаляются, над ним начинается формирование большого количества кожного эпителия.
Псориатическому виду свойственно хроническое течение. Если он появился у человека, то с каждым годом его признаки будут проявляться все сильнее.
Периоды обострения возникают внезапно. В этот период выделяются такие симптомы:
- резкие боли в разных частях тела, где есть пораженные суставы;
- кожные покровы над больным участком покрасневшие, выглядят как натянутые, а на ощупь горячие и сухие;
- суставы плохо двигаются;
- кости искривляются;
- на поверхности развивается отек.
На самом начальном этапе появления заболевания симптомы могут быстро исчезать, даже без применения лечения. Но такие факторы, как боли и изменения поверхностей кожи должны стать сигналом к незамедлительному обращению к доктору.
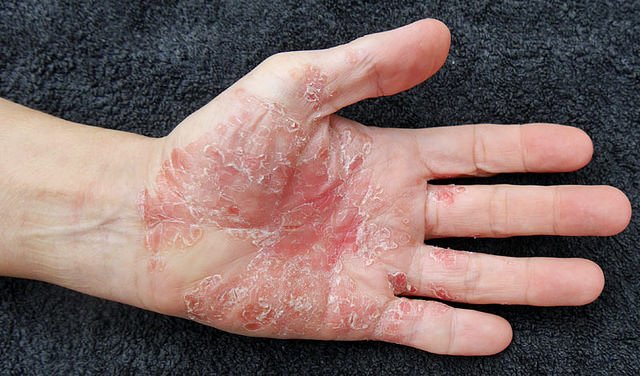
Псориатический полиартрит подразделяется на несколько типов:
- Симметричный узелковый поражает одновременно пары суставов (например, правая и левая рука, оба локтя или обе ноги).
- Ассиметричный узелковый тип – наиболее поддающийся излечению. Повреждаются суставы (число их не превышает 5), расположенные в различных отделах тела.
- Спондилит характерен болезненными процессами в позвоночном столбе.
- Межфаланговый тип встречается довольно редко. В болезнь вовлекаются пальцы кистей или стоп.
Имеющийся псориаз может затруднить протекание болезни. Сложным будет лечение и при позднем обращении в медучреждение. Некоторые виды псориатического полиартрита опасны осложнениями и перерастанием в иные патологии.
Симптомы посттравматического полиартрита
Следующий вид в классификации – посттравматический полиартрит. Что это такое? Он является следствием полученных травм (вывихи, переломы, трещины), когда повреждаются сухожилия, связки, ткани. В большинстве случаев поражаются колени и голеностопы.
При тяжелых травмах сразу же видны нарушения в работе сустава, а при незначительных ранениях ухудшение двигательной деятельности проявляются постепенно. Если терапия начинается сразу же после травмирования, то выздоровление наступит быстрее.
К симптомам посттравматического вида относят:
- болевые приступы;
- ломоту суставов;
- специфический звук хруста;
- отечность в районе травмы;
- снижение подвижности.
При сильно выраженных воспалительных процессах может повышаться температура, появляться озноб, увеличиваться уровень лейкоцитов.
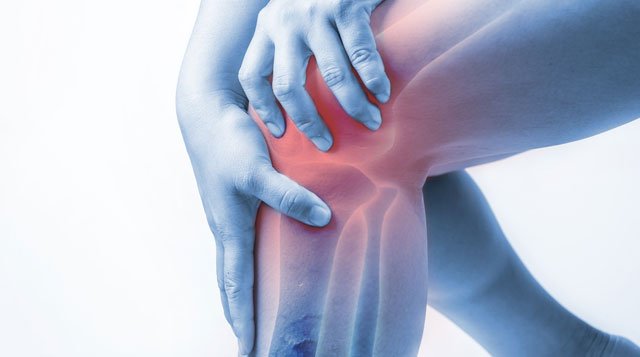
Если после получения травмы начинают появляться какие-либо признаки из приведенных выше, то это указывает на развитие . Больного лучше в таком случае лечить в стационаре.
Признаки, которые провоцируют возникновение болезни, связаны с кровоизлиянием в полость сустава, с трещинами или разрывами хрящевидной ткани, связок или суставной капсулы в результате ушибов, вывихов.
Данный вид опасен осложнением – бурситом, то есть воспалительным очагом в сумках суставов. Эта водянистая субстанция (часто с кровянистыми примесями) создает отечность в расположении сустава. Если произойдет распространение инфекции в другие органы, это может закончиться рожистым воспалением на поверхности кожи, что проявляется возникновением гнойных ранок и фурункулов в различных зонах тела.
Симптомы реактивного полиартрита
Рассмотрим , его основные симптомы и лечение и к какому врачу надо обращаться. Возникает он, как правило, после инфекционных заболеваний. Больше им страдают 20-30-летние мужчины. Начало болезни могут спровоцировать усиленные нагрузки при занятиях спортом, тяжелый физический труд, физические и психологические травмы, переохлаждения организма. Иногда этот недуг вызывается герпесом, очаг которого находится в области гениталий.
Реактивный полиартрит поражает локтевые, коленные суставы, пальцы нижних конечностей.
Симптомами этого вида являются:
- разрастание лимфоузлов в урогенитальной зоне;
- быстрая утомляемость;
- общее недомогание;
- повышение температуры;
- возможно некоторое снижение массы тела.
Дальнейшее развитие реактивного полиартрита сопровождается болезненностью суставов и мышц, которые впоследствии могут распространяться на поясницу, ягодицы и верхнюю половину ног. В главных суставах ног отмечаются воспаления.
При первых признаках болезни нужно срочно показаться лечащему врачу. Своевременно назначенная терапия полностью избавляет от недуга, подвижность суставов возвращается в полном объеме.
Диагностика полиартрита
При диагностике многие симптомы полиартрита очень сходны с другими заболеваниями. Поэтому в самом начале обследования нужно установить разницу между ними и понять, что заболеванию подвергаются именно суставы. Разносторонние исследования помогут отбросить те факторы, которые не касаются заболевания сочленений.
Для выявления полиартрита больного осматривают, составляют общую картину болезни и назначают дополнительное обследование:
- рентген поврежденных мест;
- компьютерную томографию;
- МРТ;
- артрографию (внутрь суставов вводят контрастный препарат и делают снимок);
- УЗИ;
- электрокардиограмму;
- общее исследование мочи и крови;
- кровь на ревмофактор.
После получения результатов обследования устанавливают вид полиартрита, продолжительность его течения и скорость развития.
Проанализировав все исследования, делается вывод, на основании которого назначают соответствующий курс терапии.
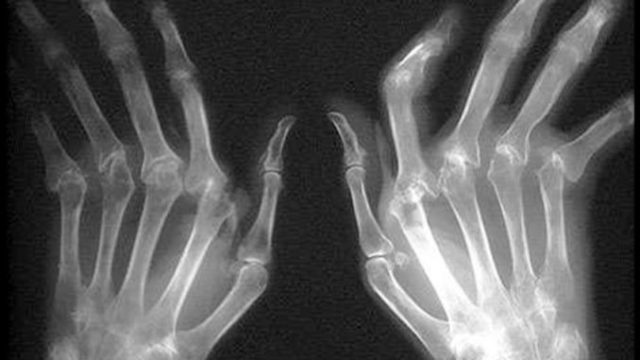
Лечение полиартритов
Выяснили, что такое полиартрит, и как его лечить рассмотрим далее. Чтобы получить желаемые результаты, лечение должно начаться своевременно, не допуская промедления. Иначе проблема может перейти в хроническую форму, и тогда последствия будут намного серьезнее. Курс терапии подбирают комплексный, так легче избавиться от симптомов.
При разных формах полиартрита есть различие в лечении:
- Инфекционному виду требуется терапия антибиотиками, чтобы убить возбудителя основной болезни.
- При подагрической форме назначается жесткое диетическое питание. Условием для выздоровления является и исключение физических нагрузок, психологических стрессов, переохлаждения организма.
- Терапия при ревматоидном виде предусматривает уменьшение длительности обострений. Используются медикаментозные средства. При повторном проявлении недуга больного направляют для лечения в стационар.
Помимо этого, одновременно с основным лечением применяются и иные мероприятия, укрепляющие общее состояние больного и помогающие справиться с болезненными факторами:
- Массирование определенных точек. Массажист пальцами давит на больные места. Этими действиями снимается напряженность мышц, и быстрее начинается выздоровление.
- Иглотерапией добиваются уменьшения отечности и снятия болей. По окончании курса иглоукалываний иммунитет усиливается, неблагоприятные факторы отступают.
- С помощью мануальной терапии проводится вытягивание суставов. Таким образом избавляются от напряженности суставов и помогают их вылечить.
- Фармакопунктура – это процедура по введению в пораженную область препаратов гомеопатии. Так лечится воспалительный процесс, убирается отечность, активируется иммунная система.
Выбор процедур зависит от формы болезни, ее стадии, других обстоятельств. Назначаются только врачом.
Медикаментозные препараты
Для борьбы с полиартритом применяются разнообразные медикаментозные препараты.

В первую очередь – это средства против воспалительных процессов. Принимают их в таблетированной форме или в виде внутримышечных инъекций в больную область. В начальной фазе дозировка лекарств усиленная, позже количество таблеток уменьшают, чтобы не появились нежелательные последствия.
Также пациентам выписывают нестероидные противовоспалительные лекарства. Они убирают воспаления и небольшие боли. Отличаются быстрым воздействием, побочные эффекты от них минимальные.
Из других медикаментов назначают кортикостероиды и противоревматические средства.
Помимо таблеток и уколов, применяют мази. Растирая поврежденные зоны, тем самым стимулируют работу кровотока, убирают воспаления, отечность.
Диета и правила питания
Немаловажное значение при полиартритах имеет диетическое питание. Самыми первыми продуктами, которые нужно свести к минимуму, являются сахар и соль. В остром течении болезни их полностью исключают из рациона. С осторожностью стоит употреблять сдобу.
В меню пациентов большое место отводится витаминам и минералам, то есть овощам и фруктам. Но не следует есть много цитрусов, чтобы не спровоцировать развитие аллергии.
Также в питании должны присутствовать продукты, содержащие кальций. Нужно подбирать молочную и кисломолочную продукцию с низким процентом жирности. Включены в диетпитание яйца, печень, мясо птиц, кролика. Большую пользу приносит морская рыба, рыбий жир.
В качестве напитков лучше применять травяные настои, компоты, кисели.
Запрещены для больных полиартритом жирные продукты, копченые, жареные, вредны напитки с газом.

Народные средства и рецепты
Наряду с официальными методами лечения, в качестве дополнения применяются методы народной медицины.
Существует много разных рецептов, которые убирают болевые приступы и останавливают обострения:
- Взять в равных частях шалфей, толокнянку, зверобой, корень аира, смешать. 1 ст. л. залить стаканом кипятка, томить на медленном огне четверть часа. Пить по 1 ст. 2 раза в сутки. Так готовятся отвары из других компонентов (кора крушины, хвощ полевой, шишечки можжевельника).
- Смешать крапиву, корень петрушки, березовые листья и фиалку в одинаковых пропорциях. Залить 1 ст. теплой воды, выдержать на водяной бане около 10 мин. Настаивать 30 мин. пить по ½ ст. по 4 раза в день.
Помимо этих, насчитывается огромная масса рецептов отваров и настоев на травах. Подходящие для каждого пациента поможет подобрать доктор, если к нему обратиться за помощью. Есть еще рецепты и для наружного применения. Они несложно готовятся в домашних условиях.
Используя их вместе с симптоматическим лечением, можно быстрее достичь выздоровления:
- Мазь из горчицы. Тщательно смешать камфару (50 г), порошок горчицы (50 г), спирт (50 мл), белок яиц (3 шт.). Изготовленной мазью смазывать пораженные зоны. Мазь держать в холодильнике.
- Мазь из желтка. Смешать желток (1 шт.), скипидар (1 ч. л.), уксус (1 ст. л.), затем хорошо все взбить. Смазывать кожу.
Среди народных средств – ванны из веток сосны и шишек, припарки с ромашкой, донником, хмелем.
Прогноз жизни
При незамедлительном обращении в лечебное учреждение и начатой терапии прогноз в большинстве случаев является благоприятным. Если же болезнь вовремя не распознана, она может перерасти в хроническую форму, а это не сулит ничего хорошего. Полиартрит опасен воспалительными процессами, которые разрушают суставы, ведут к ограничению движений, потере трудоспособности. Зачастую запущенные случаи заканчиваются инвалидностью, когда больной с трудом себя обслуживает.
Меры профилактики
Предотвратить развитие полиартрита не так сложно. Намного сложнее справиться с заболеванием. Важно следовать рекомендациям и выполнять профилактические мероприятия, тогда болезни можно избежать.
- Обязательна небольшая гимнастическая разминка после пробуждения.
- Прогулки на свежем воздухе.
- Ходить пешком как можно чаще.
- Заниматься спортом, лучше всего подходят занятия плаванием.
- При сидячем образе жизни устраивать паузы с короткими упражнениями.
- Не перегружать организм нагрузками.
- При первых признаках инфекционных заболеваний сразу же посещать врача.
- Стараться не переедать и следить за нормальным весом.
- Вести здоровый способ жизни без вредных привычек.
Эти советы должны прочно войти в жизнь каждого, и тогда вам не грозит никакая болезнь, а здоровье сохранится надолго.
Желтые и белые комочки в горле с неприятным запахом: причины, симптомы, лечение и профилактика
Ингода при прочищении горла или при кашле из горла вылетают белые комочки с . Некоторые их считают остатками еды, которые скопились в складках и углублениях, но это не совсем так.
Что же это за комочки, и главное, как их можно ликвидировать, не навредив своему здоровью? В статье вы найдете причины, описание и фото белых и желтых шариков из горла с неприятным запахом.
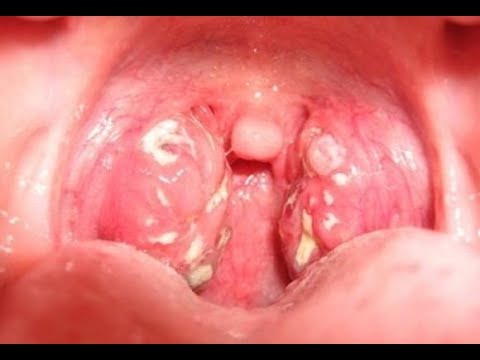
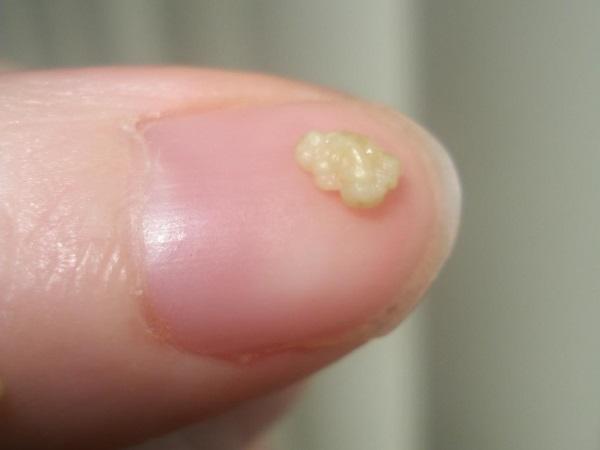
Белые неприятно пахнущие шарики в миндалинах
 Это тонзиллярные пробки или камни, они формируются в лакунах – углублениях миндалин. Цвет, величина, форма, консистенция их зависит от состава. Чаще всего наблюдаются белые комочки мягкой консистенции, в некоторых случаях, если в составе есть соединения кальция, комочки могут быть плотными.
Это тонзиллярные пробки или камни, они формируются в лакунах – углублениях миндалин. Цвет, величина, форма, консистенция их зависит от состава. Чаще всего наблюдаются белые комочки мягкой консистенции, в некоторых случаях, если в составе есть соединения кальция, комочки могут быть плотными.
Белые комочки в лакунах образуются из отшелушившихся старых клеток слизистой, бактерий и незначительного количества остатков еды. Иногда в состав комочков входит гной, и тогда они приобретают неприятный запах и желтоватый оттенок.
Следует знать! Когда белые и желтые комочки появляются, у человека наблюдается ощущение присутствия инородного тела в области гланд, першение в горле и неприятный запах изо рта.
Причины появления
Специалисты утверждают, что появление белых комочков в горле – это следствие воспалительного процесса, например, хронического тонзиллита. Это инфекционная патология, которая развивается на фоне слабого иммунитета.
Провокаторами могут выступать:
- не долеченные до конца ангины;
- частое употребление холодных напитков;
- ОРВИ и ОРЗ;
- курение;
- алкоголизм;
- стрессы;
- отсутствие режима труда и отдыха;
- плохая экология;
- работа на вредном производстве.
 Хронический тонзиллит вызывают в основном стрептококки и стафилококки, но иногда этот процесс могут спровоцировать:
Хронический тонзиллит вызывают в основном стрептококки и стафилококки, но иногда этот процесс могут спровоцировать:
- хламидии;
- микроплазмы;
- вирусы;
- грибки Кандида.
Однако точные причины появления в горле белых комочков до конца не известны, так как у одних людей они появляются в период обострения тонзиллита, а у других нет.
Согласно статистике, чаще белые комочки возникают в горле у мужчин.
Желтые гнойные комки
Желтый цвет комочков свидетельствует о гнойном процессе. Поэтому очень важно не запускать воспалительные процессы горла и лечить их своевременно и качественно. Если терапия отсутствует, к лейкоцитам, которые окружают бактерии, присоединяются соли кальция и магния, и тогда комочки становятся твердыми.
Возможные осложнения
Так как функция миндалин барьерная – они защищают нижние дыхательные пути от проникновения в них патогенной флоры, сбой в их работе может повлечь за собой большое количество негативных последствий. Кроме того, здоровые миндалины принимают непосредственное участие в синтезе лимфоцитов и в регуляции иммунных процессов. Когда миндалины поражены, они начинают работать против собственного организма, и поражать органы-мишени:
 сердце – сбои ритма, миокардит, эндокардит, тонзиллокардиальный синдром и прочее;
сердце – сбои ритма, миокардит, эндокардит, тонзиллокардиальный синдром и прочее;- почки – нефрит, пиелонефрит, гломерулонефрит;
- печень – холецистит, токсический гепатит;
- суставы;
- мочеполовые органы.
Также могут развиваться такие системные патологии как:
- ревматизм;
- псориаз;
- полиартрит;
- нейродермит и так далее.
В некоторых случаях патология может осложняться перитонзиллярным абсцессом, который требует незамедлительного лечения в условиях стационара.
Важно! После ангины или тонзиллита нужно через пару недель обязательно сдать кровь и пройти кардиограмму, чтобы исключить приобретение еще одного хронического заболевания на фоне тонзиллита.
Симптоматические проявления
Хронический тонзиллит сопровождается следующими признаками:
 Отхаркивание белых или гнойных комочков со зловонным запахом. Белые и желтые зловонные шарики отхаркиваются не только при кашле и чихании, но иногда даже при обычном разговоре. В большинстве случаев они имеют размер не больше спичечной головки, но могут быть и достаточно крупными.
Отхаркивание белых или гнойных комочков со зловонным запахом. Белые и желтые зловонные шарики отхаркиваются не только при кашле и чихании, но иногда даже при обычном разговоре. В большинстве случаев они имеют размер не больше спичечной головки, но могут быть и достаточно крупными.- На поверхности миндалин можно наблюдать белые бляшки, но бывает, что они сосредотачиваются в глубоких слоях, и остаются незаметными.
- Пациент жалуется на постоянное першение в горле, особенно по утрам, иногда этот симптом может быть выражен так ярко, что человек начинает задыхаться.
- Боль в горле и покраснение мешает человеку нормально проглатывать слюну, а затем пищу и воду.
- Дискомфортное ощущения присутствия инородного тела в области миндалин, многие жалуются на ощущения большого комка в горле.
- Неприятный запах из ротовой полости, чаще всего он настолько выражен, что его ощущаются окружающие люди.
- Увеличение шейных лимфатических узлов.
- Общее недомогание, ломота.
- Непродуктивный кашель – человек старается откашляться, но у него не всегда получается.
Далеко не всегда при кашле откашливаются белые комочки, это может быть и густая слизкая масса. Из-за ее желеобразной консистенции ее сложно полностью откашлять. Однако человека могут и не беспокоить какие-либо другие признаки, кроме отходящих из горла комочков.
Фото
На фото можно увидеть примеры проявления комочков:
Почему от них надо избавляться?
Поскольку наличие белых комочков в горле негативно отражаются на состоянии иммунной системы человека, и они могут дать толчок для развития осложнений и хронических патологий органов-мишеней, избавляться от них нужно обязательно.
Имейте ввиду! Помимо перечисленных выше осложнений, в ротовой полости нарушается баланс микрофлоры, и патогенные микроорганизмы начинают активно размножаться. При этом они могут проникать в органы пищеварительного тракта, и провоцировать язву, дисбактериоз и прочие патологии.
К какому врачу обращаться при выделениях?
При обнаружении белых или желтых комочков, отхаркивающихся из горла или находящихся на поверхности миндалин, нужно посетить педиатра или терапевта. Специалист проведет осмотр, и при необходимости даст направление к ЛОРу или инфекционисту.
Общий подход к терапии
 Для уточнения диагноза пациенту назначается:
Для уточнения диагноза пациенту назначается:
- общий анализ крови;
- иммунограмма;
- ЭКГ;
- анализ мочи;
- мазок из глотки.
По результатам данных исследований врач может определить степень тяжести патологии и подобрать адекватную ситуации схему лечения.
Больной должен быть готов к тому, что лечение будет довольно длительным и комплексным. Схема лечения назначается сразу в нескольких направлениях:
- укрепление иммунной системы;
- полоскания и промывания горла;
- воздействие антибактериальными препаратами;
- физиотерапия.
Прежде чем лечить хронический тонзиллит необходимо избавиться от кариеса, так как кариозные зубы – это еще один источник инфицирования.
Кроме того, нужно наладить питание и пересмотреть режим дня. Рекомендуется следующее:
- больше проводить времени на свежем воздухе;
 употреблять больше овощей, фруктов, морепродуктов;
употреблять больше овощей, фруктов, морепродуктов;- принимать витаминные комплексы, особенно в осенне-зимний период;
- спать достаточное количество времени.
Неплохо посетить морской курорт.
Промывание с помощью шприца
Этот метод хоть и стар, но очень эффективен и распространен, особенно в районных поликлиниках. Процедура проводится следующим образом:
- К шприцу прикрепляется латунный сменный наконечник.
- Гортань пациента обрабатывается липокаином для уменьшения неприятных ощущений.
- Производится орошение лакун специальным раствором, с помощью которого гнойные пробки, белые комочки, бактерии и продукты их жизнедеятельности вымываются.
Процедура длится 10 минут и считается травмоопасной, так как канюлей можно повредить слизистую, если пациент дернется или если врач не имеет достаточно опыта. Кроме того, она будет сложной для тех, у кого рвотный рефлекс выражен особенно сильно. Более того, чтобы промыть извилистые ходы, одной процедуры будет недостаточно, потребуется 6-10 сеансов, но через пару процедур пациент будет легче их переносить.
Промывание с помощью аппарата Тонзилор
Вакуумное промывание при помощи аппарата Тонзилор – это более щадящий способ избавления от пробок и белых комочков. В этом случае используется ультразвук. Полный курс – 5 процедур, во время которых содержимое миндалин отсасывается.
Важно! Ремиссия после аппаратного промывания может длиться пару лет, а если в это время активно повышать иммунитет, то о белых комочках с неприятным запахом можно будет забыть навсегда.
Как проводится физиотерапия?
 Промывание миндалин дает очень хороший эффект, если его сочетать с физиотерапевтическим лечением. Главной задачей физиотерапии является восстановить правильную работу миндалин и улучшить кровоснабжение лимфоузлов. Курс лечения – 10-12 процедур. Самыми популярными методами являются:
Промывание миндалин дает очень хороший эффект, если его сочетать с физиотерапевтическим лечением. Главной задачей физиотерапии является восстановить правильную работу миндалин и улучшить кровоснабжение лимфоузлов. Курс лечения – 10-12 процедур. Самыми популярными методами являются:
- Ультразвук. Этот метод имеет ряд противопоказаний, но он абсолютно безболезненный и хорошо купирует воспалительный процесс в миндалинах.
- Прогревание УВЧ. Ликвидирует отечность в зоне гланд и лимфатических узлов.
- УФ-облучение. Воспалительный процесс снимается при помощи ультрафиолетового излучения.
- Лазерная терапия. На миндалины воздействуют лазером, что приводит к полной ликвидации отечности и воспаления. Противопоказаний у метода нет.
Также могут быть рекомендованы ингаляции, электрофорез, магнитотерапия.
Медикаментозные средства
Медикаментозная терапия для укрепления иммунной системы предполагает прием следующих препаратов:
- Левамизол.
- Иммунофан.
- Изопринозин.
- Метилурацил.
- Бемитил.
- Иммуномакс.
Обратите внимание! Что касается витаминов, в основном назначается комплекс витаминов с большим содержанием витамина С. Также могут быть назначены антибактериальные средства, но только после анализа на чувствительность бактериальной флоры на компоненты препаратов.
Пока проводится тест на резистентность, пациенту назначаются антибиотики цефалоспориновой группы:
 Цефепи.
Цефепи.- Цефтиаксон.
Дозировка и длительность приема антибактериальных средств назначается только врачом.
Если консервативное лечение оказывается неэффективным, больному рекомендуется хирургическое вмешательство.
Лечение в домашних условиях
Если патология протекает в легкой форме, врач может посоветовать лечить ее в домашних условиях с помощью лекарственных средств или средств народной медицины. Однако, назначать их должен только специалист. Мероприятия, которые можно проводить дома:
- Промывание горла. Для этого можно использовать раствор Фурацилина, слабый раствор йода, раствор перекиси водорода, настой шалфея или ромашки. Жидкость нужно набрать в шприц без иглы, и направить струю на миндалины. Для того, чтобы жидкость не попала в дыхательные пути, голову следует наклонять вниз над раковиной. Процедуру проводят 5 раз в сутки, после нее не разрешается пить и принимать пищу в течение 40 минут.
- Ингаляции. Используются травяные отвары и настои – кора дуба, шалфей, эвкалипт, ромашка. В нагретую в посуде воду добавляется отвар лекарственных трав или несколько капель эфирного масла. Необходимо наклониться над посудой и накрыть голову полотенцем. Дышать надо глубоко, ртом. Лучше такие процедуры проводить перед сном. При повышенной температуре ингаляции запрещены.
- Полоскание горла. Незаменимые помощники в борьбе с белыми комочками в горле – это йод, соль и сода.
- Укрепление иммунной системы. Рекомендуется настойка эхинацеи или элеутерококка.
Что делать нельзя?
 Некоторые люди пытаются избавиться от комочков на миндалинах без помощи медиков, используя подручные средства. Делать это категорически запрещено!
Некоторые люди пытаются избавиться от комочков на миндалинах без помощи медиков, используя подручные средства. Делать это категорически запрещено!
Это может привести к травме слизистой, что существенно ухудшит течение патологии, обеспечив патогенной флоре благоприятную среду для размножения. Если бактерии попадут в кровь, они разнесутся ее током по всему организму, что может повлечь за собой самое страшное – заражение крови.
Профилактика
Чтобы предупредить развитие хронической формы тонзиллита, нужно:
- 2-4 раза в год промывать миндалины специальными растворами, которые назначит врач;
- укреплять иммунную систему;
- вести здоровый образ жизни;
- больше гулять на свежем воздухе;
- правильно питаться;
- своевременно лечить все воспалительные процессы в горле.
Полезное видео
На видео вы увидите, как избавиться от тонзиллитных пробок:
Несмотря на своевременную терапию и профилактические мероприятия хронический тонзиллит может периодически обостряться. В этом случае отказываться от хирургического лечения не стоит, так как не устраненный хронический воспалительный очаг будет постоянно представлять потенциальную угрозу для здоровья.
 сердце – сбои ритма, миокардит, эндокардит, тонзиллокардиальный синдром и прочее;
сердце – сбои ритма, миокардит, эндокардит, тонзиллокардиальный синдром и прочее; Отхаркивание белых или гнойных комочков со зловонным запахом. Белые и желтые зловонные шарики отхаркиваются не только при кашле и чихании, но иногда даже при обычном разговоре. В большинстве случаев они имеют размер не больше спичечной головки, но могут быть и достаточно крупными.
Отхаркивание белых или гнойных комочков со зловонным запахом. Белые и желтые зловонные шарики отхаркиваются не только при кашле и чихании, но иногда даже при обычном разговоре. В большинстве случаев они имеют размер не больше спичечной головки, но могут быть и достаточно крупными. употреблять больше овощей, фруктов, морепродуктов;
употреблять больше овощей, фруктов, морепродуктов; Цефепи.
Цефепи.