ВИЧ и псориаз
Псориаз при ВИЧ-инфекции. Лечение и профилактика
Псориаз является воспалительным состоянием,вызывающим изменения кожи. Псориаз поражает от 1% до 3% людей с ВИЧ . Симптомы псориаза могут проявляться на ранних или поздних стадиях ВИЧ- инфекции.
В этой статье мы рассмотрим связь между псориазом и ВИЧ и рассмотрим симптомы, методы лечения и профилактику псориаза для людей, живущих с вирусом иммунодефицита человека.
Связь между псориазом и ВИЧ
Достижения в лечении ВИЧ, включающие антиретровирусную терапию, теперь означают, что продолжительность жизни большинства людей с вирусом примерно такая же, как и у населения в целом.
Тем не менее, люди с ВИЧ более подвержены развитию сопутствующих заболеваний и инфекций, которые еще называют . Поэтому, с началом приема антиретровирусных препаратов, у некоторых людей могут развиваться воспалительные состояния, такие как псориаз. Врачи называют этот тип состояния воспалительной реакцией иммунного восстановления.
Воспалительная реакция иммунного восстановления затрагивает примерно 20% людей, после начала антиретровирусной терапии.
В случае псориаза сильная антиретровирусная терапия и ослабленная иммунная система, которую вызывает ВИЧ, иногда могут осложнить его лечение. Однако, иногда антиретровирусная терапия может наоборот улучшить симптомы псориаза.
Люди могут также испытывать проблемы с кожей как общий некоторых лекарств против ВИЧ.
Симптомы псориаза
Симптомы псориаза варьируются от человека к человеку и зависят от его типа. Симптомы псориаза обычно выглядят следующим образом:
- красные пятна с серебристыми чешуйками;
- сухая кожа;
- потрескавшиеся и кровоточащие кожные покровы;
- зуд;
- боль;
- точечные углубления и пятнистость ногтевых пластин;
- утолщенные и крошащиеся ногти.
В дополнение к кожным симптомам у некоторых людей с псориазом опухают и болят суставы. Такую форму псориаза врачи называют псориатическим артритом. Данная форма развивается примерно у 30% людей с псориазом.
Признаки и симптомы псориаза могут накапливаться в течение нескольких недель или месяцев, до наступления улучшения или исчезновения симптомов (ремиссии).
Стоит отметить, что псориаз не является заразным. Люди не могут им заразиться, прикасаясь к человеку с данным заболеванием или используя общие полотенца или предметы личной гигиены.
Псориаз является аутоиммунным заболеванием. Это означает, что он возникает, когда иммунная система по ошибке атакует клетки кожи. Затем тело начинает ускорять процесс образования новых клеток кожи, что вызывает появление чешуек и пятен, которые характеризуют псориаз.
Антиретровирусная терапия при псориазе
Во многих случаях лекарства, используемые для лечения ВИЧ, также могут ослабить симптомы псориаза.
Согласно исследованию, опубликованному в зарубежном журнале Lancet Infecious Diseases, большинство людей с ВИЧ и псориазом имеют улучшения благодаря антиретровирусной терапии.
имеет решающее значение для каждого человека с ВИЧ. Лечение может:
- уменьшить симптомы ВИЧ;
- минимизировать риск возникновения оппортунистических инфекций и других осложнений;
- замедлить прогрессирование вируса;
- предотвратить передачу вируса другим людям.
Как только в крови человека становится в тестах, ВИЧ становится не передаваемым.
Лечение псориаза при ВИЧ
Борьба с псориазом у людей с ВИЧ может стать сложной задачей для врачей. Все потому, что некоторые методы лечения тяжелого псориаза, известные как системные методы лечения, подавляют иммунную систему. А как известно, все, что подавляет иммунную систему, опасно для людей с ВИЧ, поскольку вирус уже подавляет иммунную систему и повышает вероятность возникновения инфекций.
Однако в обзоре существующих исследований по ВИЧ и псориазу за 2018 год сообщается, что пациентам с ВИЧ и псориазом могут прописываться следующие препараты:
- Адалимумаб;
- Циклоспорин;
- Этанерцепт;
- Инфликсимаб;
- Метотрексат.
Однако системное лечение подходит не всем, поэтому необходимо обратиться к лечащему врачу для того, чтобы найти лучший план лечения, подходящий именно Вам.
При лечении псориаза положительный эффект могут оказывать специальные крема и мази. Некоторые из них доступны без рецепта врача, в то время как другие продаются только при наличии рецепта. Варианты кремов и мазей включают в себя:
- антибактериальное мыло;
- ингибиторы кальциневрина;
- каменноугольная смола;
- кортикостероидные крема;
- увлажняющие лосьоны;
- салициловая кислота;
- крема с содержанием витамина D;
- ретиноидные препараты.
Также, лечение псориаза может включать в себя фототерапию (воздействие на кожу ультрафиолетовых лучей), в качестве дополнительной меры. Однако, фототерапия может вызвать побочные эффекты, такие как, сухость кожи и тошноту.
В качестве домашних процедур для уменьшения симптомов и облегчения дискомфорта при псориазе можно использовать следующие средства;
- гель алоэ вера
- кокосовое масло
- пищевые добавки, содержащие Омегу-3;
- увлажняющий лосьон;
- теплые ванны с овсянкой или морской солью.
Профилактика псориаза при ВИЧ
Предотвратить возникновение псориаза невозможно, однако, человек способен предотвратить вспышки данного заболевания, избегая провоцирующих факторов.
Минимизация воздействия факторов, провоцирующих псориаз, помогает снизить риск его развития или уменьшить количество и тяжесть вспышек.
Факторы, провоцирующие возникновение псориаза могут включать в себя:
- пищевая аллергия;
- употребление алкоголя;
- инфекции, ослабляющие иммунную систему, в том числе острый фарингит, бронхит и тонзиллит;
- дефицит питательных веществ, таких как витамин D;
- повреждение кожи, например, укусы насекомых или солнечные ожоги;
- курение;
- стресс и состояние беспокойства;
- использование определенных лекарств, в том числе лекарств от малярии, высокого кровяного давления и биполярного расстройства;
- изменения погоды.
Два тяжёлых, неизлечимых заболевания уносят жизни людей ежедневно во всём мире. Но когда ВИЧ и псориаз появляются у одного человека, проблема становится не просто большой, а глобальной. Как протекают эти процессы? Что можно сделать в такой ситуации дома?
Совместимы ли псориаз и ВИЧ-инфекция
У таких заболеваний, как ВИЧ и псориаз, две общие характеристики – проблемы с иммунной системой.
Не удивительно, что человек, являющимся носителем СПИДА, может быть обсыпан псориатическими .
В большинстве случаев на них появляются пузырьки, гнойники. Тело отекает.
Часто у ВИЧ инфицированных развивается , причём очень быстро.
Так как больные СПИДом не могут сопротивляться различным инфекциям, псориаз при ВИЧ-инфекции протекает крайне тяжело, практически в постоянном рецидиве.
Ни в коем случае нельзя проводить лечение при ВИЧ, герпеса, гепатита, псориаза с помощью .
Таким больным крайне не рекомендуется появляться на пляже или посещать .
Был ВИЧ, прибавился псориаз
По статистике псориаз при ВИЧ-инфекции – дело обычное, это никого не удивляет. Но вот обратная последовательность встречается крайне редко.
Многие учёные обратили на это внимание. По мнению одних, псориазники больше других рискуют заразится СПИДом через открытые раны, мнение других полярно.
Сомнение вызвало то, что псориаз и ВИЧ при лечении не позволяли использовать некоторые препараты.
Назначая их от псориатических бляшек, врачи наблюдали нейтрализацию медикаментов, которыми боролись со СПИДом.
Остаются необъяснимыми данные статистики, по которым можно видеть, что больные псориазом практически не инфицируются ВИЧ. Этого пока наука объяснить не может.
Как дома бороться с псориазом ВИЧ-инфицированным
Можно ли производить лечение псориаза при ВИЧ в домашних условиях? Именно потому, что действие препаратов против псориаза нейтрализуют некоторые лекарства против ВИЧ, врачи не рекомендуют пользоваться общепринятыми средствами от псориатических высыпаний.
Существуют рецепты народной медицины, действие которых основано на повышении иммунитета и снижение симптоматики псориаза.
Несмотря на то, что у этих недугов много общего, псориаз и вич лечение предполагают разное.
Чтобы уменьшить бляшки, особенно гнойные, требуются самодельные средства на основе , серы, .
Добавлять эти вещества можно в вазелин или сливочное масло, доведённое до кипения и остуженное.
Проводить лечение псориаза при ВИЧ в домашних условиях можно с использованием отвара:
- ,
- крапивы,
- ромашки,
- подорожника.
Сухие ингредиенты возьмите по 1 чайной ложке и заварите крутым кипятком.
- Настаивайте 1 час.
- Делайте компрессы или ванночки.
- Сок чистотела или можно наносить в чистом виде на гнойные очаги.
Лечиться дома от псориатического артрита или псориазных бляшек, если поставлен диагноз СПИД, нужно с большой осторожностью.
Применив новое средство, необходимо наблюдать реакцию организма.
При этом важно не только визуальное наблюдение, но и результаты .
При использовании нового метода обязательно наблюдайтесь у врача.
Псориаз у больного с вич
 Вирус иммунодефицита человека, или ВИЧ, представляет собой заболевание, которое резко снижает защитные функции организма. В результате пациент чаще подвергается воздействию со стороны других патологий.
Вирус иммунодефицита человека, или ВИЧ, представляет собой заболевание, которое резко снижает защитные функции организма. В результате пациент чаще подвергается воздействию со стороны других патологий.
Нередко при ВИЧ у людей встречается псориаз, так как одной из причин возникновения последнего недуга является слабая иммунная система. Причем ее поражение возникает вследствие как передачи мутированного гена от одного или обоих родителей ребенку, так и сторонних факторов. Не последнюю роль в этом играет ухудшение экологической обстановки. Данный факт подтверждает мировая статистика, свидетельствующая о все возрастающем количестве людей, которые обращаются к врачам с кожными заболеваниями.
Обычно псориаз, передавшийся по наследству от родителей, проявляет себя в возрасте от 20 до 30 лет. Вторая форма недуга развивается у людей, перешагнувших 40-летний порог. Причем в основном поражается кожа, расположенная возле суставов, и ногти.
Прежде чем разбираться в вопросе, как ВИЧ может повлиять на течение псориаза, следует определиться с тем, что конкретно приводит к возникновению кожного заболевания, и как оно проявляет себя.
 Помимо наследственности, псориаз развивается по ряду других причин.
Помимо наследственности, псориаз развивается по ряду других причин.
- Механического повреждения кожного покрова. Это могут быть укусы насекомых, раны, ожоги и многое другое.
- Стресс и нервное перенапряжение. В последнее время участились случаи появления высыпаний на поверхности кожи, к которым привели указанные причины. Статистика свидетельствует, что наибольшее распространение псориаз получил у людей, потерявших недавно близких людей. Также огромную роль в появлении заболевания играет нервная работа.
- Лекарства. Часть препаратов негативно сказывается на защитной функции организма и работе внутренних органов. При длительном приеме лекарств нередко на коже появляются псориатические бляшки.
- Вирусные и инфекционные заболевания.
 Алкоголизм. Длительное потребление алкогольных напитков также приводит к снижению защитных функций организма.
Алкоголизм. Длительное потребление алкогольных напитков также приводит к снижению защитных функций организма.- Воздействие химических веществ на кожу.
- Беременность. При беременности нарушается гормональный фон. Кроме того, вынашивание ребенка всегда связано с повышенным нервным напряжением.
Что касается ВИЧ, то он не только выступает в качестве одной из причин возникновения псориаза, но и ухудшает течение кожной патологии.
Важно отметить, что большинство указанных выше факторов выступают лишь как катализаторы: они, оказывая воздействие на организм, способствуют развитию недуга. Современная медицина не может дать точный ответ на вопрос, что из-за чего возникает псориаз. Единственным доказанным фактом является то, что патология не заразна. То есть, она не передается бытовым или половым путем. Считается, что только комплексное влияние сторонних факторов приводит к поражению кожных покровов.
 Недуг проявляет по-разному. Клиническая картина, а также ее сила, определяется особенностями организма отдельного пациента, наличием сопутствующих заболеваний и других факторов.
Недуг проявляет по-разному. Клиническая картина, а также ее сила, определяется особенностями организма отдельного пациента, наличием сопутствующих заболеваний и других факторов.
Среди часто встречающихся симптомов выделяется следующее:
- расслоение ногтевой пластины с разрушением ее структуры;
- растрескивание кожи, из-за чего возникает болевой синдром;
- появление гнойников;
- шелушение кожи в местах поражения;
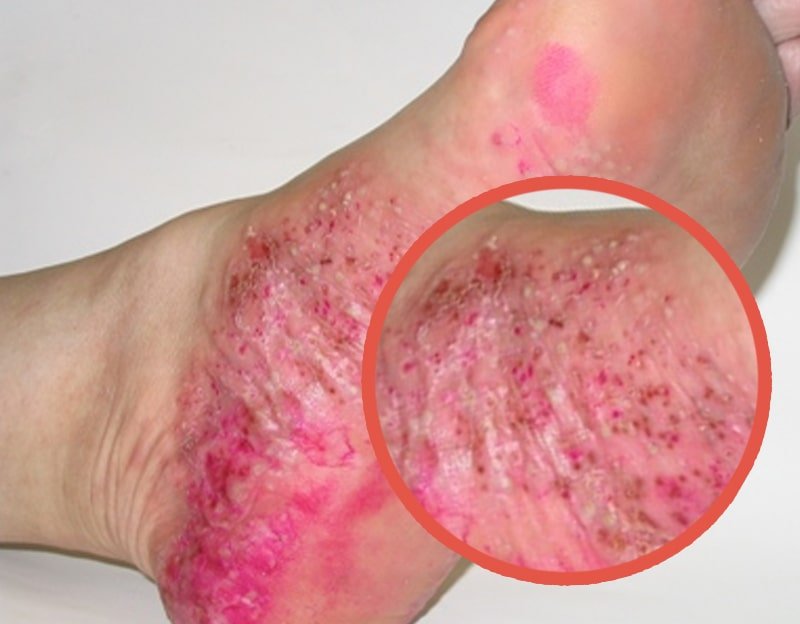
- появление волдырей, обычно локализованных на ступнях и ладонях;
- зуд в местах образования красных пятен, имеющих выпуклую форму и покрытых белесыми чешуйками.
Так как патология резко ухудшает внешний вид больного, последний часто впадает в депрессивное состояние, тем самым ухудшая течение недуга. Когда заболевание затрагивает ногти и суставы, то речь идет уже об осложнениях. О наступлении подобных последствий свидетельствует высокая температура.
 Псориаз при внешнем осмотре не всегда можно отделить от других дерматитов. Для этих целей применяется соскабливание бляшек. Если на их поверхности появляются капли крови, похожие на росу, то диагностируется псориатическое поражение кожи.
Псориаз при внешнем осмотре не всегда можно отделить от других дерматитов. Для этих целей применяется соскабливание бляшек. Если на их поверхности появляются капли крови, похожие на росу, то диагностируется псориатическое поражение кожи.
Прежде чем начинать лечение, пациент должен оградить себя от воздействия провоцирующих факторов. В частности, ему необходимо как можно меньше подвергать себя стрессу, перейти на здоровое питание и больше находиться на свежем воздухе.
Для лечения псориаза на ранних стадиях применяются различные мази и лосьоны. Их наносят на пораженные места, за счет чего снижаются зуд и болевой синдром. Такие средства содержат в своем составе оксид цинка, деготь, борную и салициловую кислоты. В некоторых случаях назначаются гормональные препараты. Но они имеют множество побочных последствий, поэтому применение таких лекарств возможно только после консультации с врачом.
Лечение сложных форм псориаза проводится посредством фототерапии. Данный метод предполагает облучение пораженных участков кожи ультрафиолетом. Оно усиливает иммунную защиту и снимает воспаление.
 Дополнительно возможно назначение внутривенных и внутримышечных инъекций. Они отличаются высокой токсичностью, из-за чего к ним прибегают только в крайних и запущенных случаях.
Дополнительно возможно назначение внутривенных и внутримышечных инъекций. Они отличаются высокой токсичностью, из-за чего к ним прибегают только в крайних и запущенных случаях.
Согласно статистике, ВИЧ чаще приводит к развитию псориаза, чем второй недуг к появлению первого. Ученые отмечают, что у людей, чья кожа покрыта мелкими ранами, находится в группе риска заражения вирусом. Однако такого мнения придерживаются не все специалисты.
Определенные сомнения возникают при лечении обеих патологий. К примеру, часть препаратов позволяет хорошо справиться с симптомами псориаза, но одновременно с этим нейтрализует действие лекарств, принимаемых при ВИЧ. В целом, любые формы дерматита очень редко становится причиной проникновения в организм вируса иммунодефицита человека.
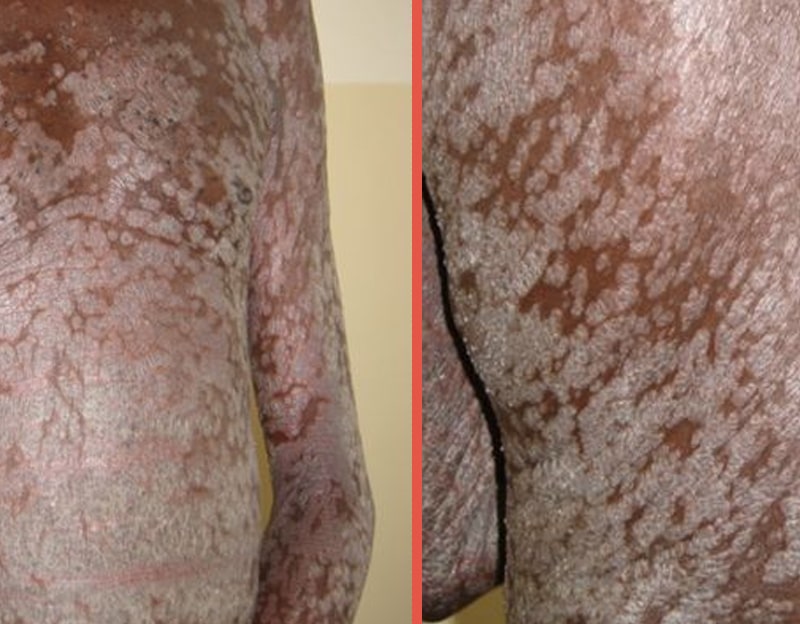
Если же псориаз диагностирован уже у инфицированного, то прогноз обычно в таких случаях негативный. Данная форма заболевания протекает очень сложно. В основном поражается большая часть кожного покрова. Поражение происходит постепенно. Сначала появляются небольшие бляшки, которые со временем сливаются между собой, увеличивая площадь поражения.
При ВИЧ чаще всего возникает пустулезный псориаз. Для него характерно появление на коже пузырьков, или пустул, заполненных прозрачной жидкостью. На теле начинают формироваться отеки. При проникновении в организм вторичных инфекций кожа покрывается гнойниками.
Одним из основных осложнений при ВИЧ является псориатический артрит. При таком заболевании происходит поражение суставов с последующей их деформацией. Чем сильнее поражение кожи, тем более выраженным является артрит. Важно понимать, что быстрое прогрессирование данного недуга при отсутствии артропатии или генерализированного псориаза свидетельствует о наличие вируса иммунодефицита человека. Больному в таком случае рекомендуется как можно быстрее сдать анализ крови.
Несмотря на то, что псориаз излечивается посредством ультрафиолетового облучения, в сочетании с ВИЧ этот подход необходимо исключить из терапии. Так, больной должен отказаться от посещения соляриев, а также меньше времени проводить на солнце. Естественно, следует снизить вероятность механических повреждений кожи.
 Если псориаз развивается уже у инфицированного человека, то лечение патологии становится малоэффективным. Результатов либо нет совсем, либо они незначительны. То есть, симптомы со временем ухудшаются. Терапия данной формы заболевания предполагает применение противовирусных препаратов, назначаемых ВИЧ-инфицированным. Они позволяет несколько уменьшить клиническую картину псориаза. Однако такое лечение не всегда может спасти человека от развития генерализированной формы недуга, о чем было сказано выше.
Если псориаз развивается уже у инфицированного человека, то лечение патологии становится малоэффективным. Результатов либо нет совсем, либо они незначительны. То есть, симптомы со временем ухудшаются. Терапия данной формы заболевания предполагает применение противовирусных препаратов, назначаемых ВИЧ-инфицированным. Они позволяет несколько уменьшить клиническую картину псориаза. Однако такое лечение не всегда может спасти человека от развития генерализированной формы недуга, о чем было сказано выше.
Псориаз, по сути, представляет собой аутоиммунное заболевание, так как его развитию способствуют некоторые клетки, составляющие иммунную систему организма. Иными словами, для лечения кожной болезни требуется подавление иммунитета. В свою очередь, вирус иммунодефицита человека как раз и «занимается» этим. Казалось бы, последний недуг должен облегчать течение первого. Но на самом деле, ситуация возникает диаметрально противоположная. И ученые пока не могут дать ответ, почему так происходит.
Причем в медицинской практике отмечены случаи, когда псориаз практически полностью исчезал у ВИЧ-инфицированных. Однако такой способ лечения кожного заболевания ни один врач не рекомендует проводить.
Если у пациента диагностируется рассматриваемое сочетание патологий, то, в первую очередь, врач меняет препараты с целью исключения вероятности подавление действия одних лекарств другими. В домашних условиях для снятия зуда можно использовать отвар, приготовленный из ромашки, чистотела, крапивы и подорожника.
В целом, одновременное лечение псориаза у инфицированных пациентов проводится с особой осторожностью и при обязательном участии врача, который постоянно оценивает реакцию организма на действие определенного препарата.
По материалам kaklechitpsoriaz.ru
Статистика выявляет сложные взаимоотношения псориаза и ВИЧ-инфекции. Эти болезни не исключают друг друга, но результат их симбиоза зависит от того, какая болезнь возникла первой, и каким было лечение.
Псориаз окружен чрезмерным количеством мифов и заблуждений. Одно из них заключается в представлении о несовместимости этой болезни и вируса СПИДа. Медицинская практика не может ни подтвердить, ни опровергнуть это убеждение в полной мере.
Два этих диагноза имеют одну общую черту: при обоих заболеваниях страдает иммунная система, а именно – Т-лимфоциты. При ВИЧ-инфекции Т-лимфоциты становятся мишенью вируса, при псориазе их функция страдает в силу внутренних причин.
Гипотеза об особом взаимодействии двух заболеваний всплывала давно, и медики уделили много внимания этому вопросу. В 2015 г. российские ученые О. Б. Немчанинова и А. А. Бугримова провели соответствующее исследование на базе Новосибирского областного кожно-венерологического диспансера.
Исследование показало, что распространенность псориаза среди пациентов, зараженных ВИЧ, составляет 6,4% – это не выше, чем среди всех прочих людей. Но среди тех, у кого наблюдались обе болезни, выявились определенные закономерности:
- У 26,3% пациентов обнаружение антител к вирусу иммунодефицита совпало с первым проявлением дерматоза.
- У 31,6% больных антитела выявлены до появления симптомов псориаза.
- 42,1% обследованных болели дерматозом задолго до того, как у них обнаружилась ВИЧ-инфекция.
Эти наблюдения наглядно демонстрируют, что хронология начала болезней может быть любой: и больной псориазом человек заражается вирусом иммунодефицита, и ВИЧ-инфицированные заболевают псориазом, причем произойти это может на любой стадии.
С такими выводами согласны не все ученые и практикующие врачи. Некоторые из них говорят о повышенной опасности заражения ВИЧ при псориазе. Ведь этот вирус передается через кровь, и плохо заживающие раны при дерматозе создают опасные «входные ворота» для него.
Также опасными считаются псориатические поражения кожи полового члена, учитывая половой путь передачи инфекции. Клинических исследований, подтверждающих или опровергающих данную гипотезу, пока не проведено.
Вопреки распространенному заблуждению, защитить от появления ВИЧ-инфекции псориаз не способен, но повлиять на развитие болезни может. Об этом свидетельствуют результаты исследования, проведенного группой американских ученых во главе с доктором Цоем.
Было обследовано 1 700 пациентов, больных этим дерматозом, и 4000 не имевших такого диагноза. В обеих группах было выявлено много носителей вируса иммунодефицита человека, но среди страдающих псориазом не было ни одного случая перехода ВИЧ-инфекции в стадию СПИДа, в то время как среди испытуемых, не имевших аутоиммунного заболевания, подобные случаи редкостью не были.
В упоминавшемся выше исследовании новосибирских ученых выявлена обратная закономерность. У 78,9% пациентов, страдающих обоими заболеваниями, псориаз протекал в облегченной форме.У некоторых пациентов проявления болезни ограничивались бляшками в области локтевых суставов, не причинявших больным особого беспокойства. Только у 21,1% выявили тяжелые поражения.
Подобные явления объясняются особенностями болезней, затрагивающих иммунную систему. Если ВИЧ подавляет иммунитет, уничтожая Т-лимфоциты, то при дерматозе, напротив, иммунная система работает слишком интенсивно, атакуя собственные клетки организма.
Возникает своеобразное соперничество, выгодное для больного. Атакуя иммунную систему, вирус ослабляет симптомы дерматоза. В то же время усиленное производство иммунных клеток препятствует инфекции достичь стадии иммунодефицита.
К сожалению, ВИЧ и псориаз не всегда бывают «соперниками». Из медицинской практики известно много случаев, когда эти болезни становились «союзниками», и это не приносило больным ничего положительного. У некоторых пациентов обострения дерматоза возникают на фоне снижения количества Т-лимфоцитов, а время отсутствия ремиссий варьируется от двух месяцев до двух лет.
При диагностировании обоих болезней врачи ожидают неблагоприятного развития событий:
- увеличения количества псориатических бляшек;
- возникновения пустулезной формы псориаза;
- появления подкожных отеков;
- скорого развития псориатического артрита.
Ситуацию осложняют патогенные микроорганизмы, проникающие в кровь больного через пустулы. Иммунная система, пораженная вирусом, не защищает организм от них, и патологические процессы развиваются катастрофически быстро. Но часто последствия зависят от оперативно начатого лечения: тяжелые формы дерматоза чаще возникают у больных с четвертой стадией ВИЧ-инфекции.
Антагонизм заболеваний серьезно осложняет лечение дерматоза при ВИЧ-инфекции:
- Иммуномодуляторы и иммуносупрессоры, которые считаются максимально результативными средствами от псориаза, ухудшают состояние носителей вируса иммунодефицита.
- Антагонизм выявлен не только между болезнями, но и между лекарствами: действие антиретровирусных препаратов на фоне лечения псориаза становится менее продуктивным. По этой причине ВИЧ-инфицированным больным рекомендуются стероидные мази и другие наружные препараты, но эти медикаменты не дают должного эффекта в тяжелых случаях. Нельзя назначать мази и тем пациентам, у которых псориатические высыпания поразили 80% тела и больше, ведь применение мазей на обширных участках кожи провоцирует неприятные побочные эффекты.
- Не рекомендуется ВИЧ-инфицированным и приносящее положительный результат при лечении псориаза ультрафиолетовое облучение.
Во взаимодействии ВИЧ-инфекции и псориаза еще много неясного, вопросов у ученых-медиков больше, чем ответов. Известны случаи, когда одно заболевание подавляло развитие другого, но взаимное усугубление болезней встречается столь же часто.
Медицинские исследования в этой области продолжаются. Сказать с уверенностью можно только одно: ВИЧ-инфицированные пациенты, страдающие псориазом, нуждаются в повышенном внимании докторов – как дерматологов, так и вирусологов, которые скоординируют усилия в исследованиях.
По материалам netpsoriaza.ru
Наличие у человека вируса иммунодефицита часто приводит к развитию других заболеваний. Ослабленная иммунная система может спровоцировать развитие такого недуга, как псориаз. Поэтому они часто встречаются в сочетании друг с другом, и прогноз в этом случае для больного человека не может быть благоприятным. 
При этом медики отмечают, что человек, кожные покровы которого покрыты псориатическими высыпаниями, более подвержен инфицированию вирусом иммунодефицита, чем люди со здоровой кожей. Но с этим мнением готовы поспорить другие специалисты.

Несмотря на принимаемые меры, поражению кожными высыпаниями со временем подвергается большая площадь дермы. То есть изначально появляются обычные псориатические бляшки, которые вне зависимости от медикаментозного воздействия, продолжают прогрессировать и сливаться друг с другом, образуя крупные очаги воспаления. В результате заболевание может распространяться по всей поверхности тела.
Спровоцировать возникновение псориаза у лиц, страдающих ВИЧ, могут следующие факторы, влияние которых усиливает ослабленное состояние иммунной системы:
- медикаменты, применяемые для лечения ВИЧ-инфекции;
- инфекции;
- избыточное ультрафиолетовое облучение;
- серьезные стрессы и нервные потрясения;
- посещение соляриев.
- Также важно снизить риск механических повреждений кожных покровов.
Это значит что на поверхности кожных покровов появляются непросто зудящие очаги заболевания, а пузырьки и пузыри, которые заполнены жидким содержимым. Также появляются подкожные отеки. Ввиду ослабленного иммунитета пустулы часто инфицируются вторично патогенной микрофлорой, в результате чего кожные покровы покрываются гнойниками.
Еще одним осложнением псориаза при ВИЧ становится артрит псориатического происхождения. Этот патологический процесс вызывает серьезное поражение тканей суставов, что в дальнейшем становится причиной их деформации. Чем сильнее поражены кожные покровы, тем серьезнее будет протекать артрит.
Псориаз у ВИЧ-инфицированного человека плохо поддается лечению. Результаты медикаментозного воздействия могут быть незначительными или отсутствовать вовсе. То есть несмотря на предпринимаемые лечебные меры, болезнь продолжает прогрессировать, захватывая все большую площадь тела человека.
Лечение основано на приеме противовирусных лекарственных средств, задачей которых является уменьшение клинических проявлений псориаза. К сожалению, эффективность противовирусной терапии в большинстве случаев оставляет желать лучшего, в результате чего ничто не может спасти человека от генерализованной формы заболевания.
Почему это происходит? Дело в том, что псориаз — это аутоиммунная патология, развитию которой вызывают отдельные негативные факторы, затрагивающие иммунную защиту организма. Для лечения этого дерматологического недуга требуется обязательное условие — подавление иммунитета, чем и занимается вирус иммунодефицита. Несмотря на то что по сути ВИЧ-инфекция должна если не лечить, то хотя бы облегчать симптоматику псориаза, подобного не происходит. Напротив, наблюдается совершенно иная ситуация, объяснить которую не могут специалисты.
Способы лечения псориаза при ВИЧ-инфекции, а также их эффективность, предлагаем рассмотреть в таблице.
По материалам allergiyanet.ru
Псориаз у ВИЧ-инфицированных пациентов: особенности течения Текст научной статьи по специальности «Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Немчанинова Ольга Борисовна, Бугримова Анна Александровна
В статье представлены результаты особенностей клинического течения псориаза у ВИЧ-инфицированных пациентов. Показано, что дебют псориаза может наступить в любой стадии ВИЧ-инфекции . Нередко (26,3 % больных) развитие первого эпизода псориаза совпадает с обнаружением антител к ВИЧ. Клиническая картина дерматоза у таких пациентов разнообразна. В большинстве случаев (78,9 % больных) преобладали более легкие формы псориаза . У 21,1 % пациентов наблюдались более тяжелые и распространенные формы дерматоза на фоне выраженного иммунодефицита по Т-клеточному звену. Полученные данные подтверждают необходимость дальнейшего накопления и обобщения клинических и лабораторных данных с целью разработки критериев для скринингового обследования пациентов на ВИЧ-инфекцию .
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Немчанинова Ольга Борисовна, Бугримова Анна Александровна,
Results of features of psoriasis clinical course at HIV-positive patients are presented in the article. It is shown that psoriasis can come in any stage of HIV infection. Quite often (26,3% of patients) the development of the first episode of psoriasis coincides with detection of HIV antibodies. The clinical picture of dermatosis at such patients is quite various. In most cases (78,9% of patients) have mild forms psoriasis. At 21,1% of patients more serious and widespread forms of dermatosis against expressed immunodeficiency on the T-cellular link were observed. The obtained data confirm the need of further accumulation and generalization of clinical and laboratory data for the purpose of development of criteria for screening patients on HIV infection.
№ 3 — 2015 г. 14.00.00 Медицинские науки (14.01.00 Клиническая медицина)
ПСОРИАЗ У ВИЧ-ИНФИЦИРОВАННЫХ ПАЦИЕНТОВ: ОСОБЕННОСТИ
О. Б. НемчаниноваА. А. Бугримова12
1ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздрава
России (г. Новосибирск) 2ГБУЗ НСО «Новосибирский областной кожно-венерологический диспансер»
В статье представлены результаты особенностей клинического течения псориаза у ВИЧ-инфицированных пациентов. Показано, что дебют псориаза может наступить в любой стадии ВИЧ-инфекции. Нередко (26,3 % больных) развитие первого эпизода псориаза совпадает с обнаружением антител к ВИЧ. Клиническая картина дерматоза у таких пациентов разнообразна. В большинстве случаев (78,9 % больных) преобладали более легкие формы псориаза. У 21,1 % пациентов наблюдались более тяжелые и распространенные формы дерматоза на фоне выраженного иммунодефицита по Т-клеточному звену. Полученные данные подтверждают необходимость дальнейшего накопления и обобщения клинических и лабораторных данных с целью разработки критериев для скринингового обследования пациентов на ВИЧ-инфекцию.
Ключевые слова: псориаз, ВИЧ-инфекция.
Немчанинова Ольга Борисовна — доктор медицинских наук, профессор, заведующий кафедрой дерматовенерологии и косметологии ГБОУ ВПО «Новосибирский государственный медицинский университет», рабочий телефон: 8 (383) 225-07-43, е-таШ sadv.nsk@mail.ru
Бугримова Анна Александровна — аспирант кафедры дерматовенерологии и косметологии ГБОУ ВПО «Новосибирский государственный медицинский университет», врач-дерматолог «Кожно-венерологический диспансер № 1», контактный телефон: 8 (383) 225-07-43, е-таШ okvd@inbox.ru
Введение. В настоящее время патогенез псориаза до конца не изучен. В то же время, существует достаточно свидетельств того, что нарушение регуляции иммунных клеток в коже, особенно Т-клеток, играет важную роль в развитии псориаза [1]. Количество больных псориазом в разных странах варьирует от 1-3 до 5-7 % [2]. Провоцирующими факторами псориаза могут выступать перенесенная инфекция, травма, стресс, прием
лекарственных средств, а также ВИЧ-инфекция [3]. Распространенность псориаза среди ВИЧ-инфицированных пациентов принципиально не отличается от таковой в общей популяции и, по данным ряда исследований, составляет 6,4 % [4, 5].
Псориаз у пациентов, инфицированных вирусом иммунодефицита человека, может встречаться на любой стадии ВИЧ-инфекции и обычно имеет сходство с этим дерматозом в популяции [6, 7]. Псориаз часто возникает внезапно и может быть первым клиническим проявлением ВИЧ-инфекции, реже появляется на поздних стадиях ВИЧ-инфекции и СПИД [4, 8-10]. У пациентов с псориазом, возникшим ранее, чем ВИЧ-инфекция, тяжесть заболевания тесно связана с прогрессированием ВИЧ и снижением количества CD4-клеток, в большинстве случаев делая прогноз пациента с ВИЧ-ассоциированным псориазом неблагоприятным [10].
Рядом исследователей показано, что в прогрессивной стадии псориаза в клеточном инфильтрате большую часть клеток составляют Т-лимфоциты с фенотипом CD4+, тогда как регресс псориатических бляшек сопровождается появлением в эпидермисе активированных Т-супрессоров. В эпидермисе, дермоэпидермальной границе и дерме псориатических очагов, существующих менее 1-го года, выявляется достоверно повышенное количество Т-лимфоцитов с фенотипом CD8+, CD68+, CD45RO+. В циркулирующей крови отмечается снижение абсолютного и относительного количества Т-лимфоцитов за счет преимущественного уменьшения субпопуляции Т-хелперов по сравнению с таковой Т-супрессоров, что проявляется снижением иммунорегуляторного индекса Т-хелперы/Т-супрессоры. Таким образом, подтверждена важнейшая роль Т-хелперов и Т-супрессоров в формировании псориатических бляшек [2, 11, 12].
Клинические проявления псориаза могут варьировать от легких до тяжелых при любой стадии ВИЧ-инфекции. Замечено, что у одного пациента могут быть одновременно симптомы различных клинических форм псориаза [7, 9]. Нередко развиваются такие тяжелые формы, как генерализованная пустулезная и эритродермическая [8]. Часто в кожный патологический процесс вовлекаются дистальные отделы конечностей, волосистая часть головы, крупные складки кожи, ладони и подошвы. Отмечается более упорное течение псориаза, трудно поддающееся терапии [4].
Цель исследования: изучить особенности клинического течения псориаза у ВИЧ-инфицированных пациентов.
Материалы и методы. Под наблюдением находилось 19 человек с диагнозом ВИЧ-инфекция и псориаз. В процессе исследования проводился осмотр пациентов, сбор анамнеза, исследование иммунного статуса (определение количества Т-лимфоцитов (CD4, CD8)); иммунорегуляторного индекса CD4/CD8; «вирусной нагрузки» (количественное определение РНК ВИЧ-1).
Результаты исследования. На базе Центра по профилактике и борьбе со СПИД и инфекционными заболеваниями г. Новосибирска обследовано 19 человек с диагнозом ВИЧ-инфекция и псориаз. Из них 17 мужчин и 2 женщины в возрасте от 21 до 45 лет (средний возраст составил 33 года). На момент осмотра у 13-ти человек (68,4 %) была 4А стадия ВИЧ-инфекции, у 3-х человек (15 %) — 4В, количество пациентов со стадиями 2Б, 2В и3А — по 1-му человеку (по 5,2 %).
Длительность ВИЧ-инфекции (с момента обнаружения антител к ВИЧ) составила от 1-го месяца до 13-ти лет. Псориаз дебютировал от 2-х месяцев до 24-х лет назад. О семейных случаях псориаза сообщили 5 человек. При сборе анамнеза 6 пациентов (31,6 %)
сообщили, что псориаз возник на фоне уже существующей ВИЧ-инфекции, при этом период времени от момента обнаружения антител к ВИЧ колебался от 1 года до 5,5 лет. У 5-ти пациентов (26,3 %) развитие первого эпизода псориаза совпало с обнаружением антител к ВИЧ, у 8-ми пациентов (42,1 %) псориаз существовал задолго до обнаружения антител к ВИЧ.
Частота обострений псориаза у 11-ти больных (57,8 %) в среднем составляла 1-3 раза в год, сезонность обострений преимущественно в осенне-весенний периоды отметили 5 человек (26,3 %). Один пациент указал на обострение псориаза на фоне снижения количества Т-лимфоцитов. У двоих пациентов псориаз существовал в среднем от 2 до 6 лет и ограничивался «дежурными бляшками» в области локтевых суставов. Трое больных сообщили об отсутствии периода ремиссии псориаза в течение 2-х месяцев — 2-х лет.
На момент осмотра псориаз в стационарной и стацонарно-регрессивной стадии был у 15-ти человек (78,9 %). В основном высыпания локализовались на коже волосистой части головы, туловища, голеней, предплечий. Поражение ладоней и подошв было у 1-го пациента. Морфологически элементы были представлены единичными папулами и бляшками розового или бледно-розового цвета с незначительной инфильтрацией в основании. Шелушение на поверхности было крупно- и мелкопластинчатым, иногда встречались единичные плотные чешуе-корки серо-желтого цвета. У 2-х больных элементы имели синюшный оттенок. Псевдоатрофический ободок Воронова вокруг элементов наблюдался у 6-ти человек.
У 4-х пациентов (21,1 %) с 4А стадией ВИЧ-инфекции была диагностирована прогрессивная стадия псориаза. Элементы сыпи локализовались на коже лица, туловища, конечностей, волосистой части головы, в паховых складках и подмышечных впадинах (у 2-х человек), ладоней и подошв (у 1-го больного). Высыпания были представлены многочисленными папулезными и бляшечными элементами, очагами парциальной эритродермии красного и темно-розового цвета. Инфильтрация в основании умеренно выраженная и/или выраженная. Шелушение крупнопластинчатое, обильное, единичные чешуе-корки. Симптом Пильнова и триада Ауспитца положительные у всех пациентов. У всех больных наблюдался выраженный иммунодефицит по Т-клеточному звену (количество CD4-лимфоцитов 57-69 кл/мкл, CD8-лимфоцитов 61-326 кл/мкл).
Изменения ногтевых пластинок кистей и стоп наблюдались у 8-ми человек (42 %) и были представлены в виде частичного онихолизиса, подногтевого гиперкератоза, дисхромии. Симптом «наперстка», поперечная исчерченность, истончение ногтевых пластин наблюдались только на кистях. Изменение околоногтевого валика в виде гиперемии и отечности было у 2-х пациентов.
При исследовании иммунного статуса количество CD4-лимфоцитов находилось в пределах 9-590 кл/мкл (норма 470-1298 кл/мкл), количество CD8-лимфоцитов — от 61 до 2801 кл/мкл (норма 208-796 кл/мкл), иммунорегуляторный индекс (ИРИ) во всех случаях был ниже нормального значения более 1,5. Количество РНК ВИЧ-1 у всех пациентов было высоким и составило от 7,00 х 104 до 3,00 х 106 копий/мл. По результатам лабораторных исследований у всех пациентов наблюдался выраженный иммунодефицит по Т-клеточному звену, а также активная репликация ВИЧ.
У пациентов со стационарной и стационарно-регрессивной стадиями псориаза отмечалось значительное снижение количества CD4-лимфоцитов (Т-хелперов) и нормальное или повышенное количество CD8-лифоцитов (Т-супрессоров). У пациентов с прогрессивной
стадией псориаза отмечалось значительное снижение как CD4-лимфоцитов, так и CD8-лифоцитов.
Выводы. Таким образом, дебют псориаза может быть в любой стадии ВИЧ-инфекции. В 26,3 % случаев первый эпизод псориаза совпал с обнаружением антител к ВИЧ; у 31,6 % пациентов псориаз возник на фоне уже диагностированной ВИЧ-инфекции, а у 42,1 % больных псориаз существовал задолго до обнаружения антител к ВИЧ.
У 78,9 % обследованных пациентов преобладали более легкие формы псориаза, что, вероятно, связано со значительным снижением в периферической крови Т-хелперов. В 21,1 % случаев наблюдались более тяжелые и распространенные формы дерматоза на фоне выраженного иммунодефицита по Т-клеточному звену. Полученные данные подтверждают необходимость дальнейшего накопления и обобщения клинических и лабораторных данных с целью разработки критериев для скринингового обследования пациентов на ВИЧ-инфекцию.
1. Cai Y. New insights of T cells in the pathogenesis of psoriasis / Y. Cai, С. Fleming, J. Yan // Cell. Mol. Immunol. — 2012. — Vol. 9 (4). — Р. 302-309.
2. Павлова О. В. Новые аспекты патогенетической терапии псориаза / О. В. Павлова // Вестн. дерматологии и венерологии. — 2005. — № 6.
3. Mak R. K. H. Progress in understanding the immunopathogenesis of psoriasis / R. K. H. Mak, C. Hundhausen, F. O. Nestle // Actas. Dermosifiliogr. — 2009. — Vol. 100 (Suppl 2).
4. Cedeno-Laurent F. New insights into HIV-1-primary skin disorders / F. Cedeno-Laurent, M. Gómez-Flores, N. Mendez // J. Int. AIDS Soc. — 2011. — Vol. 14. — Р. 5.
5. Hydroxyurea for the Treatment of Psoriasis including in HIV-infected Individuals :
A Review / E. S. Lee [et al.] // Psoriasis forum / National Psoriasis Foundation. — 2011.
6. Patel R. V. Psoriasis in the patient with human immunodeficiency virus, Part 2: Review of treatment / R. V. Patel, J. M. Weinberg // Cutis. — 2008. — Vol. 82 (3). — Р. 202-10.
7. Wanat K. A. HIV-associated Psoriasis — Is There an Optimal Treatment Regimen? / K. A. Wanat, A. S. VanVoorhees // European Dermatology. — 2010. — Vol. 5. — Р. 22.
8. Скрипкин Ю. К. Кожные и венерические болезни : руководство для врачей : в 4 т. / Ю. К. Скрипкин. — М. : Медицина, 1996. — Т. 4. — 352 с.
9. Duvic M. Human Immunodeficiency Virus and the Skin : Selected Controversies / М. Duvic // J. Invest. Dermatol. — 1995. — Vol. 105 (Suppl). — Р. 117-121.
10. Patel R. V. Psoriasis in the Patient With Human Immunodeficiency Virus, Part 1. Review of Pathogenesis / R. V. Patel, J. M. Weinberg // Cutis. — 2008. — Vol. 82 (2). — Р. 117-122.
11. Случай псориаза на фоне ВИЧ-инфекции / Ю. Э. Русак [и др.] // Рос. журн. кожных и венерических болезней. — 2006. — № 1. — С. 24-25.
12. Чуйко Н. А. Иммунопатологические аспекты развития псориаза / Н. А. Чуйко // Украинский журн. дерматологии, венерологии, косметологии. — 2004. — № 4. — С. 16-19.
PSORIASIS AT HIV-POSITIVE PATIENTS: FEATURES OF DISEASE COURSE
O. B. NemchaninovaL. A. A. Bugrimova12
1SBEIHPE «Novosibirsk State Medical University of Ministry of Health» (Novosibirsk) 2SBHE NR «Dermatovenerologic Dispensary» (Novosibirsk)
Results of features of psoriasis clinical course at HIV-positive patients are presented in the article. It is shown that psoriasis can come in any stage of HIV infection. Quite often (26,3% of patients) the development of the first episode of psoriasis coincides with detection of HIV antibodies. The clinical picture of dermatosis at such patients is quite various. In most cases (78,9% of patients) have mild forms psoriasis. At 21,1% of patients more serious and widespread forms of dermatosis against expressed immunodeficiency on the T-cellular link were observed. The obtained data confirm the need of further accumulation and generalization of clinical and laboratory data for the purpose of development of criteria for screening patients on HIV infection.
Keywords: psoriasis, HIV infection.
Nemchaninova Olga Borisovna — doctor of medical science, professor, head of dermatovenerology and cosmetology chair at SBEI HPE «Novosibirsk State Medical University of Ministry of Health», office phone: 8(383) 225-07-43, e-mail: sadv.nsk@mail.ru
Bugrimova Anna Aleksandrovna — post-graduate student of dermatovenerology and cosmetology chair at SBEI HPE «Novosibirsk State Medical University of Ministry of Health», dermatologist at SBHE NR «Dermatovenerologic Dispensary № 1», office phone: 8 (383) 225-07-43, e-mail: sadv.nsk@mail.ru
1. Cai Y. New insights of T cells in the pathogenesis of psoriasis / Y. Cai, C. Fleming, J. Yan // Cell. Mol. Immunol. — 2012. — Vol. 9 (4). — P. 302-309.
2. Pavlova O. V. New aspects of pathogenetic therapy of psoriasis / O. V. Pavlova // Bulletin of dermatologies and venerologies. — 2005. — N 6.
3. Mak R. K. H. Progress in understanding the immunopathogenesis of psoriasis / R. K. H. Mak, C. Hundhausen, F. O. Nestle // Actas. Dermosifiliogr. — 2009. — Vol. 100 (Suppl 2).
4. Cedeno-Laurent F. New insights into HIV-1-primary skin disorders / F. Cedeno-Laurent, M. Gómez-Flores, N. Mendez // J. Int. AIDS Soc. — 2011. — Vol. 14. — P. 5.
5. Hydroxyurea for the Treatment of Psoriasis including in HIV-infected Individuals :
A Review / E. S. Lee [et al.] // Psoriasis forum / National Psoriasis Foundation. — 2011.
6. Patel R. V. Psoriasis in the patient with human immunodeficiency virus, Part 2: Review of treatment / R. V. Patel, J. M. Weinberg // Cutis. — 2008. — Vol. 82 (3). — P. 202-10.
7. Wanat K. A. HIV-associated Psoriasis — Is There an Optimal Treatment Regimen? / K. A.
Wanat, A. S. VanVoorhees // European Dermatology. — 2010. — Vol. 5. — P. 22.
8. Skripkin Y. K. Dermatovenereal diseases: guidance for doctors: in 4 V. / Yu. K. Skripkin. — M.: Medicine, 1996. — T. 4. — 352 P.
9. Duvic M. Human Immunodeficiency Virus and the Skin : Selected Controversies / M. Duvic // J. Invest. Dermatol. — 1995. — Vol. 105 (Suppl). — P. 117-121.
10. Patel R. V. Psoriasis in the Patient With Human Immunodeficiency Virus, Part 1. Review of Pathogenesis / R. V. Patel, J. M. Weinberg // Cutis. — 2008. — Vol. 82 (2). — P. 117-122.
11. The psoriasis case against HIV infection / Y. E. Rusak [etc.] // Rus. journal of dermatovenereal diseases. — 2006. — N 1. — P. 24-25.
12. Chuyko N. A. Immunopathological aspects of psoriasis development / N. A. Chuyko // Ukrainian journal of dermatology, venerology, cosmetology. — 2004. — N 4. — P. 16-19.
По материалам cyberleninka.ru
 Алкоголизм. Длительное потребление алкогольных напитков также приводит к снижению защитных функций организма.
Алкоголизм. Длительное потребление алкогольных напитков также приводит к снижению защитных функций организма.