Псориаз и статины
Псориаз на ногах: лечение народными средствами
Псориаз на ногах – это генетическое заболевание. Первые симптомы могут появиться как у новорожденных, так и у взрослых. Локализация заболевания достаточно обширная. Болезнь способна проявиться практически на любом участке тела, причем симптомы могут быть самыми разными.
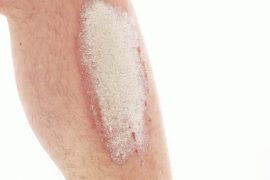
- Вульгарный псориаз. Появление мелких розовых папул, преимущественно на голове, локтях и ногах, может свидетельствовать о вульгарном псориазе. На этих же участках могут появиться и бляшки, как на фото, которые покрыты серыми чешуйками, но чаще всего – это более позднее течение. Не спутать с аллергией поможет такой метод: при несильном почесывании папулы, появляется кровянистая роса, а на следующий день они покрываются лосковой пленкой.
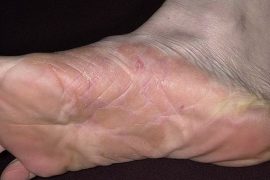
- Ладонно-подошвенный. Локализуется на одноименных участках. Большинство людей принимают начинающиеся заболевание за мозоли. Поэтому не обращаются за помощью к дерматологу.
- Каплевидный. Поражает детских организмы. У грудничков – это появление сыпи в местах складок, можно отследить на фото; у детей более старшего возраста проявляется на половых органах и лице. Течение этого заболевания в большинстве случаев волнообразное: начальная стадия может не прогрессировать достаточно длительное время, но любые изменения в организме, такие как гормональные или инфекционные заболевания, могут послужить причиной резкого ухудшения состояния. Таким недугом нельзя при контакте, чаще всего он носит хронический характер.
Псориаз на ногах: начальная стадия
Начальная стадия псориаза на ногах характеризуется покраснениями в виде пупырчатых папул или бляшек. Наиболее частым вариантом возникновения заболевания является генетическая предрасположенность. Менее частый фактор – сезонный авитаминоз или гормональный сбой, так же светлый тип кожи. Начальные симптомы могут появиться на любых участках тела: бедрах, голенях, стопах, на ногтях и т.д.
Самостоятельно распознать заболевание достаточно сложно, но есть общие признаки, при выявлении которых необходимо посетить врача-дерматолога для установления точного диагноза:
1. отек кожных покровов;
2. воспаление участков эпидермиса;
3. шелушение и появление папул, как на фото;
4. воспаления могут зудеть;
5. изменение цвета ногтевой пластины на: желтый или серый цвета.
Лечение народными средствами псориаза можно начинать при появлении первых подозрений, поскольку начальная стадия легко излечима. Зачастую используется трава под названием житняк. Корни этой чудодейственной травы необходимо высушить. Наиболее целебной и витаминной она считается в весенний период, тогда ее выкапывают и сушат.
Для приготовления настоя от чешуйчатого лишая необходимо 150 г сушеных корней житняка залить 6 л кипятка и настаивать не менее 4 часов. Готовый отвар необходимо процедить и добавить в теплую ванну, которую больной должен принимать 30 минут. Частота процедуры 1-2 раза в неделю. После избавления от явных признаков псориаза, травяные ванны отменяют.
Грибок стопы
Грибок стопы – это контактное заболевание, которое проявляется изначально между пальцами ног, а затем переходит на ногти. На начальной стадии заболевания проявляются такие симптомы:
- сильный зуд;
- шелушение кожи;
- покраснение участков, можно увидеть на фото;
- кожа уплотняется и немного отекает;
- появляются бляшки;
- если заражение произошло в салоне, после педикюра, тогда грибок в первую очередь поражает ногти. Они могут приобрести другой цвет, появляются белые полоски или точки, трескаются.
На начальных стадиях лечение грибка стопы народными средствами предполагает различные ванночки. Это может быть крепкий кофейный напиток или отвар из лекарственных трав. Результат будет виден уже через 7 дней.
Рецепт самой эффективной ванночки: в одинаковых пропорциях смешать листья репейника, чернобыльника, ранника и тысячелистника. Измельчить. Залить все кипятком и настаивать 40-50 минут. После процедуры ноги требуется вытереть насухо и смазать лекарственной мазью от грибковой инфекции.
Как избавиться от псориаза?
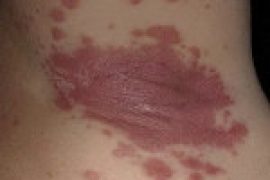
Начальная стадия псориаза характеризуется сильным зудом, небольшими отеками и стеариновыми пятнами, с чешуйками, которые при соскабливании легко отпадают, это можно увидеть на фото. Очень часто чешуйчатый лишай сопровождается артритом. Избавиться от псориаза на ногах навсегда не получается, т.к. это заболевание носит хронический характер: в определенные периоды болезнь регрессирует или вовсе не проявляется, чаще всего летом; а в холодное время года начинается обострение. Но достаточно часто бывают моменты длительной ремиссии.
Псориаз считается излеченным, если в течении пяти лет не было выявлено ни одного из вышеперечисленных симптомов.
Заболевание хорошо поддается лечению народными средствами в виде мазей.
Мазь можно изготовить самостоятельно из следующих ингредиентов:
1. Березовый деготь 100 г.
2. Этиловый спирт 100 мл.
3. Камфорное масло 5 капель.
4. 3 яичных желтка.
Все ингредиенты перемешиваются венчиком, до однородной массы. Мазь необходимо хранить в холодильнике. Срок годности 1 год.
Лечение грибка ног народными средствами
На начальной стадии, лечение грибка на ногах народными средствами достаточно эффективный метод лечения, который по карману каждому пациенту. Самое важное избавиться от такого симптома, как зуд, ведь именно из-за него и происходят последующие процессы прогрессирования болезни.
Эффективным народным средством считаются различные ванночки для ног, например, такой действенный рецепт:
- Натереть брусок хозяйственного мыла и растворить его в воде.
- Добавить 100 г кальцинированной соды.
Такой целебный раствор можно готовить ежедневно или же сделать большую порцию и разбавлять ее горячей водой. Принимать такие ванны нужно 2 раза в день. Если это начальная стадия грибка, как на фото, избавиться от него получится за 5 дней.
Еще одним действенным народным средством считаются примочки.
1. Свежий лист лопуха замочить или отбить кухонным молотком, чтобы растение пустило сок.
2. Обернуть ногу листом и зафиксировать с помощью бинта или тонкого носка.
3. Компресс делается на ночь.
Курс лечения составляет 3 недели.
Мазь
Псориаз на ногах на начальной стадии, как на фото, можно лечить несложными народными средствами. Для снятия основного симптома – зуда, необходимо сделать слабый раствор марганцовки и смоченным в нем ватным диском ежедневно протирать пораженные участки кожи. Для дальнейшего лечения можно приготовить мазь:
• 200 г. домашнего сливочного масла;
• 1 куриное яйцо, вместе со скорлупой;
• 100 мл. уксуса.
Все ингредиенты тщательно перемешать. Не нужно добиваться того, чтобы растолочь полностью скорлупу, по истечению времени она сама растворится. Смесь поставить в холодильник на 1 неделю. Мазь необходимо наносить на проблемные участки кожи перед сном каждый день. Через 7 дней псориаз ног должен отступить.
Еще один рецепт мази из арсенала народных средств:
• свиной жир 3 ст.л.;
• 1 куриное яйцо, нам понадобится только белок;
• 3 ст.л. майского меда;
• 1 ч.л. серы;
• по 1 ст.л. сока чеснока и лука;
• 2 ч.л. пепла;
• 5 шт. плодов шиповника.
Все ингредиенты взбиваются миксером. Хранить смесь нужно в прохладном месте. Наносить на участки кожи в течении 2-3 месяцев. затем делать перерыв.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компания не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте Fitohome.ru
Псориаз и статины
Газета «Новости медицины и фармации» 10(214) 2007
Вернуться к номеру
Лечение атеросклероза немыслимо без статинов, а статины — без симвастатина
Авторы: А.Н. ЛОМАКОВСКИЙ, отдел атеросклероза и хронической ИБС ННЦ «Институт кардиологии им. Н.Д. Стражеско» АМН Украины
Версия для печати
Как известно, атеросклероз - это хроническое заболевание, характеризующееся системным поражением артериального русла, возникновением в интиме артерий очагов липидной инфильтрации и разрастанием соединительной ткани с образованием фиброзно-липидных бляшек и ремоделированием сосуда, за счет чего сужается просвет артерий, что приводит к органным расстройствам кровообращения с соответствующей клинической картиной.
В настоящее время атеросклероз вышел на первое место среди причин потери трудоспособности, инвалидности и смертности населения многих стран, далеко опередив по частоте онкологические заболевания, несчастные случаи и травмы. В 2005 году в Украине смертность от сердечно-сосудистых заболеваний составила 62,5 % от всех причин смертности, что приблизительно равно 1038 умерших на 100 тыс. населения. В структуре сердечно-сосудистой смертности львиная доля (89,6 %) принадлежит заболеваниям, связанным с атеросклерозом (ИБС, острый инфаркт миокарда, цереброваскулярные заболевания). За последние 10 лет в Украине распространенность и заболеваемость ИБС выросли в 2 раза, инфаркта миокарда - соответственно на 10 и 21 %, мозгового инсульта - на 16 и 29 %. Кроме того, наблюдаются определенные тревожные тенденции. Если раньше различные проявления атеросклероза были в основном уделом людей пожилого возраста, то в настоящее время инфаркт миокарда у мужчин в возрасте 40-50 лет встречается довольно часто. Инфаркт миокарда у 30-40-летних мужчин сейчас ни у кого не вызывает удивления, причем у 30-40 % из них он является повторным. Если ранее атеросклероз был печальной привилегией мужчин, то в последнее время наблюдается отчетливо выраженная тенденция к стиранию различий в частоте осложнений атеросклероза между мужчинами и женщинами.
С тех пор как было введено понятие атеросклероза и до настоящего времени вопрос о причинах развития этого заболевания остается во многом неясным и противоречивым. Многие исследователи признают атеросклероз полиэтиологическим заболеванием, в основе которого лежит несколько определяющих механизмов: наследственный генетический фактор, липидный обмен, состояние сосудистой стенки, реактивность иммунной системы.
В настоящее время насчитывают до 200 факторов риска (ФР), действие которых увеличивает риск возникновения атеросклероза и его осложнений. Однако количественное накопление факторов риска еще не переросло в качественное понимание этой проблемы. Важно не только наличие факторов риска, но и величина, степень, длительность действия, что еще больше усложняет оценку их влияния. Как рассчитать суммарное пороговое значение ФР, за которым количество переходит в новое качество и начинается заболевание? С другой стороны, чувствительность индивидуума к одним и тем же ФР различна, что еще больше запутывает проблему.
К основным модифицируемым ФР относят дислипидемию, курение, артериальную гипертензию (АГ), избыточную массу тела, низкую физическую активность. Немодифицируемыми ФР являются возраст, пол, отягощенная наследственность (начало ИБС среди ближайших родственников мужчин моложе 55 лет, женщин - моложе 65 лет). Сахарный диабет II типа рассматривается как равноценное с ИБС заболевание, при котором риск развития сосудистых осложнений чрезвычайно высок.
Связь между повышенным уровнем холестерина (ХС) в плазме крови и коронарным атеросклерозом была установлена более 100 лет назад, однако долгое время лечение гиперхолестеринемии было ограничено в основном немедикаментозными методами. Исследования показывают, что люди, придерживающиеся диет, богатых фруктами, овощами, рыбой, клетчаткой или волокнами и бедных насыщенными и ненасыщенными жирами, имеют более низкую частоту ИБС. Однако, согласно метаанализу 33 исследований по первичной профилактике атеросклероза, диета с ограничением жиров (насыщенных и ненасыщенных) дает очень скромные результаты, так же как и диета, богатая фруктами и овощами. Не имеется доказательств эффективности изменения потребления клетчатки, волокон, кальция, натрия или рыбы. Примерно то же можно сказать и о значении физической активности, и о снижении избыточного веса. Цели достигаются трудно, порой - с ухудшением качества жизни (особенно это касается диет), а результат получается минимальным. Надо признать, что потенциальные возможности немедикаментозных методов профилактики атеросклероза ограничены и слабы. Медикаментозная гиполипидемическая терапия должна быть начата сразу в момент появления клиники атеросклероза, при этом ошибочной является рекомендация ограничиться сначала только диетотерапией в течение нескольких месяцев.
В соответствии с Европейскими рекомендациями выделяют 3 группы лиц, у которых риск возникновения сердечно-сосудистых заболеваний (ССЗ) рассматривается как высокий. В первую очередь это больные с установленной ИБС и/или клиническим проявлениями атеросклероза другой локализации. Вторую категорию больных составляют лица без клинических проявлений ИБС и ее эквивалентов, но с наличием нескольких ФР, у которых риск развития ССЗ в течение 10 лет по таблице SCORE составляет 5 % и выше. Опасность развития сосудистых осложнений также высока у лиц со значительным повышением хотя бы одного ФР; это может быть изолированная гиперхолестеринемия (ГХС), или выраженная АГ, или сахарный диабет (СД). Наконец, к третьей категории больных с повышенным риском развития ССЗ относятся лица, у которых среди ближайших родственников (родители, братья или сестры) было отмечено раннее начало ИБС или других сосудистых заболеваний.
Больные ИБС, атеросклерозом мозговых и периферических артерий, аневризмой брюшного отдела аорты, СД II типа имеют наибольший риск развития сердечно-сосудистых осложнений и нуждаются в безотлагательном назначении гиполипидемической терапии. У пациентов без клинических проявлений ССЗ, но с несколькими или одним выраженным ФР терапию начинают с назначения немедикаментозных методов лечения, и если в течение 3 месяцев с их помощью не удается достичь целевых уровней по нормализации липидного профиля или если фатальный 10-летний риск по шкале SCORE > 5 %, назначают медикаментозную гиполипидемическую терапию.
Для третьей категории больных, в семьях которых наблюдались случаи раннего развития ИБС или других сосудистых заболеваний, целесообразно дать рекомендации по изменению образа жизни и наблюдать их с интервалом в 1 год. Однако если у них 10-летний риск фатальных осложнений ССЗ по шкале SCORE > 5 %, им следует назначить гиполипидемическую терапию.
У всех перечисленных больных необходимо стремиться снизить уровень общего холестерина и холестерина липопротеидов низкой плотности (ХС ЛПНП) до целевых значений, а именно снизить общий ХС < 4,5 ммоль/л (175 мг/дл), а ХС ЛПНП < 2,6 ммоль/л (100 мг/дл) или даже < 1,8 ммоль/л (70 мг/дл). При выраженной дислипидемии, когда использование максимальных доз статинов не позволяет достичь оптимальных значений ХС ЛПНП, следует снизить его уровень минимум на 25 % от исходного. Только такое снижение ХС ЛПНП ведет к замедлению или стабилизации атеросклеротического процесса. Необходимо с самого начала использовать комбинацию немедикаментозной и медикаментозной липидонормализующей терапии. Такое сочетание приводит к более быстрой коррекции уровней ХС и ХС ЛПНП.
К гиполипидемическим средствам относятся статины, фибраты, никотиновая кислота, секвестранты желчных кислот, ω-3-ПНЖК, антиоксиданты.
Статины являются основными препаратами в лечении гиперлипидемий (ГЛП). В рандомизированных клинических исследованиях 4S, WOSCOPS, CARE, LIPID, AF/Tex CAPS, HPS, ASCOT-LLA была продемонстрирована их высокая эффективность по снижению общего ХС и ХС ЛПНП. В этих же исследованиях наблюдали снижение частоты повторных осложнений ИБС - инфаркта миокарда (ИМ), нестабильной стенокардии, внезапной смерти - более чем на 25-40 %. Снижалась смертность и от всех других причин.
Статины являются ингибиторами фермента ГМГ-КоА-редуктазы, одного из ключевых ферментов синтеза ХС. В результате снижения внутриклеточного содержания ХС печеночная клетка увеличивает количество мембранных рецепторов к ЛПНП на своей поверхности; последние распознают, связывают и выводят из кровотока атерогенные частицы ЛПНП, таким образом снижая концентрацию ХС в крови.
Статины - лучшее на сегодняшний день средство профилактики атеросклероза и развития его осложнений. Однако нельзя уравнивать препараты внутри одного класса. Нельзя заслуги, например, симвастатина автоматически переносить на остальные статины только потому, что все они - статины. Все статины различны по химической структуре, пространственной ориентации молекул и, следовательно, по гиполипидемическому действию. Природными (или полусинтетическими: ферментация грибков штамма Aspergillus Terreus) можно назвать ловастатин, симвастатин и правастатин, остальные статины являются синтетическими. Симвастатин поступает в печень в виде закрытой лактоновой формы и только после первого прохождения превращается в активную форму открытой кислоты, которая действует как ингибитор ГМГ-КоА-редуктазы. Существенное преимущество симвастатина в том, что активные формы препарата действуют только в печени и не достигают периферических тканей, что снижает риск серьезных побочных эффектов, таких как миопатия. Период полувыведения синтетического препарата аторвастатина (в виде активного метаболита) составляет 14 часов. Эта особенность его катаболизма может объяснять несколько большее число побочных эффектов, отмеченных в одном из сравнительных исследований (IDEAL) действия симвастатина и аторвастатина. Биодоступность симвастатина натощак - 85 %, время полувыведения - 6 часов. Гипохолестеринемический эффект появляется уже через 3 дня лечения, когда устанавливается стабильная концентрация препарата в крови. Максимальный гиполипидемический эффект развивается через 4 недели. Кратность приема препарата - 1 раз в сутки, вечером. Пути выведения: печень - 60-85 %, почки - 10-15 %. Терапевтический эффект симвастатина довольно стабилен, явлений тахифилаксии при длительном лечении не наблюдается.
Действие симвастатина (как и других статинов) является дозозависимым, но эта ассоциация носит не линейный, а экспоненциальный характер. Каждое удвоение дозы симвастатина, начиная с 20 мг в сутки, позволяет дополнительно снизить уровень ХС ЛПНП на 6 % ("правило шести"). Достичь с помощью симвастатина существенного снижения ХС ЛПНП (не менее чем на 20 %) оказалось возможным у 70 % больных с гиперхолестеринемией типа IIА по классификации D. Fredrickson (ВОЗ, 1970). 90 % пациентов с сахарным диабетом, применяя симвастатин в дозе 40 мг, достигли целевого уровня ХС ЛПНП (HPS, 2000).
Максимальный период непрерывного назначения симвастатина в настоящее время достигает 15 лет. Количество больных в мире, которые лечились симвастатином, составляет более 40 миллионов человек. Симвастатин является бесспорным лидером в группе статинов, учитывая результаты крупных клинических исследований, подтверждающих его эффективность и безопасность при длительном применении. Уровень нежелательных эффектов у симвастатина самый низкий.
Основные липидные эффекты симвастатина:
- снижение уровня холестерина крови (28-36 %);
- снижение концентрации ХС ЛПНП (38-47 %);
- повышение уровня ЛПВП (8-14 %);
- снижение уровня триглицеридов (15-24 %);
- снижение липопротеинов апоВ и апоЕ.
После завершения ряда многоцентровых исследований вопрос о благоприятном влиянии симвастатина на прогноз у больных с атеросклерозом, стабилизацию атеросклеротического процесса можно считать решенным.
Исследование 4S (Scandinavian Simvastatin Survival Study) продемонстрировало, что симвастатин способен увеличивать продолжительность жизни в группе высокого риска неблагоприятных исходов атеросклероза. В это двойное слепое плацебо-контролируемое исследование были включены 4444 пациента с ИБС, отдельно выделяли группу больных с сахарным диабетом (СД) II типа. Длительность наблюдения составляла в среднем 5,4 года. В группе симвастатина было достигнуто снижение риска общей смерти на 30 % (р = 0,0003), риска коронарной смерти - на 42 %, риска больших коронарных событий - на 34 % (р < 0,00001), риска подвергнуться процедуре коронарной реваскуляризации - на 37 % (р < 0,00001), смертности от сердечно-сосудистых событий у больных СД II типа - на 55 % (р = 0,002), общей стоимости госпитализации - на 32 %.
В исследование CIS (Coronary Intervention Study) были включены пациенты с ИБС (254 больных). Длительность наблюдения составляла в среднем 2,3 года. Исследование показало, что средние уменьшения минимального диаметра просвета коронарной артерии были 0,02 мм в группе симвастатина и 0,10 мм в группе плацебо (р = 0,002). Была выявлена значимая корреляция между уровнем ЛПНП холестерина и минимумом диаметра просвета сосуда (р = 0,003). Показан достоверно более медленный прогресс атеросклероза в группе симвастатина (р = 0,02).
В исследование MAAS (Multicentre Anti-Atheroma Study) были включены пациенты с гиперлипидемией и ИБС (381 больной). Длительность наблюдения составляла 4 года. Было отмечено, что на ангиограмме прогрессирование стеноза встречалось менее часто в группе симвастатина (41 против 51), а ангиографический регресс стеноза более часто - также в группе симвастатина (33 против 20, р = 0,02). Было достоверно меньше новых повреждений и новых тотальных окклюзий в группе симвастатина (48 против 28, 18 против 8 соответственно).
В исследование SCAT (Simvastatin / enalapril Coronary Atherosclerosis Trial) были включены пациенты с ИБС (460 больных), длительность наблюдения составляла 4 года. В исследовании количественная коронарная ангиография показала в группе симвастатина лучшее действие на средний диаметр, минимальный диаметр и максимальный процент диаметра стенозов независимо от основных факторов риска.
В исследование HPS (Medical Research Council and British Heart Foundation Heart Protection Study) были включены пациенты с ИБС (20 536 больных) с высоким риском коронарной смерти (ОИМ в анамнезе, окклюзирующее заболевание артерий, диабет, гипертензия). Длительность наблюдения составляла 5 лет. В группе симвастатина было достигнуто снижение общей смертности на 12 % (р < 0,001), частоты развития всех сосудистых причин смерти - на 17 % (р < 0,0002), всех сосудистых событий (инсульта, ИБС и реваскуляризации) - на 24 % (р < 0,00001). Причем снижение числа сосудистых событий в группе симвастатина не зависело от уровня холестерина общего и ЛПНП, возраста, пола, курения и применения других препаратов.
В исследование IDEAL (Incremental Decrease in Endpoints through Aggressive Lipid Lowering) были включены около 7 600 больных с гиперлипидемией и ИБС (до 80 лет, госпитализированных с доказанным ОИМ или имевших ОИМ в анамнезе). Это было открытое рандомизированное сравнение применения 20-40 мг/сут. симвастатина и 40-80 мг/сут. аторвастатина. В результате пятилетнего периода наблюдения достоверной разницы в частоте первичной конечной точки (коронарная смерть + госпитализация по поводу инфаркта + успешная реанимация после остановки сердца) достичь так и не удалось. Отмечено снижение риска повторного нефатального ИМ. Не выявлено различий в частоте коронарной смерти, острого ИМ в группах пациентов, принимавших симвастатин и аторвастатин, хотя частота миалгий и случаев повышения уровня ферментов печени была большей на фоне приема аторвастатина.
Различные исследования подтвердили тот факт, что низкий уровень ХС ЛПВП является независимым фактором риска развития атеросклероза. Фрамингемское исследование доказало, что риск возникновения ИБС находится в обратной зависимости от уровня ХС ЛПВП: повышение ХС ЛПВП на каждые 0,026 ммоль/л ассоциируется со снижением риска развития ИБС на 2,5 %. При СД II типа низкий уровень ХС ЛПВП связан с увеличением числа коронарных событий в 4 раза. Результаты исследования Veterans Affairs High-Density Lipoprotein Cholesterol Intervention Trial (Va HIT) показали, что повышение уровня ХС ЛПВП на 6 % у пациентов с СД II типа ведет к снижению частоты развития инфаркта миокарда и коронарной смерти на 22 %.
Потребность повысить уровень ХС ЛПВП теперь принята как сопутствующая цель лечения. Поэтому в настоящее время статин выбора должен не только снижать уровень ХС ЛПНП, но и повышать уровень ХС ЛПВП, то есть приводить к балансу липидные показатели. Множество исследований, проводимых в США и Европе, подтвердили дозозависимый эффект повышения уровня ХС ЛПВП и аполипопротеидов A-I (апоA-I) для симвастатина как у пациентов с ИБС, так и при сахарном диабете. Симвастатин имеет достоверно лучшие способности повышать ХС ЛПВП по сравнению с аторвастатином в сопоставимых дозах, при этом наблюдаются подобные понижающие эффекты на уровни ХС ЛПНП и триглицеридов.
В исследовании CURVES (1998) применение 40 мг симвастатина в большей степени, чем 40 мг аторвастатина, повысило уровень ХС ЛПВП (9,6 против 4,8 %, p < 0,05). Для аторвастатина имеет место отрицательный дозозависимый эффект, то есть увеличение дозы ведет к снижению уровня повышения ХС ЛПВП. Напротив, симвастатин показывает прогрессивное повышение уровня ХС ЛПВП с увеличением дозы.
Уникальность этого класса препаратов заключается не только в способности значимо снижать синтез холестерина (ХС) (для чего они, собственно, и создавались), но и в наличии у них целого ряда других свойств, объединенных под названием "плейотропные эффекты". Именно комплексность воздействия на различные звенья патогенеза сердечно-сосудистых заболеваний является основой чрезвычайно высокой эффективности статинов не только для лечения дислипопротеидемий, но и для профилактики и лечения, по сути, всех заболеваний, связанных с атеросклерозом.
Плейотропные (дополнительные, не липидные) эффекты симвастатина :
1. Стабилизация атеросклеротической бляшки.
2. Прямое сосудорасширяющее действие и антиишемическое действие: уменьшение депрессии сегмента ST и времени до ее наступления при нагрузочной пробе.
3. Увеличение числа стволовых клеток эндотелия и активация их функции, приводящая к ангионеогенезу в ишемизированных тканях.
4. Торможение миграции и ингибирование пролиферации гладкомышечных клеток.
5. Антитромботические эффекты:
- снижение активности тканевого фактора моноцитов и концентрации суммы фрагментов тромбина;
- профилактика тромбоцитоза (предиктор тромботических осложнений и тромбоза шунта) после АКШ;
- снижение вязкости крови (снижение объема эритроцитов в легочном капиллярном ложе).
6. Влияние на эндотелий:
- увеличение синтеза NO эндотелием;
- вазодилатация за счет нормализации свойств эндотелия.
7. Противовоспалительное действие:
- снижение выраженности асептического воспаления независимо от липидного фактора;
- снижение уровня С-реактивного белка.
8. Лечение и профилактика артериальной гипертензии:
- предотвращение развития или уменьшение степени гипертрофии ЛЖ.
9. Профилактика и лечение остеопороза:
- снижение частоты переломов костей у пожилых;
- повышение плотности костей позвоночника у женщин в менопаузе.
По данным исследований EUROASPIRE I и II, проведенных в 1996 и 2001 годах, всего за 5 лет средняя частота назначения статинов в Европе выросла в 5 раз - с 10,5 до 55,3 % соответственно. Частота применения статинов в Аргентине и Бразилии у больных после ИМ достигает 13 %, а в Англии и США - 40-60 %. В Украине статины принимают всего 1 % пациентов от должного. Почему так недопустимо мало? Среди множества возможных причин этого явления можно выделить три основные: высокую стоимость статинов, переоценку риска побочных эффектов и осложнений терапии статинами и, наконец, формальное отношение к профилактике и лечению ГЛП, недооценку больными и врачами эффективности использования статинов как средства профилактики и лечения атеросклероза.
Частота достижения целевых уровней ХС ЛПНП становится практически одинаковой на 52-й неделе приема симвастатина и аторвастатина: требуемые уровни ХС ЛПНП отмечались у 50 % пациентов из группы аторвастатина и у 48 % - из группы симвастатина. При этом анализ стоимости лечения по 8 европейским странам показал, что финансовые затраты к 52-й неделе лечения были существенно меньше в группе симвастатина, чем в группе аторвастатина (429 и 538 евро соответственно, p < 0,0001), то есть стоимость лечения симвастатином существенно доступнее.
Снижение стоимости статинов возможно благодаря широкому использованию более доступных генерических препаратов. Практическому врачу, находящемуся в поиске оптимального соотношения качества препарата и его цены, помогает сделать выбор дополнительная информация: данные об эквивалентности генерических препаратов оригинальным, а также доказанная их эффективность и безопасность. Проверка эквивалентности препаратов - свидетельство добросовестности фармацевтических компаний, выпускающих генерические препараты. Примеров такого подхода к вопросу немного, но тем они и ценнее. Например, генерический симвастатин - препарат Симгал компании "Teva", мирового лидера среди производителей генерических препаратов. Согласно сравнительным исследованиям, проведенным в Европе, терапевтическая эффективность Симгала полностью эквивалентна действию оригинального симвастатина.
Пациенту необходимо осознать реальную угрозу его жизни и понять необходимость терапии именно статинами. Действительно, такими уж дорогими покажутся статины, если сравнить их аптечную цену с ценой лечения осложнений атеросклероза? Материальные блага жизни просто не нужны обездвиженному инсультом человеку или человеку, задыхающемуся при минимальной физической нагрузке.
Метаанализ крупнейших исследований со статинами, включивший более 30 тысяч случаев наблюдения средней длительностью более 4 лет, однозначно показал, что в настоящее время нет никаких оснований для беспокойства: суммарная встречаемость побочных эффектов статинов - около 1-3 %, что сопоставимо с переносимостью плацебо. Ситуация с рабдомиолизом - осложнением, связанным с разрушением мышечной ткани на фоне терапии статинами, - при подробном рассмотрении также выглядит непомерно драматизированной. По данным J. Staffa, за всю историю применения статинов во всем мире зарегистрировано не более 100 фатальных случаев рабдомиолиза, то есть 0,15 случая на один миллион назначений. Много это или мало? Для сравнения: на 1 миллион назначений аспирина во всем мире приходится более 1000 случаев желудочно-кишечных кровотечений, в том числе и смертельных.
Важно не просто постоянно принимать статин, но и регулярно контролировать его эффективность по уровню липидов крови. Это простые и очевидные правила, однако именно их несоблюдение перечеркивает все усилия и саму возможность эффективного контроля за атеросклерозом и его осложнениями. Исследование ALLIANCE показало, что активная контролируемая терапия статинами приводит к нарастающему клиническому улучшению по сравнению с обычным бесконтрольным лечением. Исследования с применением генерического симвастатина Симгал показали, что контролируемое назначение препарата у больных с ИБС и гиперлипидемией с титрованием дозы от 10 до 40 мг, с обязательным биохимическим контролем эффективности и безопасности позволило достичь целевого уровня ХС ЛПНП у 76 % пациентов. В ряде исследований отмечено положительное влияние Симгала на клиническое течение у пациентов со стабильной стенокардией, с острым коронарным синдромом, после инфаркта миокарда, с сахарным диабетом.
Когда-то атеросклероз считался необратимым и неотъемлемым спутником старения. Появление статинов открыло эру знаковых исследований, которые подтвердили основные принципы липидной гипотезы атеросклероза и установили четкое снижение смертности при условии контроля над ХС. Кроме того, испытания статинов помогли расширить представления о распространении атеросклероза за границы коронарной артерии, обратить внимание на его другие сердечно-сосудистые проявления, такие как заболевания сонных артерий, патология сосудов мозга, болезни периферических сосудов и сахарный диабет, которые ассоциированы с повышенным риском сердечно-сосудистых осложнений.
Список литературы
1. Gotto A.M. Развитие концепций дислипидемии, атеросклероза и сердечно-сосудистых заболеваний // Здоров'я України. - 2007. - № 7. - С. 21-22.
2. Лещинский Л.А. Димов Л.С. Максимов Н.И. Клинико-методологические аспекты этиологии ИБС // Клиническая медицина. - 2006. - № 10. - С. 11-16.
3. Аронов Д.М. Каковы результаты лечения симвастатином при длительном (более 10 лет) применении? Возникает ли толерантность к симвастатину? Каковы плейотропные эффекты статинов? // Лечащий врач. - 2001. - № 5-6. - С. 24-36.
4. Оганов Р.Г. Профилактика сердечно-сосудистых заболеваний в России // Тер. архив. - 2004. - № 6. - С. 22-24.
5. Д.А. Затейщиков. Статины: наиболее актуальные вопросы применения // Фарматека. - 2006. - № 3.
6. National Cholesterol Education Program (NCEP) Adult Treatment Panel (ATP) III // Clinician Reviews. - 2002. - 12 (10). - 54-60; JAMA. - 2001. - 285. - 2486-97.
7. Safeer R.S. Lacivita C.L. Choosing drug therapy for patients with hyperlipidemia // Am. Fam. Physician. - 2000. - 61 (11). - 3371-82.
8. Gotto A.M. Contemporary Diagnosis and Management of Lipid Disorders. - 2001. - 236 p.
9. Heart Protection Study Collaborative Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20 536 high-risk individuals: a randomized placebocontrolled trial // Lancet. - 2002. - 360. - 7-22.
10. Wood D et al. Prevention of coronary heart disease in clinical practice. Recommendations of the Second Joint Task Force of European and other Societies on Coronary Prevention // Atherosclerosis. - 1998. - 140. - 199-270.
11. Grundy S.M. Cleeman J.I. Merz C.N.B. et al. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel II/ guidelines // Circulation. - 2004. - 110. - 227-39 (Erratum, Circulation. - 2004. - 110. - 763.).
12. Smith S.C.Jr. Allen J. Blair S.N. et al. AHA/ACC Guidelines for Secondary Prevention for Patients with Coronary and Other Atherosclerotic Vascular Disease: 2006 Update // Circulation. - 2006. - 113. - 2363-72.
13. Scandinavian Simvastatin Survival Study Group. Randomized trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S) // Lancet. - 1994. - 344. - 1383-9.
14. Heart Protection Study Collaborative Group. Effects of cholesterol-lowering with simvastatin on stroke and other major vascular events in 20 536 people with cerebrovascular disease or other high-risk conditions. Results of the Heart Protection Study // Lancet. - 2004. - 363. - 757-67.
15. Jones P. et al. Comparative dose efficacy study of atorvasiatin, simvastatin, pravastatin, and fhivastatin in patients with hypercholesterolemia (CURVES Study) // Am. J. Cardiol. - 1998. - 81. - 582-7.
16. MAAS Investigators. Effect of simvastatin on coronary atheroma: the Multicentre Anti-Atheroma Study (MAAS) // Lancet. - 1994. -344. - 633-8 (Erratum, Lancet. - 1994. - 344. - 762J).
17. Nissen S.E. Tuzcu E.M. Schoenhagen P. et al. Effect of intensive compared with moderate lipid-lowering therapyon progression of coronary atherosclerosis: a randomized controlled trial // JAMA. - 2004. - 291. - 1071-80.
18. Okazaki S. Yokoyama Т. Katsumi Miyauchi K. et al. Early Statin Treatment in Patients with Acute Coronary Syndrome. Demonstration of the Beneficial Effect on Atherosclerotic Lesions by Serial Volumetric Intravascular Ultrasound Analysis During Half a Year after Coronary Event: The ESTABLISH Study // Circulation. - 2004. - 110. - 1061-8.
19. Pedersen T.R. Faergeman О. Kastelein J.J.P. et al. for the Incremental Decrease in End Points Through Aggressive Lipid Lowering (IDEAL) Study Group. High-Dose Atorvastatin vs Usual-Dose Simvastatin for Secondary Prevention After Myocardial Infarction. The IDEAL Study: A Randomized Controlled Trial // JAMA. - 2005. - 294. - 2437-45.
20. Waters D. Higginson L. Gladstone P. et al. Effects of monotherapy with an HMG-CoA reductase inhibitor on the progression of coronary atherosclerosis as assessed by serial quantitative arteriography. The Canadian Coronary Atherosclerosis Intervention Trial // Circulation. - 1994. - 89. - 959-68.
21. Dimitri P. Mikhailidis[1] and Anthony S. Wierzbicki. HDL-cholesterol and the Treatment of Coronary Heart Disease: Contrasting Effects of Atorvastatin and Simvastatin // Curr. Med. Res. Opin. - 2000. - 16 (2). - 139-146.
22. Armitage J. Collins R. Need for large scale randomized evidence about lovering LDL - C cholesterol in people with diabetes mellitus: MRS/BHF Heart Protection Study and other major trial // Heard. - 2000. - 84. - 357-360.
23. Gordon T, Castelli WP et al. High density lipoprotein as a protective factor against coronary heart disease: The Framingham Study // Am. J. Med. - 1977. - Vol. 62. - 707-714.
Источник:
Таблетки от холестерина
Общие сведения
Холестерин – это жирный спирт, органическое соединение, которое содержится в мембранах клеток живых организмов.
Часто используется два понятия – холестерол и холестерин. В чем разница между ними? На самом деле, это название одного и того же вещества, только в медицинской литературе используется термин «холестерол », так как окончание «-ол » свидетельствует об отношении его к спиртам. Это вещество ответственно за придание прочности клеточным мембранам .
Источники холестерина
Но если уровень холестерина в организме повышен, в стенках сосудов формируются холестериновые бляшки, которые, растрескиваясь, создают благоприятную среду для образования тромбов. Бляшки сужают просвет сосуда.
Поэтому после проведенного анализа на содержание холестерина, доктор при необходимости принимает решение о том, что делать при повышенном холестерине. Если расшифровка анализа на холестерин свидетельствует о его высоких показателях, часто специалист назначает дорогие медикаменты – статины. которые призваны предотвратить болезни сердечно-сосудистой системы. Важно, чтобы доктор объяснил, что после назначения пациенту нужно пить такие таблетки постоянно, как и предполагает инструкция по применению.
Но антихолестериновые препараты имеют определенные побочные действия, о которых врачи должны предупреждать пациентов, объясняя, как правильно пить таблетки.
Поэтому каждый человек, у кого показатели холестерина повышены, должен решить, принимать ли ему такие лекарства.
В настоящее время предлагаются две основных группы лекарств от холестерина: статины и фибраты. Кроме того, специалисты рекомендуют пациентам употреблять Липоевую кислоту и Омега 3 . Ниже описаны препараты, которые применяются с целью снижения холестерина. Однако их применение целесообразно только после обследования и назначения врачом.
Статины для снижения холестерина
Прежде чем принимать такие препараты, необходимо знать, что представляют собой статины – что это такое, польза и вред от таких препаратов и др. Статины являются химическими веществами, которые в организме уменьшают выработку ферментов . необходимых для процесса синтеза холестерина.
В инструкции к таким препаратам можно прочитать следующее:
Побочные эффекты
После приема могут отмечаться многочисленные негативные эффекты:
Кому нужно обязательно принимать статины?
Информируя, что такое статины, рекламные сюжеты и инструкции к препаратам свидетельствуют, что статины – это эффективные препараты для снижения холестерина, которые существенно повышают общее качество жизни, а также понижают вероятность развития инсультов. инфаркта миокарда. Соответственно, применение этих таблеток каждый день является безопасным методом снизить уровень холестерина.
Но на самом деле до сегодняшнего дня нет точной информации по поводу того, действительно ли лечение больных такими медикаментами настолько безопасно и эффективно. Ведь некоторые исследователи уверяют в том, что потенциальный вред и побочные эффекты превышают пользу статинов как профилактического средства, применяемого для предотвращения болезней сердечно-сосудистой системы. Специалисты до сих пор спорят, стоит ли принимать статины, взвешивая за и против. Форум врачей практически всегда содержит дебаты на тему «Статины — за и против ».
Но, тем не менее, существуют определенные группы пациентов, которым статины обязательны к применению.
Статины последнего поколения обязательно применять:
То есть противохолестериновые средства показаны коронарным больным для того, чтобы увеличить длительность их жизни. В таком случае для уменьшения побочных действий врач должен подобрать подходящее лекарство, проводить контроль биохимических показателей. Если отмечается 3-кратное повышение трансаминаз, статины отменяют.
Сомнительной является целесообразность назначения лекарств этой группы для таких пациентов:
- при низких рисках;
- при сахарном диабете ;
- у женщин до климактерического периода.
- Липопротеин с ниска плътност (LDL – Low density lipoprotein). Също бива наричан “лош” холестерол, защото придвижва холестерол към тъканите и артериите. По-голямата част от холестерола в кръвта е под формата на липопротеин с ниска плътност. Колкото по-високо е нивото на LDL холестерол в кръвта, толкова по-голям е и рискът от сърдечно-съдови заболявания.
- Липопротеин с висока плътност (HDL – High density lipoprotein). Бива наричан “добър” холестерол, защото придвижва холестерола извън тъканите към черния дроб, който от своя страна го извежда от организма. Ниското ниво на HDL е предпоставка за сърдечно-съдови заболявания и инсулт.
- Наследственост. Количеството LDL холестерол (лош холестерол), който тялото произвежда и колко бързо го изхвърля отчасти се определя от гени. Въпреки това, малко хора имат висок холестерол по единствената причина, че е наследен и всеки може да предприеме действия за понижаването му.
- Възраст и пол. Холестеролът в кръвта започва да се покачва около 20 годишна възраст и продължава движение в тази насока до 60-65 годишна възраст. Поради тази причина, колкото повече възрастта напредва, толкова повече се увеличава нуждата да се обърне по-сериозно внимание.
- . Информацията е спорна, но последни проучвания разкриват, че наситените мазнини не се асоциират с високи липидни профили, дори точно обратното. Всички видове мазнини (без транс мазнините) могат да повишат нивата на добрия холестерол в кръвта.
- Телесно тегло – Нездравословното телесно тегло е показателно за по-високи нива на триглицериди и повишен риск от сърдечно-съдови заболявания. Мастната тъкан около органите създава допълнителен стрес.
- – Свързва се пряко с повишаването на добрия холестерол в тялото.
- Алкохол – Смята се, че минимално количество алкохол (най-вече качествено червено вино), може да има благоприятен ефект върху холестерола, но редовната консумация би повлияла негативно върху задачата за понижаването му. В случай, че не консумирате алкохол – не започвайте, а ако консумирате, то ограничаването му може да се отрази положително.
- Тютюнопушене – Пушенето има директна връзка с понижаването на добрия холестерол. Някои проучвания дори гласят: “Рискът от развитие на коронарна болест на сърцето при хора, които пушат е от два до четири пъти по-голям спрямо тези, които не пушат.”
- Масло от ленено семе
- Мазна риба
- Суплементи/хранителни добавки с – Fish oil (риба тон, херинга, сардина, скумрия и сьомга)
- Ненаситени мазнини – Мононенаситените и полиненаситените мастни киселини имат свойствата да подобрят нивата на холестерола в кръвта.
- – Както беше споменато в статията, редица проучвания показват ползите от консумацията на омега 3 мастни киселини при сърдечно-съдови заболявания.
- Фибри – Спомагат за изчистването на организма от лошия холестерол.
- – Витамин, спомагащ поддържането на артериите здрави.
- Стероли – Растителна субстанция, която има доказан ефект в борбата с висок холестерол.
- Л-аргинин – , която спомага поддържането на артерите по-гъвкавки и подобрява притока на кръв.
- Транс мазнини – Наличие на транс мазнини може да се открие в маргарин, бисквити, вафли, торти, кексове, хамбургери и други. Могат да бъдат открити под имената: хидрогенерирани мазнини, хидрогенерирано растително масло и други подобни наименования.
- Бърза храна – Едни от основните виновници за висок холестерол. Храните са пакетирани не само с транс мазнини, но и с рафинирани въглехидрати, и други съставки, които подобряват издръжливостта, вкуса и вида на продуктите им, но вредят на здравето ни и повишават холестерола.
- Тлъсто месо – Пастарми, колбаси, тлъсти меса, най-вече пакетирани, често съдържат и по-горе изброените добавки.
- Натрий – Изследвания са установили, че прекомерната употреба на натрий в диетата повишава кръвното налягане. Високото кръвно налягане е основен рисков фактор за сърдечно-съдови заболявания. Натрият е един от компонентите на готварската сол (натриев хлорид), но може да бъде открит и в други форми. Вместо да използвате големи количества сол, употребявайте подправки и билки, за да разнообразявате храната си.
- Алкохол и цигари – вече споменати в началото на статията.
- Общ холестерол – Общият холестерол в кръвта. Всичко над 200 милиграма на децилитър (mg/dL) се счита за над нормалното.
- HDL (Добър холестерол) – Високи стойности се смятат за здравословни. Оптималните нива започват от 40 mg/dL. Този тип холестерол спомага за защита на сърцето и артериите чрез транспортиране на “лошия” холестерол (LDL) извън тялото.
- LDL (Лош холестерол) – Нормално е нивата на този холестерол да са под 130, като 100 е оптималното, а стойности над 160 вече се считат за завишени и е необходима консултация с лекар.
- Триглицериди – Представляват мазнини, складирани в тялото. За нормални стойности на триглицериди се смятат нива около 40 mg/dL. Всичко над 150 mg/dL увеличава риска от сърдечно-съдови заболявания и други здравословни усложнения.
- Напълно персонализиран хранителен режим, изготвен на база предварително попълнена анкета и консултация с мен , с включени храните, които харесвате;
- Напълно персонализирана тренировъчна програма – домашни условия или фитнес зала, на база опит с тренировки до този момент или липса на опит;
- Включени промени по хранителен режим и тренировъчна програма при постигане на първи резултати;
- Личен треньор на когото може да зададете въпроси по всяко време, за допълнителна мотивация, която винаги е необходима в труден момент;
- Човек, отдаден на това да ви помогне да постигнете най-добрата си физическа форма и да подобрите здравето си.
Если статины назначают больным сахарным диабетом, им могут понадобиться дополнительные таблетки для снижения сахара в крови . так как у таких больных статины повышают сахар. Лекарства для снижения сахара в крови должен назначать и корректировать их дозу только врач.
В настоящее время в России стандарты терапии большинства кардиологических патологий предусматривают применение статинов. Но, несмотря на то, что медицинское назначение уменьшает смертность, это не является предпосылкой к назначению препаратов всем людям с ИБС или артериальной гипертензией. Не допускается их применение всеми людьми, которым уже исполнилось 45 лет, или всеми теми, у кого отмечен высокий уровень холестерина.
Важно учитывать совместимость этих лекарств с другими препаратами.
При необходимости совместно с антихолестериновыми средствами врач назначает другие препараты для лечения сердечно-сосудистых болезней: Диротон . Конкор . Пропанорм и др.
Диротон (активный компонент – лизиноприл ) применяется для терапии артериальной гипертензии.
Конкор (активный компонент – бисопролола гемифумарат ) применяется для терапии артериальной гипертензии. сердечной недостаточности, стенокардии .
Список препаратов-статинов
Какие препараты относятся к статинам, и каковой является их активность по снижению уровня холестерина, можно узнать из таблицы ниже.
Источник:
Нам говорят, что важнее всего избавиться от излишков холестерина, чтобы он не закупоривал артерии и не вызывал инфаркт. Такой упрощенный образ мышления сам по себе может стать источником больших проблем. Несмотря на то что это вещество необходимо организму, нам твердят, будто оно является очень вредным для здоровья.
повышения уровня глюкозы в крови;
отеков и воспалений;
дефицита минеральных микроэлементов;
астмы;
бесплодия;
Исследование, проведенное в 1999 году в одной из лондонских больниц, выявило, что побочный эффект проявился у 36 процентов пациентов, принимавппгх Липитор в наибольших дозах, и у 10 процентов, принимавших этот препарат в наименьших количествах. Неуклонный рост явных и скрытых (вроде повреждения печени) побочных эффектов не вызывает удивления. Польза (снижение уровня холестерина) от препарата, наблюдавшаяся в начале клинических испытаний, выглядела столь убедительной, что разрешение на его использование было выдано на два года раньше запланированного срока. Испытания длились слишком мало времени. чтобы можно было увидеть, насколько губительны долгосрочные побочные эффекты этого препарата. К их числу относятся скопление газов в кишечнике, желудочные боли или спазмы, диарея, запор, изжога, головная боль, ухудшение зрения, головокружение, сыпь, зуд, мышечные боли, судороги, вялость мышц, лихорадка.
Наиболее распространенными побочными эффектами препарата Липитор являются мышечные боли и вялость мышц. Доктор Беатрис Пломб из Сан-Диего в настоящее время проводит серию исследований, посвященных побочному действию статинов. Пломб обнаружила, что проблемы с мышцами, такие как сильные боли в области голеней и ступней, испытывают 98 пациентов, принимающих Липитор. и треть пациентов, принимающих Мевакор (менее сильнодействующий статин ). У все большего числа пациентов, долгое время принимающих статины. наблюдаются нарушения речи, проблемы с вестибулярным аппаратом и повышенная утомляемость. Часто это начинается с ухудшения сна. Могут нарушаться мелкая моторика и когнитивные функции. Нередко наблюдается ухудшение памяти. Как правило, после прекращения приема лекарств симптомы ослабевают или исчезают.
Результаты недавнего немецкого исследования, опубликованные 25 июля 2005 года в New England Journal of Medicine. показывают, что снижающие уровень холестерина статины нетолько не помогают пациентам, страдающим диабетом, но также могут вдвое повышать риск фатального инсульта.
В ходе своей работы я обнаружил, что у людей, регулярно принимающих статиновые препараты, скапливается избыток холестериновых желчных камней, что может стать причиной различных хронических заболеваний (см. книгу Удивительное очищение печени.
Прежде чем вы решите начать принимать Липитор (или другие статины ), вашему вниманию будут предложены следующие рекомендации:
Если вам назначена хирургическая операция, включая стоматологические процедуры, обязательно сообщите врачу о том, что принимаете Липитор (или другие статины ). Многие ли вспомнят об этом перед операцией?
Поговорите с врачом о возможности употребления алкоголя в период приема препарата Липитор (или других статинов ). Алкоголь усиливает побочное действие этого лекарства. Многие врачи забывают сообщить своим пациентам о потенциальной опасности употребления алкоголя, а многие пациенты попросту игнорируют данное предостережение, что часто приводит к серьезным последствиям.
Чем вредны статины
Статины подавляют производство холестерина в организме. Многие думают, что это хорошо. Статины снижают уровень холестерина, не позволяя организму вырабатывать мевалонат. который является предшественником холестерина. Когда организм вырабатывает меньше мева-лоната. в клетках формируется меньше холестерина и в результате его уровень в крови снижается. Большинство людей и в этом не увидят ничего плохого. Однако мевалонат является источником не только холестерина, но и многих других веществ, выполняющих важные биологические функции, и их отсутствие может быть источником многих проблем.
Правда заключается в том, что холестерин необходим каждой клетке нашего организма. Без него клеточные мембраны повреждаются. Если ваш рацион содержит много мяса, сахара и продуктов, содержащих трансжирные кислоты, это негативно сказывается на клеточных мембранах. В результате они нуждаются в ремонте. Для их восстановления организм выделяет кортико-стероиды. позволяющие транспортировать дополнительное количество холестерина туда, где он необходим.
Одна из многих функций холестерина — восстановление поврежденных тканей. Известно, что рубцовая ткань (в том числе рубцовая ткань артерий) содержит много холестерина. Иными словами, когда артерия под действием кислот и в результате накопления белков в стенках повреждается, холестерин используется организмом для устранения повреждений. Повышенный спрос на холестерин удовлетворяется силами печени, которая при необходимости способна увеличить его производство на 400 процентов. То, что эта экстренная реакция организма должна приводить к повышению уровня холестерина в крови, не только вполне естественно, но и желательно. Ясно, что такой взгляд на вещи кардинально меняет наши представлен ия о я кобы негативной роли данного вещества. Холестерин не злейший враг, а лучший друг.
Помимо того что холестерин заботится о вашем здоровье, есть и другие причины, по которым не следует вмешиваться в тонко настроенный механизм производства холестерина в организме. (Об этом мы более подробно поговорим в следующих разделах.) Искусственно снижая уровень холестерина и тем самым нарушая работу жизненно важного механизма, мы накликаем на себя большие проблемы. А статиновые препараты именно это и делают. Если организм по каким-то причинам повышает уровень холестерина, значит, это необходимо для вашего здоровья. Искусственное снижение уровня холестерина с помощью лекарств лишает вас этой защиты и может стать причиной огромного количества проблем со здоровьем —н ачиная с нарушения работы надпочечников, вырабатывающих важнейшие гормоны. Это нарушение, в свою очередь, может стать причиной:
аллергии;
ослабления либидо;
различных заболеваний репродуктивной системы;
повреждений мозга.
Последний из перечисленных побочных эффектов долговременного применения статиновых препаратов — повреждение мозга — наиболее опасен. Исследование, проведенное в 2002 году Американской академией неврологии, обнаружило, что долговременное действие статинов может существенно повышать риск полиневропатии .
Проблема с применением статиновых препаратов заключается в том, что, в отличие от старых противохолестериновых лекарств, их побочное действие проявляется не сразу. Прежняя методика снижения уровня холестерина строилась на предотвращении его абсорбции кишечником, что приводило к тошноте, несварению желудка и запору. Помимо очевидных побочных эффектов, старые препараты были низкоэффективными, поэтому пациенты их не жаловали. Статиновые препараты в одночасье обрели огромную популярность, потому что снижали уровень холестерина на 50 процентов и более, причем без явных побочных эффектов, которые проявлялись бы сразу после применения. Отталкиваясь от ложного представления о том, что холестерин вызывает сердечно-сосудистые заболевания, статины стали чудодейственным снадобьем XXI века и побили все рекорды продаж в истории фармацевтики. Производители лекарств обещают, что, принимая статины на протяжении всей жизни, вы будете навеки защищены от болезни-убийцы, уносящей миллионы человеческих жизней. Однако, во-первых, никем не доказано, что холестерин вызывает сердечно-сосудистые заболевания; во-вторых, снижая уровень холестерина при помощи статинов. вы фактически подрываете свое здоровье. Число сообщений об их негативном побочном эффекте, проявляющемся через месяцы после начала терапии, неуклонно растет.
Если у вас аллергия на Липитор (или другие статины ), вы должны сообщить об этом врачу. Тут же возникает вопрос, многие ли па циенты следуют этому совету.
Необходимо сообщить доктору обо всех других препаратах, которые вы принимаете. Особенно это касается антацидов; противогрибковых препаратов, таких как итраконазол и кетоконазол ; дигоксина ; эритромицина ; лекарств, подавляющих деятельность иммунной системы, таких как циклоспорин ; оральных контрацептивов; других снижающих уровень холестерина препаратов, таких как колестирамин. колестипол. гемфиброзил и ниацин (никотиновая кислота); витаминов. Интересно, многие ли пациенты следуют этому совету и многие ли врачи спрашивают об этом больных?
Если у вас заболевание печени или почек, инфекционное заболевание, пониженное кровяное давление или припадки, вы должны сообщить об этом врачу. Многие ли знают о том, что их желчные протоки забиты камнями, что у них камни в почках или что их кровяное давление ниже нормы?
Если вы беременны, планируете забеременеть или кормите ребенка грудью, то должны сообщить об этом врачу. Если вы забеременели, принимая Липитор (или другие статины ), то должны немедленно прекратить прием препарата и связаться с врачом, поскольку лекарство может негативно повлиять на плод. Если препарат может негатив но повлиять на плод, стоит поинтересоваться, какой еще вред он может причинить.
Старайтесь избегать продолжительного пребывания на солнце. Липитор (и другие статины ) может повышать чувствительность кожи к солнечному свету. Если солнце становится настолько опасным, что от него нужно прятаться, это уже серьезно.
• Чтобы препарат был эффективен, вы должны придерживаться диеты с низким содержанием холестерина. Такой рацион включает творог, обезжиренное молоко, рыбу (кроме консервов в масле), овощи, мясо птицы, яичные белки и масла, богатые полиненасыщенными жирными кислотами (кукурузное, подсолнечное, соевое). Избегайте потребления продуктов с высоким содержанием жиров, таких как печень и жирное мясо, яичные желтки, цельное молоко, сливки, сливочное масло, сало, свиной жир, печенье, торты, соусы, арахисовое масло, шоколад, оливки, картофельные чипсы, сыр, кокосы, кокосовое и пальмовое масла, и жареных блюд. (О вредном побочном действии продолжительной низкожировой диеты мы уже говорили и еще будем говорить ниже.)
Источник:
https://www.youtube.com/watch?v=dggXW-kgAuw
Холестерол: Как да намалим холестерола – без лекарства и хапчета

Високият може да засегне всеки и е сериозно състояние, което увеличава риска от сърдечно-съдови заболявания.
Има фактори, които са сериозна предпоставка – като гени, възраст, пол, които не са под наш контрол и няма как да им повлияем.
За щастие, ако имате висок холестерол, има лесни стъпки, които да предприемете, за да го намалите и да защитите здравето си.
Насоките в статията предоставят ценна информация, която ще ви помогне да започнете понижаването на холестерола.
За да се случи това без помощта на лекарства и хапчета е необходимо да се предприемат стъпки като: извършване на промени в хранителните ви навици; да се подобри физическата активност; да се ограничи прекомерен прием на алкохол и др.
Трябва да се има предвид, че съветите в статията могат значително да намалят нивото на холестерол в кръвта, но в някои случаи това може да не е достатъчно и да се наложи употребата на медикаменти, които се предписват от компетентно лице – доктор.
Дори да имате предписана лекарствена терапия, прилагането на написаното в статията ще позволи да постигнете по-бърз ефект от тях, както и да се използват по-малки дози от медикаменти, които почти винаги се свързват и с нежелани странични ефекти.
Какво представлява холестеролът?
Холестеролът е восъчна субстанция, наподобяваща мазнините. Намира се по стените на клетките във всички части на тялото като нервна система, черен дроб и сърце.
Тялото използва холестерола, за да произвежда хормони, жлъчни киселини, и други вещества. При спортисти, без наличието на холестерол би било невъзможно постигането на високи резултати, тъй като от него се синтезира най-анаболният хормон – .
Организмът е способен да произведе нужния му холестерол.
Холестеролът циркулира в кръвта, но не може да се движи самостоятелно. Придвижването му се осъществява чрез пакети, които се наричат липопротеини.
Два основни липопротеина спомагат за придвижванетo на холестерола в кръвта:



Наличието на прекалено много холестерол в кръвта може да затрудни придвижването му, тъй като той има свойството да се натрупва в стените на артериите. С течение на времето това натрупване може да стесни съдовете и да ги направи по-малко гъвкавки, състояние, наречено атеросклероза или “втвърдяване на артериите”.
Този процес може да се случи на кръвоносните съдове навсякъде в тялото, включително тези на сърцето (те се наричат коронарни артерии). Ако коронарните артерии се запушат частично с плака, кръвта няма да може да пренесе достатъчно кислород и хранителни вещества до сърдечния мускул. Това може да предизвика болка в гърдите или ангина.
Някои плаки, богати на холестерол са нестабилни – имат тънка обвивка, която може да се спука и да освободят холестерол и мазнини в кръвта. Това освобождаване може да предизвика образуване на кръвен съсирек, блокиращ притока на кръв през артериите и да причини инфаркт.
Въпреки че лошият холестерол – LDL носи това име, той всъщност има полезна функция в тялото. Например при се получава повишена киселинност на кръвта, която е опасна за стените на кръвоносните съдове. LDL холестеролът се струпва на това място, за да ги предпази.
От какво зависят нивата на холестерол?
Различни фактори могат да предизвикат нездравословни нива на холестерола. Някои от тях не могат да се променят, но върху други можем да окажем сериозно положително влияние.
Факторите, върху които не можем да влияем:
Факторите, върху които можем да влияем:
Въпреки че възраст, пол, генетика са извън нашия контрол, може да се направи много, за да се подобрят нивата на холестерола чрез диета.
До какво водят завишените нива на холестерол?
Когато нивото на холестерола и триглицеридите (мазнините в кръвта) стане прекалено високо, се увеличава опасността от развитие на съдържащите холестерол депозити (плаки) в кръвоносните съдове.
С течение на времето, плаките причиняват стесняване на съдовете, което затруднява кръвотока и създава нарушения, известни като атеросклероза.
Стесняването на кръвоносните съдове, снабдяващи сърцето с кръв (коронарните артерии), намалява доставката на кислород до сърдечния мускул. Това означава увеличен риск от миокарден инфаркт.
По същият начин, намаленото количество кръвоток към мозъка води до риск от мозъчен инсулт.
Сниженото кръвоснабдяване на долните крайници води до свързана с натоварване болка и риск от гангрена.
Намаляване на холестерола чрез диета
Омега 3 мастни киселини
(английски) показва как има пряка връзка с увеличаване нивата на добрия холестерол – HDL при пациенти с генетична хиперлипидемия (повишени нива на мазнините в кръвта).
Източници на омега 3 мастни киселини:
Фибри



Наясно сме, че фибрите са полезни за здравето ни, но каква точно е връзката между тях и холестерола?
Има два типа фибри – разтворими и неразтворими.
Разтворимите фибри се разтварят и сгъстяват във вода. Най-добре познати са със своя понижаващ ефект върху холестерола, когато се консумират с .
Разтворимите фибри се състоят от лепкави вещества като смоли и пектин, които образуват вещество наподобяващо гел в присъствието на течност. Този гел се свързва с холестерола и жлъчните киселини в тънките черва и ги транспортира извън тялото.
Друго предимство на тези фибри е, че спомагат за контрола и стабилизирането на кръвната захар, което е изключително полезно при диабет. Това се случва чрез забавяне усвояването на храната.
Също така осигуряват чувство за ситост, което има потенциала да помогне със . Източници на разтворими фибри са , овесени трици, ечемик, боб, сладки картофи и бял картоф, броколи, аспержи, моркови, ябълки, круши, цитрусови плодове, ягоди, банани, бадеми и ленено семе.
Авокадо
съдържа главно мононенаситени мазнини, които имат подобно действие на полиненаситените, спомагайки понижаването на лошия холестерол и поддържането на здраво сърце.
Мононенаситените мастни киселини имат редица ползи за сърдечно-съдовата система. Понижават нивата на лошия холестерол, повишават тези на добрия, понижават нивата на триглицеридите. Също така има проучвания, показващи, че диети, съдържащи високи нива на мононенаситени и полиненаситени мастни киселини могат да бъдат използвани при наличието на рискови фактори за сърдечно-съдови заболявания.
Едно средно авокадо (200 грама) съдържа 30 грама мазнини – 20, от които са мононенаситени, както и 13 грама фибри.
Куркума
Както куркуминът, така и са изследвани и доказали се при намаляването на лошия холестерол – LDL и общите нива на холестерол в кръвта.
Нивата на триглицериди (съхранявани мазнини) също са били редуцирани при приема на куркумин.
Проучване показа, че добавянето на към храната, в продължение на осем седмици, успешно намалява VLDL (липопротеин с много ниска плътност), LDL (липопротеин с ниска плътност), общ холестерол и триглицериди.
Също така се наблюдава повишено молекулно разграждане (катаболизъм) на холестерола.
Ядки и семена



Съдържат вещества, които могат да подобрят липидния профил и здравето на сърцето.
Все пак трябва да се обърне внимание, че ядките и семената са калорични и ако се включват в менюто, трябва да са добре съобразени с останалата част от диета или хранителен режим.
Свързани продукти за редуциране на холестерол
Физическа активност и холестерол
Физическата активност може да увеличи нивата на HDL холестерола (добър холестерол). Също така помага за регулирането на телесното тегло, диабета и високото кръвно налягане.
Аеробната физическа активност (енергично ходене, бягане, плуване) подобрява качеството на сърдечния мускул и увеличава белодробния капацитет.
С други думи, физическата активност е главен фактор срещу сърдечните заболявания. Дори и средно интензивни активности, ако са изпълнявани редовно, намаляват сериозно риска от сърдечно-съдови заболявания.
Какво трябва да избягваме?



След като вече знаем какво може да ни помогне в контрола с холестерола, нека разгледаме и нещата от които трябва да се пазим.
Изследвания на холестерол и приети референтни стойности
Ако изследванията, които имате не са в mg/dL, може да използвате това на mmol/L и mg/dL.
Относно медикаментите и холестерола


Може да направите много, за да спомогнете подобряването нивата на холестерола, но както беше споменато в началото, има неща, които са абсолютно извън нашия контрол. Генетиката е сериозен фактор, определящ как точно тялото ще се справи с холестерола. Въпреки усилената работа на някои хора, отличните хранителни навици и високото фитнес ниво, понижаването нивата на холестерола до нормални нива може да е трудно.
Често тези хора се нуждаят от лекарска намеса. В този случай, силно се препоръчва да посетите лекар и да получите рецепта с медикаменти, понижаващи нивата на холестерола. Както при всички лекарства, лекарствата за регулиране на холестерола не идват без странични ефекти. Разговор с вашия лекар ще гарантира, че разбирате рисковете. Тези лекарства обикновено имат малко странични ефекти (това зависи и от дозите) и се толерират лесно от повечето хора.
Отлична идея е първо да се опита регулацията на холестерола по здравословен начин, но ако всички опити се провалят, трябва да се потърсят и други опции. Както беше споменато, дори при назначена терапия с медикаменти, съветите в статията могат да окажат сериозно положително влияние, понижавайки необходимите дози от медикаментите и постигането на по-бързи и по-дълготрайни резултати.
Лечението с медикаменти:
Лечението с медикаменти, регулиращи липидните нива, по-скоро допълва, но не заменя промените в начина на живот. Терапията обикновено е продължителна или за цял живот. Изборът на медикаментите се определя от лекар-специалист.
Медикаментите, които намаляват нивото на липидите в кръвта са: статини, никотинова киселина и нейните производни, фибрати и такива, които свързват жлъчните киселини.
Като клас медикаменти, статините предизвикват най-голямо понижение на холестерола в кръвта. В случай, че целта на лечението не е постигната след 3 месеца лечение с един медикамент, може да се включи втори препарат.
Необходимо е да се знае, че повишеният холестерол се нуждае от постоянен контрол. Прекратяването или преустановяването на взети мерки може бързо да доведе до повишаване и възвръщане на риска от съдови нарушения, съществували преди началото им.
Заключение
Високите нива на холестерол най-често са свързани с наднормено тегло и нездравословен начин на живот.
Както вече беше споменато, наднорменото тегло се свързва пряко с повишени нива на LDL холестерол и ниски нива на HDL холестерол, което е рецепта за здравословни проблеми, включително атеросклероза и сърдечно-съдови заболявания. Едно от най-добрите неща, които може да направите за себе си е да започнете редовна физическа активност в комбинация с прилагането на съветите описани в статията.
Как да започнете зависи изцяло от фитнес нивото ви. Важно е начинаещи да започнат бавно и постепенно да увеличават натоварването, за да избегнат нежелани травми и .
Добър старт за начинаещи са ниско интензивни като ходене, джогинг, каране на колело, плуване или в рамките на 15-20 до 30 минути. След като подобрите фитнес нивото си, може да обмислите включването на по-агресивни методи като следване на по-стриктна и по-високоинтензивни кардио тренировки.
Стъпка #1: Лесни тренировки в домашни условия, с които да повишите физическата си активност:
В статиите може да откриете подробни разяснения за изпълнението на всяко упражнение – текст, снимки, видео, както и тренировъчни програми, които да изтеглите, за да приложите и комбинирате упражненията по най-добър начин.
Стъпка #2: Спазване на насоки в храненето за регулиране и постигане на здравословно тегло:
Стъпка #3: Хранителни добавки за регулиране на холестерола без странични ефекти:
Има ли съвет или действие, което сте готови да предприемете, за да редуцирате високия холестерол и да подобрите здравето си?
В случай, че сте опитвали съвети от статията или такива, които не са поместени в нея, споделете вашия опит в коментарите, за да сме полезни на повече хора.
Споделете статията с приятел или член на семейството, за когото материалът може да е полезен.
Искате ли да постигнете възможно най-добрите резултати – без да губите излишно време и да влагате усилия на грешното място?
Присъединете се към отбора в онлайн треньорската ми програма.
Необходими са 12 седмици.