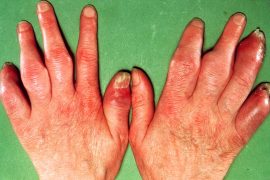
Псориатический артрит — симптомы и фото. Псориатический артрит без псориаза
Для начала разберемся, что такое подагра. Подагра – это заболевание преимущественно мелких суставов вследствие отложения в них уратов (солей мочевой кислоты).
Это заболевание обмена веществ, развивающееся в результате повышенного накопления кристаллов уратов.
Эпидемиология. На данный момент подагра менее распространена, нежели во времена Гиппократа. Тогда она называлась «болезнью королей», так как она возникала из-за чрезмерного употребления пищи и алкоголя. Сейчас подагрой страдает примерно 1-2 человека на 1000. Болеют преимущественно мужчины старше 45 лет. Подагра так же может проявляться у женщин в постменопаузе.
Подагра развивается при повышенном содержании мочевой кислоты в крови.
Происходит это в следующих случаях:
Факторы риска развития подагры:
По большому счету либо почки не успевают выводить большое количество мочевой кислоты, и она накапливается в плазме крови, либо они не справляются со своей прямой функцией и не выводят даже нормальное её количество.
С негативной тенденцией населения злоупотреблять алкоголем и пищей, богатой на пурины (жирное мясо, рыба) подагра имеет все шансы выйти на первые места среди болезней обмена веществ.
Патогенез подагры. Вследствие повышенного содержания мочевой кислоты в организме она начинает накапливаться и откладываться в разных тканях. В таких местах отложение кристаллов мочевой кислоты возникают местные воспаления и образования специфических гранулем и тофусов. Как правило, это происходит вокруг мелких суставов.
Обострения подагры происходят, как правило, после нарушения предписанной диеты (употребление жирного мяса, рыбы, алкоголя и т.д.).
Приступы характеризируются следующими симптомами:
При отсутствии адекватного лечения подагра вовлекает в воспалительный процесс все новые и новые суставы. Самым грозным осложнением данной болезни является почечная недостаточность.
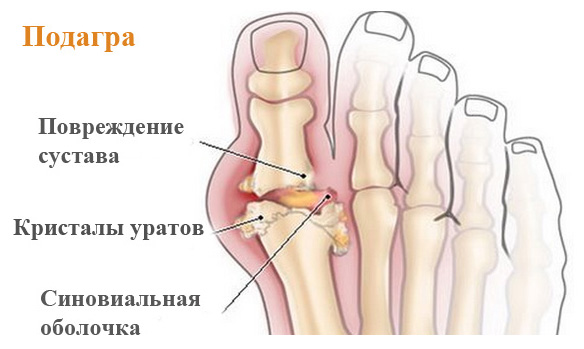
Возникает она вследствие стойкого повышения мочевой кислоты в плазме крови и в моче. Это способствует развитию нефролитиаза (образование камней в почках). Частые пиелонефриты на фоне нефролитиаза могут приводить к нефросклерозу, и в итоге, к почечной недостаточности.
Существуют четкие критерии постановки диагноза подагрический артрит:
Рентгенологическое исследование суставов показывает отложения кристаллов мочевой кислоты и поражение костной ткани вследствие множественных повторяющихся подагрических атак.
Биохимия крови имеет лишь подтверждающее значение для постановки диагноза. Выявление в крови гиперурикемии не является главным критерием диагностики, так как гиперурикемия может наблюдаться и при некоторых других заболеваниях.
Так, как начальная стадия подагры не имеет клинических симптомов, то лечения этого заболевания начинают гораздо позже. Когда уже подагра перешла в хроническую форму и вылечить её полностью не предоставляется возможным.
Лечение подагрического артрита сводится к контролю образа жизни и регулярному применению препаратов для профилактики обострений.
В первую очередь необходимо изменить питание путем исключения жирных сортов рыбы, мяса, алкоголя, грибов и т.д.

Основным принципом лечение подагры является влияние на звенья её патогенеза. Применяют противовоспалительные препараты, а так же препараты, которые снижают выработку мочевой кислоты в организме, и ускоряют её выведение почками.
Препараты, снижающие уровень мочевой кислоты в организме:
Препараты, оказывающие противовоспалительные и обезболивающие эффекты:
В лечении подагрического артрита так же используется физиотерапия.
При значительных отложениях кристаллов мочевой кислоты применяют оперативное лечение по их удалению.
Для профилактики приступов подагры рекомендуется пить много жидкости (воды). Обезвоживание организма снижает выделительную функцию почек и тем самым способствует усилению концентрации мочевой кислоты в организме.
Читайте также:
Псориатический артрит (ПА) является заболеванием суставов воспалительного характера, спровоцированным псориазом. Зачастую при псориазе поражаются кожные покровы, но у трети пациентов, страдающих этим недугом, изменения происходят в строении костной ткани, хрящевой, связках, внутренних органах. Под воздействием дегенеративных изменений тканей в суставной полости интенсивно развивается воспалительный процесс. Эта форма заболевания костных сочленений поражает как пожилых людей, так и молодежь. Этиология болезни не изучена полностью до настоящего времени. Важную роль в появлении этого недуга играет наследственная предрасположенность.
Начало болезни почти всегда протекает незаметно, так как первичными проявлениями бывают нарушения кожного покрова и ногтевых пластин, имеющие псориатический характер. Гораздо позже пациенты обращают внимание на легкую скованность пораженных костных соединений.
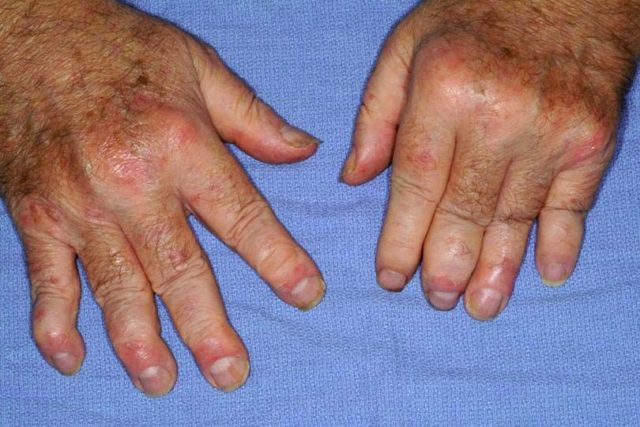
К характерным признакам этого заболевания относят:
Зоной поражения этим недугом принято считать костные сочленения верхних и нижних конечностей, позвоночника, а также слизистые оболочки глаз и ротовой полости.
Механизм разрушительного воздействия при этой форме болезни аналогичен тому, который происходит при ревматоидном артрите. ПА так же, как и ревматоидный, принято считать аутоиммунным заболеванием, когда в организме вырабатываются антитела, атакующие клетки собственного организма (в данном случае клетки костной и хрящевой ткани). Поэтому с целью точного диагностирования необходимо обратиться за консультацией к ревматологу. Наиболее информативным при постановке диагноза является анализ на ревматоидный фактор. Отличительной чертой ПА является асимметричное поражение суставов. Современная наука не определила точных причин появления этой болезни и рекомендованная терапия направлена на снижение симптоматики и облегчение состояния больного.
Среди причин появления этого крайне неприятного заболевания, нарушающего функциональные способности, выявлены такие:
Стоит отметить, что толчком к развитию ПА могут также послужить:
Продолжительность жизни при псориатическом артрите напрямую зависит от наследственной предрасположенности и факторов окружающей среды. Большинство случаев болезни зарегистрировано в семьях, где этот недуг появился не впервые. Несмотря на отягощенную наследственность, пусковым механизмом для развития ПА могут послужить самые разнообразные факторы, одним из которых является окружающая среда. Согласно последним исследованиям, проживание в местностях с холодными климатическими условиями неблагоприятно влияет на течение псориаза и может спровоцировать на его фоне развитие воспалительного процесса в суставной полости. Проживание в жарком климате наоборот благотворно влияет на организм больного и способствует снижению проявлений недуга. Чрезмерное пребывание под открытыми солнечными лучами также входит в список факторов риска для развития этой болезни. Неблагоприятная экологическая обстановка вредна больным ПА, способна ухудшить состояния и вызвать обострение.

Стоит также обратить внимание на следующие факторы, провоцирующие развитие этого заболевания:
Приступы ПА появляются в период гормональной перестройки организма, под воздействием стресса и неблагоприятных факторов окружающей среды.
При позднем диагностировании и отсутствии правильного лечения повышается риск возникновения осложнений псориатического артрита:
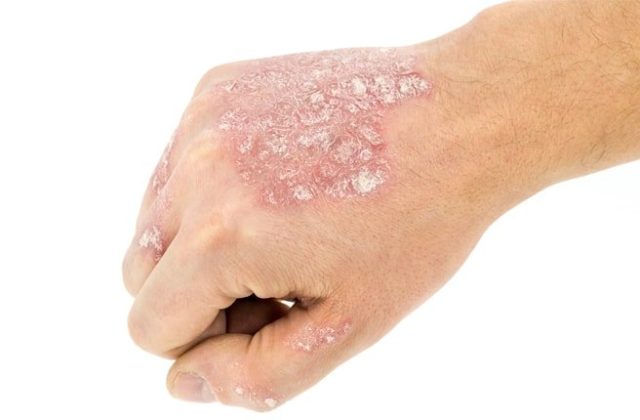
Этот недуг оказывает дегенеративное воздействие не только на костную и хрящевую ткань, а еще и на жизненно важные внутренние органы. В зависимости от тяжести заболевания и его осложнений определяется .
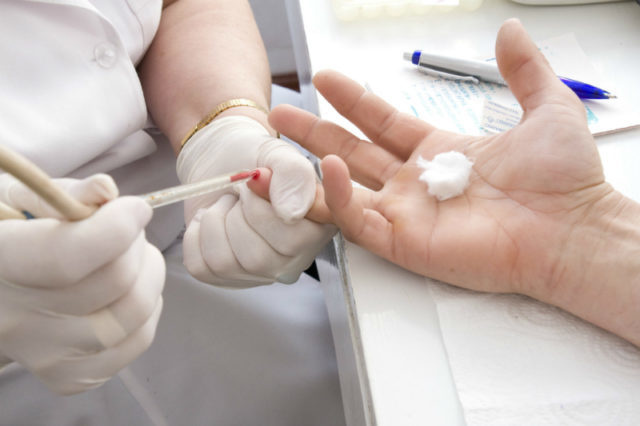
Решающим методом при диагностике ПА является рентгенографическое исследование. На приеме врач при осмотре отмечает изменение контуров поврежденного костного соединения, боль при пальпации.
Помимо рентгена назначают и другие виды диагностических исследований:
Тщательно собранный анамнез с указаниями присутствия псориатического поражения, а также результаты лабораторных и инструментальных диагностических исследований, дают возможность диагностировать ПА на ранней стадии.
Прежде чем искать на просторах интернета информацию о том, как лечить прсориатический артрит, необходимо понимать, что этот недуг невозможно излечить полностью. Лечение имеет целью препятствовать усилению деформации, создать правильные условия для снижения симптоматики и ускорения восстановительного процесса.
На начальной стадии развития болезни возможно лечение ПА в домашних условиях, с использованием средств народной медицины и консервативной терапии.
С целью торможения воспаления и снижения болевых ощущений применяют такие методы терапии:
В период резкого ухудшения состояния применяют внутрисуставные гормональные уколы при псориатическом артрите. Своевременное лечение псориатического артрита снижает риск развития патологических осложнений.
Сейчас пользуется популярностью лечение полиартрического артрита в Израиле. Медицина этой страны очень авторитетна и успешно лечит множество серьезных заболеваний, в том числе и суставные. Успех лечения в этой стране — это совокупность последних достижений медицины, непревзойденной квалификации врачей и целебных свойств Мертвого моря.

В комплексном лечении применяют средства народной медицины. Может быть проведено такое лечение псориатического артрита в домашних условиях только после консультации с лечащим врачом.
В борьбе с проявлениями этой болезни с успехом применяют:
Широкое применение также получили:
В начале болезни достаточно будет консервативного лечения в комплексе с физиотерапией и средствами народной медицины. Чем раньше начато лечение, тем больше шансов на успех.

Вылечить недуг полностью невозможно, но можно снизить частоту и длительность периодов обострения.
Существуют рекомендации, которые не сложно выполнять с целью увеличения продолжительности ремиссии псориатического артрита:
Прогноз при псориатическом артрите считается благоприятным с условием ранней диагностики и своевременного начала терапевтического воздействия. При ярко выраженном развитии воспалительного процесса, затрагивающего жизненно-важные органы, прогноз ухудшается. В целом, риск потери трудоспособности и инвалидизации повышается на поздних стадиях развития болезни и обширной области поражения. Неконтролированное прогрессирование недуга ведет к ухудшению качества жизни и повышению смертности среди больных ПА.
Важную роль играет психосоматическое состояние больного ПА. Как жить с псориатическим артритом?
Для повышения качества жизни необходимы регулярные релаксационные процедуры:
В связи с частым развитием обострения на фоне эмоциональной неустойчивости, рекомендуется снизить стрессовую нагрузку и поддерживать оптимистический настрой. Важно не переусердствовать в самостоятельном лечении этого недуга.