Крапивница: фото, симптомы, лечение у взрослых и детей, код по МКБ-10
Здесь представлены мои выписки из истории болезни, в них описано как меня лечили на протяжении долгих лет.
Жалобы при поступлении:
Больной предъявляет жалобы на высыпания в виде бляшек, на коже туловища, волосистой части головы, которые покрыты чешуйками. Также больной предъявляет жалобы на шелушение и лёгкий зуд в области высыпаний. Боли в мелких суставах кистей и стоп поражение ногтей.
Анамнез болезни:
Считает себя больным с 1998 года, когда летом впервые отметил высыпания на коже головы, сопровождающиеся шелушением. В семье болеет псориазом отец. Самостоятельно лечился мазью белосалик без эффекта. Обострение круглый год, от сезона не зависит, летом больной чувствует немного лучше себя. В последующие годы появлялись новые высыпания на коже головы, голени, которые больной лечил самостоятельно теми же мазями, с эффектом. Бляшки постепенно увеличивались в размере. В 2003 году появились высыпания на спине и верхних конечностях, что было поводом лечь в стационар
Больной мужчина возраст 19 лет. В стационаре с 14.04.2003г по 13.05.2003г
Диагноз: Псориаз распространенный прогрессирующая стадия, экссудативная форма.
Проведено лечение: хлорид-кальция 10% 10мл внутривенно №10, аевит 100.000 ед №25, алоэ 2мл внутримышечно №10, витамины В1, В6 по 2мл внутримышечно №5.
Наружное лечение: мазь белосалик, 2% салициловая мазь, белодерм, 1% папавериновая мазь, УФО по Патоцкому.
Больной мужчина возраст 22 года. В стационаре с 26.06 по 21.07.2006г
Диагноз: Псориаз распространенный прогрессирующая стадия, экссудативная форма. Псориаз ногтей.
Проведено лечение: циклоферон 2,0 внутримышечно №4, алоэ 2,0 внутримышечно №10, тиосульфат натрия 30% 10мл внутривенно №10, аевит 100000ед по 1 капсуле один раз в день 26 дней. Диазолин по 1таб два раза в день №10, аскорбиновая кислота 5% 2мл внутримышечно №10, физ.раствор внутривенно капельницы №2.
Наружное лечение: белосалик, салициловая, папавериновая мазь, адвантан, шампунь фридерм.
Больной мужчина возраст 23 года. В стационаре с 16.07 по 8.08.2007г
Диагноз: Псориаз распространенный прогрессирующая стадия, смешаный тип. Упорное течение, экссудативная форма. Псориаз ногтей. Псориатическая артропатия.
Проведено лечение: дипроспан 1мл внутримышечно №1, глюканат кальция 10% 10мл внутримышечно №10, диазолин по 1таб два раза в день №12, аевит 100000ед по одной таблетки в день №23, диклофенак 3мл внутримышечно №10, фамотидин 20мг №10.
Наружное лечение: СФТ по 3х дневной методике, Скин-кап аэрозоль, шампунь. Белосалик, 2% салициловая мазь.
Больной мужчина возраст 24 года. В стационаре с 04.12 по 25.12.2007г.
Диагноз: Псориаз распространенный прогрессирующая стадия, смешаный тип. Упорное течение, экссудативная форма. Псориаз ногтей.
Проведено лечение: глюконат кальция 10% 10мл внутримышечно через день №10, аевит 100000ед по1кап/сут 21день, супрасти 0,025 1таб два раза в день 14 дней, аскорбиновая кислота 5% 2мл внутримышечно через день №10, грандаксин 1таб три раза в день в течении 7дней.
Наружное лечение: белосалик на кожу волосистой части головы, салициловая мазь, белодерм, афлодерм на лицо, раствор фукарцина штрихом на бляшки, белосалик на поясничную область, метиленовая синька на бляшки, ванночки с раствором соды для кистей. Скин-кап аэрозоль на кисти, голени, предплечья. Дайвонекс на кисти, папавериновая мазь, шампунь скин кап два раза в неделю, МДМ №10.
Больной мужчина возраст 24 года. В отделение с 12.02 по 31.03.2008г
Диагноз: Псориаз распространенный прогрессирующая стадия. Псориатическая артропатия.
Получал лечение:
Физиотерапия: общая ФХТ с 4таб аммифурина№25
Локальная ФХТ с 0,3% раствором аммифурина, на волосистую часть головы №26
Локальная ФХТ на область голеней №22
Лазеромагнитотерапия на область суставов стоп №15
Иньекционные препараты: физ. раствор 400мл внутривенно капельно №3.
Пероральные препараты: неотигазон 25мг по 1 капс 2 раза в день в течение 12 дней, затем по 25мг 1раз в день в течение 35дней. Карсил 35мг по 1 драже 3 раза в день в течении 42 дней.
Наружные средства: салициловая мазь на очаги поражения, под пленку на 2 часа, 3% серно-салициловую мазь на ночь, на волосистую часть головы, под косынку, 2% мочевинная мазь 2 раза в день на очаги поражения, шампунь скин-кап 1 раз в три дня на волосистую часть головы, ихтиоловая мазь на область предплечий и голеней 1 раз в день, на два часа под пленку, лосьон дипросалик на голову, 10% ихтиоловую мазь на очаги, крем скин-кап на инфильтрированные очаги 2 раза в день, мазь акридерм ск на инфильтрированные бляшки, под повязку. Спрей скин-кап на очаги 2 раза в день.
Состояние при выписке: За время пребывания в стационаре отмечалась положительная динамика кожного процесса: разрешились высыпания на коже груди, живота, спины, на месте которых образовались очаги гиперпигментации. На коже предплечий и голеней остались слабо инфильтрированные, бледно-розовые бляшки.
Рекомендации при выписке: Наблюдение у дерматолога по месту жительства. Продолжить наружное лечение 20% ихтиоловой мазью, или 10% дегтярной мазью, или карталиновой мазью 2 раза в день на оставшиеся очаги поражения до их разрешения. Шампунь скин-кап или Фридерм деготь на волосистую часть головы 1 раз в три дня. Санаторно-курортное лечение, гелио и талассотерапия.
Больной мужчина возраст 24 года. В отделение с 01.09 по 15.10.2008г
Диагноз: Псориаз распространенный. Псориатический артрит.
Шифр по МКБ: L40.0
Жалобы: на наличие высыпаний, шелушение кожи.
С 16.06.2008г. по 22.07.2008г. находился в стационаре по месту жительства, получал дипроспан 1,0 внутримышечно №1, общую дезинтоксикационную и наружную терапию. Со слов больного без эффекта. В 2005 году появились боли в коленных, локтевых и плюсне-фаланговых суставах.
Локальный статус при поступлении:
Кожный процесс носит распространенный характер, представлен папулезно-бляшечными высыпаниями от 0,5 до 10см в диаметре, располагающимися на коже туловища, верхних и нижних конечностей с четкими границами, выраженной инфильтрацией, яркой эритемой, чешуйко-корками желтоватого цвета. Ногтевые пластинки утолщены, имеются желтоватые пятна, подногтевой гиперкератоз, продольная и поперечная исчерченость.
Проводившееся лечение:
ПУВА-ванны 20 процедур, суммарная доза облучения 57,5 Дж./см2, локальная ПУВА-терапия на область голеней и предплечий 15 процедур, суммарная доза облучения 38 Дж/см2.
Фильтрационный плазмаферез – 3 процедуры.
Реамберин 400мл внутривенно капельно №7. Тиосульфат натрия 30% 10 мл внутривенно №10. Тавегил 2мл внутримышечно на ночь № 2
Флексен 50мг два раза в день 19 дней. Дона 1 пакет в сутки.
Наружная терапия:
2% мазь с мочевиной, лосьон дипросалик, шампунь Скин-кап, мазь элоком, 5% и 10% ихтиоловая мазь, 5%, 10%, 20% нафталановая мазь, мазь дайвобет.
Локальный статус при выписке
Источник:
ВАЖНО ЗНАТЬ! Средство которое очистит вашу кожу и избавит от псориаза навсегда. Врачи в тайне начали его советовать своим пациентам! Читать далее >>>
Как следует из названия, ладонно-подошвенный псориаз характеризуется поражением кожных покровов ладоней и подошв у больного. При этом выявляется утолщение эпидермы и гиперкератоз, что обуславливает формирование мозолей, наличие которых вносит в жизнь больных дискомфорт. Внешне места поражений имеют вид бляшек круглой или овальной формы, на поверхности которых расположены чешуйки светлого цвета. Очаги поражения четко разграничиваются от здоровой кожи. Ко всему выявляется краснота, сухость, признаки воспаления и болезненность в месте появления трещин.
Нарушение обмена веществ — причина псориаза
В настоящее время не выявлены точные причины вызывающие ладонно-подошвенный псориаз. Но отмечена роль наследственности, неблагоприятных факторов внешней среды.
Определены провоцирующие факторы:
Они косвенно влияют на появление данной патологии кожи, а также выявлено их непосредственное влияние на прогрессирование заболевания.
Ладонно-подошвенный псориаз может быть следующих форм:
Ладонно-подошвенный псориаз характеризуется не только поражением кожи, но и ее производных, точнее, ногтей. При переходе патологического процесса на ногтевую пластину возможно выявление синдрома наперстка, который характеризуется появлением множественных точечных углублений на ее поверхности. Или появление симптома «масляного пятна», который характеризуется формированием пятна желто-бурого цвета под ногтем. Возможно расщепление ногтевой пластины или неполное его отделение от ногтевого ложа.
Лечение ладонно-подошвенного псориаза
Лечебная тактика разрабатывается на основе следующих показателей: форма, площадь поражения кожи, степень тяжести течения, общее состояние здоровья больного, его возраст, социальный статус, профессиональная деятельность и прочее. Проводимая терапия может быть условно разделена на системную и наружную.
Для повышения эффективности проводимого лечения больным рекомендуется придерживаться специально рекомендованной диеты и ухода за кожными покровами.
Системное лечение подразумевает назначение лекарственных препаратов в соответствующей дозе, которые подбираются с применением индивидуального подхода. К ним можно отнести препараты способные останавливать рост клеток и подавлять активную деятельность иммунитета. Еще возможно назначение медикаментозных препаратов с биологической активностью, разработанных на базе моноклональных антител.
Ладонно-подошвенный псориаз лечение средствами наружного применения позволяет смягчить и увлажнить пораженную кожу. Для этого возможно использовать препараты на основе салициловой кислоты помогает постепенно растворить роговой слой кожи, глюкокортикостероиды, ретиноиды и другие. Для облегчения боли от имеющихся язв на подошвах используется гидроколлоидное покрытие. Оно ускоряет процесс заживления, уменьшает трение кожи стопы об обувь, избавляет от зуда.
Применение методов физиотерапии также помогают облегчить состояние больных, и улучшит доступ медикаментозных препаратов наружного применения в очаг поражения, что соответственно облегчает состояние больного.
Использование в процессе лечения только одно направление не дает достаточно хорошего и стойкого эффекта, поэтому дерматологи комбинируют разные виды терапии для получения более качественного результата. И для этого можно пользоваться народными средствами, но только после одобрения их лечащим дерматологом. В таких ситуациях проведение самолечения может ухудшить течение заболевания, что негативно сказывается на прогнозе.
При проведении адекватного лечения можно добиться полного устранения симптомов заболевания, то есть добиться ремиссии и оттянуть наступление обострения. Это улучшает качество жизни. А при отсутствии правильной терапии или злоупотреблении народными средствами на фоне полного отказа от медикаментозного лечения больной может стать инвалидом.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с псориазом пока не на вашей стороне.
И вы уже думали о кардинальных методах лечения? Оно и понятно, ведь псориаз может прогрессировать, в результате чего сыпью покрывается 70-80% поверхности тела. Что ведет к хронической форме.
Красные пузырчатые волдыри на коже, зуд, трещины на пятках, отшелушивание кожи. Все эти симптомы знакомы вам не понаслышке. Но возможно правильнее лечить не следствие, а причину? Нашли интересное интервью с врачом-дерматологом Российского Центра Дерматологии. Читать интервью >>
Источник:
Пустулезный псориаз — это редкий тип хронического заболевания кожи, который проявляется тяжелым течением — экссудативный псориаз. Эта разновидность болезни встречается довольно редко, но медики с тревогой отмечают тенденцию к увеличению случаев пустулезного псориаза в последние годы. Это редкая форма псориаза, которая представляет опасность для жизни.
Основная часть пациентов (60%), страдающая этой формой заболевания имеет в анамнезе диагноз вульгарный псориаз. у остальных симптомы болезни появляются на фоне полного благополучия.
Он протекает с развитием мелких пустул, склонных к экссудации и слиянию. В большинстве случаев патологические элементы образуются на уже существующих псориазных участках. Также встречаются пациенты, у которых болезнь затрагивает чистые покровы.
Данное заболевание можно считать своеобразным проявлением контактного дерматита аллергической природы, который развивается у больных в ответ на использование сильных медикаментозных препаратов.
У большинства пациентов фиксируется приобретенный пустулезный псориаз в следствии лечения вульгарной формы с применением сильных медикаментозных препаратов.
Примерно в 40% случаев экссудативная патология развивается внезапно, в условиях видимого благополучия.
Существует генерализированный и локализованный пустулезный псориаз.
Так называемые пустулы, или по-простому пузыри, на начальном этапе патогенеза заполнены внутри стерильной жидкостью. Когда пузыри лопаются, происходит инфицирование открытой раны, по причине чего болезнь приобретает гнойниковый характер.
Зоной поражения может стать любой участок кожи, в том числе, лицо и кожа головы. Генерализированный пустулезный псориаз на протяжении нескольких месяцев может отступать и снова возвращаться. Сопровождается заболевание общим недомоганием, слабостью, ознобом, лихорадкой.
Пустулезный псориаз в более тяжелой форме может поражать все тело.
Локализованный пустулезный псориаз — это псориаз с пустулизацией, не склонный к генерализации. Его классифицируют на несколько форм:
Пустулезный псориаз подошв и ладоней
Или ограниченный, или ладонно-подошвенный пустулезный псориаз Барбера. В отличие от ладонно-подошвенного псориаза. высыпания имеют преимущественно пустулезный (с гнойным содержимым) характер.
Характеризуется такими симптомами: образованием пустул в области ладоней, подошв и подушек пальцев. В результате заболевания появляются коричневые корковые образования, и происходит атрофия кожи в области подошв и ладоней;
Характерным при всех формах является расположение сыпи — на ногтевых фалангах пальцев рук, реже ног, откуда процесс может переходить на соседние участки пальцев, кистей и стоп. Очень редко дерматоз бывает распространённым, генерализованным. Клиническая картина пустулёзной и везикулярной формы в начальной стадии заболевания напоминает гнойную паронихию; чаще поражается один, преимущественно большой, палец руки, затем в процесс вовлекаются и другие пальцы на руках и реже на ногах.
Герпетиформное импетиго
Характеризуется такими симптомами: образованием пузырьков, имеющих тенденцию к слиянию. Заболевание склонно к рецидиву. Специалисты склонны считать, симптомы пустулезного псориаза и пустулезного дерматоза — это признаки двух разных заболеваний, не имеющих взаимосвязи.
Высыпания появляются на коже рук и ног, а также в больших складках кожи.
Пустулезный псориаз лечат с использованием следующих средств:
Лечение осуществляют и средствами наружного применения: кортикостероидными мазями (элоком, лоринден-С, дипросалик), ретиноидами, мазями, содержащими аналог витамина D-3 (кальципотриол), мазями с содержанием салициловой кислоты и дегтя.
Используют физиотерапию, фотохимиотерапии, ПУВА-терапии, плазмафереза, гемодеза, гемосорбции, ультрафиолетового облучения.
Фототерапия: Ре-ПУФА-терапия № 20-30.
Альтернативные лекарственные средства: Метотрексат в/м 15-25 мг 1 р/нед, 3-5 нед.
Рецепт одного врача.
Генерализованный пустулезный псориаз
Снять зуд и жжение помогут антигистаминные препараты.
Источник:
Заболела хроническим псориазом в 6-м классе. Страдала от болезни очень сильно, поскольку вела подвижный образ жизни, дружила со спортом. Хотелось гулять, пойдешь загорать, а куда в таком состоянии.
Многие годы мой псориаз находился на уровне около PASI=10, а иногда и более.
Оказалось, что у меня в тонком кишечнике есть СИБР II степени (ОМЧ = 10E7), причем с включением псорагенных бактерий Str.agalactiae (10E4).
Но я нашла способ избавиться от псориаза полностью.
Как показало контрольное обследование — я избавилась от СИБР и почти избавилась от псорагенных бактерий.
И, что самое важное, почти избавилась от псориаза (PASI=1,5).
Вот как выглядели мои локти до лечения:
Сейчас 2016 год и мне 27 лет. Без малого уже 1 год моя кожа остается чистой. Абсолютно. Я болела псориазом с 13 лет. к 20 годам примерно 30%, а потом и все 90% моего тела было покрыто сплошной белесо-красной струпчатой коркой. Ремиссии, которые возникали крайне редко, длились максимум 2-4 месяца. При этом пятна начинали чуть бледнеть, но совсем не исчезали никогда. Будучи или от Бога, или от природы очень привлекательной внешности, я жила почти страшилищем. Вернее, пыталась не умереть. Помочь мне никто не мог. «Не лечится» — и я терпела. Терпела тогда, когда на мое лицо, которое долго оставалось чистым, тоже стало страшно смотреть. Рассказывать, как меня лечили, — это отдельная повесть. Короче, после долгих мытарств, я, наконец, села за книги, стала думать, искать, анализировать. То есть работать и не ждать, что моим здоровьем кто-то займется. И вот. Что же я нашла?
Псориаз — болезнь всего организма: это грязная кровь — плохая печень — плохая усвояемость пищи — измученная иммунная система. Далее летят сосуды и суставы. Да, я согласна, что человеческий организм — самоочищающаяся система, но если он разбалансирован — болен, — то надо помочь ему выздороветь.
Я поняла это путем опыта.
Я перепробовала кучу мазей, пробовала очистительные курсы. Но результата либо не было вовсе. либо наступали кратковременные ремиссии.
В 22 года решила следить за своим здоровьем. начала изучать китайскую медицину, индийскую систему оздоровления, народную и нетрадиционную медицину.
И наткнулась совершенно случайно на крем-воск от псориаза. Информация попалась под руку в одном из журналов во время перелетов. К тому времени я была уже наслышана о азиатской медицине. журнал мне кстати попался в руки во время перелета в индию. Я сохранила себе информацию об этом средстве которое до этого момента мне почему-то никогда не попадалась на глаза .
По возвращению я стала искать где же можно приобрести крем. Фото оставлю ниже.
Оставляла заявки на многих специализированных магазинах, но все было тщетно. В какой-то момент я даже забыла об этом крвме. И вот в очередной вечер проверяя электронную почту, я получила письмо в котором мне сообщалось.
«Добрый день, Наталья. Вы обращались к нам по поводу приобретения крем-воска от псориаза. Данного товара у нас к сожалению нету в наличии. Но вы можете его приобрести у официального представителя в СНГ на сайте » Я тут же помчалась на сайт, вспомнив сколько хорошего было описано об этом креме в «случайной» брошюре.
Оформила заказ. буквально через пару минут со мной связались. Предлагали взять сразу полный курс из 4 банок что было намного выгоднее, но я решила попробовать и сначала заказала пробный курс. согласовала условия доставки и стала ждать своей посылки. Через 8 дней мне пришло уведомление что мой заказ прибыл на почтовое отделение и я пошла забирать свою посылку. Получив посылку тут же ее распечатала и уже вечером применила полученный товар. в инструкцию даже вчитываться не стала, так как о том как их применять знала уже давно из «случайной» брошюрки.
1 – день я не заметила результатов. на второй тоже. на третий я просыпалась с мыслями и шла в ванну с мыслью «очередное мимо». Но едва открыв глаза я подумала, что я сплю. Пятна на коже как водой смыло. Я долго не могла поверить в свое отражение в зеркале. Рукам было непривычно ощущать свою же кожу. Это фантастика. Да, пятна не пропали бесследно на 3-тий день. Но на 7 от них не осталось и следа.
Я решила не останавливаться на достигнутом и тут же заказала новый, полный курс и прошла его полностью. Результат? Я уже год не знаю что такое псориаз.
Еще пару фото после лечения:
Крем за первые 7 дней полностью очищает пораженные участки кожи. А в дальнейшем улучшает микроциркуляцию, тонизирует стенки кровеносных сосудов, снимает отек кожи и воспаление, угнетает чрезмерную активность клеток эпидермиса.
Источник:
СОДЕРЖАНИЕ
Ладонно-подошвенный псориаз — нередко встречающееся заболевание, поражающее людей в возрасте от 30 до 50 лет. Этот вид псориаза можно перепутать с грибковым инфицированием. Этот недуг встречается в ? случаев, если говорить о кожных патологиях. Значительно затрудняет излечение локализация очага болезни: ладони и подошвы.
Дополнительные материалы
Основными причинами считаются:
Существуют три основные формы ладонно-подошвенного псориаза:
В первом случае это четко очерченные, плотные очаги в виде бляшек или папул, практически не выступающих над поверхностью кожи. Эти новообразования невозможно соскоблить, на них могут образоваться трещины. Бывают случаи инфицирования.
Вторая форма выражена преимущественно округлой формой поражения, плотной при пальпации, желтого цвета. Высыпание может быть обширным с крупными очагами инфекции. Внешне напоминает состояние стоп и ладоней при вторичном сифилисе.
Третий тип характеризуется появлением пустул, как правило, симметричных, расположенных на ладонях и подошвах. Они могут сливаться, образуя большие полости со стерильным содержимым, так как при вскрытии данных образований не обнаруживается флора. Ногти иногда тоже задействованы при заболевании. Такой вид псориаза впервые был выделен в 1930 году в Великобритании и назван по имени дерматолога, его открывшего.
Такие симптомы, как зуд, жжение, дискомфорт, в том числе и эстетический, большая продолжительность заболевания, негативно влияют на самочувствие и качество жизни пациентов. Поэтому лечение такого псориаза требует немедленного обращения к медицинским работникам, чтобы избежать возможной инвалидности.
К большому сожалению, этот упорный, волнообразно прогрессирующий недуг полному излечению не поддается. В основном это рефрактерный вид псориаза, плохо реагирующий на традиционное лечение, потому что места его локализации подвержены постоянным травматическим воздействиям (мытье рук и ног, одевание, использование обуви).
Назначение лекарственных препаратов и выбор тактики лечения зависят от некоторых особенностей:
Лечение коварного заболевания подразделяется на системное и наружное. Вначале разумнее применять наружные способы лечения:
Системное лечение направлено на подавление неконтролируемого деления клеток препаратами, применяемыми при некоторых раковых заболеваниях. Также эффективной является фотохимиотерапия, основанная на воздействии ультрафиолета на организм. Но эти виды лечения имеют массу противопоказаний и побочных эффектов, поэтому они проводятся тогда, когда другие терапевтические воздействия не дали результата. Огромное значение при лечении ладонно-подошвенного псориаза имеет специальная диета. Рекомендуется исключить:
Полезно употреблять:
Считается, что кожа, как зеркало, отражает внутренние проблемы организма, поэтому только внешним очищением обойтись невозможно. Крайне необходимы очищающие дни (голодание), употребление различных полезных напитков, таких как морс или квас.
Появлению ладонно-подошвенного псориаза могут предшествовать следующие причины:
Имея такое заболевание, как ладонно-подошвенный псориаз, лечение и рацион надо тщательно обдумывать, советуясь со специалистами-дерматологами. Стоит попробовать, наряду с традиционными методами, лечить этот недуг народными средствами.
Принимаются ванны:
После 15-минутного кипячения еще раз настоять средство столько же времени, процедить. Добавить специальный уксус (чистотел, настоянный на яблочном уксусе домашнего приготовления на протяжении двух недель). Все ингредиенты влить в ванную с теплой водой. Длительность процедуры — 15 минут. Оказывается очищающее действие.
Используют лечебные отвары:
Иногда изготавливают маски:
Так же используют очищающий квас. Для его приготовления понадобятся:
В банку с сывороткой опустить завернутые в марлю одуванчики, отягощенные грузом. Туда же добавить сметану и сахар. Настаивать напиток в течение 14 дней. Пить его необходимо не более 2 раз в день по 100 г на протяжении месяца. В банку каждый раз доливать воду с сахаром или сыворотку в соответствии с выпитым количеством, и через день снова будет свежий квас. Вместо одуванчиков можно использовать череду, чистотел и другие травы.
Нужно следовать рекомендациям:
Конечно, мгновенного результата ждать не стоит. Но если подходить к лечению серьезно и комплексно, а также, заметив первые симптомы, обратиться к доктору, то ладонно-подошвенный псориаз гарантированно отступит.
2. Журнал «Консилиум Медикум» — http://con-med.ru/;
3. Журнал «Лечащий врач» — http://www.lvrach.ru/;
Источник:
Пустулезный псориаз — это одна из самых тяжелых форм псориаза, которая может угрожать жизни больного. Только своевременно назначенное адекватное лечение в условиях стационара может спасти больного с генерализованным пустулезным псориазом. Есть и локальные формы пустулезного псориаза, например, с поражением только ладоней и стоп.
Чаще всего такая форма воспалительного процесса является реакцией на неадекватную медикаментозную терапию банального псориаза. В частности, при использовании топических препаратов, цитостатиков и кортикостероидных гормонов. Специалисты отмечают, что чаще всего данное обострение регистрируется у мужчин в возрастной группе до 35 лет.
В 60% случаев пустулезный псориаз наблюдается у пациентов с диагнозом вульгарный псориаз. и лишь у 40% заболевание возникает у совершенно здоровых людей.
Первый тип заболевания, как правило, возникает у абсолютно здоровых людей, но бывают и исключения. Характеризуется этот псориаз такими симптомами: внезапным появлением распространенных эритем, которые сопровождаются жжением.
Спустя некоторое время в местах поражения появляются пузырьки, которые впоследствии превращаются в пустулы. В некоторых местах пустулы сливаются и образуют обширные очаги (озера).
Далее наблюдается утолщение и шелушение пораженного участка тела.
Псориаз с пустулизацией
Возникший на месте очагов вульгарного псориаза вследствие наружной терапии заболевания.
Локализованный акродерматит Аллопо
Как правило, возникает у женщин во время беременности, гораздо реже наблюдается у мужчин и детей.
Характеризуется появлением пустул в области паха, подмышечных впадин, пупка, грудных желез. Пузырьки содержат жидкость зеленоватого окраса, их появление не сопровождается зудом;
Пустулезный дерматоз
Еще одна редкая форма болезни — экссудативный псориаз.
В основном экссудативный псориаз диагностируется у людей, страдающих ожирением, гормональными нарушениями, диабетом и аллергией, а также у тех, кто часто работает на свежем воздухе. Псориаз может встречаться у детей и пожилых людей.
Экссудативный псориаз отличается образованием поверх высыпаний бляшек, окрашенных в серовато-желтый цвет, и рыхлых чешуек. В местах высыпаний возникает чувство сильного зуда и жжения.
Когда корочки начинают подсыхать, то они наслаиваются друг на друга, способствуя возникновению эффекта устричной раковины. Если корочку удалить, то на ее месте появится мокнущая поверхность.
У больных наблюдаются повышение температуры, слабость, плохое самочувствие, кахексия.
Лекарственные средства выбора: Ацитретин внутрь 10-25 мг 1 р/сут, 6-12 нед.
Местно применяют мази, содержащие ГКС как при Вульгарном псориазе.
Внутрь: Ликопид 10 мг, 10 дней; Амиртил 10 мг, 7 дней; Глицин 1таб 3р/д месяц; Фолиевая кислота 1таб 3р/д, месяц; Энтегнин (или уголь активированный) 9таб 1р/д, 3 дня;
Уколы: Эсенциале форте 5 мл, в/в, 10 дней; В-6, в/м, 10 дней; В-12, в/м, 10 дней (чередовать с В-6).
Местно: Мазь Бетасалик, 2р/д, 12 дней; Р-р фукорцина, 2р/д, до заживления трещин; Ванночки с морской солью.
В основном лечение экссудативного псориаза осуществляют с помощью иммуностимулирующих препаратов. Также необходимо применение противовоспалительных и мочегонных средств. Если болезнь протекает тяжело, то назначаются глюкокортикоидные гормоны и иммуномодуляторы, а также препараты, очищающие кровь от токсинов.
?????? ??????, ??? ?? ???????? ?????? ?????? ??????????. ??? ????? ?????? ????????????? ??????????, ???? ????????? ???? ????????????? ??????????. ??? ?? ???? ??????? ??????????.
????????? ???????? ? ????????? ?? ????? ??????? ???????????? ??? ???????? ???????
? ? ?????? ????????, ? ?? ???????? ???? ???????? ?? ????? ???????, ? ??????? ??????? ? ????? ????????. ??? ?? ????????, ? ???? ??? ?? ???????, ??? ??????? ??? ???????? ????????? ???????? ??????? ?? ?????????? ??? ???????????, ????? ??? ????? ?????? ????????? ???? ?????????
???? ????? ???????? ??????? ? ???????!
??? ??? ??????? ?????????. ??????? ??? ?????????? ????? ? ??? ??????????? ?????????????? ???????????, ????????????? ?????????, ??????????? ? ???????? ????. ?? ??????? ?????? ???????????? ???????????? ??????? ????????.
??????????? ?? ??? ?? ??? ??? ???????, ??? ??????? ? ??????? ????????. ??????? ?????? ??? ?????? ? ????????, ??????? ??????????, ???? ?? ????? ????????.
??????? ??? ?????? ????? ???????, ????-??????????, ???????? ??????????? ????.
????? ??????? — ????-??????????, ???????? ??????????? ????.
????????? ????????: «?????, ??????????, ??????????, ?? ???? ????????? ??????? ? ???????»
????? ???????: «?? ????? ???? ??????? ????????????? ???? ??????? ?? ??? ??? ????? ??????????. ???? ???? ??????, ??????????? ????????????? ??????????? ? ????? XIX ????. ? ?? ????? ??? ??????? ????? ??????????????. ?????? ???? ?????? ??? ????????? ???????????. ??? ?????????? ???? ???????? ??? ??? ???????????, ???????, ???????, ?????? ??????? ????????????? ????????.»
???? ????????.
????????? ????????: «?? ??? ??????? ???? ?? ?????? — ???????????? ???????????????????. ??? ??????????? ??????? ? 40% ??????? ?????????. ?? ????, ?? ????? ??????? ???: ??????? ????????????? ??????????? ??????????, ?? ???????? ????????? ????? — ????, ?????? ????? ???????????? ????????. ??????? ?? ??????????.»
????? ???????: «???????, ????????????????. ?? ???? ??????????? ???? ??????? ? ?????????????? ????? ????? ? ???? ? ????? ??????????.
????????? ?????? ????? — ??????????. ??????? ????? ?????????? ? ?? ??-?? ???????. ?? ????????? ??? ??????? ????? ???????, ???????? ?????? ??????? ???? ?????? ??? ? ???????. ??????? ??????????? ???????, ??????? ????? ?? ?????? ????, ?? ? ?????. ?????????? ???. ????????, ???? ????? ????? ???????? ????????, ??? ??? ???????? ? ????????? ?????? ??????? ? ?????????? ??????????.
??????? ???? ??????????? ???????, ???? ????? ??????????????. ?? ???? ??? ??????? ???? ????????? ??????, ??????? ??? ????? ????????????? ?? ????????? ?????????? ? ????????? ????????. ? ??????? ???????? ???????????? ?????? ?? ???? ??????. «
????????? ????????: «??????? ?????????, ????? ??????? ???? ???????? ???????.»
????? ???????: «???? ????????????????? ???????, ??? ????? ????? ?????? ???????, ???????? ?? ??????? ??? ???????.
????????? ????????: «?????? ???? ?????? ??????? ???????? ????? ? ???????. ?? ?????? ???????, ?? ? ?????? ??? ? ???. ?????? ????? ????????????? ? ????? ??????????! ?????????, ????? ????!»
?????????: «? ???? ??????? ??????? ?? ???????? ??????. ???? ????? ?? ?????????? ?????.»
????????? ????????: «?? ???? ????? ??????, ??????, ????????, ?????????.»
????? ???????: «? ?????????, ???, ???? ????? ????? ????????. ??????, ?????? ?????? ?????, ? ??????, ??????? ??????????? ? ?????? ??????? ? ??????. ?????? ?????? ?????? ?????, ????? ????? ????????? ????. ??? ?????? ????? ????????, ????????, ?? ?????? ?? ???????????. ?????????? ???????????? ??? ??????? ??? ?? ??????????? ??????.»
?????????: «??? ? ???? ???? ?????? ????????? ????? ????????. ????? ?????????? ??????? ?????????? ?? ???????. ????? ?????? ???, ??? ???? ?????? ?? ? ????????? ???? ???????.»
????????? ????????: «?????? ??????? ????????? ? ???????.»
????? ???????: «????? ???????: — ?????? ????? ????????? ?????????? ? ??? ?? ??????? ? ?????? ?????????? ???????? ?? ???????? ??????. ?? ?? ????????? ???? ????????? ?????????, ??????? ??????? ?????? ??? ??????????? ????????? ? ??????? ???? ??????????????? ? ?????? ? ????????? — ??? ????-???? ???????. ?????????, ?????????? ???? ??? ??? ??????? ?????? ???????.»
?????????: ????????? ?????????? ????-????? ??????? ????? 7 ????.
?????????: «?????? ????????. ?????? ? ?????? ???? ????????? ??????????. ???????? ???? ? ?????????? ??????? ????, ????? ???????, ???? ?????????. ? ?????? ???????????? ???? ?????? ? ? ?????? ?? ???? ?????????????, ??? ????? ?????. ?????? ???????? ????? ? ?????? ???? ???????????. ????? ?? ?????? ??????? ?????? ????? ?????????. ???????? ????????? ????????, ?????, ??????? ??? ?? 3-4 ???. ??????? ???? ? ?????? ??????? ??????.»
????? ???????: «???? ???????, ??? ???? ??????? — ?? ???????????? ????????. ??? ????? ????????? ??? ???????????. ?? ?????????? ????????? ???? ?????????? ????????? ?????? ????. ??? ????????? ??????????, ???????? ???, ????????????? ??????????????? ????? ? ????????????? ????? ????. ? ? ?????????? ??????? ????????, ? ??????????? ?? ??????? ????????? ??? ????? ??? ??? ??????.»
????????? ????????: «??? ??????, ???? ? ?????? ??? ???????? ?? ????? ?? ? ???????. ??????? ?? ?????? ???????? ?? ??????????? ????? ??????????. ???????, ?????????! «
? ????, ??? ???????? ? ?????????, ????? ???????? ?????????? ?? ???? ???????.
????????? ????????, ????????? ?? ????? ???????.
1. Топографо-анатомическая локализация патологического процесса.
2. Форма раны, язвы, новообразования: круглая, овальная, неправильная.
3. Величина (размеры) в сантиметрах.
4. Консистенция новообразования: мягкая, эластичная, плотная напряжен-
ная и т.д.
5. Отношение к тканям: подвижность, ограничение подвижности.
6. Болезненность: наличие или отсутствие, характер и степень выраженности, иррадация.
7.Состояние кожных покровов: бледность, синюшность, гипермия, пигментация, истончение, шелушение, мокнутие (экзематозность), трещины и т.д. Распространённость указанных признаков и степень выраженности их.
8. Наличие или отсутствие симптома флюктуации.
9.Состояние регионарных лимфатических узлов: форма, величина (в сантиметрах), консистенция; подвижность, болезненность, изменение кожи и т.д.
10.Состояние артериальных, венозных и лимфатических сосудов конечностей: наличие, ослабление или отсутствие пульсации, расширение сосудов, гиперемия, уплотнение по ходу сосудов и т.д.
11.Оункиия суставов: характер активных и пассивных движений, ограничение их (в градусах), изменение конфигурации и т.д.
12. Характеристика раневой поверхности:
а) края: ровные, неровные, обрывистые, подрытые, бледные красные, цианотичные, мягкие, плотные, омозоленые;
б) дно: углублённое или приподнятое, покрыто некротическими тканями, грануляциями, фибринозными наложениями, "сальным" налётом;
в) грануляции: цвет-красный, ярко-красный, бледный. повсрхность-зернис-тая, гладкая, бугристая консистенция-отсутствие, повышенная, умеренная, рост –вялый, пышный, отсутствует;
г) отделяемое: количество, характер (серозный, гнойный, геморрапгичес-кий), наличие или отсутствие запаха и его характер;
д) эпителизация: наличие или отсутствие, характер её.
ХII. Результаты лабораторных и специальных
методов исследования.
Анализ крови, мочи, ЭКГ, результаты рентгеновского исследования, бактериологического, эндоскопического и т.д.
XIII. Диагноз и его обоснование.
Диагноз формулируется кратко: даётся сводка жалоб больного, симптомов и признаков болезни, положенных в основу диагноза.
В разделе "обоснования диагноза" куратор постепенно, этап за этапом, развёртывает историю заболевания, объясняя каждый признак, каждый симптом болезни, устанавливая между ними логическую связь в свете материалистического понимания организма единого целого. Сведения о наследственности больного, условиях его быта, труда, питания и о ранее перенесённых заболеваниях определяют исходное состояние организма — фон, на котором развивалось данное заболевание. Материалы лабораторного, инструментального и рентгенологического исследований служат обоснованию, как диагноза, так и прогноза.
XIV. Лечение.
В разделе лечения прежде всего обосновывают принципы лечения данного заболевания.
В отношении приёмов и средств лечения последовательно определяют: а)общий режим; б)диетический режим; в)медикаментозную и другие формы терапии.
Каждый из них обосновывается патогенетически.
В организации лечебного режима рекомендуемые "схемы" имеют значе-ние только отправного пункта, нужно следовать принципу индивидуального лечения.
В понятие лечебные мероприятия входит вся совокупность факторов, организуемых врачом в лечении данного больного.
План написания истории болезни
Источник:
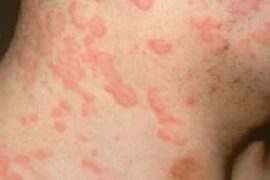
Крапивница - заболевание, проявляющееся преходящей сыпью, морфологическим элементом которой является волдырь (уртикарий), т.е. чётко ограниченный участок отёка дермы. Цвет волдыря красный, диаметр - от нескольких миллиметров до нескольких сантиметров.
Код по международной классификации болезней МКБ-10:
Статистические данные. Крапивница занимает третье место в структуре аллергических заболевании после бронхиальной астмы и лекарственной аллергии. 15-25% населения в течение жизни переносит крапивницу или отёк Квинке по крайней мере один раз.
Этиология • Аллергены •• Пищевые, в т.ч. пищевые добавки •• Лекарственные •• Яд жалящих насекомых •• Ингаляционные (пыльцевые и др.) и контактные аллергены • Вещества, способные активировать тучные клетки без участия иммунологических механизмов •• Ацетилсалициловая кислота и другие НПВС •• Йодсодержащие рентгеноконтрастные вещества •• Плазмозаменители (р — ры декстрана) •• Местноанестезирующие средства •• Ингибиторы АПФ •• Кодеин •• Тубокурарин •• Морфин •• Тиопентал натрия • Трансфузионные реакции • Физические факторы: тепло, холод, инсоляция, давление и т.д. • Эмоциональный стресс • Заболевания, при которых крапивница - один из синдромов •• Инфекции - вирусные (инфекционный мононуклеоз, гепатит), гельминтозы •• Коллагенозы (СКВ, ревматоидный артрит) •• Сывороточная болезнь •• Криоглобулинемии •• Мастоцитоз •• Неопластические процессы •• Гипер — и гипотиреоз.
Патогенез • Появление кожных элементов связано с активацией тучных клеток и высвобождением ими медиаторов (гистамина, Пг, лейкотриенов), вызывающих местное повышение проницаемости сосудов • Тучные клетки активируются либо через иммунологические механизмы (IgE — опосредованная аллергия, компоненты комплемента - анафилатоксины С3а и С5а), либо непосредственно некоторыми веществами (так называемыми гистаминолибераторами).
Патоморфология. Отёк и периваскулярная инфильтрация эпидермиса и верхнего слоя дермы лимфоцитами, тучными клетками, эозинофилами, нейтрофилами со сдавлением вен и лимфатических сосудов.
Классификация
• В зависимости от стимула, вызывающего активацию тучных клеток, различают иммунологическую и неиммунологическую формы крапивницы •• Иммунологическая крапивница ••• Анафилактический тип, в основе лежит IgE — зависимый механизм, обусловленный выработкой реагиновых АТ класса IgE к специфическим аллергенам (лекарственные, пищевые, гельминты) ••• Цитотоксический тип - крапивница, обусловленная цитотоксическими АТ, возникает вследствие трансфузионных осложнений. IgG и IgM АТ реагируют с изоантигенами на эритроцитах донора, активизируя систему комплимента и цитолиз ••• Иммунокомплексный тип. Крапивница появляется в результате образования иммунных комплексов, оседающих на сосудистой стенке и активизирующих систему комплемента. Образуются анафилатоксины, гистамин. Причины - введение вакцин и сывороток (сывороточная болезнь, клиническим проявлением которой является, наряду с другими симптомами, крапивница) •• Неиммунологическая крапивница ••• Анафилактоидная, связанная с приёмом гистаминолибераторов (ЛС, декстран, бензоаты, пищевые продукты - клубника, креветки) или употреблением продуктов, содержащих гистамин и другие вазоактивные амины (некоторые виды сыров, рыба семейства тунцовых, копчёности, кислая капуста и др.) ••• Аспирин — зависимая ••• Вызванная воздействием физических факторов (дермографическая, температурная - холодовая, тепловая, холинергическая, солнечная, контактная, вибрационная).
• Наследственные формы крапивницы: наследственный ангионевротический отёк, нарушение метаболизма протопорфирина, синдром Шнитцлера (крапивница, амилоидоз, глухота), наследственная холодовая крапивница, дефицит С3 инактиватора.
• Другие виды крапивницы: идиопатическая, пигментная, инфекционная, паранеобластическая, эндокринная, психогенная.
• По длительности заболевания различают острую крапивницу (менее 6 нед) и хроническую крапивницу (более 6 нед).
• У половины больных хронической крапивницей одновременно наблюдают замедленную крапивницу от воздействия давления.
Клинические формы. Характер клинической картины поражения кожи обусловлен особенностью сосудистой сети дермы ("шоковым органом"). Основной морфологический элемент - волдырь, сопровождающийся зудом и характеризующийся "летучестью", т.е. способностью исчезать в течение нескольких часов или минут.
• Острая крапивница •• Часто вызвана иммунными механизмами (пищевые, лекарственные аллергены, укусы насекомых) или действием гистаминолибераторов •• Проходит через несколько часов •• Может протекать в виде единичного эпизода: характерно внезапное появление волдырей и зуда, которые сохраняются до 6 нед. Отдельные элементы сыпи существуют не более 24 ч •• Поражение дыхательных путей и ЖКТ при острой крапивнице, в отличие от отёка Квинке, наблюдают редко •• Возможно сочетание острой крапивницы и отёка Квинке.
• Хроническая крапивница •• Персистирует >6 нед •• Вызвана чаще неиммунными механизмами, в т.ч. системными заболеваниями •• Часто (около 70% случаев) причина остаётся невыясненной.
• Холодовая крапивница - развивается при воздействии холода •• Может оказаться фатальной при общем охлаждении (холодовая крапивница с массивным высвобождением гистамина) •• Частая причина - воздействие холодной воды, холодного воздуха. Реакция возникает обычно в течение нескольких минут после экспозиции на холоде •• В тяжёлых случаях крапивница сопровождается слабостью, головной болью, головокружением, одышкой, тахикардией. Могут появиться боли в животе и тошнота •• Существует семейная холодовая крапивница - редкая форма крапивницы, наследуемая по аутосомно — доминантному типу •• Рефлекторная холодовая крапивница - генерализованная или местная реакция на холод, подобная холинергическая крапивнице. Иногда она возникает только при охлаждении всего тела. Местная реакция на холод проявляется сыпью, возникающей вокруг охлаждённого участка кожи, в то время как кожа, которая непосредственно контактировала с холодом, не поражается.
• Холинергическая (тепловая) крапивница - небольшие папулы (5-10 мм), возникающие после перегрева, бани, горячего душа.
• Крапивница физического напряжения - провоцируется физической нагрузкой; проявляется в виде холинергической крапивницы, отёка сосудов, свистящего дыхания, артериальной гипотензии. Её развитие часто связано с принятием аллергенной пищи.
• Дермографическая (механическая) крапивница - линейные папулы и покраснение кожи в результате механического раздражения.
• Солнечная крапивница - результат воздействия солнечного света. Различают несколько типов, в зависимости от длины волн света, индуцирующих реакции. Большинство реагирует на УФ — лучи. Начинается через несколько минут; проходит через 1-2 ч после инсоляции •• Выделяют два типа солнечной крапивницы ••• 1 тип - крапивница, опосредованная IgE к Аг, присутствующим только в сыворотке крови больного с крапивнице •• 2 тип - крапивница, опосредованная IgE к Аг, присутствующим как у больного, так и у здорового человека •• При фиксированной солнечной крапивнице сыпь появляется на одних и тех же участках даже при облучении всего тела.
• Крапивница от воздействия давления - возникает через 4-6 ч после сдавления кожи (эластичные чулки, обувь и т.д.). Различают две формы крапивницы от воздействия давления - немедленную и замедленную •• Немедленная - волдыри и эритема появляются через несколько минут после надавливания на кожу (без трения и растяжения). Сыпь сопровождается жжением и держится 30 мин, но не более 2 ч •• Замедленная - тёмные, зудящие и болезненные волдыри появляются на участках тела, подверженных длительному сдавлению: после длительных ходьбы, сидения. Сыпь появляется через в промежутке от 30 мин до 9 ч после раздражения кожи и сохраняется около 36 ч. Возможны недомогание, озноб, головная боль.
• Аквагенная крапивница - редкая форма. Небольшие папулы появляются после контакта с водой при любой температуре. В некоторых случаях может появиться только зуд без уртикарных высыпаний (аквагенный зуд). Реакция связана с дегрануляцией тучных клеток.
• Контактная крапивница - возникает при контакте кожи или слизистой оболочки с определёнными веществами. Характерны волдыри, зуд, жжение. Наиболее частая причина - латекс. В тяжёлых случаях возможно осложнение в виде анафилактического шока.
• Идиопатическая крапивница - причина неясна.
Диагностика • При реакции на приём пищи или ЛС - провокационные тесты с предполагаемыми аллергенами после элиминационной диеты • Ингаляционные аллергены - кожные тесты, радиоаллергосорбентный тест (РАСТ) • Идиопатическая, продолжающаяся больше 6 нед - исключение системных заболеваний (биопсия кожи, определение СОЭ, анализ мочи, АНАТ и т.д.) • Провокационные пробы •• Холодовая крапивница - холодовая проба: кусочек льда помещают на кожу на 5 мин; наблюдают за реакцией в течение 10-15 мин •• Холинергическая или индуцированная физической нагрузкой крапивница: тест с физической нагрузкой, кожный тест с метахолином (локальная реакция на внутрикожное введение 0,1 мг в 0,9% р — ре натрия хлорида) •• Солнечная - проводят инсоляцию определённой длины волны •• Отсроченная в результате сдавления: прикладывают мешочек с песком 2-4 кг на 3 ч •• Аквагенная - применяют водопроводную воду различной температуры •• Инфекционная - бактериологическое исследование мазка из глотки, титр антистрептолизинов, СРБ, анализ кала (на предмет паразитов), печёночные функциональные тесты, тест на мононуклеоз •• Аутоиммунная - АНАТ, комплемент, криоглобулины, электрофорез сывороточных белков.
Дифференциальная диагностика • Многоформная эритема • Мастоцитоз • Буллёзный пемфигоид (стадия крапивницы) • Герпес • Герпетиформный дерматит.
Лечение • Препараты выбора - антигистаминные средства •• При острой крапивнице предпочтительнее препараты I поколения (эффект препаратов II поколения в основном проявляется на более поздних сроках) ••• Взрослым и детям старше 6 лет - дифенгидрамин по 25-50 мг каждые 6 ч ••• Детям до 6 лет - дифенгидрамин 5 мг/кг/сут •• При хронической крапивнице ••• Лоратадин 10 мг 1 р/сут ••• Цетиризин по 0, 01 г 1 р/сут (вечером) или по 0,005 г 2 р/сут (утром и вечером) ••• Ципрогептадин по 4-8 мг каждые 4-8 ч (детям - 0, 25-0,5 мг/кг/сут каждые 6-8 ч) ••• Фексофенадин — 180, однократно в сутки ••• Эбастин взрослым 10-20 мг 1 р/сут, детям в виде сиропа • Альтернативные препараты •• При хронической крапивнице - блокаторы H2 — рецепторов гистамина (циметидин, ранитидин) дополнительно к блокаторам Н1 — рецепторов • В тяжёлых, резистентных к терапии случаях - ГК (например, преднизолон до 40 мг ежедневно с последующим постепенным снижением дозы).
Осложнение - тяжёлая системная аллергическая реакция (бронхоспазм, анафилаксия).
Течение и прогноз. Улучшение состояния меньше чем через 72 ч у 70% больных (хроническая форма - улучшение у 30% больных).
МКБ-10 • L50 Крапивница
Примечания. Механизмы крапивницы и отёка Квинке одни и те же - локализованная анафилактическая реакция вызывает вазодилатацию, повышение проницаемости сосудов дермы (крапивница) или подкожных тканей (отёк Квинке).
Источник:
Паспортная часть.
1. Фамилия, имя, отчество:
2.Возраст:
3.Пол: женский.
4.Дата поступления в клинику:
5.Профессия и место работы:
6.Место постоянного жительства:
7.Диагноз направившего учреждения: лакунарная ангина (поставлен врачом скорой медицинской помощи), дифтерия? (ЛОР-отделение БСМП им. Н.В. Соловьёва).
8.Диагноз при поступлении: лакунарная ангина средней степени тяжести.
9.Клинический диагноз:
·Основной: первичная лакунарная ангина средней степени тяжести.
·Осложнения основного: нет.
·Сопутствующий: хронический тонзиллит.
Жалобы:
при поступлении на боль в горле при глотании, затруднение дыхания, припухание нёбных миндалин, наличие белесоватого налёта на нёбных миндалинах; повышение температуры до 37,60С, общую слабость, головную боль;
на момент курации на боли в горле при глотании, общую слабость.
Anamnesis morbi: считает себя больной с вечера 20 февраля 1999 года, когда после предшествующего переохлаждения организма у больной появилось чувство саднения в горле, припухание нёбных миндалин, и она самостоятельно обнаружила белесоватый налёт на правой нёбной миндалине. На следующий день утром появилась боль в горле при глотании, затруднение дыхания по типу инспираторной одышки, налёт распространился на обе миндалины, температура поднялась до 37,60С, появилась общая слабость, головная боль. Бригадой скорой медицинской помощи была доставлена в ЛОР-отделение б-цы им. Н.В. Соловьёва, где была заподозрена дифтерия. Больную направили в инфекционную больницу, где её госпитализировали во 2-е отделение. Была проведена антибактериальная, десенсибилизирующая и симптоматическая терапия. Больная отмечает улучшение состояния.
Anamnesis vitae: Перенесённые заболевания: хронический тонзиллит (с 12 лет), зоб II степени (состояла на учёте у эндокринолога до 1996 года). Перенесённые инфекционные заболевания: эпидемический паротит (1983 год), ветряная оспа (1987 год), острые респираторные инфекции (около 1 раза в год), ангины (всего перенесла три, последняя в 1994 году). Операции: аппендэктомия (1995 год). Наличие в анамнезе венерических, психических заболеваний, туберкулеза, вирусных гепатитов, ВИЧ-инфекции отрицает. Больная указывает наличие аллергических реакций типа крапивницы на приём препаратов тиреоидной группы. Гемотрансфузий не было. Привычных интоксикаций нет.
Эпидемиологический анамнез: со слов больной контакт с инфекционными больными отрицает, среди близкого окружения инфекционных заболеваний нет. Ввиду того, что больная страдает хроническим тонзиллитом с 12 лет, можно предположить о её бациллоносительстве.
Status praesens: Общее состояние удовлетворительное, положение активное, сознание ясное, выражение лица спокойное.
Телосложение правильное, конституция нормостеническая. Температура тела в подмышечной впадине 36,70С.
Кожные покровы бледного цвета, шелушения, расчёсов нет, на лице угревая сыпь. Гнойников, язв на коже нет. Имеется рубец в правой подвздошной области от аппендэктомии. Влажность кожи умеренная, тургор тканей и эластичность кожи сохранены. Ногти, волосы без патологических изменений.
Развитие подкожно-жирового слоя умеренное, толщина складки ниже угла лопатки 1,5 см.
Слизистые губ, носа — бледно-розовые, влажные, высыпаний нет, склеры не изменены, иктеричности не наблюдается.
Пальпируются одиночные лимфатические узлы: подчелюстные. Размером 1х1,5 см овальной формы, эластичные, чувствительны при пальпации, подвижные, кожа над ними не изменена. Затылочные, околоушные, подподбородочные, шейные, подключичные, надключичные, подмышечные, локтевые, паховые и подколенные лимфоузлы не пальпируются.
Мышцы развиты равномерно, тонус слегка снижен, сила уменьшена, болезненность при пальпации отсутствует, уплотнений в мышцах нет.
Форма костей не изменена, болезненность при пальпации костей не выявляется. Конфигурация суставов не изменена, кожа над суставами бледная, холодная на ощупь, болезненности при пальпации суставов нет. Движения в суставах активные, в полном объёме.
Дыхательная система:
Носовое дыхание свободное, выделений из носа нет. Придаточные пазухи носа при пальпации и перкуссии безболезненные, осиплости голоса нет, дыхание свободное. Форма грудной клетки нормостеническая. Над- и подключичные пространства выражены. Грудной тип дыхания. Движения грудной клетки при дыхании равномерное, межрёберные промежутки не западают и не выпячиваются. Число дыхательных движений — 18 в минуту. Дыхание глубокое, ритмичное, одышки нет. При пальпации грудной клетки болезненности не обнаружено. Грудная клетка резистентна. Голосовое дрожание не ослаблено, проводится одинаково с обеих сторон. Трение плевры не определяется. При проведении сравнительной перкуссии над перкутируемой поверхностью лёгких перкуторный звук ясный, лёгочный, одинаковый с обеих сторон. Топографическая перкуссия без патологических изменений. При аускультации лёгких выявлено везикулярное дыхание над всей исследуемой поверхностью. Хрипов, крепитации и шума трения плевры нет. Бронхофония симметричная, не изменена.
Сердечно-сосудистая система:
Артериальный пульс одинаковый на обеих лучевых артериях, 68 в минуту, ритмичный, соответствует частоте сердечных сокращений, удовлетворительного напряжения и наполнения. Артериальное давление 100 на 60 мм ртутного столба на обеих руках. В области сердца грудная клетка не деформирована, пульсации не просматривается. Локализованный верхушечный толчок пальпируется в 5 межреберье на 1 см кнутри от левой срединно-ключичной линии. Перкуссия сердца без патологических изменений. При аускультации сердца тоны сердца ясные, ритмичные, сохранены, побочных шумов нет. Частота сердечных сокращений 68 в минуту.
Пищеварительная система:
Язык бледно-розовый, сухой, обложен белым налётом, сосочковый слой выражен. Зубы: кариозных изменений не обнаружено.
Источник:
Аллергический конъюнктивит встречается примерно у 15% населения и является значимой проблемой современной аллергологии и офтальмологии. Аллергическое поражение органа зрения в 90% случаев сопровождается развитием конъюнктивита, реже – аллергического блефарита. дерматита век. аллергического кератита. увеита. ирита. ретинита. неврита. Аллергический конъюнктивит встречается у лиц обоих полов, преимущественно молодого возраста. Аллергический конъюнктивит часто сочетается с другими аллергозами — аллергическим ринитом. бронхиальной астмой. атопическим дерматитом .
Аллергические поражения глаз могут протекать в форме поллинозного конъюнктивита. весеннего кератоконъюнктивита, крупнопапиллярного конъюнктивита, лекарственного конъюнктивита, хронического аллергического конъюнктивита, атопического кератоконъюнктивита.
По течению аллергические конъюнктивиты могут быть острыми, подострыми или хроническими; по времени возникновения – сезонными или круглогодичными.
В основе патогенеза аллергического конъюнктивита лежит IgE-опосредованная реакция гиперчувствительности. Пусковым фактором аллергического конъюнктивита служит непосредственный контакт аллергена с конъюнктивой, приводящий к дегрануляции тучных клеток, активации лимфоцитов и эозинофилов и клиническому ответу с последующей воспалительно-аллергической реакцией. Высвобождаемые тучными клетками медиаторы (гистамин, серотонин, лейкотриены и др.) вызывают развитие характерных симптомов аллергического конъюнктивита.
Тяжесть течения аллергического конъюнктивита зависит от концентрации аллергена и реактивности организма. Скорость развития реакции гиперчувствительности при аллергическом конъюнктивите может быть немедленной (в течение 30 минут от момента контакта с аллергеном) и замедленной (через 24-48 и более часов). Такая классификация аллергических конъюнктивитов практически значима для выбора медикаментозной терапии.
Общим в этиологии всех форм аллергического конъюнктивита является повышенная чувствительность к различного рода факторам окружающей среды. В силу особенностей анатомического строения и расположения глаза наиболее подвержены контакту с экзогенными аллергенами.
Поллинозный конъюнктивит (сенная лихорадка, пыльцевая аллергия) — сезонный аллергический конъюнктивит, вызываемый пыльцевыми аллергенами во время цветения трав, деревьев, злаковых. Обострение поллинозного конъюнктивита связано с периодом цветения растений в том или ином регионе. Сезонный аллергический конъюнктивит у 7% больных обостряется весной (в конце апреля — конце мая), у 75% — летом (в начале июня – конце июля), у 6,3% — в межсезонье (в конце июля – середине сентября), что соответственно совпадает с опылением деревьев, луговых трав и сорных трав.
Этиология весеннего конъюнктивита изучена мало. Заболевание обостряется весной — в начале лета и регрессирует осенью. Данная форма аллергического конъюнктивита обычно проходит самопроизвольно в пубертатный период, что позволяет предположить определенную роль эндокринного фактора в его развитии.
Главным фактором развития крупнопапиллярного конъюнктивита считается ношение контактных линз и глазных протезов, длительный контакт слизистой с инородным телом глаза. наличие раздражающих конъюнктиву швов после экстракции катаракты или кератопластики. отложения кальция в роговице и т. д. При данной форме аллергического конъюнктивита воспалительная реакция сопровождается образованием на слизистой верхнего века крупных уплощенных сосочков.
Лекарственный конъюнктивит развивается как местная аллергическая реакция в ответ на топическое (90,1%), реже системное (9,9%) применение лекарственных средств. Возникновению лекарственного аллергического конъюнктивита способствует самолечение, индивидуальная непереносимость компонентов препарата, политерапия — сочетание нескольких лекарственных средств без учета их взаимодействия. Чаще всего к лекарственному аллергическому конъюнктивиту приводит использование антибактериальных и противовирусных глазных капель и мазей.
Хронический аллергический конъюнктивит составляет более 23% случаев всех аллергических болезней глаз. При минимальных клинических проявлениях течение хронического аллергического конъюнктивита отличается упорным характером. Непосредственными аллергенами в данном случае обычно выступают домашняя пыль, шерсть животных, сухой корм для рыб, перо, пух, пищевые продукты, парфюмерия, косметика и бытовая химия. Хронический аллергический конъюнктивит часто ассоциирован с экземой и бронхиальной астмой.
Атопический кератоконъюнктивит является аллергическим заболеванием мультифакторной этиологии. Обычно развивается при системных иммунологических реакциях, поэтому часто протекает на фоне атопического дерматита, астмы, сенной лихорадки, крапивницы .
При аллергических конъюнктивитах, как правило, поражаются оба глаза. Симптомы аллергического конъюнктивита развиваются в сроки от нескольких минут до 1-2-х суток от момента воздействия аллергена. Аллергический конъюнктивит характеризуется сильным зудом глаз, жжением под веками, слезотечением, отечностью и гиперемией конъюнктивы; при тяжелом течении – развитием светобоязни, блефароспазма, птоза .
Зуд при аллергическом конъюнктивите выражен настолько интенсивно, что вынуждает пациента постоянно растирать глаза, что, в свою очередь, еще более усиливает остальные клинические проявления. На слизистой могут образовываться мелкие сосочки или фолликулы. Отделяемое из глаз при аллергическом конъюнктивите обычно слизистое, прозрачное, иногда – вязкое, нитевидное. При наслоении инфекции в уголках глаз появляется гнойный секрет.
При некоторых формах аллергического конъюнктивита (весеннем и атопическом кератоконъюнктивите) происходит поражение роговицы. При лекарственной аллергии может наблюдаться поражения кожи век, роговицы, сетчатки, сосудистой оболочки, зрительного нерва. Острый лекарственный конъюнктивит иногда усугубляется анафилактическим шоком, отеком Квинке. острой крапивницей, системным капилляротоксикозом .
При хроническом аллергическом конъюнктивите симптоматика выражена скудно: характерны жалобы на периодический зуд век, жжение глаз, покраснение век, слезотечение, умеренное количество отделяемого. О хроническом аллергическом конъюнктивите говорят, если заболевание длится 6-12 месяцев.
В диагностике и лечении аллергического конъюнктивита важно согласованное взаимодействие офтальмолога и аллерголога-иммунолога. Если в анамнезе прослеживается четкая связь конъюнктивита с воздействием внешнего аллергена, диагноз, как правило, не вызывает сомнений.
Офтальмологический осмотр выявляет изменения конъюнктивы (отек, гиперемию, гиперплазию сосочков и т. д.). Микроскопическое исследование конъюнктивального соскоба при аллергическом конъюнктивите позволяет обнаружить эозинофилы (от 10% и выше). В крови типично повышение IgE более 100-150 МЕ.
Для установления причины аллергического конъюнктивита проводятся пробы: элиминационная, когда на фоне клинических проявлений исключается контакт с предполагаемым аллергеном, и экспозиционная, заключающаяся в повторном воздействии данным аллергеном после стихания симптоматики.
После стихания острых аллергических проявлений конъюнктивита выполняют кожно-аллергические пробы (аппликационную. скарификационную. электрофорезную, прик-тест ). В период ремиссии прибегают к проведению провокационных проб — конъюнктивальной, подъязычной и назальной.
При хроническом аллергическом конъюнктивите показано исследование ресниц на демодекс. При подозрении на инфекционное поражение глаз проводится бактериологическое исследование мазка с конъюнктивы на микрофлору.
К основным принципам лечения аллергических конъюнктивитов относятся: элиминация (исключение) аллергена, проведение местной и системной десенсибилизирующей терапии, симптоматической лекарственной терапии, специфической иммунотерапии, профилактика вторичных инфекций и осложнений. При крупнопапиллярном конъюнктивите необходимо прекращение ношения контактных линз, глазных протезов, снятие послеоперационных швов или удаление инородного тела .
При аллергическом конъюнктивите назначаются прием антигистаминных препаратов внутрь (кларитин, кетотифен и др.) и применение противоаллергических глазных капель (левокабастин, азеластин, олопатадин) 2-4 раза в день. Также показано местное использование в виде капель производных кромоглициевой кислоты (стабилизаторов тучных клеток). При развитии синдрома сухого глаза назначаются слезозаменители; при поражении роговицы — глазные капли с декспантенолом и витаминами.
Тяжелые формы аллергических конъюнктивитов могут потребовать назначения топических кортикостероидов (глазные капли или мази с дексаметазоном, гидрокортизоном), топических НПВП (глазные капли с диклофенаком). Упорно рецидивирующие аллергические конъюнктивиты являются основанием для проведения специфической иммунотерапии .
В большинстве случаев, при установлении и элиминации аллергена, прогноз аллергического конъюнктивита благоприятный. При отсутствии лечения возможно присоединение инфекции с развитием вторичного герпетического или бактериального кератита. снижение остроты зрения.
С целью профилактики аллергического конъюнктивита по возможности следует исключить контакт с известными аллергенами. При сезонных формах аллергического конъюнктивита необходимо проведение превентивных курсов десенсибилизирующей терапии. Пациенты, страдающие аллергическим конъюнктивитом, должны наблюдаться у офтальмолога и аллерголога.
Источник:
Куратор – студент лечебного факультета
Операция : вскрытие абсцесса.
при поступлении в приемное отделение РКБ им. Г.Г. Куватова жалуется на боль в горле, преимущественно с левой стороны, усиливающуюся при глотании, повышенную температуру тела до 38,9° С, обильное слюноотделение, затруднение при открывании рта, слабость.
Заболела остро 21 мая 2004 г. по причине употребления холодного молока сразупослебани..Утромследующего дня появились боли в горле слева, особенно при глотании, поднялась температура до 38.5 С. Обратилась по этому поводу к участковому терапевту в поликлинику №6. Врач назначил антибиотики (амоксициллин),полоскание горла р-ром фурациллина. Лечилась вышеперечисленными препаратами в течение 5-и дней. но эффекта не было Ночью с 26-го на 27-ое мая с.г. состояние больной ухудшилось, резко усилилась боль в горле с невозможностью глотать, поднялась температура до 38,9° С, появились затруднение при открывании рта из-за болей и повышенное слюнотечение. Беспокоили слабость, головные боли. В этом состоянии больная снова обратилась в поликлинику №6, где участковый терапевт дал направление для госпитализации в ЛОР-отделение РКБ им. Г.Г. Куватова с направительным диагнозом: паратонзиллярный абсцесс слева.
родилась в городе третьим ребенком в полной семье служащих родителей. Росла и развивалась соответственно возрасту и полу. Из перенесенных заболеваний отмечает острую ангину после которой развился паратонзиллярный абсцесс слева и который был вскрыт в 2000 г. Травм у больного не было, аллергическими заболеваниями не страдает. Лекарства переносит. Наследственные патологии отрицает. Случаев туберкулеза, сифилиса, гепатита в семье не было, сам этими заболеваниями не страдает.
Состояние больного удовлетворительное, сознание ясное, положение активное. Кожные покровы чистые, сухие, розового цвета. Шейные подчелюстные лимфоузлы увеличены 1х1,5 см, болезненны при пальпации, особенно слева. Дыхание через нос свободное, 12 в минуту, при перкуссии — ясный легочный звук, при аускультации: везикулярное дыхание.
Пульс ритмичный правильный, удовлетворительного наполнения, 85 в минуту. При пальпации сердца верхушечный толчок в 5-ом межреберье слева, при перкуссии границы сердца не расширены. Сердечные тоны приглушены, ритмичны. ЧСС 85 в 1 мин. АД 12080 мм рт ст. Живот мягкий, безболезненный, участвует в акте дыхания. Печень, селезенка не увеличены. Симптом поколачивания отрицательный с обеих сторон.Очаговая и менингеальная симптоматика отсутствует. Стул и диурез не нарушены. Периферических отеков нет.
Полость рта.
Губы правильной формы, без язв, деформаций и шрамов. Имеется кариозный
зуб 8 с левой стороны на нижней челюсти. Слизистая десен ярко-красная, без патологии, твердое небо без особенностей.
Язык слегка обложен белым налетом, сухой.
Ротоглотка.
Зев гиперемирован, имеется его ассиметрия, за счет инфильтрации левой передней небной дужки, половина мягкого неба вместе с верхним полюсом миндалины и верхней частью дужек представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована, язычок смещен в противоположную сторону. Небная миндалина слева оттеснена книзу и кзади и вступает в просвет глотки, регионарные лимфоузлы, (подчелюстные и передние шейные) мягко-эластичной консистенции, болезненнены и подвижны, не спаяны с кожей, размером 1см в диаметре.
Отмечается резкий запах изо рта. Тризм жевательных мышц.
Нос и его придаточные пазухи.
Форма носа правильная, без деформаций. Преддверие носа чистое, покрыто
волосами, кожа бледно- розового цвета. Слизистая оболочка розового цвета.
Носовые ходы свободны, носовые раковины и носовая перегородка без патологических изменений. Дыхание через нос свободное. Обоняние сохранено.
Носоглотка и гортань.
Носоглотку и гортань осмотреть не удалось из-за тризма.
Ушная раковина без деформаций. Кожа розового цвета. Пальпация ушной
раковины, козелка, заушной области безболезненна.
Отоскопия.
Наружный слуховой проход конусовидной формы, чистый, барабанная перепонка серого цвета, световой конус в наличии, просвечивает рукоятка молоточка с обеих сторон.
Слуховой паспорт. Правое ухо Левое ухо Субъективный шум ——- ———— Шепотная речь 6,0 6,0 Разговорная речь 6,0 6,0 C 128 В 30 сек 30 сек
С128 К 30 сек 15 сек
С2048 32 сек 32 сек Проба Вебера ← W →
Проба Ринне + +
Вестибулярный паспорт Правое ухо Левое ухо Пальценосовая проба + + Пальцеукозательная проба + + Поза Ромберга устойчива Адиадохокинез — —
Лабораторные исследования от
1.0АК
3. 0АМ
Цвет сж
Уд вес. 1016
Белок отриц.
Желчн. пигменты —
Эпителий плоский 2-1-2
Лейкоциты 3-8
Клинический диагноз Левосторонний передне — верхний паратозиллярный абсцесс
Ставится на основании:
1. Жалоб: боли в горле, преимущественно с левой стороны, при глотании, повышенную температуру тела до 38,9°С, затруднения при открывании рта, слабость.
2. Общего осмотра: шейные подчелюстные лимфоузлы увеличены 1х1,5 см, болезненны при пальпации, особенно слева.
3. Status localis : зев гиперемирован, имеется его ассиметрия, за счет инфильтрации левой передней небной дужки, половина мягкого неба вместе с верхним полюсом миндалины и верхней частью дужек представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована, язычок смещен в противоположную сторону. Небная миндалина слева оттеснена книзу и кзади,вдается в просвет гортани, регионарные лимфоузлы ( подчелюстные и передние шейные) мягко-эластичной консистенции, болезненнены и подвижны, не спаяны с кожей, размером 1см в диаметре. Отмечается резкий запах изо рта. Тризм жевательных мышц.
4. Данных лабораторных исследований:
Эр=4,2*10 12 /л, Hb =127 г/л, ЦП=0,9, Лейк=8*10 9 /л, СОЭ=26 мм/ч.
2.Кровь на сахар: 4,3 ммоль/л
Дифференциальный диагноз
Дифференциальный диагноз проводится с такими заболеваниями, как дифтерия, ангина, новообразование ротоглотки, скарлатина.
1. Дифтерия. При этом заболевании бывают налеты, плохо снимающиеся шпателем и при снятии кровоточат места удаления налетов. Отсутствует тризм жевательной мускулатуры, а в мазке обнаруживаются палочки Леффлера. которых, как правило, не бывает при паратонзиллярном абсцессе.
2. Рак и саркома обычно не сопровождаются повышением температуры, сильной боли в горле, отсутствует болезненность при пальпации. Пунктат новообразования имеет характерную для опухоли гистологическую картину, а для абсцесса — гной.
3. Абсцесс является осложнением ангины, но ангина отличается более легким течением, налетом на миндалине, а также отсутствием флюктуации. При ангине гипертрофируется только миндалина, без небной дужки и имеется хороший эффект от антибиотикотерапии.
4. Скарлатина характеризуется появлением сыпи и определенные эпидемиологические данные.
1 .Оперативное 2. Консервативное
Предоперационный эпикриз:
28 лет поступила 28.05.04г. в ЛОР-отделение РКБ им. Г. Г. Куватова с жалобами на боль в горле, резко усиливающуюся при глотании, затруднение открывания рта, повышенное слюноотделение и повышение температуры.
Из анамнеза: употребление холодного молока после бани, неэффективность амбулаторного консервативного лечения антибиотиками.
Об-но: общее состояние средней тяжести, активна, в сознании.Кожные покровы бледной окраски, чистые .Язык обложен желтоватым налетом.В глотке: отек, инфильтрация, гиперемия левой небной дужки, выпяченность левой небной миндалины в просвет глотки.Наличие тризма и гиперсаливации. Увеличение и болезненность регионарных лимфоузлов В легких везикулярное дыхание, хрипов нет, ЧДД 18 в мин. Тоны сердца ритмичные, приглушены. Пульс нормального наполнения и напряжения, ритмичный. АД 130/80 мм.рт.ст. Живот мягкий б/б, участвует в акте дыхания. Перитонеальных знаков нвт. Стул и диурез в норме
Выставлен диагноз: Левосторонний передне-верхний паратонзиллярный абсцесс.
Наличие клинической картины левостороннего передне-верхнего паратонзиллярного абсцесса является показанием к оперативному лечению в экстренном порядке.
Планируется вскрыти, санация, дренирование полости абсцесса под местной анестезией.
Протокол операции.
Под местной аппликационной анестезией раствором Лидокаина 10% и инфильтрационной анаестезией р-ром Новокаина 2% скальпелем произведен разрез передней небной дужки слева, края разреза раздвинуты щипцами Киллиана, получено гнойное отделяемое в объёме 3-4 мл. Больная вскрытие абсцесса перенесла удовлетворительно.
2 .Консервативное:
а) Антибактериальная терапия
Rp. Cephtriaxoni 2,0
Dtd N 7 in amp
S . Развести в 200мл физ. раствора и вв ежедневно.
б) Инфузионная терапия с целью детоксикации
Rp. Sol. Glucosi 5% — 400 ml
Sol. Ac. ascorbiniti 10% — 4 ml
D.S.Внутривенно капельно.
Прогноз благоприятный. Рекомендуется санация очагов хронической инфекции (зубы), курс поливитаминов, закаливание.
2. «Методические указания по оториноларингологии», под ред. Сотрудников кафедры оториноларингологии БГМУ, Уфа, 2000.
3. Пальчун В.Т. Крюков А.И. «Оториноларингология», учебник; М, МЕДИЦИНА: 1987.
Дата_____________________ Подпись куратора_________________
Источник:
ОПИСАНИЕ ОБЪЕКТИВНОГО СТАТУСА В ИСТОРИИ БОЛЕЗНИ
Рост —. см.
Окружность грудной клетки —. см.
Масса тела —. кг.
Температура —. °С.
Общий осмотр. Общее состояние удовлетворительное. Сознание ясное. Положение активное, осанка прямая, походка ровная. Телосложение правильное, соответствует возрасту и полу. Нормостенической (астенической, гиперстенической) конституции. Телесные повреждения, физические недостатки и аномалии развития отсутствуют. Удовлетворительного питания: толщина кожной складки у реберной дуги — 1,5-2 см, около пупка — 2-3 см, индекс Брока — 90-110% (индекс Кетле — 20-24).
Кожа обычной окраски, чистая, теплая, гладкая, нормальной влажности, средней толщины, умеренной^ плотности, эластичность (тургор) и целостность ее не нарушены. Подкожная жировая клетчатка однородной консистенции, отеков и пастозности нет. Волосяной покров развит в соответствии с возрастом и полом. Кожа волосистой части головы чистая. Волосы и ногти не изменены.
Местный осмотр. Лицо, уши, нос и глаза без патологических изменений. Наружные слуховые проходы и носовые ходы без отделяемого. Слух не нарушен. Носовое дыхание свободное. Слизистая оболочка конъюнктивы, полости рта и глотки розовая, чистая, влажная. Губы не изменены. Десны крепкие, без наложений, не кровоточат, плотно прилегают к шейкам зубов. Зубы устойчивы к расшатыванию, кариозно измененных и разрушенных зубов нет (указать отсутствующие зубы, используя зубную формулу). Язык чистый, влажный, вкусовые сосочки его хорошо выражены. Миндалины не выступают из-за нёбных дужек, однородные с чистой поверхностью, лакуны неглубокие, без отделяемого. Акт глотания не нарушен. Голос не изменен, соответствует полу.
Форма шеи обычная, контуры ее ровные. Щитовидная железа визуально не определяется. Пальпируется ее перешеек однородной мягкоэластической консистенции, безболезненный, легко смещаем при глотании, не спаян с кожей и окружающими тканями. Периферические лимфатические узлы не увеличены (если пальпируются, то указать локализацию узлов, их количество, размеры, консистенцию, смещаемость, наличие болезненности, спаянности узлов между собой и с окружающими тканями, а также изменений кожи, покрывающей узлы). Молочные (у мужчин — грудные) железы без патологии.
Мышечная система развита удовлетворительно, мышцы безболезненные, тонус и сила их достаточные. Целостность костей не нарушена, поверхность их гладкая, болезненность при пальпации и поколачивании отсутствует. Суставы внешне не изменены. Конфигурация позвоночника правильная. Движения в суставах и позвоночнике в полном объеме.
Сердечно-сосудистая система. Если при осмотре выявляется верхушечный толчок, то он расположен в V межреберье на 1,5-2 см кнутри от левой срединно-ключичной линии. Сердечный толчок, выпячивания в прекордиальной области, ретростернальная и эпигастральная пульсации визуально не определяются. Набухание шейных (яремных) вен, расширение подкожных вен туловища и конечностей, а также видимая пульсация сонных и периферических артерий отсутствуют.
При пальпации лучевых артерий пульс удовлетворительного наполнения, одинаковый на обеих руках, синхронный, равномерный, ритмичный, частотой 60-80 в минуту, нормального напряжения, сосудистая стенка вне пульсовой волны не прощупывается. Если пальпируется верхушечный толчок, то он невысокий, умеренной силы, шириной не более 2 см, расположен в V межреберье на 1,5-2 см кнутри от левой срединно-ключичной линии и совпадает во времени с пульсом на лучевой артерии.
Сердечный толчок, феномены диастолического и систолического дрожания в прекордиальной области, ретростернальная и эпигастральная пульсации пальпаторно не определяются. Пульсация височных артерий и дистальных артерий нижних конечностей сохранена, одинакова с обеих сторон.
При перкуссии правая граница относительной сердечной тупости на уровне IV межреберья проходит по правому краю грудины, абсолютной сердечной тупости — по левому краю грудины; верхняя граница относительной сердечной тупости, определяемая по левой окологрудинной линии, находится на III ребре, абсолютной сердечной тупости — на IV; левая граница сердца на уровне V межреберья расположена на 1,5-2 см кнутри от левой срединно-ключичной линии. Ширина сосудистого пучка на уровне II межреберья находится в пределах ширины грудины.
При аускультации число сердечных сокращений соответствует пульсу. Тоны сердца ясные (не расщеплены, нет дополнительных тонов), чистые (шумы отсутствуют) во всех точках выслушивания. Соотношение громкости тонов не изменено: над верхушкой сердца и у основания мечевидного отростка I тон громче II, над аортой и легочной артерие
й II тон громче I (у молодых возможен физиологический акцент II тона над легочной артерией). В случае выявления дополнительных тонов и шумов, указывают точки, где они выслушиваются, отношение к фазам сердечного цикла, а для шумов, кроме того, громкость, длительность, тембр, направление проведения и изменение шума в зависимости от фаз дыхания, положения больного и физической нагрузки. На периферических артериях и луковицах яремных вен шумы не определяются.
Артериальное давление 90-140/60-90 мм рт.ст. Разница его на правой и левой плечевой артериях не превышает 10 мм рт.ст. Пульсовое давление 40-70 мм рт.ст. При повышении артериального давления следует представить результаты его измерения на бедренных артериях. В необходимых случаях приводят данные исследования пульса и артериального давления при проведении функциональных проб.
Система органов дыхания. При осмотре грудная клетка правильной формы, симметричная. Над- и подключичные ямки умеренно выражены, одинаковы с обеих сторон. Ход ребер обычный, межреберные промежутки не расширены. Частота дыхания составляет 12-18 в минуту, дыхательные движения ритмичные, средней глубины, обе половины грудной клетки равномерно участвуют в акте дыхания. Преобладает брюшной (у женщин — грудной) или смешанный тип дыхания. Соотношение продолжительности фаз вдоха и выдоха не нарушено. Дыхание совершается бесшумно, без участия вспомогательной мускулатуры.
Грудная клетка при сдавлении упругая, податливая. При пальпации целостность ребер не нарушена, поверхность их гладкая. Болезненность ребер, межреберных промежутков и грудных мышц не выявляется. Голосовое дрожание выражено умеренно, одинаковое на симметричных участках грудной клетки.
При сравнительной перкуссии над всей поверхностью легких определяется ясный легочный звук. В случае выявления изменений перкуторного звука указать их характер и локализацию.
При топографической перкуссии:
При аускультации над легкими с обеих сторон определяется везикулярное дыхание (в верхней части межлопаточного пространства до уровня IV грудного позвонка может выслушиваться ларинго-трахеальное дыхание). Побочные дыхательные шумы (хрипы, крепитация, шум трения плевры) не выслушиваются. Бронхофония отрицательна с обеих сторон. В случае обнаружения патологических аускультативных феноменов необходимо указать их характер и локализацию.
Органы брюшной полости. При осмотре живот обычных размеров, правильной формы, симметричный, равномерно участвует в акте дыхания. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяются. При поверхностной пальпации живот мягкий, безболезненный, брюшной пресс хорошо развит, расхождение прямых мышц отсутствует, пупочное кольцо не расширено. Симптом Менделя отрицательный. В случае выявления болезненности и локальной резистентности или мышечной защиты передней брюшиной стенки указать их локализацию, а также результаты определения симптома Щеткина — Блюмберга.
При глубокой скользящей пальпации живота по методу Образцова в левой подвздошной области на протяжении 15 см пальпируется сигмовидная кишка в виде гладкого, умеренно плотного тяжа диаметром с большой палец руки; она безболезненна, легко смещается, не урчит, вяло и редко перистальтирует. В правой подвздошной области пальпируется слепая кишка в форме гладкого, мягкоэластического, несколько расширенного книзу цилиндра диаметром в два поперечных пальца; она безболезненна, умеренно подвижна, урчит при надавливании. Восходящий и нисходящий отделы толстой кишки пальпируются, соответственно, в правом и левом фланках живота в виде подвижных, умеренно плотных, безболезненных цилиндров диаметром около 2 см. Поперечная ободочная кишка определяется в пупочной области в виде поперечно лежащего, дугообразно изогнутого книзу, умеренно плотного цилиндра диаметром около 2,5 см; она безболезненна, легко смещается вверх и вниз.
На 2-4 см выше пупка прощупывается большая кривизна желудка в виде гладкого, мягкого, малоподвижного, безболезненного валика, идущего поперечно по позвоночнику в обе стороны от него. Шум плеска над желудком натощак методом суккуссии не выявляется. Тонкая кишка, мезентеральные лимфатические узлы и поджелудочная железа не прощупываются. Пальпация в зоне Шоффара безболезненна.
Печень в положениях лежа на спине и стоя не пальпируется. Если печень пальпируется, то указывают размер ее края, выступающего из-под реберной дуги, его форму, характер контура, консистенцию, наличие болезненности. Перкуторные границы печени по правой срединно-ключичной линии: верхняя — на VI ребре; нижняя — по краю правой реберной дуги; размеры печени по Курлову: по правой срединно-ключичной линии — 8-10 см, по передней срединной линии — 7-9 см, по краю левой реберной дуги — 6-8 см.
Желчный пузырь не прощупывается, пальпация в проекции его безболезненна, симптомы Кера, Образцова-Мерфи, Василенко, Грекова-Ортнера и Мюсси (френикус-симптом) отрицательные.
Селезенка в положениях лежа на спине и на правом боку (по Сали) не пальпируется. Если селезенка пальпируется, то указывают степень ее увеличения, консистенцию, характер поверхности, наличие болезненности. Симптом Рагoзы отрицательный. Перкуторные границы селезенки по левой средней подмышечной линии: верхняя — на IX ребре, нижняя — на XI (ширина притупления — 4-7 см); края селезенки на уровне X ребра: задний — по лопаточной линии, передний — по передней подмышечной (длина притупления — 6-8 см). Размеры селезенки по Курлову:
Дополнительные патологические образования в брюшной полости не пальпируются. Признаки скопления свободной жидкости в брюшной полости методами перкуссии и зыбления не определяются. При аускультации живота выявляются шумы перистальтики кишечника в виде периодического урчания и переливания жидкости. Шум трения брюшины, а также систолический шум над аортой и мезентеральными артериями отсутствуют.
Мочеполовая система. Поясничная область при осмотре не изменена. Почки в положениях лежа на спине и стоя не пальпируются. Если почки пальпируются, указать их форму, размеры, консистенцию, характер поверхности, степень смещаемости, наличие болезненности. Проникающая пальпация в проекции почек и мочеточников, а также поколачивание по пояснице в области XII ребра безболезненны с обеих сторон. При аускультации шумы над почечными артериями отсутствуют. Мочевой пузырь пальпаторно и перкуторно не выявляется. Половой член и мошонка нормальной формы и размеров, кожа над ними чистая, обычной окраски. Препуциальный мешок раскрывается полностью, головка полового члена и крайняя плоть без патологических изменений, отделяемого из уретры нет. При пальпации форма, размеры и консистенция яичек не изменены, они с гладкой поверхностью, безболезненные. Придатки яичек и семенные канатики без патологии.
Источник:
В большинстве случаев псориазом на локтях страдают пациенты среднего возраста. Гораздо реже патология встречается у детей и подростков. Псориаз на локтях характеризуется появлением псориатических бляшек на локтях и коленях.
Значительного ухудшения самочувствия пациента при этом не наблюдается. Недуг протекает в основном легко. Однако если не лечить заболевание, существует риск перехода его в другие виды патологии, например, псориатический артрит, что крайне нежелательно и может нести немалый вред для здоровья человека.
Псориаз на локтях и коленях характеризуется высыпаниями, разрастающимися по периферии. На сгибе конечностей появляются красные или розовые бляшки воспалительного характера. К симптомам псориаза в области локтей принадлежат такие проявления:
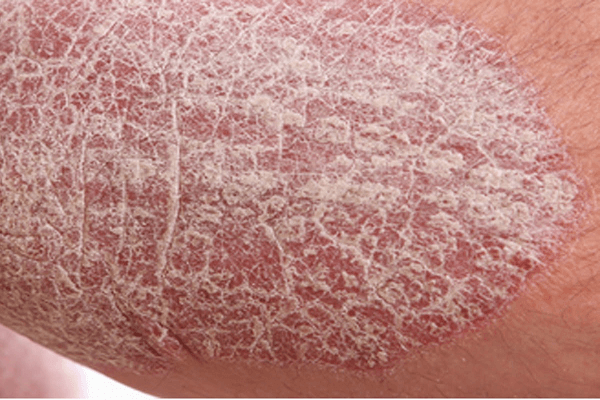
Как и другие виды недуга, псориаз на локтях имеет рецидивирующий характер. Бляшки могут исчезать и появляться в зависимости от времени года и влияния провоцирующих факторов.
Из-за патологически быстрого синтеза и деления клеток дермы, кожа в области больных участков сильно зудит и шелушиться. Все это сопровождается воспалительным процессом, что доставляет пациенту сильный дискомфорт.
На сегодняшний день истинные причины такого нарушения остаются до конца не выясненными. Однако существуют предположения о возможной природе возникновения заболевания.
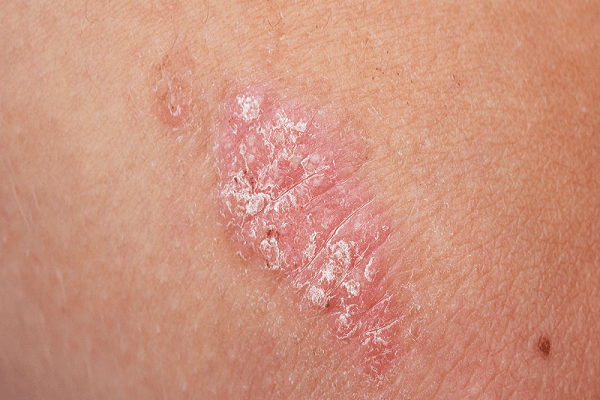
К причинам псориаза относят:
Важно! Причины псориаза на локтях часто остаются невыясненными. Природа псориаза не изучена и все теории, предполагающие причины его развития, официально не утверждены.
Подробнее можно посмотреть .
Очень часто пациенты, страдающие данным недугом, задаются вопросом о том, как лечить псориаз на локтях? Далее в статье постараемся выяснить основные методы терапии, помогающие устранить симптомы и достичь стойкой ремиссии.

Все методы лечения можно поделить на следующие виды:
Итак, чем мазать псориаз на локтях? Для устранения зуда, воспаления и шелушения в медицинской практике используют такие мази:

Мазь против псориаза на локтях наносят на пораженные участки несколько раз в сутки. Делать это следует после водных процедур. Подбираются лекарства после установления диагноза специалистом.
С особой осторожностью используются средства, включающие в свой состав гормоны.
К гормональным мазям принадлежат такие средства:
Такие препараты имеют быстрый эффект, однако нередко ведут к негативным последствиям и осложнениям.

Для устранения неприятных симптомов и успешного лечения псориаза часто назначают витамины.
Лекарство от псориаза на локтях в виде витаминных комплексов способствует быстрейшему выздоровлению, налаживанию обменных процессов кожи, а также ее скорейшей регенерации.
При данном заболевании могут быть назначены следующие препараты:
Важно! Назначать витамины должен исключительно врач. При неправильном использовании лекарств, а также несоблюдении дозы, может развиться такое осложнение как гипервитаминоз.

На сегодняшний день существует множество видов лечения с помощью физиотерапии. К ним относят:
Каждый из видов лечения направлен на избавление больного от бляшек и других неприятных симптомов болезни. Курс лечения подбирается врачом на основе вида и тяжести течения псориаза, а также индивидуальных особенностей пациента.

Задаваясь вопросом о том, как избавиться от псориаза на локтях, следует обратить внимание на один из вышеперечисленных методов. При правильном их использовании, а также соблюдении всех правил безопасности, удается достичь положительных результатов уже через несколько сеансов.
Далее разберемся как победить псориаз на локтях в домашних условиях у ребенка и взрослых с помощью средств народного лечения.
Важно! Некоторые продукты способны вызывать аллергию. Следует быть осторожными и прекратить лечение при любых негативных проявлениях.

Еще одним актуальным вопросом является — что нельзя есть при псориазе на локтях? Больным следует пересмотреть свое питание и режим дня. При псориазе запрещено:
Соблюдение профилактики и правильное лечение недуга помогут вам сохранить состояние затишья болезни на долгие годы.
Внимание! Перед тем как вы решите чем лечить псориаз на локтях и как это делать, обязательно проконсультируйтесь у врача. Самолечение может значительно навредить вашему здоровью!