Псориаз: причины, диагностика, лечение и профилактика
Парапсориаз
Парапсориаз принадлежит к числу относительно редких дерматозов. Заболевание парапсориазом наблюдаются в любом возрасте, острые формы патологии отмечаются преимущественно у больных не старше 30 лет. Болезнь протекает многие годы, а в некоторых случаях и десятки лет. Продолжительность острого парапсориаза от 10 дней до 6 месяцев.
Относящиеся к группе парапсориаза хронические дерматозы представляют собой клинически как бы переходные формы между псориазом, псориазоформными и питириазоформными паракератозами с одной стороны, и красным плоским лишаем – с другой. Различают следующие формы этой болезни:
• каплевидную;
• бляшечную;
• лихеноидную;
• острый парапсориаз.
Причины и механизмы возникновения
Под названием «парапсориаз» Брок в 1902 г. объединил группу морфологически неоднородных и, возможно, этиологически различных дерматозов, характеризующихся хроническим течением, отсутствием нарушений общего состояния здоровья, совершенным или почти полным отсутствием зуда, поверхностных кожных поражений, отличающихся незначительной инфильтрацией, гиперемией и слабым шелушением, крайней устойчивостью в отношении различных методов лечения.
Этиология и патогенез остаются неизвестными. Болезнь незаразна.
Основоположник учения о парапсориазе Брок считал группу парапсориаза не истинными болезнями, а реакциями кожи на действие различных раздражающих факторов. С описанием острой формы парапсориаза и накоплением соответствующих наблюдений в учении о парапсориазе как хроническом дерматозе произошли существенные изменения. Они отразились и на взглядах ученых по вопросу об этиологии этой болезни. Начало заболевания острым парапсориазом осенью или весной, после простуды, гриппа или ангины, быстрое развитие высыпаний на коже с увеличением лимфатических узлов, острое течение кожных поражений и исчезновение их на протяжении нескольких недель придает этой форме парапсориаза некоторое сходство с многоформной экссудативной эритемой и розовым лишаем. Указанные особенности острого парапсориаза позволяют считать, что эта форма дерматоза имеет инфекционную этиологию.
В патогенезе парапсориаза немаловажное значение имеет особое состояние кожных сосудов, которые у больных этим дерматозом отличаются легкой ранимостью. Вследствие этих особенностей капилляров кожи при раздражении поскабливанием элементов сыпи и окружающей их видимо здоровой кожи легко вызывается капиллярная кровоточивость, клинически выражающаяся в появлении пурпуры. Пурпура наблюдается при всех клинических формах парапсориаза, но особенно резко выражена при острой его форме. Легко возникающая капиллярная кровоточивость проявляется геморрагическим характером элементов сыпи при локализации последней на участках, подвергающихся раздражениям, например на пояснице и др. Количество таких элементов с образующимися на них кровянистыми корочками бывает особенно значительным при остром парапсориазе. Элементы пурпуры могут предшествовать появлению характерной для дерматоза сыпи.
Повышенная ранимость кожных капилляров, по-видимому, представляет собой проявление общего поражения сердечно-сосудистой системы. Последнее может развиться в результате перенесения тяжелых болезней – тифа, малярии, воспаления легких и др. Однако у ряда больных никаких болезней в прошлом и непосредственно перед заболеванием парапсориазом не было.
Таким образом, при современном уровне знаний допустимо предположение об инфекционной природе парапсориаза (по крайней мере острой его формы) с неизвестным пока возбудителем. Хроническое течение дерматоза со спонтанными колебаниями в интенсивности сыпи и количестве элементов ее, постепенное исчезновение и появление новых элементов, обострения после простудных болезней осенью и весной могут объясняться фокальной инфекцией, попадающей в кожу гематогенным путем.
В зависимости от состояния реактивности организма болезнь может характеризоваться хроническим, подострым и острым течением. В патогенезе дерматоза имеет значение системное поражение капилляров кожи, проявляющееся склонностью к геморрагиям.
Клинические формы парапсориаза
По клинической картине кожных поражений и по течению в настоящее время различают следующие формы парапсориаза:
Каплевидный парапсориаз
Он встречается чаще других форм. Болезнь начинается незаметно для больного с появления на различных участках туловища и конечностей сыпи, которая медленно и постепенно увеличивается в количестве, оставляя обычно свободными волосистую часть головы, лицо, ладони и подошвы. Сыпь характеризуется фокусностью, отсутствием склонности к группировке и симметричным расположением. Первичными элементами являются хронически воспалительные пятна и поверхностные, очень незначительно инфильтрированные узелки величиной от булавочной головки до чечевицы. При прощупывании такой папулы уплотнение отсутствует или почти не ощутимо, приподнятость ее над уровнем окружающей кожи малозаметна. Вначале телесный цвет с розоватым или желтовато-красным оттенком по мере дальнейшего развития элементов приобретает несколько более темную окраску. На поверхности многих элементов видны тонкие, полупрозрачные, плотно сидящие чешуйки, по виду напоминающие облатки или пленки коллодия.
Шелушение идет с периферии элемента, так что чешуйка плотно держится своей центральной частью. Вследствие повторных высыпаний или постепенного появления все новых элементов при уже развившейся болезни поражение кожи может иметь довольно пестрый характер, так как составляющие его элементы находятся в различных стадиях развития. Шелушение характеризуется пластинчатыми и отрубевидными чешуйками. При поскабливании папулы и окружающей ее здоровой кожи возникают точечные геморрагии как в пределах папулы, так и в соседней с ней, видимо, здоровой коже. Точечного кровотечения, как это происходит при псориазе, при этом не бывает. При поскабливании высыпаний, как будто лишенных на своей поверхности чешуек, таковые обнаруживаются.
После снятия чешуек обнажается розовая, гладкая и блестящая поверхность папулы. Каплевидная форма парапсориаза наблюдается в двух разновидностях. Первая из них характеризуется более выраженным шелушением и напоминает псориаз, но отличается от него феноменом пурпуры и отсутствием характерного для псориаза симптома кровяной росы. Вторая разновидность состоит из пятнистых и нежных папуло-сквамозных элементов, не выступающих над уровнем кожи, неинфильтрированных и почти не шелушащихся. Цвет их колеблется от розовато-буроватого до красно-коричневого. Эта разновидность имеет большое сходство с розеолезно-папулезным сифилидом.
Бляшечный парапсориаз
Он характеризуется более или менее резко ограниченными бляшками диаметром от 2 до 6 см и больше, располагающимися на туловище и конечностях. Свободными обычно остаются лицо, волосистая часть головы, ладони и подошвы. Бляшки имеют круглую, овальную или неправильную форму в виде полос. Они могут располагаться по линиям расщепления кожи, параллельно ребрам и кожным складкам, создавая сходство с расположением сыпи при опоясывающем лишае. При слиянии их могут образоваться очаги высыпаний сетевидного и петлистого характера.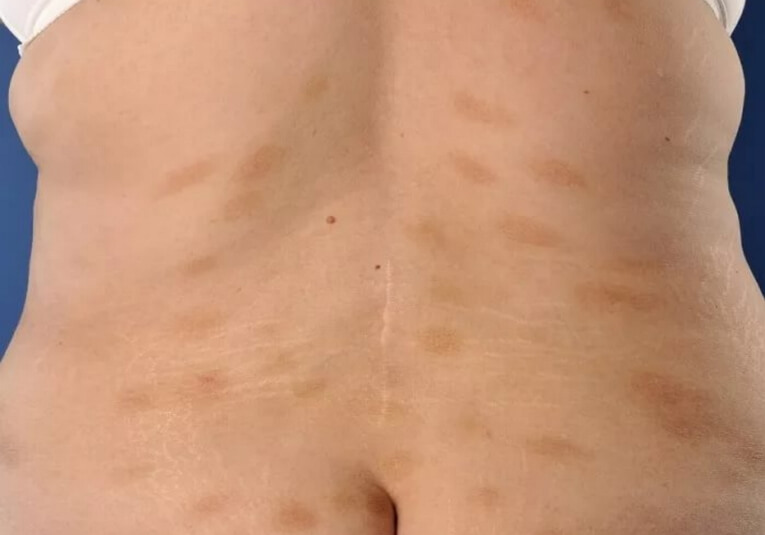
Окраска элементов представляет различные оттенки красного цвета, начиная от бледно-розовой до желтовато-красной и темно-бурой. Интенсивность окраски усиливается с возрастом элементов, увеличением их размеров и зависит также от локализации. Свежие мелкие пятна имеют желтовато-розовый и розово-красный цвет. Крупные отличаются более темными тонами вплоть до бурых. При расположении на нижних конечностях они бывают темно-бурыми, почти коричневыми. Бляшки обычно не выступают над уровнем кожи, отличаются малозаметной инфильтрацией, не исчезают при давлении. Поверхность бывает гладкой, иногда покрытой скудными мелкими отрубевидными чешуйками. Иногда при незначительном шелушении, бляшки кажутся как бы слегка припудренными. После удаления чешуек открывается желто-красное, гладкое, сухое и не кровоточащее основание.
При бляшечной форме парапсориаза также бывает феномен пурпуры. Поверхность бляшек не всегда совершенно гладкая: некоторые из них представляются как бы состоящими из слившихся мелких плоских папул. На поверхности бляшек может быть заметен отчетливо выраженный ромбовидный рисунок. Медленное, постепенное развитие, длительное течение, незначительность или отсутствие субъективных ощущений, резистентность к лечению характеризуют и эту форму парапсориаза. По клинической картине указанная форма может иметь сходство с себорейной экземой, доброкачественными формами красного отрубевидного лишая Гебры и др.
Лихеноидный парапсориаз
Он характеризуется сыпью из очень мелких папул величиной с булавочную головку, со склонностью к группировке и слиянию с образованием поражений кожи в виде групп, площадок, полос и др. Вследствие такого расположения элементов образуются наиболее характерные для этой формы парапсориаза сетевидные картины сыпи. Первичным элементом является хронически воспалительная круглая или овальная лентикулярная папула. При ощупывании ее определяется несколько более плотная консистенция, чем у элементов при первых двух формах парапсориаза. Цвет папул представляет различные переходы от розового, ярко-розового, красного до темно-бурого, что зависит от возраста элементов и их локализации. Особенностью в окраске папул является некоторая перламутровость и малиновый оттенок. После рассасывания папул на их месте могут оставаться пигментные пятна. Поверхность элементов бывает гладкой, блестящей, придает им большое сходство с таковыми при красном плоском лишае. В процессе дальнейшего развития поверхность папулы может представляться несколько вдавленной и слегка сморщенной, напоминая явления поверхностной атрофии. Иногда возникают телеангиоэктазии.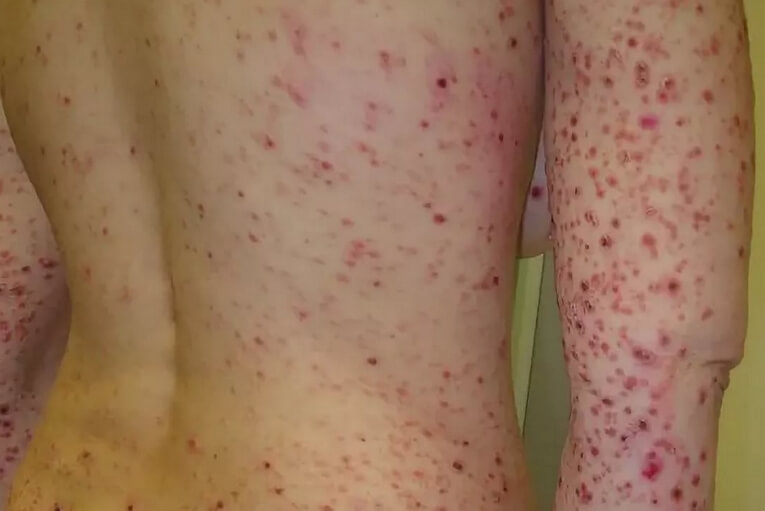
Сыпь характеризуется необильным отрубевидным шелушением, однако в отдельных случаях распространенного лихеноидного парапсориаза отмечается почти сплошное шелушение кожного покрова. Вначале шелушение отсутствует, затем на папулах появляются в небольшом количестве мелкие чешуйки, плотно сидящие на иногда несколько уплощенной поверхности элемента. При поскабливании точечное кровотечение не вызывается, но получается (не всегда) феномен пурпуры.
Сетевидная картина кожного поражения, длительность течения болезни, на протяжении которого одни элементы рассасываются, оставляя пигментные пятна, а другие появляются и находятся на различных стадиях развития, обусловливают более или менее выраженную своеобразную пестроту патологических изменений кожи при лихеноидной форме парапсориаза.
Острый парапсориаз
Он характеризуется быстрым, подчас внезапным началом, ускоренным развитием клинической картины кожных поражений, острым течением на протяжении 1,5-3, а иногда больше месяцев, полиморфизмом сыпи, состоящей преимущественно из папул, пузырьков и, кроме того, типичных для хронического парапсориаза элементов.
Эта форма чаще наблюдается у мужчин в возрасте до 30 лет, иногда встречается и у пожилых людей. Самопроизвольное исчезновение высыпаний происходит через 2-4 недели; реже для этого требуется более длительное время. Возможно рецидивирование болезни.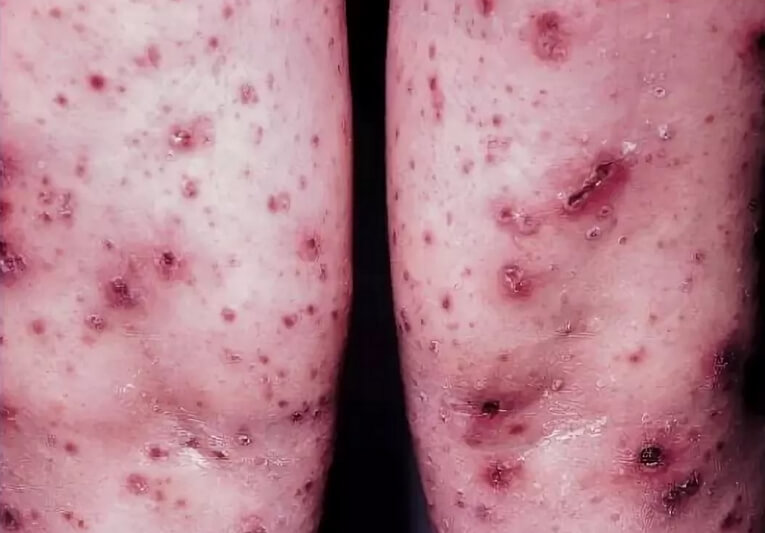
Сыпь при остром парапсориазе характеризуется более или менее резко выраженными острыми воспалительными явлениями с экссудацией, пустулизацией, геморрагиями и некрозом. Ей свойствен большой полиморфизм: папулезные, папуло-везикулезные, папуло-пустулезные и папуло-некротические высыпания, покрывающиеся чешуйками, серозными и кровянистыми корками. После исчезновения этих высыпаний остаются пигментные пятна различной окраски, нежные атрофические и как будто выбитые пробойником рубчики, окруженные гиперпигментированной каймой. При этом в периоде расцвета дерматоза обычно можно обнаружить пятна, папулы и бляшки, свойственные каплевидной, бляшечной и лихеноидной формам парапсориаза. Все это вместе взятое в некоторых случаях обусловливает чрезвычайную пестроту клинической картины острой формы данной болезни.
Рассеянная на туловище и конечностях, симметрично расположенная сыпь отличается фокусностью. В некоторых случаях наблюдается слияние в бляшки и образование кольцевидных фигур из папулезных элементов. Часто поражаются боковые поверхности туловища, низ живота, поясница, ягодицы, внутренние поверхности бедер, сгибательные поверхности верхних и нижних конечностей.
Симптомы и признаки
Основным первичным элементом сыпи является папула величиной от булавочной головки до просяного зерна. Остроконечная или слегка уплощенная, эта папула имеет гладкую поверхность, мягковатую консистенцию, красную окраску, окружена гиперемическим ободком и при диаскопии оставляет желтоватое пятно. Некоторые папулы в центре своей поверхности имеют маленький пузырек. Увеличиваясь в размерах, папулы достигают величины чечевицы и несколько большей, теряют гиперемический венчик, становятся резко ограниченными и более плотными и принимают желтовато-красный и красно-коричневый цвет. На некоторых из них могут быть четко видны точечные кровоизлияния, что придает элементам выраженный геморрагический характер. В дальнейшем на них образуются кровянистые корки. На одних папулах бывает мелкое шелушение, другие же, более сочные и геморрагические, могут увеличиваться до размеров ногтя мизинца и, покрываясь плотной темно-красной коркой, приобретать известное сходство с эктимой. На отдельных элементах формирование корочки начинается с центральной части. Корка в таком случае оказывается окруженной ободком инфильтрата. При поскабливании шелушащихся папул легко получается симптом пурпуры.
При острой форме парапсориаза геморрагический характер сыпи бывает более резко выраженным, что хорошо заметно по обилию геморрагических папул на пояснице, ягодицах, бедрах и других участках, подвергающихся раздражениям, которые вызывают капиллярные кровоизлияния в пределах элемента. Начальными элементами сыпи могут быть также волдыреобразные ярко окрашенные элементы, которые через 2-3 дня принимают характер папул.
Наряду с описанными выше папулами сыпь может состоять из неодинакового количества папуло-везикулезных элементов и пузырьков, расположенных на эритематозном основании. Эти экссудативные высыпания в дальнейшем подсыхают и покрываются серозными или серозно-кровянистыми корками. В процессе развития папуло-везикул и пузырьков в их центральной части образуются пупкообразные западения, что придает сыпи немалое сходство с таковой при оспе. Сыпь может быть пятнистой, папуло-везикулезной и папуло-пустулезной. В зависимости от численного преобладания того или иного морфологического элемента можно говорить о папуло-геморрагической, вариолоформной, пустулезной и папуло-некротической разновидностях острой формы парапсориаза.
Редко встречающиеся поражения слизистой оболочки щек, языка, матки имеют вид перламутровых или эрозивных красного цвета папул от просяного зерна до чечевицы, а также бляшек. Кроме того, во рту могут появляться высыпания афтозного типа. В отдельных случаях как острого, так и хронического парапсориаза может быть отмечена лейкодерма.
Лимфатические узлы почти у всех больных острым парапсориазом бывают увеличены до размеров горошины или вишни; он мягки или плотноваты, безболезненны. При хронических формах этого дерматоза увеличение лимфатических узлов наблюдается редко.
Общее состояние здоровья больных обычно удовлетворительное, у некоторых при острой форме отмечается недомогание и субфебрильная температура по вечерам. Субъективные ощущения при этом дерматозе отсутствуют или выражаются в небольшом зуде. В единичных случаях зуд может быть сильным.
Гистопатология
Изменения при каплевидном парапсориазе проявляются гиперкератозом и особенно паракератозом, недостаточным развитием зернистого слоя и отсутствием его под очагами паракератоза, акантозом, обычно незначительным отеком эпидермиса с перинуклеарной вакуолизацией его клеток. Изменения в дерме обнаруживаются в сосочковой ее части и в области поверхностной сети капилляров и характеризуются расширением сосудов и переполнением их кровью, незначительным отеком и умеренной околососудистой инфильтрацией, проникающей и в эпидермис. Инфильтрат состоит преимущественно из лимфоидных элементов, небольшого числа сегментоядерных лейкоцитов, среди которых могут встречаться эпителиоидные и в неодинаковом количестве тучные клетки. Иногда в окружности капилляров обнаруживаются кровоизлияния. При лихеноидном парапсориазе в основном имеются аналогичные изменения, но в верхней части дермы отмечается более выраженное расширение сосудов. При бляшечном парапсориазе может быть более выражен акантоз. В других случаях эпидермис находится в состоянии некоторой атрофии. Иногда отмечается отек сосочков.
При острой форме парапсориаза изменения подобны описанным выше и отличаются только более резко выраженными явлениями отека и инфильтрации, которые могут распространяться на всю толщу кожи. Инфильтрат бывает более густым, располагается также вокруг сально-волосяных фолликулов, может иметь значительное количество эритроцитов в виде очагов кровоизлияний, причем в составе его преобладают сегментоядерные лейкоциты. Эластическая ткань отсутствует или сохраняется в виде обрывков.
Дифференциальная диагностика
Дифференциальная диагностика парапсориаза нередко представляет значительные затруднения. Каплевидный парапсориаз может иметь сходство с папулезным и розеолезно-папулезным сифилисом. Иногда это сходство бывает настолько выраженным, что правильный диагноз устанавливается только на основании отрицательных результатов серологических реакций. Каплевидный парапсориаз отличается от сифилитических сыпей длительностью существования, упорством в отношении лечения, характером шелушения, отрицательными серологическими реакциями, отсутствием других признаков сифилиса, характером гистопатологических изменений, симптомами облатки, пурпуры и скрытого шелушения, замедлением РОЭ. Сифилитическая розеола не шелушится, шелушение же сифилитической папулы начинается с центра и приводит к образованию биеттовского воротничка.
Одним из существенных различий в гистопатологической картине является наличие плазмомы в элементах сифилитических сыпей и отсутствие или обнаружение иногда только единичных плазматических клеток в инфильтратах при парапсориазе.
Отсутствие характерных для псориаза симптомов – стеаринового пятна, терминальной пленки и кровяной росы, – отсутствие высыпаний на участках, представляющих излюбленную локализацию при псориазе (волосистая часть головы, разгибательные поверхности области локтей и колен), отсутствие склонности к слиянию и группировке элементов сыпи при необильном шелушении их даже на участках, подвергающихся раздражению, и др. – все это позволяет отличить каплевидный парапсориаз от псориаза.
Бляшечный парапсориаз, имеющий иногда некоторое сходство с легкой формой себорейной экземы, отличается от нее меньшей выраженностью морфологических элементов и гистопатологических изменений, нежным и менее обильным шелушением, а иногда и полным его отсутствием, слабее выраженными воспалительными явлениями и инфильтрацией и отсутствием резкой ограниченности очагов. По сравнению с красным отрубевидным лишаем Гебры при бляшечном парапсориазе менее выражены воспалительные явления, отсутствует генерализация с образованием диффузной эритродермии, отсутствуют характерные для красного отрубевидного лишая пастозность кожи в начальной его стадии и отчетливая атрофия в дальнейшем развитии этой болезни. Очень редко наблюдающаяся при парапсориазе атрофия бывает совершенно незначительной и малозаметной. Премикотические эритродермии при грибовидном микозе отличаются от парапсориаза охряно-серым цветом, быстро развивающейся инфильтрацией и сильным зудом.
Лихеноидный парапсориаз может иметь очень большое сходство с красным плоским лишаем, но отличается от него отсутствием четкой полигональности папул, симптома сетки на них, а также отсутствием зуда.
Клиническая картина лихеноидного парапсориаза может напоминать милиарный папулезный сифилид, характеризующийся фокусностью и склонностью к группировке своих элементов, более интенсивной окраской и более выраженной инфильтрацией их, отсутствием склонности к образованию сетевидного рисунка. Учет этих отличительных признаков и данных серологического и гистологического исследований позволяет избежать смешения данной формы парапсориаза с сифилисом.
Острый парапсориаз по своему полиморфизму нередко может напоминать картину папуло-пустулезного сифилида, от которого он отличается более выраженным воспалительным характером элементов сыпи с преобладанием экссудативных явлений, склонностью в ряде случаев к расположению элементов сыпи по линиям расщепления кожи, началом сыпи с появления волдыреобразных элементов, превращающихся затем в папулы, папуло-везикулы и везикуло-пустулы, наличием островоспалительного ободка вокруг некоторых элементов, шелушением без образования биеттовского воротничка, признаком пурпуры, наличием типичных для каплевидного парапсориаза элементов сыпи, отсутствием (обычно) поражения волосистой части головы, наконец, отрицательными результатами клинического и лабораторного исследования на . При наличии в клинической картине сыпи выраженных явлений некротизации острый парапсориаз имеет некоторое сходство с папуло-некротическим туберкулезом, от которого отличается нетипичной для туберкулеза локализацией, более острым высыпанием и быстрым обратным развитием с оставлением поверхностных атрофических рубчиков, различием в гистологической картине.
Лечение
Для лечения парапсориаза показано УФО и ПУВА-терапия. В связи с повышенной ранимостью кожных капилляров и склонностью к кровоизлияниям при этом дерматозе положительный терапевтический эффект оказывает аскорбиновая кислота и другие витамины, способствующие уменьшению ломкости капилляров и нормализации их проницаемости.
Также рекомендуется при капельном парапсориазе использование антибиотиков широкого спектра, препаратов кальция, ангиопротекторов и антигистаминных препаратов. Хорошие результаты при лечении больных капельным парапсориазом дают никотиновая кислота и витамин Р.

Псориаз: причины, диагностика, лечение и профилактика
Псориаз — это хроническое заболевание (дерматоз), поражающий кожу и ее придатки (волосы и ногти). Характерными признаками являются рецидивы и временные улучшения, когда симптоматика угасает. Псориаз не имеет инфекционной природы, поэтому не несет опасности для окружающих. Другое название псориаза — . Возникает болезнь преимущественно в возрасте 15-45 лет. Чаще всего страдают люди, у которых светлая кожа. На территории развитых стран уровень заболеваемости составляет 2-4%. Следовательно, от псориаза страдает каждый 25-й человек на планете.
Чешуйчатый лишай признан очень распространенной патологией кожного покрова, изучением которой занимаются многие медицинские учреждения. Но, данное заболевание до конца не изучено и официально признано неизлечимым. Обратите внимание, что чешуйчатый лишай поражает не только кожный покров. При отсутствии своевременного лечения от него могут пострадать суставы и позвоночный столб, нервная, а также иммунная система.
Симптомы псориаза и первичные признаки
Кожное заболевание псориаз развивается постепенно. Изначально появляются одиночные папулы, которые имеют розово-красный оттенок. Они постепенно покрываются рыхлыми чешуйками серого или белого цвета. Следует отметить, что псориаз проявляется триадой признаков: терминальная пленка, ярко-выраженные чешуйки и точечное кровотечение.
Псориаз имеет следующие признаки заболевания:
- Бляшки диаметром 1-3 см;
- Шелушение конгломератов;
- Наличие выраженного зуда.
На ступнях и ладонях появляются волдыри и трещины, которые достаточно болезненны. Ногти начинают слоиться и деформироваться. Омертвевшие клетки кожи отшелушиваются, что напоминает перхоть. Чаще всего заболевание псориаз поражает локти и колени, но возможно развитие болезни и на других участках тела, даже в области .
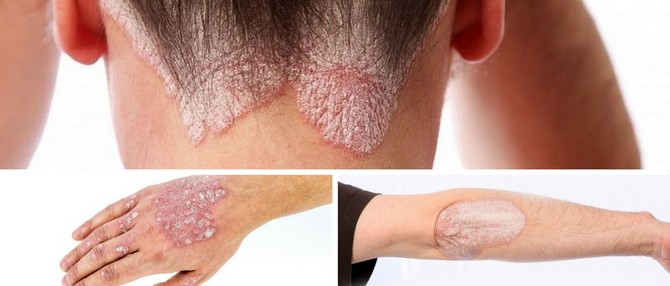
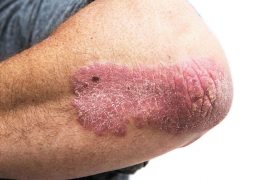
Так обычно выглядит псориаз на различных участках тела.
Виды псориаза
Чешуйчатый лишай проявляется в виде многообразных форм. От вида псориаза зависят симптомы заболевания.
Бляшковидный (вульгарный, обыкновенный, простой)
Распространенная форма, диагностируемая в 80-90% случаев. Сопровождается обширными воспаленными участками. Кожный покров краснеет и становится горячим, покрываясь серебристо-белой утолщенной кожицей. Если корочка отходит, то под ней возникает кровоточащая эрозированная поверхность, что связано с наличием большого количества мелких сосудов на коже. Постепенно бляшки становятся больше. Они объединяются между собой, формируя «парафиновые озера».
Читайте подробнее .
Сгибательный (обратный псориаз)
Воспаленные пятна имеют гладкую поверхность, на которой практически отсутствует шелушение. Такие бляшки расположены преимущественно на кожных складках в области паха, на обратной стороне локтей и колен. Ухудшения возникают достаточно быстро, это связано с постоянным трением пораженных участков. Часто происходит присоединение стрептококковой и грибковой инфекции.
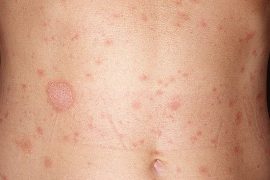
Каплевидный
Сопровождается появлением небольших красных или лиловых узелков. Они распространяются на обширные участки кожи и локализуются на различных участках (бедра, голень, спина, голова, шея). Возникает преимущественно в ответ на стрептококковый фарингит или ангину.
Более подробно описано .
Экссудативный (пустулезный)
Представляет собой серьёзную форму заболевания. На коже появляются пузырьки, внутри которых содержится прозрачный экссудат. Такие пустулы располагаются на покрасневшем и отекшем кожном покрове. Верхние слои эпидермиса быстро отслаиваются. Из-за большого количества воспаленных участков происходит вторичное инфицирование, что чревато появлением гнойного содержимого. Возможно генерализованное течение, которое приводит к поражению практически всего кожного покрова.
Узнайте больше .
Эритродермический
Сопровождается поражением обширных участков кожи. Имеет место воспалительный процесс и ярко выраженное шелушение. Часто происходит отслойка верхних слоев пораженного кожного покрова. При этом присутствует выраженный зуд, отечность и болезненность. Псориатическая эритродермия может стать причиной летального исхода, потому что сопровождается сильным воспалительным процессом и шелушением. Кожный покров при этом утрачивает способности к поддержке температурного режима организма.
Псориаз на ногтях
Болезнь кожи — псориаз может поражать и ногтевые пластины. Такая форма заболевания называется . Внешний вид ногтей изменяется: они становятся ломкими и приобретают желтоватый цвет. При отсутствии своевременного лечения возможна полная утрата ногтей.
Тяжелые формы псориатического артрита развиваются в 10-15% случаев и могут привести к летальному исходу, что связано с иммобилизацией пациента в постели, которая сопровождается появлением пневмонии и пролежней.
Причины возникновения болезни
Описание псориаза в медицинских энциклопедиях содержит информацию о том, что до конца причины его возникновения не изучены. Специалисты только выдвигают теории о развитии данного заболевания:
- Аутоиммунный фактор. В организме каждого человека присутствуют клетки Т-хелперы и Т-киллеры, которые выполняют защитную функцию от бактерий, вирусов и злокачественных процессов. При наличии чужеродных клеток они вырабатывают специальные вещества, запускающие воспаление в организме. Медиаторы воспаления приводят к процессам чрезмерного размножения клеток кожного покрова — пролиферации;
- Отклонение от нормы кератиноцитов. Клетки эпителия начинают медленнее расти, делиться и созревать. В ответ на происходящие изменения происходит следующий процесс — иммунные клетки Т-лимфоциты и макрофаги «нападают» на клеточные структуры, начиная разрушать их.
Развитию псориаза способствуют дополнительные факторы, из которых следует выделить наследственную предрасположенность и тонкую сухую кожу. Больше других подвержены возникновению чешуйчатого лишая лица, которые подвергаются воздействию внешних раздражителей, например длительный контакт с бытовой химией, спиртовыми растворами и косметическими средствами.
Склонность имеют люди, которые излишне чистоплотны. Средства для гигиены удаляют защитный барьер, что делает кожный покров более подверженным развитию патологических процессов. Негативным фактором является также пристрастие к алкогольным напиткам, наркотикам и курению. Связано это с тем, что происходит нарушение питания и кровоснабжения клеточных структур.
Также, развитию заболевания подвержены люди, зараженные СПИДом. Ученым до сих пор не удалось объяснить данный феномен. Все дело в том, что предрасполагающим фактором для развития псориаза является чрезмерное количество лимфоцитов, а ВИЧ способствует резкому снижению уровня данных клеток в крови.
Стадии псориаза
Такое заболевание, как псориаз развивается постепенно и имеет несколько стадий прогрессирования. Для острого патологического процесса этот фактор не важен. Огромное значение для стадий развития чешуйчатого лишая имеет хроническая форма течения.
Обратите внимание, что лечение псориаза назначается только после того, как будет определена точная стадия заболевания и установлены причины его развития. Только после проведения комплексной диагностики можно назначить грамотную , опираясь на полученные результаты проводимых исследований.
Основные стадии псориаза:
- Начальная стадия псориаза. Характеризуется появлением в пораженной области (на коже, сгибах суставов, волосистой части головы) округлых красноватых участков, которые слегка возвышаются над остальной поверхностью. Они имеют четко очерченные границы и небольшие (от 1 до нескольких см) размеры. Такие высыпания характерны для обычного псориаза. При каплевидном они имеют форму мелких (1-3 мм) красных капелек, а при себорейном — вид жирных белых или желтых чешуек, напоминающих перхоть. При других видах первичные проявления могут быть в форме мелких пузырьков, сухих чешуек, белых воспаленных корочек (на слизистой), деформации ногтевых пластин и суставов.
- Прогрессивная. Указывает на обострение заболевания и сопровождается появлением новых папул на туловище или в области сгибательных частей конечностей. Отмечается формирование конгломератов при их слиянии. Такие бляшки имеют белый цвет, располагаясь на покрасневших воспаленных участках кожи. На краях конгломератов чешуйки отсутствуют, и имеется небольшой гиперемированный ободок. Имеет место феномен Кебнера (любое повреждение приводит к образованию бляшек);
- Стационарная. Сопровождается угасанием воспалительного процесса. На этом этапе препараты, используемые для проведения медикаментозной терапии заменяют на менее интенсивные. В данный период отсутствует появление новых папул и происходит остановка роста уже имеющихся конгломератов. Все бляшки покрываются плотным слоем чешуек, пропадает красный ободок и не наблюдается феномен Кебнера;
- Регрессивная. Речь идет о победе над воспалительным процессом. В данном случае врачи принимают меры для фиксации достигнутого результата. Характерными признаками является наличие псевдоатрофического ободка Воронова в виде легких кожных складок вокруг бляшек. Шелушение постепенно угасает и может полностью исчезнуть, а конгломераты начинают приобретать белый цвет.
В основе всех стадий заболевания лежит воспаление. Имеется закономерность клинических проявлений болезни: чем более выражено покраснение, тем сильнее патологический процесс. После устранения воспаления отмечаются улучшения.
Постановка диагноза
Для назначения эффективного лечения болезни псориаз, необходимо предварительно определить причины его возникновения. Если их не устранить, то заболевание будет давать постоянные рецидивы. Для этого нужно пройти полное обследование в условиях клиники.

Среди наиболее эффективных диагностических мероприятий чешуйчатого лишая следует выделить проведение визуального осмотра и сбор анамнеза заболевания. Обратите внимание, что никаких специфических мер для выявления болезни не существует. Анализ крови может показать только запущенные формы псориаза. При этом будет найдено активное воспаление, ревматический и аутоиммунный процесс. Возможны также биохимические и эндокринные нарушения.
Лечебные мероприятия
Тактика лечения псориаза направлена на перевод заболевания в регрессирующее или хотя бы стабильное состояние. Для этого каждому больному составляется индивидуальная схема терапии с использованием медикаментозных средств: наружных и системных, иммуномодулирующих или иммуносупрессивных. В качестве методов дополнительного лечения могут быть использованы различные виды фототерапии, бальнеотерапии, курортотерапии.
Медикаментозное лечение
Медикаментозную терапию должен назначать специалист соответствующей квалификации. Для начала врач устанавливает характер заболевания, стадию течения и наличие предрасполагающих факторов. Большое значение имеет состояние организма пациента.
Особенности медикаментозного лечения псориаза:
- Местное лечение (назначается в качестве самостоятельной меры или вкупе с другими методами). («Ихтиоловая», «Салициловая»), глюкокортикоиды («Преднизолон», «Фторокорт»), лекарства на растительной основе («Колхаминовая мазь», Псориатен«), цитостатические средства («Метотрексат»);
- Системная терапия (проводится при запущенной стадии болезни или при недостаточной эффективности локальных препаратов). Прописывают моноклональные антитела («Инфликсимаб»), цитостатические препараты («Фторурацил») и глюкокортикоиды («Дексаметазон»). В обязательном порядке назначают лекарства для комплексного воздействия на организм: антигистаминные средства, гепатопротекторы, гормональные мази и энтеросорбенты;
- (используются для повышения эффективности медикаментозного воздействия). Среди наиболее действенных мер следует выделить УФО, лазерную терапию, фототерапию, гемодиализ и плазмаферез.
Также, назначается такое средство, как рыбий жир. Он представляет собой активный антиоксидант, который восстанавливает защитные функции организма и клеточные структуры, оберегая их от гибели. Широко используется лецитин — фосфолипид, представляющий собой строительный материал для кожного покрова.
Народные методы лечения

Использование народных методов может быть эффективным только после тщательной диагностики заболевания и изучения причин развития болезни. Это поможет исключить возможный рецидив после избавления от болезненных высыпаний.
К числу наиболее популярных народных средств от псориаза относятся:
- Деготь. Наиболее распространен березовый, на его основе созданы аптечные препараты: мыло, шампунь, мазь. Чистый деготь также продается, однако имеет высокое содержание действующего вещества и .
- Мазь с прополисом. Смешивают кипящее сливочное масло и измельченный прополис в пропорции 10 : 1. Остывшую мазь наносят на мокнущую поверхность при псориазе на 2 суток.
- Лекарственные травы. Используются настойки и отвары элеутерококка, алтея, софоры японской, аралии маньчжурской, а также ванны с добавлением настоев зверобоя, валерианы, шалфея, череды, чистотела.
при регулярном и длительном применении, постепенном повышении дозировки, отсутствии негативных эмоций и совмещения с параллельным приемом медикаментов.
Диета
Рацион питания при псориазе, как и при лечении большинства болезней, входит в состав трех основных направлений терапии:
- прием медикаментов;
- стабилизация психологического состояния;
- следование специальному меню (диете).
Помимо перечня и количества продуктов, такие рационы включают общие принципы употребления пищи.
Наиболее известными готовыми рационами при псориазе являются и диета Огневой.
Основные группы продуктов в обоих диетах включают: овощи и фрукты, растительное масло, морскую рыбу, нежирные сорта мяса, кисломолочную продукцию, орехи, злаки. Запрещено употребление жирных продуктов и сладостей, морепродуктов (креветок, крабового мяса и т. д. ), солений и маринадов, тонизирующих и алкогольных напитков, белого хлеба, гипоаллергенных продуктов (клубника, некоторые цитрусовые, мед, шоколад и т. д. ).
Отдают предпочтение принципам здорового питания: повышенное содержание щелочеобразующих продуктов, снижение потребления соли, щадящие методы обработки (варение, тушение, запекание, приготовление на пару), совместимость продуктов.
Профилактические меры
В первую очередь нужно помнить о том, что заниматься самолечением ни в коем случае нельзя. Это может стать причиной усугубления заболевания. Обязательной мерой профилактики является исключение спиртных напитков и вредных привычек. Человек, болеющий псориазом должен помнить о том, что ни в коем случае нельзя расчесывать кожу.
Особое значение имеет рацион. При псориазе питаться нужно сбалансировано. Отказаться следует от сладких, острых и рафинированных продуктов. В меню рекомендуется включить пищу, богатую витаминами D, А, Е и кремнием. При необходимости можно принимать витаминно-минеральные комплексы, например: «Гексавит», «Декамевит», «Ундевит».
Меры профилактики включают в себя следующий уход за кожей:
- Своевременное проведение водных процедур с использованием щадящих средств (нейтральный уровень pH), морской соли и лекарственных растений;
- Отказ от жестких мочалок в пользу мягких губок, не травмирующих кожный покров;
- Увлажнение (при необходимости) с помощью кремов и лосьонов, разработанных на основе лекарственных растений и натуральных веществ;
- Обеспечение нормального уровня влажности воздуха в помещении при помощи специальных увлажнителей;
- Своевременно лечить порезы, ссадины и иные повреждения кожного покрова, чтобы предотвратить их инфицирование;
- Исключить прямой контакт с бытовой химией. Для проведения влажной уборки и дезинфекции необходимо использовать резиновые перчатки;
- Носить свободную одежду, которая исключает вероятность натирания кожного покрова. Желательно отдать предпочтение таким натуральным материалам, как лен и хлопок.
Псориаз является серьезным заболеванием, от которого полностью излечиться невозможно. Терапия назначается каждому пациенту индивидуально с целью снятия воспалительного процесса и улучшения состояния кожи. Только комплексные меры позволяют контролировать течение болезни и предотвращать вероятность развития осложнений.