
Псориаз
Чем отличается проказа от псориаза
Псориаз – это хроническое заболевание кожи с неизвестной причиной, проявляющееся появлением красных шелушащихся пятен на коже.
Лечение проводится у врача-дерматолога.
Синоним – чешуйчатый лишай.
Код по МКБ 10: L40. По международной классификации относится к папуллосквамозным заболеваниям кожи.
Псориаз как заболевание изучают около 200 лет. До этого периода таких пациентов считали больными проказой и относились к ним соответствующим образом как к прокаженным. Отличие: проказа (лепра) — инфекционное заболевание (возбудитель — Mycobacterium leprae). Псориаз — неинфекционное.
Этиология (причина) псориаза не известна.
Для начала я расскажу про патогенез (механизм развития) заболевания, а потом расскажу о возможных причинах.
Патогенез псориаза:
- Клетки поверхностного слоя кожи (эпидермиса) – кератиноциты начинают усиленно размножаться. Их количество возрастает в несколько раз. Их жизненный цикл укорачивается, то есть они намного раньше покрываются чешуйками, чем нормальные клетки кожи. Внешне этот процесс проявляется утолщением и покраснением кожи, поверхность которой еще и покрыта белесоватыми чешуйками.
- В толщу измененных клеток кожи проникают иммунные клетки – лимфоциты: Т-киллеры и Т-хелперы (читать подробнее о клетках и органах иммунной системы). Эти клетки выделяют специальные вещества, которые привлекают другие клетки иммунной системы – макрофаги и нейтрофилы.
Развивается воспалительная реакция в коже без участия инфекции. Такая реакция называется аутоиммунной, то есть иммунная система направлена против своего собственного организма, а не против бактерий или вирусов.
Ученые до сих пор спорят, что является пусковым механизмом – резкий рост кератиноцитов, в ответ на который в кожу и приходит масса иммунных клеток? Или же первична аутоиммунная реакция в коже, а кератиноциты вслед за этим начинают избыточно расти и ускоренно развиваться?
В любом случае до главной причины так до сих пор никто и не добрался – ЧТО ЯВЛЯЕТСЯ ТОЛЧКОМ к запуску того или иного механизма в начале развития псориаза?
И опять интересный факт. Известно, что у ВИЧ-больных происходит подавление иммунной системы, в первую очередь, Т-лимфоцитов. Вроде бы псориаз у них не должен развиваться. Однако у ВИЧ-пациентов отмечается рост заболеваемости псориазом. И течение болезни у больных СПИДом более тяжелое.
- Наследственность: если болеет один родитель – риск появления псориаза у детей составляет 7%, если оба родителя – риск 40%.
- Травмы кожи:
— механические — царапины, порезы, потертости,
— химические — растворители, лаки, краски, моющие средства, бытовая химия, парфюмерия,
— термические – переохлаждения, ожоги. - Эндокринные заболевания – сахарный диабет, гипотиреоз, гормональные перестройки организма.
- Стрессы.
- Инфекционные заболевания кожи – стафилококковая, стрептококковая, грибковая инфекция.
- Злоупотребление алкоголем, курение.
- ВИЧ-инфекция.
Главный симптом псориаза: появление розово-красных пятен на коже, поверхность которых покрыта серебристыми чешуйками ороговевающего слоя кожи (эпидермиса).
- Симптом «стеаринового пятна».
Это патогномоничный (то есть характерный только для данного заболевания) признак. Поскабливание (граттаж) псориатического пятна. Производится тупым скальпелем или предметным стеклом (не ногтем!!).
При легком поскабливании поверхность пятна становится белой, как будто покрытой воском – это симптом «стеаринового пятна». - Симптом «псориатической пленки».
Еще один патогномоничный для псориаза симптом.
При дальнейшем поскабливании, аккуратно снимающем чешуйки с псориатической бляшки, под чешуйками видна блестящая поверхность – так называемый симптом псориатической, или терминальной, пленки. - Симптом «кровяной росы Полотебнова» (симптом Ауспитца).
Еще один патогномоничный для псориаза симптом.
При дальнейшем поскабливании (гроттаже) бляшки, то есть при снятии терминальной пленки проявляются точечные кровотечения, которые не сливаются между собой. Это и есть симптом «кровяной росы». - Симптом Пильнова. Характерно для начальной стадии и стадии прогрессирования. Округлое розовое пятно без шелушения, с четкими границами. При прогрессировании заболевания по периферии пятна (бляшки) отмечается ободок красной кожи, еще не покрытый чешуйками.
- Симптом Кебнера. Псориатические очаги появляются на коже в местах ее травмирования – в местах царапин, потертостей, в местах трения об одежду.
- Симптом Картамышева. Когда пальцами исследуют (пальпируют) бляшки на волосистой части головы (ВЧГ), пальцами ощущается четкая граница бляшек. В отличие от себорейного дерматита, когда никакой четкой границы между пятнами и здоровой кожей при пальпации нет.
- Симптом Воронова – симптом регрессирующего (проходящего) пятна. По периферии псориатического пятна остается какое-то время морщинистая кожа, более светлая и блестящая, чем здоровая кожа.
- Симптом «наперстка» на ногтях – признак поражения псориазом ногтей. Ноготь весь в точечных углублениях, как у наперстка.
- Симптом «масляного пятна» на ногтях: желто-бурое пятно под ногтевой пластинкой – также признак ногтевого псориаза.
- Онихогрифоз – деформация ногтевой пластинки при псориазе ногтей. Ноготь приобретает уродливые формы, иногда похожие на коготь птицы.
- Линия Бо-Рейля. Продольная линия, проходящая через весь ноготь, является признаком нарушения питания ногтевой пластинки.
Синонимы — простой, вульгарный, монетовидный или бляшковидный псориаз. Код по МКБ10: L40.0
Этот вид встречается у 90% пациентов.
Псориатическая бляшка: розово-красный участок кожи округлой формы, приподнятый над остальной кожей на 1-2 мм, четко отграниченный от здоровой кожи. Сверху бляшка покрыта серебристыми чешуйками, которые легко отслаиваются, после чего бляшка может немного кровоточить. Легкий кожный зуд. Бляшки могут сливаться друг с другом, формируя т.н. «парафиновые (или стеариновые) озера».
Локализация псориатических бляшек: колени, локти, волосистая часть головы (ВЧГ), кисти, стопы, пояснично-крестцовая область. Это самые излюбленные места расположения бляшек. Врачи еще их называют «дежурные» бляшки (или «сторожевые»), так как они сохраняются очень долго. Только одно пятно при псориазе — нередкая картина. Это именно дежурная бляшка.
Обязательно следует проводить рентгенографию суставов, так как у большинства пациентов отмечаются изменения в суставах.
Эти две формы заболевания отличаются только распространенностью процесса. Механизмы патогенеза у них одинаковые.
Пустулезные формы встречаются у 1% больных псориазом.
На коже появляются везикулы (пузырьки) и пустулы (гнойнички), которые могут сливаться между собой, образуя «гнойные озера». Вокруг может присутствовать шелушение кожи. Может беспокоить кожный зуд. Кожа вокруг пустул красная, воспаленная, горячая на ощупь.
Повышение температуры тела.
В крови – повышение лейкоцитов (лейкоцитоз).
Это редкие и самые тяжелые виды псориаза. Но они требуют немедленного осмотра врача и назначения комплексного лечения. А генерализованный пустулезный псориаз требует стационарного лечения. В очень редких случаях, при присоединении бактериальной инфекции, в литературе описаны даже случаи сепсиса и смертельные исходы.
Одна из разновидностей пустулезного псориаза – экссудативная форма. При этом гнойников и пузырей на коже нет, но есть мокнутие пораженной кожи, образование корок и кожный зуд.
На коже пальцев рук и ног появляются пустулезные (гнойничковые) псориатические изменения и шелушение. В процесс вовлечены ногтевые пластинки.
Ногти деформированы, отслаиваются местами от ногтевого ложа, имеют точечные углубления.
Более легкая форма – псориаз ногтей без пустулезных изменений, то есть без гнойников на коже.
На коже появляются точечные, каплевидные пятна размером 1-3 мм розового цвета с шелушением. Может быть легкий кожный зуд.
Локализация: все тело – на туловище, на руках и на ногах. Редко — на лице.
Часто каплевидная форма появляется после инфекционных заболеваний (ангина, ОРВИ).
Другие названия – псориаз суставов, псориатическая артропатия, псориатический артрит.
Развивается у 10% больных псориазом.
Поражаются суставные поверхности и околосуставные ткани – связки, сухожилия, суставные сумки.
Локализация – любые суставы, но преимущественно поражаются мелкие межфаланговые суставы пальцев рук. Однако, известны случаи, например, псориатического спондилоартрита – поражение межпозвонковых суставов, или псориатического коксартроза – поражение тазобедренного сустава.
Жалобы больных: на боли, тугоподвижность в суставах. Появляется отечность и покраснение кожи в области суставов. Нередки случаи, когда больных вообще ничего не беспокоит, однако на рентгенограммах отмечаются артрозоподобные изменения на суставных поверхностях.
Суставные боли и ограничение движения в суставах приводят к инвалидизации больных. Таких пациентов следует направлять на освидетельствование МСЭК для определения группы инвалидности.
К этому виду относится псориаз обратный (инверсный, интертригинозный).
Локализация – наоборот – не на разгибательных поверхностях, а на сгибательных. Локтевые сгибы, подколенные ямки, подмышечные впадины, паховые складки, под молочными железами. При этом на остальных участках тела высыпаний нет.
Развивается у пациентов с ожирением и сахарным диабетом.
Проявление: на коже появляются красные пятна, практически без шелушения, слегка приподнятые над окружающей кожей.
Все остальные виды, которые по тем или иным признакам невозможно отнести к вышеописанным видам, относят к этой группе.
- Зимняя форма (фоточувствительный псориаз). Высыпания появляются в холодный период года. Хорошо лечатся ультрафиолетовым облучением.
- Летняя форма (фототоксический псориаз). Обострения случаются в летний период. УФО-облучение приводит к обострению заболвания.
- Стадия прогрессирования, или острая стадия. Это первая, начальная стадия псориаза, когда отмечается появление новых бляшек и пятен и рост в размерах старых. Кожный зуд, жжение, общее недомогание пациентов. Реакция Кебнера выявляется (см выше). Симптом Пильнова положительный — гиперемированная (красная) кайма без шелушения на коже вокруг пятен.
Выделяют три вида роста кожных элементов:
— округлая бляшка растет в размерах.
— множество мелких бляшек сливаются в конгломерат.
— пятно с минимальным шелушением разрастается по периферии.
Это стабильная стадия, когда прогрессирования уже нет. Это не означает, что пациента следует госпитализировать в стационар. Это говорит лишь о стабилизации процесса.
Новых высыпаний на коже нет!
Рост и развитие бляшек останавливается.
Бляшки полностью покрыты чешуйками.
Симптома Кебнера нет.
В этой стадии проявления псориаза уходят.
Шелушение уменьшается.
Папулы рассасываются.
По периферии появляется «воротничок Воронова» (см выше)
Бляшки становятся плоскими.
Псориатическая лейкодерма – обесцвечивание участка кожи на месте бывшего псориатического пятна
Если корочка при псориазе исчезает, а кожа остается красной и блестит, при этом появляются новые высыпания, это может быть сигналом прогрессирования заболевания. Следует начинать лечение!
- Легкое течение. В процесс вовлечено не более 3% от площади кожных покровов.
- Средней тяжести. От 3 до 10% кожи.
- Тяжелое течение болезни. Более 10% кожи поражено псориазом.
Пустулезная форма, экссудативная форма и поражение суставов – это всегда тяжелая форма заболевания.
Запомните: площадь ладони с пальцами – 1% кожи. Ладонью можно измерить площадь поражения.
В западной медицине для оценки тяжести поражения и активности процесса используются индексы PASI и DLQI. В российской практике эти индексы используются редко и не влияют на эффективность лечения пациентов.
Диагноз ставится на основании клинических симптомов и жалоб пациента.
- Псориатическая триада: симптом стеаринового пятна + симптом терминальной пленки + симптом кровяной росы (все симптомы описаны выше). Псориатическая триада выявляется последовательно при поскабливании бляшки предметным стеклом или тупым скальпелем. Этот комплекс симптомов характерен для большинства пациентов с псориазом. В домашних условиях возможно провести такой диагностический тест на псориаз перед тем, как обратиться к врачу-дерматологу.
В последнее время распространено ставить диагноз по анализу крови под микроскопом. К диагностике псориаза это не имеет никакого значения!
Дифференциальная диагностика псориаза проводится с заболеваниями:
- Красный плоский лишай — читать подробно статью про красный плоский лишай
- Розовый лишай — читать подробно статью про розовый лишай
- Парапсориаз,
- Атопический дерматит
- Экзема
- Папулезный сифилид
- Себорейный дерматит на голове
- Дерматофития на голове
- Болезнь Рейтера, ревматоидный артрит, артрозы
- Лекарственные аллергические дерматозы
- Крапивница
Запомните: полностью вылечить псориаз невозможно. Можно только добиться длительной ремиссии.
Внимание: если от мази появились гнойнички, значит мазь следует отменить и обратиться к лечащему врачу для коррекции лечения!
- Мази и кремы с витамином D. Например, препараты содержащие Кальципотриол — Дайвонекс, Псоркутан.
- Кортикостероидные мази и кремы. Эти препараты уменьшают иммунный ответ в коже, снижают активность воспаления.
Мази: Фторокорт, преднизолоновая мазь, локоид, акридерм (линейка мазей Акридерм), Тридерм, синафлан, белосалик (бетаметазон+салициловая кислота — читать инструкцию на мазь Белосалик), элоком-С (мометазон+салициловая кислота). - Сочетания в одном составе препаратов витамина D и кортикостероидов. Например, гель Ксамиол или мазь Дайвобет.
- Препараты на основе нафталана.
Крем Лостерин (читать про Лостерин), Нафтадерм (читать подробнее про Нафтадерм).
Смазывают пораженный участок кожи 2-3 раза в день – 4 недели. - Деготь березовый и препараты на его основе.
Берестин, березовый деготь.
Смазывают пораженные участки и дают выдержку 15-30 минут , затем смывают теплой водой с мылом. - Кремы и мази на основе солидола. Можно использовать сам солидол, но надо найти именно старый советский солидол, а не тот солидол, который сейчас продается в автомагазинах с разными присадками.
Кремы и мази: карталин, цитопсор.
Солидол и кремы на его основе помогают в половине случаев при псориазе. Уменьшается зуд на 3-й день, уходит шелушение и постепенно уменьшается само пятно. - Кератолитические (отшелушивающие) мази и кремы. Используются непостоянно! Только для снятия избыточного шелушения. Часто – в комбинации с кортикостероидными препаратами для уменьшения зуда и воспаления.
Нельзя использовать при экссудативном псориазе!
Мазь Белосалик: глюкокортикоид Бепантен + кератолитическое средство Салициловая кислота. - Препараты цинка.
Скин-кап – в виде аэрозоля, шампуня или крема. Уменьшает раздражение и покраснение кожи, подсушивает кожу. Скин-кап особенно полезен при экссудативном псориазе, а также у детей. Не содержит гормонов.
Внимание: не использовать деготь и салициловую кислоту на «дежурных бляшках»! Раздражение дежурных бляшек может провоцировать распространение патологических высыпаний дальше по коже.
- В первую очередь устраняем провоцирующий фактор (см. выше). Иначе все наше лечение не подействует на заболевание.
- Ретиноиды. Тигазон и Неотигазон. Это одни из основных препаратов при псориазе. Действие препаратов – тормозится избыточный рост, нормализуются процессы ороговения клеток кожи. Стабилизируются мембранные структуры клеток.
Неотигазон принимают в дозировке:
25-30 мг в сутки – 8 недель.
При тяжелых формах 50-75 мг в сутки также 8 недель. - Антигистаминные препараты. Назначаются всем пациентам. Снижают активность иммунного ответа, уменьшают аллергический фон, облегчают кожный зуд и воспаление в коже в целом.
Препараты: кларитин, лоратадин, эриус, телфаст, тавегил, супрастин, димедрол. - Энтеросорбенты. Эти препараты уменьшают всасываемость из кишечника в кровь разных токсинов. Используются только в комплексе с другими препаратами и диетой.
Препарат: энтеросгель. - Цитостатики и иммунодепрессанты. Это препараты, подавляющие рост и размножение клеток и угнетающие иммунную систему. Назначаются только при тяжелом течении псориаза врачом-дерматологом.
Метотрексат, фторурацил, циклоспорин, неорал. Курс лечения – 4 недели. - Кортикостероиды в таблетках и инъекциях (внутривенно): дексаметазон, преднизолон, бетаметазон (дипроспан). Также назначаются при тяжелом течении заболевания и короткими курсами под контролем врача. Преимущественно назначают в стационарных условиях.
- НПВС (нестероидные противовоспалительные средства) – при поражении суставов. Препараты: индометацин, вольтарен, ибупрофен, диклофенак.
- Инфузионная терапия. Вымывает тксичные иммунные комплексы из организма. Проводится в стационарных условиях при тяжелом течении с общими проявлениями болезни. Внутривенно вводят: натрия хлорид, реополиглюкин, гемодез.
- 30% тиосульфат натрия внутривенно. В настоящее время не используется в виду низкой эффективности тиосульфата, наличию побочных эффектов и выпуску более эффективных лекарств от псориаза.
- Психотропные вещества. Это могут быть антидепрессанты, анксиолитики (или транквилизаторы). Они уменьшают тревожность, депрессию, повышают стрессоустойчивость.
Препараты: афобазол, амитриптилин.
Назначаются только при соответствующих проявлениях у больных. - Седативные вещества. Уменьшают возбудимость и повышают стрессоустойчивость. Настой травы пустырника, валерианы.
- Поливитаминные препараты. Компливит, селмевит, ундевит и другие.
- Препараты, улучшающие метаболизм.
Бефунгин – препарат из березового гриба «чага».
Фолиевая кислота. - Психотерапия. Используется в комплексе с остальными направлениями лечения.
- Фототерапия – облучение ультрафиолетовыми волнами специальными приборами. Внимание: солярий не является таким прибором. И самостоятельно принимать солярий больным с псориазом не рекомендуется.
- ПУВА-терапия. Используются специальные препараты – псоралены. Либо в таблетках, либо в виде мазей. Попадая в организм, псоралены накапливаются в клетках кожи. Через 3 часа на пораженные участки кожи воздействуют ультрафиолетовым облучением.
Запускается лечебное действие псораленов – они подавляют избыточное размножение клеток эпидермиса и инфильтрацию кожи. В тех участках кожи, которые не подвергаются действию УФО, псоралены не действуют никак.
Эффективность ПУВА-терапии составляет 70-80%.
Смотрим на видео как проводится ПУВА-терапия:
По материалам www.dermatologvenerolog.ru
Опубликовано в журнале:
Сестринское дело »» №5 2001 На заметку медсестре
Псориаз — одно из самых часто встречающихся хронических кожных заболеваний и одно из самых загадочных. Несмотря на большие успехи в изучении псориаза, причина его по-прежнему остается неизвестной. Частота заболевания псориазом в разных странах варьируется от 0,1 до 7%. В России им страдает около 2% населения. Долгое время считалось, что псориаз является одной из форм проказы, и лишь к концу XIX столетия была установлена его абсолютная самостоятельность.
Быстрее — не значит лучше
Псориаз — это хроническое воспалительное заболевание кожи, которое сопровождается появлением на ней ярко-розовых высыпаний с обильным шелушением на их поверхности. Обычно очаги псориаза возникают на локтях и на коленях. На этих местах высыпания могут сохраняться даже тогда, когда в результате лечения они исчезают на других участках кожи. Помимо локтей и коленей в процесс очень часто вовлекается волосистая часть головы. При этом волосы не изменяются и не выпадают.
Суть псориаза состоит в том, что клетки кожи больного начинают созревать и, соответственно, отмирать гораздо быстрее, чем это происходит у здорового человека. Так, если нормальный цикл созревания клеток поверхностных участков кожи составляет от 24 до 28 дней, то при псориазе это время сокращается до 4-5 дней. Изменения в состоянии кожи обычно сопровождаются нарушением кальциевого обмена в организме. В частности, у больных псориазом отмечается снижение содержания витамина Д.
С ремиссиями продолжительностью несколько месяцев или лет заболевание тянется до конца жизни, обостряясь чаще в осенне-зимний период (зимняя форма псориаза), реже — в весенне-летний период (летняя форма). Однако известны случаи и самопроизвольного окончательного излечения.
Результаты научных исследований последних лет показывают, что пусковыми моментами для возникновения псориатических высыпаний могут быть инфекционные заболевания (часто псориаз начинается после тяжелых простудных состояний — ангин, гриппа и т.д.), различные травмы, повреждения кожи, нервно-эмоциональные стрессы, резкие изменения климата, прием некоторых лекарственных препаратов. Доказана также наследственная предрасположенность к псориазу.
Средний возраст пациентов, у которых впервые был диагностирован псориаз, — 20 лет. Однако псориазом заболевают и маленькие дети, и пожилые люди, описаны даже случаи врожденного псориаза. Различий в частоте заболеваемости у женщин и мужчин не существует. Хотя у женщин псориаз возникает, как правило, в более молодом возрасте.
Един во многих лицах
Наиболее распространенной клинической формой заболевания является бляшечный псориаз. Бляшками называют элементы кожи, развившиеся в результате роста и слияния так называемых папул (узелков) — бесполостных, плотных на ощупь, более или менее возвышающихся над уровнем кожи образований.
Такая клиническая форма псориаза, как каплевидный псориаз, предполагает появление на коже мелких, величиной с булавочную головку, высыпаний, также покрытых чешуйками. Эта форма чаще возникает у молодых людей.
При самой тяжелой и, к счастью, достаточно редкой форме псориаза — пустулезном псориазе — на ярко окрашенных, розовато-красных отечных участках кожи появляются поверхностные гнойнички (пустулы). Для этой формы характерно широкое (на большом участке кожи) распространение процесса (так называемый генерализованный псориаз), когда высыпания в виде пустул располагаются по всей поверхности достаточно больших участков (например, на всей волосистой части головы, на лице, ладонях и подошвах ног). Пустулезный псориаз часто сопровождается повышением температуры.
Еще одна тяжелая, но редкая форма заболевания — псориатическая эритродермия. При этом состоянии поражается весь кожный покров, включая волосистую часть головы, руки, ноги. Кожа приобретает ярко-красный оттенок, становится отечной, очень сильно шелушится. Нарушается общее самочувствие, возникает слабость, недомогание, повышается температура тела.
Псориатический артрит — форма псориаза, при которой воспалительный процесс охватывает не только кожные покровы, но и мелкие суставы (пальцев рук, ног). У большинства больных появление кожных высыпаний предшествует возникновению суставных симптомов. Однако встречаются ситуации, когда псориатический артрит протекает без поражения кожных покровов, и это существенно затрудняет постановку диагноза.
Леченье — свет, а нелеченье — тьма
Псориаз — заболевание хроническое, и достичь полного излечения удается крайне редко. Поэтому цель терапии псориаза — достижение максимально возможного эффекта для каждого конкретного пациента.
Существует достаточно много методик лечения псориаза, что позволяет дерматологу в каждом конкретном случае выбрать наиболее оптимальную программу лечения. При этом очень важно, чтобы методика лечения была понятна не только самому пациенту, но и членам его семьи, всем тем, кто может оказать ему необходимую поддержку.
Для лечения псориаза применяют лекарственные препараты, которые наносятся на поверхность кожи, а также те, которые назначаются в виде инъекций или принимаются внутрь (системная терапия псориаза). Местная терапия может быть единственным способом лечения или применяться в сочетании с системной терапией или с ультрафиолетовым облучением.
Для лечения псориатических высыпаний, на поверхности которых имеются чешуйки, лучшей лекарственной формой для наружного применения является мазь, так как она способствует легкому удалению чешуек. Кремы больше подходят в случаях, когда важно смягчить кожу. Для лечения волосистой части головы обычно применяют лосьоны, растворы или гели.
Мази, содержащие кортикостероиды, применяются в лечении псориаза много лет. Их преимущество состоит в том, что они позволяют достичь быстрого эффекта там, где это особенно необходимо, — убрать высыпания на открытых участках кожи (на лице, на руках) или там, где высыпания доставляют большие неудобства (например, в складках кожи).
Препараты для наружного применения с содержанием кортикостероидов удобны в применении. Они наносятся 1-2 раза в день, не окрашивают кожу и одежду. Однако длительно применять кортикостероидные мази не рекомендуется, так как со временем развивается привыкание кожи к этим препаратам и их эффективность снижается. Кроме того, при длительном применении мазей, содержащих кортикостероиды, может развиться поверхностная атрофия кожи.
В последнее время появились новые препараты с кортикостероидами для наружного применения, не содержащие в своем составе фтор и хлор. Отсутствие этих веществ в составе препаратов нового поколения значительно уменьшает риск возникновения системных и местных побочных эффектов. Принимать кортикостероиды внутрь при псориазе не рекомендуется, так как после отмены препаратов может наступить очень тяжелое обострение заболевания, которое не всегда удается купировать.
В качестве средств для наружного применения при псориазе используют также препараты дегтя. Они, хотя и безопасны при длительном применении, но значительно менее эффективны, чем гормональные средства. Кроме того, средства на основе дегтя имеют резкий неприятный запах и пачкают одежду.
В последние годы на рынке появились эффективные негормональные препараты для наружного применения, которые не имеют подобных недостатков. Они содержат аналог витамина Д3, влияющего на обмен веществ в клетках кожи. Препараты снижают скорость деления клеток кожи, уменьшают шелушение, воспаление, оказывают положительное влияние на иммунную защиту кожи.
На большинство пациентов, больных псориазом, хорошее влияние оказывает ультрафиолетовое излучение, которое в зависимости от длины волны делится на три типа: А, В и С. В современной практике лечения псориаза применяются средневолновое излучение В и длинноволновые ультрафиолетовые лучи А.
Метод лечения с применением специальных ламп со средневолновым ультрафиолетовым излучением называется селективной фототерапией. Курс селективной фототерапии состоит обычно из 20-40 процедур в зависимости от распространенности и тяжести процесса. Частота процедур составляет 4-5 раз в неделю.
Длинноволновые лучи А входят в состав такого метода лечения псориаза, как фото-, или PUVA-терапия. Этот метод лечения предполагает прием внутрь за 2 часа до процедуры фотосенсибилизатора, который повышает чувствительность кожи к ультрафиолету, и последующее облучение кожи лучами А. Частота процедур — 3-4 раза в неделю. Общее число процедур на курс — от 15 до 30, в зависимости от тяжести процесса.
Клинические результаты PUVA-терапии очень высокие. После проведения курса лечения на местах высыпаний остаются розовато-коричневые ровные пятна, которые в течение полутора-двух месяцев постепенно исчезают.
Современные центры лечения псориаза располагают установками, которые позволяют пациенту занимать во время процедур как вертикальное, так и горизонтальное положение, а также проводить локальное облучение кистей рук, стоп, а также волосистой части головы.
Лечение псориаза волосистой части головы представляет довольно сложную проблему, особенно у женщин. В таких ситуациях хороший результат дает применение ультрафиолетовой расчески, которая представляет собой две люминисцентные лампочки, на которые надевается чехол с прозрачными зубчиками. При расчесывании происходит одновременное облучение кожи головы. Применять такую расческу следует 1 раз в день, начиная с 15 секунд, постепенно увеличивая дозу на 15 секунд при отсутствии побочных эффектов. Курс — приблизительно 20-40 процедур. Ультрафиолетовые расчески очень удобны, но, к сожалению, дороги и потому не всем доступны.
Наиболее распространенными препаратами для системного лечения псориаза являются так называемые ароматические ретиноиды — синтетические производные витамина А. Они применяются при тяжелых формах псориаза и в случаях, когда наружная терапия недостаточно эффективна (псориатическая эритродермия, пустулезный псориаз, ладонно-подошвенная форма псориаза, поражение волосистой части головы, псориатический артрит).
Следует помнить, что, несмотря на то что ароматические ретиноиды продаются в аптеках без рецепта, ни в коем случае не следует назначать их себе самостоятельно. Препараты имеют ряд тяжелых побочных эффектов (сухость слизистых оболочек губ и глаз, трещины на губах, шелушение ладоней и подошв, может наблюдаться повышение содержания жиров в крови). Ароматические ретиноиды отрицательным образом влияют на развитие плода. Поэтому они абсолютно противопоказаны при беременности. Более того, женщинам детородного возраста, принимающим ретиноиды, необходимо использовать эффективные контрацептивы не только в период лечения, но и спустя два года после проведения терапии (срок, за который ретиноиды полностью выводятся из организма).
В медицинской практике западных стран используются ретиноиды и для наружного применения. Но они эффективны лишь при легких формах псориаза.
Солнце, воздух и вода — наши лучшие друзья
На приемах у больных псориазом возникает много вопросов о том, как правильно питаться, куда лучше поехать с целью профилактики обострений и лечения псориаза.
Естественный солнечный свет — это целая гамма излучения, содержание в которой полезных при псориазе лучей В и А достаточно невысокое. Содержащиеся в солнечном свете другие виды ультрафиолетового излучения могут вызвать обострение псориаза. Поэтому применять климатотерапию и санаторно-курортное лечение нужно не в прогрессирующей, а в стационарной или регрессирующей стадии заболевания.
Уникальным местом для лечения псориаза является Мертвое море в Израиле. Программа лечения состоит из комбинации солнечных ванн и морских купаний. Зона Мертвого моря расположена почти на 400 метров ниже уровня мирового океана, что создает особый микроклимат: вредные составляющие спектра солнечного излучения отфильтровываются, при этом сохраняется уникальная комбинация ультрафиолетовых лучей А и В, столь полезных для больных псориазом.
Вода Мертвого моря содержит уникальный состав минеральных веществ, концентрация которых почти в 10 раз выше, нежели в воде Средиземного моря.
Эффективность климатотерапии на Мертвом море очень высока и достигает 80%. Курс лечения занимает от 2-4 недель в зависимости от тяжести заболевания. Однако не следует думать, что лечение на Мертвом море — панацея. Оно может стать альтернативой медикаментозному лечению псориаза, но продолжительность ремиссии, наступающей после лечения на Мертвом море, сопоставима с другими методами лечения. Ко всему прочему курс лечения на курортах Мертвого моря стоит очень дорого.
Питание при псориазе — не решающий фактор. Однако, поскольку функции кожи и желудочно-кишечного тракта очень связаны, больным псориазом рекомендуется избегать пищи, вызывающей раздражение желудочно-кишечного тракта, оказывающей плохое влияние на работу печени (острых, жирных блюд). Также не следует употреблять в пищу продукты, которые могут вызвать аллергические реакции, — цитрусовые, шоколад, рыба, курица и т.д. Нежелательно употребление алкоголя, так как он снижает защитные силы организма.
В материале использованы данные, предоставленные
Институтом псориаза.
По материалам medi.ru
Характерная особенность псориаза состоит в чрезмерном росте эпидермиса или в пролиферации его клеток, и их накоплении на ограниченных участках кожи, где сосочки кориума находятся в гипертрофированном состоянии. Это воспалительный процесс верхнего слоя кориума и сосочков, сопровождающийся интенсивным ростом клеток; при нём сосочки значительно увеличены с самого начала заболевания.
Псориаз дебютирует с пятнышек белесого цвета, размером с булавочную головку. Их образование происходит вследствие аккумуляции чешуек эпидермиса, которые, нагромождаясь одна на другую, теряют соединение с кожным покровом; обычно чешуйки возникают возле отверстий волосяных фолликулов (Hebra). Характерная черта псориаза — в том, что эти мелкие бледные чешуйки сохраняют свой белый цвет, почти никогда не накапливая грязъ; при соскабливании остаётся сухое красное, чуть выпуклое пятно, с заметными капельками крови.
При псориазе у подагрических субъектов иногда происходит образование осадка фосфатов в моче. В случаях ослабленной экскреторной функции содержание мочевины выше нормы. Содержание солей увеличено. Моча обычно обладает повышенной кислотностью и содержит осадок из солей мочевой кислоты (уратов), и щавелевой кислоты; противоположная ситуация — скорее исключение. Существуют различные степени тяжести заболевания. (Balkley. Relation of urine to S. D.)
Пятнышки (точечный псориаз / psoriasis punctata), постепенно увеличиваясь, вскоре достигают размера зернышка чечевицы, и приобретают форму капли (каплевидный псориаз / psoriasis guttata). Одновременно с развитием первых очагов поражения, в промежуточных областях происходит образование аналогичных папул. Расширяясь, они образуют более крупные пятнышки, достигающие размера монеты (монетовидный псориаз /psoriasis circumscripta или nummularis). По мере прогрессирования болезни отдельные бляшки соединяются в одну, приобретая причудливые формы; таким образом, может быть поражена значительная часть кожного покрова
Псориаз; не находится на одной и той же стадии развития, а переходит от регресса к исцелению, либо пребывает на прежнем этапе, время от времени обостряясь. В некоторых случаях отличные друг от друга этапы проходят одновременно. Когда болезнь отступает, чешуйки эпидермиса отпадают, оставляя слегка выпуклые округлые пятнышки красного цвета. Они постепенно бледнеют, и, спустя время, кожа приобретает естественный вид. В период обострения лечение противопоказано.
Ощущение зуда характерно только для начала заболевания; увеличенные бляшки почти не вызывают зуд. Это ощущение также возникает в период обострения болезни. Высыпания происходят на всех частях тела, на лице и конечностях. Наиболее вероятные места поражения — локти и колени, в случаях генерализованного псориаза болезнь также наиболее ярко выражена именно в этих зонах.
В зависимости от площади распространения, различают локальный и генерализованный псориаз. Псориаз может быть осложнён различными другими заболеваниями. В их число всегда входит нарушение питания кожи, обусловленное раздражением тканей, которое может быть усилено вследствие нездорового состояния крови. Очень часто процесс сопровождают невралгии, особенно на пальцах рук и ног.
Псориаз — незаразное заболевание, очень редко приводит к летальному исходу, и, в большинстве случаев, поддаётся лечению. До шестилетнего возраста псориаз возникает в исключительных случаях. Чаще всего это заболевание наблюдают в возрасте от двенадцати до тридцати лет. Обстоятельства его возникновения могут быть очень разными, а причины — могут остаться невыясненными. Неbга наблюдал проявления всех стадий псориаза среди высоких и низких пациентов, богатых и бедных, опрятных и нечистоплотных, полных и худощавых. Больные псориазом нередко говорили о том, что они чувствовали себя лучше в период проявления сыпи, чем после её разрешения. Лечение. Tilbury Fox (Practitioner, март 1871) считал, что на ранних стадиях всех случаев псориаза, особенно в молодом возрасте, в период аккумуляции чешуек, и, особенно, в стадии прогрессирования и образования новых очагов, необходимо избегать стимулирующих процедур. Нужно просто успокаивать кожу, чтобы уменьшить, предотвратить и ликвидировать скопления чешуек, тем самым, уничтожая возможность распространения заболевания; одновременно необходимо назначать соответствующую внутреннюю терапию. В таких случаях весьма полезными считают влажные повязки и влажное обёртывание. Щелочные и отрубные ванны, втирание масла подготавливают почву для эффективного лечения, но, в период появления новых очагов, рекомендуют, как правило, воздерживаться от длительных обработок, которые назначают при переходе заболевания в хроническую стадию, чтобы сдерживать клеточную пролиферацию, без стимуляции кожи.
Д-р Anderson (Brit. Med. Journ., апрель 1875) считал Таг лучшим средством в лечении псориаза. Он начинал назначать по два минима трижды в день, постепенно, при необходимости, увеличивая дозу до половины чайной ложки и даже больше.
Также Acidum carbolicum 4,0. Glycerinum, Pulsatilla, Althaea q. s. 100 таблеток, по 1 таблетке 2-5 раз в день.
Wyndham Cottle считал, что необходимо устранять чрезмерное слущивание эпителия и толстые корки, препятствующие лечению. Он промывал поражённые участки эфиром или спиртом-ректификатом, и обильно смазывал, с помощью кисточки, раствором каучука (Indian rubber); процедуру повторял по необходимости. Для приготовления раствора нужны 15 gms. koutah to 345 gms. Chloroform. Такие процедуры приводят к смягчению кожи; образование корок либо прекращается, либо происходит в незначительной мере, при этом корки легко отпадают, краснота входит, остаётся лишь незначительная пигментация.
V. Jenner с сожалением констатирует высокий уровень заболеваемости псориазом. Отмечая доступность такого препарата, как Phosphorus, он говорит о необходимости испытывать его мощный лекарственный потенциал, несмотря на отсутствие желаемого результата во многих случаях.
Основное средство: одна часть порошка Гоа, 20 частей вазелина; порошок Гоа растворяют в разогретом вазелине и применяют один или два раза в день, в зависимости от реакции организма. Можно также утром и вечером втирать в поражённые участки хризофановую мазь (Chrysophanic ointment), 15 гр. хризофановой кислоты (полученной из Гоа порошка) на 15 гр. топленого свиного жира. (Balmaro Squire. Brit. Med. Journ., ноябрь1877).
Два раза в день на поражённые участки наносят кисточкой 10% мазь из пирогалловой кислоты; участки кожи затем покрывают медицинской ватой или льняной тканью; при поражении обширных участков кожи пациента заворачивают во фланелевую ткань (H.K.W., ноябрь, 1879).
Prussman: Втирание спиртового раствора (1:16) салициловой кислоты в поверхность бляшек, за несколько минут удаляет чешуйки и готовит кожу к последующему лечению.
Kafka начинал лечение с назначения ежевечерней дозы Sulphur 6. Препарат применяют до прекращения зуда, что обычно происходит в течение двух-трёх недель. После такого предварительного лечения он прописывал Sepia 6; одну дозу ежедневно, в течение 7 дней, затем шёл 3-4-дневный перерыв. Далее снова назначал Sepia 5, с тем же режимом приёма, с последующим аналогичным перерывом, после чего применял Sepia 4. После назначения третьего разведения, при отсутствии полного излечения псориаза, концентрацию повышают до первого разведения. Если не наступает заключительный этап лечения, проводят обратный процесс, до шестого разведения. На полное излечение застарелого псориаза уходит от трёх до четырёх месяцев. В период всего лечения пациент должен воздерживаться от употребления острой или кислой пищи и алкогольных напитков. Пациент должен оставаться в тёплой постели, пока тело не остынет после щелочных ванн или растирания мылом.
Доктор Richards (N. A. J. of H., том 16) используя Merc. sol., вылечил заболевание, протекавшее в течение восьми лет.
Доктор Nankivell (Нот. World, IV., 74,) рассказал о тяжёлом случае заболевания, длившемся около года, с кровоточащими ссадинами и трещинами кожи между пальцами; заболевание было излечено после раздельного применения препаратов Petroт 3 и Sulphur 30 (симптомы совпадали с болезнью кожи ладоней I palmar skin disease; был ли это псориаз?).
Н Goullon, Jr. (Record, 1871) описал случай появления на затылке сухих высыпаний, отслаивающихся мелкими светлыми чешуйками; зуд отсутствовал. Сыпь прошла после применения Graphites (присутствовал ли зуд в начальной стадии заболевания, и на какой стадии болезни было начато лечение?)
Доктор Arcularius (N.AJ. of #., XIX, 414), используя Arsen.30, излечил два случая каплевидного псориаза выпуклые, круглые, красноватые участки поражения, покрытые чешуйками, особенно часто возникают на выступах коленных чашечек и локтях; анемия и сильная слабость), а с помощью Sulph.30, с последующим применением Arsen.30, вылечил один случай psoriasis lepraeformis (зудящие высыпания, неровные округлые бляшки с вогнутой серединой и чешуйчатыми участками по периферии). Наружного лечения не было.
Baehr (II, 496) рекомендовал применение Sulph., Phosph., Sepia, Petrol., Calc. carb., Nitr. ac, Phosph. ac, Arsen. и Tellur. Благоприятное действие всегда оказывает турецкая баня с растиранием мылом. Также считают полезными холодные ванны, хотя их благотворный эффект может быть ощутим не сразу.
Jahr (Symptomen Codex, II, 18.) указал на такие средства: Arsen., Cole, carb., CICUL, Clemat., Dulcam., Graphit, Lycop., Миг. ac, Rhux tox., Sepia, Sulph.
Raue отметил препараты: Arsen., Calc. carb., Cletnat, CoralL, Nitr. ac, Petrol, Phosph., Psorin., Sepia, Sulph., Tellur.
Hale считает, что Arsen. jod., в третьем растирании, обеспечит более эффективный результат в лечении застарелого псориаза, чем любой другой препарат мышьяка. Iris vers, (появление на коленях, локтях и на всём теле неровных бляшек, покрытых блестящими чешуйками; края немного приподняты). Nuphar lutea (высыпание напоминает псориазную сыпь, сильный зуд). Phytolacca (чешуйчатая сыпь).
По материалам www.topsalons.ru
Лепрозия и псориаз вызывают дискомфорт поражение кожи и другие подобные симптомы. Несмотря на свои параллели, условия имеют разные причины и методы лечения.
Лепрозия, также известная как болезнь Хансена, наиболее известна как кожная инфекция библейских пропорций , благодаря многочисленным упоминаниям об этом в Библии. Он был разрушительным в древние времена, но теперь он редко встречается и лечится и излечивается в Соединенных Штатах.
Лепрозия вызвана Mycobacterium leprae , медленно растущая бактерия, которая не может жить за пределами своего хозяина. Трудно учиться, потому что ее можно выращивать только на животных, а симптомы должны развиваться годами.
Псориаз, с другой стороны , является аутоиммунным расстройством, которое заставляет клетки кожи быстро расти, что приводит к повреждениям кожи и бляшкам. Псориаз не является инфекционным. Предполагается, что генетика и экологические триггеры вызывают псориаз.
Лепромия поражает кожу, нервы и мышцы. Две формы проказы — лепроматозная проказа и туберкулезная проказа. Лепромальная лепра — худший тип. Это вызывает как язвы, так и большие комочки на коже.
Псориаз также вызывает язвы на коже, но они обычно больше похожи на сухие пятна кожи. Иногда псориаз может привести к растрескиванию и кровотечению. Симптомы различаются по степени тяжести.
Ниже приведено сравнение общих симптомов проказы и псориаза.
Лепрозия не очень заразная, но она может распространяться от человека к человеку через капли носа и рта или, возможно, сломанную кожу. По данным Всемирной организации здравоохранения, глобальная проказа была ликвидирована в 2000 году. Это означает, что сегодня на десять тысяч человек во всем мире приходится менее одного случая.
Несмотря на эти достижения, Центры по контролю и профилактике заболеваний указывают на то, что проказы по-прежнему широко распространены в некоторых странах, таких как:
- Ангола
- Бразилия
- Индия
- Мадагаскар
- Непал
- Центральноафриканский Республика
Ваш риск получения проказы увеличивается, если вы живете в одной из ранее перечисленных стран или если вы вступаете в длительный тесный контакт с тем, у кого есть инфекция.Однако риск все еще остается низким, поскольку исследования показывают, что 95 процентов людей естественным образом невосприимчивы.
В отличие от проказы, псориаз не заразителен. Следующие факторы вызывают повышенный риск развития псориаза:
- семейная история псориаза
- ВИЧ или подавленная иммунная система
- ожирение
- курение
- значительное количество продолжительного стресса
Лепрозу лечат антибиотиками в течение шести месяцев до двух лет. Большинство людей, проходящих лечение лепры, продолжают свою повседневную деятельность.
Лечение псориаза фокусируется на уменьшении симптомов, таких как увлажняющая кожа, удаление чешуек, успокаивающее покраснение и борьба с воспалением кожи. Варианты лечения включают:
- внебиржевые актуальные лекарства
- актуальные кортикостероиды
- антралин
- продукты из сосновой или угольной смолы
- светотерапия, такая как солнечный свет, ультрафиолет A (UVA), ультрафиолетовый B (UVB), psoralen plus ultraviolet A (PUVA) или эксимерный лазер
- , иммуномодуляторные препараты, такие как Enbrel, Remicade, Humira или Stelara
Лепрозия и псориаз вызывают поражения кожи, но это разные болезни. Псориаз вызван неисправностью в иммунной системе вашего организма и не является заразной. Лепроза вызвана бактериями и заразительна.
Чтобы помочь вам различать проказы и псориаз, рассмотрите эти различия:
По материалам ru.oldmedic.com
Псориаз
Псориаз – хроническое заболевание кожи, характеризующееся наличием мономорфной сыпи в виде розово-красных узелков, имеющих рыхлую серебристо-белую чешуйчатую поверхность. Болезнь протекает годами, наблюдается чередование периодов рецидивов и ремиссии.
Как правило, данное заболевание вызывает появление суховатых красных пятен, приподнятых над кожной поверхностью, однако у некоторых больных псориазом людей не отмечается видимых поражений кожи. Эти пятна, называемые псориатическими бляшками, в большинстве случаев впервые образуются на местах, которые подвергаются давлению и трению – ягодицы, поверхность коленных и локтевых сгибов.
Однако располагаться и возникать они могут и на иных участках кожи, включая ладонную поверхность кистей, волосистую часть головы, половые наружные органы, а также подошвенную поверхность стоп. Псориаз — это заболевание хроническое, характеризующееся, как правило, волнообразным течением. У больного могут быть как периоды улучшения и ремиссии (вызванные методами лечебного воздействия или неожиданные), так и периоды обострений или рецидивов (чаще всего спровоцированные неблагоприятными внешними факторами – стрессами, употреблением алкоголя).
Тяжесть заболевания у разных больных, или даже у одного пациента в периоды обострения и ремиссии может варьироваться в широких пределах – от локальных небольших повреждений до полного покрытия тела псориатическими бляшками. Нередко с течением времени наблюдается прогрессирование заболевания (особенно в случае отсутствия лечения), увеличение площади поражения с вовлечением новых участков кожи, обострения учащаются и утяжеляются. У отдельных больных может наблюдаться непрерывное течение болезни без неожиданных ремиссий.
Также часто подвергаются поражению ногти на руках или ногах. Поражение ногтей может происходить при отсутствии поражений кожи и быть изолированным.
Статистика
Распространенность псориаза в мире оценивается около 1-3% населения. Согласно сведениям международной организации «Европсо», в 2010 году на планете было зарегистрировано 125 миллионов больных псориазом. В Европе им страдают до 5 миллионов человек, что сопоставимо с частотой ишемической болезни сердца и сахарного диабета.
Наиболее высокие показатели в странах северной Европы (до 4%), наиболее низкие в африканских и латиноамериканских странах, в Японии (менее 0,5%). В России по неуточненным данным 1-2% населения (около 2,8 млн человек).
Классификация
Как мы уже отметили, псориаз выступает в качестве хронического и рецидивирующего заболевания. Любая из существующих его форм может быть отнесена в один из вариант актуальной для псориаза классификации, в которой имеется распределение на пустулезный или непустулезный псориаз. В целом классификация выглядит следующим образом:
- Пустулезный псориаз
- генерализованный псориаз;
- анулярный псориаз (анулярный пустулёз);
- пальмоплантарный псориаз (псориаз конечностей, пальмомлантарный персистирующий хронический пустулёз, псориаз пустулёзный Барбера);
- хроническая форма персистирующего акродерматита (псориаз подошв и ладоней, псориаз ладонно-подошвенный);
- герпетиформное псориатическое импетиго.
- Непустулёзный псориаз
- вульгарный псориаз или псориаз обыкновенный, простой псориаз (бляшковидный, стабильный псориаз в хронической форме);
- псориатическая эритродермия (псориаз эритродерматический).
Ряд авторов придерживается необходимости дополнения этой классификации, за счет чего к ней могут быть добавлены типы или формы псориаза в следующих вариантах:
- себорейноподобный псориаз (псориаз себореиформный);
- псориаз Напкина;
- псориаз лекарственно-индуцированный;
- «обратимый псориаз» (псориаз кожных складок, сгибательных поверхностей).
Причины возникновения
Врачам так и не удалось составить перечень точных причин появления псориаза. Предлагаю рассмотреть причины в зависимости от характера.
- Вирусная. Вирусы, отрицательно влияющие на работу лимфатических узлов. Крайне проблематично идентифицировать эти микроорганизмы и определить их среду обитания. Примечательно, что кровь больного человека после переливания здоровому пациенту не заражает. Поэтому данную причину появления псориаза принято считать недоказанной.
- Иммунная. Общепризнанная причина. Пусковым механизмом считается генный процесс, в рамках которого нарушается иммунное звено. Инфекционное заболевание, ангина или гайморит, может привести к появлению псориаза.
- Инфекционная. Изначально ученые придерживались мнения, что виной спирохеты, стрептококки и даже эпидермофитоны. Результаты исследований не подтвердили эту теорию. Новые гипотезы указывают на то, что развитие псориаза вызывают инфекционные болезни, в числе которых ангина и грипп.
- Генетическая. Речь идет о передаче по наследству предрасположенности к болезни. Клиническая практика показывает, что с проявлениями чешуйчатого лишая сталкиваются многие, однако, проследить связь с наследственной предрасположенностью удается не всегда.
Предрасполагающие и провоцирующие факторы
Ключевым патологическим проявлением псориаза является избыточное разрастание неполноценных клеток эпидермиса. Поэтому основополагающим моментом в выяснении механизма развития болезни и решении вопроса о том, как лечить псориаз, является установление пусковых факторов. Основные из них:
- Психологические — влияние кратковременных сильных стрессов, а также невыраженных, но длительных по времени или часто повторяющихся отрицательных психологических воздействий, моральная неудовлетворенность, нарушения сна, депрессивные состояния.
- Обменные расстройства в организме, нарушения функции пищеварительных органов, особенно печени и внешнесекреторной функции поджелудочной железы.
- Заболевание или дисфункция желез внутренней секреции (гипоталамуса, щитовидной, паращитовидной и вилочковой желез, эндокринной деятельности поджелудочной железы).
- Нарушения в иммунной системе (аллергичекие реакции и иммунные заболевания).
- Наличие в организме хронических очагов инфекции (тонзиллит, риносинуситы, отиты и др.). Патогенные и условно-патогенные микроорганизмы, особенно золотистый стафилококк, стрептококки и дрожжеподобные грибки, их токсины, клетки кожи, поврежденные этими микроорганизмами, являются мощными антигенами, способными спровоцировать иммунную систему на агрессию против них, измененных и здоровых клеток организма.
- Механические и химические повреждения кожи, длительный прием антибиотиков или глюкокортикоидов по поводу каких-либо заболеваний, гиперинсоляция, курение и злоупотребление алкогольными напитками, острые инфекционные заболевания (респираторно-вирусная инфекция, грипп, ангина и др.).
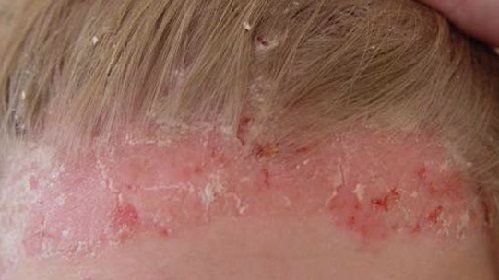
Течение заболевания
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10 до 15 % больных с псориазом страдают также псориатическим артритом.
Каковы наиболее распространенные мифы о заболевании?
- Псориаз заразен. Нет, псориаз – хроническое неинфекционное заболевание кожи, которое не передается от человека человеку и не мигрирует с одной части тела на другую. Пациент, страдающий псориазом, может свободно посещать общественные места – бани, сауны, бассейны, пользоваться общими предметами в быту, проходить лечение по поводу недерматологических заболеваний в общих стационарах.
- Климат влияет на заболеваемость и если переехать в теплые страны псориаза не будет. Нет, климат на распространенность псориаза не влияет. В то же время одним из методов его лечения является гелиобальнеотерапия – лечение солнцем и морской водой, однако проживание в регионах с теплым морским климатом не уберегает больных от обострений. Простым примером служит Израиль: там с успехом лечат псориаз на курортах Мертвого моря, но заболеваемость среди населения не ниже, чем среднемировая.
- Псориаз можно предупредить. Факторы, вызывающие обострение, ни сами по себе, ни в разных сочетаниях не являются причиной болезни. Сегодня неизвестно, что служит изначальным толчком к развитию псориаза, а потому принять меры профилактики невозможно. Никаких рецептов, что надо делать, или, напротив, чего не надо делать, чтобы не заболеть псориазом, нет. Увеличить период ремиссии, когда высыпания на коже отсутствуют, можно, избегая действия провоцирующих или ухудшающих течение псориаза факторов, ведя правильный образ жизни и применяя поддерживающую терапию.
- Псориаз можно лечить методами, так называемой, народной медицины. Отношение к таким методам у пациентов должно быть крайне осторожным. С одной стороны, мы знаем, что не существует «излечивающего» от псориаза средства, однако желание во чтобы то ни стало избавиться от болезни толкает пациентов на разные сомнительные поступки (обращение к целителям, знахарям), а это попусту потраченные деньги. С другой стороны, эти «целители» предлагают пациентам в качестве, например, наружных средств «собственные разработки», в которых, как правило, присутствуют гормоны, но в этом случае режим и тем более их дозировка никак не могут быть проконтролированы.
Степень тяжести
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи.
Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отёчности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Индекс тяжести поражения псориазом (PASI) — наиболее часто используемый инструмент измерения тяжести и активности псориатического процесса. Индекс PASI комбинирует оценку степени выраженности поражений (красноты, зуда, утолщения кожи, отёка, гиперемии, шелушения) с оценкой площади поражения в простую линейную шкалу от 0 (нет кожных проявлений болезни) до 72 (максимально выраженные кожные проявления)[18],[19]. Однако PASI довольно трудно использовать в рутинной клинической практике, вне клинических испытаний лекарств и методов лечения. Это привело к многочисленным попыткам упростить шкалу PASI, чтобы сделать её более пригодной для использования в клинической практике и для самостоятельного отслеживания больными изменений в своём состоянии.
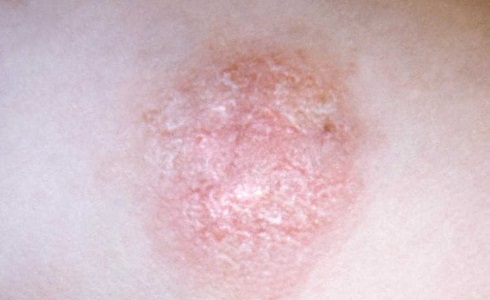
Симптомы псориаза
У больных псориазом вследствие интенсивного роста клеток кожи проявляются плотные участки на кожных покровах, которые имеют белый, красный или серебристый цвет. У здорового человека развитие клеток кожных покровов происходит постепенно, их отшелушивание случается примерно один раз в месяц. Следовательно, новые клетки постепенно передвигаются на место старых клеток в верхний слой кожи.
У больных псориазом развитие новых клеток происходит намного быстрее: они образуются не за несколько недель, а за несколько дней. Соответственно, за это время верхние клетки кожи отмирать не успевают, и в результате имеет место проявление основных симптомов псориаза — наслоения и образования бляшек на коже. Такие бляшки у больных псориазом отличаются по размеру. Их проявление наблюдается на разных частях тела – на коже головы, коленях, кистях рук, локтях, внизу спины. Наиболее часто симптомы псориаза возникают у зрелых людей, однако заболевание может проявиться у детей и подростков.
Первые симптомы псориаза можно отметить в любом возрасте — и у двухмесячного ребенка, и у человека преклонных лет. Однако чаще всего псориаз проявляется у людей в возрасте от двадцати до сорока лет.
Принято выделять три стадии в процессе течения псориаза: прогрессирующую, стационарную, регрессирующую.
На первой, прогрессирующей стадии, папулы имеют более яркий цвет, проявляются их отеки, около папулы заметен выраженный эритематозно-отечный пятнистый бордюр. Папулы могут находиться на грани слияния, объединяясь в большие общие участки либо в бляшки с разными очертаниями. На этой стадии псориаза часто проявляется положительный феномен Кобнера. Для данного состояния характерно появление папул на тех местах, которые ранее были подвержены давлению и трению. В данном случае даже небольшое раздражение коже чревато возникновением папул.
В периоде регресса папулезная инфильтрация исчезает полностью на большом участке поверхности тела больного. Там, где ранее были высыпания, появляются очаги гиперпигментации либо участки вторичной лейкодермы. При этом вокруг псориатических элементов, которые регрессируют, появляется отчетливый бледный бордюр, который называют псевдоатрофическим ободком Воронова.
Раздраженный псориаз
Развивается на фоне активного воздействия на кожный покров при уже имеющемся прогрессирующем псориазе определенных раздражителей, в частности это солнечные лучи или специфические мази, а также другого типа раздражители, воздействующие на бляшки. Бляшки эти, в свою очередь, становятся более выпуклыми по форме, окрас изменяется до вишнево-красного, в рамках окружающей их области формируется гипертермический пояс, за счет которого резкие границы становятся несколько смазанными. Пояс этот вслед за разрешением бляшки приобретает морщинистый вид.
Экссудативный псориаз
Для этой формы псориаза характерна чрезмерная выраженность экссудата при воспалительной реакции, появляется он в рамках прогрессирующего периода течения псориаза. Пробиваясь к поверхности папулы, экссудат обеспечивает насыщение собой скопления чешуек, тем самым, формируя из них образования, внешне напоминающие корки. Эти элементы являются вторичными, определяют их в качестве чешуйко-корок, цвет этих элементов желтоватый. Вслед за их удалением оголению подлежит несколько кровоточащая и мокнущая поверхность. Чешуйко-корки при подсыхании и наслоении нередко образуют массивного типа конгломерат, напоминающий собой устричную раковину (это уже определяется как рупиоидный псориаз).
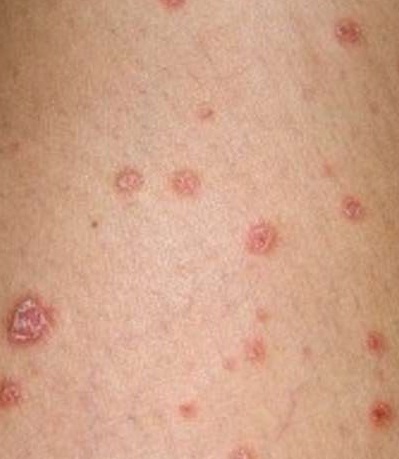
Каплевидный псориаз
Каплевидный псориаз, симптомы которого проявляются внезапным образом, характеризуется формированием в рамках кожного покрова множественных пятнышек. Преимущественно заболевание диагностируется у пациентов в возрасте от 8 до 16 лет. Нередко в качестве предшествующего каплевидному псориазу фактора выступает стрептококковая инфекция.
Пятнистый псориаз
Данная форма заболевания проявляет себя в форме слабовыраженной инфильтрации (в общем определении инфильтрация – это пропитывание тканей тем или иным веществом) со стороны элементов сыпи. Они, в свою очередь, имеют вид пятен (а не папул). Развивается пятнистый псориаз, как правило, остро, также для него характерна схожесть с токсидермией. В качестве основного приема в дифференциации заболевания применяется определение соответствие течения заболевания со свойственной ему псориатической триадой.
Застарелый псориаз
Данная форма заболевания может быть рассмотрена по части симптоматики в виде выраженной инфильтрации со стороны бляшек, общей их синюшностью, с гиперкератотической или бородавчатой поверхностью. Такого типа очаги излечиваются особенно сложно, причем не исключается их трансформация в будущем в злокачественное опухолевое образование (происходит это нечасто, но исключать этот вариант, к сожалению, не приходится).
Себорейный псориаз
Данная форма псориаза, как можно предположить из ее названия, развивается у больных с уже актуальной для них себореей. Проявляется заболевание с волосистой части головы, в области за ушными раковинами, на груди, в области носогубных складок, в рамках подлопаточной и лопаточной части спины. Появляющиеся псориатические чешуйки подлежат интенсивному пропитыванию кожным салом, за счет чего происходит их слипание и удержание в рамках поверхностей бляшек, что, тем самым, позволяет заболеванию симулировать картину, характерную для себорейной экземы.
Ладонно-подошвенный псориаз
Заболевание может проявляться либо в виде обыкновенных псориатических бляшек и папул, либо в виде гиперкератотических образований, симулирующих омозолелости и мозоли. В некоторых случаях псориаз на руках, симптомы которого отмечаются в этом случае на ладонях (или на ногах – соответственно определению, на подошвах) бывает сплошным, что проявляется в виде повышенного утолщения или ороговения. Для границ такого типа поражения характерна четкость, в более редких случаях эта форма псориаза ограничивается появлением крупнокольцевидного шелушения.
Диагностика
Процесс диагностики псориаза не представляет особых трудностей и основан на изучении характерного внешнего вида кожных покровов больного. Обычно лабораторные анализы или специфические исследования при псориазе не проводятся. Однако в некоторых случаях при прогрессирующем тяжелом псориазе анализ крови все же необходим для выявления воспалительных, аутоиммунных, ревматических процессов.
Также иногда назначается проведение биопсии кожи, чтобы дифференцировать псориаз с другими недугами кожи. Еще один признак псориаза, на который специалист обращает внимание в процессе диагностики, это наличие точечных кровоизлияний и быстрое проявление кровотечения после соскабливания бляшки с кожи.
Как выглядит псориаз: фото в начальной стадии
Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
Качество жизни больных псориазом
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Больные псориазом могут также быть (и нередко бывают) чрезмерно озабочены своим внешним видом, придают этому слишком большое значение (иногда до степени навязчивой фиксации на этом, почти дисморфофобии), страдают от пониженной самооценки, которая связана со страхом общественного неприятия и отторжения или с опасениями не найти сексуального партнёра вследствие проблем внешнего вида. Психологический стресс в сочетании с болью, зудом и иммунопатологическими нарушениями (повышенной продукцией воспалительных цитокинов) может привести к развитию выраженной депрессии, тревожного состояния или социофобии, к значительной социальной изоляции и дезадаптации больного. Следует также отметить, что коморбидность (сочетание) псориаза и депрессии, а также псориаза и социофобии, встречается с повышенной частотой даже у тех больных, которые не испытывают субъективного психологического дискомфорта от наличия псориаза. Вероятно, генетические факторы, влияющие на предрасположенность к псориазу и на предрасположенность к депрессиям, тревожным состояниям, социофобии, во многом перекрываются. Не исключено также, что в патогенезе как псориаза, так и депрессий играют роль общие иммунопатологические и/или эндокринные факторы (так, при депрессиях также обнаруживают повышенные уровни воспалительных цитокинов, повышенную цитотоксическую активность нейроглии).
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни.
Существует много инструментов для объективного измерения качества жизни больных псориазом и другими дерматологическими заболеваниями. Клинические исследования показывают, что больные псориазом нередко испытывают субъективное снижение качества жизни[16]. В исследовании 2009 года о влиянии псориаза на качество жизни были использованы интервью с дерматологами и опросы пациентов. В этом исследовании было обнаружено, что и в случаях лёгкого, и в случаях тяжёлого течения псориаза наиболее беспокоящим больных симптомом, в наибольшей степени вызывавшим субъективное ухудшение качества жизни, был кожный зуд, на втором месте была боль в суставах у больных с псориатическим артритом. Менее зудящие высыпания или высыпания в отсутствие зуда меньше влияли на самочувствие больных и их субъективную оценку качества жизни.
Лечение псориаза в домашних условиях
Псориаз — заболевание хроническое. Его лечение предполагает использование вначале более щадящих лекарственные средства и методы, а в дальнейшем, опираясь на наблюдения за развитием болезни у пациента, возможно изменение назначения. Цель лечение — положительные результаты, чтобы исчезли кожные высыпания и не появлялись как можно дольше. В некоторых случаях случаев псориаз не требует никакого лечения.
Вопрос, как лечить псориаз в домашних условиях следует разделить на 3 основных категории: внутреннее применение лекарств, преимущественно медикаментов, наружное употребление (мази и т.п.) и физиотерапия. Второстепенные используются чаще в качестве вспомогательных средств терапии псориаза.
Независимо от того, какие способы лечения псориаза избирает дерматолог, максимальный эффект приносит комплексный подход к решению этой проблемы, который предполагает:
- использование наружных средств;
- применение внутрь медикаментов, витаминов, биологически активных добавок;
- подключение физиотерапевтических процедур;
- лечение в санаториях минеральными водами, грязями, пиявками;
- назначение диеты, лечебного голодания.
Назначая лечение врачу необходимо учитывать множество данных о пациенте:
- сложность развития заболевания,
- функцию органов пищеварения,
- нарушения обмена
- сопутствующие заболевания,
- изучаются функции нервной и эндокринной систем,
- воздействия внешней среды,
- наследственность и т. п.
У многих пациентов псориаз протекает почти незаметно, и поражение колеи наблюдается в виде ограниченных очагов. Это так называемые дежурные бляшки, которые расположены всегда в одних и тех же местах. Такие больные не нуждаются в интенсивном лечении, им достаточно соблюдать режим питания, работы и отдыха, не злоупотреблять алкоголем, набраться терпения. В этом случае высока вероятность, что организм сам победит болезнь.
При назначении лекарственных препаратов учитывается эффективность предыдущего лечения и противопоказания по каким-либо лекарствам и методам лечения. Врач дает рекомендации по выбору диеты, лечению на курорте и соблюдению разумного режима на работе и дома. Неукоснительное выполнение всего этого комплекса лечения, работы и отдыха дает значительное улучшение здоровья пациентов. В настоящее время ни одно из имеющихся средств не дает гарантии от рецидива болезни.
Но вовремя начатое комплексное лечение рецидива псориаза позволяет добиться быстрого очищения кожи от сыпи и длительной профилактики ее появления.
Лекарственные препараты
Существует методика, когда сначала пациенту предлагают более щадящие препараты с наименьшим числом побочных эффектов. Если они окажутся не эффективны, их заменяют на более сильнодействующие, и так далее. Даже в том случае, когда лечение подошло пациенту, через некоторое время его меняют. Дело в том, что постепенно организм привыкает к лекарственному средству и его эффект снижается.
Медикаментозное лечение псориаза включает в себя прием различных средств внутрь, применение мазей и других средств.
Пероральным путём принимают:
- антигистаминные средства (Диазолин, Супрастин);
- гепатопротекторы (Эссенциале, Карсил);
- ферменты (Креон, Фестал);
- энетросорбенты (Энтеросгель, Полисорб);
- антибиотики (ряда пенициллинов, макролидов и цефалоспоринов);
- нестероидные противовоспалительные средства (Нурофен, Найз);
- иммуносупрессоры;
- биопрепараты (Алефацепт).
Гормональные препараты применяют при сложных стадиях заболевания. Используют исключительно по назначению врача. В остальных случаях рекомендуется обходиться без них. Так как они вызывают привыкание хотя и приводят к быстрому эффекту, но не на длительный период. Кроме того, гормональные препараты имеют массу побочных эффектов.
Наружная терапия подразумевает нанесение веществ на кожу, так выделяют:
- Ретиноиды – разновидность группы, которые имеют форму мазей. Активно рекомендуются к использованию Радевит, Ретасол, Видестим;
- Крема с основным действующим веществом – солидолом. Широкое распространение имеют Карталин, Цитопсор, Антипсор;
- Нефтяные смеси. Нафталановая мазь, Лостерин, Нефтесан;
- Дегтяные лекарства. Антипсорин, Коллоидин, Антраминовая мазь;
- Препараты кератолитической основы. Белосалик, Локасален;
- Витаминные комплексы D3 на синтетической основе. Псоркутан, Дайвонекс;
- Кортикостероиды. Существует огромное количество препаратов группы.
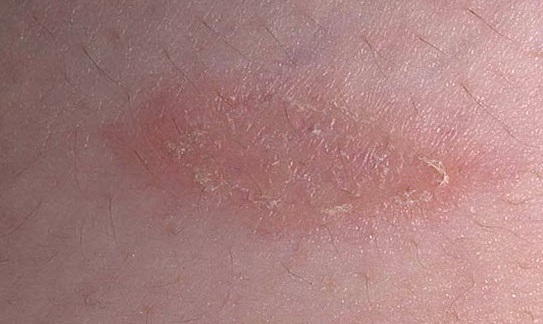
Мази при псориазе
В случае наличия легкой формы данной патологии иногда удается избавиться от ее симптомов посредством одних лишь наружных средств. Фармацевтический рынок просто переполнен такими препаратами. Прямо сейчас Вашему вниманию будут представлены некоторые из них:
- Нафталановая мазь применяется как в стационарной, так и в регрессирующей стадии данной патологии. С ее помощью удается избавиться не только от воспаления кожного покрова, но и от зуда. В борьбе с данным заболеванием назначают пяти либо десяти процентную нафталановую мазь.
- Глюкокортикостероидные средства типа Элокома, Локоида и других дают возможность уменьшить воспалительный процесс, несмотря на это использовать их на протяжении длительного промежутка времени нельзя. Более того, такие средства, а точнее их применение, требует особого внимания со стороны специалистов. Локоид можно приобрести в форме мази, которую необходимо наносить на пораженные участки один – три раза в день.
- Салициловая мазь помогает смягчить роговые чешуйки кожного покрова, а также быстро удалить их. Это дает возможность другим медикаментам лучше и быстрее проникать в эпидермис. Наносится данная мазь очень тонким слоем один — два раза в день. Салициловая кислота входит в состав и таких мазей от псориаза как Акридерм СК и Дипросалик.
- Скин-кап — это шампуни, кремы и аэрозоли, используемые в борьбе с псориазом кожного покрова головы. Шампуни можно использовать трижды в неделю, а вот крема и аэрозоли дважды в сутки.
- Серно-дегтярная мазь пяти и десятипроцентная помогает уменьшить воспалительный процесс кожи, при всем при этом ее ни в коем случае нельзя использовать больным с экссудативной формой данной патологии. Также эту мазь категорически противопоказано наносить на кожный покров лица. В случае псориаза кожи головы можно воспользоваться помощью специального шампуня, в состав которого входит деготь. К примеру, это может быть Фридерм.
- Мази от псориаза с витамином Д, наделены достаточно мощным противовоспалительным действием и помогают сделать терапию данной патологии более эффективной. Одним из таких препаратов является мазь Кальципотриол, которую следует наносить на пораженные участки дважды в сутки.
- Антралин – мазь от псориаза, которой свойственно останавливать деление клеток поверхностных слоев кожного покрова, что в свою очередь уменьшает шелушение. Наносится данная мазь на пораженные участки ровно на шестьдесят минут, после чего ее рекомендуется смыть.
В случае системного лечения необходим постоянный контроль врача-специалиста. Данного рода терапия предусматривает применение различных уколов и таблеток. Вот список некоторых из них:
- Метотракс помогает остановить чрезмерное деление клеток кожного покрова, уменьшает шелушение и воспаление. Данный препарат прописывается пациентам только в очень тяжелых случаях, так как ему свойственно вызывать многочисленные побочные эффекты.
- Ацитретин, Изотретиноин – это медикаменты, используемые при крайне тяжелом патогенезе данной патологии. Их применяют и в случае псориаза ногтей. Продолжительность терапии, а также дозировки устанавливаются лечащим врачом для каждого пациента индивидуально.
- Гомеопатические средства (Псорилом, Псориатен) используются в борьбе с данной патологией, однако не всегда они оказывают должное терапевтическое действие. Псорилом назначают по восемь гранул за тридцать минут до приема пищи трижды в день.
- Циклоспорин – это медикамент, применяемый при тяжелых формах данной патологии, которые не поддаются терапии никакими другими методами.
Фитохимиотерапия
Фитохимиотерапия представляет собой один из методов терапии псориаза, предусматривающий использование ультрафиолетовых лучей. Осуществляется данный метод посредством специальных установок, позволяющих воздействовать ультрафиолетовыми лучами не на всю кожу, а только на ее пораженные участки. Данный метод терапии применяется, как правило, наряду с лекарственным препаратом под названием Метотрексат.
ПУВА-терапия
Это лечебное воздействие длинноволнового ультрафиолетового излучения в сочетании со специальными лекарственными препаратами, которое применяется при наиболее тяжелых формах псориаза, плохо поддающихся другим методам лечения. Эффективность этого метода лечения псориаза усиливается приемом внутрь за 2 часа до облучения лекарственных препаратов: псоралена, аммифурина или метоксипсорагена, является наименее токсичным из этой группы лекарственных средств. Окончательный выбор остается за лечащим врачом. Особенностью ПУВА-терапии как метода лечения заключается в том, что после выздоровления, то есть очищения кожного покрова, необходимо постоянное поддерживающее лечение, чтобы сохранить период ремиссии. Таким образом, период лечения длится от 350 до 700 дней. Этот метод лечения благодаря своей простоте и невысокой вероятности осложнений пользуется популярностью во всем мире и дает хорошие результаты на долгое время.
Назначают в среднем до 25 облучений в щадящем режиме. В такой режим входит летний перерыв, в первый год проводится до двух курсов и т. п. по рекомендации врача. Рецидивы могут возникнуть после заболеваний гриппом, ОРВИ или ангины, а в редких случаях — после нервных потрясений.
Под действием ПУВА-терапии возможно развитие побочных явлений: сухость кожи, тошнота, миозиты, гастрит и др. Больным, имеющим сопутствующие заболевания почек, печени, сахарный диабет, и беременным применение ПУВА-терапии противопоказано. Если пациенты чувствительны к солнечным лучам или раньше принимали препараты мышьяка, врач также не назначит этого лечения, так как при наличии противопоказаний заболевание может перейти из рецидивирующей формы в постоянную и даже летнюю форму псориаза. Это означает, что таким пациентам нельзя ездить даже на курорты в летний период.
В настоящее время для лечения артропатической, наиболее тяжелой формы псориаза стали применять лазерное излучение в сочетании с воздействием постоянного магнитного поля. Такое лечение не дает побочных эффектов, не имеет противопоказаний и является одним из самых перспективных направлений в лечении не только псориаза, но и других кожных заболеваний.
Инновационные методики лечения — новое в лечении псориаза
- Хирургическое лечение псориаза
Давно доказано, что при диагнозе псориаз кожи лечение только наружными препаратами не дает желаемого результата. Российским хирургом В. Мартыновым вот уже несколько лет проводится уникальная операция по хирургическому восстановлению клапана тонкой кишки, защищающего этот отдел кишечника от патогенных бактерий. После проведенной операции усиливаются защитные возможности иммунитета, оздоравливается кожа и наблюдается длительная ремиссия.
- Использование узкополосной УФБ-терапии с длинной волны 311 нм
В последнее время практикуется использование данного метода, как монотерапии. В сравнении с другими УФ-воздействиями, данный метод имеет минимальные побочные эффекты, хорошо переносится и является методикой короткого действия – несколько минут за 1 процедуру, курс лечения – 2,5 месяца. За такой короткий срок наступает видимое клиническое улучшение и длительная ремиссия до 2 лет.
- Применение мази Vectical
Данная лечебная мазь американского производства содержит кальцитриол и может применяться даже на чувствительных областях кожи длительное время. Наилучший результат оказывает при лечении легких форм патологии.
Диета при псориазе
Больные псориазом просто обязаны соблюдать диету и придерживаться основным принципам правильного питания. Главная задача диеты – поддержание в норме кислотно-щелочного баланса. Но важно подметить, что щелочной фон организма должен немного преобладать над кислотным.
Естественно, баланс организма зависит от тех продуктов, которые потребляют ежедневно больные псориазом. Важно знать каждому человеку, страдающему данным недугом, — 70% дневного рациона должно приходиться на продукты, образующие в организме щелочь. На кислотообразующие — не более 30%. Проще сказать можно так: продукты, вырабатывающие щелочь, необходимо употреблять в 4 раза больше, чем кислотообразующих.
Список продуктов образующих щелочь в организме:
- Любые овощи, за исключением ревеня, тыквы и брюссельской капусты. Важно помнить, что картофель, перец, баклажаны и томаты – категорически запрещены.
- Не стоит исключать фрукты. Главное не употреблять чернослив, клюкву, смородину и чернику. Стоит заметить, что бананы, дыню и яблоки нельзя употреблять одновременно с другими продуктами.
- Обязательно нужно пить свежие овощные соки из моркови, свеклы, петрушки, сельдерея и шпината.
- Можно ежедневно употреблять фруктовые соки из винограда, ананаса, груши, апельсина, папайи и грейпфрута, манго, лимона и абрикоса. Важно добавлять в пищу лецитин и сок лимона.
Список продуктов, которые употреблять в пищу больным псориазом запрещено (образуют кислоту):
- Следует исключить полностью или сократить до минимума потребление продуктов, содержащих крахмал, жиры, сахар и масла. Как правило, к ним относятся следующие продукты: картофель, бобы, сливки, сыр, зерновые, мясо, сушеный горох. Несбалансированное ежедневное потребление данных продуктов неизбежно приводит к инициации кислотных реакций в крови. Результат – ухудшение самочувствия.
- Важно правильно сбалансировать пищу. Существует ряд продуктов, употребление которых одновременно, запрещено. Например, мясные провианты с продуктами, которые содержат большое количество сахаров, а также не следует совмещать сладости и крахмал.
- Важно ограничить употребление сахара. Консерванты, уксус, красители и различные пищевые добавки – следует как можно меньше включать в рацион.
- Главный пункт – необходимо полностью исключить потребление алкоголя и алкогольсодержащих напитков.
Каждый больной псориазом должен помнить, что правильно питаться – это важное условие при лечении данного недуга. Обязательно нужно жарение заменить тушением или варением. Необходимо употреблять продукты, которые подвержены щадящей обработке. Про жареную и жирную пищу следует забыть.
Меню на неделю при псориазе
Рассмотрим примерное меню на неделю, которое рекомендуется при обострениях, рецидивах и для профилактики в опасные периоды.
1- й день:
- Завтрак: салат из свежей капусты, кусочек цельнозернового хлеба, зеленый чай.
- Второй завтрак: 2 яйца, сваренных вкрутую, тост, компот из сухофруктов.
- Обед: суп из цветной капусты, цельнозерновой хлеб, на второе — гречневая каша с грибами или овощами, зеленый чай.
- Ужин: немного несладкого творога со сметаной, кефир.
2- й день:
- Завтрак: салат из огурцов и помидоров, яблоко, зеленый чай.
- Второй завтрак: кусочек черного хлеба с маслом, 1
- яйцо, сваренное вкрутую, зеленый чай.
- Обед: щи без мяса, кусочек черного хлеба, зеленый чай. Ужин: яблоко, стакан ряженки.
3- й день:
- Завтрак: фруктовый салат, заправленный йогуртом, компот из крыжовника.
- Второй завтрак: овощной салат, кусочек цельнозернового хлеба, зеленый чай.
- Обед: отварная рыба (судак, сом) с минимальным количеством соли, кусочек цельнозернового хлеба, компот из крыжовника.
- Ужин: вчерашняя булочка, компот из крыжовника.
4- й день:
- Завтрак: салат из огурцов и яиц со сметаной, тост из цельнозернового хлеба, яблочный сок.
- Второй завтрак: 2 банана, 1 стакан ряженки или кефира.
- Обед: чашка бульона, кусочек отварного мяса, салат из огурцов и помидоров.
- Ужин: кусочек цельнозернового хлеба с маслом, стакан кефира.
5- й день:
- Завтрак: салат из моркови, тост из цельнозернового хлеба, зеленый чай.
- Второй завтрак: отварная рыба (не красная).
- Обед: уха из речной рыбы, кусочек цельнозернового хлеба, зеленый чай.
- Ужин: вчерашняя булочка, стакан кефира.
6- й день:
- Завтрак: овсяная каша на воде, кусочек хлеба с отрубями, зеленый чай.
- Второй завтрак: творог с фруктами (бананами, яблоком, абрикосами), кефир.
- Обед: гороховый суп без мяса, кусочек хлеба (любого), яблоко.
- Ужин: стакан кефира.
7- й день:
- Завтрак: гречневая каша с молоком, кефир. Второй завтрак: бутерброд с маслом и кусочком отварного мяса, яблочный сок.
- Обед: суп с фрикадельками, зеленый чай. Ужин: 2 яблока.
Правильное питание поможет избежать частых рецидивов. Для подбора индивидуальной диеты необходимо обратиться к диетологам.
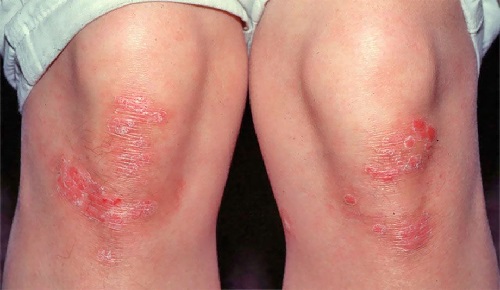
Народные методы лечения заболевания
Очищение организма при псориазе нередко осуществляется с помощью народных средств. С этими целями используют различные продукты природного происхождения, а также травы. Итак, как лечить псориаз, используя народные методы разберемся далее в статье.
Все методы лечения условно можно разделить на лекарства для внутреннего приема, а также средства для наружного нанесения.
Рецепты лекарств для применения перорально
Для очищения кожи и устранения основных симптомов псориаза рекомендуются следующие рецепты:
- Использование семян льна. Для приготовления средства столовую ложку семян заливают стаканом крутого кипятка и тщательно перемешивают. Настоятся средство должно не менее 12 часов. Лучше оставить лекарство на ночь. Принимают настой утром натощак.
- Лавровый отвар. Хорошее действие оказывает отвар лаврового листа. Для этого в литр кипятка добавляют 10-15 средних листочков и дают средству покипеть 15-20 минут на медленном огне. В конце отвар процедить и остудить. Принимать по 1 ст. л. трижды в сутки на протяжении 20-30 дней.
- Семена укропа. Семена растения в количестве 2 ст. л. заливают стаканом кипятка и настаивают 2-3 часа. После лекарство нужно процедить и принимать по половине стакана 2-3 раза в сутки.
- Настойка из травы чистотела. Чистотел можно приобрести в аптеке. Для приготовления средства 2 ст. л. травы заливают 500 г спирта и оставляют в темном помещении на 10-12 суток. После средство необходимо процедить и принимать по 20 г трижды в сутки.
Средства для наружного применения
Для избавления от бляшек и очищения кожи применяют следующие рецепты:
- Обработка очагов поражения льняным маслом. Наносить масло можно 5-6 раз в сутки.
- Мазь на основе дегтя и прополиса. Для приготовления необходимо взять 50 г дегтя и 30 г прополиса. Продукты нужно подогреть на водяной бане и тщательно перемешать. После остывания мазь наносить на бляшки 3-4 раза в сутки.
- Очень хорошо очищает кожу рыбий жир в чистом виде. Его наносят на пораженные участки тонким слоем и оставляют на 30-40 минут.
- Яичная мазь. Для ее приготовления нужно взять 2 куриных яйца и хорошо взбить. После добавить ложку кунжутного или облепихового масла и 40 г уксуса. Мазь наносят на бляшки 3-4 раза на протяжении дня.
Очень важно во время лечения заболевания соблюдать диету и другие необходимые профилактические правила. Профилактика и лечение с помощью правильно подобранных средств поможет вам избавиться от патологии на длительный период.
Лечение псориаза: курортотеропия
В регрессирующих стадиях псориаза назначают курортотерапию.
- Наиболее эффективна гелиотерапия в стационарной и регрессирующей стадиях псориаза. Противопоказан этот вид лечения при летней форме псориаза, когда кожа очень чувствительна к солнечным лучам. Гелиотерапия — это лечение солнечными лучами, среди которых наиболее эффективны ультрафиолетовые лучи.
- Климатотерапия — это использование климатических факторов, естественных биостимуляторов организма в лечебных целях.
- Аэротерапия — это назначаемое и регулируемое врачом пребывание, сон на свежем воздухе, воздушные ванны.
- Талассотерапия — один из самых популярных в последние годы методов лечения, часто используемый в чисто косметических целях. Талассотерапия, в отличие от общепринятого представления, включает целый комплекс процедур — морские купания, обтирания морской водой, обертывания с морскими водорослями.
- Водолечение, или гидротерапия, может включать как собственно гидротерапию (лечение пресной водой), так и бальнеотерапию. Вода при этой методике применяется либо наружно, либо внутрь. Наружное водолечение — это различные ванны, внутреннее — соблюдение особого питьевого режима. Водолечение назначают не всем, противопоказаниями к общим ваннам являются: злокачественные новообразования, туберкулез легких, сердечно-сосудистая недостаточность, атеросклероз, гипертония, тяжелые формы стенокардии, сахарный диабет, эпилепсия, вторая половина беременности и др.
- Бальнеотерапия — это метод курортного лечения с использованием природных или искусственных минеральных вод. Больным псориазом назначают преимущественно газовые: углекислые, кислородные, азотные, жемчужные, и собственно минеральные ванны: сульфидные, радоновые, хлоридные, натриевые, кремнистые, йодо-бромные, рапные и др.
- Рекомендуются минеральные ванны. Углекислые ванны рекомендуются при псориазе в сочетании с заболеваниями сердечно-сосудистой системы. Кислородные ванны, стабилизируют окислительно-восстановительные процессы, нормализуют артериальное давление. Сульфидные (или сероводородные) оказывают выраженное противовоспалительное, рассасывающее, трофическое действие. Противопоказаниями к ним являются болезни почек, гепатиты, циррозы печени. Радоновые ванны оказывают седативное действие, а также дают противовоспалительный эффект. Противопоказания: беременность, доброкачественные опухоли, системные заболевания крови. Рапные ванны — это ванны с использованием рапы — сильно концентрированной минеральной воды озер и лиманов с добавлением биологически активных веществ и микроорганизмов. Эти ванны улучшают состояние нервной системы, кожи, повышают иммунитет.
- Теплолечение — методика курортотерапии, включающая грязе-, парафино-, озокерито — и глинолечение, псаммо— и нафталанотерапию и другие методы.
- Грязелечение (пелоидотерапия) — одна из самых эффективных методик, суть которой заключается в проведении наружных процедур с использованием различных целебных грязей, торфа, сапропелей. Активными веществами грязей являются газы, микроэлементы, кислоты и многое другое. Лечебные грязи способствуют очищению от кислот, щелочей, солей, продуктов обмена веществ. Грязелечение при псориазе оказывает противовоспалительное, рассасывающее, обезболивающее действие; целебные грязи применяются в виде местных теплых или горячих аппликаций на пораженные участки кожи на 10-30 минут.
- При псориатическом артрите особенно рекомендованы озокерито лечение и парафинотерапия, которые также Применимы для лечения застарелых бляшек на коже.
- При псориазе в стационарной стадии без проявлений эритродермии и весенне-летних с сульфидными водами; радоновыми водами; термальными кремнистыми водами; лечением рапой; лечебными грязями.
В последнее время огромной популярностью у больных псориазом пользуются курорты на Мертвом море.
Профилактика
Специфической профилактики псориаза не существует, но после дебюта заболевания, необходимо принимать седативные препараты, проводить курсы витаминотерапии и коррекцию заболеваний, которые провоцируют рецидивы.
Какой прогноз?
Прогноз условно неблагоприятный, так как псориаз является хроническим заболеванием которое нельзя полностью вылечить. Он медленно прогрессирует, при этом своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание.
В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.
Лечение Проказы и первые признаки болезни
Лепра (Проказа) является заразным дерматологическим заболеванием инфекционной природы происхождения, которое разрушает поверхностный слой эпителия всей частей тела, а также нарушает проводимость нервных окончаний периферической нервной системы. В современном мире лепра практически не встречается и относится к категории редких дерматологических заболеваний. Во всем мире насчитывается не более 11 миллионов людей, страдающих от хронической формы проказы. В среднем лишь 5% населения всего земного шара имеют физиологическую склонность заболеть лепрой. Остальные 95% имеют врожденный иммунитет и никогда не станут пациентами дерматологического диспансера. Пик распространения лепры припадает на 14-16 века. В наши дни проказа считается побежденным инфекционным заболеванием и встречается только в странах с крайне низким уровнем жизни.
Что такое лепра (проказа)?
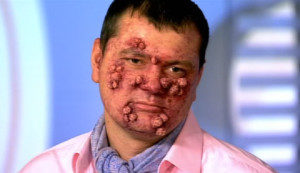
Лепра — это инфекционное заболевание поверхностного слоя кожного покрова и нервных окончаний, которое возникает в результате заражения организма микобактерией Leprae. В зоне поражения находится кожа и периферическая нервная система. Изменения клеток эпителия носят необратимый характер. Кожа больного покрывается множественными эрозиями, меняет оттенок с телесного на более темные тона. Из-за разрушения нервных окончаний, моторика верхних и нижних конечностей замедляется, становится вялой и приводит к тому, что человек становится инвалидом.
Исчезает хватательный рефлекс. Впервые лепра, как самостоятельное инфекционное заболевание было открыто норвежским ученым Герхардом Ханесеном в 1873 году. Дерматологический недуг чаще всего поражает людей, ведущих асоциальный образ жизни. Медицинская статистика говорит о том, что мужчины заболевают проказой в 2 раза чаще, чем женская половина населения. Чем объясняется эта специфика до конца не известно.
Причины заболевания
Возникновение проказы возможно только в результате бактериального заражения от человека, который уже болеет, либо является носителем инфекционного возбудителя заболевания. Несмотря на то, что болезнь поражает кожный покров, передается бактерия воздушно-капельным путем. Достаточно всего лишь поговорить с человеком, больным лепрой, чтобы произошло попадание инфекции на слизистую оболочку носовых каналов или ротовой полости. После этого патогенный микроорганизм проникает в кровь и начинается инкубационный период, который завершается развитием острой формы проказы с характерной для этого заболевания симптоматикой.
Выделяют следующие причинные факторы, способствующие бактериальному заражению проказой:
- проживание в тропических странах с высоким уровнем влажности атмосферного воздуха, где инфекция лепры чувствует себя лучше всего и способна продолжительный период времени сохранять свою жизнеспособность в условиях окружающей среды;
- низкий уровень жизни, сопряженный с антисанитарией, отсутствием элементарных условий для приема водных процедур, стирки и смены белья;
- употребление питьевой воды, загрязненной биологическими отходами в виде нечистот;
- нерациональное питание и употребление в пищу продуктов, содержащих незначительное количество витаминов, минералов, сложных углеводов, белков и жиров животного происхождения;
- слабая иммунная система, сниженная функциональность которой обусловлена наличием сопутствующих хронических заболеваний инфекционной этиологии;
- наличие такой болезни крови, как СПИД.
Каждый случай заражения проказой носит индивидуальный характер, поэтому вполне возможно, что могут иметь место и другие причины развития лепры у человека, который до момента инфицирования вел вполне здоровый образ жизни и у него не было никаких предпосылок к данному дерматологическому заболеванию.
Как выглядят симптомы лепры у больных?
Признаки проказы имеют свои особенности и опытному дерматологу не составит труда диагностировать лепру даже по результатам первичного осмотра. Симптомы проказы выглядят следующим образом.
Появление пятна
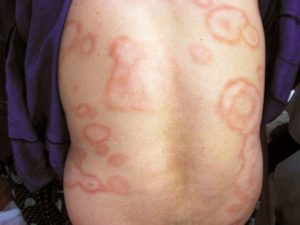
На определенном участке тела появляется пятно неправильной формы, имеющее четкие граница, которое отличается от общего телесного цвета кожи серым оттенком. По мере прогрессирования болезни данное новообразование разрастается в диаметре и клиническая картина меняется.
Исчезновение волосяных фолликул
В кожном покрове, на котором образовалось пятно погибают все волосяные фолликулы, а также прекращают функционировать потовые и сальные железы. Эпителиальные ткани теряют свою первичную работоспособность, что негативным образом сказывается на общем самочувствии больного. Состояние здоровья особенно усугубляется в жаркое время года, когда отсутствие потоотделения приводит к перегреву организма.
Утолщение нервов
Под кожей серого пятна и всей окружности прощупываются нервные окончания, которые под воздействием патогенной активности болезнетворной бактерии, изменили свою структуру, стали толще и перестали проводить нейронные импульсы, поступающие из центров головного мозга. Это начальная стадия постепенного разрушения периферической нервной системы. В зависимости от того, какой нерв затронут болезнью, возможно присутствие болевого синдрома во время проведения пальпации.
Атрофия
В связи с потерей функциональности больных нервных окончаний, происходит потеря чувствительности мышечных волокон, частичное или полное отсутствие их полноценного сокращения и дальнейшая атрофия.
Образование язв
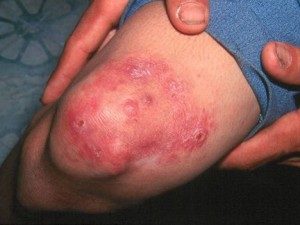
Кожа в области стоп, кистей рук и предплечья покрывается масштабными раневыми образованиями. Трофические язвы увеличиваются в диаметре и растут в глубину. Они тяжело поддаются медикаментозному лечению и остановить некроз эпителиальных тканей очень сложно несмотря на применение сильнодействующих лекарственных препаратов.
По мере развития дерматологического заболевания и увеличения в организме больного популяции бактерии лепры, происходит нарастание указанной симптоматики, а ее клиническое проявление только усиливается. Со временем у инфицированного человека нарушается мутиляция фаланг пальцев, нижние и верхние конечности слабо реагируют на нейронные импульсы мозга, заставляющие их мышцы приводить части тела в движение. Далее наступает поражение лицевого нерва, что выражается в нарушении симметрии мышц лица.
Открывается язва роговицы и наступает полная слепота.
Для более поздних и запущенных стадий проказы свойственны дополнительные симптомы болезни в виде разрастания мочек ушей, потеря волос бровей, регулярные носовые кровотечения, бронхиальный спазм и проблемы с осуществлением акта дыхания. Проникновение бактериального возбудителя лепры в яички заканчивается для мужчины бесплодием и воспалительными процессами в органах репродуктивной системы. Также возможно множественное поражение кожи папулами, различными пятнами темного цвета, бляшками и прочими новообразованиями, которые не характерны для проказы.
Виды проказы
По типу своего проявления и клинической картине течения болезни, выделяют следующие виды проказы.
Неопределенный
Характеризуется появлением одного небольшого или нескольких темных пятен на коже тела. Новообразование больше никак себя не проявляет и остальные признаки лепры практически отсутствуют, либо развиваются в легкой форме. При наличии у больного крепкой иммунной системы пятна проказы могут пройти самостоятельно в течение последующих 2-3 лет.
Туберкулоидный

Образовавшееся темное пятно быстро разрастается в диаметре, его центральная часть западает над общим уровнем кожи, эпителиальный слой разрушается и в центре новообразования появляется объемная трофическая язва. Одновременно с этим происходит разрушение нервных окончаний, находящихся рядом с пятном. При пальпации можно обнаружить, что нервы увеличены в несколько раз, воспалены и присутствуют признаки потери чувствительности.
Лепроматозный
Отличается от предыдущих видов проказы тем, что пятна, папулы и бляшки покрывают большую часть тела и носят множественный характер. На их поверхности формируются трофические язвы, которые быстро разрастаются в диаметре и в глубину. Считается одним из самых тяжелых типов лепры и всегда протекает в осложненной форме. Лечение лепроматозной проказы длится более 2-3 лет с учетом, если пациент регулярно принимает антибактериальные препараты, назначенные врачом.
Диагностирование конкретного вида дерматологического заболевания проводится по результатам визуального осмотра и бактериального посева содержимого трофических язв, а также биохимического анализа крови больного.
Чем и как лечить болезнь проказа?
Ранее основным лекарственным средством от проказы было хаульмугровое масло, которое использовалось в качестве препарата внешней обработки пораженных участков кожи. Современная медицина предлагает больным лепрой куда более эффективные средства для избавления от этой дерматологической патологии. В качестве основного лекарства применяются сульфоновые медикаменты. Они выпускаются в виде мазей, внутримышечных и внутривенных инъекций. В терапии проказы используются такие препараты, как:
- Рифампицин;
- Миноциклин;
- Талидомид;
- Офлоксацин;
- Клофамизин;
- Дапсон.
Это специфические лекарственные средства узкого спектра действия. Их активные компоненты уничтожают непосредственно инфекционные возбудители проказы. Несмотря на то, что сульфоновые препараты являются сильнодействующими антибиотиками, полное выздоровление наступает в течение 2-3 лет с момента заражения. При осложненных формах лепры, либо же начале терапии на запущенной стадии болезни, продолжительность лечения может составлять 6-7 лет и более. Кроме того, периодически обнаруживаются штаммы бактерии проказы, которые обладают природным иммунитетом к сульфоновым медикаментам. Поэтому для эффективного лечения лепры рекомендуется использовать комплексную терапию.
