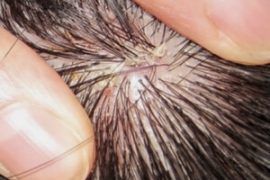
Псориаз
Псорилом: отзывы, инструкция по применению, цена
Псорилом это гомеопатический препарат, который отлично помогает в борьбе с псориазом. Кроме него он лечит и другие заболевания кожи. Выпускается данное лекарство как спрей, таблетки, шампунь или крем. Псорилом чаще всего применяют вместе с другими препаратами, иногда даже с гормональными. Лечение псориаза в домашних условиях Псориломом можно производить самостоятельно лишь в период ремиссии. Когда поражено не более пятой части всей кожи. В других случаях без консультации врача средство применять нельзя.
Как работает Псорилом
Гомеопатические пероральные препараты содержат барбарис, который снижает распространение пустулезной сыпи, устраняет зуд и воспаление. Графитес заживляет кожу, Калия борат снижает интенсивность шелушения, а токсикодендрон полностью убирает высыпания.
Вместе данные препараты оказывают эффективное влияние в , и препятствуют его рецидивам. Крем (многие пациенты называют его мазью), содержащий 0,2% пиритионина цинка тоже хорошо противостоит воспалительному процессу, предотвращает возникновение аллергической реакции, а также оказывает фунгицидное и регенерирующее влияние на поврежденные участки дермы.
Шампунь и гель лечат , размягчают бляшки и тем самым снижают эффект шелушения. Помимо этого, Псорилом борется с сухой перхотью, потому что салициловая кислота смягчает и увлажняет кожу. Псорилом дегтярный очень хорошо противостоит развитию себорейного псориаза. Березовый деготь заживляет раны и борется с распространением бактерий.

Когда применяют Псорилом
Как мы уже и говорили, Псорилом – это комплексный препарат, от он может избавить лишь в совокупности с другими медикаментами. Также данное лекарство можно применять как второстепенный компонент в борьбе с экземой, витилиго, атопическом дерматите и нейродермите. Псорилом, инструкция по применению, которого рекомендует использовать препарат в общем лечении, можно выбирать и для ухода за слизистой, кожей и волосами, отличающимися повышенной сухостью.

Как применять Псорилом (инструкция)
Таблетки или гранулы Псорилома применяют от 2 до 3 раз в день по 6 – 8 шт. Если псориаз обострился, разведите 8 гранул препарата в 200 мл и пейте 6 раз в сутки по 1 столовой ложке. Всего, лечение продолжается примерно 90 дней. И таблетки, и гранулы нужно пить только за 30 минут до еды или после нее через час.
Между лечебными курсами обязательно делайте перерыв в месяц и более. Врач осматривает пациента и, если нужно, назначит повторный цикл.
Шампунь. Используют для каждодневной обработки кожи головы при купании. Шампунь Псорилом втирают в мокрые волосы, плавными движениями вспенивают, потом смывают. Затем повторяют то же второй раз, но теперь держат волосы намыленными 5 минут, и только потом смывают.
Спрей. 2 – 3 раза в день наносят на поврежденный псориазом участок кожи. Главное, держите флакон правильно (не менее 15 см от кожи в строго вертикальном положении).
Крем. Трижды в день наносим средство на основе Псорилома на поврежденную кожу. Втирать его нельзя, так вы травмируете кожу, нанесите его без давления и подождите пока крем полностью впитается.

Побочные эффекты и противопоказания
Перед тем как приступить к использованию Псорилома обязательно прочитайте данный абзац
Побочные эффекты
Иногда у пациентов наблюдается сильное жжение, кожа оттекает и развивается гиперемия. Данный процесс провоцируется личной непереносимостью человека, потому, прежде чем приступить к лечению Псориломом обязательно проконсультируйтесь с врачом.
Кому противопоказан Псорилом
У данного лекарства немного противопоказаний. Его нельзя использовать людям с аллергией на действующий компонент, и лицам, не достигшим 18 лет. Естественно, матерям, вскармливающим детей грудью или беременным женщинам Псорилом тоже противопоказан.
Взаимодействие с другими лекарствами
На данный момент сведений о взаимодействии Псорилома с другими лекарствами нет. Неизвестно и о последствиях от передозировки препарата.
Форма выпуска
Псорилом продается в следующих упаковках: крем, шампунь, таблетки, спрей и гранулы.
Псорилом в гранулах и таблетках
Данный тип лекарства является наиболее распространенным и рекомендуется в большинстве случаев. Важно точно следовать инструкции по приему Псорилома, иначе он не просто не даст нужного эффекта, но и может навредить вам.
И таблетки, и гранулы, содержат одни и те же компоненты, разное в них только количество действующего вещества. Именно из-за этого, назначать препарат должен только врач.
Гранулы и таблетки Псорилома содержат:
- золотарник. Устраняет любые проявления псориаза и просто хорошо влияет на кожу;
- графит. Помогает заживать микротрещинам дермы;
- токсикодендрон дуболистный. Уменьшает количество сыпи, в том числе везикулезной;
- барбарис. Снижает жжение, устраняет сыпь пустулезного типа;
- калия бромат. Увлажняет кожу и снижает интенсивность отшелушивание тканей.
Пациенты, которые уже принимали таблетки Псорилома, в своих отзывах согласились что препарат именно в таблетках, лучше всего работает при .
Внимание! Если после осмотра врачом и анализов у вас установили аллергическую предрасположенность к Псорилому, его прием будет категорически запрещен!
Понятно, что, если вы не ходили к врачу, и решили принимать лекарство, есть риск того что процесс приведет к необратимым последствиям для организма.
Шампунь с добавлением Псорилома
Отзывы пациентов о лечении псориаза такими шампунями расходятся. Чуть менее половины больных отметили что не заметили какого-либо эффекта при использовании средства. Однако, вторая половина пациентов получила хороший эффект от него. Отсюда вывод – шампунь с Псориломом помогает не всем.
Всего есть два типа такого шампуня:
- салициловый. Используют при сухой коже. В основу средства легла салициловая кислота, которая не только насыщает кожу полезными микроэлементами, но и отшелушивает отмершие клетки;
- дегтярный. Заживляет поврежденные участки кожи благодаря наличию в своем составе березового дегтя.
Также в состав шампуня на базе Псорилома входит цинк пиритион, способный эффективно бороться с воспалительным процессом. Инструкция по применению и того и другого шампуня такая же. Для того чтобы шампунь действовал эффективнее, используйте после мытья головы бальзам ополаскиватель неагрессивного типа.

Крем
Крем Псорилом владеет противомикробным, а также эпителизирующим свойством. Это , при этом способный эффективно помогать в лечении псориаза. В состав крема входят лечебные травы (фиалка, зверобой и шалфей), и масло расторопши и лаванды. Наносить крем нужно, согласно инструкции по применению, трижды в день, точно так же, как и мазь. Отличает их только консистенция.
Спрей
Спрей Псорилом великолепно смягчает и увлажняет кожу. В его состав, кроме периотина цинка, входят природные компоненты, например, вытяжки из лечебных трав и масла. Спрей лучше всего применять при пересушенной коже. Главным достоинством такого типа лекарства выступает отсутствие необходимости давить на кожу.
Гелевый хитозан — это компонент, способный защищать дерму специальной пленочкой, поэтому препарат можно применять в период ремиссии или обострения. Псорилом спрей очень удобен. После него на одежде не остаются следы. Тем более что такой спрей негормонален, его можно наносить подолгу и добиваться хорошего эффекта.
Цена Псорилома
Средняя стоимость препарат составляет:
- таблетки – 760 — 850 р.;
- крем (за 75 мл) – 500 р.;
- шампунь (за 150 мл.) – 450 р.;
- гель (за 200 мл.) – 500 р.;
- спрей (за 150 мл.) – 700 р.;
Купить средство можно либо в интернете, либо в одной из аптек вашего города. Прямых заменителей для Псорилома не существует, однако, близкими можно назвать: Дайвонекс и Псоринохель Н.
Внимание! Перед тем как приступить к лечению псориаза Псориломом обязательно проконсультируйтесь у врача. Самолечение может нанести вред вашему здоровью!
Отзывы о Псориломе при псориазе
Люди, которые болеют , постоянно ищут по-настоящему хорошее лекарство. Одним из таких можно, без сомнения, назвать Псорилом. Согласно отзывам, которые вы можете прочесть ниже, препарат хорошо борется с псориазом и уже после нескольких недель использования дает отличный эффект. Постоянное использование гомеопатического средства очень быстро побеждает обострение псориаза.
Важно знать, что Псорилом, точно так же, как и подобные ему препараты, хорошо работает только в комплексе с другими лекарствами. В том числе и гормональный курс. Также помните сто средство, которые лечит псориаз, может вызывать отравление и обладает токсичностью. Поэтому, назначить лечение Псориломом может только врач.
Псориаз
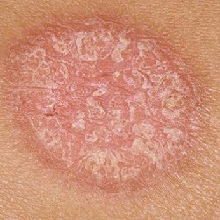 Псориаз – хроническое заболевание кожи, характеризующееся наличием мономорфной сыпи в виде розово-красных узелков, имеющих рыхлую серебристо-белую чешуйчатую поверхность. Болезнь протекает годами, наблюдается чередование периодов рецидивов и ремиссии.
Псориаз – хроническое заболевание кожи, характеризующееся наличием мономорфной сыпи в виде розово-красных узелков, имеющих рыхлую серебристо-белую чешуйчатую поверхность. Болезнь протекает годами, наблюдается чередование периодов рецидивов и ремиссии.
Как правило, данное заболевание вызывает появление суховатых красных пятен, приподнятых над кожной поверхностью, однако у некоторых больных псориазом людей не отмечается видимых поражений кожи. Эти пятна, называемые псориатическими бляшками, в большинстве случаев впервые образуются на местах, которые подвергаются давлению и трению – ягодицы, поверхность коленных и локтевых сгибов.
Однако располагаться и возникать они могут и на иных участках кожи, включая ладонную поверхность кистей, волосистую часть головы, половые наружные органы, а также подошвенную поверхность стоп. Псориаз — это заболевание хроническое, характеризующееся, как правило, волнообразным течением. У больного могут быть как периоды улучшения и ремиссии (вызванные методами лечебного воздействия или неожиданные), так и периоды обострений или рецидивов (чаще всего спровоцированные неблагоприятными внешними факторами – стрессами, употреблением алкоголя).
Тяжесть заболевания у разных больных, или даже у одного пациента в периоды обострения и ремиссии может варьироваться в широких пределах – от локальных небольших повреждений до полного покрытия тела псориатическими бляшками. Нередко с течением времени наблюдается прогрессирование заболевания (особенно в случае отсутствия лечения), увеличение площади поражения с вовлечением новых участков кожи, обострения учащаются и утяжеляются. У отдельных больных может наблюдаться непрерывное течение болезни без неожиданных ремиссий.
Также часто подвергаются поражению ногти на руках или ногах. Поражение ногтей может происходить при отсутствии поражений кожи и быть изолированным.
Статистика
Распространенность псориаза в мире оценивается около 1-3% населения. Согласно сведениям международной организации «Европсо», в 2010 году на планете было зарегистрировано 125 миллионов больных псориазом. В Европе им страдают до 5 миллионов человек, что сопоставимо с частотой ишемической болезни сердца и сахарного диабета.
Наиболее высокие показатели в странах северной Европы (до 4%), наиболее низкие в африканских и латиноамериканских странах, в Японии (менее 0,5%). В России по неуточненным данным 1-2% населения (около 2,8 млн человек).
Классификация
Как мы уже отметили, псориаз выступает в качестве хронического и рецидивирующего заболевания. Любая из существующих его форм может быть отнесена в один из вариант актуальной для псориаза классификации, в которой имеется распределение на пустулезный или непустулезный псориаз. В целом классификация выглядит следующим образом:
- Пустулезный псориаз
- генерализованный псориаз;
- анулярный псориаз (анулярный пустулёз);
- пальмоплантарный псориаз (псориаз конечностей, пальмомлантарный персистирующий хронический пустулёз, псориаз пустулёзный Барбера);
- хроническая форма персистирующего акродерматита (псориаз подошв и ладоней, псориаз ладонно-подошвенный);
- герпетиформное псориатическое импетиго.
- Непустулёзный псориаз
- вульгарный псориаз или псориаз обыкновенный, простой псориаз (бляшковидный, стабильный псориаз в хронической форме);
- псориатическая эритродермия (псориаз эритродерматический).
Ряд авторов придерживается необходимости дополнения этой классификации, за счет чего к ней могут быть добавлены типы или формы псориаза в следующих вариантах:
- себорейноподобный псориаз (псориаз себореиформный);
- псориаз Напкина;
- псориаз лекарственно-индуцированный;
- «обратимый псориаз» (псориаз кожных складок, сгибательных поверхностей).
Причины возникновения
Врачам так и не удалось составить перечень точных причин появления псориаза. Предлагаю рассмотреть причины в зависимости от характера.
- Вирусная. Вирусы, отрицательно влияющие на работу лимфатических узлов. Крайне проблематично идентифицировать эти микроорганизмы и определить их среду обитания. Примечательно, что кровь больного человека после переливания здоровому пациенту не заражает. Поэтому данную причину появления псориаза принято считать недоказанной.
- Иммунная. Общепризнанная причина. Пусковым механизмом считается генный процесс, в рамках которого нарушается иммунное звено. Инфекционное заболевание, ангина или гайморит, может привести к появлению псориаза.
- Инфекционная. Изначально ученые придерживались мнения, что виной спирохеты, стрептококки и даже эпидермофитоны. Результаты исследований не подтвердили эту теорию. Новые гипотезы указывают на то, что развитие псориаза вызывают инфекционные болезни, в числе которых ангина и грипп.
- Генетическая. Речь идет о передаче по наследству предрасположенности к болезни. Клиническая практика показывает, что с проявлениями чешуйчатого лишая сталкиваются многие, однако, проследить связь с наследственной предрасположенностью удается не всегда.
Предрасполагающие и провоцирующие факторы
Ключевым патологическим проявлением псориаза является избыточное разрастание неполноценных клеток эпидермиса. Поэтому основополагающим моментом в выяснении механизма развития болезни и решении вопроса о том, как лечить псориаз, является установление пусковых факторов. Основные из них:
- Психологические — влияние кратковременных сильных стрессов, а также невыраженных, но длительных по времени или часто повторяющихся отрицательных психологических воздействий, моральная неудовлетворенность, нарушения сна, депрессивные состояния.
- Обменные расстройства в организме, нарушения функции пищеварительных органов, особенно печени и внешнесекреторной функции поджелудочной железы.
- Заболевание или дисфункция желез внутренней секреции (гипоталамуса, щитовидной, паращитовидной и вилочковой желез, эндокринной деятельности поджелудочной железы).
- Нарушения в иммунной системе (аллергичекие реакции и иммунные заболевания).
- Наличие в организме хронических очагов инфекции (тонзиллит, риносинуситы, отиты и др.). Патогенные и условно-патогенные микроорганизмы, особенно золотистый стафилококк, стрептококки и дрожжеподобные грибки, их токсины, клетки кожи, поврежденные этими микроорганизмами, являются мощными антигенами, способными спровоцировать иммунную систему на агрессию против них, измененных и здоровых клеток организма.
- Механические и химические повреждения кожи, длительный прием антибиотиков или глюкокортикоидов по поводу каких-либо заболеваний, гиперинсоляция, курение и злоупотребление алкогольными напитками, острые инфекционные заболевания (респираторно-вирусная инфекция, грипп, ангина и др.).
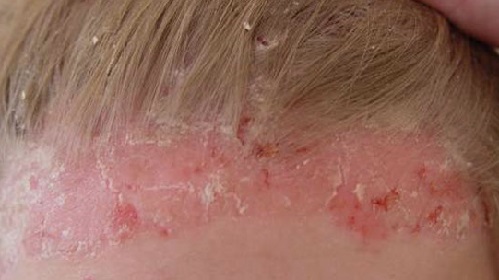
Течение заболевания
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками.
Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10 до 15 % больных с псориазом страдают также псориатическим артритом.
Каковы наиболее распространенные мифы о заболевании?
- Псориаз заразен. Нет, псориаз – хроническое неинфекционное заболевание кожи, которое не передается от человека человеку и не мигрирует с одной части тела на другую. Пациент, страдающий псориазом, может свободно посещать общественные места – бани, сауны, бассейны, пользоваться общими предметами в быту, проходить лечение по поводу недерматологических заболеваний в общих стационарах.
- Климат влияет на заболеваемость и если переехать в теплые страны псориаза не будет. Нет, климат на распространенность псориаза не влияет. В то же время одним из методов его лечения является гелиобальнеотерапия – лечение солнцем и морской водой, однако проживание в регионах с теплым морским климатом не уберегает больных от обострений. Простым примером служит Израиль: там с успехом лечат псориаз на курортах Мертвого моря, но заболеваемость среди населения не ниже, чем среднемировая.
- Псориаз можно предупредить. Факторы, вызывающие обострение, ни сами по себе, ни в разных сочетаниях не являются причиной болезни. Сегодня неизвестно, что служит изначальным толчком к развитию псориаза, а потому принять меры профилактики невозможно. Никаких рецептов, что надо делать, или, напротив, чего не надо делать, чтобы не заболеть псориазом, нет. Увеличить период ремиссии, когда высыпания на коже отсутствуют, можно, избегая действия провоцирующих или ухудшающих течение псориаза факторов, ведя правильный образ жизни и применяя поддерживающую терапию.
- Псориаз можно лечить методами, так называемой, народной медицины. Отношение к таким методам у пациентов должно быть крайне осторожным. С одной стороны, мы знаем, что не существует «излечивающего» от псориаза средства, однако желание во чтобы то ни стало избавиться от болезни толкает пациентов на разные сомнительные поступки (обращение к целителям, знахарям), а это попусту потраченные деньги. С другой стороны, эти «целители» предлагают пациентам в качестве, например, наружных средств «собственные разработки», в которых, как правило, присутствуют гормоны, но в этом случае режим и тем более их дозировка никак не могут быть проконтролированы.
Степень тяжести
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3 % поверхности кожи), средней тяжести (с поражением от 3 до 10 процентов поверхности кожи) и тяжёлый (с вовлечением более 10 процентов поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи.
Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отёчности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Индекс тяжести поражения псориазом (PASI) — наиболее часто используемый инструмент измерения тяжести и активности псориатического процесса. Индекс PASI комбинирует оценку степени выраженности поражений (красноты, зуда, утолщения кожи, отёка, гиперемии, шелушения) с оценкой площади поражения в простую линейную шкалу от 0 (нет кожных проявлений болезни) до 72 (максимально выраженные кожные проявления)[18],[19]. Однако PASI довольно трудно использовать в рутинной клинической практике, вне клинических испытаний лекарств и методов лечения. Это привело к многочисленным попыткам упростить шкалу PASI, чтобы сделать её более пригодной для использования в клинической практике и для самостоятельного отслеживания больными изменений в своём состоянии.
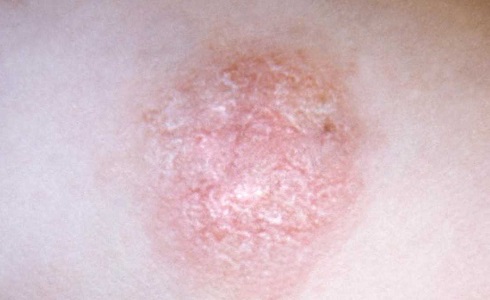
Симптомы псориаза
У больных псориазом вследствие интенсивного роста клеток кожи проявляются плотные участки на кожных покровах, которые имеют белый, красный или серебристый цвет. У здорового человека развитие клеток кожных покровов происходит постепенно, их отшелушивание случается примерно один раз в месяц. Следовательно, новые клетки постепенно передвигаются на место старых клеток в верхний слой кожи.
У больных псориазом развитие новых клеток происходит намного быстрее: они образуются не за несколько недель, а за несколько дней. Соответственно, за это время верхние клетки кожи отмирать не успевают, и в результате имеет место проявление основных симптомов псориаза — наслоения и образования бляшек на коже. Такие бляшки у больных псориазом отличаются по размеру. Их проявление наблюдается на разных частях тела – на коже головы, коленях, кистях рук, локтях, внизу спины. Наиболее часто симптомы псориаза возникают у зрелых людей, однако заболевание может проявиться у детей и подростков.
Первые симптомы псориаза можно отметить в любом возрасте — и у двухмесячного ребенка, и у человека преклонных лет. Однако чаще всего псориаз проявляется у людей в возрасте от двадцати до сорока лет.
Принято выделять три стадии в процессе течения псориаза: прогрессирующую, стационарную, регрессирующую.
На первой, прогрессирующей стадии, папулы имеют более яркий цвет, проявляются их отеки, около папулы заметен выраженный эритематозно-отечный пятнистый бордюр. Папулы могут находиться на грани слияния, объединяясь в большие общие участки либо в бляшки с разными очертаниями. На этой стадии псориаза часто проявляется положительный феномен Кобнера. Для данного состояния характерно появление папул на тех местах, которые ранее были подвержены давлению и трению. В данном случае даже небольшое раздражение коже чревато возникновением папул.
В периоде регресса папулезная инфильтрация исчезает полностью на большом участке поверхности тела больного. Там, где ранее были высыпания, появляются очаги гиперпигментации либо участки вторичной лейкодермы. При этом вокруг псориатических элементов, которые регрессируют, появляется отчетливый бледный бордюр, который называют псевдоатрофическим ободком Воронова.
Раздраженный псориаз
Развивается на фоне активного воздействия на кожный покров при уже имеющемся прогрессирующем псориазе определенных раздражителей, в частности это солнечные лучи или специфические мази, а также другого типа раздражители, воздействующие на бляшки. Бляшки эти, в свою очередь, становятся более выпуклыми по форме, окрас изменяется до вишнево-красного, в рамках окружающей их области формируется гипертермический пояс, за счет которого резкие границы становятся несколько смазанными. Пояс этот вслед за разрешением бляшки приобретает морщинистый вид.
Экссудативный псориаз
Для этой формы псориаза характерна чрезмерная выраженность экссудата при воспалительной реакции, появляется он в рамках прогрессирующего периода течения псориаза. Пробиваясь к поверхности папулы, экссудат обеспечивает насыщение собой скопления чешуек, тем самым, формируя из них образования, внешне напоминающие корки. Эти элементы являются вторичными, определяют их в качестве чешуйко-корок, цвет этих элементов желтоватый. Вслед за их удалением оголению подлежит несколько кровоточащая и мокнущая поверхность. Чешуйко-корки при подсыхании и наслоении нередко образуют массивного типа конгломерат, напоминающий собой устричную раковину (это уже определяется как рупиоидный псориаз).
Каплевидный псориаз
Каплевидный псориаз, симптомы которого проявляются внезапным образом, характеризуется формированием в рамках кожного покрова множественных пятнышек. Преимущественно заболевание диагностируется у пациентов в возрасте от 8 до 16 лет. Нередко в качестве предшествующего каплевидному псориазу фактора выступает стрептококковая инфекция.
Пятнистый псориаз
Данная форма заболевания проявляет себя в форме слабовыраженной инфильтрации (в общем определении инфильтрация – это пропитывание тканей тем или иным веществом) со стороны элементов сыпи. Они, в свою очередь, имеют вид пятен (а не папул). Развивается пятнистый псориаз, как правило, остро, также для него характерна схожесть с токсидермией. В качестве основного приема в дифференциации заболевания применяется определение соответствие течения заболевания со свойственной ему псориатической триадой.
Застарелый псориаз
Данная форма заболевания может быть рассмотрена по части симптоматики в виде выраженной инфильтрации со стороны бляшек, общей их синюшностью, с гиперкератотической или бородавчатой поверхностью. Такого типа очаги излечиваются особенно сложно, причем не исключается их трансформация в будущем в злокачественное опухолевое образование (происходит это нечасто, но исключать этот вариант, к сожалению, не приходится).
Себорейный псориаз
Данная форма псориаза, как можно предположить из ее названия, развивается у больных с уже актуальной для них себореей. Проявляется заболевание с волосистой части головы, в области за ушными раковинами, на груди, в области носогубных складок, в рамках подлопаточной и лопаточной части спины. Появляющиеся псориатические чешуйки подлежат интенсивному пропитыванию кожным салом, за счет чего происходит их слипание и удержание в рамках поверхностей бляшек, что, тем самым, позволяет заболеванию симулировать картину, характерную для себорейной экземы.
Ладонно-подошвенный псориаз
Заболевание может проявляться либо в виде обыкновенных псориатических бляшек и папул, либо в виде гиперкератотических образований, симулирующих омозолелости и мозоли. В некоторых случаях псориаз на руках, симптомы которого отмечаются в этом случае на ладонях (или на ногах – соответственно определению, на подошвах) бывает сплошным, что проявляется в виде повышенного утолщения или ороговения. Для границ такого типа поражения характерна четкость, в более редких случаях эта форма псориаза ограничивается появлением крупнокольцевидного шелушения.
Диагностика
Процесс диагностики псориаза не представляет особых трудностей и основан на изучении характерного внешнего вида кожных покровов больного. Обычно лабораторные анализы или специфические исследования при псориазе не проводятся. Однако в некоторых случаях при прогрессирующем тяжелом псориазе анализ крови все же необходим для выявления воспалительных, аутоиммунных, ревматических процессов.
Также иногда назначается проведение биопсии кожи, чтобы дифференцировать псориаз с другими недугами кожи. Еще один признак псориаза, на который специалист обращает внимание в процессе диагностики, это наличие точечных кровоизлияний и быстрое проявление кровотечения после соскабливания бляшки с кожи.
Как выглядит псориаз: фото в начальной стадии
Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
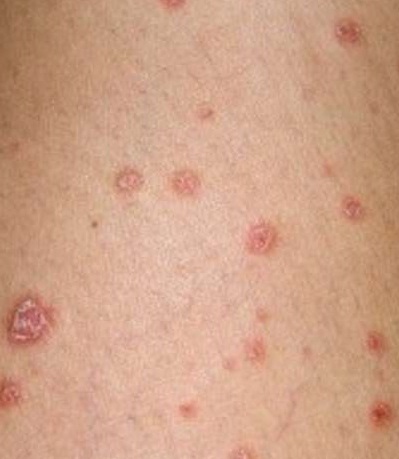
Качество жизни больных псориазом
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания: депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптацией и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции: уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный стресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе, учёбе, социализации больного, устройству личной жизни.
Больные псориазом могут также быть (и нередко бывают) чрезмерно озабочены своим внешним видом, придают этому слишком большое значение (иногда до степени навязчивой фиксации на этом, почти дисморфофобии), страдают от пониженной самооценки, которая связана со страхом общественного неприятия и отторжения или с опасениями не найти сексуального партнёра вследствие проблем внешнего вида. Психологический стресс в сочетании с болью, зудом и иммунопатологическими нарушениями (повышенной продукцией воспалительных цитокинов) может привести к развитию выраженной депрессии, тревожного состояния или социофобии, к значительной социальной изоляции и дезадаптации больного. Следует также отметить, что коморбидность (сочетание) псориаза и депрессии, а также псориаза и социофобии, встречается с повышенной частотой даже у тех больных, которые не испытывают субъективного психологического дискомфорта от наличия псориаза. Вероятно, генетические факторы, влияющие на предрасположенность к псориазу и на предрасположенность к депрессиям, тревожным состояниям, социофобии, во многом перекрываются. Не исключено также, что в патогенезе как псориаза, так и депрессий играют роль общие иммунопатологические и/или эндокринные факторы (так, при депрессиях также обнаруживают повышенные уровни воспалительных цитокинов, повышенную цитотоксическую активность нейроглии).
В опросе Американского национального фонда страдающих псориазом, который проводился в 2008 году и охватил 426 больных псориазом, 71 % больных сообщил, что болезнь является серьёзной проблемой их повседневной жизни. Более половины больных отметили существенную фиксацию на своём внешнем виде (63 %), страх плохо выглядеть или быть отвергнутым окружающими из-за наличия псориаза, чувство неловкости, стыда или стеснения при общении (58 %). Более одной трети пациентов сообщили, что с началом или прогрессированием болезни стали избегать социальной активности и общения с людьми или ограничили поиск партнёров и интимные отношения из-за болезни.
Существует много инструментов для объективного измерения качества жизни больных псориазом и другими дерматологическими заболеваниями. Клинические исследования показывают, что больные псориазом нередко испытывают субъективное снижение качества жизни[16]. В исследовании 2009 года о влиянии псориаза на качество жизни были использованы интервью с дерматологами и опросы пациентов. В этом исследовании было обнаружено, что и в случаях лёгкого, и в случаях тяжёлого течения псориаза наиболее беспокоящим больных симптомом, в наибольшей степени вызывавшим субъективное ухудшение качества жизни, был кожный зуд, на втором месте была боль в суставах у больных с псориатическим артритом. Менее зудящие высыпания или высыпания в отсутствие зуда меньше влияли на самочувствие больных и их субъективную оценку качества жизни.
Лечение псориаза в домашних условиях
Псориаз — заболевание хроническое. Его лечение предполагает использование вначале более щадящих лекарственные средства и методы, а в дальнейшем, опираясь на наблюдения за развитием болезни у пациента, возможно изменение назначения. Цель лечение — положительные результаты, чтобы исчезли кожные высыпания и не появлялись как можно дольше. В некоторых случаях случаев псориаз не требует никакого лечения.
Вопрос, как лечить псориаз в домашних условиях следует разделить на 3 основных категории: внутреннее применение лекарств, преимущественно медикаментов, наружное употребление (мази и т.п.) и физиотерапия. Второстепенные используются чаще в качестве вспомогательных средств терапии псориаза.
Независимо от того, какие способы лечения псориаза избирает дерматолог, максимальный эффект приносит комплексный подход к решению этой проблемы, который предполагает:
- использование наружных средств;
- применение внутрь медикаментов, витаминов, биологически активных добавок;
- подключение физиотерапевтических процедур;
- лечение в санаториях минеральными водами, грязями, пиявками;
- назначение диеты, лечебного голодания.
Назначая лечение врачу необходимо учитывать множество данных о пациенте:
- сложность развития заболевания,
- функцию органов пищеварения,
- нарушения обмена
- сопутствующие заболевания,
- изучаются функции нервной и эндокринной систем,
- воздействия внешней среды,
- наследственность и т. п.
У многих пациентов псориаз протекает почти незаметно, и поражение колеи наблюдается в виде ограниченных очагов. Это так называемые дежурные бляшки, которые расположены всегда в одних и тех же местах. Такие больные не нуждаются в интенсивном лечении, им достаточно соблюдать режим питания, работы и отдыха, не злоупотреблять алкоголем, набраться терпения. В этом случае высока вероятность, что организм сам победит болезнь.
При назначении лекарственных препаратов учитывается эффективность предыдущего лечения и противопоказания по каким-либо лекарствам и методам лечения. Врач дает рекомендации по выбору диеты, лечению на курорте и соблюдению разумного режима на работе и дома. Неукоснительное выполнение всего этого комплекса лечения, работы и отдыха дает значительное улучшение здоровья пациентов. В настоящее время ни одно из имеющихся средств не дает гарантии от рецидива болезни.
Но вовремя начатое комплексное лечение рецидива псориаза позволяет добиться быстрого очищения кожи от сыпи и длительной профилактики ее появления.
Лекарственные препараты
Существует методика, когда сначала пациенту предлагают более щадящие препараты с наименьшим числом побочных эффектов. Если они окажутся не эффективны, их заменяют на более сильнодействующие, и так далее. Даже в том случае, когда лечение подошло пациенту, через некоторое время его меняют. Дело в том, что постепенно организм привыкает к лекарственному средству и его эффект снижается.
Медикаментозное лечение псориаза включает в себя прием различных средств внутрь, применение мазей и других средств.
Пероральным путём принимают:
- антигистаминные средства (Диазолин, Супрастин);
- гепатопротекторы (Эссенциале, Карсил);
- ферменты (Креон, Фестал);
- энетросорбенты (Энтеросгель, Полисорб);
- антибиотики (ряда пенициллинов, макролидов и цефалоспоринов);
- нестероидные противовоспалительные средства (Нурофен, Найз);
- иммуносупрессоры;
- биопрепараты (Алефацепт).
Гормональные препараты применяют при сложных стадиях заболевания. Используют исключительно по назначению врача. В остальных случаях рекомендуется обходиться без них. Так как они вызывают привыкание хотя и приводят к быстрому эффекту, но не на длительный период. Кроме того, гормональные препараты имеют массу побочных эффектов.
Наружная терапия подразумевает нанесение веществ на кожу, так выделяют:
- Ретиноиды – разновидность группы, которые имеют форму мазей. Активно рекомендуются к использованию Радевит, Ретасол, Видестим;
- Крема с основным действующим веществом – солидолом. Широкое распространение имеют Карталин, Цитопсор, Антипсор;
- Нефтяные смеси. Нафталановая мазь, Лостерин, Нефтесан;
- Дегтяные лекарства. Антипсорин, Коллоидин, Антраминовая мазь;
- Препараты кератолитической основы. Белосалик, Локасален;
- Витаминные комплексы D3 на синтетической основе. Псоркутан, Дайвонекс;
- Кортикостероиды. Существует огромное количество препаратов группы.
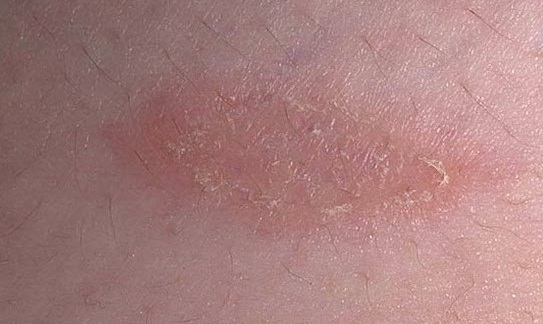
Мази при псориазе
В случае наличия легкой формы данной патологии иногда удается избавиться от ее симптомов посредством одних лишь наружных средств. Фармацевтический рынок просто переполнен такими препаратами. Прямо сейчас Вашему вниманию будут представлены некоторые из них:
- Нафталановая мазь применяется как в стационарной, так и в регрессирующей стадии данной патологии. С ее помощью удается избавиться не только от воспаления кожного покрова, но и от зуда. В борьбе с данным заболеванием назначают пяти либо десяти процентную нафталановую мазь.
- Глюкокортикостероидные средства типа Элокома, Локоида и других дают возможность уменьшить воспалительный процесс, несмотря на это использовать их на протяжении длительного промежутка времени нельзя. Более того, такие средства, а точнее их применение, требует особого внимания со стороны специалистов. Локоид можно приобрести в форме мази, которую необходимо наносить на пораженные участки один – три раза в день.
- Салициловая мазь помогает смягчить роговые чешуйки кожного покрова, а также быстро удалить их. Это дает возможность другим медикаментам лучше и быстрее проникать в эпидермис. Наносится данная мазь очень тонким слоем один — два раза в день. Салициловая кислота входит в состав и таких мазей от псориаза как Акридерм СК и Дипросалик.
- Скин-кап — это шампуни, кремы и аэрозоли, используемые в борьбе с псориазом кожного покрова головы. Шампуни можно использовать трижды в неделю, а вот крема и аэрозоли дважды в сутки.
- Серно-дегтярная мазь пяти и десятипроцентная помогает уменьшить воспалительный процесс кожи, при всем при этом ее ни в коем случае нельзя использовать больным с экссудативной формой данной патологии. Также эту мазь категорически противопоказано наносить на кожный покров лица. В случае псориаза кожи головы можно воспользоваться помощью специального шампуня, в состав которого входит деготь. К примеру, это может быть Фридерм.
- Мази от псориаза с витамином Д, наделены достаточно мощным противовоспалительным действием и помогают сделать терапию данной патологии более эффективной. Одним из таких препаратов является мазь Кальципотриол, которую следует наносить на пораженные участки дважды в сутки.
- Антралин – мазь от псориаза, которой свойственно останавливать деление клеток поверхностных слоев кожного покрова, что в свою очередь уменьшает шелушение. Наносится данная мазь на пораженные участки ровно на шестьдесят минут, после чего ее рекомендуется смыть.
В случае системного лечения необходим постоянный контроль врача-специалиста. Данного рода терапия предусматривает применение различных уколов и таблеток. Вот список некоторых из них:
- Метотракс помогает остановить чрезмерное деление клеток кожного покрова, уменьшает шелушение и воспаление. Данный препарат прописывается пациентам только в очень тяжелых случаях, так как ему свойственно вызывать многочисленные побочные эффекты.
- Ацитретин, Изотретиноин – это медикаменты, используемые при крайне тяжелом патогенезе данной патологии. Их применяют и в случае псориаза ногтей. Продолжительность терапии, а также дозировки устанавливаются лечащим врачом для каждого пациента индивидуально.
- Гомеопатические средства (Псорилом, Псориатен) используются в борьбе с данной патологией, однако не всегда они оказывают должное терапевтическое действие. Псорилом назначают по восемь гранул за тридцать минут до приема пищи трижды в день.
- Циклоспорин – это медикамент, применяемый при тяжелых формах данной патологии, которые не поддаются терапии никакими другими методами.
Фитохимиотерапия
Фитохимиотерапия представляет собой один из методов терапии псориаза, предусматривающий использование ультрафиолетовых лучей. Осуществляется данный метод посредством специальных установок, позволяющих воздействовать ультрафиолетовыми лучами не на всю кожу, а только на ее пораженные участки. Данный метод терапии применяется, как правило, наряду с лекарственным препаратом под названием Метотрексат.
ПУВА-терапия
Это лечебное воздействие длинноволнового ультрафиолетового излучения в сочетании со специальными лекарственными препаратами, которое применяется при наиболее тяжелых формах псориаза, плохо поддающихся другим методам лечения. Эффективность этого метода лечения псориаза усиливается приемом внутрь за 2 часа до облучения лекарственных препаратов: псоралена, аммифурина или метоксипсорагена, является наименее токсичным из этой группы лекарственных средств. Окончательный выбор остается за лечащим врачом. Особенностью ПУВА-терапии как метода лечения заключается в том, что после выздоровления, то есть очищения кожного покрова, необходимо постоянное поддерживающее лечение, чтобы сохранить период ремиссии. Таким образом, период лечения длится от 350 до 700 дней. Этот метод лечения благодаря своей простоте и невысокой вероятности осложнений пользуется популярностью во всем мире и дает хорошие результаты на долгое время.
Назначают в среднем до 25 облучений в щадящем режиме. В такой режим входит летний перерыв, в первый год проводится до двух курсов и т. п. по рекомендации врача. Рецидивы могут возникнуть после заболеваний гриппом, ОРВИ или ангины, а в редких случаях — после нервных потрясений.
Под действием ПУВА-терапии возможно развитие побочных явлений: сухость кожи, тошнота, миозиты, гастрит и др. Больным, имеющим сопутствующие заболевания почек, печени, сахарный диабет, и беременным применение ПУВА-терапии противопоказано. Если пациенты чувствительны к солнечным лучам или раньше принимали препараты мышьяка, врач также не назначит этого лечения, так как при наличии противопоказаний заболевание может перейти из рецидивирующей формы в постоянную и даже летнюю форму псориаза. Это означает, что таким пациентам нельзя ездить даже на курорты в летний период.
В настоящее время для лечения артропатической, наиболее тяжелой формы псориаза стали применять лазерное излучение в сочетании с воздействием постоянного магнитного поля. Такое лечение не дает побочных эффектов, не имеет противопоказаний и является одним из самых перспективных направлений в лечении не только псориаза, но и других кожных заболеваний.
Инновационные методики лечения — новое в лечении псориаза
- Хирургическое лечение псориаза
Давно доказано, что при диагнозе псориаз кожи лечение только наружными препаратами не дает желаемого результата. Российским хирургом В. Мартыновым вот уже несколько лет проводится уникальная операция по хирургическому восстановлению клапана тонкой кишки, защищающего этот отдел кишечника от патогенных бактерий. После проведенной операции усиливаются защитные возможности иммунитета, оздоравливается кожа и наблюдается длительная ремиссия.
- Использование узкополосной УФБ-терапии с длинной волны 311 нм
В последнее время практикуется использование данного метода, как монотерапии. В сравнении с другими УФ-воздействиями, данный метод имеет минимальные побочные эффекты, хорошо переносится и является методикой короткого действия – несколько минут за 1 процедуру, курс лечения – 2,5 месяца. За такой короткий срок наступает видимое клиническое улучшение и длительная ремиссия до 2 лет.
- Применение мази Vectical
Данная лечебная мазь американского производства содержит кальцитриол и может применяться даже на чувствительных областях кожи длительное время. Наилучший результат оказывает при лечении легких форм патологии.
Диета при псориазе
Больные псориазом просто обязаны соблюдать диету и придерживаться основным принципам правильного питания. Главная задача диеты – поддержание в норме кислотно-щелочного баланса. Но важно подметить, что щелочной фон организма должен немного преобладать над кислотным.
Естественно, баланс организма зависит от тех продуктов, которые потребляют ежедневно больные псориазом. Важно знать каждому человеку, страдающему данным недугом, — 70% дневного рациона должно приходиться на продукты, образующие в организме щелочь. На кислотообразующие — не более 30%. Проще сказать можно так: продукты, вырабатывающие щелочь, необходимо употреблять в 4 раза больше, чем кислотообразующих.
Список продуктов образующих щелочь в организме:
- Любые овощи, за исключением ревеня, тыквы и брюссельской капусты. Важно помнить, что картофель, перец, баклажаны и томаты – категорически запрещены.
- Не стоит исключать фрукты. Главное не употреблять чернослив, клюкву, смородину и чернику. Стоит заметить, что бананы, дыню и яблоки нельзя употреблять одновременно с другими продуктами.
- Обязательно нужно пить свежие овощные соки из моркови, свеклы, петрушки, сельдерея и шпината.
- Можно ежедневно употреблять фруктовые соки из винограда, ананаса, груши, апельсина, папайи и грейпфрута, манго, лимона и абрикоса. Важно добавлять в пищу лецитин и сок лимона.
Список продуктов, которые употреблять в пищу больным псориазом запрещено (образуют кислоту):
- Следует исключить полностью или сократить до минимума потребление продуктов, содержащих крахмал, жиры, сахар и масла. Как правило, к ним относятся следующие продукты: картофель, бобы, сливки, сыр, зерновые, мясо, сушеный горох. Несбалансированное ежедневное потребление данных продуктов неизбежно приводит к инициации кислотных реакций в крови. Результат – ухудшение самочувствия.
- Важно правильно сбалансировать пищу. Существует ряд продуктов, употребление которых одновременно, запрещено. Например, мясные провианты с продуктами, которые содержат большое количество сахаров, а также не следует совмещать сладости и крахмал.
- Важно ограничить употребление сахара. Консерванты, уксус, красители и различные пищевые добавки – следует как можно меньше включать в рацион.
- Главный пункт – необходимо полностью исключить потребление алкоголя и алкогольсодержащих напитков.
Каждый больной псориазом должен помнить, что правильно питаться – это важное условие при лечении данного недуга. Обязательно нужно жарение заменить тушением или варением. Необходимо употреблять продукты, которые подвержены щадящей обработке. Про жареную и жирную пищу следует забыть.
Меню на неделю при псориазе
Рассмотрим примерное меню на неделю, которое рекомендуется при обострениях, рецидивах и для профилактики в опасные периоды.
1- й день:
- Завтрак: салат из свежей капусты, кусочек цельнозернового хлеба, зеленый чай.
- Второй завтрак: 2 яйца, сваренных вкрутую, тост, компот из сухофруктов.
- Обед: суп из цветной капусты, цельнозерновой хлеб, на второе — гречневая каша с грибами или овощами, зеленый чай.
- Ужин: немного несладкого творога со сметаной, кефир.
2- й день:
- Завтрак: салат из огурцов и помидоров, яблоко, зеленый чай.
- Второй завтрак: кусочек черного хлеба с маслом, 1
- яйцо, сваренное вкрутую, зеленый чай.
- Обед: щи без мяса, кусочек черного хлеба, зеленый чай. Ужин: яблоко, стакан ряженки.
3- й день:
- Завтрак: фруктовый салат, заправленный йогуртом, компот из крыжовника.
- Второй завтрак: овощной салат, кусочек цельнозернового хлеба, зеленый чай.
- Обед: отварная рыба (судак, сом) с минимальным количеством соли, кусочек цельнозернового хлеба, компот из крыжовника.
- Ужин: вчерашняя булочка, компот из крыжовника.
4- й день:
- Завтрак: салат из огурцов и яиц со сметаной, тост из цельнозернового хлеба, яблочный сок.
- Второй завтрак: 2 банана, 1 стакан ряженки или кефира.
- Обед: чашка бульона, кусочек отварного мяса, салат из огурцов и помидоров.
- Ужин: кусочек цельнозернового хлеба с маслом, стакан кефира.
5- й день:
- Завтрак: салат из моркови, тост из цельнозернового хлеба, зеленый чай.
- Второй завтрак: отварная рыба (не красная).
- Обед: уха из речной рыбы, кусочек цельнозернового хлеба, зеленый чай.
- Ужин: вчерашняя булочка, стакан кефира.
6- й день:
- Завтрак: овсяная каша на воде, кусочек хлеба с отрубями, зеленый чай.
- Второй завтрак: творог с фруктами (бананами, яблоком, абрикосами), кефир.
- Обед: гороховый суп без мяса, кусочек хлеба (любого), яблоко.
- Ужин: стакан кефира.
7- й день:
- Завтрак: гречневая каша с молоком, кефир. Второй завтрак: бутерброд с маслом и кусочком отварного мяса, яблочный сок.
- Обед: суп с фрикадельками, зеленый чай. Ужин: 2 яблока.
Правильное питание поможет избежать частых рецидивов. Для подбора индивидуальной диеты необходимо обратиться к диетологам.
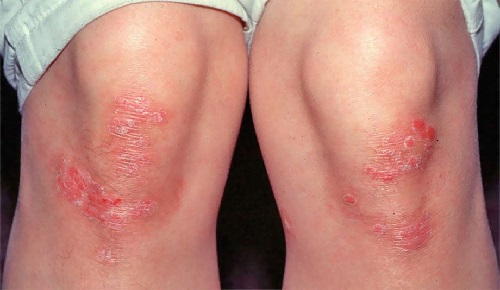
Народные методы лечения заболевания
Очищение организма при псориазе нередко осуществляется с помощью народных средств. С этими целями используют различные продукты природного происхождения, а также травы. Итак, как лечить псориаз, используя народные методы разберемся далее в статье.
Все методы лечения условно можно разделить на лекарства для внутреннего приема, а также средства для наружного нанесения.
Рецепты лекарств для применения перорально
Для очищения кожи и устранения основных симптомов псориаза рекомендуются следующие рецепты:
- Использование семян льна. Для приготовления средства столовую ложку семян заливают стаканом крутого кипятка и тщательно перемешивают. Настоятся средство должно не менее 12 часов. Лучше оставить лекарство на ночь. Принимают настой утром натощак.
- Лавровый отвар. Хорошее действие оказывает отвар лаврового листа. Для этого в литр кипятка добавляют 10-15 средних листочков и дают средству покипеть 15-20 минут на медленном огне. В конце отвар процедить и остудить. Принимать по 1 ст. л. трижды в сутки на протяжении 20-30 дней.
- Семена укропа. Семена растения в количестве 2 ст. л. заливают стаканом кипятка и настаивают 2-3 часа. После лекарство нужно процедить и принимать по половине стакана 2-3 раза в сутки.
- Настойка из травы чистотела. Чистотел можно приобрести в аптеке. Для приготовления средства 2 ст. л. травы заливают 500 г спирта и оставляют в темном помещении на 10-12 суток. После средство необходимо процедить и принимать по 20 г трижды в сутки.
Средства для наружного применения
Для избавления от бляшек и очищения кожи применяют следующие рецепты:
- Обработка очагов поражения льняным маслом. Наносить масло можно 5-6 раз в сутки.
- Мазь на основе дегтя и прополиса. Для приготовления необходимо взять 50 г дегтя и 30 г прополиса. Продукты нужно подогреть на водяной бане и тщательно перемешать. После остывания мазь наносить на бляшки 3-4 раза в сутки.
- Очень хорошо очищает кожу рыбий жир в чистом виде. Его наносят на пораженные участки тонким слоем и оставляют на 30-40 минут.
- Яичная мазь. Для ее приготовления нужно взять 2 куриных яйца и хорошо взбить. После добавить ложку кунжутного или облепихового масла и 40 г уксуса. Мазь наносят на бляшки 3-4 раза на протяжении дня.
Очень важно во время лечения заболевания соблюдать диету и другие необходимые профилактические правила. Профилактика и лечение с помощью правильно подобранных средств поможет вам избавиться от патологии на длительный период.
Лечение псориаза: курортотеропия
В регрессирующих стадиях псориаза назначают курортотерапию.
- Наиболее эффективна гелиотерапия в стационарной и регрессирующей стадиях псориаза. Противопоказан этот вид лечения при летней форме псориаза, когда кожа очень чувствительна к солнечным лучам. Гелиотерапия — это лечение солнечными лучами, среди которых наиболее эффективны ультрафиолетовые лучи.
- Климатотерапия — это использование климатических факторов, естественных биостимуляторов организма в лечебных целях.
- Аэротерапия — это назначаемое и регулируемое врачом пребывание, сон на свежем воздухе, воздушные ванны.
- Талассотерапия — один из самых популярных в последние годы методов лечения, часто используемый в чисто косметических целях. Талассотерапия, в отличие от общепринятого представления, включает целый комплекс процедур — морские купания, обтирания морской водой, обертывания с морскими водорослями.
- Водолечение, или гидротерапия, может включать как собственно гидротерапию (лечение пресной водой), так и бальнеотерапию. Вода при этой методике применяется либо наружно, либо внутрь. Наружное водолечение — это различные ванны, внутреннее — соблюдение особого питьевого режима. Водолечение назначают не всем, противопоказаниями к общим ваннам являются: злокачественные новообразования, туберкулез легких, сердечно-сосудистая недостаточность, атеросклероз, гипертония, тяжелые формы стенокардии, сахарный диабет, эпилепсия, вторая половина беременности и др.
- Бальнеотерапия — это метод курортного лечения с использованием природных или искусственных минеральных вод. Больным псориазом назначают преимущественно газовые: углекислые, кислородные, азотные, жемчужные, и собственно минеральные ванны: сульфидные, радоновые, хлоридные, натриевые, кремнистые, йодо-бромные, рапные и др.
- Рекомендуются минеральные ванны. Углекислые ванны рекомендуются при псориазе в сочетании с заболеваниями сердечно-сосудистой системы. Кислородные ванны, стабилизируют окислительно-восстановительные процессы, нормализуют артериальное давление. Сульфидные (или сероводородные) оказывают выраженное противовоспалительное, рассасывающее, трофическое действие. Противопоказаниями к ним являются болезни почек, гепатиты, циррозы печени. Радоновые ванны оказывают седативное действие, а также дают противовоспалительный эффект. Противопоказания: беременность, доброкачественные опухоли, системные заболевания крови. Рапные ванны — это ванны с использованием рапы — сильно концентрированной минеральной воды озер и лиманов с добавлением биологически активных веществ и микроорганизмов. Эти ванны улучшают состояние нервной системы, кожи, повышают иммунитет.
- Теплолечение — методика курортотерапии, включающая грязе-, парафино-, озокерито — и глинолечение, псаммо— и нафталанотерапию и другие методы.
- Грязелечение (пелоидотерапия) — одна из самых эффективных методик, суть которой заключается в проведении наружных процедур с использованием различных целебных грязей, торфа, сапропелей. Активными веществами грязей являются газы, микроэлементы, кислоты и многое другое. Лечебные грязи способствуют очищению от кислот, щелочей, солей, продуктов обмена веществ. Грязелечение при псориазе оказывает противовоспалительное, рассасывающее, обезболивающее действие; целебные грязи применяются в виде местных теплых или горячих аппликаций на пораженные участки кожи на 10-30 минут.
- При псориатическом артрите особенно рекомендованы озокерито лечение и парафинотерапия, которые также Применимы для лечения застарелых бляшек на коже.
- При псориазе в стационарной стадии без проявлений эритродермии и весенне-летних с сульфидными водами; радоновыми водами; термальными кремнистыми водами; лечением рапой; лечебными грязями.
В последнее время огромной популярностью у больных псориазом пользуются курорты на Мертвом море.
Профилактика
Специфической профилактики псориаза не существует, но после дебюта заболевания, необходимо принимать седативные препараты, проводить курсы витаминотерапии и коррекцию заболеваний, которые провоцируют рецидивы.
Какой прогноз?
Прогноз условно неблагоприятный, так как псориаз является хроническим заболеванием которое нельзя полностью вылечить. Он медленно прогрессирует, при этом своевременное и адекватное лечение лишь повышает качество жизни, но не устраняет само заболевание.
В периоды обострения наблюдается утрата трудоспособности. При отсутствии адекватной медицинской помощи может привести к инвалидности.https://www.youtube.com/watch?v=dggXW-kgAuw
Очаговый дерматит причины лечение
Очаговый дерматит
› Дерматит
13.02.2020
Если у вас экзема, то мы рекомендуем купить книгу “Свобода от экземы”. Следуя трем простым шагам, Вы сможете навсегда вылечить экзему и вернуть себе здоровую и чистую кожу. Также можете задать вопросы на форуме
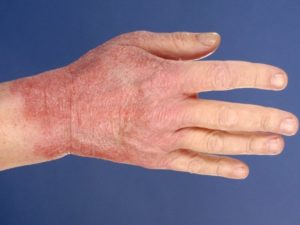
Одним из тяжелых заболеваний кожи, доставляющим огромный дискомфорт человеку является очаговый нейродермит, или очаговый дерматит. Это заболевание не только вызывает косметические неудобства, но и наносит системный вред организму.
Очаговый дерматит — это хроническое заболевание кожи, характеризующееся воспалением, со склонностью к рецидивам, проявляющееся папулезными высыпаниями, интенсивным зудом и выраженной лизенификацией.
Очаговый дерматит может возникать под влиянием нескольких факторов. Например аллергической реакции, нарушения функции нервной системы, нарушения обмена веществ, нарушения в работе желез внутренней секреции. также он может быть вызван неблагоприятной экологией.
Болезнь проявляется в кожном зуде, который может быть очень сильным и лишать больного покоя, нарушать работоспособность и сон, в результате появляется замкнутость и раздражительность.
На зудящих участках кожи появляется эритема, экскориации, лихенизации и папулы. Характерными являются папулы размером с небольшую горошину, сплющенной, полушаровидной формы, бледноватые, слегка блестящие при боковом освещении.
При ощупывании папулы сухие, плотные, гладкие, покрыты тонкими чешуйками.
Очаговый дерматит имеет три зоны локализации. Центральная зона — в нее входят отдельные папулы, которые образуют бляшки разного размера, приподнимающиеся над кожей, округлой формы, серовато-желтого, беловато-желтого или серовато-розового оттенка. Бляшки со временем сливаются в сплошные инфильтрованные участки. Такие бляшки на ощупь жесткие, сухие, шероховатые.
Средняя зона состоит из отдельных недавно появившихся папул со всеми характерными признаками.
Периферия бляшек покрыта небольшим количеством новых отдельных папул. Эта периферическая зона характеризуется слегка утолщенной, сухой и пигментированной кожей. При очаговом дерматите не возникает мокнутия.
Локализация очагового дерматита: сгибы коленных и локтевых суставов. Боковая и задняя поверхность шеи. Промежность и наружные половые органы, внутренняя поверхность бедер.
Возникновению дерматита в области гениталий и заднего прохода нередко предшествуют трещины прямой кишки, геморрой, воспаление предстательной железы, глистная инвазия и т. п. Очаги поражения могут быть множественными и одиночными, часто располагаются симметрично. Лечение.
Фотолечение — позволяет безопасно и эффективно лечить дерматит у больных разного возраста и с разной локализацией болезни. При необходимости дополнительно подбирается курс препаратов.
При лечении важно придерживаться схемы лечения:
- гипоаллергенная диета;
- лечение нарушений пищеварительного тракта (устранение дисбактериоза, ферментотерапия);
- лечение очагов хронической инфекции (лечение кариеса, хронического тонзиллита и пр.)
- прием антигистаминных препаратов (супрастин, зодак, тавегил, кларитин и пр.);
- прием психотропных препаратов (этапиразин, амитриптилин и др. в зависимости от тяжести психопатологического симптома);
- прием седативных препаратов (препараты пустырника, валерианы и пр.);
- прием витаминов А и Е.
При осложнениях дерматита и появлении эритродермии возможно применение кортикостероидов парентерально (например дипроспан). Также хороший эффект наблюдается от сорбционно-дезинтоксикационной терапии (раствор гемодеза внутривенно).
Для профилактики дерматита важно соблюдать диету, лечить сопутствующие заболевания, соблюдать рациональный режим отдыха и труда, регулярно наблюдаться у врача. Также важно избегать стрессов.
Первые проявления очагового дерматита и особенности его лечения
Воспалительный процесс в кожных покровах принято называть дерматитом. Причины этого недуга могут быть разными, поэтому не существует и лечения, которое помогало бы при всех видах дерматита. Терапия назначается с учетом причин, спровоцировавших болезнь, а также проявлений заболевания. Если поражение кожи имеет ограниченные границы, то речь идет об очаговом дерматите.
Дерматит – это целая группа заболеваний, для которых характерно развитие воспалительного процесса в коже. Поражаться могут разные участки кожи.
Так, очаговым дерматитом принято называть заболевание, при котором изменению подвержен небольшой участок кожи.
Если же области поражения большие или участки расположены на разных участках тела, то речь идет уже о более тяжелой форме – генерализованном дерматите.
Читать еще: Дерматит на губах
Причины
Вызвать воспалительную реакцию кожи могут различные причины. Чаще всего, это:
Читать еще: Лекарственная токсидермия
- Атопический аллергический дерматит.
- Сахарный диабет.
- Заболевания почек и печени.
- Нарушения функций головного мозга.
- Органические повреждения головного мозга.
- Нарушения функций сальных и потовых желез.
- Аллергические реакции на раздражители (шерсть животных, чешую насекомых, глисты).
Причины локального зуда:
- Укусы насекомых.
- Начальные стадии атопического аллергического дерматита.
- Контактные формы дерматита.
В любом случае, в независимости от типа зудящего дерматита следует учитывать, что дерматит может появиться в результате:
- Нарушения правил личной гигиены.
- Приема лекарств, которые обладают побочным эффектом в виде зудящего дерматита.
- Стресса.
Симптомы
Название заболевания – зудящий дерматит, значит, оно характеризуется появлением сильного зуда. Больной начинает расчесывать кожу, что приводит к образованию ран.
Иногда зудящий дерматит может протекать совместно с вторичной инфекцией, тогда симптомы бывают гораздо тяжелее.
Поэтому при первых появлениях на коже каких-либо пятен или других признаков дерматита следует незамедлительно обращаться за помощью к врачу.
Симптомы зудящего дерматита:
- Сильный зуд и жжение на некоторых участках кожи.
- Появление на коже пузырьков, которые через некоторое время лопаются.
- Образование гнойников и корочек после того как пузырьки лопнули.
- Низкая чувствительной пораженной кожи, ее становится больно задевать.
- Общая слабость, быстрая утомляемость.
- Повышение температуры.
Место локализации
Локализация местного дерматита:
- Подвижные части тела.
- Участки с нежной кожей.
- Открытые части тела.
Если местный зуд развивается на фоне венерических, гинекологических и андрологических заболеваний, то он может располагаться в районе:
- Ног, бедер, ягодиц и промежностей.
- Заднего прохода.
- Половых органов.
Читать еще: Пузырчатый дерматит фото
Ниже представлены фото:
Лечение
Врач назначает лечение после тщательного осмотра и подобного опроса пациента, в ходе которых он выясняет длительность зуда, хронологию появления и наличие сопутствующих симптомов. После этого может понадобиться прохождение дополнительных диагностических процедур.
К таким процедурам можно отнести:
- Кожные пробы – анализ на выявление аллергенов. Для этого врач наносит аллерген на небольшую ранку и следит за реакцией организма. Если в результате аллерген не обнаружен, назначают внутрикожную пробу. Небольшую дозу аллергена вводят под кожу больного, после чего на коже в области укола должны появиться жжение и зуд, которые пропадут через несколько часов.
Существует еще один вариант кожных проб – это накожные пробы. В этом случае врач приклеивает на кожу салфетку с аллергеном, оценивает результат через пару дней.
Если это число выше нормы, значит, в организме присутствует аллергия. Наличие аллергической реакции можно проверить по исследованию иммунограммы. Для этого кровь сдается на титр Ige, повышенное значение показателя говорит о наличии аллергии.
Зудящий дерматит, как и любое другое заболевание, необходимо лечить комплексом мероприятий, состоящих из:
- медикаментозного и физиотерапевтического лечения;
- непосредственного воздействия на пораженные участки кожи;
- соблюдения диеты и правил личной гигиены.
Любое лечение следует начинать с выявления причин заболевания и их устранения. Для этого необходима системная и местная терапия.
Не стоит заниматься самолечением, только опытный врач способен подобрать правильную методику лечения и помочь справиться с заболеванием как можно легче и быстрее.
Существует несколько способов лечения зудящего дерматита:
- Прием антигистаминных препаратов обязательно назначается врачом.
- Лечение гормональными средствами необходимо только в тяжелых случаях.
- Прием витаминов может быть назначен в качестве дополнительного лечения.
- Обработка кожи различными мазями и кремами, которые индивидуально подбираются для каждого пациента.
- Диета прописывается в любом случае в независимости от тяжести заболевания.
Препараты
- Антигистаминные средства подавляют воздействие гистаминов, являющихся главными провокаторами воспалительного процесса. В современной медицине можно подобрать антигистаминные препараты на любой возраст и с учетом прочих индивидуальных показателей. К наиболее часто назначаемым антигистаминным препаратам относятся Фексофенадин, Левоцетиризин и Дезлоратадин.
Диета
Диета при зудящем дерматите подбирается индивидуально, но существуют общие требования, которых необходимо придерживаться во время его лечения.
- Варить каши на воде.
- Употреблять нежирное мясо (индейка, отварная говядина, кролик).
- Использовать растительное масло вместо сливочного.
- Отдавать предпочтение зеленым фруктам, грушам и сливам.
- Употреблять как можно больше овощей.
- Молочные продукты заменить на кисломолочные.
Исключить из рациона:
- Аллергичные продукты (апельсины, орехи, мед, сладости).
- Сою.
- Кофе и какао.
- Красные и экзотические фрукты.
- Красную рыбу.
- Грибы.
- Консервы.
Наряду с традиционной медициной можно применять для лечения дерматита народные средства. К ним относятся различные:
Зудящий дерматит могут вызывать различные причины, поэтому при первых появлениях зуда на коже следует обращаться к дерматологу. После проведения диагностики врач назначит индивидуальное лечение. Оно может проходить легко и быстро при острых формах зудящего дерматита, а вот при переходе заболевания в хроническую форму, пациенту придется полечиться гораздо больше времени.
Комплексная терапия и соблюдение всех указаний дерматолога может обеспечить положительный результат лечения.
по теме
Предлагаем посмотреть видео о зудящем дерматите:
Очаговый дерматит Ссылка на основную публикацию
Источник: //jota.su/dermatit/ochagovyj-dermatit.html
Первые проявления очагового дерматита и особенности его лечения
Воспалительный процесс в кожных покровах принято называть дерматитом. Причины этого недуга могут быть разными, поэтому не существует и лечения, которое помогало бы при всех видах дерматита. Терапия назначается с учетом причин, спровоцировавших болезнь, а также проявлений заболевания. Если поражение кожи имеет ограниченные границы, то речь идет об очаговом дерматите.
Дерматит – это целая группа заболеваний, для которых характерно развитие воспалительного процесса в коже. Поражаться могут разные участки кожи.
Так, очаговым дерматитом принято называть заболевание, при котором изменению подвержен небольшой участок кожи.
Если же области поражения большие или участки расположены на разных участках тела, то речь идет уже о более тяжелой форме – генерализованном дерматите.
Проявления
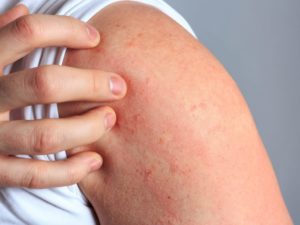
Проявления дерматита схожи, независимо от причин, вызвавших воспаление. При очаговом дерматите признаки отмечаются на одном ограниченном участке коже. Основные симптомы:
- Зуд. Интенсивность зуда бывает разной, от сильно выраженного до слабого;
- Покраснение. Участок поражения, как правило, имеет нечеткие границы.
- Отек. Место поражения может быть слегка припухлым.
- Сыпь. Характер сыпи зависит от вида дерматита. Это могут быть мелкие узелки, папулы или пузырьки, наполненные жидкостью.
- Шелушение. При сухом типе дерматита кожа отшелушивается мелкими или крупными чешуйками.
- Эксудация. Образование уплотненных мокнущих поверхностей.
- Растрескивание. На пораженной поверхности появляются трещинки.
Разновидности
Образование одиночных очагов поражения возможно при разных типах дерматитов.
Контактный
Одна из форм аллергической природы. Воспаление возникает после контакта с определенным веществом и строго на участке, с которым это вещество контактировало. Вызвать воспалительную реакцию кожи могут контакты с:
- химическими веществами;
- соком и пыльцой растений;
- косметическими веществами;
- УФ лучами и пр.
Совет! Основным отличием этого типа заболевания является то, что воспалительная реакция развивается сразу же после контакта без инкубационного периода.
Пеленочный
Это заболевание развивается у младенцев и лежачих больных, вынужденных носить памперсы. Воспаление развивается из-за контакта кожи с мочой и фекалиями, а также из-за повышенной влажности и отсутствия нормального воздухообмена. Для этого типа заболевания характерна очаговая расположенность. Области воспаления находятся на коже паха.
Сухой
Этот тип заболевания локализуется исключительно на коже стоп. Диагностируется, в основном, у пациентов пожилого возраста, обостряется в холодный период года. Кожа на стопах становится чрезвычайно сухой, на ней появляются болезненные трещины. Отмечается появление покраснения и зуда.
Пероральный
Заболевание чаще поражает людей молодого возраста. Проявляется заболевание появлением очагов воспаления в области рта. Причины развития перорального дерматита до сих пор изучены не до конца. Воспаление может провоцировать:
- прием оральных контрацептивов;
- применение паст для чистки зубов с содержанием фтора;
- использование косметики, вызывающих аллергию.
Ушной
Очаги воспаления при этом типе дерматита расположены в ушных раковинах. Причиной этого заболевания, чаще всего, является грибковая инфекция, а также травмирование кожи при неправильном уходе.
Диагностика
Поскольку дерматиты вызывают разные причины, очень важно выявить, что именно спровоцировало воспаление. Только в этом случае, возможно назначить адекватное лечение.
Поэтому проводится ряд анализов. В частности, берётся соскоб с области поражения, чтобы выявить или исключить наличие инфекции. При аллергической природе заболевания необходимо определить факторы, вызывающие неадекватную реакцию организма.
Профилактика
Профилактика дерматитов заключается в укреплении иммунитета, рациональном питании и соблюдении санитарно-гигиенических норм. При контактных дерматитах важно исключать взаимодействие с веществом, которое провоцирует воспаление. Если аллерген все же попал на кожу, то нужно сразу же смыть его большим количеством воды и нанести на место контакта Фенистил-гель.
Нужно стараться избегать стрессовых ситуаций, если предстоит ответственное мероприятие, во время которого сложно избежать волнения, следует заранее начать прием легких седативных средств.
При хронических дерматитах для продления периодов ремиссии рекомендуется посещение курортов дерматологического профиля. В лечебно-профилактические курсы включено лечение грязями, минеральными водами и другие полезные процедуры.
Итак, очаговым называется дерматит, при котором воспалительный процесс охватывает небольшой ограниченный участок кожи. Причины этого заболевания могут быть разными, поэтому не стоит пытаться лечиться самостоятельно, нужно обратиться к дерматологу и пройти курс лечения, назначенный специалистом.
Источник: //moidermatolog.ru/dermatit/ochagovyj-dermatit.html
Дерматит — в поисках причин возникновения и эффективного лечение (64 фото + видео)
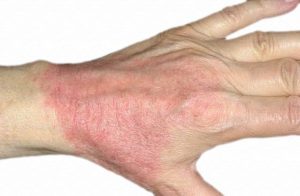
Дерматит – воспалительный процесс, поражающий кожный покров. Болезнь проявляет активное действие после сильного стресса или же передалась по наследству. Лечение проходит индивидуально в зависимости от симптомов и патологии.
Признаки дерматита
- Наследственная экзема, которая передалась от одного из родителей.
- Развитие болезни через низкий иммунитет.
- Физические заболевания, например душевное беспокойство или не подходящие условия проживания.
- Недавно пережитая инфекция, может спровоцировать воспаления кожи.
Могут быть и другие признаки, когда на организм влияют разного рода факторы:
- стрессовые ситуации;
- контакт кожи с аллергенами, например продуктами, шерстью животных или пыльцой растений;
- длительное пребывание на солнце;
- моющие средства или стиральный порошок;
- укусы жуков, комаров и т. д.
Как проявляется дерматит на кожном покрове
Патологии на коже в большинстве случаев вызваны разными реакциями, как аллергическими, так и воспалительными. Дерматит может быть вызван через хроническое течение и сезонное обострение.
Проявления недуга во всех случаях одинаковые, давайте разберем симптомы дерматита.
- Кожный покров зудит.
- Покраснения на коже могут немного набухнуть – это свидетельствует об остром проявлении болезни.
- Дерматит на лице показывает себя в виде высыпаний, страдает также покров в паховой области, голова и бока тела.
- Неправильная работа сальных желез вызывает шелушение.
- Краснеют веки или чешутся глаза то тогда – это глазной дерматит.
Далее можете ознакомиться с фото дерматита, чтобы иметь хоть какое-то понятие о болезни.
Виды дерматита
Разновидности дерматита зависят от симптомов и лечения.
Атопическая экзема
Данным заболеванием заразится не возможно, оно появляется в связи с наследственными генами или организм не справляется с аллергенами. Болезнь затяжная и трудно лечится.
Если дерматит наследственный, то первые признаки дадут о себе знать до 5 лет.
Проявления аллергического дерматита
Название говорит само за себя, экзема поражает кожный покров после связи с аллергенами. Это могут быть косметические средства, лекарственные препараты, ацетон, кислоты и многое другое.
Сначала кожа краснеет, далее появляются пузырьки, которые через время лопаются и образуются чешуйки на покрове.
Контактная экзема
Данная форма заболевания относится к аллергическому дерматиту. Воспалительная реакция может быть вызвана УФ-лучами, после рентгена, высокими и низкими температурными показателями.
Отличается болезнь тем, что не имеет инкубационного периода.
Себорейный дерматит
В результате неправильной работы сальных желез или после воздействия микроорганизмов, появляется себорейный дерматит, который еще называется грибковый. Заболевание не предается после контакта со здоровыми людьми.
Активность патологии объясняется пережитыми стрессами, нарушениями иммунитета, поражением нервной системы.
Пеленочное воспаление кожного покрова
Новорожденный малыш наиболее уязвим, ведь в подгузнике и пеленке повышенная влажность, воздух туда практически не попадает, и кожа начинает воспаляться через мочевую кислоту.
Разобраться во всей этой информацией помогут виды дерматита фото и лечение.
Как вылечить дерматит
При лечении нужно отталкиваться от симптомов заболевания. Правильное лечение восстановить кожу и приведет ее в порядок.
Дерматит у детей
Медикаментозным методом устраняется связь с аллергенами. Побороть экземы помогут специальные шампуни, крема, в составе которых находится декспантенол.
Повышайте детский иммунитет, пересмотрев каждодневный рацион питания, добавьте в него побольше витаминных продуктов.
Дерматит у взрослых
Лечение дерматита у взрослых проводится традиционно. После проявления болезни обязательно соблюдайте правила личной гигиены. Посетите врача, он назначит курс терапии для снятия воспалительных процессов.
Дерматит у взрослых
Если дерматит в острой форме, то к антигистаминным препаратам добавляют гормональные средства. В нашей статье Вы увидите дерматит на фото и лечение у взрослых.
Постарайтесь не заниматься самолечением, обратитесь за помощью к специалисту, сдайте анализы и пройдите курс лечения.
Фото клинической картины дерматита
Источник: //fashionhot.ru/dermatit/
Очаговый дерматит | НетАллергии!
Воспалительный процесс в кожных покровах принято называть дерматитом. Причины этого недуга могут быть разными, поэтому не существует и лечения, которое помогало бы при всех видах дерматита. Терапия назначается с учетом причин, спровоцировавших болезнь, а также проявлений заболевания. Если поражение кожи имеет ограниченные границы, то речь идет об очаговом дерматите.
Дерматит – это целая группа заболеваний, для которых характерно развитие воспалительного процесса в коже. Поражаться могут разные участки кожи.
Так, очаговым дерматитом принято называть заболевание, при котором изменению подвержен небольшой участок кожи.
Если же области поражения большие или участки расположены на разных участках тела, то речь идет уже о более тяжелой форме – генерализованном дерматите.
Вызвать воспалительную реакцию кожи могут различные причины. Чаще всего, это:
- Наследственная склонность к аллергии. Если родители сталкивались с эти заболеванием, то их дети с большой степенью вероятности также будут болеть.
- Низкий иммунитет. При снижении защитных сил организма первой нередко реагирует именно кожа.
- Наличие заболеваний. Иногда причиной дерматита может стать какая-либо хроническая болезнь.
Кроме того, предрасполагающими факторами к развитию заболевания являются:
- нервное напряжение;
- контакты с агрессивными веществами;
- солнечное излучение;
- термическое воздействие;
- укусы насекомых.
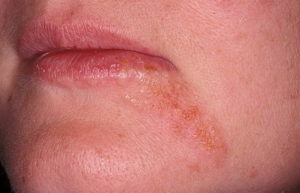
Проявления дерматита схожи, независимо от причин, вызвавших воспаление. При очаговом дерматите признаки отмечаются на одном ограниченном участке коже. Основные симптомы:
- Зуд. Интенсивность зуда бывает разной, от сильно выраженного до слабого;
- Покраснение. Участок поражения, как правило, имеет нечеткие границы.
- Отек. Место поражения может быть слегка припухлым.
- Сыпь. Характер сыпи зависит от вида дерматита. Это могут быть мелкие узелки, папулы или пузырьки, наполненные жидкостью.
- Шелушение. При сухом типе дерматита кожа отшелушивается мелкими или крупными чешуйками.
- Эксудация. Образование уплотненных мокнущих поверхностей.
- Растрескивание. На пораженной поверхности появляются трещинки.
Образование одиночных очагов поражения возможно при разных типах дерматитов.
Одна из форм аллергической природы. Воспаление возникает после контакта с определенным веществом и строго на участке, с которым это вещество контактировало. Вызвать воспалительную реакцию кожи могут контакты с:
- химическими веществами;
- соком и пыльцой растений;
- косметическими веществами;
- УФ лучами и пр.
Совет! Основным отличием этого типа заболевания является то, что воспалительная реакция развивается сразу же после контакта без инкубационного периода.
Это заболевание развивается у младенцев и лежачих больных, вынужденных носить памперсы. Воспаление развивается из-за контакта кожи с мочой и фекалиями, а также из-за повышенной влажности и отсутствия нормального воздухообмена. Для этого типа заболевания характерна очаговая расположенность. Области воспаления находятся на коже паха.
Этот тип заболевания локализуется исключительно на коже стоп. Диагностируется, в основном, у пациентов пожилого возраста, обостряется в холодный период года. Кожа на стопах становится чрезвычайно сухой, на ней появляются болезненные трещины. Отмечается появление покраснения и зуда.
Заболевание чаще поражает людей молодого возраста. Проявляется заболевание появлением очагов воспаления в области рта. Причины развития перорального дерматита до сих пор изучены не до конца. Воспаление может провоцировать:
- прием оральных контрацептивов;
- применение паст для чистки зубов с содержанием фтора;
- использование косметики, вызывающих аллергию.
Очаги воспаления при этом типе дерматита расположены в ушных раковинах. Причиной этого заболевания, чаще всего, является грибковая инфекция, а также травмирование кожи при неправильном уходе.
Поскольку дерматиты вызывают разные причины, очень важно выявить, что именно спровоцировало воспаление. Только в этом случае, возможно назначить адекватное лечение.
Поэтому проводится ряд анализов. В частности, берётся соскоб с области поражения, чтобы выявить или исключить наличие инфекции. При аллергической природе заболевания необходимо определить факторы, вызывающие неадекватную реакцию организма.
При борьбе с очаговыми дерматитами лечение назначается индивидуально. Одной общей схемы терапии для этого заболевания не существует. Как правило, придерживаются следующих правил лечения:
- Устраняется воздействие негативного фактора. При аллергической природе исключают контакт с аллергеном, при инфекционной природе заболевания проводится антибактериальное или противогрибковое лечение и пр.
- Назначается симптоматическая терапия. Применяются противовоспалительные и снимающие раздражения препараты. Используются средства, ускоряющие процессы регенерации.
- Укрепление иммунитета. Заболевание практические всегда связано со сбоями в работе иммунной системы. Поэтому этот момент лечения является очень важным.
При легкой степени поражения достаточно применения наружных средств – мазей и кремов. Это могут быть кремы с содержанием антигистаминов, а также противовоспалительные средства. При серьезном поражении кожи требуется использование мазей с содержанием кортикостероидов.
Совет! Гормональные препараты не рекомендуется применять без назначения врача. Их используют короткими курсами.
При необходимости назначаются препараты системного действия. Так, для детоксикации организма полезно применять сорбенты, к примеру, активированный уголь. Для устранения зуда используются антигистаминные препараты, они же, способствуют быстрому устранению отека в очаге воспаления.
Совет! В некоторых случаях необходимо использовать препараты с легким седативным эффектом. Кроме того, может быть назначена витаминотерапия.
Профилактика дерматитов заключается в укреплении иммунитета, рациональном питании и соблюдении санитарно-гигиенических норм. При контактных дерматитах важно исключать взаимодействие с веществом, которое провоцирует воспаление. Если аллерген все же попал на кожу, то нужно сразу же смыть его большим количеством воды и нанести на место контакта Фенистил-гель.
Нужно стараться избегать стрессовых ситуаций, если предстоит ответственное мероприятие, во время которого сложно избежать волнения, следует заранее начать прием легких седативных средств.
При хронических дерматитах для продления периодов ремиссии рекомендуется посещение курортов дерматологического профиля. В лечебно-профилактические курсы включено лечение грязями, минеральными водами и другие полезные процедуры.
Итак, очаговым называется дерматит, при котором воспалительный процесс охватывает небольшой ограниченный участок кожи. Причины этого заболевания могут быть разными, поэтому не стоит пытаться лечиться самостоятельно, нужно обратиться к дерматологу и пройти курс лечения, назначенный специалистом.
Дерматит – воспалительное заболевание кожных покровов, которое возникает из-за воздействия на нее различных внутренних или внешних неблагоприятных факторов физического, химического или биологического происхождения. Такими факторами чаще всего являются ожоги, стресс, аллергия и болезнетворные микроорганизмы.
Признаком дерматита в основном являются – сильный кожный зуд, покраснение, сыпь, водянистые пузырьки, образование корок.
В зависимости от этиологии заболевания, а также принятых правильных мер по предотвращению развития данной болезни, зависит урон, нанесенный здоровью – от легкой реакции в виде сыпи, которая незамедлительно прекращается после прекращения контакта с возбудителем, до серьезных осложнений, которые лечатся не один день, и могут привести к нарушению гомеостаза организма в целом.
Дерматит входит в группу кожных заболеваний, под названием – дерматоз.
МКБ-10: L30.9
МКБ-9: 692.9
Среди причин дерматитов различают:
Болезнь развивается на фоне:
— высокой или низкой температуры (обморожения) окружающей среды; — воздействия на организм ультрафиолетовых лучей (солнечные ожоги); — поражения кожи электрическим током; — контакта кожи с животными, растениями; — укусов некоторых насекомых — комаров, ос, пчел, клещей и др.;
— поражения организма радиацией.
Реакция кожных покровов на контакт с:
— бытовой химией — порошки, чистящие и моющие средства и др.; — косметическими средствами — лаки, краски, тушь, помады, туалетная вода и др.; — сильными кислотами, щелочами; — строительными материалами – краска, клей, некачественная клееная древесина, искусственные ткани и др.;
— лекарственными препаратами, от которых у организма возникает аллергическая реакция.
— наследственная предрасположенность; — ослабленная иммунная система; — возникает после других болезней (особенно хронических форм); — проникающие в организм болезнетворные микроорганизмы; — стресс, эмоциональная неуравновешенность, депрессия;
— неблагоприятные социально-бытовые условия проживания.
Основными клиническими признаками дерматита являются:
— зуд; — воспалительное покраснение (эритема).
При хроническом течении болезни этот признак не обязателен; — чувство жара и повышенной температуры в месте поражения; — отёчность; — высыпания, характер и локализация которых зависит от вида дерматита; — пузыри, волдыри, которые при острой форме характеризуются обильными выделениями; — жжение; — огрубение участков кожи, после коркования экссудата (пузырей с выделениями);
— шелушение кожи;
Усиление симптоматики часто зависит от общего состояния здоровья организма, формы заболевания (острая или хроническая), контакта с возбудителем болезни, а также, в некоторых случаях, сезонности.
После дерматита у человека могут наблюдаться следующие проявления:
— пигментация кожи; — рубцы; — дисхромия; — атрофия;
— вторичные инфекции.
Формы дерматита
Острая форма (Микровезикульная или макровезикульная). Проявляется в виде острой аллергической реакции, сразу же после контакта с возбудителем болезни. Часто прекращается после прекращения с данным раздражающим фактором. Характеризуется появлением папул и везикулов.
Подострая форма. Характеризуется образованием на месте папул и везикулов корок и чешуек.
Хроническая форма (Аконтотическая). Может проявляться на протяжении всего времени, пока болезнь не будет вылечена до конца. Симптомы то усиливаются, то прекращаются.
Острая форма включает в себя 3 стадии развития дерматита:
1. Эритематозная стадия. К воспаленному участку кожи усиливается приток крови. Место краснеет, возникает отёк.
2. Везикулезная или пузырьковая стадия. На месте покраснения и отёка, образуются пузырьки (везикулы), которые со временем вскрываются, выделяют жидкость, затем подсыхают, а на их месте образуются корки. Корочки также могут мокнуть. Эта стадия также называется – мокнущий дерматит.
3. Некротическая стадия. На месте коркования отмирают ткани. Кожа на воспаленном участке огрубевает, появляются шрамы.
Основные виды дерматита:
Аллергический дерматит. Возникает в последствии контакта с аллергеном. Как правило, проявление реакции заметно не сразу, а лишь после некоторого периода времени. При этом, в начале формируется негативное отношение организма к аллергену, когда он частично проникает в лимфу, а при вторичном контакте с ним, собственно и проявляется аллергический дерматит.
Основными симптомами являются – сильное покраснение кожи, отёк, пузыри. Локализация часто выходит за пределы контакта участка кожи с аллергеном. Можете передаваться наследственным путем.
Атопический дерматит (устар. Диффузный нейродермит) – хроническая форма аллергического дерматита. Характеризуется сложностью лечения, часто остается на всю жизнь, причем то обостряется, особенно в зимний период, что ослабляется — в летний период. Развивается в основном в детстве.
Синонимы атопического дерматита – нейродермит, экзема (у взрослых), диатез (у детей).
Клиническими признаками являются папулы, везикулы, образование корок, образование чешуек, сильный зуд, гиперчувствительность к некоторым раздражителям.
Возбудителями могут быть не только внешние аллергены – пыльца растений, пыль, пары различных химических соединений, но и поступающие с пищей – болезнетворные микроорганизмы, а также некоторые вещества в продуктах питания, на которые организм пациента бурно реагирует.
Источник: //no-allergy.ru/2018/02/07/ochagovyy-dermatit/
Дерматит
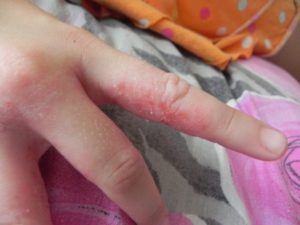
→ Дерматовенерология → Дерматология → Дерматит
Дерматиты – это группа заболеваний кожи воспалительного характера. В случае контактного дерматита речь идет о влиянии на кожу внешних раздражителей химического, биологического и физического воздействия.
Например, различные проявления кожного заболевания «дерматит» может спровоцировать применение крема с содержанием лекарственного препарата. Иногда дерматит называют экземой.
Если же раздражающее вещество, которое привело к воспалению, поступило в организм с пищей, говорят о токсидермии.
Стоимость услуг
| Прием врача дерматовенеролога, первичный, амбулаторный | 2100 |
| Консультация дерматовенеролога, кандидата медицинских наук | 2400 |
| Консультация дерматовенеролога, доктора медицинских наук, профессора | 3000 |
| Биопсия кожи | 4000 |
| Лечение дерматита, нейродермита на аппарате Эксилайт, одна процедура, одна зона | 2000 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
| Запись на прием | Запишитесь на прием по телефону 8(495)223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Причины развития дерматита
Простой дерматит (артифициальный) вызывают так называемые облигатные раздражители – например, трение одежды или обуви, лучевые и температурные воздействия, некоторые растения.
Простой дерматит может быть как острым, так и хроническим.
Аллергический контактный дерматит и атопический дерматит проявляются при воздействии факультативных раздражителей (сенсибилизаторов).
Любые химические вещества, включая соли тяжелых металлов, кислоты, щелочи, инсектициды, бытовая химия, включая стиральные порошки, косметика, парфюмерия, домашние растения, сигареты и овощи (например, чеснок) могут привести к развитию дерматита. С каждым годом список раздражителей увеличивается.
Гипо- и авитаминоз, нарушения метаболизма, заболевания эндокринной системы, болезнь Аддисона и некоторые другие заболевания тоже могут способствовать развитию дерматита. Склонным к проявлению дерматита необходимо внимательно относиться к своему самочувствию и не забывать регулярно посещать врача.
Симптомы дерматита
Клинические проявления дерматита зависят от тяжести заболевания и его вида. Тип раздражителя, время воздействия на кожу и ее особенности могут привести как к легкому покраснению кожи, так и к глубинным язвенным поражениям.
Простой контактный дерматит может проявляться местным повышением температуры, зудом и ощущением легкого покалывания на пораженном участке.
При дальнейшем развитии заболевания возможно появление мокнущих пузырей, что повышает риск присоединения вторичной инфекции.
Аллергический дерматит характеризуется более острым течением, отечностью, покраснением и сильным зудом. Очаг поражения при этом в большинстве случаев является более обширным, чем зона контакта кожи с аллергеном.
Диагностика дерматита
Для постановки диагноза «дерматит кожи» применяют визуальный осмотр, опрос пациента о наличии контактов с раздражающими факторами. Также проводят клинический анализ крови и кожные аллергические пробы. Для выявления сопутствующих дерматиту заболеваний могут потребоваться консультации терапевта, гастроэнтеролога и других специалистов.
Лечение дерматита в ОН КЛИНИК
Первым шагом в терапии дерматита является устранение раздражающего фактора, который привел к воспалению. Далее врач назначает прием антигистаминных препаратов и местное лечение, которое заключается в применении гормональных мазей. Лечение мокнущего дерматита включает в себя применение антисептиков и настоев лекарственных растений, которые оказывают подсушивающий эффект.
Также может потребоваться детоксикационная терапия, включающая прием препаратов внутрь и внутривенные инъекции. Иногда рекомендуют прием седативных препаратов. При наличии пузырей их вскрывают с соблюдением всех правил асептики и антисептики.
Во избежание инфицирования раны это ни в коем случае нельзя делать самостоятельно, дома. Немаловажно для лечения и соблюдение диеты, терапия пробиотиками (микроорганизмами, полезными для здоровья) и восстановление нормальной микрофлоры кишечника.
Если ищете, как избавиться от дерматита, приходите на прием к нашим дерматологам. В кратчайшие сроки они поставят диагноз, расскажут, как лечить острый дерматит, дерматит на лице и на других частях тела у взрослых и детей. И как сделать так, чтобы проявления этого заболевания больше никогда не беспокоили.
ОН КЛИНИК: Опыт наших врачей, отличное качество услуг и приемлемые цены сделают Ваш визит в нашу клинику приятным и эффективным!
Звоните и приезжайте!
с участием врачей
Болсун С.В., дерматовенеролог, косметолог ОН КЛИНИК.
О процедурах ухода за кожей в разном возрасте.
Все видеоролики с участием врачей смотрите здесь.
Источник: //www.OnClinic.ru/dermatovenerologiya/zabolevaniya/dermatit/
