
Особенности сестринского ухода при гастрите
Сестринский процесс при псориазе
Составьте план сестринских вмешательств при псориазе.
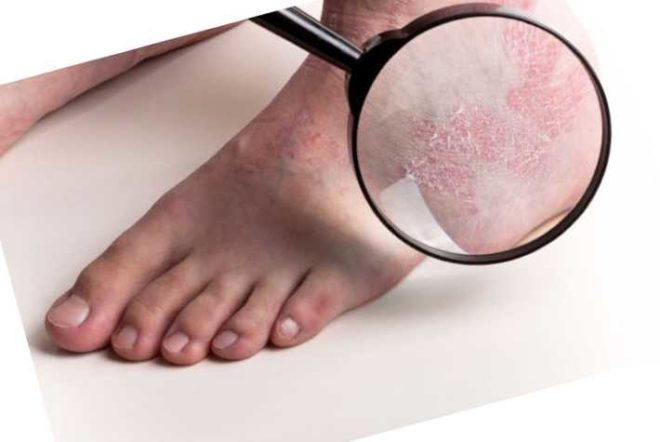
Псориаз,или чешуйчатый лишай, — хроническое рецидивирующее заболевание, проявляющееся папулезными высыпаниями на коже и слизистых, поражением ногтей, суставов.
Клинические формы псориаза:
4) псориатическая эритродермия (тотальная и частичная),
5) пустулезный псориаз.
Феномен стеаринового пятна:при поскабливаниичешуек, они увеличиваются в количестве, создавая впечатление стеариновой капли.
Феномен терминальной пленки: при дальнейшем поскабливании чешуйки снимаются и обнажается влажная блестящая поверхность красного цвета.
Феномен "кровяной росы": дальнейшее поскабливание приводит к появлению на поверхности пленки точечных капель крови.
Феномен Кебнера :появление новых папул на месте царапины кожи, при определении биодозы УФА.
План сестринских вмешательств при псориазе.
1. Психологическая помощь.
Успокоить пациента, рассказать о заболевании, настроить на улучшение состояния здоровья (наступление ремиссии).
Рациональный режим труда и отдыха.
Ограничить: углеводы и соль.
Рекомендовано: молочно-растительная диета.
4. Личная гигиена.
Соблюдать правила личной гигиены.
Перед нанесением наружных лекарственных средств очищать кожу (мыть с детским мылом).
В прогрессирующую стадию принимать ванну не растираясь мочалкой, вытираться полотенцем промокательными движениями.
В стационарную стадию рекомендованы лечебные ванны.
5. Гигиена помещений.
Рекомендовать содержать помещения дома в чистоте, ежедневно проводить родным влажную уборку, не менее 4 раз в день проветривать помещения минимум по 15 минут. В стационаре — согласно санитарно-противоэпидемическому режиму.
6. Специальные элементы ухода.
В прогрессирующую стадию смазывать кожу 2% салициловой мазью.
В стационарную стадию втирать 2% салициловую мазь.
Дайте определение понятию "Алопеция".
Укажите классификацию алопеции.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8238 — | 7202 —  или читать все.
или читать все.
91.146.8.87 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Проблема кожных заболеваний известна очень многим, раздражения возникают по ряду причин и их проявления беспокоят не только непривлекательными шелушениями и покраснениями, но и постоянным зудом. Псориаз являются одним из такого рода заболеваний. Давайте разберемся, в чем причина его появления, какие симптомы являются наиболее частотными, а также как победить псориаз и какими средствами.
Псориаз: краткая справка
Псориаз – заболевание неинфекционной природы. Чаще всего хроническое, при котором на теле появляются красноватые высыпания и шелушения. Симптом типичный для псориаза – кожный зуд. Причиной заболевания считается работа иммунитета организма, когда негативные реакции начинаются на собственные клетки организма. Соответственно, воспалительный процесс становится продолжительным и сложным, с точки зрения терапии. Умереть от псориаза невозможно, но в крайней запущенной форме, псориаз может привести к заболеваниям почек и инвалидности.
Типы псориаза:
Количество классификаций псориаза, в основе которых лежит тяжесть состояния, характер высыпания, локализация поражения и т. д. Чаще всего выделяют следующие виды заболевания: бляшечный тип – наиболее распространенный, сопровождается бляшками и серо-белыми кожными чешуйками. Каплевидный тип – многочисленные чешуйки кожи мелких размеров "разбросанные" по всему телу. При пустулезном варианте происходит формирование гнойничковых образований. Ладонно-подошвенный тип – возникновение сыпи на ладонях и подошвах ног. Экссудативный вариант подразумевает наличие чешуек с желтоватой жидкостью. Эритродермия – тип псориаза, при котором страдает практически вся площадь кожного покрова, воспаление сопровождается высокой температурой, увеличением лимфатических узлов. Псориатический артрит – суть его заключается в изменении суставных тканей.
Стадии: псориаз бывает прогрессирующим, стабильным и регрессирующим.
Как остановить псориаз: методика лечения
Перед тем как начать непосредственное лечение, нужно провести консультацию врача. Тщательный план обследования и терапии поможет разработать дерматолог и напишет все необходимые рекомендации, чтобы устранить псориаз навсегда.

- Наружные средства
К устранению заболевания всегда подходят комплексно. Имея полное представление о том, как выглядит псориаз, доктор разрабатывает курс наружной терапии, способной ослабить воспаление и снизить инфильтрацию и шелушение покровов.
Чтобы снизить воспаление, применяют мази, лосьоны или кремы с салициловой кислотой, другие компоненты – пиритион или дитранол. Деготь и нафталин помогут, чтобы уничтожить бляшки, продезинфицировать и смягчить кожу. Можно использовать для волосистой части головы. Цинк – базовый компонент, помогающий избавиться от псориаза, который к тому же не оказывает никаких отрицательных побочных эффектов на организм.
Глюкокортикостероидные препараты снижают воспалительные процессы и тормозят негативные функции иммунитета (к примеру, Элокома, Адвантана). Имеют системное воздействие. Их часто применяют, чтобы устранить очаговый характер заболевания. Но резкая отмена сулит возвращением неприятных симптомов.
Цитостатические средства должны помочь, чтобы снизить функцию деления клеток и замедлить регенерацию тканей.
Часто, среди компонентов наружных средств встречается витамин Д, дерматологи советуют сочетать подобные мази одновременно с физиотерапевтическим методом лечения.
В качестве добавочных средств могут использоваться витаминные и противоаллергенные средства (витамины А, В, D и др.). Насыщенные жирные кислоты (Омега-3 и Омега-6) также крайне желательно употреблять.
Один из вариантов наружной терапии – фотохимиотерапия (ПУВА). Подразумевает УФ волновое облучение. Основная цель – затормозить деление клеток и нормализовать аутоиммунные функции. Данный метод запрещен для людей с заболеваниями сердечно-сосудистой системы, особенно после сердечных приступов и операций по удалению раковых образований. Курс лечения обычно 4–7 недель. Чаще применяется зимой. В теплое время года допускается солнечное облучение, но только в утренние часы (излучение наиболее безопасно).
Широко может применяться гирудотерапия для улучшения кровоснабжения пораженных тканей и восстановления иммунитета. Ихтиотерапия подразумевает купание пациентов в термальных источниках, где определенная порода рыб удаляют поверхностный слой кожи и бляшки. Другой способ — лечение с помощью креона способствует значительному снижению зуда и воспаления. Пациента помещают в камеру с температурой -130 0 С. Лактотерапия – инъекции внутримышечно прокипяченного коровьего молока (5–7 мл).
Псориаз — хроническое неинфекционное заболевание, дерматоз, поражающий в основном кожу. Обычно псориаз вызывает образование чрезмерно сухих, красных, приподнятых над поверхностью кожи пятен. Однако некоторые больные псориазом не имеют никаких видимых поражений кожи. Вызванные псориазом пятна называются псориатическими бляшками. Эти пятна являются по своей природе участками хронического воспаления и избыточной пролиферации лимфоцитов, макрофагов и кератиноцитов кожи, а также избыточного ангиогенеза (образования новых мелких капилляров) в подлежащем слое кожи. Избыточная пролиферация кератиноцитов в псориатических бляшках и инфильтрация кожи лимфоцитами и макрофагами быстро приводит к утолщению кожи в местах поражения, её приподнятию над поверхностью здоровой кожи и к формированию характерных бледных, серых или серебристых пятен, напоминающих застывший воск или парафин ("парафиновые озёрца"). Псориатические бляшки чаще всего впервые появляются на подвергающихся трению и давлению местах — поверхностях локтевых и коленных сгибов, на ягодицах. Однако псориатические бляшки могут возникать и располагаться в любом месте кожи, включая кожу волосистой части головы, ладонную поверхность кистей, подошвенную поверхность стоп, наружные половые органы. В противоположность высыпаниям при экземе, чаще поражающим внутреннюю сгибательную поверхность коленного и локтевого суставов, псориатические бляшки чаще располагаются на внешней, разгибательной поверхности суставов.
Псориаз является хроническим заболеванием, характеризующимся обычно волнообразным течением, с периодами спонтанных или вызванных теми или иными лечебными воздействиями ремиссий или улучшений и периодами спонтанных или спровоцированных неблагоприятными внешними воздействиями (употребление алкоголя, интеркуррентные инфекции, стрессы) рецидивов или обострений. Степень тяжести заболевания может варьировать у разных больных и даже у одного и того же больного в периоды ремиссии и обострения в очень широких пределах, от небольших локальных поражений до полного покрытия всего тела псориатическими бляшками. Часто наблюдается тенденция к прогрессированию заболевания с течением времени (особенно при отсутствии лечения), к утяжелению и учащению обострений, увеличению площади поражения и вовлечению новых участков кожи. У отдельных больных наблюдается непрерывное течение заболевания без спонтанных ремиссий, или даже непрерывное прогрессирование. Часто также поражаются ногти на руках и/или ногах (псориатическая ониходистрофия). Поражение ногтей может быть изолированным и наблюдаться в отсутствие кожных поражений. Псориаз также может вызывать воспалительное поражение суставов, так называемую псориатическую артропатию или псориатический артрит. От 10% до 15% больных с псориазом страдают также псориатическим артритом.
Существует много различных средств и методов лечения псориаза, но вследствие хронической рецидивирующей природы самой болезни и нередко наблюдаемой тенденции к прогрессированию с течением времени, псориаз представляет собой достаточно трудное для лечения заболевание. Полное излечение в настоящее время невозможно (то есть псориаз неизлечим при текущем уровне развития медицинской науки), но возможны более или менее длительные, более или менее полные ремиссии (в том числе и пожизненные). Однако при этом всегда сохраняется риск рецидива.
1.Бляшковидный псориаз, или обыкновенный псориаз, вульгарный псориаз, простой псориаз (psoriasis vulgaris) является наиболее часто встречающейся формой псориаза. Он наблюдается у 80% — 90% всех больных псориазом. Бляшковидный вульгарный псориаз наиболее часто проявляется в виде типичных приподнятых над поверхностью здоровой кожи участков воспалённой, красной, горячей кожи, покрытых серой или серебристо-белой, легко отслаивающейся, чешуйчатой, сухой и утолщённой кожей. Красная кожа под легко снимаемым серым или серебристым слоем легко травмируется и кровоточит, так как содержит большое количество мелких сосудов. Эти участки типичного псориатического поражения называются псориатическими бляшками. Псориатические бляшки имеют тенденцию увеличиваться в размерах, сливаться с соседними бляшками, формируя целые пластины бляшек ("парафиновые озёра").
2.Псориаз сгибательных поверхностей (flexural psoriasis), или "обратный псориаз" (inverse psoriasis) обычно выглядит как гладкие, не шелушащиеся или с минимальным шелушением, не особенно выступающие над поверхностью кожи красные воспалённые пятна, располагающиеся исключительно в складках кожи, при отсутствии или минимальном поражении других участков кожи. Наиболее часто эта форма псориаза поражает складки в области наружных половых органов, в паху, на внутренней поверхности бедёр, подмышечные впадины, складки под увеличенным при ожирении животом (псориатический паннус), и на складках кожи под молочными железами у женщин. Эта форма псориаза особенно подвержена ухудшению под влиянием трения, травмирования кожи и выделения пота, и часто сопровождается или осложняется вторичной грибковой инфекцией или стрептококковой пиодермией.
3.Каплевидный псориаз (guttate psoriasis) характеризуется наличием большого количества маленьких, приподнятых над поверхностью здоровой кожи, сухих, красных или лиловых (вплоть до фиолетового цвета), похожих по форме на капли, слезинки или небольшие точки, кружочки элементов поражения. Эти псориатические элементы обычно усыпают собой большие поверхности кожи, наиболее часто бёдра, но могут также наблюдаться на голенях, предплечьях, плечах, волосистой части головы, спине, шее. Каплевидный псориаз часто впервые развивается или обостряется после стрептококковой инфекции, в типичных случаях — после стрептококковой ангины или стрептококкового фарингита.
4.Пустулёзный псориаз или экссудативный псориаз является наиболее тяжёлой из кожных форм псориаза и выглядит как приподнятые над поверхностью здоровой кожи пузырьки или волдыри, наполненные неинфицированным, прозрачным воспалительным экссудатом (пустулы). Кожа под и над поверхностью пустул и вокруг них красная, горячая, отечная, воспалённая и утолщённая, легко отслаивается. Может наблюдаться вторичное инфицирование пустул, в этом случае экссудат приобретает гнойный характер. Пустулёзный псориаз может быть ограниченным, локализованным, при этом наиболее частой его локализацией являются дистальные концы конечностей (рук и ног), то есть голени и предплечья, это называется пальмоплантарный пустулёз (palmoplantar pustulosis). В других, более тяжёлых случаях пустулёзный псориаз может быть генерализованным, с широким распространением пустул по всей поверхности тела и тенденцией к их слиянию в более крупные пустулы.
5.Псориаз ногтей, или псориатическая ониходистрофия приводит к разнообразным изменениям внешнего вида ногтей на пальцах рук или ног. Эти изменения могут включать в себя любую комбинацию изменения цвета ногтей и ногтевого ложа (пожелтение, побеление или посерение), появления на ногтях и под ногтями точек, пятен, поперечной исчерченности ногтей линиями, утолщения кожи под ногтями и вокруг ногтевого ложа, расслоения и утолщения ногтя, полной утраты ногтей (онихолизис) или развития повышенной ломкости ногтей.
6.Псориатическая эритродермия, или эритродермический псориаз проявляется распространённым, нередко генерализованным воспалением и шелушением, отслойкой кожи на всей или на большой части поверхности кожи. Псориатическая эритродермия может сопровождаться интенсивным кожным зудом, отёком кожи и подкожной клетчатки,болезненностью кожи. Псориатическая эритродермия нередко бывает результатом обострения вульгарного псориаза при его нестабильном течении, особенно при внезапной резкой отмене системного лечения или местных глюкокортикоидов. Может также наблюдаться как результат провокации алкоголем, нервно-психическим стрессом, интеркуррентными инфекциями (в частности простудными заболеваниями). Эта форма псориаза может быть летальной, поскольку чрезвычайно сильное воспаление и шелушение или отслойка кожи нарушают способность организма к регуляции температуры тела и барьерную функцию кожи, что может осложниться генерализованной пиодермией или сепсисом. Однако ограниченная, локализованная псориатическая эритродермия может даже быть первым симптомом псориаза, впоследствии трансформируясь в вульгарный бляшковидный псориаз.
Псориаз волосистой части головы
7.Поражение волосистой части головы. Эту форму можно считать разновидностью обычного псориаза. Поражение головы может быть изолированным, может сочетаться с высыпаниями в других областях тела. Характерен интенсивный зуд. Волосы обычно не выпадают. На коже головы элементы сыпи выглядят как бляшки, покрытые толстыми, трудно отделяемыми чешуйками. Выражены мокнутие и трещины, особенно за ушами. Бляшки могут располагаться обособленно, но может возникнуть диффузное поражение всей волосистой части головы. Прогноз относительно благоприятный. Лечение обычно приводит к ремиссии, которая длится от нескольких месяцев до нескольких лет.
8.Псориаз себорейный. Отличается излюбленной локализацией на себорейных участках (волосистая часть головы, носогубные, носощечные и заушные складки, область груди и меж-лопаточная область). Границы высыпаний могут быть неотчетливо выражены, шелушение не серебристо-белое, а с оттенком желтизны. На волосистой части головы много перхоти, маскирующей основную псориатическую сыпь, которая в ряде случаев может переходить с волосистой части головы на кожу лба в виде короны ("псориатическая корона").
9.Псориаз экзематоидный. Чаще всего располагается на передних поверхностях голеней, голеностопных суставов и тыле стоп. Характерной особенностью этой формы является пестрота морфологических элементов: эрозивные мокнущие участки ярко-красного цвета, серозные и серозно-гнойные чешуйко-корки, большие пласты чешуек, которые легко удаляются с поверхности высыпаний, а под ними обнажается влажная поверхность розовокрасного цвета, покрытая серовато-белым налетом с легко вызываемым феноменом точечного кровотечения. Высыпания имеют четкие границы и часто сопровождаются зудом.
10.Псориаз бородавчатый. Обычно локализуется в области голеностопных и лучезапястных суставов, нижних третей голеней и тыла стоп. Папулезные элементы чаще монетовидные и в результате длительного существования и механического раздражения начинают постепенно гипертрофироваться. Возможно злокачественное перерождение.
11.Псориатический артрит. Это одна из тяжелейших форм псориаза, когда кожные проявления сочетаются с поражением суставов. Для постановки диагноза псориатического артрита необходимо учитывать диагностические критерии Н. Mathies (1974), к которым относятся:
1) поражение дистальных межфаланговых суставов пальцев;
2) одновременное поражение трех суставов одного и того же пальца;
3) раннее вовлечение пальцев стоп;
5) наличие кожных псориатических высыпаний или псориатическое поражение ногтей;
6) случаипсориаза у родственников;
7) отрицательные реакции на ревматоидный фактор;
 склонность к остеолизису;
склонность к остеолизису;
9) частое поражение илеосакральных сочленений;
10) развитие паравертебральных оссификаций. Диагноз псориатического артрита ставится на основании трех положительных критериев, причем обязательно, чтобы один из них был 5, 6 или 8; при наличии ревматоидного фактора добавляется еще два критерия, таким образом, всего должно быть пять критериев, из которых обязательны пятый или восьмой. Критериями исключения псориатического артрита являются: отсутствие псориаза; серопозитивность по ревматоидному фактору; ревматоидные узелки; тофусы; тесная связь суставного синдрома с урогенитальной и кишечной инфекцией.
12.Линейный псориаз. Чаще всего псориаз симметричен и широко распространен. Но очень редко у больного вместо псориатических бляшек появляются только скопления красных пятен и белых чешуек по одной линии вдоль конечности, или, возможно, вдоль позвоночника. Это линейная форма псориаза, ее нужно отличать от других линейных высыпаний, например, невусов (родимых пятен) или необычной формы экземы. Изучение биоптата под микроскопом обычно показывает типичные для псориаза изменения. Лечение и перспективы выздоровления — те же, что и при бляшечном псориазе.
Качество жизни больных псориазом
Было показано, что псориаз способен ухудшать качество жизни больных в той же степени, что и другие тяжёлые хронические заболевания, такие, как депрессия, перенесённый инфаркт миокарда, гипертоническая болезнь, сердечная недостаточность или сахарный диабет 2-го типа. В зависимости от тяжести и локализации псориатических поражений, больные с псориазом могут испытывать значительный физический и/или психологический дискомфорт, трудности с социальной и профессиональной адаптации и даже нуждаться в инвалидности. Сильный кожный зуд или боль могут мешать выполнять основные жизненные функции, такие, как уход за собой, прогулки, сон. Псориатические бляшки на открытых частях рук или ног могут препятствовать больному работать на определённых работах, заниматься некоторыми видами спорта, ухаживать за членами семьи, домашними животными или домом. Псориатические бляшки на волосистой части головы нередко представляют для больных особую психологическую проблему и порождают значительный дистресс и даже социофобию, так как бледные бляшки на коже головы могут быть ошибочно приняты окружающими за перхоть или результат наличия вшей. Ещё большую психологическую проблему порождает наличие псориатических высыпаний на коже лица, мочках ушей. Лечение псориаза может стоить дорого и отнимать у больного немало времени и сил, мешая работе и/или учёбе, социализации больного, устройству личной жизни.
Степени тяжести псориаза
Псориаз обычно классифицируют по степени тяжести на лёгкий (с поражением менее 3% поверхности кожи), средней тяжести (с поражением от 3 до 10% поверхности кожи) и тяжёлый (с вовлечением более 10% поверхности кожи). Псориатическое поражение суставов расценивается как тяжёлая форма псориаза, вне зависимости от площади поражения кожи. Существует несколько шкал для оценки степени тяжести псориаза. Оценка степени тяжести заболевания в целом базируется на оценке следующих факторов: площадь поражения (процент поверхности тела, вовлечённый в процесс), степень активности заболевания (степень красноты, отечности, гиперемии псориатических бляшек или пустул, степень выраженности кожного зуда, степень утолщения кожи, степень шелушения, наличие кровоточивости или экссудации, вторичного инфицирования бляшек, степень припухлости и болезненности суставов), наличие общих симптомов активности процесса (таких, как повышенная утомляемость, повышенная СОЭ, повышенный уровень мочевой кислоты в анализах крови и т. п.), ответ больного на предшествующие попытки лечения, влияние заболевания на общее состояние и повседневную жизнь больного, на его социальное функционирование.
Нарушенная барьерная функция кожи (в частности, механическое травмирование или раздражение, трение и давление на кожу, злоупотребление мылом и моющими веществами, контакт с растворителями, бытовой химией, спиртосодержащими растворами, наличие инфицированных очагов на коже или кожной аллергии, чрезмерная сухость кожи) также играют роль в развитии псориаза.
• Диагноз обычно ставят при осмотре кожи.
• Биопсия кожи может быть необходима, чтобы подтвердить диагноз.
Диагноз может поставить только врач-дерматолог в результате обследования кожных покровов, ногтей и волосистой части головы. В ходе обследования может потребоваться взятие образца кожи для исследования под микроскопом (биопсия кожи).
Как дерматолог обследует больного?
Осмотр начинается с внимательного разглядывания кожных покровов, чтобы позже, при расспросе больного, сопоставить увиденное с жалобами. При осмотре врач должен определить: локализацию сыпи; какими элементами она представлена; каковы форма и взаимное расположение элементов сыпи. Желательно при первом осмотре исследовать всю кожу и слизистые, чтобы не пропустить ничего важного.
• Увлажняющий крем для кожи может предотвратить сухость кожи, особенно если его наносят сразу после ванны, чтобы сохранить влагу, поглощенную кожей.
• Продающиеся по рецепту кремы или мази, содержащие кортизон (например, триамцинолон, флюоцинолон и флюоцинонид), витамин D и/или производные витамина А, могут использоваться, чтобы очищать или контролировать повреждения.
• Препараты и шампуни, содержащие угольную смолу, могут успокаивать раздраженную кожу.
• Могут быть необходимы контролируемая врачом фототерапия или фотохимиотерапия (с использованием препарата псоралена и ультрафиолетового излучения).
• В серьезных случаях иммунодепрессанты или антипролиферативные препараты (например, метотрексат, ацитретин, циклоспорин) могут быть использованы, чтобы контролировать псориаз.
• Новые биологические модификаторы вскоре могут появиться и будут продаваться по рецепту.
• Необходимо советоваться с врачом относительно любого прописанного лекарства от других болезней, так как некоторые препараты могут ухудшить симптомы.
• Договоритесь о встрече с врачом, если симптомы не проходят при самостоятельном лечении.
• Немедленно обратитесь к врачу, если у вас внезапно развился обширный псориаз, с лихорадкой или без, боль в суставах и усталость.
1. Кортикостероиды. Кортикостероиды особенно показаны, когда необходимо добиться -быстрой ремиссии заболевания. Они способствуют временному улучшению состояния кожи, оказывая выраженное противовоспалительное действие. В большинстве случаев этого достаточно для устранения кожных проявлений псориаза. Кортикостероиды даже классифицируют по степени противовоспалительного действия. Выпускаются в форме кремов, гелей, мазей и лосьонов. Лечебный эффект кортикостероидов зависит от формы применения: гели обычно более эффективны, чем мази. Сильнодействующие препараты назначают при локализации псориаза в области локтевых и коленных суставов, на кистях и стопах, а также на туловище. Их применение может потребовать использования повязок и должно проводиться под контролем врача. Для волосистой части головы и других поверхностей кожи, покрытых волосами, предпочтительнее гели, лосьоны и аэрозоли.
2. Антралин (дитранол) представляет собой производное нефти. Применяется для лечения псориаза уже более 80 лет. Это сильнодействующее средство втирают в пораженные участки кожи. Препарат может вызывать раздражение слизистой глаз, поэтому его наносят на лицо. Применение дитранола начинают с малых концентраций (от 0,05-0,1 %), повышая в зависимости от переносимости на 0,1 % каждые 7—10 дней.
3. Препараты дегтя. Эти препараты уменьшают размер и красноту бляшек, но могут вызвать раздражение и поверхностное окрашивание кожи, которое исчезает по окончании лечения. Чаще всего применяются для лечения бляшечного псориаза, обычно тяжело поддающегося терапии. Лечение дегтем может быть очень эффективным при терапии зудящего нестабильного псориаза, причем с ярко выраженным противозудным эффектом. У пациентов с пустулезным псориазом и эритродермическим псориазом концентрация неочищенного дегтя должна быть низкой во избежание раздражения. Деготь входит в состав некоторых лечебных средств для ванн, лосьонов и шампуней.
4. Угольная смола в сочетании с ультрафиолетовыми лучами. Такое сочетание используют при тяжелой форме псориаза. Угольную смолу наносят на псориатические бляшки, потом ее удаляют и пораженные участки кожи облучают УФО. Курс ежедневного лечения продолжается от 2 до 6 недель. Лечение можно проходить и дома, используя портативный прибор или естественный солнечный свет.
5. Угольная смола, антралин и ультрафиолетовые лучи. Такая сложная комбинация называется методом Ингрэма. Метод весьма эффективен, но требует больше времени и внимания деталям, поэтому он не годится для многих занятых людей.
6. Кератолитические препараты. В случае выраженного гиперкератоза показано кератолитическое лечение. Эффективными кератолитическими средствами являются как 10 %-ная салициловая мазь, так и водный 50 %-ный раствор пропиленгликоля, применяемые под окклюзионной повязкой.
7. Синтетические аналоги витамина D3. Препараты этой группы способствуют замедлению и нормализации процессов деления клеток кожи у больных с локализованным псориазом. Некоторые врачи считают, что в перспективе они будут играть немаловажную роль в лечении. Их можно принимать в таблетках или использовать в виде крема.Обычный витамин D, входящий в состав витаминных комплексов, для лечения псориаза не подходит.
8. Ретиноиды. Производные витамина А, известные под названием "ретиноиды", тоже можно использовать для лечения псориаза. Однако они имеют нежелательные последствия: врожденные дефекты плода у женщин, принимающих лекарства такого типа. Поэтому женщинам, планирующим иметь ребенка, рекомендуется подождать 2 года перед зачатием, так как организм накапливает ретиноиды на длительное время. Первым ретиноидом, который обнаружил явное антипсориатическое действие после местного использования, оказался тазаротен. В концентрациях до 0,1 % в форме геля препарат был эффективен, и его переносимость была приемлемой при лечении хронического бляшечного псориаза с поражением до 10 % поверхности тела. В сравнительном исследовании лечения тазаротеном раз в день в форме 0,1 % геля его эффективность была сравнима с эффективностью крема флуциононида относительно уплотнения и шелушения.
Особенности сестринского ухода при гастрите

Больные с гастритом требуют внимательного ухода и бережного отношения со стороны медицинского персонала. Сестринский уход пр гастрите играет немаловажную роль в выздоровлении больного, правильно организованная программа ухода за больными — половина успеха. План ухода за больными включает широкий спектр медицинских мероприятий, которые разрабатываются лечащим врачом. На сайте gastritinform.ru вы найдете информацию о важности сестринского ухода при гастрите и об особенностях ухода за детьми.
Роль медицинской сестры в уходе за больными гастритом
Именно медицинская сестра должна помочь человеку в трудной для него ситуации, мобилизовать свою волю, найти правильный путь в решении проблем, должна дать людям успокоение и надежду. Приоритетной проблемой является боль в эпигастральной области, из психологических проблем у 100 % респондентов встречалось снижение эмоционального фона.
Медицинская сестра должна:
- проследить за строгим выполнением установленного диетического режима;
- объяснить пациенту значение соблюдения диетического питания и приема минеральной воды;
- объяснить родственникам о необходимости приносить передачи в соответствии с диетой;
- контролировать физиологические отправления;
- по назначению врача вводить лекарства для снятия боли;
- рассказать пациенту о мероприятиях профилактики, эффективность которых зависит и от усилий пациента .
Выздоровление пациента в стационаре зависит не только от грамотно подобранного лечения врачом, но и от правильно организованного сестринского ухода. Сестринский уход имеет важное значение, так как уже после выписки из стационара пациент должен будет придерживаться диеты и режима дня, и в обязанностях медсестры донести до пациента важность для его здоровья соблюдения этих правил.
Сестринский процесс при хроническом гастрите
Медицинская сестра вступает в доверительные отношения с пациентом, пытаясь достоверно выяснить обстоятельства — факторы риска хронического гастрита. Собирается информация о характере питания с самого детства, об аппетите, характере стула, вредных привычках, о психологическом микроклимате Дома и на работе, о производственных интоксикациях, перенесенных заболеваниях, наследственной предрасположенности.
Выясняются объективные симптомы заболевания. В результате сестринского обследования устанавливаются проблемы (сестринские диагнозы) пациента. На каждую из возникших проблем медицинская сестра ставит новые цели и планирует сестринские вмешательства по уходу за пациентом. Все данные о результатах работы медицинская сестра документирует.
Сестринский процесс при гастритах
Медицинская сестра гастроэнтерологического отделения должна знать клинические проявления заболевания, возможные проблемы пациента, алгоритм неотложной помощи при остром гастрите, принципы лечения и профилактики гастритов, знать и соблюдать раздачу и дозировку назначенных лекарств.
Медицинская сестра должна уметь осуществить сестринский процесс, дать рекомендации по назначенной диете, проконтролировать прием лекарственных препаратов, обеспечить специальной литературой при нехватке знаний пациента о своем заболевании, подготовка больного к исследованию, уметь осуществить фракционное и дуоденальное зондирование, промывание желудка, постановку клизм. Оказать помощь при рвоте, поносе, лихорадке.
Сестринское обследование при гастрите:
- история болезни, анамнез жизни и аллергический анамнез;
- жалобы больного: боли за грудиной и в эпигастральной области, повторную рвоту; в рвотных массах содержится кровь, слизь, обрывки тканей. На слизистой оболочке рта, губ, щек — следы ожога (отек, гиперемия, изъязвления). Может быть желтуха в результате гемолиза эритроцитов. Возможна перфорация стенки желудка;
- осмотр больного: кожа может быть бледной, язык обложен серовато-белым налетом;
- пальпация, измерение пульса, АД;
- диета: первые два дня — голодание, обильное питье. Далее постепенно расширить диету за счет увеличения объема продуктов, богатых растительной клетчаткой (капуста, свекла) и усиливающих функцию кишечника , контроль за строгим соблюдением диеты и режима питания;
- для устранения боли по назначению врача выдавать назначенную дозу лекарств;
- информирование пациента о состоянии его здоровья: психологически настроить пациента на скорейшее выздоровление. Объяснить родственникам важность положительного эмоционального контакта. Подбор информационных буклетов;
- предупреждение возможных осложнений: диета, своевременное лечение хронических процессов в организме, отказ от вредных привычек;
- оценка состояния больного.
Уход за больным с хроническим гастритом
Хронический гастрит — патологическое состояние, развивающееся вследствие воспаления слизистой оболочки желудка. При хроническом гастрите наряду с воспалительными изменениями слизистой оболочки наблюдаются дистрофические ее изменения. В далеко зашедших случаях отмечаются атрофические изменения слизистой оболочки, при этом происходит поражение желудочных желез, что приводит к резкому снижению секреторной функции желудка. Симптоматика болезни определяется состоянием секреторной функции желудка.
Правила ухода за больными хроническим гастритом
Лечение больных проводят в поликлинике, так как остро возникающие симптомы требуют достаточно быстрого вмешательства. Больных с хроническим гастритом обычно не госпитализируют, так как они вполне трудоспособны. Категорически запрещаются курение и прием алкоголя.
Соблюдение правильного режима питания и соответствующей диеты. Диету назначают в соответствии с результатами исследования желудочного сока.
Однако независимо от результатов исследования желудочного сока больной не должен употреблять «тяжелую» пищу (жирное мясо, консервированные продукты, острые блюда, сдобные пироги и т. п.).При повышенной секреции желудочного сока нельзя употреблять в пищу ничего «острого» (пряности, соусы, соленые блюда), так как эти продукты усиливают секрецию желудочного сока.
Если у больного повышенная кислотность, не рекомендуются черный хлеб, квашеная капуста, кислые фрукты. При гастрите со сниженной секреторной функцией желудка допустимы некоторые пряности и приправы, которые могут увеличивать кислотность желудочного сока, однако пища дается в хорошо измельченном виде («механическое щажение»).
При повышенной кислотности стол должен быть механически и химически щадящим (диета №1), а при пониженной кислотности — механически щадящим (диета №2) (см. раздел «Диеты при болезнях органов пищеварения»). Хорошее действие оказывают минеральные воды.
Контроль за своевременным и полноценным приемом назначенных лечащим врачом лекарственных препаратов, которые имеют своей целью коррекцию кислотности желудочного сока, а также нормализацию моторики желудочно-кишечного тракта. Если нарушаются процессы кишечного пищеварения (при гастрите со сниженной секреторной функцией), что проявляется поносами, то одновременно назначают ферментные препараты (панзинорм, фестал), которые следует принимать во время еды.
Больных хроническими гастритами со сниженной секрецией желудочного сока (особенно с отсутствием соляной кислоты в желудочном соке) ставят на диспансерный учет. Раз в год таким больным проводят гастроскопию или рентгенологическое исследование желудка, так как они являются группой риска в отношении развития рака желудка.
В комплекс лечебных мероприятий включают физиотерапевтические процедуры (грязелечение, диатермию, электро- и гидротерапию). Рекомендуется витаминотерапия, особенно прием никотиновой и аскорбиновой кислот, витаминов В6, В12. Создание условий для глубокого и полноценного сна. Продолжительность сна должна быть не менее 8 часов. Создание благоприятной обстановки дома и на работе. Больной не должен волноваться и раздражаться.
Занятия физической культурой и спортом. Закаливание организма. Необходимо своевременно проводить санацию ротовой полости, лечение и протезирование зубов. Лечение больных хроническим гастритом можно проводить в условиях гастроэнтерологических санаториев. Следует помнить, что при пониженной секреторной функции желудка не назначают тепловые процедуры ввиду опасности развития рака желудка. Проводить профилактику обострений болезни. Даже при наступлении ремиссии следует соблюдать режим питания и диету.
Уход за больным с острым гастритом
Острый гастрит — острое воспалительное поражение слизистой оболочки желудка, сопровождающееся нарушением секреции и моторики.
Правила ухода за больным острым гастритом
При развитии острого гастрита необходимо полное воздержание от приема пищи в течение 1-2 дней. Назначают обильное теплое питье небольшими порциями (крепкий чай, теплая щелочная минеральная вода). Желудок необходимо полностью освободить от остатков пищи, для этого проводят промывание желудка изотоническим раствором хлорида натрия или 0,5% раствором гидрокарбоната натрия (1 чайная ложка питьевой соды на 1 литр воды).
Если боли в эпигастральной области выражены, то, по назначению врача, следует положить теплую грелку на живот. При наличии озноба положить грелку к ногам. Контроль за полноценным и своевременным приемом назначенных врачом лекарственных препаратов.
В остром периоде показан постельный режим. Избегать психологических нагрузок. Больной не должен волноваться и раздражаться. Ограничение физической нагрузки в первые дни болезни. Создание условий для глубокого и полноценного сна.
Продолжительность сна должна быть не менее 8 часов в сутки. Необходимо наблюдать за частотой пульса, артериальным давлением, температурой тела, переносимостью пищи, стулом (частота, консистенция). Со 2-3-го дня назначают диету № 1А (см. раздел «Диеты при болезнях органов пищеварения»): больному дают 6 раз в день небольшими порциями нежирный бульон, слизистый суп, протертую рисовую или манную кашу, кисели, сливки, молоко на ночь.
На 4-й день больному можно давать мясной или рыбный бульон, отварную курицу, паровые котлеты, картофельное пюре, белый подсушенный хлеб. Через 6-8 дней больного переводят на обычное питание. Для профилактики развития хронического гастрита больному рекомендуется рациональное питание, избегать злоупотребления спиртными напитками, курением.
Правила ухода за больным с острым коррозивным гастритом
Одной из разновидностей острого гастрита является коррозивный гастрит, который возникает вследствие попадания в желудок крепких кислот, щелочей, солей тяжелых металлов, этилового спирта.
Срочная госпитализация в хирургическое отделение или токсикологический центр. Промывание желудка большим количеством теплой воды. При поражении щелочами желудок необходимо промыть 0,5-1% раствором уксусной кислоты или водой, в которую добавлено несколько кристаллов лимонной кислоты на 1 л воды.
Соблюдение постельного режима первые 2-3 дня. Контроль за артериальным давлением, пульсом. Контроль за характером стула (появление темного стула свидетельствует о примеси крови). Контроль за полноценным и своевременным приемом назначенных врачом лекарственных препаратов. Избегать психологических нагрузок. Больной не должен волноваться и раздражаться.
Ограничение физической нагрузки в первые дни болезни. Создание условий для глубокого и полноценного сна. Продолжительность сна должна быть не менее 8 часов в сутки. Полное голодание 1-2 дня. С 3-го дня назначают лечебное питание: больному дают молоко, сливочное масло кусочками, растительное масло по 200 г. в день, взбитые яичные белки.
Сестринский уход за ребенком при гастрите
Сестринский уход за ребенком при остром гастрите
Острый гастрит провоцируют пищевая токсикоинфекция, употребление недоброкачественной пищи, переедание (особенно жирной и острой пищей), частое употребление еды, содержащей грубую клетчатку, недостаточное пережевывание пищи, длительное лечение салицилатами, сульфаниламидами, отравления, аллергия.
При остром гастрите постельный режим должен соблюдаться в течение 2–3 дней. В самом начале проводят промывание желудка для освобождения его от застоявшихся остатков пищи. Затем на 8–12 ч. назначается голодание, во время которого больной должен пить в большом количестве охлажденный чай, смесь физиологического раствора с 5 %-ным раствором глюкозы (в равных соотношениях), регидрон.
Через 12 ч. больному начинают давать маленькими порциями слизистые протертые супы-пюре, нежирный бульон, кисель, сухари (тщательно пережевывать!), каши. Далее рацион постепенно расширяют, и к 5–7-му дню пациента переводят на обычное, соответствующее возрасту питание.
Сестринский уход за ребенком при хроническом гастрите
В развитии хронического гастрита важную роль также играют все перечисленные факторы. Кроме того, это заболевание развивается при некоторой эндокринной патологии, хронических болезнях почек, сердечно-сосудистой системы. Важное значение имеют наследственность и пониженный иммунитет.
Хронический гастрит. На период обострения назначается постельный режим, продолжительность которого зависит от выраженности обострения и может составлять до 4 недель. Ребенку необходимо обеспечить физический и эмоциональный покой, индивидуальный уход. Комната, где находится больной, должна регулярно проветриваться и подвергаться влажной уборке.
Сестринский уход за ребенком при остром и хроническом гастрите диетотерапия
Пища должна быть механически, химически и термически щадящей. Рекомендуются столы № 1 а (5–10 дней), № 1б (10–20 дней), № 1 (до наступления ремиссии), № 2 (в период ремиссии). Включаются в рацион: молоко, сливки, жидкие молочные каши (манная, рисовая), молочные или слизистые крупяные супы, яйца всмятку или в виде омлета, суфле из отварного мяса, кисели и желе, соки. Соль ограничивается до 6–8 г в сутки.
При переходе к столу № 1 к перечисленным продуктам можно добавить сухое печенье, лапшу, вареную рыбу, паровые котлеты, свежий творог, простоквашу, зелень и овощи, отваренные и измельченные, сладкие фрукты и ягоды в отварном виде, компоты.
После наступления ремиссии переходят к столу № 2: даются мясо и рыба нежирных сортов, неострый сыр, мясной бульон и уха из рыбы, крепкие овощные бульоны, сливочное масло, сметана, сливки, творог, растительное масло, яйца и блюда из них, зелень, овощи и фрукты в протертом виде, чай, какао, вчерашний белый и черный хлеб, сырые овощные, фруктовые и ягодные соки, отвар шиповника. Количество соли не ограничивается. При отрыжке рекомендуется ежедневно давать сок белокочанной капусты по 50–100 мл, плантаглюцид, ферментные препараты.
Диспансерное наблюдение осуществляется педиатром и гастроэнтерологом по следующему плану: после обострения заболевания в течение первого полугода – 1 раз в 2 месяца, затем ежеквартально в течение 2–3 лет, далее – 2 раза в год. 6. Весной и осенью проводится противорецидивное лечение курсами по 1–2 месяца. 7. Через 3–4 месяца после окончания обострения в период стойкой ремиссии рекомендуется санаторно-курортное лечение: Железноводск, Ессентуки, Трускавец и т. д. Полезно лечение минеральными водами по назначению врача.
Источники:
- https://knowledge.allbest.ru/medicine/3c0a65635a3ac78a5d43b89521206d27_0.html
- http://gastritinform.ru/www.meduhod.ru/deseases/gastrit_khron.shtml
- https://aupam.ru/pages/uhod/ruk_uh_bnd/page_18.htm
- https://aupam.ru/pages/uhod/sprav_med_sest/page_13.htm
- https://applied-research.ru/ru/article/view?id=10637
- https://infourok.ru/metodicheskaya-razrabotka-sestrinskiy-uhod-pri-gastrite-2678009.html
Сестринский уход при атопическом дерматите у детей
Сестринская помощь пациентам с атопическим дерматитом

Правильный уход за кожей является важнейшим компонентом лечения АД и в большой степени способствует быстрейшему стиханию воспалительного процесса.
В полной мере такой уход осуществляется медицинской сестрой.
На нее возлагается ответственность и за уменьшение или прекращение воздействия триггерных (провоцирующих) факторов: организация правильного питания, спокойная обстановка, устранение других внешних раздражителей.
Что касается питания, то нужно отметить, что универсальной диеты для всех не существует. Сколько пациентов – столько и диетических рекомендаций. Но совершенно точно установлено, что переход пациента на низкоаллергенное питание и прием пробиотиков (живые лактобациллы) способствуют улучшению состояния.
Медицинская сестра должна принимать активное участие в процессе лечения атопического дерматита.
Что бы организовать эффективный уход и способствовать выздоровлению медицинской сестре необходимо:
1. Собрать как можно больше достоверной информации о пациенте, связанной с заболеванием (анамнез жизни, анамнез заболевания, жалобы).
2. Чётко выполнять назначения врача.
3. Следить за состоянием пациента.
4. Помочь пациенту или родителям/родственникам составить примерное меню гипоаллергенной диеты и научить пациента принципам ухода за кожей при данном заболевании.
Этапы сестринского процесса при атопическом дерматите:
1 этап. Сбор информации о пациенте: субъективная (жалобы, анамнез жизни, анамнез заболевания); объективная (осмотр, результаты методов диагностики)
2 этап. Выявление проблем больного ребенка: настоящие, потенциальные
3 этап. Планирование ухода за пациентом.
4 этап. Реализация ухода за пациентом.
Цель ухода: способствовать улучшению состояния, не допустить переход в более тяжелое течение и развития осложнений.
5 этап. Оценка эффективности ухода.
Больным атопическим дерматитом рекомендуются ежедневные 15–20-минутные водные процедуры (лучше принимать душ), которые очищают и гидратируют кожу, предупреждая ее инфицирование и улучшая всасывание лекарственных средств. Вода для купания должна быть прохладной (35–36 °С) и дехлорированной, для чего ее предварительно отстаивают.
При купании пациента нужно соблюдать следующие правила, независимо от возраста ребенка:
1) Не пользоваться мочалками и не растирать кожу.
2) Использовать высококачественные моющие средства с нейтральным рН 5,5 — специальные мыло, гели, муссы.
3) После купания в ванне кожу только промакивать полотенцем, не вытирая ее досуха.
Смягчающие средства по уходу за кожей наносятся на еще влажную кожу, на участки повышенной сухости. Подбираются средства гигиены, которые не содержат агрессивных компонентов, удаляющих с кожи вместе с загрязнением и защитную гидролипидную пленку. Используются примочки и орошение кожи термальной водой в острой стадии атопического дерматита.
Современный подход к устранению сухости кожи — это восстановление поврежденного рогового слоя при атопическом дерматите.
В основе патогенеза атопического дерматита лежит недостаточность эпидермального барьера, при которой наблюдаются изменения в качественном составе липидов и нарушение структуры липидных пластов рогового слоя.
В местах наиболее яркого проявления симптомов заболевания барьерные функции значительно снижены, что способствует проникновению в кожу микроорганизмов, токсинов, различных веществ с раздражающим действием.
Согласно современным представлениям, программа комплексного лечения атопического дерматита требует включения средств, восстанавливающих поврежденный эпидермальный барьер.
Соблюдение диеты — один из основных способов при лечении и профилактики кожного дерматита.
Людям, страдающим таким заболеванием следует исключить следующие продукты: молочные продукты и куриные яйца; овощи, ягоды и фрукты красной и оранжевой окраски; жирные сорта рыбы и мяса; копчености, соленья, острые и жареные блюда; специи, приправы, соусы; сладости, мед, шоколад, орехи.
Необходимо сократить потребление соли и сахара. Во время употребления различных продуктов питания, следует внимательно следить за проявлениями кожных реакций. При наличии индивидуальной непереносимости список исключаемых продуктов может увеличиться.
Тепловая обработка уменьшает аллергенные свойства многих продуктов, в том числе и продуктов красной окраски. Чтобы снизить действие картофельного крахмала на организм, сырой очищенный картофель вымачивают несколько часов в холодной воде.
Источник: //poisk-ru.ru/s44657t3.html
Особенности сестринского ухода при атопическом дерматите в условиях стационара

Дать рекомендации об организации режима, гипоаллергенного быта. Так же как и предыдущее вмешательство, эти рекомендации будут способствовать уменьшению количества обострений. Психологическая помощь
Беседа с ребенком, направленная на повышение мотивации к лечению, поскольку мальчик стесняется кожных проявлений, борьба с ними поможет решить его психологические проблемы
Проблема пациента
Действия медицинской сестры
Обоснования действий
Результат действий
Аллергическое воспаление на коже (сыпь, сухость, расчесы), связанное с неумением мальчика использовать топические кортикостероидные средства
Я взяла мазь и, показала больному как правильно ее накладывать, объяснила, что мазь накладывается тонким слоем
Тонкий слой необходим для предотвращения системного эффекта стероидных мазей, поскольку они являются сильнодействующими средствами
Ребенок научился правильно накладывать гормональные мази, благодаря чему улучшилось состояние кожных покровов
Кожный зуд, связанный с аллергическим воспалением на коже
Я коротко постригла ногти на руках пациента, убедила его не расчесывать зудящие места, сказала, что можно позволить только поглаживать кожу;рекомендовать больному одевать свободную одежду и белье из мягкой натуральной, лучше хлопчатобумажной ткани;Короткие ногти позволят снизить травматизацию кожи, если ребенок вновь будет пытаться ее расчесывать. Одежда из натуральных тканей необходима потому, чтоот синтетики может появиться кожный зуд, раздражение, и к тому же, синтетический материал нарушает дыхание кожи, он плохо «дышит».Кожный зуд перестал беспокоить ребенка
Снижение аппетита
Я побеседовала с мальчиком о необходимости приема пищи для улучшения самочувствия, поговорила с близкими пациента о составе передач, Попросила родственников принести любимые блюда мальчика, предварительно убедившись в том, что они не вызывают аллергии.
Поскольку снижение аппетита у мальчика обусловлено психологическими проблемами, доверительный разговор с ребенком необходим для того, чтобы мальчик понял, насколько для него важно рациональное питание, а любимые продукты ребенка позволят повысить его аппетит.
Аппетит мальчика повысился
Дефицит знаний у родителей о заболевании
Я провела беседу о причинахатопического дерматита и факторах, провоцирующих его обострение
Знания о причинах, способствующих прогрессированию заболевания, позволит родителям создать охранительный режим для ребенка
Дефицит знаний у родителей восполнен
Недостаток знаний у ребенка относительно особенностей питания при атопическом дерматите
Я рассказала мальчику о важности гипоаллергенной диеты, уточнила, что ему необходимо исключить из своего питаниякремы, торты, карамели, сладкую выпечку, копчености, все виды колбас, консервы, рыбу жирную, рыбные консервы, икру, яйца, майонез, Землянику, малину, цитрусовые, клубнику, виноград, персики, абрикосы, гранаты, киви, облепиху, газированные напитки, фруктовые воды, квас, какао, кофе, кисели
Исключение пищевых аллергенов из рациона позволит снизить риск новых обострений
Ребенок узнал, какие продукты ему есть не рекомендуется
Неумение ребенка вести пищевой дневник
Я показала мальчику, как правильно нужно вести пищевой дневник — как записывать съеденные продукты и их количество, отмечать возникающие на них аллергические реакции и принимаемое лечение
Ведение пищевого дневника мальчиком позволит выявлять продукты, вызывающие у него обострение кожных проявлений
Мальчик научился вести пищевой дневник
Психологические проблемы мальчика в связи с тем, что он стесняется своего заболевания, в частности, имеющихся на коже проявлений.
Проведена беседа о том, что не нужно стесняться своего заболевания, что необходимо регулярно проводить лечение — накладывать мази, соблюдать гипоаллергенную диету и болезнь может отступить.
Хороший психологический настрой будет способствовать более быстрому выздоровлению ребенка, более высокой приверженности проводимой терапии
Мною замечено, что после проведения беседы настроение у мальчика улучшилось. Отсутствие знаний у родителей об особенностях организации гипоаллергенного быта
Я рассказала родителям — как правильно наладить гипоаллергенный быт, что необходимо: освободить квартиру от вещей, на которые с легкостью и в больших объемах оседает пыль (ковры, мягкие игрушки, портьеры, книги, журналы), ежедневно проводить влажную уборку, вещи с большой концентрацией пыли (постельное белье, книги, не сезонную одежду) следует хранить только в закрытых отделениях шкафа, в дневное время проветриватьпомещение по мере необходимости, поддерживать оптимальный уровень влажности (около 60%) в помещении, постельное белье, одеяла, подушки, матрасы обязательно должны соответствовать требованиям гипоаллергенности (специальные постельные принадлежности, разработанные производителями непосредственно для аллергиков, астматиков и людей с чувствительной кожей).Ограничение контактов с бытовыми аллергенами позволит снизить риск возникновения обострений заболеваний
Родители узнали, что такое гипоаалергенный быт и как его поддерживать
В результате проводимых мероприятий по уходу: Кожа у мальчика стала бледно-розовая, чистая, без покраснений. На локтевых и коленных сгибах сохраняется небольшая сухость. Однако в целом можно отметить значительную положительную динамику по кожным проявлениям атопического дерматита — исчезла гиперемия, лихенификацмя, трещины и расчесы в процессе наблюдения.
Ребенка перестал беспокоить кожный зуд. Ребенок стал более радостным и стал охотнее идти на контакт, соответственно в данном случае мы видим изменение качества жизни, в частности, его эмоционального аспекта и аспекта взаимоотношений.
Оценивая эффективность проведённых сестринских вмешательств, можно отметить, что она была высокой, поскольку в процессе наблюдения улучшилось не только соматическое, но и психологическое состояние пациента, а значит и его качество жизни.
Таким образом, проведя практическое исследование в виде наблюдения за стационарным лечением 13-летнего школьника Александрова Вовы, я отметила, что сестринский уход оказывает влияние на состояние пациента. От того, насколько грамотно и качественно он проведен, зависит выполнение ребенком необходимых рекомендаций.
Как видно из наблюдения, при выполнении ребенком всех назначений врача, соблюдении гипоаллергенной диеты, кожные проявления достаточно быстро купируются, повышается настроение ребенка, улучшается его взаимоотношение с окружающими и качество жизни, в частности на нашем примере доказано улучшение эмоционального аспекта и аспекта взаимоотношений. Заключение
Актуальность проблемы атопического дерматита в педиатрической практике не вызывает сомнений, т.к. распространённость данной патологии в динамике последних лет, несмотря на использование самых современных препаратов не становится ниже.
Процесс выздоровления пациентов с атопическими заболеваниями во многом зависит от действий медицинского персонала и родителей больного ребёнка.
Поэтому роль медицинской сестры в уходе за детьми с данной патологией не вызывает сомнений, и она должна не только осуществлять контроль за соблюдением врачебных назначений и выполнять соответствующие рекомендации, но и в первую очередь выступать в роли учителя, объясняя родителям особенности ухода за кожей, питанием, психологически поддерживать ребёнка и его родителей, настраивая на борьбу с заболеванием и дальнейшее выздоровление. Общеизвестно, что любое заболевание в той или иной мере ведет к ухудшению качества жизни пациента: снижению двигательной активности, изменению характера питания, необходимости выполнения врачебных назначений, сужению круга общения, нарушению общественных связей. Все перечисленные изменения, по сути, адаптация к изменившимся в связи с заболеванием условиями жизни человека (лечебно-охранительному режиму и режиму диетического питания, дополнительным исследованиям и лекарственной терапии). От деятельности медицинской сестры в данной ситуации во многом зависит степень адаптации пациента к изменившимся условиям, сохранение максимально возможных для него самостоятельности и активности. Критерием оценки качества сестринской помощи может быть такой специфический показатель, как качество жизни пациента, связанное со здоровьем. Впонятие «качество жизни» включаются следующие аспекты: физические (боль, ограничение подвижности), токсические (последствия лечения), личные (характерологические особенности индивида), эмоциональные (радость), взаимоотношения (с семьей, друзьями, с коллективом), психосоциальные (отношение к своему внешнему виду, культурные, религиозные, политические, финансовые). В связи с этим качество жизни можно определить как «совокупность объективных и субъективных характеристик, отражающих ощущение жизненного комфорта, физического благополучия, психологические особенности личности в виде степени фрустрированности, бытовой и трудовой активности».Уровень качества жизни пациента прямо пропорционален удовлетворенности пациента условиями и образом жизни, оцениваемыми в ходе анкетирования пациентов и их родственников. По итогам проделанной работы, мы можем сделать следующие выводы: Атопический дерматит представляет собой хроническое аллергическое воспалительное заболевание кожи, сопровождающееся зудом, возрастной морфологией высыпаний и стадийностью. Данное заболевание относят к многофакторным с полигенной предрасположенностью. Выделяют 3 стадии — младенческая, детская, подростковая, каждая из которых имеет свои особенности клинической картины. По итогам анализа литературы выявлено, что большинство авторов выделяют два основных направления в работе сестринского персонала, направленные на улучшение качества жизни пациентов с атопическим дерматитом — это уход за кожей и профилактика новых рецидивов посредством рационального питания, режима, гипоаллергенного быта. Особенности сестринского ухода при АтД заключаются в обучении родителей и ребенка особенностям питания, ухода за кожей, созданию гипоаллергенного быта. От того, насколько грамотно и качественно он проведен, зависит выполнение ребенком необходимых рекомендаций. Как видно из наблюдения, при выполнении ребенком всех назначений врача, соблюдении гипоаллергенной диеты, кожные проявления достаточно быстро купируются, повышается настроение ребенка, улучшается его взаимоотношение с окружающими и качество жизни
На основании изложенного можно заключить, что рациональное объяснение причин возникновения заболевания, профилактические беседы о необходимости соблюдения диеты соблюдение диеты, гипоалергенного быта, обучение пациента особенностям терапии атопического дерматита, в частности, тонкостям применения топических гормональных мазей, способствуют улучшению качества жизни пациента, уменьшая выраженность кожных проявлений, повышая настроение и настраивая его на дальнейшую борьбу с заболеванием.
Источник: //sinp.com.ua/work/342681/Osobennosti-sestrinskogo-uxoda-pri
Сестринский процесс при атопическом дерматите

Сестринский процесс при атопическом дерматите. За последние годы распространенность аллергических заболеваний во всем мире увеличилась в 3 раза и продолжает неуклонно возрастать. Атопический дерматит – одно из наиболее ранних и частых клинических проявлений аллергии у детей.
Информация о заболевании.
Атопический дерматит (АтД) – хроническое рецидивирующее аллергическое воспалительное заболевание кожи. Начинается в 60 % случаев на первом году жизни. АтД часто предшествует развитию бронхиальной астмы у детей.
Факторы риска развития АтД: генетическая предрасположенность к развитию аллергии (семейный аллергический анамнез); особенности конституции ребенка – диатезы (аномалия конституции, состояние.
при котором организм на обычные раздражители отвечает неадекватными реакциями и определяет предрасположенность к развитию определенных патологических процессов); нерациональное питание матери во время беременности и в период кормления ребенка грудью; курение и злоупотребление алкоголем во время беременности и в период кормления грудью; раннее искусственное вскармливание, быстрое введение в рацион ребенка продуктов, обладающих высокоаллергенными свойствами; неправильный уход за кожей (использование шампуней, лосьонов, кремов со щелочными высокими значениями рН. способствующими сухости кожи); нарушение правил проведения вакцинации: нарушение функции желудочно-кишечного тракта: нерациональная антибиотикотерапия: социальный и экологический дискомфорт.
Причинные факторы АтД: Аллергены. Наибольшее значение в детском возрасте имеют аллергены неинфекционного происхождения пища, лекарства и химические вещества. Основной причиной развития АтД у детей первого года жизни являются пищевые аллергены. Причинно-значимым аллергеном может быть любой пищевой продукт, но есть пищевые продукты, обладающие наиболее высокой сенсибилизирующей активностью и вызывающие аллергические реакции у большинства больных детей. Роль различных аллергенов неодинакова и зависит от возраста ребенка. У детей первых лет жизни чаше всего аллергические реакции появляются при употреблении молока, яиц, пищевых злаков, сои. рыбы.
Причинно-значимые аллергены (пищевые продукты):
С высокой степенью аллергенности: молоко животных (коровье, козье молоко и др.). куриное яйцо; рыба, морепродукты, икра; куриное мясо; злаковые культуры (пшеница, рожь); орехи; овощи (морковь, томаты); фрукты и ягоды (киви, виноград, клубника, земляника. малина, манго, ананас, хурма, гранаты, цитрусовые, дыня); грибы: мед. кофе, шоколад. Со средней степенью аллергенности: свинина, говядина, мясо индейки; гречневая и овсяная крупа, рис; горох, бобы, соя; кукуруза; картофель, капуста, перец красный; абрикосы, персики, бананы, клюква, черника, брусника, черная смородина. С низкой степенью аллергенности: конина, мясо кролика, тощая баранина; перловка, пшено; кабачки, патиссоны, тыква светлой окраски, репа, огурцы, арбуз; зеленые сорта яблок, белая смородина, крыжовник, слива, белая черешня. Важной проблемой пищевой аллергии является перекрестное реагирование различных групп аллергенов. Знание возможных вариантов таких реакций помогает правильно составить элиминационную (гипоаллергенную) диету. Например, при аллергии к коровьему молоку может появиться аллергическая реакция на козье молоко; при аллергии к куриному яйцу – на майонез, крем. Под пищевой сенсибилизацией может скрываться псевдоаллергическая реакция на вещества. попадающие в пищевые продукты при их переработке – это пищевые красители, консерванты и ароматизаторы. С возрастом значимость пищевых аллергенов снижается и возрастает роль ингаляционных (бытовые и пыльцевые аллергены). Триггеры (факторы, вызывающие обострение): резкие изменения климатических условий; высокие значения температуры и влажности; химические раздражающие вещества: средства для стирки, уборки помещений; мыла; лосьоны с отдушкой и др.; физические раздражающие факторы: расчесывание, потение, синтетическая одежда; пища, оказывающая раздражающий эффект (острая, кислая): инфекция; психосоциальные стрессы: хронические заболевания.
Современные методы диагностики:
– Кожные тесты с аллергенами прик-тест, скарификацнонные кожные пробы, внутрикожные пробы в период ремиссии для выявления причинно-значимых аллергенов. Элиминационно-провокационные пробы с пищевыми продуктами для выявления пищевой аллергии, особенно к злаковым и коровьему молоку. Определение концентрации иммуноглобулинов Е в сыворотке крови. Определение аллергенспецифических иммуноглобулинов Е-антител в сыворотке крови. Радиоаллергосорбентный тест – выявление аэроаллергенов.
Принципы лечения. При лечении требуются усилия не только педиатра, но и аллерголога, дерматолога, диетолога, гастроэнтеролога, отоларинголога, а также настойчивость и терпение самих родителей, полное доверие между родителями, врачами и медицинской сестрой.
I. Диетотерапия: должна обеспечивать физиологические потребности ребенка в основных пищевых ингредиентах, энергии, витаминах. минеральных веществах, микроэлементах. Назначается в два этапа. Первый этап: до проведения аллергологического исследования: назначается неспецифическая гипоаллергенная диета с исключением из рациона наиболее вероятных аллергенов: режим питания. Суточный объем и качественный состав пищевого рациона должен соответствовать возрасту ребенка. Второй этап после получения результатов обследования: дополнительная коррекция пищевого рациона с целью элиминации (исключения) причинно-значимых аллергенов. – Продолжительность диеты индивидуальна. Расширение осуществляется осторожно и постепенно под контролем общего состояния ребенка. Для установления причинно-значимого аллергена необходимо ведение «Пищевого дневника» не менее 1 мес., в котором отмечают все получаемые ребенком продукты питания, время их введения, количество. качество (свежие, консервированные, длительность хранения и др.). Врач-педиатр анализирует результаты и проводит исключение подозреваемого пищевого аллергена. Исключается не только основной продукт, но и продукты, вызывающие перекрестные аллергические реакции. Самым лучшим питанием для ребенка является грудное молоко, поэтому необходимо стараться сохранять естественное вскармливание как можно дольше. При невозможности грудного вскармливания и в случае сенсибилизации к белкам коровьего молока можно использовать смеси НАН Гипоаллергенный 1 или 2, смеси на основе соевого белка: Ниутриция, Нутрилак-соя. Продолжительность безмолочного питания составляет от 4-6 мес. до 1 года и более. При аллергической реакции на соевые смеси и тяжелом течении АтД можно перейти на смеси с высокогидролизированным белком: Альфаре (Нестле). Нутрилон Пепти, Прегистимил. Фресопеп. Фрисопеп АС и др. Детям с риском формирования АтД и при отсутствии аллергии к белкам коровьего молока при невозможности естественного вскармливания лучше назначать: НАН Гипоаллергенный, Хумана, Хипп Гипоаллергенный. При легких проявлениях АтД в качестве основного продукта можно использовать адаптированные кисломолочные смеси – НАН кисломолочный.
Прикормы: 1-й вводится с 4,5-5 мес. – это монокомпонентное овощное пюре из кабачков, белокочанной капусты, патиссонов, цветной капусты, брокколи, тыквы светлоокрашенной и других овощей зеленой и белой окраски.
К овощному пюре добавляется растительное масло (оливковое, кукурузное, подсолнечное): 2-й вводится с 5.5-6.0 мес. в виде безмолочной каши из гречневой, кукурузной, рисовой, ячневой, овсяной крупы. Каши разводятся водой или получаемыми молочными смесями.
Кашу давать 1 раз в день, и каждый раз из разной крупы: с 5.5-6.0 мес. вводится мясное пюре из дважды вываренного мяса (говядина); 3-й вводится с 8-9 мес. в виде второго овощного пюре или овошекрупяного блюда (кабачки с рисовой крупой, цветная капуста с гречкой).
Мясной бульон противопоказан. Супы лучше готовить вегетарианские. Соки только из зеленых сортов яблок.
Диетотерапия у детей старше I года: из рациона исключаются причинно-значимые аллергены и назначается индивидуальная элиминационная диета – безмолочная, беззлаковая, без яиц и т. д. В период клинических проявлений АтД диета должна быть максимально строгой, элиминация не только причинно-значимых, но и перекрестно реагирующих аллергенов. В стадии ремиссии рацион ребенка постепенно расширяется за счет ранее исключенных продуктов и блюд. Адекватно подобранное питание на начальных стадиях АтД ускоряет ремиссию, а при тяжелом течении способствует улучшению состояния ребенка.
II. Создание гипоаллергенного быта.
Установлено, что бытовые, эпидермальные. пыльцевые и другие аллергены окружающей среды играют определенную роль в развитии обострений и хронизации АтД. Поэтому необходимо: – максимально разгрузить комнату (квартиру) от лишних вещей. особенно собирающих пыль: – ежедневно проводить влажную уборку: использовать воздухоочистители, тщательно проветривать квартиру, следить за свежестью воздуха в ночное время; – не держать комнатные растения, домашних животных и птиц, шкуры животных: – использовать специальные противоаллергенные постельные принадлежности, одеяла, подушки, матрацы: – не допускать контакта ребенка с бытовой химией; веществами с резким запахом (косметика, духи, дезодоранты и т. д.); – исключить пассивное курение ребенка.
III. Медикаментозная терапия: антигистаминные препараты (супрастин, диазолин и др.
), обладающие десенсибилизирующим, противовоспалительным и седативным эффектом, уменьшают зуд; кларитин, зиртек, кестин, телфаст – препараты нового поколения, не обладают седативным эффектом, не вызывают привыкание, назначаются длительно до 6 мес.; применяются у детей старше 1 года.
Витаминные препараты назначают для нормализации обменных процессов; ферментативные препараты – абомин, панзинорм форте, креон и биопрепараты хилак форте – при функциональных нарушениях желудочно-кишечного тракта.
IV. Наружная (местная) терапия для восстановления эпидермиса. устранения субъективных ощущений и воспалительной реакции кожи. лечения и профилактики вторичной инфекции: примочки, эмульсии. лосьоны, болтушки, пасты, кремы, присыпки, мази. гели. – Прогноз. Полное клиническое выздоровление наступает у 17- 30 % больных детей. – Неблагоприятный прогноз на выздоровление имеют дети, у которых АтД развился в возрасте 1 -3 мес. жизни; дети с АтД в сочетании с бронхиальной астмой.
Показания к госпитализации. Обострение АтД с нарушением общего состояния; распространенный кожный процесс, сопровождающийся вторичным инфицированием; рецидивирующие кожные инфекции; неэффективность стандартной противовоспалительной терапии.
Источник: //cyberpedia.su/13x11110.html

